Osteoarthritis
-
Upload
joseph-king -
Category
Documents
-
view
31 -
download
2
description
Transcript of Osteoarthritis
A. ANAMNESISPada anamnesis biasanya didapatkan pasien yang berusia lanjut yang menderita nyeri pada sendi-sendi besar seperti vertebrae, panggul, lutut dan pergelangan kaki. Sendi-sendi pergelangan dan jari tangan jarang terkena osteoarthritis. Tidak ada dominasi jenis kelamin dalam osteoarthtritis. Pada umur di bawah 50 tahun didapatkan lebih banyak pria yang menderita osteoarthritis. Sedangkan pada saat berusia diatas 50 tahun lebih banyak ditemukan penderita wanita. Osteoarthtritis ialah penyakit yang bersifat kronik progresif. Pada tingkat yang lebih lanjut pasien dapat datang bukan hanya dengan keluhan nyeri, namun bisa juga terdapat pembesaran sendi yang dapat menghambat gerakan sendi bahkan deformitas sendi tersebut. Pada osteoarthritis daerah genu dapat terlihat kaki yang berbentuk valgus maupun varus.Pasien osteoarthritis juga biasanya mengalami stress pada sendi akibat penekanan berat badan tubuh yang berlebih. Sehingga pada pasien penyakit ini biasanya didapat obesitas. Selain itu dapat pula ditanyakan apakah pasien mengalami cedera sebelumnya karena cedera dapat memperburuk keadaan penyakit.B. PEMERIKSAAN FISIKInspeksi Amati cara berjalan pasien untuk melihat apakah terdapat aliran gerak yang lancar dan berirama pada saat pasien memasuki ruang periksa. Lutut harus diekstensikan ketika tumit menyentuh tanah dan difleksikan pada seluruh fase dalam siklus mengayun dan berdiri ( swing and stance ).Lakukan pemeriksaan untuk mengecek kesejajaran (alignment) dan kontur sendi lutut. Amati setiap atrofi pada muskukus quadriceps.Cari tanda hilangnya cekungan normal disekitar patela yang merupakan tanda pembengkakan pada sendi lutut dan kantong suprapatela. Perhatikan setiap gejala pembengkakan lainnya pada sendi lutut atau daerah sekitarnya.PalpasiMinta pasien untuk duduk pada tepi meja periksa dengan kedua sendi lutut berada dalam keadaan fleksi. Dalam posisi ini, semua patokan tulang akan terlihat lebih jelas, sedangkan otot, tendon, dan ligamentum menjadi lebih rileks sehingga lebih mudah di palpasi.Pertama tama, tinjau kembali patokan tulang yang penting pada sendi lutut. Dengan menghadap ke arah sendi lutut, letakkan kedua ibu jari tangan anda pada cekungan jaringan lunak di kedua sisi tendon patela. Pada permukaan medial, gerakan ibu jari tangan ke atas kemudian ke bawah, dan kenali kondilus medialis femur serta tepi atas plateau medialis tibia. Telusuri tendon patela di sebelah distal sampai tuberkulum tibia. Tuberkulum adduktor berada di sebelah posterior kondilus medialis femur. Di sebelah lateral tendon patela, kenali kondilus lateralis femur dan plateau lateralis tibia. Epikondilus medialis dan lateralis femur berada di sebelah lateral kondilus pada saat sendi lutut berada dalam keadaan fleksi. Tentukan lokasi patela.Lakukan palpasi ligamentum, tepi meniskus, dan bursa sendi lutut dengan memberikan perhatian yang khusus pada setiap daerah dengan nyeri tekan. Rasa nyeri merupakan keluhan utama pada permasalahan sendi lutut, dan penentuan lokasi struktur yang menyebabkan nyeri amat penting untuk menghasilkan evaluasi yang akurat.Pada kompartemen patelo femoral, lakukan palpasi tendon patela dan minta pasien mengekstensikan sendi lututnya untuk memastikan apakah tendon tersebut intak. Saat pasien berbaring terlentang dan sendi lututnya diekstensikan, dorong patela ke arah os femur yang ada di bawahnya. Minta pasien mengencangkan m.quadriceps ketika patela bergerak ke distal dalam sulcus troclearis. Periksa apakah ada gerakan meluncur yang lancar ( patellofemoral grindingtest ).Kini lakukan pemeriksaan untuk menilai kompartemen medial dan lateral artikulasio tibio femoralis. Fleksikan sendi lutut pasien hingga suduh 900. Kaki pasien harus diletakkan pada meja periksa. Lakuakan palpasi ligamentum kolateral medialis (ALKM) yang terdapat diantara epicondilus medialis femur dan os femur. Kemudian lakuakan palpasi ligamentum kolateral lateralis ( lkl) yang mirip tali serta terletak di antara epicondilus lateralis femur dan kaput fibula.Lakukan palpasi meniskus medialis dan lateralis disepanjang garis sendil lateral dan medial. Palpasi meniskus medialis lebih mudah dilakukan jika ostibia berada dalam keadaan rotasi internal. Perhatikan setiap pembengkakan atau nyeri tekan yang ada.Perhatikan setiap tonjolan tulang yang tidak terartur di sepanjang tepi sendi. Coba untuk meraba setiap penebalan atau pembengkakan pada kafum suprapatela dan di sepanjang sisi patela.mulailah 10 cm diatas margo superior patela dan raba jaringan lunak yg ada diantara ibu jari dan jari-jari tangan anda. Gerakan tangan anda kedistal dengan langkah-langkah yang progressif seraya mencoba mengenali kafum suprapatela. Lanjutkan palpasi anda di sepanjang sisi patela. Perhatikan di setiap nyeri tekan atau perabaan yang lebih hangat nyata dibandingkan pada jaringan disekitarnya.Periksa ketiga bursa lain untuk menemukan gejala pembengkakan atau perabaan seperti spons. Lakukan palpasi pada bursa prepatelalis serta bursa anserina di sisi posteromedial sendi lutut diantara ligamentum kolateral medialis dan tendon otot yang berinsersi pada plateau medialis libia. Pada permukaan posterior, dengan tungkai dalam keadaan ekstensi, periksa permukaan media fosa poplitea.Ketiga tes berikut ini akan membantu untuk mendekteksi cairan di dalam sendi lutut Tanda benjolan (untuk efusi ringan). Dengan sendi lutut dalam keadaan ekstensi, tepatkan tangan kiri tangan anda di atas sendi lutut dan lakukan penekanan pada kafum suprapatela dengan menggeser atau memerah cairan kebawah. Lakukan pengurutan kebawah pada permukaan medial sendi lutut dan kemudian lakukan penekanan untuk memaksa cairan berpindah ke daerah lateral. Keuklah sendi lutut tepat dibelakang margo lateral patela dengan menggunakan tnagan kanan. Balloon sign (untuk efusi yang banyak). Tepatkan ibu jari dan jari telunjuk tangan kanan anda pada setiap sisi patela,dengan tangan kiri anda, lakukan kompresi kafum suprapatela pada os femor. Rasakan gerakan cairan yang masuk kedalam rongga disebelah rongga patela yang berada di bawah ibu jari dan jari telunjuk tangan kanan anda. Baloting patela. Untuk menilai efusi yang banyak, anda dapat pula menekan kafum suprapatela dan melakukan ballotte atau gerakan mendorng patela dengan tiba-tiba ke arah osfemur. Amati aliran balik cairan efusi kedalam kafum suprapatela.
Kisaran gerak dan manuver Gerakan sendi lutut yang utama adalah fleksi, ekstensi,dan rotasi internal serta eksternal. Minta pasien mengfleksikan dan mengekstensikan sendi lututnya saat dia duduk. Untuk mengecek rotasi internal dan eksternal, minta pasien untuk memutar kakinya ke medial dan lateral. Fleksi dan ekstensi sendi lutut dapat pula dinilai dengan meminta pasien untuk berjongkok dan berdiri- berikan dukungan jika diperlukan untuk menjaga keseimbangan.
Teknik untuk memeriksa sendi lutut. Ligamentum kolateral medialis ( LKM)Tes stress abduksi. Dengan pasien berbaring terlentang dan sendi lutut sedikit difleksikan, gerakan paha ke lateral hingga sudut sekitar 300 pada sisi meja periksa. Tempatkan satu tangan pada sisi lateral sedikit lutut untuk menstabilakan os femur sementara tangan yang lain memegang daerah di sekitar sisi medial pergelangan kaki. Lakukan dorongan ke medial pada sendi lutut sementara pergelangan kaki ditarik ke lateral untuk membuka sendi lutut tersebut pada sisi medialnya ( stres valgus).
Ligamentum kolateral lateralis ( LKL)Tes stress adduksi. Kini dengan paha dan sendi lutut berada dalam posisi yang sama, gantilah posisi anda agar anda dapat menempatkan satu tangan pada permukaan medial sendi lutut sementara tangan yang lain berada di sekitar sisi lateral pergelangan kaki. Lakukan dorongan ke medial pada sendi lutut sementara pergelangan ditarik ke lateral untuk membuka sendi lutut tersebut pada sisi lateralnya ( stres varus).
Ligamentum krusiatum anterior ( LKA)Anterior drawer sign. Sementara pasien berbaring terlentang, sendi pangkal paha difleksikan dengan sendi lutut difleksikan hingga sudut 900 dan telapak kaki diletakkan rata pada meja periksa, tangkupkan kedua tangan anda disekitar sendi lutut dengan kedua ibu jari tangan berada pada sisi medial serta lateral garis sendi dan jari- jari tangan pada insersi medialis serta lateralis otot hamstring. Tarik os tibia ke depan diperhatikan apakah tulang tersebut bergeser ke depan (seperti laci meja) dari bawah os femur. Bandingkan derajat gerakan ke depan itu pada sendi lutut yang lain.
Tes lachman. Tempatkan sendi lutut pasien dalam posisi fleksi dengan sudut 150 dan rotasi eksternal. Pegang bagian distal os femur dengan satu tangan sementara tangan yang lain memegang bagian proksimal os tibia. Dengan ibu jari tangan yang memegang tibial berada pada garis sendi, secara bersamaan gerakan os tibia ke depan dan os femur ke belakang. Nilai derajat penyimpangan ke depan.
Ligamentum krusiatum posterior(LKP)Posterior drawer sign. Posisikan pasien dan tempatkan kedua tangan anda dalam posisi seperti yang dijelaskan pada tes anterior drawer. Dorong os tibia ke posterior dan perhatikan derajat gerakan ke belakang pada os femur.
Medialis dan meniscus lateralisTes mcmurray. Jika bunyi klik terasa atau terdengar pada garis sendi ketika sendi lutut difleksikan dan diekstensikan, atau bila terdapat nyeri tekan disepanjang garis sendi maka lakukan pemeriksaan lebih lanjut terhadap kondisi meniscus untuk menemukan ruptura posterior.Dengan pasien berbaring terlentang, pegang tumitnya dan fleksikan sendi lututnya. Tangkupkan tangan anda yang lain pada sendi lutut pasien dengan jari-jari tangan dan ibu jari berada disepanjang sisi medial dan lateral garis sendi. Pada tumit, lakukan rotasi internal dan eksternal tungkai bawah. Kemudian, dorong pada sisi lateral untuk memberikan stres valgus disisi medial sendi tersebut. Pada saat yang sama, lakukan rotasi eksternal tungkai tersebut, dan dengan perlahan ekstensikan tungkai ini.Lakukan palpasi muskulus gastroknemius dan soleus pada permukaan posterior tungkai bawah. Tendon dari kedua otot tersebut, yaitu tendon achilles, dapat diraba dari sekitar sepertiga bawah betis hingga insersinya pada os kalkaneus.Untuk memeriksa keutuhan tendon achilles, tempatkan pasien dalam posisi berbaring terlungkup dengan sendi lutut dan pergelangan kaki difleksikan pada sudut 900, atau sebagai alternatif lain, minta pasien berlutut pada kursi. Pijat betisnya dan perhatikan fleksi plantaris yang terjadi pada sendi pergelangan kaki.
PENUNJANGA.Pemeriksaan Khusus1. ArtrosentesisMerupakan teknik pengambilan cairan sendi (aspirasi) yang harus disesuaikan dengan lokasi anatomi dan ukuran sendi. Pemeriksaan artrosentesis diindikasikan (diagnostik) untuk membantu diagnosa artritis, memperbaiki fungsi gerak persendian, dan digunakan selama pengobatan artritis septik secara serial untuk menghitung jumlah leukosit, pengecatan gram dan kultur cairan sendi. Sedangkan indikasi terapeutik pemeriksaan artrosentesis adalah pemberian kortikosteroid intraartikular yang bertujuan untuk membantu terapi fisik pada kontraktur sendi, menghilangkan nyeri inflamasi dengan cepat, mempersingkat periode nyeri pada artritis gout, dan mengontrol inflamasi steril pada sendi (bila obat non steroid telah gagal, kemungkinan akan gagal atau kontraindikiasi). Kontraindikasi diagnostik artrosentesis ialah apabila terdapat infeksi jaringan lunak yang menutupi sendi, bakteremi, secara anatomis tidak dapat dilakukan (fraktur intra artikuler, sendi yang tidak stabil), dan pasien tidak kooperatif. Kontraindikasi terapeutik artrosentesis meliputi instabilitas sendi, nekrosis avakular, artritis septik, dan telah kontraindikasi diagnostik.2. Tes MakroskopisPemeriksaan makroskopis cairan sendi merupakan pemeriksaan bedside. Tujuan pemeriksaan ini adalah untuk menentukan cairan sendi tersebut termasuk dalam kelompok apa. Dalam pemeriksaan makroskopis, cairan sendi dibedakan menjadi 5 macam kelompok. Kelompok 1 Normal, Kelompok 2 Non Inflamasi, kelompok 3 Inflamasi, Kelompok 4 Purulen, dan kelompok 5 Hemoragik. Diagnosis spesifik jarang bisa ditentukan hanya berdasarkan pemeriksaan makroskopis saja. Dalam pemeriksaan makroskopis cairan sendi, yang dilihat meliputi volume, viskositas, kejernihan dan warna, bekuan musin, dan polimorfonuklear. VolumeSendi normal umumnya hanya mengandung sedikit cairan sendi, bahkan pada sendi besar seperti lutut hanya mengandung 3-4 mL cairan sinovial. ViskositasCairan sendi normal sangat kental karena tingginya konsentrasi polimer hyaluronat. Asam hyaluronat merupakan komponen non protein utama cairan sinovial dan berperan penting pada lubrikasi cairan sinovial. Pada penyakit sendi inflamasi , asam hyaluronat rusak dan menurunkan viskositas cairan sendi. Viskositas merupakan penilaian tidak langsung dari konsentrasi asam hyaluronat dalam cairan sinovial. Penilaian viskositas cairan sendi dilakukan dengan pemeriksaan string test , yaitu melihat cairan sendi pada saat dialirkan dari spuit ke tabung gelas. Pada cairan sendi normal akan dapat membentuk juluran (string out) 7-10 cm lebih. Pemeriksaan lain adalah dengan menggunakan viscometer. Warna dan KejernihanCairan sendi yang normal tidak berwarna ( seperti air atau putih telur). Pada sendi inflamasi , jumlah leukosit dan eritrosit pada cairan sinovial meningkat. Eritrosit pada sinovial selanjutnya akan mengalami kerusakan dan akan memberikan warna kekuningan (xantokrom) pada sendi inflamasi. Leukosit akan membuat warna cairan sendi menjadi putih , sehingga semakin tinggi jumlah leukosit cairan sendi akan berwarna putih seperti susu. Selain dipengaruhi oleh jumlah eritrosit dan leukosit, warna cairan sendi juga dipengaruhi oleh kuman dan kristal yang ada dalam cairan sendi. Staphylococcus aureus akan memberikan pigmen keemasan, serratia marcescens akan memberikan warna kemerahan dan kristal monosodium urat akan memberikan warna putih seperti susu. BekuanCairan sinovial mengandung sedikit sekali kandungan protein pembekuan seperti fibrinogen , protombin, fakto V, fakto VII dan tromboplastin jaringan sehingga cairan sinovial normal tidak membeku. Tetapi pada kondisi inflamasi membran dialisat sendi mnjadi rusak sehingga protein berat molekul yang lebih besar seperti protein-protein pembekuan akan menerobos masuk ke cairan sinovial, sehingga cairan sinovial pada penyakit sendi inflamasi bisa membeku dan kecepatan terbentuknuya bekuan tergantung dengan derajat inflamasi sinovial. Bekuan MusinPemeriksaan bekuan musin juga merupakan pemeriksaan untuk menilai konsentrasi polimer asam hyaluronat. Pemeriksaan ini dilakukan dengan cara menambahkan 1 bagian sendi ke dalam 4 bagian asam asetat 2 %. Pada cairan sendi normal atau kelompok 1 akan membentuk bekuan, sedangkan pada cairan sendi kelompok III dan IV (Inflamasi dan purulen) akan terbentuk bekuan yang buruk atau kurang baik.
3. Tes MikroskopisJumlah dan Hitung LeukositPemeriksaan jumlah dan hitung sel leukosit sangat membantu dalam mengelompokan cairan sendi. Paling tidak pemeriksaan ini dapat membedakan kelompok inflamasi dan non inflamasi. Pada cairan sendi kelompok II seperti artritis reumatoid, jumlah leukosit umumnya 3000 50000 sel / mL sedangkan pada kelompok III , jumlah leukosit biasanya > 50000 / mL. Pada cairan sendi normal, umumnya PMN < 25 %, sedangkan pada kelompok inflamasi PMN umumnya lebih dari 70%.ii. KristalPemeriksaan kristal sebaiknya dilakukan pada sediaan basah segera setelah aspirasi cairan sendi. Kristal monosodium urat (MSU) dapat diperiksa dengan mikroskop cahaya biasa, tetapi untuk pemeriksaan yang lebih baik memerlukan polarisasi. Kristal MSU berbentuk batang dengan ukuran sekitar 40 m (4 x leukosit). Kristal ini sangat berpendar sehingga pada mikroskop polarisasi tampak sangat terang.1. Tes MikrobiologiArtritis septik harus selalu dipikirkan terutama pada artritis inflamasi yang terjadi bersama dengan infeksi di tempat lain (misalnya endokarditis, selulitis, pneumonia) atau sebelumnya terdapat kerusakan sendi serta pada pasien-pasien diabetes pasca transplantasi. Pada pengelompokan cairan sendi, artritis septik termasuk dalam kelompok III, yang jumlah leukositya umumnya lebih dari 50000/mL. Tetapi kadang-kadang cairan sendi septik dapat memberi gambaran sebagai kelompok II, sebaliknya cairan sendi kelompok III dapat juga terjadi pada artritis inflamasi non infeksi seperti pada gout. Pada umumnya pengecatan gram dan kultur bakteri cukup untuk analisis cairan sendi, tetapi beberapa pengecatan dan biakan pada media khusus saangat membantu pada kondisi tertentu misalnyab mycobacterium tuberkulosis dan jamur.62. Tes Kimiai. Tes GlukosaTes glukosa sendi harus dilakukan dengan tes glukosa darah untuk membandingkan peningkatan glukosa pada pasien tersebut pada saat itu. Tes ini dibagi menjadi 4 kelompok , yakni Normal (apabila perbedaan antara glukosa serum dan glukosa cairan sendi < 10 mg%), Non Inflamatorik (Perbedaan < 10 mg%), kelompok inflamatorik ( pada artritis reumatoid rata-rata 12 mg%, Faktor reumatoid : perbedaan 6 mg%), dan kelompok septik (Pada artritis tuberkulosa dapat mencapai 57 mg% dan pada Artritis gonore dapat mencapai 26 mg%)ii. Laktat dehidrogenaseNilai normal sekitar 100 190 U/L. Meningkat pada reumatoid artritis , gout , dan artritis karena infeksi.5,6Pada artritis reumatoid, nyeri yang paling berat biasanya pada pagi hari, membaik pada siang hari dan sedikit lebih berat pada malam hari.Sebaliknya pada osteoartritis, nyeri paling berat pada malam hari, pagi hari terasa lebih ringan dan membaik di siang hari. Pada artritis gout, nyeri yang terjadi biasanya berupa serangan yang hebat pada waktu bangun pagi hari, sedangkan pada malam hari sebelumnya pasien tidak merasakan apa-apa, nyeri ini biasanya self limiting dan sangat resposif dengan pengobatan. Nyeri malam hari terutama bila dirasakan seperti suatu regangan merupakan nyeri akibat peninggian tekanan intra artikular akibat suatu nekrosis avaskular atau kolaps tulang akibat artritis yang berat. Nyeri yang menetap sepanjang hari (siang dan malam) pada tulang merupakan tanda proses keganasan.iii. Kaku SendiKaku sendi merupakan rasa seperti diikat, pasien merasa sukar untuk menggerakan sendi. Keadaan ini biasanya akibat desakan cairan yang berada di sekitar jaringan yang mengalami inflamasi (kapsul sendi, sinovial, atau bursa). Kaku sendi makin nyata pada pagi hari atau setelah istirahat. Setelah digerak-gerakan, cairan akan menyebar dari jaringan yang mengalami inflamasi dan pasien merasa terlepas dari ikatan. Lama dan beratnya kaku sendi pada pagi hari atau setelah istirahat biasanya sejajar dengan beratnya inflamasi sendi ( kaku sendi pada artritis reumatoid lebih lama dari osteoartritis, kaku sendi pada artritis reumatoid berat lebih lama daripada yang ringan).iv. Gejala SistemikPenyakit sendi inflamator baik yang disertai maupun tidak disertai keterlibatan multisistem lainnya akan mengakibatkan peningkatan reaktan fase akut seperti peningkatan LED atau CRP. Selain itu terkadang akan disertai gejala sistemik seperti panas, penurunan berat badan, kelelahan, lesu dan mudah terangasang. v. Gangguan tidur dan depresiFaktor yang berperan dalam gangguan pola tidur antara lain seperti nyeri kronik, terbentuknya fase reaktan, obat anti inflamasi nonsteroid (seperti indometasin).Tes Serologii. Tes Faktor reumatoid (FR)Faktor rematoid merupakan antibodi sendiri terhadap determinan antigenik pada fragmen fc dari imunoglobulin. Imunoglobulin yang muncul dari antibodi ini adalah igG, igM, igA, dan igE, tetapi yang diukur dalam faktor rematoid ini umumnya adalah igM. Istilah reumatoid-nya diberikan karena faktor ini kebanyakan muncul pada pasien artritis reumatoid.Telah diketahui bahwa cairan sinovial reumatoid kaya akan igG-FR, igM-FR, dan igA-FR. Jadi FR pada cairan sendi, kemungkinan besar diproduksi secara lokal oleh limfosit-limfosit yang terletak dalam membran sinovial ataupun cairan sendinya sendiri.ii. Tes C-Reactive Protein (CRP)CRP merupakan salah satu protein fase akut. CRP terapat dalam konsentrasi rendah pada manusia. CRP adalah salah satu alfa globulin yang timbul dalam serum setelah terjadinya proses inflamasi. CRP terdiri atas berbagai ligan biologik berupa fosfokolin, fosfolipid dan lainnya yang akan terpapar bila terjadi kerusakan jaringan. Adanya stimulus inflamasi akut, konsentrasi CRP akan meningkat secara cepat dan mencapai puncaknya setelah 2-3 hari. Bila tidak ada stimulus inflamasi, maka konsentrasi CRP serum akan menurun dengan paruh waktu sekitar 18 jam. Peningkatan konsentrasi CRP dapat terjadi pada artritis reumatoid, TBC, dan keganasan. Pengukuran CRP berguna untuk menegakkan diagnosis dan penatalaksanaan penyakit rematik seperti halnya pengukuran LED (Laju Endap Darah). Berikut ini adalah kondisi yang berhubungan dengan peningkatan CRP:1. < 1 mg/dL Normal, pada kerja berat, kehamilan, stroke, kejang2. 1-10 mg/dL Sedang, pada infark miokard, keganasan, pankreatitis, penyakit rematik3. > 10 mg/dL Tinggi, pada infeksi bakteri akut, trauma berat, dan vaskulitis sistemikiii. Tes Antinuclear Antibodies (ANA)Antinuklear antibodi merupakan suatu kelompok autoantibodi yang spesifik terhadap asam nukleat dan nukleoprotein, ditemukan pada connective tissue dissease seperti SLE, sklerosis sistemik, mixed connective tissue dissease dan sindrom sjorgens primer. Pada reumatoid artritis pemeriksaan ini tidak spesifik.Pencitraan / radiologi1. Foto polosPemeriksaan foto polos merupakan titik tolak sebagian besar pemeriksaan pencitraan penyakit reumatik walaupun mungkin setelah itu akan dilakukan pemeriksaan MRI. Biayanya murah dan resolusi spatial tinggi, sehingga detail trabekula dan erosi kecil tulang dapat dilihat dengan baik. Meskipun resolusikontrasnya tidak sebaik CT-Scan ataupun MRI, foto polos merupakan sarana yang berguna untuk menilai pengaruh massa jaringan lunak terhadap tulang yang berdekatan atau untuk mendeteksi kalsifikasi dalam jaringan lunak. Namun teknik ini tidak cocok untuk mengevaluasi jaringan lunak (soft tissue).2. TomografiTeknik ini sangat berguna untuk pemeriksaan daerah dengan anatomi yang kompleks, dimana struktur yang berhimpitan akan mengaburkan gambaran anatomi. Biasanya hampir sama dengan CT-Scan. Resolusi struktur tulang sedikit lebih baik, sedangkan visualisasi jaringan lunak jauh lebih buruk. Dalam prakteknya, teknik ini telah digantikan oleh CT-Scan.
3. CT-Scan (Computed Tomography)Meskipun relatif mahal, CT-Scan lebih murah daripada MRI. Resolusi spasial lebih baik daripada MRI, tetapi lebih buruk daripada foto konvensional. CT-Scan dapat memperlihatkan kelainan jaringan lunak yang lebih baik daripada foto konvensional, walaupun tidak sebaik MRI.CT-Scan merupakan teknik yang sangat baik untuk mengevaluasi penyakit degenaratif diskus intervertebralis dan kemungkinan herniasi diskus pada orang tua. Penekanan tulang pada kanalis spinalis dan foramen intervertebralis lebih muda dievaluasi daripada MRI. 4. MRI (Magnetic Resonance Imaging)MRI membawa keuntungan besar bagi pencitraan muskuloskeletal karena kesanggupannya memperlihatkan struktur jaringan lunak yang tidak dapat diperlihatkan oleh pemeriksaan radiologi konvensional. Teknik ini memperoleh informasi struktur berdasarkan densitas proton dalam jaringan dan hubungan proton ini dengan lingkungan terdekatnya. MRI dapat memberi penekanan pada jaringan atau status metabolik yang berbeda-beda.MRI relatif lebih mahal daaripada pemeriksaan pencitraan lain, terutama karena harga peralatan dan waktu yang diperlukan untuk melakukan pemeriksaan. Struktur jaringan lunak sendi seperti meniskus dan krusiatum lutut dapat diperlihatkan dengan jelas. Jaringan sinovium juga dapat dilihat, terutama dengan menggunakan bahan kontras paramagnetik intravena seperti gadolinium. Demikian juga kelainan lain seperti efusi sendi, kista poplitea, ganglioma, kista meniskus dan bursitis dapat dilihat dengan jelas dan integritas tendo dapat dinilai. MRI makin populer untuk mengevaluasi ligamen antara tulang karpal dan fibrokartilago trianguler.Kalsifikasi jaringan ikat terlihat tidak sebaik foto biasa karena pancaran sinyal yang rendah. Mula-mula diduga bahwa tulang juga mempunya pancaran sinyal yang rendah akan menimbulkan masalah, tetapi karena sumsum tulang memiliki sinyal yang tinggi, MRI menjadi sangat sensitif untuk mendeteksi kelainan tulang.5. Sintigrafi / Radiografi NuklirTeknik ini merupakan cara mudah untuk melihat pola keterlibatan sendi dan keadaan aktivitas penyakit. Sintigrafi diberikan intravena dengan memasukan bahan seperti 99m Teknisium Metilen Difosfat untuk scan tulang, 99Tc Sulfur koloid untuk scan sumsum tulang.6. USG (Ultrasonografi)USG tampak menjanjikan untuk evaluasi osteoporosis. Hantaran gelombang melalui tulang memberikan informasi mengenai struktur mikrotrabekula yang berkaitan dengan kekuatan tulang, tetapi tidak dapat dinilai langsung dengan teknik radiografi. USG juga telah dipakai untuk menilai sifat permukaan rawan sendi.7. ArtrografiPada artrografi diperlukan suntikan bahan kontras ke dalam sendi diikuti oleh pemeriksaan radiologi. Pada artrografi konvensional , ruang sendi diisi dengan bahan kontras yang mengandung yodium dan kadang-kadang udara. Biaya pemeriksaan lebih murah dibandingkan CT-Scan dan MRI dan dapat dilakukan jika tersedia fluoroskopi. Tetapi kemungkinan masuknya bakteri ke dalam sendi ataupun reaksi terhadap bahan kontras dan anestesi lokal harus dipertimbangkan.Salah satu alasan utama melakukan artrografi adalah untuk memeriksa struktur dalam sendi seperti meniskus sendi lutut yang tak dapat dilihat dengan pemeriksaan radiologi konvensional. Artrografi dengan kontras digunakan untuk memastikan lokasi jarum intraartikuler setelah aspirasi cairan sendi dari sendi yang diduga terinfeksi. Artrografi merupakan satu-satunya cara yang dapat diandalkan untuk memastikan asal spesimen.
8. Densitometri TulangDensitometri tulang digunakan terutama untuk mengevaluasi osteoporosis. Dua teknik akurat yang telah dipergunakan secara luas adalah dual energy x-ray absorptiometry (DEXA) dan quantitive computed tomography (QCT). Keuntungan teknik ini adalah dapat mengevaluasi bagian tengah vertebra karena korteks dan bagian posterior vertebra tidak diukur. Bagian trabekular lebih cepat terpengaruh dibandingkan dengan korteks pada waktu terjadi kehilangan massa tulang.9. AngiografiAngiografi berguna dalam mendiagnosis penyakit reumatik dimana terdapat komponen vaskular, misalnya pada SLE angiografi bermanfaat dalam mendiagnosis keterlibatan susunan saraf pusat.10. Pemilihan Pemeriksaan RadiologiHampir semua pemeriksaan pencitraan dimulai dengan foto polos. Jika diperlukan informasi diagnostik lain yang mungkin akan mengubah tindakan klinis, MRI sering merupakan pilihan kedua. Pada kebanyakan kasus, hasil pemeriksaan MRI harus dikorelasikan dengan foto polos karena MRI tidak dapat memperlihatkan kalsifikasi atau erosi ringan pada korteks.5,6C. ETIOLOGIOsteoarthritis merupakan penyakit gangguan homeostasis dari metabolisme kartilago dengan kerusakan struktur proteoglikan kartilago yang penyebabnya belum jelas diketahui. Jejas mekanis dan kimiawi pada sinovia sendi yang terjadi multifaktorial antara lain karena factor umur, stress mekanis, atau penggunaan sendi yang berlebihan, defek anatomik, obesitas, genetic, humoral, dan factor kebudayaan. Jejas mekanis dan kimiawi ini diduga merupakan faktor penting yang merangsang terbentuknya molukul abnormal dan produk degradasi kartilago didalam cairan synovial sendi yang mengakibatkan terjadi inflamasi sendi, kerusakan kondrosit dan nyeri. Osteoatritis ditandai dengan fase hipertrofi kartilago yang berhubungan dengan suatu peningkatan terbatas dari sintesis matriks makromolekul oleh kondrosit sebagai kompensasi perbaikan. OA terjadi sebagai hasil kombinasi antara degradasi rawan sendi,remodeling tulang dan inflamasi cairan sendi.1. UmurPrevalensi dan beratnya OA semakin meningkat dengan bertambahnya umur. Perubahan tulang rawan sendi pada ketuaan berbeda dengan perubahan pada OA.2. Jenis kelamin Frekuensi OA lebih banyak pada wanita daripada pria. Hal ini menunjukkan adanya peran hormonal pada pathogenesis OA.3. Suku bangsaHal ini berkaitan dengan perbedaan cara hidup maupun perbedaan pada frekuensi kelainan congenital dan pertumbuhan.4. GenetikAdanya mutasi dalam gen prokolagen II atau gen-gen struktural lain untuk unsur-unsur tulang rawan sendi seperti kolagen tipe IX dan XII, protein pengikat atau proteoglikan dikatakan berperan dalam timbulnya kecenderungan familial pada OA tertentu.5. Kegemukan dan penyakit metabolikKegemukan ternyata tak hanya berkaitan dengan OA pada sendi yang menanggung beban, tapi juga dengan OA sendi lain. Oleh karena itu di samping faktor mekanis yang berperan, diduga terdapat faktor lain(metabolic) yang berperan pada timbulnya kaitan tersebut. Pasien-pasien osteoarthritis ternyata mempunyai risiko penyakit jantung koroner, dan hipertensi yang lebih tinggi daripada orang-orang tanpa osteoarthritis.6. Cedera sendi, pekerjaan dan olah ragaBeban benturan yang berulang dapat menjadi suatu faktor penentu lokasi pada orang-orang yang mempunyai predisposisi OA dan dapat berkaitan dengan perkembangan dan beratnya OA.7. Kelainan pertumbuhan Kelainan congenital dan pertumbuhan paha (misalnya penyakit Perthes dan dislokasi congenital paha) tulahg dikaitkan dengan timbulnya OA paha pada usia muda. Mekanisme ini juga diduga berperan pada lebih banyaknya OA paha pada laki-laki dan ras tertentu.D. PATOGENESISBerdasarkan potogenisinya OA dibedakan menjadi dua yaitu OA primer dan OA Sekunder. Osteoarthritis primer disebut juga OA idiopatik yaitu OA yang kausanya tidak diketauhui dan tidak ada hubungannya dengan penyakiti sistemik maupun proses perubahan lokal pada sendi . OA sekunder adalah OA yang didasari oleh adanya kelainan endokrin , inflamasi , metabolik , pertumbuhan , herediter , jejas mikro dan makro serta imobilisasi yang terlalu lama. Osteoarthritis primer lebih sering ditemukan dibanding OA sekunder Selama ini OA sering dipandang sebagai akibat dari suatu prosees ketuaan yang tidak dapat dihindari . Para pakar yang meneliti penyakit ini sekarang berpendapat bahwa OA ternyata merupakan penyakit gangguan homeostasis dari metabolisme kartilago dengan kerusakan struktur proteoglika kartilago yang penyebabnya belum jelas diketahui (Woodhead, 1989). Jejas mekanis dan kimiawi karena faktor umum, strees mekanis atau penggunaan sendi yangh berlebihan , defek anatomic, obesitas, genetik, humoral dan factor kebudayaan (Moskowitz, 1990). Jejas mekanis dan kimiawi ini diduga merupakan factor penting yang merangsang terbentuknya molekul abnormal dan produk degradasi kartilago didalam cairan sinovial sendi yang megakibatkan terjadi inflamasi sendi, kerusakan kondrosit dan nyeri (Ghosh, 1990: Pelletier, 1990). Osteoartitis ditandai dengan fase hipertrofi kartilago yang berhubungan dengan suatu peningkatan terbatas dari sintesis matriks makromolekul oleh kondsrosit sebagai kompensasi perbaikan(repair)(Brandt, 1993). Osteoartisis terjadi sebagai hasil kombinasi antara degradasi rawan sendi, Remodelling tulang dan inflamasi cairan sendi (Woodhead, 1989).Beberapa penelitian membuktikan bahwa rawan sendi ternyata dapat melakukan perbaikan sendiri dimana kondrosit akan mengalami replikasi dan memproduksi matriks baru . Proseols perbaikan ini dipengaruhi oleh factor pertumbuhan suatu polipetida yang mengontrol proliferasi sel dan membantu kominikasi antar sel. Faktor ini menginduksi kandrosit untuk mensistesis asam deoksiribonukleat (DNA) dan protein seperti kolagen serta proteoglikan. Faktor pertumbuhgan yang berperan adalah insulin-like growth factor (IGF-1), growth hormon,mutransforming growth factor (TFG-) dan coloni stimulating factors(CSFs).Faktor pertumbuhan seperti IFG-1 memgang peranan penting dalam proses perbaikan rawan sendi. Pada keadaan inflamsi, sel menjadi kurang senditif terhadap efek IFG -1.Faktor pertumbuhan TGF- mempunyai efek multiple pada matriks kartilago yaitu mendegradasi proteoglikan, meningkatkan produksi prostaglandin E2 (PGE2) dan melawan efek inhibisi sintesis PGE2 oleh interleukin-1 (IL-1). Hormon lain yang mempengaruhi sitesis komponen kartilago adalah testosteron, -estradiol, plateket derivate growth factor (PDGF), fibroblast growth factor dan kalsitonin.Peningkatan degradasi kolagen akan mengubah keseimbangan metabolisme rawan sendi. Kelebihan produk hasil degradasi matriks rawan sendi ini cenderung berakulumasi di sendi dan menghambat fungsi rawan sendi serta mengawali suatu respons imunyang menyebabkan inflamasi sendi. Rerata perbandingan antara sintesis dan pemecahan matriks rawan sendi pada pasien OA kenyataan lebih rendah disbanding normal yaitu 0,29 dibanding 1. Pada rawan pasien OA juga terjadi proses peningkatan aktivitas fibronogenik dan penurunan aktivitas fibrinolitik. Proses ini menyebabkan terjadinya penumpukan thrombus dan kompleks lipid pada pembuluh darah subkonral yang menyebabkan terjadinya iskemia dan nekrosis jaringan subkondral tersebut. Ini mengakibatkan dilepasnya mediator kimiawi seperti prostaglandin dan interleukin yang selanjutnya menimbulkan bone angina lewat subkondral yang diketahui mengandung ujung saraf sensibel yang dapat menghantarkan rasa sakit. Penyebab rasa sakit itu dapat juga berupa akibat dari dilepasnya mediator kimiawi seperti kinin dan prostaglandin yang menyababkan radang sendi, peregangan tendo atau ligamentum serta spasmus otot ekstraartikuler akibat kerja yang berlebihan. Sakit pada sendi juga diakibatkan oleh adanya osteofit yang menekan periosteum dan radiks saraf yang berasal dari medulla spinalis serta kenaikan tekanan vena intrameduler akibat stasis vena intrameduler karena proses remodeling pada trabekula dan subkondrial.Peran makrofag didalam cairan sendi juga penting, yaitu apabila dirangsang oleh jejas mekanis, material asing hasil nekrosis jaringan atau CSFs, akan memproduksi sitokin activator plasminogen (PA) yang disebut katabolin. Sitokin tersebut adalah IL-1, IL-6, TNF dan , dan interferon (IFN) dan . Sitokin-sitokin ini akan merangsang kondrosit melalui reseptor permukaan spesifik untuk memproduksi CSFs yang sebaliknya akan mempengaruhi monosit dan PA untuk mendegradasi tulang rawan sendi secara langsung. Pasien OA mempunyai kadar PA yang tinggi pada cairan sendi nya. Sitokin ini juga mempercepat resorpsi matriks tulang rawan sendi.Interleukin-1 mempunyai efek multipel pada sel cairan sendi, yaitu meningkatkan sistesis enzim yang mendegradasi tulang rawan sendi yaitu stromelisin dan kolagenosa, menghambat proses sintesis dan perbaikan normal kondrosit. Kondrosit pasien OA mempunyai reseptor IL-1 dua kali lipat lebih banyak dibanding individu normal dan kondrosit sendiri memproduksi IL-1 secara lokal.Faktor pertumbuhan dan sitokin tampaknya mempunyai pengaruh yang berlawanan selama perkembangan OA. Sitokin cenderung merangsang degradasi komponen matriks tulang rawan sendi, sebaliknya factor pertumbuhan merangsang sintesis, padahal IGF-1 pasien OA lebih rendah dibandingkan individu normal pada umur yang sama. Percobaan pada kelinci membuktikan bahwa puncak aktivitas sintesis terjadi setelah 10 hari perangsangan dan kembali normal setelah 3-4 minggu.
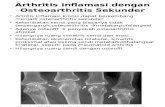
E. DIAGNOSIS Diagnosis kerja (WORKING DIAGNOSIS)Diagnosis kerja penderita osteoarthritis dipastikan melalui gambaran klinis dan radiografis.3 Gambaran klinis yang tampak pada pasien osteoarthritis umumnya ialah sebagai berikut : Nyeri sendiKeluhan ini yang umumnya disampaikan oleh pasien saat pertama kali bertemu dengan dokter. Pasien biasanya merasa bertambah nyeri pada saat beraktivitas dan berkurang nyerinya saat beristirahat. Nyeri pada osteoarthritis juga dapat berupa penjalaran maupun akibat radikulopati misalnya pada osteoarthritis servikal dan lumbal. OA lumbal dapat menimbulkan stenosis spinal yang berujung pada rasa nyeri di daerah betis yang disebut sebagai claudicatio intermitten. Hambatan gerakan sendiGangguan ini umumnya semakin bertambah parah seiring bertambahnya rasa nyeri. Kaku pagiKaku biasanya timbul setelah imobilitas, seperti duduk di kursi dalam waktu yang lama maupun setelah bangun tidur. Setidak-tidaknya didapati 20 menit keadaan kaku sebelum sendi dapat digerakan lagi. KrepitasiPada keadaan di mana celah sendi telah menyempit dapat terjadi pergesekan antara tulang yang satu dengan yang lainnya yang menimbulkan bunyi gemertak dan dapat terdengar pada jarak tertentu. Pembesaran sendi (Deformitas)Biasanya perbesaran sendi secara progresif dapat terlihat pada sendi lutut dan sendi tangan. Perubahan gaya berjalanPerubahan gaya berjalan yang paling sering terlihat ialah menjadi pincang. Hal ini akan sangat mengganggu mobilisasi pasien OA.Adapun gambaran radiologi yang dapat menyokong diagnosis osteoarthritis ialah: Penyempitan celah sendi yang seringkali bersifat asimetris dan lebih sering terjadi pada persendian yang berperan untuk menyangga badan. Peningkatan densitas (gambaran sklerotik) tulang subkondral. Adanya kista pada tulang akibat efusi cairan sendi. Osteofit yang tampak pada pinggiran sendi. Perubahan struktur anatomis sendi.Namun yang perlu diperhatikan ialah perubahan radiografi ini seringkali tidak terlihat pada tingkat awal OA. Selain radiografi dapat dilakukan pemeriksaan pencitraan magnetik (MRI) untuk bila OA dicurigai berkaitan dengan penyakit akibat gangguan metabolisme seperti alkaptonuria, displasia epifisis, hiperparatiroidisme, maupun penyakit Paget. MRI serta artroskopi dapat dilakukan juga bila OA disertai dengan penyakit berat seperti osteonekrosis dan pigmented sinovitis Diagnosis banding (DIFFERENTIAL DIAGNOSIS)Artritis Reumatoid adalah suatu penyakit inflamasi kronik dengan manifestasi utama poliartritis progresif yang melibatkan seluruh organ tubuh. Terlibatnya sendi pada pasien-pasien artritis reumatoid terjadi setelah penyakit ini berkembang lebih lanjut sesuai dengan sifat progresivitasnya. Pasien dapat pula menunjukan gejala konstitusional berupa kelemahan umum, cepat lelah, atau gangguan nonartikular lain.Penyakit ini merupakan suatu penyakit autoimun yang ditandai dengan terdapatnya sinovitis erosif simetrik yang walaupun terutama mengenai jaringan persendian,seringkali juga melibatkan organ tubuh lainnya. Sebagian besar pasien menunjukkan gejala penyakit kronik yang hilang timbul. Walaupun faktor genetik, hormon seks, infeksi dan umur telah diketahui berpengaruh kuat dalam menentukan pola morbiditas penyakit ini, hingga saat ini, etiologi artritis reumatoid yang sebenarnya tetap belum dapat diketahui secara pasti.Artritis pirai (gout), penyebab utama penyakit ini adalah hiperurisemia atau kelebihan asam urat dalam darah. Biasanya menyerang ibu jari kaki, dan sering muncul pada tengah malam. Penyakit ini umumnya menyerang orang dengan gaya hidup yang tidak sehat, terkait pula oleh pola makan seseorang. Misalnya orang yang sering mengonsumsi jerohan, ikan laut, mengonsumsi alkohol dan berbagai makanan yang tinggi purin (seperti bayam, buncis, jamur, asparagus, ragi). Penderita disarankan mengkonsumsi makanan rendah purin seprti buah-buahan, sereal, gelatin, susu, gula, telur, tepung, mentega.F. MANIFESTSASI KLINISa. Nyeri sendiNyeri biasanya bertambah dengan gerakan dan sedikit berkurang dengan istirahat. Beberapa gerakan tertentu kadang-kadang menimbulkan rasa nyeri yang lebih disbanding gerakan yang lain. Nyeri pada OA juga dapat berupa penjalaran atau akibat radikulopati, misalnya pada OA servikal dan lumbal. OA lumbal yang menimbulkan stenosis spinal mungkin menimbulkan keluhan nyeri di betis, yang biasa disebut dengan claudicatio intermitten.b. Hambatan gerakan sendiGangguan ini semakin bertambah berat perlahan bersamaan dengan bertambahnya rasa nyeri.c. Kaku pagiPada beberapa pasien, gejala ini timbul setelah imobilitas, seperti duduk di kursi atau mobil dalam waktu yang cukup lama atau bahkan setelah bangun tidur.d. Krepitasi Rasa gemeretak(kadang-kadang dapat terdengar) pada sendi yang sakit.e. Pembesaran sendi(Deformitas)Perubahan yang khas terjadi pada tangan. Nodus Heberden atau pembesaran tulang sendi interfalang distal sering dijumpai.f. Perubahan gaya berjalanHampir semua pasien OA pergelangan kaki, tumit, lutut atau panggulnya berkembang menjadi pincang.G. KOMPLIKASIPenyakit ini tidak mendapatkan penanganan yang baik dan tepat maka menimbulkan berbagai masalah baru yang terjadi akibat proses penyakit ini sendiri.Seperti adanya spur (Ostefit) sehingga terjadi proses penghancuran tulang rawan sendi. Tulang subkondral lama kelamaan dapat menusuk pada metafisis dari tulang tibia dan tualang femur sebagai akibat terjadi komplikasi seperti nyeri, kaki membentuk varus dan valgus, atropi, kelemahan otot, menurunnya ketahanan struktur dan komplikasi deformitas valrus dan valgus terganggunya aktifitas sehari-hari seperti aktifitas ibadah, jongkok,duduk, berdiri,dan berjalan.H. PENATALAKSANAAN1. Medika MentosaAnalgesik Oral Non OpiatPada umumnya pasien telah mencoba untuk mengobati sendiri penyakitnya, terutama dalam hal mengurangi atau menghilangkan rasa sakit. Banyak sekali obat-obatan yang dijual bebas yang mampu mengurangi rasa sakit. Pada umumnya pasien mengetahui hal ini dari iklan pada media masa, baik cetak (koran), radio maupun televisi. Analgesik TopikalAnalgesik topikal dengan mudah dapat kita dapatkan dipasaran dan banyak sekali yang dijual bebas. Pada umumnya pasien telah mencoba terapi dengan cara ini, sebelum memakai obat-obatan peroral lainnya. Obat Anti Inflamasi Non Steroid (GAINS).Apabila dengan cara-cara tersebut di atas tidak berhasil, pada umumnya pasien mulai datang kedokter. Dalam hal seperti ini kita pikirkan untuk pemberian GAINS, oleh karena obat gologan ini di samping mempunyai efek analgetik juga mempunyai efek anti inflamasi. Oleh karena pasien OA kebanyakan usia lanjut, maka pemberian obat-obatan jenis ini harus sangat berhati-hati. Jadi pilihlah obat yang efek sampingnya minimal dan dengan cara pemakaian yang sederhana, di samping itu pengavvasan terhadap kemungkinan timbulnya efek samping selalu harus dilakukan. Chondroprotective Agent.Yang dimaksud dengan Chondroprotective agent adalah obat-obatan yang dapat menjaga atau merangsang perbaikan (repair) tulang rawan sendi pada pasien OA. Sebagian peneliti menggolongkan obat-obatan tersebut dalam Slow Acting And Osteoarthritis Drugs (SAAODs) atau Disease Modifying Anti Osteoarthritis Drugs (DMAODs). Sampai saat ini yang termasuk dalam kelompok obat ini adalah : tetrasiklin, asam hialuronat, kondroitin sulfat, glikosarninoglikan, vitamin-C, superoxide desmutase dan sebagaimya. Tetrasiklin dan derivatnya mempunyai kemampuan untuk menghambat kerja enzim MMP dengan cara menghambatnya. Salah satu contoh adalah doxycycline, sayangnya obat ini baru dipakai pada hewan dan belum dipakai pada manusia.
Asam hialuronat disebut juga sebagai viscosupplement oleh karena salah satu manfaat obat ini adalah dapat memperbaiki viskositas cairan sinovial, obat ini diberikan secara intra-artikuler. Asam hialuronat temyata memegang peranan penting dalam pembentukan matriks tulang rawan melalui agregasi dengan proteoglikan. Di samping itu pada binatang percobaan, asam hialuronat dapat mengurangi inflamasi pada sinovium, menghambat angiogenesis dan khemotaksis sel-sel inflamasi.
Glikosaminoglikan, dapat menghambat sejumlah enzim yang berperan dalam proses degradasi tulang rawan, antara lain: hialuronidase, pro-tease, elastase dan cathepsin B1 in vitro dan juga merangsang sintesis proteoglikan dan asam hialuronat pada kultur tulang rawan sendi manusia. Dari penelitian Rejholec tahun 1987 pemakaian glikosarninoglikan selama 5 tahun dapat memberikan perbaikan dalam rasa sakit pada lutut, naik tangga, kehilangan jam kerja (mangkir), yang secara statistikbermakna. Juga dilaporkan pada pemeriksaan radiologis menunjukkan progresivitas kerusakan tulang rawan yang menurun dibandingkan dengan kontrol.
Kondroitin sulfat, merupakan komponen penting pada jaringan kelompok vertebrata, dan terutama terdapat pada matriks ekstraselular sekelihng sel. Salah satu jaringan yang mengandung kondroitin sulfat adalah tulang rawan sendi dan zat ini merupakan bagian dari proteoglikan. Menurut Hardingham (1998), tulang rawan sendi, terdiri dari 2% sel dan 98% matriks ekstraselular yang terdiri dari kolagen dan proteoglikan. Matriks ini membentuk satu struktur yang utuh sehingga mampu menerima beban tubuh. Pada penyakit sendi degeneratif seperti OA terjadi kerusakan tulang rawan sendi dan salah satu penyebabnya adalah hilangnya atau berkurangnya proteoglikan pada tulang rawan tersebut Menurut penelitian Uebelhart dkk (1998) pemberian kondroitin sulfat pada kasus OA mempunyai efek protektif terhadap terjadinya kerusakan tulang rawan sendi. Sedangkan Ronca dkk (1998) telah mengambil kesimpulan dalam penelitiannya tentang kondroitin sulfat sebagai berikut: efektivitas kondroitin sulfat pada pasien OA mungkin melalui 3 mekanisme utama, yaitu : 1) anti inflamasi; 2) efek metabolik terhadap sintesis hialuronat dan proteoglikan; 3) anti-degradatif melalui hambatan enzim proteolitik dan menghambat efek oksigen reaktif.
Vitamin C, dalam penelitian temyata dapat menghambat aktivitas enzim lisozim. Pada pengamatan temyata vitamin C mempunyai manfaat dalam terapi OA. (Fife & Brandt, 1992).
Superoxide Dismutase, dapat dijumpai pada setiap sel mamalia dan mempunyai kemampuan untuk menghilangkan superoxide dan hydroxil radicals. Secara in vitro, radikal superoxide mampu merusak asam hialuronat, kolagen dan proteoglikan sedang hydrogen peroxyde dapat merusak kondrosit secara langsung. Dalam percobaan klinis dilaporkan bahwa pemberian superoxide dismutase ini dapat mengurangi keluhan-keluhan pada pasien OA.
Steroid intra-artikuler, pada penyakit artritis reumatoid menunjukkan hasil yang baik. Kejadian inflamasi kadang-kadang dijumpai pada pasien OA, oleh karena itu kortikosteroid intra artikuler telah dipakpi dan mampu mengurangi rasa sakit, walaupun hanya oalam waktu yang singkat. Penelitian selanjutnya tidak menunjukkan keuntungan yang nyata pada pasien OA, sehingga pemakaiannya dalam hal ini masih kontroversial.
2. Non Medika Mentosaa. Peranan Pendidikan dalam Pengobatan OsteoarthritisPenerangan tentang kemungkinan faktor etiologi, patogenesis, riwayat alamiah penyakit dan penatalaksanaan osteoarthiritis kepada pasien merupakan hal yang amat penting untuk dilakukan. Dengan penerangan yang baik mengenai penyakitnya, pasien osteoatritis diharapkan dapat melakukan kontrol atas perubahan emosional, motivasi, dan kognitif yang terganggu akibat penyakit ini.Peningkatan pengetahuan pasien tentang penyakitnya telah terbukti akan meningkatkan motivasinya untuk melakukan latihan yang dianjurkan sehingga dapat mengurangi rasa nyeri yang dialaminya.b. RehabilitasiBertujuan meningkatkan kualitas hidup pasien walaupun tidak 100 % dapat kembali sempurna. Terapi ini untuk melatih pasien agar persendiannya tetap dapat dipakai dan melatih pasien untuk melindungi sendi yang sakit. c. Penurunan Berat BadanBerat badan yang berlebihan ternyata merupakan factor yang akan memperberat penyakit OA. Oleh karenanya berat badan harus selalu dijaga agar tidak berlebihan. Apabila berat badan berlebihan, maka harus diusahakan penurunan berat badan, bila mungkin mendekati berat badan ideal.
3. Surgikal / PembedahanJika berbagai cara pengobatan telah dilakukan dan tidak berhasil serta terdapat alasan yang cukup kuat, dapat dilakukan pengobatan dengan pembedahan. Terapi ini diberikan apabila terapi farmakologis tidak berhasil untuk mengurangi rasa sakit dan juga untuk melakukan koreksi apabila terjadi deformitas sendi yang menganggu.
I. PROGNOSISMengingat bahwa osteoarthrosis adalah penyakit degeneratif, maka dapat dimengerti bahwa penyakit ini progesif sesuai dengan usia, namun apabila diketahui secara dini dan belum menimbulkan deformitas (valgus dan valrus) maka perjalanan penyakit dapat dihambat dengan cara membuat atau berusaha untuk memperbaiki stabilisasi sendi. Kita ketahui stabilitas sendi tergantung dari bentuk sendi, ligamen dan kapsula serta pegangan peranan penting adalah otot. Bentuk sendi, ligament dan kapsul tidak dapat dipengaruhi kecuali menjaga agar jangan terlalu mendapat beban dan stres sedangkan otot dapat diperkuat dengan cara latihan, sehingga kunci dari stabilitas yang masih bisa dikendalikan adalah mengurangi rasa sakit dan melatih otot agar menjadi kuat (Reksoprodjo, 1990).
1. Aru WS, Bambang Setiyohadi, Idrus Alwi, Marcellus SK, Siti Setiati. Ilmu penyakit dalam. In : Inyoman Suarjana. Artritis reumatoid. Jakarta : EGC;2009.2. D Rizasyah. Artritis reumatoid. Buku ajar ilmu penyakit dalam edisi IV 2006;275:1174-813. Kasjmir YI, Arnadi, dan Suryadhana NG. Pemeriksaan CRP, Faktor Reumatoid, Autoantibodi dan Komplemen. Buku ajar ilmu penyakit dalam edisi IV 2006;271:1152-61.4. Harry I dan Banbang S. Anamnesis dan pemeriksaan fisis penyakit Muskuloskeletal. Buku ajar ilmu penyakit dalam edisi IV 2006;269:1139-41.5. Sumariyono. Artrosentesis dan Analisis Cairan Sendi. Buku ajar ilmu penyakit dalam edisi IV 2006;270:1147-506. Theophilopoulos AN. Autoimmunity. In : Stites DP., Stobo JD., Fudenberg HH., Wells JV., penyunting. Basic & Clinical Immunology. Edisi kelima, Los Altos, Lange, 1984 : 152-86.7. Miller ML, Cassidy JT. Juvenile Rheumatoid arthritis. In: Behrman RE, Kliegman RM, Jenson HB (eds) : Textbook of Pediatrics. 17th Ed Philadelphia, WB Saunders 2004. pp. 799-804.