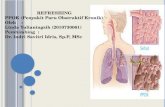
LATAR BELAKANG PPOK
-
Upload
jufriansyah-juf -
Category
Documents
-
view
82 -
download
5
Transcript of LATAR BELAKANG PPOK

BAB 1
PENDAHULUAN
A. LATAR BELAKANG
Penyakit paru obstruktif kronik (PPOK) merupakan penyebab utama
kesakitan dan kematian di dunia. Data Badan Kesehatan Dunia (WHO)
melaporkan bahwa pada tahun 2002 PPOK menempati urutan kelimasebagai
penyebab utama kematian di dunia dandiperkirakan pada tahun 2030 akan
menjadi penyebab kematian ketiga di seluruh dunia. Menurut perkiraan WHO,
terdapat 80 juta orang menderita PPOK derajat sedang Lebih dari 3 juta
meninggal karena PPOK pada tahun 2005, sekitar 5% dari jumlah semua
kematian secara global. (WHO, 2010)
Penyakit Paru Obstruksi Kronik (PPOK) adalah klasifikasi luas dari
gangguan, yang mencakup bronkitis kronis, bronkiektasis, emfisema, dan asma.
Penyakit Paru Obstruksi Kronik (PPOK) merupakan kondisi ireversibel yang
berkaitan dengan dispnea saat aktivitas dan penurunan aliran masuk dan keluar
udara paru paru. Penyakit Paru Obstruksi Kronik (PPOK) merupakan penyebab
kematian kelima terbesar di Amerika Serikat. Penyakit ini menyerang lebih dari
25% populasi dewasa. (Smeltzer & Bare, 2001)
Akhir akhir ini chronic obstructive pulmonary disease (COPD )
ataupenyakit paru obstruksi kronik (PPOK) semakin menarik untuk dibicarakan
oleh karena prevalensi dan mortalitas yang terus meningkat. Di Amerika kasus
kunjungan pasien PPOK di instansi gawat darurat mencapai angka 1,5 juta,
726.000 memerlukan perawatan dirumah sakit dan 119.000 meninggal selama
tahun 2000. Sebagai penyebab kematian, PPOK menduduki peringkat ke empat
setelah penyakit jantung, kanker dan penyakit serebro vaskular .Biaya yang
dikeluarkan untuk penyakit ini mencapai 24 Miliyar per tahunnya. World health
1

organization (WHO) bahwa menjelang tahun 2020 prevalensi PPOK akan
meningkat
Berdasarkan Survei Kesehatan Rumah Tangga (SKRT) tahun 1995,
PPOK bersama asma bronkial menduduki peringkat kematian ke lima di
Indonesia Prevalensi bronkitis kronik dan PPOK berdasarkan SKRT tahun 1995
adalah 13 per 1000 penduduk, denganperbandingan antara laki-laki dan
perempuan adalah 3 berat. Menurut SKRT tahun 2001 penyakit saluran napas
menduduki peringkat ketiga penyebab ke matian ut ama di Indonesia setelah
sistem sirku lasi, infeksi dan parasit. Hasil survei penyakit tidak menular oleh
Direktorat Jenderal PPM & PL di 5 Rumah Sakit Propinsi di Indonesia (Jawa
Barat, Jawa Tengah, Jawa Timur, Lampung, danSumatera Selatan) Pada tahun
2004, menunjukkan PPOK menempati urutan pertama penyumbang angka
kesakitan (35%), diikuti asma bronkial (33%), kanker paru (30%) dan lainnya
(2%) (Depkes RI, 2004)
Rata- rata kematian akibat PPOK meningkat cepat, terutama pada
penderita laki- laki lanjut usia. Bronkhitis kronis ditandai oleh adanya sekresi
mukus bronkus yang berlebihan dan tampak dengan adanya batuk produktif
selama 3 bulan atau lebih, dan setidaknya berlangsung selama 2 tahun berturut-
turut, serta tidak disebabkan oleh penyakit lain yang mungkin menyebabkan
gejala tersebut (lawrence M. Tierney, 2002)
Berdasarkan pengamatan yang telah dilakukan di RSDM Moewardi
Surakarta ditemukan pasien dengan diagnosa PPOK, tertama di Ruang Anggrek 1
sejak Tanggal 01 Januari 2013 sampai Tgl 1 Maret 2013 ada 40% dari 200 pasien
yang dirawat di Ruang Anggrek 1.
B. TUJUAN PENULISAN
1. Tujuan Umum
Untuk mendapatkan gambaran secara umum tentang Asuhan
Keperawatan Pada pasien dengan Diagnosa PPOK ( Penyakit Paru
Obstruksi Kronik)
2. Tujuan Khusus
2

a Mampu memahami tentang Penyakit PPOK (Penyakit Paru Obstruksi
Kronik)
b Mampu melakukan pengkajian pada penderita PPOK (Penyakit Paru
Obstruksi Kronik)
c Mampu merumuskan diagnosa keperawatan untuk pasien yang
menderita PPOK ( Penyakit Paru Obstruksi Kronik)
d Mampu menyusun rencana keperawatan untuk pasien yang menderita
PPOK ( Penyakit Paru Obstruksi Kronik)
e Mampu mengaplikasikan tindakan keperawatan yang telah dipelajari
tentang penyakit PPOK ( Penyakit Paru Obstruksi Kronik)
C. MANFAAT PENULISAN
Manfaat dari penulisan ini adalah
1. Manfaat Teoritis
Dari segi pengembangan ilmu, hasil karya tulis ini diharapkan dapat
menjelaskan mekanisme asuhan keperawatan Pada Tn. T dengan diagnosa
PPOK (Penyakit Paru Obstruksi Kronik) di Ruang Anggrek 1 RSDM
Moewardi Surakarta.
2. Manfaat Praktis
a. Hasil karya tulis ini dapat meningkatkan pemahaman tentang
Asuhan Keperawatan Dengan Diagnosa PPOK (Penyakit Paru
Obstruksi Kronik)
b. Karya tulis ini dapat digunakan sebagai bahan pertimbangan dalam
memahami Asuhan keperawatan dengan diagnosa PPOK (Penyakit
Paru Obstruksi Kronik)
c. Hasil karya tulis ini dapat digunakan sebagai data dasarv dalam
penulisan karya tulis lebih lanjut yang berkaitan dengan topic
permasalahan yang sama.
3

D. SISTEMATIKA PENULISAN
Makalah ini terdiri dari 4 bab yang sistematis yang disusun sebagai
berikut Bab 1 Pendahuluan, terdiri dari Latar Belakang. Tujuan Penulisan,
manfaat penulisan, sistematika penulisan. Bab 2 terdiri dari Tinjauan Pustaka,
terdiri dari konsep dasar dan konsep asuhan keperawatan. Bab 3 tinjuan kasus,
menguraikan tentang pelaksaan asuhan keperawatan dengan diagnosa PPOK
(Penyakit Paru Obstruksi Kronik) yang meliputi pengkajian, diagnosa
keperawatn, intervensi, implementasi, dan evaluasi. Dan Bab 4 simpulan dan
saran.
4

BAB II
TINJAUAN TEORI
A. PENGERTIAN
PPOK adalah klasifikasi luas dari gangguan yang mencakup bronkitis
kronis, bronkiektasis, emfisema dan asma. PPOK merupakan kondisi
ireversibel yang berkaitan dengan dispnea saat aktivitas dan penurunan aliran
masuk dan keluar udara paru-paru. (Smeltzer & Bare, 2002)
PPOK adalah suatu gangguan yang mempengarui pergerakan udara dari
dan keluar paru, yang meliputi bronskrutis kronik, empisema dan asma
bronkhiale. (Brunner & Sudaart, 2002)
1. BRONKITIS KRONIS
a. Pengertian
Bronkitis kronis didefinisikan sebagai adanya batuk produktif yang
berlangsung 3 bulan dalam satu tahun selama 2 tahun berturut-turut.
Merokok atau pemajanan terhadap polusi adalah penyebab utama
bronkitis kronik. Kisaran infeksi virus, bakteri dan mikro plasma yang
luas dapat menyebabkan episode bronkitis. (Smeltzer & Bare, 2002)
b. Patofisiologi
Asap mengiritasi jalan nafas mengakibatkan hipersekresi lendir
dan inflamasi. Karena iritasi yang konstan ini, kelenjar-kelenjar yang
mensekresi lendir dan sel-sel goblet meningkat jumlahnya, fungsi silia
menurun dan lebih banyak lendir yang dihasilkan. Sebagai akibat
bronkiolus dapat menjadi menyempit dan tersumbat. Alveoli yang
berdekatan dengan bronkiolus dapat menjadi rusak dan membentuk
fibrosis, mengakibatkan perubahan fungsi makrofag alveolar yang
berperan penting dalam menghancurkan partikel asing termasuk
bakteri. Pasien kemudian menjadi lebih rentan terhadap infeksi
pernapasan. Penyempitan bronkial lebih lanjut terjadi sebagai akibat
5

perubahan fibrotik yang terjadi dalam jalan napas. Pada waktunya
mungkin terjadi perubahan paru yang ireversibel, kemungkinan
mengakibatkan emfisema dan bronkiektasis. ( Smeltzer & Bare, 2002)
c. Tanda dan Gejala
Batuk produktif, kronis pada bulan-bulan musim dingin. Batuk
mungkin dapat diperburuk oleh cuaca yang dingin dan lembab. Pasien
biasanya mempunyai riwayat merokok dan sering mengalami infeksi
pernafasan (Mansjoer,Arif.2001) .
d. Pemeriksaan Penunjang (Smeltzer & Bare.2002) .
1) Pemeriksaan analisa gas darah : hipoksia dengan hiperkapnia
2) pembesaran jantung dengan diafragma normal/mendatar
3) Fungsi paru : Penurunan kapasitas vital (VC) dan volume ekspirasi
kuat (FEV), peningkatan volume residual (RV), kapasitas paru
total (TLC) normal atau sedikit meningkat.
4) Pemeriksaan hemoglobin dan hematokrit : dapat sedikit meningkat
2. BRONKIEKTASIS
a. Pengertian
Bronkiektasis adalah dilatasi bronki dan bronkiolus kronis yang
mungkin disebabkan oleh berbagai kondisi, termasuk infeksi paru dan
obstruksi bronkus; aspirasi benda asing, muntahan, atau benda-benda
dari saluran pernapasan atas; dan tekanan akibat tumor, pembuluh
darah yang berdilatasi, dan pembesaran nodus limfe. (Smeltzer &
Bare,2002)
b. Patofisiologi
Infeksi merusak dinding bronkial, menyebabkan kehilangan
struktur pendukungnya dan menghasilkan sputum yang kental yang
akhirnya dapat menyumbat bronki. Dinding bronkial menjadi teregang
secara permanen akibat batuk hebat. Infeksi meluas ke jaringan
peribronkial sehingga dalam kasus bronkiektasis sakular, setiap tuba
6

yang berdilatasi sebenarnya adalah abses paru, yang eksudatnya
mengalir bebas melalui bronkus. Bronkiektasis biasanya setempat,
menyerang lobus atau segmen paru. Lobus yang paling bawah lebih
sering terkena. Retensi sekresi dan obstruksi yang diakibatkannya pada
akhirnya menyebabkan alveoli di sebelah distal obstruksi mengalami
kolaps (ateletaksis). Jaringan parut atau fibrosis akibat reaksi inflamasi
menggantikan jaringan paru yang berfungsi. Pada waktunya pasien
mengalami insufisiensi pernapasan dengan penurunan kapasitas vital,
penurunan ventilasi dan peningkatan rasio volume residual terhadap
kapasitas paru total. Terjadi kerusakan campuran gas yang diinspirasi
(ketidakseimbangan ventilasi-perfusi) dan hipoksemia. (Corwin.2009)
c. Tanda dan Gejala
1) Batuk kronik dan pembentukan sputum purulen dalam jumlah yang
sangat banyak
2) Jari tabuh, karena insufisiensi pernapasan
3) atuk berkepanjangan dengan sputum yang secara konsisten negatif
terhadap tuberkel basil (Mansjoer,Arif.2001)
d. Pemeriksaan Penunjang
1) Bronkografi
2) Bronkoskopi
3) CT-Scan : ada/tidaknya dilatasi bronkial (Smelzer & Bare.2002) .
3. EMFISEMA
a. Pengertian
Emfisema didefinisikan sebagai suatu distensi abnormal ruang
udara diluar bronkiolus terminal dengan kerusakan dinding alveoli.
(Smeltzer & Bare, 2002)
b. Patofisiologi
Pada emfisema beberapa faktor penyebab obstruksi jalan napas
yaitu : inflamasi dan pembengkakan bronki; produksi lendir yang
7

berlebihan; kehilangan rekoil elastik jalan napas; dan kolaps
bronkiolus serta redistribusi udara ke alveoli yang berfungsi.
Karena dinding alveoli mengalami kerusakan, area permukaan
alveolar yang kontak langsung dengan kapiler paru secara kontinu
berkurang, menyebabkan peningkatan ruang rugi (area paru dimana
tidak ada pertukaran gas yang dapat terjadi) dan mengakibatkan
kerusakan difusi oksigen. Kerusakan difusi oksigen mengakibatkan
hipoksemia. Pada tahap akhir penyakit, eliminasi karbondioksida
mengalami kerusakan, mengakibatkan peningkatan tekanan
karbondioksida dalam darah arteri (hiperkapnia) dan menyebabkan
asidosis respiratorius.
Karena dinding alveolar terus mengalami kerusakan, jaring-jaring
kapiler pulmonal berkurang. Aliran darah pulmonal meningkat dan
ventrikel kanan dipaksa untuk mempertahankan tekanan darah yang
tinggi dalam arteri pulmonal. Dengan demikian, gagal jantung sebelah
kanan (kor pulmonal) adalah salah satu komplikasai emfisema.
Terdapatnya kongesti, edema tungkai, distensi vena leher atau nyeri
pada region hepar menandakan terjadinya gagal jantung.
Sekresi meningkat dan tertahan menyebabkan individu tidak
mampu untuk membangkitkan batuk yang kuat untuk mengeluarkan
sekresi. Infeksi akut dan kronis dengan damikian menetap dalam paru
yang mengalami emfisema memperberat masalah.
Individu dengan emfisema mengalami obstruksi kronik ke aliran
masuk dan aliran keluar udara dari paru. Paru-paru dalam keadaan
heperekspansi kronik. Untuk mengalirkan udara kedalam dan keluar
paru-paru, dibutuhkan tekanan negatif selama inspirasi dan tekanan
positif dalam tingkat yang adekuat harus dicapai dan dipertahankan
selama ekspirasi. Posisi selebihnya adalah salah satu inflasi. Daripada
menjalani aksi pasif involunter, ekspirasi menjadi aktif dan
membutuhkan upaya otot-otot. Sesak napas pasien terus meningkat,
dada menjadi kaku, dan iga-iga terfiksaksi pada persendiannya. Dada
8

seperti tong (barrel chest) pada banyak pasien ini terjadi akibat
kehilangan elastisitas paru karena adanya kecenderungan yang
berkelanjutan pada dinding dada untuk mengembang
(Smeltzer&Bare.2002) .
c. Tanda dan Gejala
1) Dispnea
2) Takipnea
3) Inspeksi : barrel chest, penggunaan otot bantu pernapasan
4) Perkusi : hiperresonan, penurunan fremitus pada seluruh bidang
paru
5) Auskultasi bunyi napas : krekles, ronchi, perpanjangan ekspirasi
6) Hipoksemia
7) Hiperkapnia
8) Anoreksia
9) Penurunan BB
10) Kelemahan (Smeltzer & Bare) .
d. Pemeriksaan Penunjang
1) Rontgen dada : hiperinflasi, pendataran diafragma, pelebaran
interkosta dan jantung normal
2) Fungsi pulmonari (terutama spirometri) : peningkatan TLC dan
RV, penurunan VC dan FEV (Mansjoer,Arif.2001).
4. ASMA
a. Pengertian
Asma adalah penyakit jalan napas obstruktif intermiten, reversibel
dimana trakea dan bronki berespon secara hiperaktif terhadap stimuli
tertentu. (Smeltzer & Bare, 2002)
b. Patofisiologi
Individu dengan asma mengalami respon imun yang buruk
terhadap lingkungan mereka. Antibodi yang dihasilkan (IgE) kemudian
9

menyerang sel-sel mast dalam paru. Pemajanan ulang terhadap antigen
mengakibatkan ikatan antigen dengan antibodi, menyebabkan
pelepasan produk sel-sel mast (disebut mediator) seperti histamin,
bradikinin dan prostaglandin serta anafilaksis dari substansi yang
bereaksi lambat (SRS-A). Pelepasan mediator ini dalam jaringan paru
mempengaruhi otot polos dan kelenjar jalan napas, bronkospasme,
pembengkakan membran mukosa dan pembentukan mukus yang
sangat banyak.
Sistem saraf otonom mempersarafi paru. Tonus otot bronkial
diatur oleh impuls saraf vagal melalui sistem parasimpatis. Pada asma
idiopatik atau non alergi ketika ujung saraf pada jalan nafas dirangsang
oleh faktor seperti infeksi, latihan, dingin, merokok, emosi dan
polutan, jumlah asetilkolin yang dilepaskan meningkat. Pelepasan
asetilkolin ini secara langsung menyebabkan bronkokonstriksi juga
merangsang pembentukan mediator kimiawi yang dibahas diatas.
Individu dengan asma dapat mempunyai toleransi rendah terhadap
respon parasimpatis.
Selain itu, reseptor - dan -adrenergik dari sistem saraf simpatis
terletak dalam bronki. Ketika reseptor adrenergik dirangsang , terjadi
bronkokonstriksi; bronkodilatasi terjadi ketika reseptor -adrenergik
yang dirangsang. Keseimbangan antara reseptor - dan -adrenergik
dikendalikan terutama oleh siklik adenosin monofosfat (cAMP).
Stimulasi reseptor –alfa mengakibatkan penurunan c-AMP, yang
mengarah pada peningkatan mediator kimiawi yang dilepaskan oleh
sel-sel mast bronkokonstriksi. Stimulasi respon beta- mengakibatkan
peningkatan tingkat cAMP, yang menghambat pelepasan mediator
kimiawi dan menyebabkan bronkodilatasi. Teori yang diajukan adalah
bahwa penyekatan -adrenergik terjadi pada individu dengan asma.
Akibatnya, asmatik rentan terhadap peningkatan pelepasan mediator
kimiawi dan konstriksi otot polos (Corwin.2009) .
10

c. Tanda dan Gejala
1) Batuk
2) Dispnea
3) Mengi
4) Hipoksia
5) Takikardi
6) Berkeringat
7) Pelebaran tekanan nadib(Manjoer,arif.2001).
d. Pemeriksaan Penunjang
1) Rontgen dada : hiperinflasi dan pendataran diafragma
2) Pemeriksaan sputum dan darah : eosinofilia (kenaikan kadar
eosinofil). Peningkatan kadar serum Ig E pada asma alergik
3) AGD : hipoksi selama serangan akut
4) Fungsi pulmonari :
Biasanya normal
Serangan akut : Peningkatan TLC dan FRV; FEV dan FVC
agak menurunb(Mansjoer, arif.2001).
11

Stimulan Perubahan kesehatan
cemas
Imunitas menurun
Reaksi alergi
Histamin & satmediator dilepas
aktifitas
Inflamasi brochiolus
Sekret meningkat
MK: bersihan jalan nafas tidak efektif
bronkospasme
Obstruksi jalan nafas
Ekspirasi menurun
CO2 meningkt, O2 menurun
lemas
MK: intoleransi aktifitas
anoreksia
MK:nutrisi kurang dari kebutuhan tubuh
BMR
MK: kerusakan pertukaran gas
MK: resiko tinggi infeksi
I. PATHWAY
(Smelzer & Bare. 2002
12

B. ASUHAN KEPERAWATAN DI RUMAH SAKIT
1. Pengkajian
Pengkajian pada pernafasan dengan klien PPOM yang didasarkan pada
kegiatan sehari – hari. Ukur kualitas pernafasan antara skala 1 sampai 10.
Dan juga mengidentifikasi faktor sosial dan lingkungan yang merupakan
faktor pendukung terjadinya gejala. Perawat juga mengidentifikasi type
dari gejala yang muncul antara lain, tiba-tiba atau membahayakan dan
faktor presipitasi lainnya antara lain perjalanan penularan temperatur dan
stress.
Pengkajian fisik termasuk pengkajian bentuk dan kesimetrisan dada,
Respiratory Rate dan Pola pernafasan, posisi tubuh menggunakan otot
bantu pernafasan dan juga warna, jumlah, kekentalan dan bau sputum.
Palpasi dan perfusi pada dada diidentifikasikan untuk mengkaji terhadap
peningkatan gerakan Fremitus, gerakan dinding dada dan penyimpanan
diafragma. Ketika mengauskultasi dinding dada pada dewasa tua / akhir
seharusnya diberi cukup waktu untuk kenyamanan dengan menarik nafas
dalam tanpa adanya rasa pusing (dizzy) (Loukenaffe, M.A, 2000).
Hal-hal yang juga perlu dikaji adalah :
a. Aktifitas / istirahat
Keletihan , kelemahan, malaise, ketidak mampuan melakukan aktifitas
sehari-hari karena sulit bernafas.
b. Sirkulasi
Pembengkakan pada ekstremitas bawah, peningkatan tekanan
darah,takikardi.
c. Integritas ego
Perubahan pola hidup, ansietas, ketakutan,peka rangsang
d. Makanan / cairan
Mual / muntah, anoreksia, ketidakmampuan untuk makan karena
distress pernafasan, turgor kulit buruk, berkeringat.
13

e. Higiene
Penurunan kemampuan / peningkatan kebutuhan bantuan
melakukan aktifitas sehari-hari, kebersihan buruk, bau badan.
f. Pernafasan
Nafas pendek, rasa dada tertekan, dispneu, penggunaan otot bantu
pernafasan.
g. Keamanan
Riwayat reaksi alergi / sensitif terhadap zat atau faktor lingkungan.
h. Seksualitas
Penurunan libido.
i. Interaksi social
Hubungan ketergantungan, kurang sistem pendukung, keterbatasan
mobilitas fisik (Doengoes, 2000 ) .
2. Diagnosa Keperawatan
a. Tidak efektifnya bersihan jalan nafas berhubungan dengan
bronkokonstriksi, peningkatan pembentukan mukus, batuk tidak
efektif, infeksi bronkopulmonal.
b. Pola nafas tidak efektif berhubungan dengan hiperventilasi
c. Resiko tinggi terhadap infeksi berhubungan dengan in adekuat
pertahanan primer dan sekunder, penyakit kronis.
d. Perubahan nutrisi kurang dari kebutuhan tubuh berhubungan dengan
anoreksia, produksi sputum, efek samping obat, kelemahan, dyspnea
e. Defisit self care berhubungan dengan kelemahan fisik
f. Intoleransi aktifitas berhubungan dengan ketidakseimbangan antara
suplay dan kebutuhan oksigen, kelemahan, dispnea ( Doengoes.2000).
14

3. Intervensi
a. Tidak efektifnya bersihan jalan nafas berhubungan dengan
bronkokonstriksi, peningkatan pembentukan mukus, batuk tidak
efektif, infeksi bronkopulmonal.
Setelah dilakukan tindakan keperawatan selama 3x24 jam, bersihan
jalan nafas efektif dengan KH:
1) Bunyi nafas bersih
2) Menunjukan perilaku untuk memperbaiki bersihan jalan nafas,
misal batuk efektif dan mengeluarkan sekret.
Intervensi :
1) Kaji /pantau frekuensi pernafasan
R: Tachipneu biasanya ada pada beberapa derajat dapat ditemukan
pada penerimaan atau selam stress/ proses infeksi akut. Pernafasan
melambat dan frekuensi ekspirasi memanjang disbanding inspirasi.
2) Auskultasi bunyi nafas
R: Derajat spasme bronkus terjadi dengan obstruksi jalan nafas dan
dapat /tak dimanisfestasikan adanya bunyi nafas.
3) Kaji pasien untuk posisi ygnyaman,Tinggi kepala tempat tidur dan
duduk pada sandaran tempat tidur.
R: .Peninggian kepala tempat tidur mempermudah fungsi
pernafasan dengan mempergunakan gravitasi. Dan mempermudah
untuk bernafas serta membantu menurunkan kelemahan otot-otot
dan dapat sebagai alat ekspansi dada.
4) Bantu latihan nafas abdomen .
R: Untuk mengatasi dan mengontrol dispneu dan menurunkan
jebakan udara
5) latih untuk batuk efektif
R: Mengeluarkan sekret yang tertahan
6) beri minum yang banyak dan hangat
15

R: Hidrasi membantu menurunkan kekentalan
secret,mempermudah pengeluaran.cairan hangat dapat menurunkan
spasme bronkus.
7) Berikan obat sesuai indikasi.
R:. Mempercepat proses penyembuhan.
b. Pola nafas tidak efektif berhubunagn dengan hiperventilasi
Setelah dilakukan tindakan keperawatan selama 3x24 jam, pola nafas
efektif KH:
1) RR dalam batas normal 18-24xpermenit
2) tidak ada pegunana otot bantu pernafasan
3) irama frekuensi nafas dalam batas normal
Intervensi :
1) kaji frekuensi dan kedalaman frekuensi pernafasan
R: .kecepatan biasanya meningkt,kedalaman pernafasan bervariasi
tergantung derajat gagal nafas.
2) posisikan pasien semi fowler
R: membantu pernafasan berfungsi secara maksimal
3) pantau respirasi dan status O2
R: memonitor kebutuhan O2
4) ajarka pasien nafas dalam dan balatihan batuk efektif
R: dapat meningktkan / banyaknya sputum dimana gaguan ventilasi
dan ditambah ketidak nyamanan upaya bernafas.
5) bantu pasien mengatasi rasa takut/ansietas
R: perasaan takut/ansietas berhubungan denagn ketidak mampuan
bernafas dapat meningkatkan kebutuhan oksigen
6) beri oksigen tambahan 4Lpermenit
16

R: memaksimalkan bernafas dan menurunkan kerja nafas
7) bantu fisioterapi dada
R: memudahkan upaya pernafasan dalam dan meningkatkan drainase
sekret dari segemen paru
c. Nutrisi kurang dari kebutuhan tubuh berhubungan dengan anoreksia
Setelah dilakukan tindakan keperawatan selama 3x24 jam, nutrisi
terpenuhi dengan KH:
1) Nafsu makan pasien meningkat
2) Diit RS habis
3) menunjukan peningkatan BB
Intervensi :
1) auskultasi bunyi usus
R: penurunan BU menunjukan penurunanan motilitas gaster dan
konstipasi yang berhubunagn dengan pembatasan masukan cairan dan
makanan
2) berikan perawatan oral, berikan wadah sekali pakai dan tisu
R:. .rasa tak enak, bau dan penampilan adalah pencegah utama terhadap
nafsu makan.
3) berikan makan porsi kecil tapi sering
R: .membantu menurunkan kelemahan selama waktu makan
4) hindari makanan yang terlalu panas dan terlalu dingin
R: suhu ekstrim dapat meningkatkan spasme batuk
5) sajikan makanan hangat dan bervariasi
R: .meningkatkan nafsu makan
6) timbang BB
R: berguna untuk menentukan kebutuhan kalori
17

7) kolaborasi dengan tim ahli gizi untuk memberikan makanan sesuai
kebutuhan
R: .metode makan dan kebutuhan kalori didasarkan apada situasi ndan
kebutuahn individu
d. Resiko tinggi terhadap infeksi berhubungan dengan in adekuat
pertahanan primer dan sekunder, penyakit kronis.
Tujuan : Mencegah terjadinya infeksi.
Kriteria hasil yang diharapkan :
1) Menyatakan pemahaman penyebab / faktor resiko individu
2) Mengidentifikasi intervensi untuk mencegah / menurunkan resiko
infeks.
3) Menunjukkan teknik, perubahan pola hidup untuk meningkatkan
lingkungan yang aman.
Intervensi
1) Awasi suhu
R : Demam dapat terjadi karena infeksi / dehidrasi
2) Kaji pentingnya latihan nafas, batuk efektif, perubahan posisi sering,
dan masukan cairan adekuat.
R: Aktifitas ini meningkatkan mobilisasi dan pengeluaran sekret untuk
menurunkan resiko terjadi infeksi paru.
3) Tunjukkan dan bantu pasien tentang pembuangan tisu dan sputum
R: Cegah penyebaran patogen melalui cairan.
4) Dorong keseimbangan antara aktifitas dan istirahat
R : Menurunkan konsumsi / kebutuhan keseimbangan oksigen dan
memperbaiki pertahanan pasien terhadap infeksi, meningkatkan
penyembuhan. borasi
5) Kolaborasi
Dapatkan spesimen dengan batuk / penghisapan untuk
pewarnaan kuman gram kultur / sensitivitas.
18

R : Dilakukan untuk mengidentifikasikan organisme penyebab
dan kerentanan terhadap berbagai anti mikrobia.
Berikan anti mikrobia sesuai indikasi
R:Dapat diberikan untuk organisme khusus yang teridentifikasi
dengan kulturdan sensitivitas, atau diberikan secara profilaktik
karena resiko tinggi.
e. Deficit self care berhubunagn dengan kelemahan fisik
Setelah dilakukan tindakan keperawatna 3x24jam,perawatan diri
terpenuhi, KH :
1) melakukan perawatan diri sendiri
2) mampu melakukan perawatan tanpa sesak nafas
Intervensi :
1) Diskusikan tingkat umum sbelum timbul penyakit dan potensial
yang sekarang diantisipasi
R: mungkin dapat melanjutkan aktifitas umum deangn melakukan
adaptasi yang diperlukan pada keterbatasan saat ini
2) Pertahankan mobilitas dan kontrol program latihan
R: .mendukung kemandirian fisik dan emosional
3) Kaji hambatan terhadap partisipasi dalam pertawatan diri
4) R: menyikan untuk meningkatkan kemandirian, yang akan
meningkatkan harga diri
5) Anjurkan untk mencoba melakukan perwatan diri sendiri
R: dengan gerakan akan melatih Rom pasien untuk melakukan
ADL
6) Kolaborasi dengan ahli terapi okupasi
R :berguna untuk menentukan alat bantu untuk memenuhi
kebutuhan pasien
f. Intoleransi aktifitas berhubungan dengan ketidakseimbangan antara
suplay dan kebutuhan oksigen, kelemahan, dispnea.
Tujuan : Mengembalikan aktifitas klien seperti semula. Kriteria hasil
yang diharapkan :
19

1) Meaporkan / Menunjukkan peningkatan toleransi terhadap
aktifitas yang dapat diukur dengan tak adanya dispnea, kelemahan
berlebihan, dan tanda vital dalam rentang normal.
Intervensi :
1) Evaluasi respons pasien terhadap aktifitas. Catat laporan dispnea,
peningkatan kelemahan / kelelahan dan perubahan tanda vital
selama dan setelah aktivitas.
R: Menetapkan kemampuan / kebutuhan pasien dan memudahkan
pilihan intervensi.
2) Bantu aktivitas perawatan dini yang diperlukan. Berikan kemajuan
peningkatan aktivitas selama fase penyembuhan.
R : Meminimalkan kelelahan dan membantu keseimbangan suplai
dan kebutuhan oksigen.
3) jelaskan pentingnya istirahjat dalam rencana pengobatan dan
perlunya keseimbangan aktifitas dan istirahat
R : tirah baring dipertahankan selama fase akut untuk menurunkan
kebutuhan metabolik, menghemat energi untuk penyembuhan.
4) berikan lingkunagn yang tenang dan nyaman dan batasi
pengunjung selama fase akut sesuai indikasi. Dorong penggunaan
manajemen stres dan pengalih yang tepat.
R : menurunkan stres dan rangsangan berlebihan , meningkatkan
istirahat (Dongoes.2000) .
20