kanker payudara
Click here to load reader
-
Upload
nurfitriana-hidayatin-assidiq -
Category
Documents
-
view
26 -
download
5
description
Transcript of kanker payudara
1.1 Latar BelakangKanker payudara merupakan keganasan yang menyerang hampir sepertiga dari seluruh keganasan yang dijumpai pada wanita. Kanker payudara juga merupakan penyebab kematian kedua setelah kanker paru pada wanita serta menempati insiden tertinggi dari seluruh jenis keganasan. Setiap tahun, lebih dari satu juta kasus baru kanker payudara didiagnosa di seluruh dunia dan hampir 400.000 orang akan meninggal akibat penyakit tersebutSesuai dengan data yang didapatkan dari American Cancer Society , di Amerika Serikat sepanjang tahun 2001, insiden kanker payudara mencapai 192.200 penderita dan 40.860 berakhir dengan kematian. Sekitar 75% penderita berusia lebih dari 50 tahun dan hanya 5% yang berusia kurang dari 40 tahun. Awalnya insiden 1% pertahun, tetapi mulai tahun 1980an terjadi peningkatan menjadi 3 4% pertahun atau dijumpai 111 kasus baru pada setiap 100.000 wanita. Penderita lebih banyak ditemukan pada wanita dibandingkan dengan pria (200 :1). Pada 2002 didapatkan 203.500 kasus baru dan 39.600 kasus berakhir dengan kematian. Selama 50 tahun terakhir, terjadi peningkatan kasus kanker payudara di Amerika Serikat. Di negara-negara Asia, insiden kanker payudara mencapai 20 orang per 100.000 penduduk. Di Indonesia sendiri, kanker payudara menduduki peringkat kedua setelah kanker leher rahim di antara kanker yang menyerang wanita IndonesiaKanker payudara merupakan keadaan malignansi yang berasal dari sel-sel yang terdapat pada payudara. Payudara wanita terdiri dari lobulus-lobulus, duktus-duktus, lemak dan jaringan konektif, pembuluh darah dan limfe. Pada umumnya kanker berasal dari sel-sel yang terdapat di duktus, beberapa diantaranya berasal dari lobulus dan jaringan lainnya.Banyak sekali faktor resiko yang selanjutnya dapat menyebabkan berkembangnya kanker payudara. Secara statistik resiko kanker payudara meningkat pada wanita nullipara, menarche dini, menopause terlambat dan pada wanita yang mengalami kehamilan anak pertama di atas usia 30 tahun. Sebanyak kurang dari 1% kanker payudara tejadi pada usia kurang dari 25 tahun, setelah usia lebih dari 39 tahun insiden meningkat cepat. Insiden tertinggi dijumpai pada usia 45 50 tahun.1.2 RUMUSAN MASALAHBagaimana definisi, etiologi, patogenesis, diagnosis dan penatalaksanaan Ca mammae?I.3 TUJUAN Mengetahui definisi, etiologi, patogenesis, diagnosis dan penatalaksanaan Ca mammaeI.4 MANFAATI.4.1 Menambah wawasan mengenai penyakit bedah khususnya Ca mammaeI.4.2 Sebagai proses pembelajaran bagi dokter muda yang sedang mengikuti kepaniteraan klinik bagian ilmu penyakit bedah.
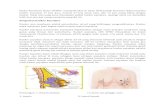
BAB IITINJAUAN PUSTAKA2.1 Anatomi MammaeSetiap payudara terdiri dari 12 sampai 20 lobulus kelenjar tubuloalveolar yang masing-masing mempunyai saluran ke puting susu yang disebut duktus laktiferus. Diantara kelenjar susu dan fasia pektoralis serta diantara kulit dan kelenjar payudara terdapat jaringan lemak. Diantara lobulus terdapat ligamentum Cooper yang memberi rangka untuk payudara. Setiap lobules terdiri dari sel-sel asini yang terdiri dari sel epitel kubus dan mioepitel yang mengelilingi lumen. Sel epitel mengarah ke lumen, sedangkan sel mioepitel terletak diantara sel epitel dan membran basalis.Perdarahan payudara terutama berasal dari cabang a. perforantes anterior dari a. mammaria interna. Persarafan kulit payudara diurus oleh cabang pleksus servikalis dan n. interkostalis. Jaringan kelenjar payudara sendiri diurus oleh saraf simpatik. Aliran limfe dari payudara sekitar 75% menuju ke aksila, sisanya ke kelenjar parasternal dan interpektoralis.Gambar 2.1. Anatomi payudaraSecara fisiologis, payudara mengalami berbagai perubahan yang dipengaruhi oleh hormonal. Pada saat pubertas, estrogen dan progesteron yang dihasilkan oleh ovarium dan pengaruh hipofisa anterior menyebabkan berkembangnya duktus dan asinus. Sesuai dengan siklus menstruasi, terjadi peningkatan estrogen dan progesteron sehingga terjadi proliferasi sel dan retensi cairan. Pada saat kehamilan, terjadi proliferasi sel akibat pengaruh estrogen, progesteron, laktogen plasenta dan prolaktin. Pada saat menyusui terjadi peningkatan produksi prolaktin dan penurunan estrogen dan progesteron, sedangkan pada saat menopause terjadi involusi payudara diikuti dengan berkurangnya jumlah kelenjar.2.2. Kanker PayudaraKanker payudara merupakan keadaan malignansi yang berasal dari sel-sel yang terdapat pada payudara. Payudara wanita terdiri dari lobulus-lobulus, duktus-duktus, lemak dan jaringan konektif, pembuluh darah dan limfe. Pada umumnya karsinoma berasal dari sel-sel yang terdapat di duktus, beberapa diantaranya berasal dari lobulus dan jaringan lainnya. 2.2.1. EpidemiologiKanker payudara merupakan salah satu penyebab kematian pada wanita dan lebih dari satu juta kasus ditemukan di berbagai belahan dunia. Di Amerika Serikat setiap tahunnya ditemukan 100.000 kasus baru dan 30.000 diantaranya meningggal. Di Amerika Utara dan Eropa Utara lebih tinggi, yaitu 91,4 kasus baru dari 100.000 wanita per tahun, diikuti dengan Eropa Selatan dan Amerika Latin dan paling rendah di Asia dan Afrika. Pada beberapa tempat di dunia seperti Amerika Utara, Eropa dan Australia telah terjadi penurunan angka mortalitas sehubungan dengan keberhasilan untuk mendiagnosis secara dini dan terapi yang tepat. Berbeda dengan di Jepang, Costa Rica dan Singapura angka mortalitas cenderung meningkat. Di Singapura, kanker payudara merupakan keganasan terbanyak pada wanita, ditemukan 46,1 kasus per 100.000 wanita pertahun dan mengalami peningkatan 3,68% per tahun.2.2.2. Faktor ResikoUsiaKanker payudara jarang terjadi pada usia sebelum 25 tahun, kecuali pada beberapa kasus yang berhubungan dengan faktor familial. Secara keseluruhan dapat terjadi pada semua usia, 77% terjadi pada wanita di atas usia 50 tahun dan rata-rata diagnosis ditegakkan pada wanita usia 64 tahun.Usia menarchePada 20% kasus, terjadi peningkatan insiden kanker payudara pada wanita usia menarche kurang dari 11 tahun jika dibandingkan dengan usia yang mendapat menarche pada usia 14 tahun. Menopause yang terlambat juga merupakan faktor penyebab terjadinya resiko kanker payudara.Usia kehamilan anak pertamaPada wanita dengan usia kehamilan anak pertama kurang dari 20 tahun memiliki faktor resiko separuhnya jika dibandingkan dengan wanita pada saat usia kehamilan anak pertama lebih dari 35 tahun atau pada nullipara. Diduga, pada saat kehamilan menyebabkan terjadinya diferensiasi terminal sel-sel epitel yang dikatakan berpotensi untuk tejadinya perubahan maligna.Hubungan familial pada garis pertamaResiko terjadinya kanker payudara meningkat sehubungan dengan derajat kekerabatan garis pertama familial dalam keluarga, misalnya ibu, saudara peremuan dan anak perempuan. Secara mayoritas, kanker terjadi pada tanpa adanya hubungan tersebut, sekitar 13% yang mempunyai hubungan demikian.RasWalaupun secara keseluruhan insiden kanker payudara rendah pada wanita Afrika dan Amerika, tetapi pada kelompok ini ditemukan pada stadium yang lanjut sehngga angka mortalitas meningkat jika dibandingkan dengan wanita kulit putih. Kanker payudara lebih banyak ditemukan pada wanita kulit hitam jika dibandingkan dengan wanita kulit putih serta berusia lebih dari 40 tahun. Pada wanita kulit hitam yang menderita kanker payudara umumnya dengan nuclear high-grade, lebih sering tanpa reseptor hormonal dan terjadinya mutasi sporadik p53. Penderita kanker payudara paling banyak ditemukan pada wanita Kaukasia. Faktor sosial yang berpengaruh seperti keterlambatan pemeriksaan ke pusat kesehatan dan sedikitnya penggunaan mamografi juga memegang peranan penting.Paparan estrogenPenggunaan hormon pengganti pada wanita postmenopausal menunjukkan peningkatan faktor resiko terjadinya kanker payudara. Pemberian estrogen dan progesteron secara bersamaan meningkatkan terjadinya insiden kanker payudara jika dibandingkan dengan pemberian estrogen saja. Keadaan ini terutama dijumpai pada karsinoma lobular invasif. Tidak adanya estrogen endogen (oovorektomi) dapat menurunkan insiden kanker payudara mencapai 75%.Faktor-faktor lain yang berpengaruh seperti geografik, diet, obesitas, olah raga teratur, menyusui, toksin lingkungan dan merokok dikatakan mempunyai factor keterkaitan.2.2.3. Etiologi dan PatogenesisBerkembangnya suatu kanker payudara pada umumnya berhubungan dengan faktor hormonal dan genetik (riwayat keluarga). Secara sporadik, kanker payudara berhubungan dengan paparan hormonal dan secara herediter berhubungan dengan mutasi germ-line.HerediterDitemukan 13% kanker payudara terjadi secara herediter pada garis pertama keturunan, hanya sekitar 1% yang diakibatkan oleh multifaktor dan mutasi germ-line. Sekitar 23% kanker payudara terjadi secara familial (atau 3% dari seluruh kanker payudara) hal ini dikaitkan dengan BRCA1 dan BRCA2. Probabilitas terjadinya kanker payudara yang berhubungan dengan mutasi gen ini meningkat jika terjadi pada garis pertama keturunan, penderita terkena sebelum menopause dan atau dengan kanker multipel, atau pada pria dengan kanker payudara dan jika ada anggota keluarga menderita kanker ovarium. Secara herediter , penyebab terjadinya mutasi multifaktorial dan pada umumnya antar faktor ini saling mempengaruhi. Perubahan terjadi pada salah satu dari gen sekian banyak gen yang dapat mencetuskan suatu transformasi maligna didukung oleh faktor lainGen BRCA1 dan BRCA2Pada kanker payudara ditemukan dua gen yang bertanggung jawab pada dua pertiga kasus kanker payudara familial atau 5% secara keseluruhan, yaitu gen BRCA1 yang berlokasi pada kromosom 17(17q21) dan gen BRCA2 yang berlokasi pada kromosom 13q-12-13. Adanya mutasi dan delesi BRCA1 yang bersifat herediter pada 85% menyebabkan terjadinya peningkatan resiko untuk terkena kanker payudara, 10% secara nonherediter dan kanker ovarium. Mutasi dari BRCA1 menunjukkan perubahan ke arah karsinoma tipe medular, cenderung high grade, mitotik sangat aktif, pola pertumbuhan sinsitial dan status reseptor estrogen negatif dan mempunyai prognosis yang buruk. Gen BRCA2 yang berlokasi pada kromosom 13q melibatkan 70% untuk terjadinya kanker payudara secara herediter dan bukan merupakan mutasi sekunder dari BRCA1. Seperti halnya BRCA1, BRCA2 juga dapat menyebabkan terjadinya kanker ovarium dan pada pria dapat meningkatkan resiko terjadinya kanker payudara.Mutasi GermlineFaktor genetik ditunjukkan dengan kecenderungan familial yang kuat. Tidak adanya pola pewarisan menunjukkan bahwa insiden familial dapat disebabkan oleh kerja banyak gen atau oleh faktor lingkungan serupa yang bekerja pada anggota keluarga yang sama. Pada penderita sindroma Li-Fraumeni terjadi mutasi dari tumor supressor gen p53. Keadaan ini dapat menyebabkan keganasan pada otak dan kelenjar adrenal pada anak-anak dan kanker payudara pada orang dewasa. Ditemukan sekitar 1% mutasi p53 pada penderita kanker payudara yang dideteksi pada usia sebelum 40 tahun.Mutasi sporadikSecara mayoritas keadaan mutasi sporadik berhubungan dengan paparan hormon, jenis kelamin, usia menarche dan menopause, usia reproduktif, riwayat menyusui dan estrogen eksogen. Keadaan kanker seperti ini dijumpai pada wanita postmenopause dan overekspresi estrogen reseptor. Estrogen sendiri mempunyai dua kemampuan untuk berkembangnya kanker payudara. Metabolit estrogen dapat menyebabkan mutasi atau menyebabkan perusakan DNA-radikal bebas. Melalui aktivitas hormonal, estrogen dapat menyebabkan proliferasi lesi premaligna menjadi suatu maligna. Sifat bergantung hormon ini berkaitan dengan adanya estrogen, progesteron dan reseptor hormon steroid lain di inti sel payudara. Pada neoplasma yang memiliki reseptor ini terapi hormon (antiestrogen) dapat memperlambat pertumbuhannya dan menyebabkan regresi tumor.HER2/neuHER2/neu (c-erbB-2) merupakan suatu onkogen yang meng-encode glikoprotein transmembran melalui aktivitas tirosin kinase, yaitu p185. Overekspresi HER2/neu dapat dideteksi melalui pemeriksaan imunohistokimia, FISH (fluorecence in situ hybridization) dan CISH (chromogenic in situ hybridization).10 Suatu kromosom penanda (1q+) telah dilaporkan dan peningkatan ekspresi onkogen HER2/neu telah dideteksi pada beberapa kasus. Adanya onkogen HER2/neu yang mengalami amplikasi pada sel-sel kanker payudara berhubungan dengan prognosis yang buruk.VirusDiduga menyebabkan kanker payudara. Faktor susu Bittner adalah suatu virus yang menyebabkan kanker payudara pada tikus yang ditularkan melalui air susu. Antigen yang serupa dengan yang terdapat pada virus tumor mammaria tikus telah ditemukan pada beberapa kasus kanker payudara pada manusia tetapi maknanya tidak jelas.2.2.4. LokasiSekitar 50% massa tumor terdapat pada kuadran lateral atas, 15% pada kuadran medial atas, 10% pada kuadran lateral bawah dan 17% pada regio sentral (1 cm dari areola mamma) dan 3% difus. Beberapa kasus menunjukkan bahwa massa tumor lebih sering ditemukan pada payudara kiri dibandingkan dengan payudara kanan2.2.5 Klasifikasi HistologisStadiumStadium penyakit kanker adalah suatu keadaan dari hasil penelitian dokter saat mendiagnosis suatu penyakit kanker yang diderita pasiennya, sudah sejauh manakah tingkat penyebaran kanker tersebut baik ke organ atau jaringan sekitar maupun penyebaran ketempat lain. Stadium hanya dikenal pada tumor ganas atau kanker dan tidak ada pada tumor jinak.Untuk menentukan suatu stadium, harus dilakukan pemeriksaan klinis dan pemeriksaan penunjang lainnya yaitu histopatologi atau PA, rontgen, USG, dan bila memungkinkan dengan CT scan, scintigrafi, dan lain-lain. Banyak sekali cara untuk menentukan stadium, namun yang paling banyak digunakan saat ini adalah stadium kanker berdasarkan klasifikasi sistem TNM yang direkomendasikan oleh UICC (International Union Against Cancer dari World Helath Organization) / AJCC (American Joint Committee On Cancer yang disponsori oleh American Cancer Society dan American College of Surgeons).Sistem TNMTNM merupakan singkatan dari T yaitu tumor size atau ukuran tumor, N yaitu node atau kelenjar getah bening regional dan M yaitu metastasis atau penyebaran jauh. Ketiga faktor T, N, dan M dinilai baik secara klinis sebelum dilakukan operasi, juga sesudah operasi dan dilakukan pemeriksaan histopatologi (PA). Pada kanker payudara, penilaian TNM sebagai berikut :a) Ukuran Tumor (T) :b. Palpable Lymph Node (N):c. Metastase (M) :Setelah masing-masing faktor T, N, M didapatkan, ketiga faktor tersebut kemudian digabungkan dan akan diperoleh stadium kanker sebagai berikut:Tabel 2.5 Stadium Numerik Kanker PayudaraGejala permulaan kanker payudara sering tidak disadari atau dirasakan dengan jelas oleh penderita sehingga banyak penderita yang berobat dalam keadaan lanjut. Hal inilah yang menyebabkan tingginya angka kematian kanker tersebut. Padahal, pada stadium dini kematian akibat kanker masih dapat di cegah. Tjindarbumi (1982) mengatakan, bila penyakit kanker payudara ditemukan dalam stadium dini, angka harapan hidupnya (life expectancy) tinggi, berkisar antara 85-95%. Namun, dikatakannya pula bahwa 70-90% penderita datang ke rumah sakit setelah penyakit parah, yaitu setelah masuk dalam stadium lanjut.Gejala Klinis Kanker PayudaraWanita dengan kanker payudara, bisa jadi mengalami gejala-gejala berikut. Kadang meskipun di tubuhnya telah tumbuh kanker dia tidak merasakan gejala apapun. Atau boleh juga ditubuhnya menujukkan gejala tersebut tetapi bukan karena kanker payudara, tetapi akibat kondisi medis lain. Adapun tanda-tanda atau gejalanya antara lain : Ada bejolan yang keras di payudara- Bentuk umumnya berupa benjolan yang tidak nyeri pada payudara. Benjolan itu mula-mula kecil, semakin lama akan semakin besar, lalu melekat pada kulit atau menimbulkan perubahan pada kulit payudara atau pada puting susu.- Puting berubah (bisa masuk kedalam, atau terasa sakit terus-menerus), mengeluarkan cairan atau darah Kulit atau puting susu menjadi tertarik ke dalam (retraksi), bewarna merah muda atau kecoklat-coklatan sampai menjadi odema hingga kulit kelihatan seperti kulit jeruk, mengkerut, atau timbul borok pada payudara. Borok itu semakin lama akan semakin membesar dan mendalam sehingga dapat menghancurkan seluruh payudara, sering berbau busuk, dan mudah berdarah. Ciri-ciri lainnya antara lain pendarahan pada puting susu, rasa sakit atau nyeri pada umumnya baru timbul apabila tumor sudah besar, sudah timbul borok, atau bila sudah muncul metastase ke tulang-tulang, kemudian timbul pembesaran kelenjar getah bening di ketiak, bengkak (edema) pada lengan, dan penyebaran kanker ke seluruh tubuh Ada perubahan pada kulit payudara diantara berkerut, iritasi, seperti kulit jeruk. Adanya benjolan-benjolan kecil Ada luka di payudara yang sulit sembuh Payudara terasa panas, memerah, dan bengkak Terasa sakit atau nyeri (bisa juga ini bukan sakit karena kanker, tetapi tetap harus diwaspadai) Terasa sangat gatal di daerah sekitar puting Benjolan yang keras itu tidak bergerak (terfiksasi) dan biasanya pada awal tidak terasa sakit Apabila benjolan itu kanker, awalnya biasanya hanya pada satu payudara.Kanker payudara lanjut sangat mudah dikenali degan mengetahui kriteria operabilitas Heagensen sebagai berikut : Terdapat edema luas pada kulit payudara (lebih 1/3 luas kulit payudara); Adanya nodul satelit pada kulit payudara; Kanker payudara jenis mastitis karsinimatosa; Terdapat model parasternal dan nodel supraklavikula; Adanya edema lengan dan metastase jauh; Serta terdapat dua dari tanda-tanda locally advanced, yaitu ulserasi kulit, edema kulit, kulit terfiksasi pada dinding toraks, kelenjar getah bening aksila berdiameter lebih 2,5 cm dan kelenjar getah bening aksila melekat satu sama lain.Pemeriksaan penunjang1. MammografiMammografi merupakan pemeriksaan yang paling dapat diandalkan untuk mendeteksi kanker payudara sebelum benjolan atau massa dapat dipalpasi. Karsinoma yang tumbuh lambat dapat diidentifikasi dengan mammografi setidaknya 2 tahun sebelum mencapai ukuran yang dapat dideteksi melalui palpasi.Mammografi telah digunakan di Amerika Utara sejak tahun 1960 dan teknik ini terus dimodifikasi dan diimprovisasi untuk meningkatkan kualitas gambarnya. Mammografi konvensional menyalurkan dosis radiasi sebesar 0,1 sentigray (cGy) setiap penggunaannya. Sebagai perbandingan, Foto X-ray thoraks menyalurkan 25% dari dosis radiasi mammografi. Mammografi dapat digunakan baik sebagai skrining maupun diagnostik. Mammografi mempunyai 2 jenis gambaran, yaitu kraniokaudal (CC) dan oblik mediolateral (MLO).MLO memberikan gambaran jaringan mammae yang lebih luas, termasuk kuadran lateral atas dan axillary tail of Spence. Dibandingkan dengan MLO, CC memberikan visualisasi yang lebih baik pada aspek medial dan memungkinkan kompresi payudara yang lebih besar.Radiologis yang berpengalaman dapat mendeteksi karsinoma payudara dengan tingkat false-positive sebesar 10% dan false-negative sebesar 7%. Gambaran mammografi yang spesifik untuk karsinoma mammae antara lain massa padat dengan atau tanpa gambaran seperti bintang (stellate), penebalan asimetris jaringan mammae dan kumpulan mikrokalsifikasi. Gambaran mikrokalsifikasi ini merupakan tanda penting karsinoma pada wanita muda, yang mungkin merupakan satu-satunya kelainan mammografi yang ada. Mammografi lebih akurat daripada pemeriksaan klinis untuk deteksi karsinoma mammae stadium awal, dengan tingkat akurasi sebesar 90%. Protokol saat ini berdasarkan National Cancer Center Network (NCCN) menyarankan bahwa setiap wanita diatas 20 tahun harus dilakukan pemeriksaan payudara setiap 3 tahun. Pada usia di atas 40 tahun, pemeriksaan payudara dilakukan setiap tahun disertai dengan pemeriksaan mammografi. Pada suatu penelitian atas screening mammography, menunjukkan reduksi sebesar 40% terhadap karsinoma mammae stadium II, III dan IV pada populasi yang dilakukan skrining dengan mammografi.2. Ultrasonografi (USG)Penggunaan USG merupakan pemeriksaan penunjang yang penting untuk membantu hasil mammografi yang tidak jelas atau meragukan, baik digunakan untuk menentukan massa yang kistik atau massa yang padat. Pada pemeriksaan dengan USG, kista mammae mempunyai gambaran dengan batas yang tegas dengan batas yang halus dan daerah bebas echo di bagian tengahnya. Massa payudara jinak biasanya menunjukkan kontur yang halus, berbentuk oval atau bulat, echo yang lemah di bagian sentral dengan batas yang tegas. Karsinoma mammae disertai dengan dinding yang tidak beraturan, tetapi dapat juga berbatas tegas dengan peningkatan akustik. USG juga digunakan untuk mengarahkan fine-needle aspiration biopsy (FNAB), coreneedle biopsy dan lokalisasi jarum pada lesi payudara. USG merupakan pemeriksaan yang praktis dan sangat dapat diterima oleh pasien tetapi tidak dapat mendeteksi lesi dengan diameter 1 cm.3. Magnetic Resonance Imaging (MRI)Sebagai alat diagnostik tambahan atas kelainan yang didapatkan pada mammografi, lesi payudara lain dapat dideteksi. Akan tetapi, jika pada pemeriksaan klinis dan mammografi tidak didapat kelainan, maka kemungkinan untuk mendiagnosis karsinoma mammae sangat kecil.MRI sangat sensitif tetapi tidak spesifik dan tidak seharusnya digunakan untuk skrining. Sebagai contoh, MRI berguna dalam membedakan karsinoma mammae yang rekuren atau jaringan parut. MRI juga bermanfaat dalam memeriksa mammae kontralateral pada wanita dengan karsinoma payudara, menentukan penyebaran dari karsinoma terutama karsinoma lobuler atau menentukan respon terhadap kemoterapi neoadjuvan.4. BiopsiFine-needle aspiration biopsy (FNAB) dilanjutkan dengan pemeriksaan sitologi merupakan cara praktis dan lebih murah daripada biopsi eksisional dengan resiko yang rendah. Teknik ini memerlukan patologis yang ahli dalam diagnosis sitologi dari karsinoma mammae dan juga dalam masalah pengambilan sampel, karena lesi yang dalam mungkin terlewatkan. Insidensi false-positive dalam diagnosis adalah sangat rendah, sekitar 1-2% dan tingkat false-negative sebesar 10%. Kebanyakan klinisi yang berpengalaman tidak akan menghiraukan massa dominan yang mencurigakan jika hasil sitologi FNA adalah negatif, kecuali secara klinis, pencitraan dan pemeriksaan sitologi semuanya menunjukkan hasil negatif. Large-needle (core-needle) biopsy mengambil bagian sentral atau inti jaringan dengan jarum yang besar. Alat biopsi genggam menbuat large-coreneedle biopsy dari massa yang dapat dipalpasi menjadi mudah dilakukan di klinik dan cost-effective dengan anestesi lokal.Open biopsy dengan lokal anestesi sebagai prosedur awal sebelum memutuskan tindakan defintif merupakan cara diagnosis yang paling dapat dipercaya. FNAB atau core-needle biopsy, ketika hasilnya positif, memberikan hasil yang cepat dengan biaya dan resiko yang rendah, tetapi ketika hasilnya negatif maka harus dilanjutkan dengan open biopsy. Open biopsy dapat berupa biopsy insisional atau biopsi eksisional. Pada biopsy insisional mengambil sebagian massa payudara yang dicurigai, dilakukan bila tidak tersedianya core-needle biopsy atau massa tersebut hanya menunjukkan gambaran DCIS saja atau klinis curiga suatu inflammatory carcinoma tetapi tidak tersedia core-needle biopsy. Pada biopsi eksisional, seluruh massa payudara diambil.5. BiomarkerBiomarker karsinoma mammae terdiri dari beberapa jenis. Biomarker sebagai salah satu faktor yang meningkatkan resiko karsinoma mammae. Biomarker ini mewakili gangguan biologik pada jaringan yang terjadi antara inisiasi dan perkembangan karsinoma. Biomarker ini digunakan sebagai hasil akhir dalam penelitian kemopreventif jangka pendek dan termasuk perubahan histologis, indeks dari proliferasi dan gangguan genetik yang mengarah pada karsinoma.Nilai prognostik dan prediktif dari biomarker untuk karsinoma mammae antara lain (1) petanda proliferasi seperti proliferating cell nuclear antigen (PNCA), BrUdr dan Ki-67; (2) petanda apoptosis seperti bcl-2 dan rasio bax:bcl-2; (3) petanda angiogenesis seperti vascular endothelial growth factor (VEGF) dan indeks angiogenesis; (4) growth factors dan growth factor receptors seperti human epidermal growth receptor (HER)-2/neu dan epidermal growth factor receptor (EGFr) dan (5) p53.PenatalaksanaanTerapi dapat bersifat kuratif atau paliatif. Terapi kuratif dianjurkan untuk stadium I, II, dan III. Pasien dengan tumor lokal lanjut (T3,T4) dan bahkan inflammatory carcinoma mungkin dapat disembuhkan dengan terapi multimodalitas, tetapi kebanyakan hanya bersifat paliatif. Terapi paliatif diberikan pada pasien dengan stadium IV dan untuk pasien dengan metastasis jauh atau untuk karsinoma lokal yang tidak dapat direseksi.A. Terapi secara pembedahan1. Mastektomi partial (breast conservation)Tindakan konservatif terhadap jaringan payudara terdiri dari reseksi tumor primer hingga batas jaringan payudara normal, radioterapi dan pemeriksaan status KGB (kelenjar getah bening) aksilla. Reseksi tumor payudara primer disebut juga sebagai reseksi segmental, lumpectomy, mastektomi partial dan tylectomy. Tindakan konservatif, saat ini merupakan terapi standar untuk wanita dengan karsinoma mammae invasif stadium I atau II. Wanita dengan DCIS hanya memerlukan reseksi tumor primer dan radioterapi adjuvan. Ketika lumpectomy dilakukan, insisi dengan garis lengkung konsentrik pada nipple-areola complex dibuat pada kulit diatas karsinoma mammae. Jaringan karsinoma diangkat dengan diliputi oleh jaringan mammae normal yang adekuat sejauh 2 mm dari tepi yang bebas dari jaringan tumor. Dilakukan juga permintaan atas status reseptor hormonal dan ekspresi HER-2/neu kepada patologis.Setelah penutupan luka payudara, dilakukan diseksi KGB aksilla ipsilateral untuk penentuan stadium dan mengetahui penyebaran regional. Saat ini, sentinel node biopsy merupakan prosedur staging yang dipilih pada aksilla yang tidak ditemukan adanya pembesaran KGB. Ketika sentinel node biopsy menunjukkan hasil negatif, diseksi KGB akilla tidak dilakukan.2. Modified Radical MastectomyModified radical mastectomy mempertahankan baik M. pectoralis mayor and M. pectoralis minor, dengan pengangkatan KGB aksilla level I dan II tetapi tidak level III. Modifikasi Patey mengangkat M. pectoralis minor dan diseksi KGB axilla level III. Batasan anatomis pada Modified radical mastectomy adalah batas anterior M. latissimus dorsi pada bagian lateral, garis tengah sternum pada bagian medial, bagian inferiornya 2-3 cm dari lipatan infra-mammae dan bagian superiornya m. subcalvia. Seroma dibawah kulit dan di aksilla merupakan komplikasi tersering dari mastektomi dan diseksi KGB aksilla, sekitar 30% dari semua kasus. Pemasangan closed-system suction drainage mengurangi insidensi dari komplikasi ini. Kateter dipertahankan hingga cairan drainage kurang dari 30 ml/hari. Infeksi luka jarang terjadi setelah mastektomi dan kebanyakan terjadi sekunder terhadap nekrosis skin-flap. Pendarahan sedang dan hebat jarang terjadi setelah mastektomi dan sebaiknya dilakukan eksplorasi dini luka untuk mengontrol pendarahan dan memasang ulang closed-system suction drainage. Insidensi lymphedema fungsional setelah modified radical mastectomy sekitar 10%. Diseksi KGB aksilla ekstensif, terapi radiasi, adanya KGB patologis dan obesitas merupakan factor-faktor predisposisi.Terapi secara medikalis (non-pembedahan)1. RadioterapiTerapi radiasi dapat digunakan untuk semua stadium karsinoma mammae. Untuk wanita dengan DCIS, setelah dilakukan lumpectomy, radiasi adjuvant diberikan untuk mengurangi resiko rekurensi lokal, juga dilakukan untuk stadium I, IIa, atau IIb setelah lumpectomy. Radiasi juga diberikan pada kasus resiko/kecurigaan metastasis yang tinggi.Pada karsinoma mammae lanjut (Stadium IIIa atau IIIb), dimana resiko rekurensi dan metastasis yang tinggi maka setelah tindakan pembedahan dilanjutkan dengan terapi radiasi adjuvan.2. Kemoterapia. Kemoterapi adjuvanKemoterapi adjuvan memberikan hasil yang minimal pada karsinoma mammae tanpa pembesaran KGB dengan tumor berukuran kurang dari 0,5 cm dan tidak dianjurkan. Jika ukuran tumor 0,6 sampai 1 cm tanpa pembesaran KGB dan dengan resiko rekurensi tinggi maka kemoterapi dapat diberikan. Faktor prognostik yang tidak menguntungkan termasuk invasi pembuluh darah atau limfe, tingkat kelainan histologis yang tinggi, overekspresi HER-2/neu dan status reseptor hormonal yang negatif sehingga direkomendasikan untuk diberikan kemoterapi adjuvan. Contoh regimen kemoterapi yang digunakan antara lain siklofosfamid, doxorubisin, 5-fluorourasil dan methotrexate. Untuk wanita dengan karsinoma mammae yang reseptor hormonalnya negative dan lebih besar dari 1 cm, kemoterapi adjuvan cocok untuk diberikan. Rekomendasi pengobatan saat ini, berdasarkan NSABP B-15, untuk stadium IIIa yang operabel adalah modified radical mastectomy diikuti kemoterapi adjuvant dengan doxorubisin diikuti terapi radiasi.b. Neoadjuvant chemotherapyKemoterapi neoadjuvan merupakan kemoterapi inisial yang diberikan sebelum dilakukan tindakan pembedahan, dimana dilakukan apabila tumor terlalu besar untuk dilakukan lumpectomy. Rekomendasi saat ini untuk karsinoma mammae stadium lanjut adalah kemoterapi neoadjuvan dengan regimen adriamycin diikuti mastektomi atau lumpectomy dengan diseksi KGB aksilla bila diperlukan, diikuti kemoterapi adjuvan, dilanjutkan dengan terapi radiasi. Untuk Stadium IIIa inoperabel dan IIIb, kemoterapi neoadjuvan digunakan untuk menurunkan beban atau ukuran tumor tersebut, sehingga memungkinkan untuk dilanjutkan modified radical mastectomy, diikuti dengan kemoterapi dan radioterapi.3. Terapi anti-estrogenDalam sitosol sel-sel karsinoma mammae terdapat protein spesifik berupa reseptor hormonal yaitu reseptor estrogen dan progesteron. Reseptor hormon ini ditemukan pada lebih dari 90% karsinoma duktal dan lobular invasif yang masih berdiferensiasi baik. Setelah berikatan dengan reseptor estrogen dalam sitosol, tamoxifen menghambat pengambilan estrogen pada jaringan payudara. Respon klinis terhadap anti-estrogen sekitar 60% pada wanita dengan karsinoma mammae dengan reseptor hormon yang positif, tetapi lebih rendah yaitu sekitar 10% pada reseptor hormonal yang negatif. Kelebihan tamoxifen dari kemoterapi adalah tidak adanya toksisitas yang berat. Nyeri tulang, hot flushes, mual, muntah dan retensi cairan dapat terjadi pada pengunaan tamoxifen. Resiko jangka panjang pengunaan tamoxifen adalah karsinoma endometrium. Terapi dengan tamoxifen dihentikan setelah 5 tahun. Beberapa ahli onkologi merekomendasikan tamoxifen untuk ditambahkan pada terapi neoadjuvan pada karsinoma mammae stadium lanjut terutama pada reseptor hormonal yang positif. Untuk semua wanita dengan karsinoma mammae stadium IV, anti-estrogen (tamoxifen), dipilih sebagai terapi awal.4. Terapi antibodi anti-HER2/neuPenentuan ekspresi HER-2/neu pada semua karsinoma mammae yang baru didiagnosis, saat ini direkomendasi. Hal ini digunakan untuk tujuan prognostic pada pasien tanpa pembesaran KGB, untuk membantu pemilihan kemoterapi adjuvan karena dengan regimen adriamycin menberikan respon yang lebih baik pada karsinoma mammae dengan overekspresi HER-2/neu. Pasien dengan overekspresi Her-2/neu mungkin dapat diobati dengan trastuzumab yang ditambahkan pada kemoterapi adjuvan.PrognosisSurvival rates untuk wanita yang didiagnosis karsinoma mammae antara tahun 1983-1987 telah dikalkulasi berdasarkan pengamatan, epidemiologi dan hasil akhir program data, didapatkan bahwa angka 5-year survival untuk stadium I adalah 94%, stadium IIa 85%, IIb 70%, dimana pada stadium IIIa sekitar 52%, IIIb 48% dan untuk stasium IV adalah 18%.
Summary of Breast Biopsy Methods
TypeUsed ForNeedle Sample sizeAnesthesiaProsCons
Fine Needle Aspiration (FNA) Cysts; sometimes also used to sample cells from masses with or without calcifications22 or 25 gauge needle; several (5-6) samples of fluids and/or cells are removedLocal or noneFastest and easiest method; results rapidly available; no stitches or scar; excellent for cystsSmall sample size may cause incomplete assessment or misdiagnosis; multiple needle insertions; operator dependent
Core NeedleSample tissue from solid mass or calcium deposits10, 11, or 14 gauge needle; several (5-6) samples are removedLocalLarger sample than FNA can lead to more accurate diagnosis; no stitches or internal scar Multiple needle insertions; limited sample size may underestimate more serious diagnosis
Vacuum-Assisted (Mammotome or MIBB)Primarily used for calcifications11 or 14 gauge needle. Requires 0.25 inch incision (approx. 0.6 cm); several (8-10) samples are removedLocalExcellent for calcium deposits; removes several large samples with one needle insertion; no stitches; minimal scarMay be less accurate than surgical biopsy which removes entire lesion; not ideal for hard-to-reach lesions (i.e., near chest wall); operator dependent
Large Core Surgical (ABBI)Primarily used for nonpalpable (unable to feel) masses and/or calcifications5mm-20mm to cylinder of breast tissue is removed (approx. size and shape of wine cork)LocalProvides large sample without heavy sedation (as with surgical biopsy)Removes large amount of normal tissue before reaching lesion, may not remove adequate margin of tissue around lesion; requires stitches; scar
Open SurgicalMasses, hard-to-reach lesions, (i.e. near chest wall) multiple lesions; masses with micro-calcificationsRequires 1.5 to 2 inch incision (approx. 4.0 to 5.0 cm); golf ball size area of tissue or more is removedHeavy sedation; sometimes general anesthesiaYields largest tissue sample; most accurate method of diagnosis (near 100%)Causes permanent scar that may make future mammograms difficult to read; possible breast disfigurement; requires stitches and longer recovery
Updated: May 4, 2008 Print Discuss Email Share
Related Articles Biospy Procedure - What is a Biopsy Who Performs Biopsies? Fine Needle Aspiration Biopsy (FNA) Open Surgical Biopsy (Excisional and Incisional)Featured Articles Cancer Screening in America below National Targets Hispanic Women May Be More Likely to Die from Breast Cancer Study: Chemotherapy Effective Before or After LumpectomyBiopsi adalah pengambilan sampel jaringan yang akan diperiksa oleh dokter ahli Patologi Anatomi. Jaringan akan diperiksa di bawah mikroskop sehingga dapat ditentukan ada tidaknya sel kanker.Terdapat beberapa cara biopsi :1. Fine Needle Aspiration Biopsy (FNAB).2. Core Biopsy.3. Biopsi Bedah.Fine Needle Aspiration Biopsy / Biopsi Jarum Halus,Biopsi ini menggunakan jarum sebesar jarum suntik biasa dan tidak memerlukan persiapan khusus. Jaringan diambil menggunakan jarum halus di area tumor pada organ tubuh tertentu. Bila tumor tidak mudah diraba, maka biopsy jarum halus dilakukan dengan tuntunan USG atau mammografi.Pemeriksaan ini mungkin menimbulkan perasaan agak nyeri dan dapat menyebabkan memar ringan yang akan hilang dalam waktu 1-2 hari. Karena jaringan yang diambil hanya sedikit maka ada kemungkinannya sel kanker tidak terambil sehingga tidak terdeteksi.Dengan pemeriksaan biopsi jarum halus saja memiliki kemungkinan diagnosis dengan angka kesalahan sampai 10%.Core Biopsy,Core Biopsy sangat mirip dengan Biopsi Jarum Halus tetapi menggunakan jarum yang lebih besar. Dengan diberikan bius lokal sebelumnya, dibuat irisan kecil di kulit payudara kemudian sedikit jaringan payudara diambil. Pemeriksaan ini dapat menimbulkan sedikit rasa nyeri.Dengan Core Biopsy akan diperoleh jaringan payudara yang cukup sehingga lebih mudah diidentifikasi adanya kanker. Beberapa jenis benjolan karena bentuknya lebih cocok untuk didiagnosis dengan Core Biopsy.Hasil pemeriksaan Biopsi Jarum Halus dan Core Biopsy dapat berupa : Tidak ada tanda kanker payudara. Kemungkinan ada tanda kanker payudara, yaitu terdapat sel-sel yang mencurigakan tetapi belum cukup jelas untuk menegakkan diagnosis. Hasil ini lebih baik dilanjutkan dengan biopsi bedah untuk mencapai diagnosis akhir. Ditemukan sel kanker pada payudara.Biopsi Bedah,Bila seluruh pemeriksaan tidak menghasilkan diagnosis pasti kanker payudara, maka pasien akan dirujuk ke dokter bedah Onkologi untuk menjalani biopsi bedah. Sebaliknya bila hasil pemeriksaan sebelumnya menunjukkan tanda pasti kanker payudara, biasanya tidak perlu dilakukan biopsi bedah.Dokter bedah Onkologi akan menjelaskan pilihan terapi yang sesuai kepada pasien.Untuk tumor yang dapat dilakukan operasi langsung, biopsi bedah biasanya sekaligus dengan mengangkat tumor seluruhnya. Dengan begitu, ahli patologi dapat memeriksa dan lebih mudah menentukan ada tidaknya kanker. Hasil biopsi dapat diketahui saat itu juga melalui pemeriksaan potong beku dan hasil patologi jaringan beserta biologi molukulernya, sehingga dapat dilanjutkan terapi definitifnya, ajuvan terapi hingga estimasi prognostik dan prediksi terapinya secara multidisiplin dan multimodalitas.