Penatalaksanaan Kanker Payudara
-
Upload
cynthia-citra -
Category
Documents
-
view
224 -
download
1
Transcript of Penatalaksanaan Kanker Payudara

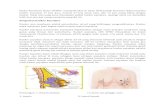
I. ANATOMI1
Payudara terdiri dari komponen musculocutan dan lemak. Payudara menempati bagian tubuh
antara iga ke-3 sampai iga ke-7 serta terbentang dari linea parasternalis sampai linea aksilaris
anterior atau media. Bagian mesenkim payudara terutama menempati fascia pectoral dan
m.serratus anterior. Pada umumnya jaringan payudara akan meluas ke dalam lipatan ruang aksila
yang sering dikenal sebagai axillary tail of Spence. Antara fascia superfisialis dan profundus
(fascia pectoralis) terdapat ruang submammaria yang kaya akan kelenjar limfe. Pada bagian
profunda areola mamma terdapat lemak bebas yang didalamnya terdapat ductus lactiferous yang
melebar membentuk sinus. Di dalam sinus ini ASI disimpan. Ligamentum suspensorium dari
Cooper membentuk septa fibrosa yang kuat yang menyokong parenkim payudara dan terbentang
dari fascia pektoralis profunda ke lapisan fascia superfisialis di dalam dermis. Invasi kanker
payudara ke ligamentum tersebut menimbulkan kontraksi yang menyebabkan gambaran retraksi
pada papilla mamma. Sedangkan peau d’orange merupakan akibat sekunder dari obstruksi
kelenjar limfe
Payudara diperdarahi oleh cabang:
A. mammaria interna: memperdarahi tepi medial
A. thoracalis lateralis (mammaria eksterna: memperdarahi bagian lateral)
A. thoracoacromialis: memperdarahi bagian dalam
A. thoracodorsalis : mempedarahi m. latissimus dorsi dan m. serratus magnus
Sistem pembuluh vena meliputi v. intercostalis dari spasium interthoracalis kedua sampai
keenam untuk memasuki v.vertebralis di posterior. Vena intercostalis juga bisa memasuki
v.azygos yang bermuara ke dalam vena cava superior. V. axillaris menerima darah dari bagian
superior dan lateral payudara. Aliran vena mengikuti system arteri.
Aliran Lymphe
Ada 6 kelompok kelenjar limfe di payudara, yaitu:
1. Mammaria eksterna (level I)
Sejajar a.thoracica lateralis dari kosta VI sampai v. axillaris dan menempati tepi m.pectoralis
mayor dan ruang axillaris media
2. Subscapularis (level I)
Dekat cabang vasa torakodorsalis dari vasa subscapularis, terbentang dari v.axillaris sampai
dinding thorac sisi lateral

3. Vena axillaris (level I)
Merupakan kelompok terbedar kedua, terletak kaudal dan ventral dari bagian lateral v. axillaris
4. Interpectoralis/ Rotter’s (level II)
Terletak antara m.pectoralis mayor dan m.pectoralis minor, sering tunggal, merupakan kelompok
terkecil sering, sering tidak ketemu kecuali m. pectoralis mayor dipotong
5. Central (level II)
Terletak sentral antara linea axillaris anterior dan posterior serta menempati posisi superficial di
bawah kulit dan fascia medioaxilla, sehingga mudah teraba pada pemeriksaan palpasi, tertanam
dalam lemak axilla
6. Subscapularis/ Apical (level III)
Merupakan kelompok terbesar, terletak paling medial kaudal dan ventral dari bagian medial v
axillaris setinggi ligamentum Halsted.
Aliran limfe payudara
Dari plexus utama pectoralis ke dalam nnll. pectoralis, dan dari pectoral ke nnll. apical. Beberapa
jalan langsung ke dalam nnll. apical. Kuadran atas luar limfe terutama mengalir ke apical
kemudian ke nnll. apical sentral. Kuadras atas dalam mengalir ke nnll. mamaria interna. Kuadran
bawah luar aliran limfe ke limfonodi sentralis langsung atau melewati limfonodi pectoralis.
Kuadran bawah dalam mengalir ke nnll. mamaria interna mungkin tersebar ke part of Gerota,
kemungkinan melibatkan payudara sebelah kuadran dalam.
Melalui lubang-lubang di linea alba, limfe dapat berhubungan dengan lairan limfe peritoneal dan
separuh bagian ataas abdomen. Aliran dari kuadran medial terutama ke nnll. mammaria interna
dan mediastinum. Nnll.deltopectoralis menerima sedikit aliran dari kuadran atas. Aliran
subscapula dan posterior menerima limfe dari axillary tail.
II. EPIDEMIOLOGI
American Cancer Society memperkirakan sekitar 1,4 juta kasus baru kanker payudara di tahun
2008. Insidens kanker payudara pada wanita bervariasi secara global dengan peningkatan sebesar
2,5 kali. Kisarannya antara 3,9 kasus per 100.000 di Mozambique sampai 101,1 kasus per
100.000 di Amerika Serikat. Dalam jangka waktu 25 tahun terakhir, insidens kanker payudara
meningkat secara global dengan peningkatan tertinggi terjadi pada negara – negara barat. Hal ini
terjadi diakibatkan terjadinya perubahan pada pola reproduksi, peningkatan skrining, perubahan

pola makan dan penurunan aktivitas. Walaupun insidensnya cenderung meningkat secara global,
mortalitasnya cenderung menurun, terutama pada negara maju.2
Di Amerika Serikat, diperkirakan 192.370 kasus baru dari kanker payudara invasive akan terjadi
pada wanita ditahun 2009. Setelah dua decade terakhir terjadi peningkatan insidensi kanker
payudara, justru dari tahun 1999 sampai ke 2005 terjadi penurunan kasus kanker payudara baru
pada wanita sebesar 2,2% per tahun. Hal ini terjadi akibat menurunnya penggunaan hormone
replacement therapy (HRT) yang dipublikasikan oleh Womens Health Initiative pada tahun
2002. Diperkirakan akan terjadi 62.280 kasus baru berupa kanker payudara in situ pada wanita di
tahun 2009. Diperkirakan 85% kasus yang terjadi merupakan ductal carcinoma in situ.3
III. FAKTOR RISIKO
Studi epidemiologi telah mengidentifikasi banyak factor risiko yang bisa menyebabkan
terjadinya karsinoma payudara pada wanita. Kebanyakan factor risiko merupakan bentuk
assesmen awal payudara. Hal tersebut berfungsi sebagai salah satu parameter dalam menunjang
penegakan diagnosis karsinoma payudara. Denominator secara umum adalah tingkat dan
lamanya terpapar esterogen endogen. Menarche dini, nulliparitas, dan menopause yang terlambat
meningkatkan lamanya terpapar terhadap esterogen endogen. Sementara itu, obesitas dan
penggunaan HRT meningkatkan level kadar esterogen.4
Riwayat keluarga yang menderita kanker payudara pada lapis pertama merupakan salah satu
factor risiko terkena kanker payudara. Risiko meningkat kurang lebih 5 kali dibandingkan wanita
yang memiliki kekerabatan dua lapis atau lebih dari penderita. Selain itu, riwayat kanker .
ovarium pada keluarga lapis pertama, terutama jika didiagnosis dibawah 50 tahun juga
meningkatkan risiko terkena kanker payudara.4
Salah satu factor risiko lain yang secara luas diteliti adalah penggunaan kontrasepsi oral dan
HRT. Hampir semua data menunjukkan terjadi peningkatan risiko sebesar 1,25 kali pada mereka
yang menggunakan oral kontrasepsi. Untuk penggunaan HRT, didapatkan data yang cenderung
konsisten dimana terjadi peningkatan insidens dan mortalitas kanker payudara. Risiko terkait
dengan lama waktu penggunaan HRT.4

IV. FAKTOR GENETIK
Walaupun 20-30% pasien dengan kanker payudara setidaknya memiliki riwayat keluarga namun
hanya 5-10% wanita dengan kanker payudara yang teridentifikasi memiliki predisposisi
herediter. Mutasi BRCA1 dan BRCA2 bertanggung jawab pada 3-8% dari seluruh kasus kanker
payudara dan 15-20% kasus familial. Mutasi yang agak jarang juga terjadi pada gen PTEN,
TP53, MLH2 dan STK114
Mutasi gen BRCA1 dan BRCA2 pada kromosom 17 dan13 hampir melingkupi autosomal
dominan kanker payudara. Kedua gen tersebut dipercaya sebagai tumor suppressor gen yang
berfungsi menjaga integritas DNA dan regulasi transkripsi4
Kejadian mutasi bervariasi tergantung etnik dan ras. Untuk BRCA 1, rata-rata tertinggi terjadi
pada wanita Ashkenazi Jewish (8,3%) diikuti wanita Hispanik (3,5%), wanita kulit putih non-
Hispanik (2,2%), wanita Afro-Amerika (1,3%) dan wanita Asia-Amerika. Lebih lanjut lagi, 95%
dari wanita Ashkenazi Jews dengan mutasi gen BRCA akan diikuti dengan 3 mutasi lainnya
(185delAG, 538insC pada BRCA1 dan 617delT pada BRCA2). Wanita yang mewarisi mutasi
pada gen BRCA1 atau BRCA2 diperkirakan 50-80% akan berkembang menjadi kanker payudara
selama kehidupannya.4
Khusus mutasi pada BRCA1 terlihat pada 7% keluarga dengan multiple breast cancer dan 40%
pada keluarga dengan kanker payudara dan ovarium. Individu dengan mutasi pada gen BRCA1
memiliki risiko sebesar 40% akan berkembang menjadi kanker payudara sepanjang hidupnya.4
Mutasi BRCA2 diidentifikasi pada 10-20% keluarga yang memiliki risiko tinggi terhadap kanker
payudara dan ovarium dan hanya 2,7% pada wanita dengan kanker payudara dengan onset dini.
Wanita dengan mutasi BRCA2 memiliki risiko mendekati `10% untuk menderita kanker ovarium.
Penderita dengan carrier mutasi BRCA2 yang berkembang menjadi kanker payudara cenderung
merupakan high grade, ER+/PR+ dan HER-2/neu-. Mutasi BRCA2 juga meningkatkan risiko
terjadinya kanker payudara pada pria.4
V. PROSEDUR DIAGNOSTIK
1. Pemeriksaan klinis
a. Anamnesis
Terdapat keluhan di payudara atau ketiak berupa benjolan merupakan hal yang sering dikeluhkan
oleh pasien. Lalu, ditanyakan sudah berapa lama benjolan tersebut ada. Jika ada kanker payudara

yang sudah lama namun belum menunjukkan metastasis. Itu lebih baik walaupun sudah locally
advanced. Gejala nyeri juga bisa terjadi. Namun, biasa terkait dengan lumpy breast syndrome
dibandingkan dengan cancer. Dalam satu series penelitian hanya 0,4% orang yang dengan
keluhan nyeri meyertai diagnosis kanker payudara.5
Perubahan ukuran massa juga mengambil peran yang penting dalam mendiagnosis kanker
payudara. Benjolan yang cenderung membesar dan meluas dalam jangka waktu yang cepat
cenderung kea rah ganas jika dibandingkan dengan lesi yang cenderung membesar seiring
dengan waktu haid.6
Riwayat nipple discharge (ND) juga mengindikasikan kearah keganasan. Lebih signifikan lagi
jika ND muncul tanpa harus dipijat, yaitu spontan. ND juga menjadi menunjang kerah ganas
jika terjadi unilateral, terlokalisir pada salah satu duktus dan terjadi pada pasien yang sudah tua.
ND yang terkait dengan keganasan bisa jernih, darah atau serous. ND yang mengarah ke jinak
biasanya bilateral, berasal dari multiductus dan biasanya menyerupai susu, kehijauan atau hijau
kebiruan7. Lagi, jika ND terjadi dikaitkan dengan orang dengan massa curiga ganas maka 11%
dari pasien ND yang terbukti ganas8. Sementara itu, ND tidak dikaitkan dengan massa maka
hanya dibawah 1 % yang terdiagnosis sebagai kanker payudara9
Riwayat kanker payudara pada lapis pertama dalam keluarga (ibu, anak atau tante dari ibu)
meningkatkan risiko tiga kali lipat, namun ada juga yang berkata sampai 5 kali lipat. Faktor ini
menjadi sangat penting terutama jika ditinjau dari sisi ibu dan bukan sisi ayah. Jika dari lapis
pertama terdapat kanker payudara yang mengenai kedua payudara dan sebelum masa menopause
akan meningkatkan risiko sebesar 6 sampai 7 kali lipat, melakukan profilaksis mastektomi bisa
dipertimbangkan pada orang tersebut10. Adanya riwayat terkena kanker payudara harus membuat
para wanita menyadari bahwa kemungkinan terjadi kanker payudara berikutnya di payudara
yang tersisa. Lebih kurang 15% pada populasi yang terkena kanker payudara unilateral akan
berkembang menjadi kanker yang mengenai payudara yang tersisa. Dan jika terjadinya kanker
payudara pada usia yang lebih muda maka persentasenya bisa lebih tinggi sehingga
membutuhkan pengawasan yang lebih intens11
Untuk penggunaan HRT dan exogen esterogen telah dijelaskan di tajuk factor risiko. Selain
riwayat HRT, riwayat mengkonsumsi minuman berakohol juga bisa memicu terjadinya kanker
payudara. Dengan mengkonsumsi minimal 3-9 gelas perminggu, insidens terjadinya kanker

payudara pernah dilaporkan meningkat 1,3 kali dari rata-rata normal. Konsumsi alcohol lebih
dari 15 g per hari bisa meningkatkan risiko mejadi 1,6 kali.12
2. Pemeriksaan Fisik
American Cancer Society mengeluarkan rekomedasi frekuensi pemeriksaan fisik oleh seorang
dokter. Yaitu untuk wanita dibawah 40 tahun, satu kali pemeriksaan tiap tiga tahun dan setiap
tahun bagi wanita yang berusia 40 tahun.13
Tahnik pemeriksaan termasuk inspeksi dan palpasi seluruh area payudara dan kelenjar getah
bening daerah yang dilewatinya.
Yang dinilai adalah bentuk secara umum, ukuran dan simetrisitas dari payudara begitu pula jika
terdapat edema, peau d’orange, lesi satelit, erythema inverse atau perubahan putting dan retraksi
kulit maupun luka atau ulkus pada kulit. Area yang dilewati pembuluh limfe termasuk area
servikal, suprakalvikular dan infraklavikular serta axial harus diperiksa. Masing-masing region
harus dipalpasi secara perlahan. Jika ada nodus yang keras dengan besar lebih dari 5 mm
diameternya harus dicurigai. Pemeriksa harus meraba secara gentle kedua payudara dari arah
sternum ke arah infraclavicula dari arah luar ke dalam, sentripetal.13
Pendataan yang akurat sangat menunjang pemantauan secara berkala terhadap payudara pasien.
Banyak para dokter yang menggunakan tulisan untuk mendeskripsikan benjolan namun jika bisa
ditambahkan dalam bentuk foto maka akan jauh lebih baik. Evaluasi terhadap benjolan harus
termasuk didalamnya ukuran, bentuk, konsistensi, mobile dan tepi.1,15,16,17
a. SADARI (perikSA payuDAra sendiRI)1,15
Terdiri dari tiga tahap yaitu
1. Inspeksi di depan kaca dengan tangan di samping, di atas kepala, di pinggul mencari
perubahan pada kontur, warna kulit, tekstur dan perubahan putting.
2. Palpasi saat mandi
3. Palpasi dengan posisi supine pada sofa atau tempat tidur
Palpasi bisa dilakukan dari berbagai arah baik horizontal ataupun vertical, radial atau sirkular.
Dari sebuah studi disimpulkan arah vertical merupakan tahnik terbaik dalam memeriksa
payudara.
Pasien sebaiknya memulai SADARI pada usia akhir 20-an sampai awal 30-an dan berlanjut
sepanjang hidup. SADARI sebaiknya dilakukan 5-10 hari setelah onset menstruasi. Wanita
menopause harus memeriksa di hari yang sama tiap bulan.

3. Pemeriksaan Penunjang.
a. Noninvasive
1. Mammografi
Dengan menggunakan tehnik dosis rendah 0,1 rad per studi dibandingkan dengan foto thoraks
yang hanya menggunakan 0,025 rad per studi14. Berdasarkan hasil observasi, walapun radiasi
yang diberikan jauh lebih besar namun, tidak ada laporan kasus yang menunjukkan bahw terjadi
kanker payudara yang diakibatkan karena terpapar oleh radiasi dari mamografi.
Walapun secara teori bisa dimungkinkan namun hamper kebanyakan dokter setuju bahwa
mamografi merupakan alat yang efektif utuk screening namun hanya 8-15% wanita dengan
asimtomatik yang mengikuti evaluasi ini. Sebagai fakta, hanya 15-20% wanita dengan usia diatas
50 tahun yang pernah di mammografi. Data dari studi Health Insurance Plan and Breast Cancer
Detection Demonstration Project menyatakan bahwa mammografi (disertai dengan pemeriksaan
fisik) efektif dalam mendiagnosis lesi yang non-palpable15-17
Teradapa indikasi untuk mamografi baik skirining ataupun diagnosis. Pasien dengan tumor atau
area yang asimetris, ND, retraksi kulit atau adenopati aksila harus dievaluasi dengan
mammografi. Studi ini tidak terlalu berguna pada remaja diakibatkan karena densitas payudara
tapi diindikasikan jika diduga terjadi proses keganasan. False-negative rate `berkisar antar 10-
15%. Untuk itu dokter harus bersungguh-sungguh ketika melakukan pemeriksaan fisik.13
2. Ultrasound
Ultrasound telah digunakan sejak awal 50-an. Alat tersebut sangat berguna dan akurat dalam
mengevaluasi densitas payudara dan dalam membedakan antara kista dengan massa padat.
Namun, untuk massa yang lebih kecil antara 5-10 mmtidak dapat divisualisasi dan massa pada
jaringan lemak payudara sulit dievaluasi. Keuntungannya adalah tidak ada radiasi dan tidak
nyeri.13
3. Computed Tomography dan Magnetic Resonannce Imaging Scans
Penggunaan CT dan MRI untuk scanning untuk mengevaluasi kelainan payudara sekarang sudah
mulai diselidiki. Tehnik ini mengambil peran dalam mengevaluasi aksila, mediastinum dan area
supraklavikula untuk adenopati dan membantu dalam melakukan staging pada proses keganasan.
Publikasi terkini menyatakan bahwa MRI dapat mengidentifikasi secara tepat antara tumor
primer atau residual dan secara akurat memprediksi ekstensi penyakit pada pasien dengan
diagnosis kanker payudara.1,17

b. Invasive15,16,17
1. Sitologi Aspirasi
Sitologi aspirasi dilakukan menggunakan jarum halus (ukurang 20 atau yag lebih kecil) dengan
spuit untuk mengaspirasi sel pada area yang dicurigai, lalu dismear di atas slide dan difiksasi
segera dan diwarnai untuk evaluasi sitologi. Jika specimen diambil secara tepat, prosedur ini
sangat akurat. Namun, pemeriksaan ini tidak dapat untuk memeriksa gambaran histopatologi
jaringan sebab pemeriksaan ini tidak mampu mengambil struktur jaringan sekitarnya. Teknik
stereotaktik untuk sampling lesi nonpalpable sudah menjadi hal umum di Amerika Serikat.19
Kelemahan tehnik ini adalah ketidakmampuan untuk menentukan secara akurat reseptor
esterogen dan progesteron pada specimen yag sangat kecil. Untuk mengetahui reseptor
menggunakan tehnik ini sudah dikembangkan namun masih belum merata keberadaannya di
laboratorium patologi anatomi20
Sudah muncul perhatian dari para ahli untuk melakukan tehnik noninvasive berupa variasi dari
sitologi payudara yaitu menggunakan alat suction, yang diletakkan sepanjang kompleks areolar
nipple untuk mengambil cairan yag berfungsi utuk megevaluasi sitopatologi. Sebagai tambahan
aspirasi cairan payudara bisa dilakukan dan dianalisis sebagai penanda tumor. Prostate Spesific
Antigen (PSA), dalam keadaan tertentu, berkorelasi lebih baik dengan diagnosis kanker
payudara.21
2. Core Needle Biopsy (CNB)
Biopsi jarum menggunakan jarum bor yang besar sering dilakukan. Hal tersebut lebih invasive
dibandingkan dengan aspirasi jarun. CNB lebih akurat dan bisa digunakan untuk menentukan
reseptor esterogen dan progesteron serta bisa dilakukan untuk memeriksa gambaran
histopatologi. Biopsi ini bisa dilakukan secara stereotaktik atau dengan bantuan ultrasound.22
3. Biopsi Terbuka
Terdapat berbagai macam tehnik biopsy terbuka yaitu
a. Biopsi eksisi
Istilah biopsi eksisi merujuk pada istilah yang berarti biopsi dengan mengangkat seluruh masa
yang terlihat dan biasanya dengan sedikit batas jaringan yang sehat. Hal tersebut perlu
direncanakan secara hati-hati dan curiga lesinya bersifat ganas. Secara umum, lebih disukai
sirkumsareolar atau insisi curvilinear sepanjang garis Langer. Kebanyakan biopsi bisa dilakukan
dengan lokal anastesi. Namun, demi kenyamanan pasien biasa dilakukan dengan sedasi

intravena. Potong beku biasa dilakukan dan bisa disimpan untuk tes reseptor esterogen dan
progesterone.13
b. Biopsi insisi
Untuk lesi yang besar dan sulit utuk dilakukan biopsy eksisi biasanya dilakukan biopsy insisi
dengan hanya mengambil sedikit jaringan. Hal ini bisa dilakukan dalam anastesi local dan cukup
nyaman pada pasien poli.13
c. Needle-Guided Biopsy (NGB)
Skrining mammografi bisa digunakan untuk melihat lesi yang mencurigakan sebelum muncul
secara klinis. Dan haltersebut bisa dijadikan patokan dalam melakukan biopsy jarum dengan
bantuan mammografi. Tehnik ini dilakukan atas dasar prinsip menghilangkan lesi secara presisi
tanpa mengorbankan jaringan sehat sekitarnya.13
Pasien dilakukan mammografi yang disesuaikan dengan film aslinya dan dilakukan introduksi
berdasarkan gambaran film tersebut. Jadi bisa disimpulkan NGB merupakan biopsy dengan
bantuan mammografi13
d. Ultrasound-Guided Biopsy (UGB)
Untuk lesi yang tidak teraba namun, terlihat gambarannya melalui ultrasound. Bisa dilakukan
biopsy dengan bantuan ultrasound. UGB dilakukan dengan pasien pada posisi supine, dan
payudara discan menggunakan transducer. Lalu kulitnya ditandai dengan pensil; lalu dilakukan
biopsy secara standard. Aspirasi kista juga bisa dilakukan dengan bantuan ultrasound13
e. Nipple Discharge Smear (NDS)
Setelah menekan daerah putting maka akan keluar cairan. Cairan yag keluar bisa diusap pada
gelas kaca difiksasi dan dilihat untuk dievaluasi secara sitologi. Dilaporkan, sitologi dari NDS
memiliki hasil negative palsu sebesar 18% dan positif palsu sebesar 2,5% jadi dibutuhkan
ketelitian dan kehati-hatian dalam menginterpretasi hasil tersebut.13
f. Nipple Biopsy
Perubahan epithelium dari putting sering terkait dengan gatal atau nipple discharge biasa
diperbolehkan untuk dilakukan biopsi puting. Sebuah potongan nipple/areola complex bisa
dieksisi dalam local anstesia dengan tepi yang minimal.13
c. Tumor Marker1,17

Walaupun masih dalam proses penelitian di dunia kedokteran, pemeriksaan tumor marker dapat
menjadi alat prediksi awal kejadian keganasan dan prognosis pada pasien. Pada keganasan
payudara sendiri telah diteliti beberapa tumor marker yang dapat dijadikan modal dalam
pemeriksaan seperti CEA dan CA 15-3. Tumor marker CEA sebenarnya lebih banyak diperiksa
pada pasien dengan kecurigaan keganasan colorectal, namun saat ini penelitian yang dilakukan
oleh ASCO menunjukkan bahwa terjadi peningkatan kadar CEA pada pasien dengan keganasan
payudara.
Selain CEA, pemeriksaan yang sering dilakukan adalah pemeriksaan CA 15-3. Pada berbagai
studi, tumor marker CA 15-3 meningkat sejak awal sejak pasien dinyatakan menderita keganasan
payudara. Namun, bukan berarti CA 15-3 dapat menjadi alat skrining keganasan payudara.
Tetapi hanya dapat membantu penegakan diagnosis dan prediksi prognosis dari pasien.
VI. STAGING15
TUMOR PRIMER (T)
T0 Tidak ditemukan tumor primer
Tis Karsinoma in situ (k.i.s)
T1 Tumor < 2 cm
T2 Tumor > 2 cm dan < 5 cm
T3 Tumor > 5 cm
T4 Perluasan ke dinding dada (a), kulit (b), keduanya (c) & inflammatory (d)
KGB REGIONAL (N)
N0 Tidak bermetastasis ke KGB regional
N1 Metastasis ke KGB axilla psilateral yang masih dapat digerakkan
N2 Metastasis ke KGB axilla ipsilateral terfiksir atau melekat pada struktur
lain (a), atau secara klinis sampai dengan KGB mammaria interna tanpa
melibatkan KGB Axilla (b)
N3 Metastasis ke KGB infraclavicula ipsilateral (a), KGB mammaria interna
dan axilla (b), atau sampai dengan KGB supraclavicula (c)
METASTASIS JAUH (M)
M0 Tidak ada metastasis jauh
M1 Metastasis jauh (termasuk KGB supraklavikular ipsilateral)

STAGE GROUPING
Stage 0 TIS N0 M0
Stage I T1 N0 M0
Stage IIA T0 N1 M0
T1 N1 M0
T2 N0 M0
Stage IIB T2 N1 M0
T3 N0 M0
Stage IIIA T0 N2 M0
T1 N2 M0
T2 N2 M0
T3 N1, N2 M0
Stage IIIB T4 Any N M0
Stage IIC Any T N3 M0
Stage IV Any T Any N M1
VII. TATALAKSANA
Pengobatan stadium dini akan memberikan harapan kesembuhan dan harapan hidup yang baik.
Secara umum, pengobatan pada penderita kanker meliputi 2 tujuan, yaitu :
a. Terapi kuratif
Terapi kuratif adalah tujuan utama terapi pada pasien kanker untuk menghilangkan kanker
tersebut. Dalam pelaksanaannya, terapi pada pasien kanker tidak dapat mempertahankan asas
primum non nocere karena dalam pemberian terapi kuratif, akan diberikan sejumlah terrtentu
zat kemoterapi atau radiasi yang bersifat toksik terhadap bagian tubuh lain yang tidak
terkena kanker. Terapi kuratif dapat berupa bedah radikal, kemoterapi, radiasi, imunoterapi
atau kombinasi dari keempat modalitas tersebut.1,16
b. Terapi paliatif
Terapi paliatif diberikan jika tujuan utama terapi kuratif tidak tercapai, Tujuan terapi paliatif
adalah untuk mengurangi gejala, dan meningkatkan kualitas hidup pasien dengan kanker
pada pasien yang tidak mungkin sembuh. Ketika tujuan terapi adalah sebagai paliatif, maka
efek toksisitas kemoterapi atau radiasi harus diminimalisir.15,16

Terapi pada kanker payudara tergantung dari stadiumnya. Adapun jenis-jenis terapinya adalah:
1. Pembedahan15,16
Pada stadium I, II dan III, modalitas utama adalah pembedahan. Semakin dini terapi
dimulai, semakin tinggi akurasinya.
Mastektomi radikal
Yaitu pengangkatan puting dan areola, serta kulit diatas tumor dan 2 cm di
sekitarnya, glandula mamma (seluruh payudara), fascia m.pectoralis mayor,
m.pectoralis mayor, m. pectoralis minor disertai dengan diseksi aksila. Diseksi aksila
adalah pengangkatan semua isi rongga axilla kecuali arteri, vena dan saraf yang
bermakna. Teknik operasi ini dapat pula dimodifikasi menjadi mastektomi radikal
modifikasi Madden, di mana m.pectoralis mayor dan m.pectoralis minor tidak
diangkat atau Patey, dengan memotong m.pectoralis minor untuk melakukan diseksi
axilla
Operasi ini bersifat kuratif dan dilakukan untuk tumor yang berada pada stadium
operable yaitu stadium I, II dan III awal. Mastektomi radikal dapat diikuti dengan
atau tanpa radiasi dan sitostatika adjuvant tergantung dari keadaan KGB aksila.
Mastektomi sederhana / simple mastectomy
Yaitu pengangkatan puting dan areola, serta kulit di atas tumor dan 2 cm di
sekitarnya, dan glandula mamma. Teknik operasi ini hampir sama dengan teknik
pada operasi mastektomi radikal, namun pada teknik ini tidak dilakukan diseksi
aksila. Setiap mastektomi sederhana harus diikuti oleh radiasi (radioterapi) untuk
mengatasi mikrometastasis atau metastasis ke kelenjar getah bening. Kombinasi
mastektomi sederhana dengan radiasi mempunyai efektivitas yang sama dengan
mastektomi radikal.
2. Breast Conservating Treatment
Yaitu pengangkatan tumor dengan batas sayatan bebas (tumorektomi, segmentektomi,
atau kwadrantektomi) dan diseksi aksila diikuti dengan radiasi kuratif. Operasi ini
dilakukan untuk tumor tunggal stadium dini yaitu stadium I dan II dengan ukuran tumor 3
cm, letak di perifer, dan pasien tidak ada riwayat radioterapi di dada serta pada pasien

yang mau melakukan follow up teratur; untuk yang lebih besar belum dikerjakan dan
mempunyai prognosis lebih buruk dari terapi radikal.
3. Kemoterapi1,16,17
Terapi ini bersifat sistemik dan bekerja pada tingkat sel. Terutama diberikan pada pasien
kanker payudara yang sudah lanjut, tetapi dapat pula diberikan pada kanker payudara
yang sudah dilakukan operasi mastektomi, yang bersifat adjuvant.
Pilihan terapi sistemik dipengaruhi pula oleh terapi lokal yang dapat dilakukan, keadaan
umum pasien, reseptor hormon dan penilaian klinis. Karena kemoterapi bersifat sistemik,
maka harus dipikirkan toksisitas yang potensial terjadi.
Pada dasarnya pemberian kemoterapi pada keganasan payudara dibagi menjadi :
- Neoadjuvant, pemberian sebelum pembedahan sebanyak 3 siklus
- Adjuvant, pemberian setelah pembedahan sebanyak 6 siklus
- Paliatif, pemberian untuk jangka panjang untuk memperbaiki kualitas hidup
Pemberian agen kemoterapi sendiri biasanya diberikan dengan kombinasi. Pada
keganasan payudara, berdasarkan protokol PERABOI 2010 dikenal ada beberapa
kombinasi agen kemoterapiyang sering digunakan, seperti:
- CMF (Cyclophosphamide, Methotrexate, 5FU)
- CAF / CEF ( Cyclophosphamide, Adriamycin / Epirubicin, 5FU)
- AT (Adriamycin, Taxan/Paclitaxel/Docetaxel)
Kombinasi di atas merupakan kemoterapi first line. Kemoterapi tersebut biasanya
diberikan tiap 3 minggu sekali Bila didapatkan respon kemoterapi yang dianggap kurang
memuaskan dapat diganti dengan agen kemoterapi second line.
Setelah pemberian kemoterapi, perlu diperhatikan kejadian toksisitas akibat kombinasi
kemoterapi yang diberikan. Kejadian supresi pada sumsum tulang, gangguan
gastrointestinal pasca kemoterapi, kerontokan rambut dan mukosa bibir maupun mata
yang kering merupakan efek yang sering terjadi akibat kemoterapi. maka dari itu, perlu
dilakukan evaluasi pre dan post kemoterapi pada penderita yang menerima kemoterapi.
4. Radiasi1,16,17

Merupakan terapi utama untuk kanker payudara stadium IIIb (locally advanced),dan
dapat diikuti oleh modalitas lain yaitu terapi hormonal dan kemoterapi. Radiasi terkadang
diperlukan untuk paliasi di daerah tulang weight bearing yang mengandung metastase
atau pada tumor bed yang berdarah difus dan berbau yang mengganggu sekitarnya.
Prinsip dasar radiasi adalah memberikan stress fisik pada sel kanker yang berada pada
keadaan membelah sehingga terjadi kerusakan DNA dan menyebabkan terbentuknya
radikal bebas dari air yang dapat merusak membran, protein, dan organel sel. Tingkat
keparahan radiasi tergantung pada oksigen. Sel yang hipoksia akan lebih resisten
terhadap radiasi dibandingkan dengan sel yang tidak hipoksia. Hal ini terjadi karena
radikal bebas yang dapat menyebabkan kerusakan sel berasal dari oksigen. Oleh karena
itu, pemberian oksigen dapat meningkatkan sensitivitas radiasi.
Radioterapi dapat diberikan dengan tiga cara, yaitu :
a) Teleteraphy
Teknik ini berupa pemberian sinar radiasi yang memiliki jarak yang cukup jauh dari
tumor. Teknik ini dapat digunakan sendirian atau kombinasi dengan kemoterapi
untuk memberikan kesembuhan terhadap tumor atau kanker yang lokal dan
mengkontrol tumor primer. Teleterapi paling sering digunakan dalam radioterapi.
b) Bachytherapy
Teknik ini berupa implantasi sumber radiasi ke dalam jaringan kanker atau jaringan
disekitarnya.
c) Systemic therapy
Teknik ini berupa pemberian radionuklida ke dalam masa tumor atau kanker.
5. Terapi hormonal
Prinsip terapi ini berdasarkan adanya reseptor hormon yang menjadi target dari agen
terapi kanker. Ketika berikatan dengan ligand, reseptor ini mengurangi transkripsi gen
dan menginduksi apoptosis.
Jaringan payudara mengandung reseptor estrogen. Kanker payudara primer atau
metastasis juga mengandung reseptor tersebut. Tumor dengan reseptor estrogen tanpa
ada reseptor progesteron memiliki respon sebesar 30%, sedangkan jika memiliki reseptor
estrogen dan progesteron, respon terapi dapat mencapai 70%.

Pada zaman dahulu, terapi hormonal pada penderita keganasan payudara post menopause
dilakukan dengan melakukan oophorectomy, adrenalectomy sampai dengan
hypophisectomy. Namun sekarang mulai ditinggalkan mengingat akan lebih
mempengaruhi kualitas hidup pasien.
Saat ini, pemilihan terapi endokrin atau hormonal berdasarkan respon reseptor hormonal
dari pemeriksaan reseptor hormonal pada histopatologis jaringan. Untuk wanita dengan
reseptor esterogen yang positif, respon terhadap inhibitor aromatase lebih besar
dibandingkan dengan tamoxifen.
Pemberian terapi hormonal dibedakan tiga golongan penderita menurut status menstruasi:
o Premenopause
Terapi hormonal yang diberikan berupa ablasi yaitu bilateral oopharektomi.
o Postmenopause
Terapi hormonal yang diberikan berupa pemberian obat anti estrogen.
o 1-5 tahun menopause
Jenis terapi hormonal tergantung dari aktifitas efek estrogen. Efek estrogen positif
dilakukan terapi ablasi, jika efek estrogen negatif maka dilakukan pemberian
obat-obatan anti estrogen.
6. Targeted Therapy
Adanya ekspresi HER2/neu pada saat dilakukan pemeriksaan histopatologi jaringan
payudara yang mengalami keganasan, memberikan modalitas baru untuk pemberian
target terapi. Jenis yang diberikan adalah Trastuzumab. Pemberiannya bersamaan dengan
pemberian kemoterapi dengan dosis pemberian loading dose 4 mg/kgBB, diikuti 2
mg/kgBB setiap minggu sampai dengan 12 minggu.
VIII. PROGNOSIS1,17
Prognosis kanker payudara ditentukan oleh:
1. Staging (TNM)
Semakin dini semakin baik prognosisnya
5-10 years survival rate untuk:
Stadium 0 : 96,2%

Stadium I : 90-80%
Stadium II : 70-50%
Stadium III : 20-11%
Stadium IV : 0%
2. Jenis histopatologi keganasan
Karsinoma in situ mempunyai prognosis yang baik dibandingkan karsinoma yang
sudah invasif
Suatu kanker payudara yang disertai oleh gambaran peradangan yang dinamakan mastitis
karsinomatosa, mempunyai prognosis yang sangat buruk. Harapan hidup 2 tahun hanya
kurang lebih 5%. Tepat tidaknya tindakan terapi yang diambil berdasarkan staging sangat
mempengaruhi prognosis.
5-years survival rate
Stadium Survival rate (%)
0 99
I 98
Iia 82
Iib 65
IIIa 47
IIIb 44
IV 14
DAFTAR PUSTAKA

1. Bland KI, Beenken SW, Copeland EM. The Breast. In: Brunicardi FC, Andersen DK, Billiar
TR, et al. Schwartz’s Principles of Surgery 8 th edition. Mcgraw Hill. New York. 2005: 453-
99
2. American Cancer Society. Breast Cancer Facts & Figures 2009-2010. Diunduh dari:
http://www.cancer.org/downloads/STT/F861009_final%209-08-09.pdf. Diakses tanggal 14
Maret 2012.
3. Jemal A, Siegel R, Ward E, Hao Y, Xu J, Thun MJ. Cancer statistics, 2009. CA Cancer J
Clin. Jul-Aug 2009;59(4):225-49.
4. Swartz R, et al. Breast Cancer. Diunduh dari: www.medscape.com. Diakses tanggal: 16
Maret 2012
5. Bays JK. Physical and mammographic diagnostic of breast cancer and initial workup. J Am
Med Wom Assoc 47: 158.1992
6. Gadd NA, Souba WW. Evaluation and treatment of benign breast disorder: In Bland KI,
Copeland EM. The Breast Comprehensive of benign and malignant disease 2nd ed. WB
Saunders. Philadelphia. 1998
7. Leis HP, et al. Management of nipple discharge.World J Surg. 13:736. 1989
8. Morrow M: Nipple discharge. Dalam: Harris JR dkk (Peny): Breast disease. Ed 2.
Philadelphia. 1991. JB Lippincot
9. Chaudary MA dkk: Nipple discharge: the diagnostic value of testing for occult blood. Ann
surg 196: 651. 1982
10. Sattin RW et al. Cancer and Steroid Hormone Study : Family history and the risk of breast
cancer. JAMA 253:1908 – 15
11. Rosato FE dan Rosato EL. Examination technique: Roles of The Phisician and Patient in
Evaluating Breast Disease. In Bland KI, Copeland EM. The Breast Comprehensive of benign
and malignant disease 2nd ed. WB Saunders. Philadelphia. 1998
12. Baker LH: Breast Cancer detection demonstrationproject: a five year summary report.
Cancer 1996; 32: 194 - 98
13. Starx P, Venet L, Shapiro S. Value of mammography in reduction of mortality from breast
cancer in mass screening. Am J Roentgenol.1973; 177: 686 – 90
14. Esserman L dkk: Utility of magnetic resonance imaging in the managementof breast cancer:
evidence for improved preoperative staging. J Clin Oncol 1999; 17: 110 – 8

15. Manuaba IBTW. Panduan Penatalaksanaan Kanker Solid PERABOI 2010. Sagung Seto,
Jakarta
16. Pollock RE, Bernstam FM. Oncology. In: Brunicardi FC, Andersen DK, Billiar TR, et al.
Schwartz’s Principles of Surgery 8th edition. Mcgraw Hill. New York. 2005: 249 – 94
17. Pass HA. Benign ang Malignant Disease of The Breast. In: Norton JA, Barie PS, Bollinger
RR, et al. Surgery, Basic Science and Clinical Evidence 2nd ed. Springer, New York. 2009