Kanker Payudara Fix
-
Upload
wandy-afrizal -
Category
Documents
-
view
175 -
download
3
Transcript of Kanker Payudara Fix

1

ETIOLOGI
Etiologi Ca mammae masih belum diketahui secara pasti, namun penyebabnya sangat
mungkin multi faktorial yang saling mempengaruhi satu sama lain, antara lain:
1. Usia
Sekitar 60% kanker payudara terjadi pada usia diatas 60 tahun. Risiko terbesar ditemukan
pada wanita berusia diatas 75 tahun.
2. Pernah menderita kanker payudara.
Harvey dan Brinton mengemukakan wanita dengan riwayat Ca mammae primer
mempunyai resiko 3 sampai 4 kali lebih besar untuk timbulnya Camammae kontralateral. Resiko
timbulnya Ca mammae primer kedua pada mammae kontralateral meninggi pada wanita yang
mempunyai riwayat penyakit yang sama dalam keluarga. Wanita yang pernah menderita kanker
in situ atau kanker invasif memiliki risiko tertinggi untuk menderita kanker payudara. Setelah
payudara yang terkena diangkat, maka risiko terjadinya kanker pada payudara yang sehat
meningkat sebesar 0,5-1%/tahun.
3. Riwayat keluarga yang menderita kanker payudara.
Wanita yang ibu, saudara perempuan atau anaknya menderita kanker, memiliki risiko 3
kali lebih besar untuk menderita kanker payudara.
4. Hormonal
WHO menyatakan bahwa tidak terdapat peningkatan maupun penurunan insidens Ca
mammae yang berhubungan dengan penggunaan kotrasepsi injeksi seperti depot-
medroxyprogesterone acetate (DMPA). Berdasarkan beberapa penelitian, didapatkan kesimpulan
bahwa penggunaan esterogen sebagai terapi penganti hormon (Hormone Replacement Therapy =
HRT) pada wanita perimenopause dan post menopause sedikit meningkatkan resiko Ca
mammae.Resiko meningkat jika pada wanita yang menerima Estrogen Hormon Replacement
Therapy tersebut sebelumnya pernah menderita kelainan benigna pada mammae-nya
2

5. Faktor diet
The Committee on Diet, Nutrition, and Cancer of The National Academy of Sciences
menyimpulkan adanya hubungan sebab akibat antara makanan berlemak dan insiden dari Ca
mammae. Makanan yang berlemak tinggi dapat meningkatkan resiko Ca mammae dua kali lipat.
6. Pernah menderita penyakit payudara non-kanker
Risiko menderita kanker payudara agak lebih tinggi pada wanita yang pernah menderita
penyakit payudara non-kanker yang menyebabkan bertambahnya jumlah saluran air susu dan
terjadinya kelainan struktur jaringan payudara (hiperplasia atipik).
7. Menarche (menstruasi pertama) sebelum usia 12 tahun.
Semakin dini menarche, semakin besar risiko menderita kanker payudara.Risiko
menderita kanker payudara 2-4 kali lebih besar pada wanita yang mengalami menarche sebelum
usia 12 tahun.
8. Menyusui dan Menopause
Dahulu dikatakan bahwa wanita yang menyusui untuk waktu lama (lebih dari 6 bulan
selama hidupnya) mempunyai resiko yang lebih rendah untuk menderita Carcinoma mammae
dibandingkan wanita yang tidak menyusui. Namun saat ini pendapat itu tidak lagi disetujui.
Untuk wanita yang mengalami menopause pada usia diatas 55 tahun, resiko timbulnya Ca
mammae 2 kali lebih besar dibandingkan dengan mereka yang mulai menopause sebelum usia 45
tahun. Induksi menopause buatan dapat menurunkan resiko Ca mammae, misalnya pada wanita-
wanita yang mengalami oophorectomy (pengangkatan ovarium) pada usia kurang dari 35tahun.
9. Obesitas
Obesitas sebagai faktor risiko kanker payudara masih diperdebatkan. Beberapa penelitian
menyebutkan obesitas sebagai faktor risiko kanker payudara kemungkinan karena tingginya
kadar estrogen pada wanita yang obesitas. Penelitian membuktikan bahwa resiko Ca mammae
mempunyai hubungan langsung dengan berat badan. Resiko untuk Ca mammae pada wanita
obese 1,5 sampai 2 kali lebih tinggi daripada wanita nonobese.
3

4

10. Radiasi
Wanita yang tetap hidup setelah pemboman Hirosima dan Nagasaki dan pernah
menjalani pengobatan dengan radiasi dosis tinggi untuk akut postpartum mastitis, dan yang
pernah menjalani pemeriksaan fluoroscopy thorax untuk pengobatan TBC paru, mempunyai
resiko lebih tinggi untuk menderita Ca mammae. Exposuremultiple dengan dosis yang relatif
kecil beresiko sama dengan exposure tunggal dosis besar.
11. Paritas dan Fertilitas
Wanita yang infertil dan nullipara mempunyai kemungkinan 30-70 % lebih tinggi untuk
menderita Ca mammae dibandingkan dengan multipara. Wanita yang pernah hamil dan
melahirkan pada usia 18 tahun mempunyai resiko Ca mammaesekitar 1/3 kali dibandingkan
dengan wanita yang hamil untuk pertama kalinya pada usia diatas 35 tahun. Hal ini berhubungan
dengan adanya rangsangan secara terus menerus oleh esterogen dan kurangnya konsentrasi
progesterone dalamdarah, akan tetapi wanita yang hamil dan melahirkan untuk pertama kalinya
padausia diatas 30 tahun mempunyai resiko menderita Ca mammae lebih tinggi dibandingkan
nullipara.
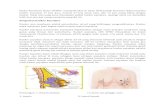
Gambar . Kuadran mammae (Skandalakis)
5

GEJALA KLINIK:
Wanita dengan kanker payudara, bisa jadi mengalami gejala-gejala berikut. Kadang
meskipun di tubuhnya telah tumbuh kanker dia tidak merasakan gejala apapun. Atau bisa juga
ditubuhnya menunjukkan gejala tersebut tetapi bukan karena kanker payudara, tapi akibat
kondisi medis lain.
Apabila seorang wanita mempunyai gejala dibawah ini dan merasa sangat
khawatir,sebaiknya segera ke dokter. Adapun tanda-tanda atau gejalanya antara lain:
- Ada benjolan yang keras di payudara
- Bentuk puting berubah (bisa masuk kedalam, atau terasa sakit terus-menerus),
mengeluarkan cairan/darah
- Ada perubahan pada kulit payudara diantaranya berkerut, iritasi, seperti kulit jeruk
adanya benjolan-benjolan kecil
- Ada luka dipayudara yang sulit sembuh
- Payudara terasa panas, memerah dan bengkak
- Terasa sakit/nyeri (bisa juga ini bukan sakit karena kanker, tapi tetap harus
diwaspadai)
- Terasa sangat gatal didaerah sekitar putting
- Benjolan yang keras itu tidak bergerak (terfiksasi) dan biasanya pada awal-awalnya
tidak terasa sakit
- Apabila benjolan itu kanker, awalnya biasanya hanya pada 1 payudara
PENYEBAB KANKER PAYUDARA:
Secara pasti belum diketahui, Hanya bisa ditandai pada wanita yang mempunyai factor resiko
dibawah ini:
- Umur diatas 30 tahun (sekarang, dibawah 20 tahun juga sudah ditemukan kanker
payudara)
- Riwayat dalam keluarga ada yang menderita kanker payudara (sekarang ini juga tidak
mutlak karena tanpa ada riwayat keluarga juga bisa terkena)
- Punya riwayat tumor
- Haid terlalu muda atau menopause di atas umur 50 tahun
- Tidak menikah/tidak menyusui
6

- Melahirkan anak petama di atas usia 35 tahun
- Sering terkena radiasi (bisa dari sering melakukan pemeriksaan kesehatan dengan
menggunakan alat X-ray)
- Pola makan dengan konsumsi lemak berlebihan
- Kegemukan
- Konsumsi alcohol berlebihan
- Mendapatkan terapi hormonal dalam jangka panjang
- Stress
- Faktor genetic ( BRCA1/BRCA2 )
PEMERIKSAAN PENUNJANG :
Dokter menggunakan berbagai macam cara untuk mendiagnose kanker payudara dan
untuk menentukan apakah sudah ada metastasis ke organ lain. Beberapa test juga berguna untuk
menentukan pengobatan yang paling efektive untuk pasien. Kebanyakan pada type kanker,
biopsi (mengambil sedikit jaringan, untuk diteliti dibawah mikroskop, yang dilakukan oleh ahli
patologi) adalah jalan satu-satunya untuk menentukan secara pasti diagnosis kanker. Apabila
biopsy tidak mungkin dilakukan, dokter akan mengusulkan test lain untuk membantu diagnosa.
Test Imaging bisa digunakan untuk menemukan apakah telah terjadi metastasis.
Dokter akan mempertimbangkan factor-faktor dibawah ini, ketika akan memutuskan test
diagnostic:
- Usia dan kondisi medis pasien
- Type kanker
- Beratnya gejala
- Hasil test sebelumnya
Test diagnosa kanker payudara biasanya dimulai apabila wanita atau dokter menemukan
suatu massa atau pengerasan yang tidak normal (suatu titik kecil dari kalsium, biasanya dilihat
pada saat X-ray), pada screening mammogram. Atau bisa juga suatu yang tidak normal di
payudara wanita ditemukan pada pemeriksaan klinis atau pemeriksaan sendiri. Beberapa test
mungkin dilakukan untuk memastikan diagnosa dari kanker payudara. Tidak pada semua orang
akan dilakukan seluruh test dibawah ini :
7

Mammography
Sama dengan screening mammography hanya pada test ini lebih banyak gambar yang
bisa diambil. Biasanya digunakan pada wanita dengan tanda-tanda, diantaranya putting
mengeluarkan cairan atau ada benjolan baru. Diagnostic mammography bisa juga digunakan
apabila sesuatu yang mencurigakan ditemukan pada saat screening mammogram.
Ultrasound (USG)
Suatu pemeriksaan ultrasound adalah menggunakan gelombang bunyi dengan frekuensi
tinggi untuk mendapatkan gambaran jaringan pada payudara. Gelombang bunyi yang tinggi ini
bisa membedakan suatu massa yang solid, yang kemungkinan kanker, dan kista yang berisi
cairan, yang kemungkinannya bukan kanker.
MRI
MRI menggunakan magnetic, bukan X-ray, untuk memproduksi images (gambaran)
detail dari tubuh. MRI bisa digunakan, apabila sekali seorang wanita, telah didiagnose
mempunyai kanker, maka untuk mencheck payudara lainnya bisa digunakan MRI. Tapi ini tidak
mutlak. Bisa juga untuk screening saja.Menurut American Cancer Society (ACS), wanita yang
mempunyai resiko tinggi terkena kanker payudara, seperti contohnya pada wanita dengan mutasi
gen BRCA atau banyak anggota keluarganya yang terkena kanker payudara, sebaiknya juga
mendapatkan MRI, bersamaan dengan mammography.MRI biasanya lebih baik dalam melihat
suatu kumpulan massa yang kecil pada payudara yang mungkin tidak terlihat pada saat USG atau
mammogram. Khususnya pada wanita yang mempunyai jaringan payudara yang padat.
Kelemahan MRI juga ada, kadang jaringan padat yang terlihat pada saat MRI bukan kanker, atau
bahkan MRI tidak bisa menunjukkan suatu jaringan yang padat itu sebagai in situ breast cancer
maka untuk memastikan lagi harus dilakukan biopsy.
Biopsi
Suatu test bisa saja menunjukkan kemungkinan adanya kanker, tapi hanya biopsy yang
bisa memberikan diagnosis secara pasti. Sample yang diambil dari biopsy, danalisa oleh ahli
patologi (dokter spesialis yang ahli dalam menterjemahkan test-test laboratorium dan
mengevaluasi sel, jaringan, organ untuk menentukan penyakit)
8

- Image guided biopsy digunakan ketika suatu benjolan yang mencurigakan tidak
teraba. Itu dapat dilakukan dengan Fine Needle Aspiration Biopsy (FNAB,
menggunakan jarum kecil untuk untuk mengambil sample jaringan). Stereotactic
Core Biopsy (menggunakan X-ray untuk menentukan jaringan yang akan diambil)
atau Vacuum-Assisted Biopsy (menggunakan jarum yang tebal untuk mengambil
beberapa macam jaringan inti yang luas). Dalam melakukan prosedur ini, jarum
biopsy untuk menuju area yang dimaksud, dibantu oleh mammography, USG atau
MRI. Metal clip kecil bisa diletakkan pada bagian dari payudara yang akan dilakukan
biopsy. Dalam kasus ini apabila jaringan itu membuktikan adanya kanker, maka
segera diadakan operasi tambahan. Keuntungan teknik ini adalah bahwa pasien hanya
butuh sekali operasi untuk menetukan pengobatan dan menetukan stadium
- Core Biopsy dapat menetukan jaringan. FNAB dapat menetukan sel dari suatu massa
yang teraba, dan ini semua kemudian dapat dianalisa untuk menentukan adanya sel
kanker.
- Surgical Biopsy (biopsy dengan cara operasi) mengambil sejumlah besar
jaringan.Biopsy ini bisa incisional (mengambil sebagian dari benjolan) atau
excisional (mengambil seluruh benjolan).
Apabila didiagnose kanker, operasi lanjutan mungkin diperlukan untuk mendapatkan
clear margin area (area jaringan disekitar tumor dimana dipastikan sudah bersih dari sel kanker)
kemungkinan, sekalian mengambil jaringan kelenjar getah bening.
Jaringan yang didapat dari biopsy juga akan di ditest oleh dokter untuk menentukan
pengobatan.Test itu untuk melihat:
- Ciri-ciri tumor. Apakah tumor itu Invasive (biasanya menyebar) atau In situ (biasanya
tidak menyebar). Ductal (dalam saluran susu) atau lobular (dalam kelenjar susu).
Grade (seberapa besar perbedaan sel kanker itu dari sel sehat) dan apakah sel kanker
telah menjalar ke pembuluh darah atau pembuluh getah bening. Margin dari tumor
juga di amati.
- Receptor Estrogen (ER) dan Receptor Progesteron (PR) test. Sel kanker payudara
apabila diketahui positif mengandung receptor ini ER (+) dan PR (+) berarti sel
kanker ini berkembangnya karena hormon-hormon tersebut. Biasanya diadakan
terapy hormone (akan dibahas tersendiri).
9

- Test HER2 neu.(C-erb2) Adanya protein HER2 yang berlebihan. Rata-rata 25%
penderita kanker. Dengan mengetahui status HER2 ( positive atau negative ) maka
dapat ditentukan apakah pasien akan diterapi dengan menggunakan obat yang disebut
trastuzumab ( HERCEPTIN ) atau tidak. ( mengenai HERCEPTIN akan dibahas
tersendiri )
- Genetic Description of the Tumor. Test dengan melihat unsur biology dari tumor,
untuk memahami lebih dalam mengenai kanker payudara. Oncotype DX adalah test
untuk mengukur resiko seberapa jauh kekambuhannya.
Test Darah
Test darah juga diperlukan untuk lebih mendalami kondisi kanker. Test-test itu antara
lain :
- Level Hemoglobin (HB) : untuk mengetahui jumlah oksigen yang ada di dalam sel
darah merah
- Level Hematocrit : untuk mengetahui prosentase dari darah merah didalam seluruh
badan
- Jumlah dari sel darah putih : untuk membantu melawan infeksi
- Jumlah trombosit (untuk membantu pembekuan darah)
- Differential (prosentase dari beberapa sel darah putih)
Jumlah Alkaline Phosphatase
Jumlah enzyme yang tinggi bisa mengindikasikan penyebaran kanker ke liver, hati dan
saluran empedu dan tulang.
SGOT & SGPT
Test ini untuk mengevaluasi fungsi lever. Angka yang tinggi dari salah satu test ini
mengindikasikan adanya kerusakan pada liver, bisa jadi suatu sinyal adanya penyebaran ke liver
Tumor Marker Test
Untuk melihat apakah ada suatu jenis zat kimia yang ditemukan pada darah, kencing atau
jaringan tubuh. Dengan adanya jumlah tumor marker yang terlalu tinggi atau terlalu rendah dari
10

nilai normalnya, mengindikasikan adanya suatu proses tidak normal dalam tubuh. Bisa
disebabkan karena kanker , bisa juga bukan. Pada kanker payudara tumor marker yang biasanya
dilakukan adalah CA 15.3 dengan mengambil sample darah. Pada standard PRODIA tumor
marker tidak boleh melebihi angka 30
Photo Thorax
Untuk mengetahui apakah sudah ada penyebaran keparu-paru
Bone Scan
Untuk mengetahui apakah kanker sudah menyebar ke tulang. Pada bonescan, pasien
disuntikkan radioactive tracer pada pembuluh vena. Yang natinya akan berkumpul pada tulang
yang menunjukkan kelainan karena kanker. Jarak antara suntikan dan pelaksanaan bonescan
kira-kira 3-4 jam. Selama itu pasien dianjurkan minum sebanyak-banyaknya. Hasil yang terlihat
adalah gambar penampang tulang lengkap dari depan dan belakang. Tulang yang menunjukkan
kelainan akan terlihat warnanya lebih gelap dari tulang normal.
Computed Tomography (CT atau CAT) Scan
Untuk melihat secara detail letak tumor. Disini pasien juga disuntik radioactive tracer
pada pembuluh vena, tapi volumenya lebih banyak sehingga sebenarnya sama dengan infuse.
Setelah disuntik CT-scan bisa segera dilakukan. CT-scan akan membuat gambar tiga dimensi
bagian dalam tubuh yang diambil dari berbagai sudut. Hasilnya akan terlihat gambar potongan
melintang bagian dari tubuh yang discan 3 dimensi.
Positron Emission Tomography ( PET ) scan
Untuk melihat apakah kanker sudah menyebar.Dalam PET scan cairan glukosa yang
mengandung radioaktif disuntikkan pada pasien. Sel kanker akan menyerap lebih cepat cairan
glukosa tersebut, dibanding sel normal. Sehingga akan terlihat warna kontras pada PET scan.
PET scan biasanya digunakan sebagai pelengkap data dari hasil CTscan, MRI dan pemeriksaan
secara fisik.
11

PENATALAKSANAAN
Bila staging sudah dikerjakan, tindakan direncanakan didasarkan atas :
• Stadium TNM
• Umur pasien
• Status menopause
• Keadaan umum pasien
Garis besar klasifikasi TNM
T0 : tak ada tumor primer
Tis : Carcinoma in-situ
T1 : Tumor < 2cm
T2 : Tumor antar 2 & 5 cm
T3 : Tumor > 5 cm
T4 : Setiap ukuran tumor dengan perluasan langsung dinding dada atau kulit
N0 : Tak ada metastasis lain
N1 : Metastase movable ipsi lateral axilla
N2 : Metastase kelainan fixed satu sama lainnya / pada structur
N3 : metastase ipsi lateral retrosternal (lnn. Mammariainterna)
M0 : Tak ada metastase jauh
M1 :Metastase jauh
12

Tindakan dengan maksud curative:
• Mastectomy dengan / tanpa adjuvant terapy radiasi dan / atau hormonal atau
khemotherapy
• Breast concerving treatment (BCT) dengan / tanpa adjuvant hormonal atau khemotherapy
Tindakan non-curative atau paliative
• Hormonal / khemotherapy
• Radiotherapy: locoregional atau untuk mengontrol metastasis jauh (seperti sakit tulang
karena metastasis)
• Pembedahan palliative
• Kombinasi dari tindakan di atas
Tindakan Pembedahan untuk carcinoma payudara yang dikenal:
• Radical mastectomy menurut Halsted:
Jaringan payudara beserta kulit dan papilla dan kedua musculus pectorals ditambah
semualnn axilla diangkat en bloc (operasi ini sekarang tidak dikerjakan, hanya bila perlu)
• Modified radical mastectomy:
Jaringan payudara bersama dengan kulit & papilla serta semua lnn axilla diangkat
bersama.
• Ablatio mamae:
Jaringan payudara dengan kulit serta papilla diangkat
Breast Concerving Creatment BCT
13

Segmental mastectomy (= excisi biopsy dgn tepi y gluas) + disseksi lnn axilla penuh +
radiotherapy untuk mempertahankan Adanya payudara. Pada beberapa center radiotherapy terdiri
dari hanya external beam therapy; sedang center lain dikombinasi dg brachytherapy. BCTY
dimungkinkan pada kasus dgn Ca kecil payudara tanpa metastasis jauh
Mastectomy BCT
Keuntungan dari BCT lebih banyak pada esthetic pasien dgn tumor kecil dibanding
ukuran payudara. Bila tumor relative besar dibanding ukuran payudara, esthetic cosmetic
menghasilkan bukan yg diharapkan.
Kerugian BCT lebih time-consuming sebab untuk radiotherapy, setelah operasi. Lebih
menjadi sukar untuk pasien yg ada indikasi khemotherapi. Th 1994 ada penelitian psychososial
kecil; tetap iada lebih dan lebih banyak laporan dari pasien menunjukkan bahwa setelah BCT
tidak semua mereka merasa senang dgn pilihan tindakan ini Kerugian mastectomy adalah
mutilasi.
Keuntungannya tidak time-consuming terapi radiasi diperlukan. Pemilihan antara BCT
mastectomy, factor pasien berperan penting.
Tindakan sistemik adjuvant
Bertujuan untuk merusak kemungkinan adanya mikrometastasis jauh. Bila metastasis lnn
axilla ada kemungkinan besar bahwa mikrometastasis jauh ada di mana saja pada tubuh yg
belum dapat dijelaskan.
Kesempatan untuk mikrometastasis jauh bertambah dgn jumlah metastasis lnn.Bila lnn
axilla positive, tindakan sistemik adjuvant diberikan, baik hormone therapy ataupun
khemotherapy. Pada pasien premenopause biasanya khemotherapy, pada pasien postmenopause
biasa hormone therapy.
14

Adjuvant lokoregional radiotherapy
• Ada kecurigaan jaringan tumor tersisa setelah dissectielymphonodi axilla (untuk contoh
pada penderita pertumbuhan extranodal).
• Pada rangkaian lymphonodi retrosternal (mammaria interna), bila carcinoma terletak di
quadrant dalam.
• Pada dinding dada bila tepi dari specimen reseksi terkotori tumor.
Potensial komplikasi atau side effect dari pembedahan, radiotherapy, khemotherapy &/
atau therapy hormonal setelah tindakandari tumor primer :
Setelah mastectomy dapat mengakibatkan oedema lengan. Ini jarang pada pasien jika
disseksie lnn axilla diadakan teliti. Lympheoedema dapat terjadi jika disseksi kelenjar getah
bening diperluas di atas v subclavia (cara y gsalah; atau bila disseksi lnn diikuti radiotherapi
pada axilla.
Radiotherapy BCT dapat mengakibatkan fibrosis payudara & kulit; sekitar bagian lain
payudara & bagian dari paru.
Adjuvant khemotherapy dapat memancing side effect tergantung pada pemakaian obat
cytostatika. Adjuvant hormone therapy jarang yg memancing side effect
Rehabilitasi
• Latihan tangan setelah tindakan supaya fungsi menjadi optimal, tangan & bahu sesegera
mungkin
Mencegah infeksi: infeksi pada tangan terutama harus dicegah
15

DAFRTAR PUSTAKA
1. Theodore R. Schrock, M. D (1992), Ilmu Bedah, Edisi 7, Alih Bahasa Drs. Med Adji Dharma,
dr. Petrus Lukmanto, Dr gunawan. Penerbit Kedokteran Jakarta, EGC.
2. Kanker Payudara. [citied on July 3rd 2012] http://www.mediasehat.com/utama07.php)
3. RS PKU Muhammadiyah Solo. Kanker Payudara. [citied on July 3rd 2012]
http://www.tempo.co.id/medika/arsip/082002/pus-3.htm
4. Joe J. Tjandra, Textbook of Surgery, Treatment of Breast Cancer, 2006, Third edition, p 283-
289
16