Kanker Payudara 27-3-2014
-
Upload
che-ainil-zainodin -
Category
Documents
-
view
39 -
download
1
description
Transcript of Kanker Payudara 27-3-2014

I. IDENTITAS PASIEN
Nama : Ny.SSJenis kelamin : PerempuanUmur : 69 tahunAlamat : Jl. Coppo TompongTanggal MRS : 25-01-2015RM : 697006Ruangan : L2ABK6B4
II. ANAMNESIS
KU : Benjolan di payudara kiri
AT : Dialami sejak kurang lebih 1 tahun yang lalu sebelum masuk rumah
sakit, benjolan awalnya seperti kelereng lama kelamaan membesar seperti
bola tennis. Nyeri tidak ada. Demam tidak ada. Tidak ada riwayat adanya
cairan keluar dari puting susu. Riwayat trauma disangkal. Riwayat batuk dan
sesak tidak ada.
Riwayat menstruasi pertama saat usia 12 tahun, penderita menikah sejak umur
tahun. Saat ini penderita sudah menopause. Riwayat penggunaan kontrasepsi.
Riwayat keluarga menderita penyakit yang sama tidak ada. Riwayat telah
dilakukan tindakan FNA pada tanggal 12-1-2015 di Rumah Sakit Daerah
Pangkep.
III. PEMERIKSAAN FISIK
Status Generalis
a. Sakit sedang/Gizi cukup/Sadar
b. BB = 50kg ; TB = 150 ; IMT = 22,22 kg/m2
Status Vitalis
a. T: 130/90 mmHg
b. N: 86 x/menit
c. P: 16x/menit
d. S: 36.5°C
1

Pemeriksaan fisik tambahan :
Kepala : Konjungtiva anemis -/-, sklera ikterik -/-
Pupil : Isokor, refleks cahaya +/+
Leher : JVP (5-2) cm H2O, tidak ada kelainan
Kelenjar getah bening : Pembesaran KGB (-)
Thorax : Vesikular (+/+) N, ronkhi (-/-), wheezing (-/-), murmur (-), gallop (-),
gambaran tumor lihat status lokalis.
Ekstremitas Superior : Tidak ada kelainan
Ekstremitas Inferior : Tidak ada kelainan
Status Regionalis
Regio Mamma Sinistra
Inspeksi:
Tampak asimetris; mammae (S) lebih besar dibanding mammae (D)
Tampak benjolan sebesar bola tenis dan berwarna kemerahan
Tidak tampak retraksi papilla mammae
Tidak ada keluar cairan dari papilla mammae
Tidak tampak peau de orange
Tidak tampak adanya dimpling
Tidak ada nodul satelit
Palpasi:
Teraba benjolan pada mamma (S), kuadran lateral atas, ukuran tumor 5 cm x
4 cm. Permukaan berbenjol-benjol, konsistensi padat keras, terfiksir pada
kulit, batas tidak tegas, tidak disertai nyeri.
Regio Axilla Sinistra, supra clavicula, dan Infra Clavicula sinistra.
Inspeksi:
Warna kulit sama dengan sekitar
Tidak tampak benjolan
Palpasi:
Nyeri tidak ada
2

Regio Mamma Dextra
Inspeksi:
Warna kulit sama dengan sekitar
Tidak tampak massa tumor
Palpasi:
NT –
MT –
Regio Axilla Dextra
Inspeksi:
Warna kulit sama dengan sekitar
Tidak tampak benjolan
Palpasi:
Nyeri tidak ada
FOTO KLINIS
3
Mammae dextra dan sinistra

IV. PEMERIKSAAN PENUNJANG
Darah rutin 0 9 /0 3 /201 5
WBC 6,99
RBC 4,25
HGB 11,9
HCT 38,0
PLT 293
4
Mammae sinistra
tampak depan
Mammae sinistra
tampak lateral

Ur/Cr 22/0,80
CEA 1.45
SGOT/SGPT
22/22
PT/APTT 9,7/24,3
CT/BT 8’00/2.30’
Na/K/Cl 144/4.0/107
GDS 157
Hasil Pemeriksaan FNA (12-1-2015)
Kesimpulan
Malignant epithelial lesion menyokong adenocarcinoma mammae
Foto thorax (16-01-2015)
5
Foto thorax PA:- Corakan bronchovasculer prominent- Tidak tampak proses spesifik aktif dan lesi
noduler pada kedua paru- Cor membesar dengan thoracic index 0,57,
aorta dilatasi dan elongasi- Kedua sinus dan diafragma baik- Tidak tampak tanda-tanda metastasis pada foto
thorax ini.
Kesan:- Bronchitis- Cardiomegaly dengan dilatatio et elongatio
aortae- Tidak tampak tanda-tanda metastasis pada
foto thorax ini

Hasil USG abdomen (15/01/2015)
• Pankreas: Bentuk dan ukuran dalam batas normal, tidak tampak SOL. Duktus
pancreatikus tidak dilatasi
• Ginjal kanan : Ukuran dan countur dalam batas normal, Pelvocalyceal system
dilatasi, echo cortex dalam batas normal. Tidak tampak echo batu maupun SOL
• Ginjal kiri : Ukuran dan countur dalam batas normal, Pelvocalyceal system tidak
dilatasi, echo cortex dalam batas normal. Tidak tampak echo batu maupun SOL
• VU : Mukosa reguler dan tidak menebal , tidak tampak echo batu
• Tidak tampak pembesaran KGB paraaorta abdominalis
• Kesan: Tidak tampak tanda-tanda metastasis pada organ intraabdomen
yang terscan.
V. DIAGNOSA
Carcinoma Mammae Sinistra
T4N0M X
Stadium III B
Karnofsky 90%-100%
Hipertensi on treatment
VI. RENCANA PENATALAKSANAAN
Hormonal
Operasi
Kemoterapi
Planning:
Rencana biopsi insisi
CT-Scan kepala dan leher
6

KANKER PAYUDARA
I. DEFINISI KANKER PAYUDARA
Kanker payudara adalah tumor ganas yang berasal dari kelenjar payudara.
Termasuk saluran kelenjar air susu dan jaringan penunjangnya yang tumbuh infiltratif,
destruktif, serta dapat bermetastase.
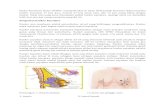
II. ANATOMI PAYUDARA NORMAL
Payudara wanita dewasa berlokasi dalam fascia superficial dari dinding depan
dada. Dasar dari payudara terbentang dari iga kedua di sebelah atas sampai iga keenam
atau ketujuh di sebelah bawah, dan dari sternum batas medialnya sampai ke garis
midaksilrasis sebagai batas lateralnya. Duapertiga dasar tersebut terletak di depan
M.pectoralis major dan sebagian M.serratus anterior. Sebagian kecil terletak di atas
M.obliquus externus.
Pada 95% wanita terdapat perpanjangan dari kuadran lateral atas sampai ke aksila.
Ekor ini (tail of Spence) dari jaringan mammae memasuki suatu hiatus (dari Langer)
dalam fascia sebelah dalam dari dinding medial aksilal. Hanya ini jaringan mammae yang
ditemukan secara normal di bawah fascia sebelah dalam.
Gambar 1. Potongan sagital mammae dan dinding dada sebelah depan
7

Gambar 2. Topografi aksila (Anterior view)
Setiap payudara terdiri dari 15 sampai 20 lobus, beberapa lebih besar daripada
yang lainnya, berada dalam fascia superficial, dimana dihubungkan secara bebas dengan
fascia sebelah dalam. Lobus-lobus ini beserta duktusnya adalah kesatuan dalam anatomi,
bukan kesatuan dalam bedah. Suatu biopsi payudara bukan suatu lobektomi, dimana pada
prosedur semacam itu, sebagian dari 1 atau lebih lobus diangkat. Antara fascia superficial
dan yang sebelah dalam terdapat ruang retromammary (submammary) yang mana kaya
akan limfatik.
Lobus-lobus parenkim beserta duktusnya tersusun secara radial berkenaan dengan
posisi dari papilla mammae, sehingga duktus berjalan sentral menuju papilla seperti jari-
jari roda berakhir secara terpisah di puncak dari papilla.Segmen dari duktus dalam papilla
merupakan bagian duktus yang tersempit. Oleh karena itu, sekresi atau pergantian sel-sel
cenderung untuk terkumpul dalam bagian duktus yang berada dalam papilla,
mengakibatkan ekspansi yang jelas dari duktus dimana ketika berdilatasi akibat isinya
dinamakan lactiferous sinuse .Pada area bebas lemak di bawah areola, bagian yang
dilatasi dari duktus laktiferus (lactiferous sinuses) merupakan satu-satunya tempat untuk
menyimpan susu. Intraductal papillomas sering terjadi di sini.
Ligamentum suspensori Cooper membentuk jalinan yang kuat, pita jaringan ikat
berbentuk ireguler menghubungkan dermis dengan lapisan dalam dari fascia superfisial,
melewati lobus-lobus parenkim dan menempel ke elemen parenkim dan duktus. Kadang-
kadang, fascia superfisial terfiksasi ke kulit, sehingga tidak mungkin dilakukan total
mastectomy subkutan yang ideal. Dengan adanya invasi keganasan, sebagian dari
ligamentum Cooper akan mengalami kontraksi, menghasilkan retraksi dan fiksasi atau
lesung dari kulit yang khas. Ini berbeda dengan penampilan kulit yang kasar dan ireguler
yang disebut peau d'orange, dimana pada peau d'orange perlekatan subdermal dari
8

folikel-folikel rambut dan kulit yang bengkak menghasilkan gambaran cekungan dari
kulit.
Gambar 3.Dumpling of the breast, akibat dari terlibatnya ligamentum Cooper pada penyakit yang invasive.
Dapat diperjelas dengan penekanan oleh tangan pemeriksa.
Suplai darah
Mammae diperdarahi dari 2 sumber, yaitu A. thoracica interna, cabang dari A.
axillaries, dan A. intercostal.
Gambar 4.A. Pada
18% individu,
payudara
diperdarahi oleh
arteri internal
thoracic, axillary,
dan intercostals. B. Pada 30%, kontribusi dari A.aksilaris tidak berarti. C. Pada 50%, A.intercostal hanya
sedikit kontribusinya.
9

Vena aksilaris, vena thoracica interna, dan vena intercostals 3-5 mengalirkan
darah dari kelenjar mamma.Vena-vena ini mengikuti arterinya. Vena aksilaris terbentuk
dari gabungan vena brachialis dan vena basilica, terletak di medial atau superficial
terhadaop arteri aksilaris, menerima juga 1 atau 2 cabang pectoral dari mammae. Setelah
vena ini melewati tepi lateral dari iga pertama, vena ini menjadi vena subclavia. Di
belakang, vena intercostalis berhubungan dengan sistem vena vertebra dimana masuk
vena azygos, hemiazygos, dan accessory hemiazygos, kemudian mengalirkan ke dalam
vena cava superior. Ke depan, berhubungan dengan brachiocephalica.
Melaui jalur kedua jalur pertama, metastasis ca mammae dapat mencapai paru-
paru. Melalui jalur ketiga, metastasis dapat ke tulang dan system saraf pusat.
Gambar 5 : Diagram potongan frontal mammae kanan menunjukkan jalur drainase vena.A. Drainase medial
melalui internal thoracic vein ke jantung kanan. the right heart. B. Drainage posterior ke vertebral veins. C.
Drainase lateral ke intercostal, superior epigastric veins, dan hati. D. Drainase superior lateral superior
melalui vena aksilaris ke jantung kanan.
10

Aliran limfatik
Kelenjar getah bening dari regio mammae terdapat dalam kelompok inkonstan
yang bervariasi.Seringnya pembagian menurut Haagensen.
Gambar 6 : .Kelenjar getah bening aksila dan payudara menurut klasifikasi dari Haagensen (kiri).Aliran
limfatik mammae (kanan).
Klasifikasi utama Haagensen adalah axilla dan internal thoracic (mammae).
1. Drainase Aksilaris.
Kelompok 1 : Kelenjar mammae External, juga dikenal sebagai kelenjar anterior
pektoral. Ini terletak sepanjang batas lateral dari M. pectoralis minor, di bawah M.
pectoralis major, sepanjang sisi medial dari aksila mengikuti aliran lateral thoracic artery
pada dinding dada, mulai dari iga 2-6. Di bawah areola terdapat perluasan jaringan
pembuluh-pembuluh limfatik, dinamakan subareolar plexus of Sappey
11

Gambar 7 : Aliran limfatik mammae.Aliran limfe langsung dari kulit ditunjukkan oleh tanda panah pada
mammae kanan dan sisi medial mammae kiri.1. Penbuluh darah plexus Areolar , draining areola, puting
payudara dan parenkim. 2. Kelenjar Pektoral Anterior . 3. Kelenjar Axillar Central. 4. Kelenjar
intrapektoral (suatu jalan yang dapat disambungkan langsung ke kelenjar axillar sentral). 5. Kelenjar
Infraclavicular Apikal. 6. Kelenjar Retrosternal.
Kelompok 2 : Kelenjar Scapular. Terletak di atas pembuluh-pembuluh darah
subskapular. Limfatik dari KGB ini saling berhubungan dengan pembuluh limfe
interkistal.
Kelompok 3 : Kelenjar sentral. Merupakan kelompok kelenjar getah bening yang
terbesar; merupakan KGB yang paling mudah dipalpasi di aksila karena ukurannya yang
besar. Ketika KGB ini membesar, dapat menekan saraf intercostobrachial, cabang
kutaneus lateral dari saraf thoraxic kedua atau ketiga, dapat menimbulkan nyeri.
Kelompok 4 : Kelenjar Interpektoral (Rotter's nodes). Terletak antara otot
pektoralis mayor dan minor, sering terdapat tunggal. Merupakan kelompok KGB terkecil
dari KGB aksila dan tidak dapat ditemukan walaupun M. pectoralis major diangkat.
Kelompok 5 : Axillary vein nodes (10.7 nodes).Merupakan kelompok KGB
terbesar kedua di aksila.Terletak di permukaan ventral dan kaudal dari bagian lateral vena
aksilaris.
Kelompok 6 : Subclavicular nodes.Terletak pada permukaan ventral dan kaudal
dari bagian medial vena aksilaris.
12

2. Drainase Internal Thoracic (Mammary)
Pembuluh-pembuluh limfatik timbul dari tepi medial mammae pada fascia
pektoralis. KGB ini juga menerima trunkus limfatikus dari kulit mammae kontralateral,
hati, diafragma, rectus sheath, bagian atas rektus abdominis. KGB sekitar 4-5 setiap
sisinya, kecil, dan biasanya dalam lemak dan jaringan ikat dari ruang interkosta. Saluran
ini bermuara ke duktus thoraxikus atau duktus limfatikus dextra. Rute ke vena aksilaris
lebih pendek daripada rute aksila.
Dalam staging, bila ditemukan metastasis ke KGB supraclavicular, cervical, atau
kontralateral mammae interna dianggap telah mengalami metastasis jauh (M1). Yang
termasuk KGB regional :
1. KGB aksila (ipsilateral) : interpectoral (Rotter's) nodes dan KGB sepanjang vena
aksilaris dan bagian-bagiannya yang dapat dibagi ke dalam beberapa tingkat :
a. Level I (low axilla): KGB lateral dari tepi lateral M pektoralis minor
b. Level II (midaxilla): KGB antara tepi medial dan lateral M pektoralis minor
dan KGB interpektoral (Rotter's)
c. Level III (axilla apikal): KGB medial dari tepi medial M pektoralis minor
termasuk subklavikular, infraclavicular, or apical.
Gambar 8 :
Kelompok
kelenjar
getah bening
aksila. Level
I meliputi
beberapa
kelenjar
getah bening
yang terletak lateral dari M. Pectoralis minor, Level II meliputi beberapa kelenjar getah bening yang
13

terletak di bawah M. Pectoralis minor, Level III meliputi beberapa kelenjar getah bening yang terletak
medial dari M. Pectoralis minor.
2. Internal mammary (ipsilateral): KGB di ruang interkosta sepanjang tepi sternum dalam
fascia endothoraxic.
Persarafan
Mammae dipersarafi oleh nervus interkosta 2-6, dengan cabang-cabangnya
melewati permukaan kelenjar. 2 cabang mammae dari nervus kutaneus lateral keempat
juga mempersarafi papilla mammae.
Gambar 9 : Saraf-saraf perifer penting yang ditemukan sewaktu mastectomi
III. EPIDEMIOLOGI
Kanker payudara adalah salah satu kanker paling umum di Amerika Serikat lebih
dari 160,000 wanita mengalami kanker ini setiap tahun, dan 40.000 perempuan
meninggal setiap tahun karena keganasan ini. Kira-kira 1 dari 9 wanita di Amerika
Serikat akan menderita kanker payudara, walaupun 1% kasus terjadi pada pria. Risiko
meningkat dengan usia, dan meningkat pesat saat menopouse risiko besar. Terjadi pada
wanita usia 60 tahun ke atas, dan memiliki kesempatan 3-4% menderita kanker payudara
selama 1 dekade kehidupan mereka (Weiss, 1995).
Kanker payudara adalah penyakit dominan peradaban Barat. Ini adalah kanker
paling umum pada wanita dan penyebab kematian paling umum pada perempuan antara
14

usia 35 dan 55. Di Inggris setiap tahun, lebih 24.000 kasus baru yang didiagnosis dan
30.000 perempuan kondisi meninggal. Kanker payudara sangat jarang terjadi sebelum
usia 25 (Churchill, 1990).
IV. GEJALA KLINIS KANKER PAYUDARA
Gejala kanker payudara bisa dialami oleh laki-laki maupun perempuan, tetapi
kanker payudara sangat jarang pada pria dibandingkan dengan wanita. Lebih dari 1 dari
10 perempuan cenderung menderita gejala kanker payudara.
Gejala kanker payudara dapat terdeteksi ketika benjolan atau massa tumbuh
cukup besar, baik dirasakan atau dilihat pada mamografi. Gejala kanker payudara sering
belum terdeteksi sampai kanker itu sudah dalam tahap lanjut, dan mungkin sudah
metastasis ke daerah vital tubuh. Untuk itu, penting bagi wanita memeriksakan diri secara
teratur. Gambaran klinis yang dapat ditemukan menurut Churchill (1990), yaitu:
1. Benjolan pada payudara, keras atau lembut.
2. Nyeri, yang bervariasi dengan siklus haid dan independen dari siklus haid
3. Perubahan pada kulit payudara seperti a). Skin dimpling, b) Skin ulcer, c) Peau
d'orange
4. Gangguan puting: a) Puting tertarik ke dalam, b) Eksim (ruam yang melibatkan puting
atau areola, atau keduanya), c) Cairan yang keluar dari puting.
V. ETIOLOGI (FAKTOR RISIKO)
Etiologi pasti dari kanker payudara masih belum jelas. Beberapa penelitian
menunjukkan bahwa wanita dengan faktor risiko tertentu lebih sering untuk berkembang
menjadi kanker payudara dibandingkan yang tidak memiliki beberapa faktor risiko
tersebut. Beberapa faktor risiko tersebut :
1. Umur :
Kemungkinan untuk menjadi kanker payudara semakin meningkat seiring
bertambahnya umur seorang wanita. Angka kejadian kanker payudara rata-rata pada
wanita usia 45 tahun ke atas. Kanker jarang timbul sebelum menopause. Kanker dapat
15

didiagnosis pada wanita premenopause atau sebelum usia 35 tahun, tetapi kankernya
cenderung lebih agresif, derajat tumor yang lebih tinggi, dan stadiumnya lebih lanjut,
sehingga kadar kelangsungan hidup lebih rendah.
2. Riwayat kanker payudara :
Wanita dengan riwayat pernah mempunyai kanker pada satu payudara
mempunyai risiko untuk berkembang menjadi kanker pada payudara yang lainnya.
3. Riwayat Keluarga :
Risiko untuk menjadi kanker lebih tinggi pada wanita yang ibunya atau saudara
perempuan kandungnya memiliki kanker payudara. Risiko lebih tinggi jika anggota
keluarganya menderita kanker payudara sebelum usia 40 tahun. Risiko juga meningkat
bila terdapat kerabat/saudara (baik dari keluarga ayah atau ibu) yang menderita kanker
payudara.
4. Perubahan payudara tertentu :
Beberapa wanita mempunyai sel-sel dari jaringan payudaranya yang terlihat
abnormal pada pemeriksaan mikroskopik. Risiko kanker akan meningkat bila memiliki
tipe-tipe sel abnormal tertentu, seperti atipikal hyperplasia dan lobular carcinoma in situ
[LCIS].
5. Perubahan Genetik :
Beberapa perubahan gen-gen tertentu akan meningkatkan risiko terjadinya kanker
payudara, antara lain BRCA1, BRCA2, dan beberapa gen lainnya. BRCA1 dan BRCA2
termasuk tumor supresor gen. Secara umum, gen BRCA-1 beruhubungan dengan duktus
karsinoma invasif, differensiasi yang jelek, dan tidak mempunyai reseptor hormon.
Sedangkan BRCA-2 berhubungan dengan duktus karsinoma differensiasi yang lebih
bagus dan mengekspresikan reseptor hormon. Wanita yang memiliki gen BRCA1 dan
BRCA2 akan mempunyai risiko kanker payudara 40-85%. Wanita dengan gen BRCA1
yang abnormal cenderung untuk berkembang menjadi kanker payudara pada usia yang
lebih dini.
6. Riwayat reproduksi dan menstruasi :
Meningkatnya paparan estrogen berhubungan dengan peningkatan risiko untuk
berkembangnya kanker payudara, sedangkan berkurangnya paparan justru memberikan
efek protektif. Beberapa faktor yang meningkatkan jumlah siklus menstruasi seperti
16

menarche dini (sebelum usia 12 tahun), nuliparitas, dan menopause yang terlambat (di
atas 55 tahun) berhubungan juga dengan peningkatan risiko kanker. Diferensiasi akhir
dari epitel payudara yang terjadi pada akhir kehamilan akan memberi efek protektif,
sehingga semakin tua umur seorang wanita melahirkan anak pertamanya, risiko kanker
meningkat. Wanita yang mendapatkan terapi hormon menopause dengan memakai
estrogen, atau mengkonsumsi estrogen ditambah progestin setelah menopause juga dapat
meningkatkan risiko kanker.
7. Ras :
Kanker payudara lebih sering terdiagnosis pada wanita kulit putih, dibandingkan
wanita Latin Amerika, Asia, or Afrika. Insidensi lebih tinggi pada wanita yang tinggal di
daerah industrialisasi.
8. Wanita yang mendapat terapi radiasi pada daerah dada :
Wanita yang mendapat terapi radiasi di daerah dada (termasuk payudara) sebelum
usia 30 tahun, risiko untuk berkembangnya kanker payudara akan meningkat di kemudian
hari.
9. Kepadatan jaringan payudara :
Jaringan payudara dapat padat ataupun berlemak. Wanita yang pemeriksaan
mammogramnya menunjukkan jaringan payudara yang lebih padat, risiko untuk menjadi
kanker payudaranya meningkat
10. Overweight atau Obese setelah menopause :
Kemungkinan untuk mendapatkan kanker payudara setelah menopause meningkat
pada wanita yang overweight atau obese, karena sumber estrogen utama pada wanita
postmenopause berasal dari konversi androstenedione menjadi estrone yang berasal dari
jaringan lemak, dengan kata lain obesitas berhubungan dengan peningkatan paparan
estrogen jangka panjang.
11. Kurangnya aktivitas fisik :
17

Wanita yang aktivitas fisik sepanjang hidupnya kurang, risiko untuk menjadi kanker
payudara meningkat. Dengan aktivitas fisik akan membantu mengurangi peningkatan
berat badan dan obesitas.
12. Diet :
Beberapa penelitian menunjukkan bahwa wanita yang sering minum alkohol mempunyai
risiko kanker payudara yang lebih besar. Karena alkohol akan meningkatkan kadar estriol
serum. Sering mengkonsumsi banyak makan berlemak dalam jangka panjang akan
meningkatkan kadar estrogen serum, sehingga akan meningkatkan risiko kanker.
VI. KLASIFIKASI KANKER PAYUDARA
1. Non invasive carcinoma
a) Ductal carcinoma in situ (DCIS)
Ductal carcinoma in situ, juga disebut intraductal cancer, merujuk pada sel
kanker yang telah terbentuk dalam saluran dan belum menyebar. Saluran menjadi
tersumbat dan membesar seiring bertambahnya sel kanker di dalamnya. Kalsium
cenderung terkumpul dalam saluran yang tersumbat dan terlihat dalam mamografi
sebagai kalsifikasi terkluster atau tak beraturan (clustered or irregular calcifications) atau
disebut kalsifikasi mikro (microcalcifications) pada hasil mammogram seorang wanita
tanpa gejala kanker.
DCIS dapat menyebabkan keluarnya cairan puting atau munculnya massa yang
secara jelas terlihat atau dirasakan, dan terlihat pada mammografi. DCIS kadang
ditemukan dengan tidak sengaja saat dokter melakukan biopsy tumor jinak. Sekitar 20%-
30% kejadian kanker payudara ditemukan saat dilakukan mamografi.Jika diabaikan dan
tidak ditangani, DCIS dapat menjadi kanker invasif dengan potensi penyebaran ke
seluruh tubuh.
DCIS muncul dengan dua tipe sel yang berbeda, dimana salah satu sel cenderung
lebih invasif dari tipe satunya. Tipe pertama, dengan perkembangan lebih lambat, terlihat
lebih kecil dibandingkan sel normal. Sel ini disebut solid, papillary atau cribiform. Tipe
kedua, disebut comedeonecrosis, sering bersifat progresif di awal perkembangannya,
terlihat sebagai sel yang lebih besar dengan bentuk tak beraturan.
18

Gambar 10 : (A) : Ductal Carcinoma in situ, (B) : Sel-sel kanker menyebar keluar dari ductus, menginvasi
jaringan sekitar dalam mammae.
b) Lobular carcinoma in situ (LCIS)
Meskipun sebenarnya ini bukan kanker, tetapi LCIS kadang digolongkan sebagai
tipe kanker payudara non-invasif. Bermula dari kelenjar yang memproduksi air susu,
tetapi tidak berkembang melewati dinding lobulus. Mengacu pada National Cancer
Institute, Amerika Serikat, seorang wanita dengan LCIS memiliki peluang 25%
munculnya kanker invasive (lobular atau lebih umum sebagai infiltrating ductal
carcinoma) sepanjang hidupnya.
Gambar 11 Lobular carcinoma in situ
19

2. Invasive carcinoma
a) Paget’s disease dari papilla mammae
Paget’s disease dari papilla mammae pertama kali dikemukakan pada tahun 1974.
Seringnya muncul sebagai erupsi eksim kronik dari papilla mammae, dapat berupa lesi
bertangkai, ulserasi, atau halus. Paget's disease biasanya berhubungan dengan DCIS
(Ductal Carcinoma in situ) yang luas dan mungkin berhubungan dengan kanker invasif.
Biopsi papilla mammae akan menunjukkan suatu populasi sel yang identik (gambaran
atau perubahan pagetoid). Patognomonis dari kanker ini adalah terdapatnya sel besar
pucat dan bervakuola (Paget's cells) dalam deretan epitel. Terapi pembedahan untuk
Paget's disease meliputi lumpektomi, mastektomi, atau modified radical mastectomy,
tergantung penyebaran tumor dan adanya kanker invasif.
b) Invasive ductal carcinoma
i) Adenocarcinoma with productive fibrosis (scirrhous, simplex, NST) (80%)
Kanker ini ditemukan sekitar 80% dari kanker payudara dan pada 60% kasus
kanker ini mengadakan metastasis (baik mikro maupun makroskopik) ke KGB aksila.
Kanker ini biasanya terdapat pada wanita perimenopause or postmenopause dekade
kelima sampai keenam, sebagai massa soliter dan keras. Batasnya kurang tegas dan pada
potongan meilntang, tampak permukaannya membentuk konfigurasi bintang di bagian
tengah dengan garis berwarna putih kapur atau kuning menyebar ke sekeliling jaringan
payudara. Sel-sel kanker sering berkumpul dalam kelompok kecil, dengan gambaran
histologi yang bervariasi.
ii) Medullary carcinoma (4%)
Medullary carcinoma adalah tipe khusus dari kanker payudara, berkisar 4% dari
seluruh kanker payudara yang invasif dan merupakan kanker payudara herediter yang
berhubungan dengan BRCA-1. Peningkatan ukuran yang cepat dapat terjadi sekunder
terhadap nekrosis dan perdarahan. 20% kasus ditemukan bilateral. Karakterisitik
mikroskopik dari medullary carcinoma berupa (1) infiltrat limforetikular yang padat
terutama terdiri dari sel limfosit dan plasma; (2) inti pleomorfik besar yang
berdiferensiasi buruk dan mitosis aktif; (3) pola pertumbuhan seperti rantai, dengan
minimal atau tidak ada diferensiasi duktus atau alveolar. Sekitar 50% kanker ini
berhubungan dengan DCIS dengan karakteristik terdapatnya kanker perifer, dan kurang
20

dari 10% menunjukkan reseptor hormon. Wanita dengan kanker ini mempunyai tingkat
kelangsungan hidup hanya sampai 5 tahun yang lebih baik dibandingkan NST atau
invasive lobular carcinoma.
iii) Mucinous (colloid) carcinoma (2%)
Mucinous carcinoma (colloid carcinoma), merupakan tipe khusus lain dari kanker
payudara, sekitar 2% dari semua kanker payudara yang invasif, biasanya muncul sebagai
massa tumor yang besar dan ditemukan pada wanita yang lebih tua. Karena komponen
musinnya, sel-sel kanker ini dapat tidak terlihat pada pemeriksaan mikroskopik.
iv) Papillary carcinoma (2%)
Papillary carcinoma merupakan tipe khusus dari kanker payudara sekitar 2% dari semua
kanker payudara yang invasif. Biasanya ditemukan pada wanita dekade ketujuh dan
sering menyerang wanita bukan kulit putih. Ukurannya kecil dan jarang mencapai
diameter 3 cm. McDivitt et al menunjukkan frekuensi metastasis ke KGB aksila yang
rendah dan tingkat kelangsungan hidup sekitar 5 hingga 10 tahun mirip mucinous dan
tubular carcinoma.
v) Tubular carcinoma (2%)
Tubular carcinoma merupakan tipe khusus lain dari kanker payudara sekitar 2%
dari semua kanker payudara yang invasif. Biasanya ditemukan pada wanita
perimenopause dan pada periode awal menopause. Long-term survival mendekati 100%.
3. Invasive lobular carcinoma (10%)
Invasive lobular carcinoma sekitar 10% dari kanker payudara. Gambaran
histopatologi meliputi sel-sel kecil dengan inti yang bulat, nucleoli tidak jelas, dan sedikit
sitoplasma. Pewarnaan khusus dapat mengkonfirmasi adanya musin dalam sitoplasma,
yang dapat menggantikan inti (signet-ring cell carcinoma). Seringnya multifokal,
multisentrik, dan bilateral. Karena pertumbuhannya yang tersembunyi sehingga sulit
untuk dideteksi.
21

4. Kanker yang jarang ditemui (adenoid cystic, squamous cell, apocrine)
*Lesi yang tumpang tindih diantara dua kuadran di payudara.
Table 1 : distribusi lokasi tumor menurut histologinya pada semua pasien
VII. STAGING
Tabel 2.2. : Klasifikasi Sistem TNM dari AJCC, edisi 7, Tahun 2010.Sumber : AJCC : Breast, In: Edge SB, Byrd DR, Compton CC, et al., eds,:AJCC Cancer Staging Manual, 7th ed. New York, NY:Springer, 2010,pp 347-76Tumor Primer (T)a
TX Primary tumor cannot be assessedT0 No evidence of primary tumorTis Carcinoma in situTis(DCIS) Ductal carcinoma in situTis(LCIS) Lobular carcinoma in situTis(Paget's) Paget's disease of the nipple NOT associated with invasive carcinoma and/or
carcinoma in situ (DCIS and/or LCIS) in the underlying breast parenchyma. Carcinomas in the breast parenchyma associated with Paget Disease are categorized based on the size and characteristics of the parenchymal disease, although the presence of Paget Disease should still be noted
T1 Tumor ≤ 20 mm in greatest dimension
22

T1mi Tumor ≤ 1 mm in greatest dimensionT1a Tumor > 1 mm but ≤ 5 mm in greatest dimensionT1b Tumor > 5 mm but ≤ 10 mm in greatest dimensionT1c Tumor > 10 mm but ≤ 20 mm in greatest dimensionT2 Tumor > 20 mm but ≤ 50 mm in greatest dimensionT3 Tumor > 50 mm in greastest dimensionT4 Tumor of any size with direct extension to the chest wall and/or to the skin (ulceration
or skin nodules)T4a Extension to the chest wall, not including only pectoralis muscleT4b Ulceration and/or ipsilateral satellite nodules and/or edema (including peau d’orange) of
the skin, which do not meet the criteria for inflammatory carcinomaT4c Both T4a and T4bT4d Inflammatory carcinomaKelenjar Getah Bening Regional (N)NX Regional lymph nodes cannot be assessed (e.g., previously removed)N0 No regional lymph node metastaseN1 Metastase to movable ipsilateral level I, II axillary lymph node(s).N2 Metastase in ipsilateral level I, II axillary lymph nodes that are clinically fixed or
matted.ORMetastase in clinically detecteda ipsilateral internal mammary nodes in the absence of clinically evident axillary lymph node metastase
N2a Metastases in ipsilateral level I, II axillary lymph nodes fixed to one another (matted) or to the other structures.
N2b Metastases only in clinically detected ipsilateral internal mammary nodes and in the absence of clinically evident level I, II axillary lymph node metastases.
N3 Metastases in ipsilateral infraclavicular ( level III axillary) lymph node(s) with or without level I,II axillary lymph node environmentORMetastases in clinical detecteda ipsilateral internal mammary lymph node(s) with clinically evident level I,II axillary lymph node metastasesORMetastases in ipsilateral infraclavicular lymph node(s) with or without axillary or internal mammary lymph node involvement
N3a Metastases in ipsilateral infraclavicular lymph node(s)N3b Metastases in ipsilateral internal mammary lymph node(s) and axillart lymph node(s)N3c Metastases in ipsilateral supraclavicular lymph node(s)Pathologi (pN)a
pNX Regional lymph nodes cannot be assessed (e.g., previously removed or not removed for pathologic study)
pN0 No regional lymph node metastasis identified histologicallypN0(i–) No regional lymph node metastases histologically, negative IHCpN0(i+) Malignant cells in regional lymph node(s) ≤ 0,2 mm (detedted by H&E or IHC
including ITC)pN0(mol–) No regional lymph node metastases histologically, negative molecular findings (RT-
PCR)
pN0(mol+) Positive molecular findings (RT-PCR), but no regional lymph node metastases detected by histology or IHC
pN1 MicrometastasesORMetastases in 1-3 axillary lymph nodesAND/ORMetastases in internally mammary nodes with metastases detected by sentinel lymph node biopsy but not clinically detecteda .
23

pN1mi Micrometastases (>0,2mm and/or >200 cells but none >2,0)pN1a Metastases in 1-3 axillary lymph nodes, at least one metastasis > 2,0 mm.pN1b Metastases in internal mammary nodes with micrometastases or macrometastases
detected by sentinel lymph node biopsy but not clinically detected.pN1c Metastases in 1-3 axillary lymph nodes and in internal mammary lymph nodes with
micrometastases or macrometastases detected by sentinel lymph node biopsy but not clinically detected.
pN2 Metastases in 4-9 axillary lymph nodes.ORMetastases in clinically detectedc internal mammary lymph nodes in the absence of axillary lymph node metastases.
pN2a Metastases in 4-9 axillary lymph nodes (at least 1 tumor deposit >2mm)pN2b Metastases in clinically detectedc internal mammary lymph nodes in the absence of
axillary lymph nodes metastasespN3 Metastases in ≥ 10 axillary lymph nodes.
ORMetastases in infraclavicular (level III axillary) lymph nodes.ORMetastases in clinically detectedb ipsilateral internal mammary lymph nodes in the presence of one or more positive level I, II axillary lymph nodes.ORMetastases in > 3 axillary lymph nodes and in internal mammary lymph node biopsy but not clinically detectedb.ORMetastases to the infraclavicular (level III axillary lymph) nodes.
pN3a Metastases in ≥ 10 axillary lymph nodes (at least 1 tumor deposit >2,0mm)ORMetastases to the infraclavicular (level III axillary lymph) nodes.
pN3b Metastases in clinically detectedc ipsilateral internal mammary lymph nodes in the presence of one or more positive axillary lymph nodes;ORMetastases in >3 axillary lymph nodes and in internal mammary lymph nodes with micrometastases or macrometastases detected by sentinel lymph node biopsy but not clinically detectedb.
pN3c Metastases in ipsilateral supraclavicular lymph nodes.Metastasis Jauh (M)MX No clinical or radiographic evidence of distant metastases.M0 No clinical or radiographic evidence of distant metastases, but deposits of molecularly
or microscopically detected tumor cells in circulating blood, bone marrow, or other nonregional nodal tissue that are ≤0,2 mm in a patient without symptoms or signs of metastases.
M1 Distant detectable metastases as determined by classic clinical and radiographic means and/or histologically proven >0,2 mm.
Anatomic Stage/Prognostic Groupsa
Stage T N M0 Tis N0 M0
IA T1a N0 M0IB T0
T1aN1miN1mi
M0M0
IIA T0T1a
T2
N1b
N1b
N0
M0M0M0
IIB T2T3
N1N0
M0M0
IIIA T0 N2 M0
24

T1a
T2T3T3
N2N2N1N2
M0M0M0M0
IIIB T4T4T4
N0N1N2
M0M0M0
IIIC Any T N3 M0IV Any T Any N M1
Tabel 2 : Klasifikasi Sistem TNM dari AJCC, edisi 7, Tahun 2010.
VIII. DIAGNOSIS
1. Gejala
Gejala yang yang paling sering meliputi : a) Penderita merasakan adanya
perubahan pada payudara atau pada puting susunya i) Benjolan atau penebalan dalam
atau sekitar payudara atau di daerah ketiak ii) Puting susu terasa mengeras: b) Penderita
melihat perubahan pada payudara atau pada puting susunya i) Perubahan ukuran maupun
bentuk dari payudara ii) Puting susu tertarik ke dalam payudara iii) Kulit payudara,
areola, atau puting bersisik, merah, atau bengkak. Kulit mungkin berkerut-kerut seperti
kulit jeruk: c) Keluarnya sekret atau cairan dari puting susu.
Pada awal kanker payudara biasanya penderita tidak merasakan nyeri. Jika sel
kanker telah menyebar, biasanya sel kanker dapat ditemukan di kelenjar limfe yang
berada di sekitar payudara. Sel kanker juga dapat menyebar ke berbagai bagian tubuh
lain, paling sering ke tulang, hati, paru-paru, dan otak. Pada 33% kasus kanker payudara,
penderita menemukan benjolan pada payudaranya. Tanda dan gejala lain dari kanker
payudara yang jarang ditemukan meliputi pembesaran atau asimetrisnya payudara,
perubahan pada puting susu dapat berupa retraksi atau keluar sekret, ulserasi atau eritema
kulit payudara, massa di ketiak, ketidaknyamanan muskuloskeletal. 50% wanita dengan
kanker payudara tidak memiliki gejala apapun. Nyeri pada payudara biasanya
berhubungan dengan kelainan yang bersifat jinak. Benjolan di aksila atau leher. Nyeri
pinggang/punggung atau tulang belakang, lemah atau kelumpuhan tungkai, nyeri atau
patah tulang. Sesak napas atau batuk-batuk. Rasa penuh, mual, perut kembung, mata
kuning. Nyeri kepala hebat, muntah nyemprot (proyektil), kesadaran menurun.
Penurunan berat badan tanpa sebab yang jelas.
2. Pemeriksaan fisik
25

a) Inspeksi
Inspkesi bentuk, ukuran, dan simetris dari kedua payudara, apakah terdapat edema
(peau d’orange), skin dampling, paget disease, ulkus ,eritema , retraksi kulit atau puting
susu, dan eritema.
b) Palpasi
Dilakukan palpasi pada payudara apakah terdapat massa, termasuk palpasi
kelenjar limfe di aksila, supraklavikula, dan parasternal. Setiap massa yang teraba atau
suatu lymphadenopathy, harus dinilai lokasinya, ukurannya, konsistensinya, bentuk,
mobilitas atau fiksasinya.
3. Pemeriksaan penunjang
a) Mammografi
Mammografi merupakan pemeriksaan yang paling dapat diandalkan untuk
mendeteksi kanker payudara sebelum benjolan atau massa dapat dipalpasi. Karsinoma
yang tumbuh lambat dapat diidentifikasi dengan mammografi setidaknya 2 tahun
sebelum mencapai ukuran yang dapat dideteksi melalui palpasi.
26

Mammografi telah digunakan di Amerika Utara sejak tahun 1960 dan teknik ini
terus dimodifikasi dan diimprovisasi untuk meningkatkan kualitas gambarnya.
Mammografi konvensional menyalurkan dosis radiasi sebesar 0,1 sentigray (cGy) setiap
penggunaannya. Sebagai perbandingan, Foto X-ray thoraks menyalurkan 25% dari dosis
radiasi mammografi. Mammografi dapat digunakan baik sebagai skrining maupun
diagnostik. Mammografi mempunyai 2 jenis posisi, yaitu kraniokaudal (CC) dan oblik
mediolateral (MLO). MLO memberikan gambaran jaringan mammae yang lebih luas,
termasuk kuadran lateral atas dan axillary tail of Spence. Dibandingkan dengan MLO,
CC memberikan visualisasi yang lebih baik pada aspek medial dan memungkinkan
kompresi payudara yang lebih besar.
Terdapat 2 tipe pemeriksaan mamografi : skrining dan diagnostic. Skrining
mamografi dilakukan pada wanita yang asimptomatik. Deteksi dini dari kanker payudara
yang masih kecil memungkinkan pasien untuk mendapatkan kesuksesan terapi dengan
kualitas hidup yang lebih baik. Skrining mamografi direkomendasikan setiap 1-2 tahun
untuk wanita usia 40 tahun dan setiap tahun untuk usia 50 tahun atau lebih. Pada kondisi
tertentu direkomendasikan sebelum usia 40 tahun (missal wanita dengan keluarga tingkat
pertama menderita kanker payudara). Gambaran mamografi untuk lesi ganas dibagi atas
tanda primer dan sekunder.
Tanda primer berupa :
i. Densitas meninggi pada tumor
ii. Batas tumor yang tidak teratur oleh karena adanya proses infiltrasi ke jaringan
sekitarnya atau batas yang tidak jelas (komet sign).
iii. Gambaran translusen disekitar tumor
iv. Gambaran stelata
v. Adanya mikrokalsifikasi sesuai kriteria Egan
vi. Ukuran klinis tumor lebih besar dari radiologis.
Tanda sekunder berupa :
i. Retraksi kulit atau penebalan kulit
ii. Bertambahnya vaskularisasi
iii. Perubahan putting
iv. Kalenjar getah bening aksila (+)
27

v. Keadaan daerah tumor dan jaringan fibroglandular tidak teratur
vi. Kepadatan jaringan sub areolar yang berbentuk tegas.
Gambaran kalsifikasi yang diduga ganas menurut kriteria Egan adalah kalsifikasi
dengan lokasi di parenkim payudara, ukuran kurang dari 0,5 mm, jumlah lebih dari 5 dan
bentuk stelata.
Radiologis yang berpengalaman dapat mendeteksi karsinoma payudara dengan
tingkat false-positive sebesar 10% dan false-negative sebesar 7%. Gambaran
mammografi yang spesifik untuk karsinoma mammae antara lain massa padat dengan
atau tanpa gambaran seperti bintang (stellate), penebalan asimetris jaringan mammae dan
kumpulan mikrokalsifikasi. Gambaran mikrokalsifikasi ini merupakan tanda penting
karsinoma pada wanita muda, yang mungkin merupakan satu-satunya kelainan
mammografi yang ada. Mammografi lebih akurat daripada pemeriksaan klinis untuk
deteksi karsinoma mammae stadium awal, dengan tingkat akurasi sebesar 90%. Protokol
saat ini berdasarkan National Cancer Center Network (NCCN) menyarankan bahwa
setiap wanita diatas 20 tahun harus dilakukan pemeriksaan payudara setiap 3 tahun. Pada
usia di atas 40 tahun, pemeriksaan payudara dilakukan setiap tahun disertai dengan
pemeriksaan mammografi. Pada suatu penelitian atas skrining mammografi,
menunjukkan reduksi sebesar 40% terhadap karsinoma mammae stadium II, III dan IV
pada populasi yang dilakukan skrining dengan mammografi.
b) Ultrasonografi (USG)
Penggunaan USG merupakan pemeriksaan penunjang yang penting untuk
membantu hasil mammografi yang tidak jelas atau meragukan, baik digunakan untuk
menentukan massa yang kistik atau massa yang padat. Pada pemeriksaan dengan USG,
kista mammae mempunyai gambaran dengan batas yang tegas dengan batas yang halus
dan daerah bebas echo di bagian tengahnya. Massa payudara jinak biasanya menunjukkan
kontur yang halus, berbentuk oval atau bulat, echo yang lemah di bagian sentral dengan
batas yang tegas. Karsinoma mammae disertai dengan dinding yang tidak beraturan,
tetapi dapat juga berbatas tegas dengan peningkatan akustik. USG juga digunakan untuk
mengarahkan fine-needle aspiration biopsy (FNAB), core-needle biopsy dan lokalisasi
jarum pada lesi payudara. USG merupakan pemeriksaan yang praktis dan sangat dapat
diterima oleh pasien tetapi tidak dapat mendeteksi lesi dengan diameter ≤ 1 cm.
28

Pada USG, lesii hipoekoik dengan tepi tidak teratur (irregular) dan shadowing
disertai orientasi vertical kemungkinan merupakan lesi maligna. Lesi ini terkadang
menunjukkan adanya infiltrasi ke jaringan lemak disekitarnya. Lesi solid benigna dengan
batas tegas dan lemak disekitarnya. Lesi solid benigna dengan batas tegas danlobulated
yang terlihat sebagai lesi hipoekoik homogeny dan orientasi horizontal diduga adalah
fibroadenoma. USG secara umum diterima sebagai metode terpilih untuk membedakan
masa kistik dengan solid dan sebagai pengarah (guide) untuk biopsi. Disamping untuk
pemeriksaan skrining pasien usia muda (kurang dari 35 tahun).
c) Magnetic Resonance Imaging (MRI)
Sebagai alat diagnostik tambahan atas kelainan yang didapatkan pada
mammografi, lesi payudara lain dapat dideteksi. Akan tetapi, jika pada pemeriksaan
klinis dan mammografi tidak didapat kelainan, maka kemungkinan untuk mendiagnosis
karsinoma mammae sangat kecil. MRI sangat berguna dalam skrining pasien usia muda
dengan densitas payudara yang padat yang memiliki risiko kanker payudara yang tinggi.
MRI sangat sensitif tetapi tidak spesifik dan tidak seharusnya digunakan untuk
skrining karena biaya pemeriksaan mahal dan waktu pemeriksaan yang lama oleh karena
itu MRI belum menjadi prosedur rutin. Sebagai contoh, MRI berguna dalam
membedakan karsinoma mammae yang rekuren atau jaringan parut. MRI juga
bermanfaat dalam memeriksa mammae kontralateral pada wanita dengan karsinoma
payudara, menentukan penyebaran dari karsinoma terutama karsinoma lobuler atau
menentukan respon terhadap kemoterapi neoadjuvan.
d) Biopsi
Fine-needle aspiration biopsy (FNAB) dilanjutkan dengan pemeriksaan sitologi
merupakan cara praktis dan lebih murah daripada biopsi eksisional dengan resiko yang
rendah. Teknik ini memerlukan patologis yang ahli dalam diagnosis sitologi dari
karsinoma mammae dan juga dalam masalah pengambilan sampel, karena lesi yang
dalam mungkin terlewatkan. Insidensi false-positive dalam diagnosis adalah sangat
29

rendah, sekitar 1-2% dan tingkat false-negative sebesar 10%. Kebanyakan klinisi yang
berpengalaman tidak akan menghiraukan massa dominan yang mencurigakan jika hasil
sitology FNA adalah negatif, kecuali secara klinis, pencitraan dan pemeriksaan sitologi
semuanya menunjukkan hasil negatif. FNAB merupakan biopsi yang memberikan
informasi sitology, belum menjadi standar baku (gold standard) untuk diagnostic
definitif.
Large-needle (core-needle) biopsy mengambil bagian sentral atau inti jaringan
dengan jarum yang besar. Alat biopsi genggam menbuat large-core needle biopsy dari
massa yang dapat dipalpasi menjadi mudah dilakukan di klinik dan cost-effective dengan
anestesi lokal. Open biopsy dengan lokal anestesi sebagai prosedur awal sebelum
memutuskan tindakan defintif merupakan cara diagnosis yang paling dapat dipercaya.
FNAB atau core-needle biopsy, ketika hasilnya positif, memberikan hasil yang cepat
dengan biaya dan resiko yang rendah, tetapi ketika hasilnya negatif maka harus
dilanjutkan dengan open biopsy. Open biopsy dapat berupa biopsi insisional atau biopsi
eksisional. Pada biopsi insisional mengambil sebagian massa payudara yang dicurigai,
dilakukan bila tidak tersedianya core-needle biopsy atau massa tersebut hanya
menunjukkan gambaran DCIS saja atau klinis curiga suatu inflammatory carcinoma
tetapi tidak tersedia core-needle biopsy. Pada biopsi eksisional, seluruh massa payudara
diambil. Hasil dari biopsi ini merupakan standar baku (gold standard) untuk diagnostic
dan terapi.
e) Bone scan, Foto toraks,USG abdomen
Pemeriksaan bone scan (sidik tulang) bertujuan untuk evaluasi metastasis di
tulang. Pemeriksaan ini dianjurkan pada kasus: advanced local disease, distant
metastases da nada symptom pada tulang. Bone scan secara rutin tidak dianjurkan pada
stadium dini yang asimptomatis karena berdasarkan beberapa penelitian hanya 2% hasil
positif pada kondisi ini. Berbeda halnya pada yang simptomatis stadium III, insiden
positif bone scan mencapai 25% oleh karenanya pemeriksaan bone scan secara rutin
sangat bermanfaat. Protokol PERABOI merekomendasikan pemeriksaan ini bilamana
sitology sangat mencurigai pada lesi diatas 5 cm. foto toraks dan USG abdomen rutin
dilakukan untuk melihat adanya metastasis di paru, pleura, mediastinum, tulang tulang
dada dan organ visceral (terutama hepar).
30

f) Pemeriksaan Laboratorium dan Biomarker
Pemeriksaan laboratorium darah yang dianjurkan adalah darah rutin, alkaline
phosfatase, SGOT, SGPT dan tumor marker. Kadar alkaline phosfatase yang tinggi dalam
darah mengindikasikan adanya metastasis ke hepar, saluran empudu dan tulang. SGOT
dan SGPT merupakan gambaran fungsi hepar, kadar yang tinggi dalam darah
mengindikasikan kerusakan atau metastasis ke hepar.
Biomarker karsinoma mammae terdiri dari beberapa jenis. Biomarker sebagai
salah satu faktor yang meningkatkan resiko karsinoma mammae. Biomarker ini mewakili
gangguan biologik pada jaringan yang terjadi antara inisiasi dan perkembangan
karsinoma. Biomarker ini digunakan sebagai hasil akhir dalam penelitian kemopreventif
jangka pendek dan termasuk perubahan histologis, indeks dari proliferasi dan gangguan
genetik yang mengarah pada karsinoma.
Nilai prognostik dan prediktif dari biomarker untuk karsinoma mammae antara
lain (1) petanda proliferasi seperti proliferating cell nuclear antigen (PNCA), BrUdr dan
Ki-67; (2) petanda apoptosis seperti bcl-2 dan rasio bax:bcl-2; (3) petanda angiogenesis
seperti vascular endothelial growth factor (VEGF) dan indeks angiogenesis; (4) growth
factors dan growth factor receptors seperti human epidermal growth receptor
(HER)-2/neu dan epidermal growth factor receptor (EGFr) dan (5) p53.
IX. SKRINING
Rekomendasi untuk deteksi kanker payudara dini menurut American Cancer Society :
Wanita berumur ≥ 40 tahun harus melakukan screening mammogram secara
terus-menerus selama mereka dalam keadaan sehat, dianjurkan setiap tahun.
Wanita berumur 20-30 tahun harus melakukan pemeriksaan klinis payudara
(termasuk mammogram) sebagai bagian dari pemeriksaan kesehatan yang
periodik oleh dokter, dianjurakan setiap 3 tahun.
31

Setiap wanita dianjurkan untuk melakukan pemeriksaan payudara sendiri mulai
umur 20 tahun. untuk kemudian melakukan konsultasi ke dokter bila menemukan
kelainan.
Wanita yang berisiko tinggi (>20%) harus melakukan pemeriksaan MRI dan
mammogram setiap tahun.
Wanita yang risiko sedang (15-20%) harus melakukan mammogram setiap tahun,
dan konsultasi ke dokter apakah perlu disertai pemeriksaan MRI atau tidak.
Wanita yang risiko rendah (<15%) tidak perlu pemeriksaan MRI periodik tiap
tahun.
Wanita termasuk risiko tinggi bila:
i. mempunyai gen mutasi dari BRCA1 atau BRCA2.
ii. mempunyai kerabat dekat tingkat pertama (orang tua, kakak-adik) yang
memiliki gen mutasi dari BRCA1 atau BRCA2 tetapi belum pernah
melakukan pemeriksaan genetic.
iii. mempunyai risiko kanker ≥ 20 -25% menurut penilaian faktor risiko
terutama berdasarkan riwayat keluarga.
iv. pernah mendapat radioterapi pada dinding dada saat umur 10-30 tahun.
v. mempunyai Li-Fraumeni syndrome, Cowden syndrome, atau Bannayan-
Riley-Ruvalcaba syndrome, atau ada kerabat dekat tingkat pertama
memiliki salah satu sindrom-sindrom ini.
Wanita dengan risiko sedang bila :
i. mempunyai risiko kanker 15-20% menurut penilaian faktor risiko
terutama berdasarkan riwayat keluarga
ii. mempunyai riwayat kanker pada satu payudara, ductal carcinoma in situ
(DCIS), lobular carcinoma in situ (LCIS), atypical ductal hyperplasia
(ADH), atau atypical lobular hyperplasia (ALH)
iii. mempunyai kepadatan yang tidak merata atau berlebihan terlihat pada
pemeriksaan mammogram.
X. PENATALAKSANAAN
32

Terapi dapat bersifat kuratif atau paliatif. Terapi kuratif dianjurkan untuk stadium
I, II, dan III. Pasien dengan tumor lokal lanjut (T3,T4) dan bahkan inflammatory
carcinoma mungkin dapat disembuhkan dengan terapi multimodalitas, tetapi kebanyakan
hanya bersifat paliatif. Terapi paliatif bertujuan untuk meningkatkan kualitas hidup,
terapi paliatif diberikan pada pasien dengan stadium IV dan untuk pasien dengan
metastasis jauh atau untuk karsinoma lokal yang tidak dapat direseksi. Kesembuhan yang
tinggi dengan kualitas hidup yang baik akan tercapai bila kanker diterapi pada stadium
dini.
Keuntungan penatalaksanaan tumor stadium dini adalah :
i. Kemungkinan tidak dilakukan kemoterapi bila tidak ada metastasis KGB aksila
dan tergolong risiko rendah.
ii. Tidak perlu dilakukan diseksi aksilla jika sentinel negative, sehingga risiko
terjadinya limpadem berkurang.
iii.Tidak diperlukan radiasi
iv.Dapat dilakukan BCT bagi yang memenuhi kriteria atau dilakukan SSM/NSP
sekaligus rekonstruksi sehingga bentuk dan fungsinya masih baik
v. Biaya penatalaksanaan jauh lebih ekonomis
vi.Disease free interval dan overall survival lebih baik (lama).
A. Terapi secara pembedahan
Operasi merupakan modalitas utama untuk penatalaksanaan kanker payudara.
Modalitas ini memberikan kontrol lokoregional yang dapat dibuktikan dengan
pemeriksaan histopatologi dan dari spesimen operasi dapat ditentukan tipe dan grading
tumor, status KGB aksila, faktor prediktif dan faktor prognosis tumor (semua faktor
diatas tidak bisa diperoleh dari modalitas lain). Berbagai jenis operasi pada kanker
payudara adalah Classic radical Mastectomy (CRM), Modified Radical Mastectomy
(MRM), Skin Sparing Mastectomy (SSM), Nipple Sparing Mastectomy (NSP) dan Breast
Conserving Treatment (BCT). Jenis-jenis ini memiliki indikasi dan keuntungan serta
kerugian yang berbeda-beda. SSM dan NSP memerlukan rekonstruksi langsung tapi
kualitas hidup lebih baik dengan kualitas yang hampir sama dengan MRM.
1. Classic Radical Mastectomy (CRM)
33

Classic Radical Mastectomy adalah operasi pengangkatan seluruh jaringan payudara
beserta tumor, nipple areola komplek, kulit diatas tumor, otot pektoralis mayor dan minor serta
diseksi aksila levelI-III. Operasi ini dilakukan bila ada infiltrasi tumor ke fascia atau otot pectoral
tanpa ada metastasis jauh. Jenis operasi ini mulai ditinggalkan karena morbiditas tinggi
sementara nilai kuratifitas sebanding dengan MRM.
2. Modified Radical Mastectomy (MRM)
Modified radical mastectomy mempertahankan baik M. pectoralis mayor and M.
pectoralis minor, dengan pengangkatan KGB aksilla level I dan II tetapi tidak level III.
Modifikasi Patey mengangkat M. pectoralis minor dan diseksi KGB axilla level III.
Batasan anatomis pada Modified radical mastectomy adalah batas anterior M. latissimus
dorsi pada bagian lateral, garis tengah sternum pada bagian medial, bagian inferiornya 2-
3 cm dari lipatan infra-mammae dan bagian superiornya m. subcalvia.
Seroma dibawah kulit dan di aksilla merupakan komplikasi tersering dari
mastektomi dan diseksi KGB aksilla, sekitar 30% dari semua kasus. Pemasangan closed-
system suction drainage mengurangi insidensi dari komplikasi ini. Kateter dipertahankan
hingga cairan drainage kurang dari 30 ml/hari. Infeksi luka jarang terjadi setelah
mastektomi dan kebanyakan terjadi sekunder terhadap nekrosis skin-flap. Pendarahan
sedang dan hebat jarang terjadi setelah mastektomi dan sebaiknya dilakukan eksplorasi
dini luka untuk mengontrol pendarahan dan memasang ulang closed-system suction
drainage. Insidensi lymphedema fungsional setelah modified radical mastectomy sekitar
10%. Diseksi KGB aksilla ekstensif, terapi radiasi, adanya KGB patologis dan obesitas
merupakan faktor-faktor predisposisi.
3. Skin Sparing Mastectomy (SSM)
Skin Sparing Mastectomy (SSM) Adalah operasi pengangkatan seluruh jaringan
payudara beserta tumor dan nipple areola komplek dengan mempertahankan kulit
sebanyak mungkin serta diseksi aksila level I-II. Operasi ini harus disertai rekonstruksi
payudara secara langsung yang umumnya adalah TRAM flap (transverse rectus
abdominis musculotaneus flap), LD flap (latissimus dorsi flap) atau implant (silicon).
Dilakukan pada tumor ke kulit jauh (>2cm) atau stadium dini yang tidak memenuhi sarat
untuk BCT.
4. Nipple Sparing Mastectomy (NSP)
34

Nipple Sparing Mastectomy (NSP) adalah operasi pengangkatan seluruh jaringan
payudara beserta tumor dengan mempertahankan nipple areola kompleks dan kulit serta
diseksi aksila level I-II. Operasi ini, juga harus disertai rekonstruksi payudara secara
langsung yang umumnya adalah TRAM flap (transverse rectus abdominis musculotaneus
flap), LD flap (latissimus dorsi flap) atau implant (silicon). Dilakukan tumor stadium dini
dengan ukuran ≤ 2 cm, lokasi perifer, secara klinis NAC tidak terlibat, KGB N0,
histopatologi baik, dan potong beku sub areola: bebas tumor.
5. Mastektomi partial (Breast Conserving Treatment)
Tindakan konservatif terhadap jaringan payudara terdiri dari reseksi tumor primer
hingga batas jaringan payudara normal, radioterapi dan pemeriksaan status KGB
(kelenjar getah bening) aksilla. Reseksi tumor payudara primer disebut juga sebagai
reseksi segmental, lumpektomi, mastektomi partial dan tylektomi. Tindakan konservatif,
saat ini merupakan terapi standar untuk wanita dengan karsinoma mammae invasif
stadium I atau II. Wanita dengan DCIS hanya memerlukan reseksi tumor primer dan
radioterapi adjuvan. Ketika lumpektomi dilakukan, insisi dengan garis lengkung
konsentrik pada nipple-areola complex dibuat pada kulit diatas karsinoma mammae.
Jaringan karsinoma diangkat dengan diliputi oleh jaringan mammae normal yang adekuat
sejauh 2 mm dari tepi yang bebas dari jaringan tumor. Dilakukan juga permintaan atas
status reseptor hormonal dan ekspresi HER-2/neu kepada patologis.
Setelah penutupan luka payudara, dilakukan diseksi KGB aksilla ipsilateral untuk
penentuan stadium dan mengetahui penyebaran regional. Saat ini, sentinel node biopsy
merupakan prosedur staging yang dipilih pada aksilla yang tidak ditemukan adanya
pembesaran KGB. Ketika sentinel node biopsy menunjukkan hasil negatif, diseksi KGB
akilla tidak dilakukan.
B. Terapi secara medikalis (non-pembedahan)
1. Radioterapi
Terapi radiasi dapat digunakan untuk semua stadium karsinoma mammae. Untuk
wanita dengan DCIS, setelah dilakukan lumpektomi, radiasi adjuvan diberikan untuk
mengurangi resiko rekurensi lokal, juga dilakukan untuk stadium I, IIa, atau IIb setelah
lumpektomi. Radiasi juga diberikan pada kasus resiko/kecurigaan metastasis yang tinggi.
35

Pada karsinoma mammae lanjut (Stadium IIIa atau IIIb), dimana resiko rekurensi
dan metastasis yang tinggi maka setelah tindakan pembedahan dilanjutkan dengan terapi
radiasi adjuvan.
Radioterapi terhadap payudara (dengan dan tanpa area supraclavikula)
diindikasikan pada BCT (breast conservation treatment). Pasien dengan KGB aksila
positif metastasis 4 atau lebih, kontrol local pada metastasis disease (perdarahan, ulkus,
impending fraktur), tumor besar (> 5cm) dan batas sayatan dekat atau tidak bebas tumor.
Indikasi radioterapi pada protokol PERABOI 2003 adalah :
i. Setelah tindakan operasi BCS
ii. Tepi sayatan dekat atau tidak bebas tumor (T> 5cm)
iii. Tumor terletak sentral atau medial
iv. KGB positif dengan ekstensi ekstra kapsular.
2. Kemoterapi
Kemoterapi adalah penggunaan obat anti kanker (sitostatika) untuk
menghancurkan sel kanker. Obat ini umumnya bekerja dengan menghambat atau
mengganggu sintesa DNA dalam siklus sel. Pengobatan kemoterapi bersifat sistematik,
berbeda dengan pembedahan atau radiasi yang lebih bersifat local/setempat. Obat
sitostatika dibawa melalui aliran darah atau diberikan langsung kedalam tumor, jarang
menembus blood-brain barrier sehingga obat ini sulit mencapai sistem saraf pusat. Ada 3
jenis pengaturan kemoterapi yakni adjuvan, neoadjuvan dan primer (paliatif).
Respon terhadap kemoterapi didefinisikan dalam :
a) Complete respond : berarti seluruh kanker atau tumor menghilang; tidak terlihat
lagi adnya kanker maupun metastasis. Tumor marker turun ke angka normal.
Respon ini bertahan lebih dari 1 bulan.
b) Partial respond : volume kanker mengecil dari 50%, tidak ada lesi baru ataupun
metastasis. Tumor marker angkanya menurun, tapi penyakit masih ada dan respon
bertahan lebih dari satu bulan.
c) Stable disease/minimal response : volume kanker mengecil kurang dari 25% atau
kanker tidak mengecil, juga tidak tumbuh membesar. Tumor marker juga tidak
berubah secara signifikan
36

d) Disease progression : kanker terlihat tumbuh membesar. Penyakit menunjukkan
peningkatan ukuran volume, juga peningkatan yang signifikan dari tumor marker.
a. Kemoterapi adjuvan
Kemoterapi adjuvant adalah terapi tambahan setelah terapi utama (pembedeahan).
Tujuannya adalah untuk mengendalikan occult micrometastatic disease sehingga
menurunkan risiko timbulnya kekambuhan dan metastasis jauh. Usia, ukuran tumor,
karakter biologic tumor dan status kelenjar getah bening merupakan faktor yang
menentukan dalam pemberian kemoterapi. Kemoterapi bekerja paling efektif pada tumor
yang berukuran kecil dan masih dalam fase pertumbuhan linier.
Kemoterapi adjuvan memberikan hasil yang minimal pada karsinoma mammae
tanpa pembesaran KGB dengan tumor berukuran kurang dari 0,5 cm dan tidak
dianjurkan. Jika ukuran tumor 0,6 sampai 1 cm tanpa pembesaran KGB dan dengan
resiko rekurensi tinggi maka kemoterapi dapat diberikan. Faktor prognostik yang tidak
menguntungkan termasuk invasi pembuluh darah atau limfe, tingkat kelainan histologis
yang tinggi, overekspresi HER-2/neu dan status reseptor hormonal yang negatif sehingga
direkomendasikan untuk diberikan kemoterapi adjuvan.
Contoh regimen kemoterapi yang digunakan antara lain siklofosfamid,
doxorubisin, 5-fluorourasil dan methotrexate. Untuk wanita dengan karsinoma mammae
yang reseptor hormonalnya negatif dan lebih besar dari 1 cm, kemoterapi adjuvan cocok
untuk diberikan. Rekomendasi pengobatan saat ini, berdasarkan NSABP B-15, untuk
stadium IIIa yang operabel adalah modified radical mastectomy diikuti kemoterapi
adjuvan dengan doxorubisin diikuti terapi radiasi.
Indikasi kemoterapi adjuvant menurut St. Gallen Consensus conference dan
NCCN dapat dilihat pada table 3 dibawah:
Aspect St. Gallen Consensus conference 2005-2007
National Comprehensive Cancer Network 2007
HER-2 positif Kemoterapi adjuvan (tidak tergantung pada ukuran)
Kemoterapi Adjuvan untuk tumor 0,5 cm dan/atau KGB positif
HER-2 negatif ER-negatif :Kemoterapi adjuvan (tidak tergantung ukuran tumor)
ER-negatif :Kemoterapi adjuvan untuk tumor ≥ 1,0 cm dan/atau KGB positif
37

ER-positif :Kemoterapi adjuvan jika ≥ 4 KGB positif metastasisDipertimbangkan jika tumor 2 cm atau grade 2-3, atau usia 35 tahun, atau ada invasi lymphovascular
Dipertimbangkan untuk tumor 0,5-1,0 jika terdapat faktor prognostic (lymphovascular invasions, high grade)
ER-positif :Kemoterapi adjuvan jika KGB positifDipertimbangkan jika tumor 1cm, atau jika tumor 0,6-1,0 cm dan invasi lymphovascular atau grade 2-3
Table 3 : Indikasi kemoterapi adjuvant menurut St. Gallen Consensus conference dan NCCN
b. Kemoterapi Neoadjuvan
Kemoterapi neoadjuvan merupakan kemoterapi inisial yang diberikan sebelum
dilakukan tindakan pembedahan, dimana dilakukan apabila tumor terlalu besar untuk
dilakukan lumpektomi.
Rekomendasi saat ini untuk karsinoma mammae stadium lanjut adalah kemoterapi
neoadjuvan dengan regimen adriamycin diikuti mastektomi atau lumpectomy dengan
diseksi KGB aksilla bila diperlukan, diikuti kemoterapi adjuvan, dilanjutkan dengan
terapi radiasi. Untuk Stadium IIIa inoperabel dan IIIb, kemoterapi neoadjuvan digunakan
untuk menurunkan beban atau ukuran tumor tersebut, sehingga memungkinkan untuk
dilanjutkan modified radical mastectomy, diikuti dengan kemoterapi dan radioterapi.
c. Kemoterapi Primer (paliatif)
Kemoterapi primer diberikan pada stadium lanjut (stadiumIV), untuk
mengendalikan gejala yang ditimbulkan oleh penyakit kanker. Tujuannya adalah untuk
mempertahankan kualitas hidup yang baik, kontrol progresi tumor, dan memperlama
harapan hidup. Respon terbaik diperoleh dengan first line kemoterapi dan kombinasi
regimen. Kombinasi yang sering dianjurkan adalah anthracycline dengan taxane.
3. Terapi Hormonal
Terapi hormonal mulai dikembangkan sejak satu abad yang lalu, masih paling
efektif dan paling jelas targetnya dari terapi sistematik untuk kanker payudara. Adjuvan
hormonal terapi diindikasikan hanya pada payudara yang menunjukkan ekspresi positif
dari estrogen reseptor (ER) dan atau progesterone reseptor (PR) tanpa memandang usia,
38

status menopause, status KGB aksila maupun ukuran tumor. ER positif pada sepertiga
penderita kanker payudara dan sepertiga kasus rekuren sedang PR positif pada 50% ER
positif. Pemberian terapi hormonal pada ER atau PR negative tidak akan memperbaiki
overall survival ataupub disease free survival dan bahkan merugikan pada premenopause.
Tujuan terapi hormonal pada kanker payudara adalah untuk menghilangkan atau
mengurangi estrogen dalam sel tumor (estrogen deprivation). Hal ini diperoleh dengan :
i. Blockade reseptor dengan selective estrogen receptor modulator (SERM),
misalnya tamoxifen atau toremifen
ii. Supresi sintesis estrogen pada wanita post menopause dengan aromatase inhibitor,
misal anastrozole, letrozole, exemestane atau dengan analogue LHRH (luteinizing
hormone-releasing hormone) pada wanita premenopause
iii. Ablasi ovarium dengan oophorectomy atau radiasi eksterna pada premenopause.
Tamoxifen merupakan adjuvan hormonal yang paling banyak digunakan dan
merupakan terapi standar untuk wanita premenopause. Terapi ini menurunkan rekurensi
hingga 50% dan menurunkan 28% mortalitas kanker payudara sedangkan ablasi ovarium
menghasilkan keuntungan yang serupa dengan kemoterapi premenopause dengan
reseptor hormone positif. Tamoxin diberikan 20mg/hari, diberikan selama 5 tahun lebih
superior disbanding jangka waktu yang lebih pendek. Namun, beberapa penelitian
belakangan menunjukkan bahwa aromatase inhibitor (missal anastrozole) lebih superior
disbanding tamoxifen pada penderita pasca menopause. Dosis untuk aromatase inhibitor
adalah : anastrozole (arimidex) 1mg/hari/oral, letrozole (femara) 3,5mg/hari/oral dan
exemestane (aromasin) 25mg/hari/oral.
4. Terapi Target (biologi)
Terapi ini ditujukan untuk menghambat proses yang berperan dalam pertumbuhan
sel-sel kanker. Yang termasuk terapi ini untuk kanker payudara adalah :
i. Trastuzumab (Herceptin)
ii. Bevacizumab (Avastin)
iii. Lapatinib ditosylate (Tykerb)
Trastuzumab merupakan antibody monoclonal yang bekerja langsung di receptor
HER2/neu, dan terbukti secara signifikan memiliki aktifitas anti tumor pada metastasic
breast cancer dengan overproduksi HER2/neu (25% dari kanker payudara). Rata-rata
39

respon 30-35% pada metastasic breast cancer yang menerima single agent traszumab
sebagai first line therapy. Risiko kematian relative menurun 20% dengan median follow
ip 30 bulan bila traszumab diberikan sebagai kombinasi dengan kemoterapi. Namun
kombinasi dengan doxorubicin signifikan meningkatkan kardiotoksisitasnya, oleh karena
itu hindari kombinasi trastuzumab dengan doxorubicin. Mekanisme kerja trastuzumab
masih dalam perdebatan. Trastuzumab menginduksi penurunan regulasi HER2/neu dan
mencegah heterodimerisasi, reestablishing sensitifitas sel kanker terhadap terapi
hormonal dan kemoterapi. Sebagai akibat dari penurunan regulasi ini,p27 diinduksi
mengakibatkan siklus sel terhenti (arrest) pada fase GI. Selanjutnya trastuzumab
mengikat reseptor di Extra Cytoplasmic Domain (ECD) biasanya dipisah (cleaved) oleh
metalloproteinase. Pemisahan ECD mengakibatkan sel kanker lebih agresif; hal ini
dicegah oleh pengikatan trastuzumab. Akhirnya trastuzumab mungkin menginduksi
antibody-dependent cytotoxicity, mengakibatkan kematian sel. Dosis inisial 4mg/kgBB
selama 90 menit, dosis maintenance 2mg/kgBB selama 30 menit untuk pemberian setiap
minggu.
Bevacizumab merupakan monoclonal antibodi manusia yang disalin untuk
memblok aksi vascular endothelial growth factor (VEGF). VEGF disekresi sel maligna
dan sel nonmaligna hypoxic dan menstimulasi pembentukan pembuluh darah baru
dengan pengikatan reseptor spesifik. Toxicitas yang sering adalah hipertensi, epistaksis,
proteinuria, demam, sakit kepala dan menggigil. Dosis 3-10mg/kgBB setiap minggu
dalam kombinasi kemoterapi.
Lapatinib merupakan antibody monoclonal yang mampu menghambat dua
reseptor dalam sel kanker (HER1/neu dan HER2/neu). Diindikasikan pada kanker
payudara yang overekspresi HER1/neu dan atau HER2/neu. Direkomendasikan untuk
dikombinasi dengan capecitabine (2000mg/m2/hari dalam dua kali pemberian). Dosis
lapatinib 1250 mg/hari dalam dosis tunggal. Keduanya diberikan per oral. Toksisitas :
menurunkan left ventricular ejection fraction, anoreksia, pneumonitis, diare, nausea,
muntah, dyspepsia dan rash.
XI. PROGNOSIS
Tingkat kelangsungan hidup untuk wanita yang didiagnosis karsinoma mammae
antara tahun 1983-1987 telah dikalkulasi berdasarkan pengamatan, epidemiologi dan
40

hasil akhir program data, didapatkan bahwa angka kelangsungan hidup selama 5 tahun
untuk stadium I adalah 94%, stadium IIa 85%, IIb 70%, dimana pada stadium IIIa sekitar
52%, IIIb 48% dan untuk stasium IV adalah 18%.
41