Dermatitis Atopik (Makalah)
-
Upload
hamzamuhsinnamira3 -
Category
Documents
-
view
45 -
download
0
Transcript of Dermatitis Atopik (Makalah)

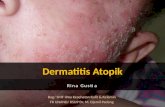
DERMATITIS ATOPIK
1. Definisi
Dermatitis atopik (DA) ialah keadaan peradangan kulit kronis dan residif,
disertai gatal yang umumnya sering terjadi selama masa bayi dan anak-anak, sering
berhubungan dengan peningkatan IgE dalam serum dan riwayat atopi keluarga atau
penderita (DA, rhinitis alergi, dan atau asma bronchial) (Sularsito S.A., & Djuanda
A., 2005).
Istilah lain adalah ekzema atopik, ekzema konstitusional, ekzema fleksural,
neurodermatitis diseminata, prurigo Besnier.
Dermatitis Atopik adalah sautu peradangan menahun pada lapisan atas kulit
yang menyebabkan rasa gatal; seringkali terjadi pada penderita rinitis alergika atau
penderita asma dan pada orang-orang yang anggota keluarganya ada yang menderita
rinitis alergika atau asma.
Didapatkan dua tipe DA, bentuk alergik yang merupakan bentuk utama (70-
80% pasien) terjadi akibat sensitisasi terhadap alergen lingkungan disertai dengan
peningkatan kadar IgE serum. Bentuk lain adalah bentuk intrinsik atau non alergik,
terdapat pada 20-30% pasien, dengan kadar IgE rendah dan tanpa sensitisasi terhadap
alergen lingkungan. Dapat disimpulkan bahwa peningkatan kadar IgE bukan
merupakan prasyarat pada patogenesis dermatitis atopik. Terdapat pula konsep
bentuk murni (Pure Type), tanpa berkaitan dengan penyakit saluran nafas dan bentuk
campuran (Mixed Type) yang terkait dengan sensitisasi terhadap alergen hirup atau
alergen makanan disertai dengan peningkatan kadar IgE (Soebaryo R.W., 2009).
2. Etiologi
Penyebab dermatitis atopik tidak diketahui dengan pasti, diduga disebabkan
oleh berbagai faktor yang saling berkaitan (multifaktorial). Faktor intrinsik berupa
predisposisi genetik, kelainan fisiologi dan biokimia kulit, disfungsi imunologis,
interaksi psikosomatik dan disregulasi/ ketidakseimbangan sistem saraf otonom,

sedangkan faktor ekstrinsik meliputi bahan yang bersifat iritan dan kontaktan, alergen
hirup, makanan, mikroorganisme, perubahan temperatur, dan trauma (Fauzi N., dkk.,
2009).
Faktor psikologis dan psikosomatis dapat menjadi faktor pencetus
faktor pencetus lain diantaranya yaitu :
1. Makanan
Berdasarkan hasil Double Blind Placebo Controlled Food Challenge
(DBPCFC), hampir 40% bayi dan anak dengan DA sedang dan berat mempunyai
riwayat alergi terhadap makanan. Bayi dan anak dengan alergi makanan
umumnya disertai uji kulit (skin prick test) dan kadar IgE spesifik positif terhadap
pelbagai macam makanan. Walaupun demikian uji kulit positif terhadap suatu
makanan tertentu, tidak berarti bahwa penderita tersebut alergi terhadap makanan
tersebut, oleh karena itu masih diperlukan suatu uji eliminasi dan provokasi
terhadap makanan tersebut untuk menentukan kepastiannya (Judarwanto W.,
2009). Prevalensi reaksi alergi makanan lebih banyak pada anak dengan
dermatitis atopik berat. Makanan yang sering mengakibatkan alergi antara lain
susu, telur, gandum, kacang-kacangan kedelai dan makanan laut (Roesyanto I.D.,
& Mahadi., 2009).
2. Alergen hirup
Alergen hirup sebagai penyebab DA dapat lewat kontak, yang dapat
dibuktikan dengan uji tempel, positif pada 30-50% penderita DA, atau lewat
inhalasi. Reaksi positif dapat terlihat pada alergi tungau debu rumah (TDR) bulu
binatang rumah tangga, jamur atau ragweed di negara-negara dengan 4 musim
(Judarwanto W., 2009).
3. Infeksi kulit
Mikroorganisme telah diketahui sebagai salah satu faktor ekstrinsik yang
berperan memberi kontribusi sebagai pencetus kambuhnya dermatitis atopik.
Mikroorganisme utamanya adalah Staphylococcus aureus (SA). Pada penderita
DA didapatkan perbedaan yang nyata pada jumlah koloni Staphylococcus aureus

dibandingkan orang tanpa atopik. Adanya kolonisasi Staphylococcus aureus pada
kulit dengan lesi ataupun non lesi pada penderita dermatitis atopik, merupakan
salah satu faktor pencetus yang penting pada terjadinya eksaserbasi, dan
merupakan faktor yang dikatakan mempengaruhi beratnya penyakit. Faktor lain
dari mikroorganisme yang dapat menimbulkan kekambuhan dari DA adalah
adanya toksin yang dihasilkan oleh Staphylococcus aureus. Enterotoksin yang
dihasilkan Staphylococcus aureus ini dapat menembus fungsi sawar kulit,
sehingga dapat mencetuskan terjadinya inflamasi. Enterotoksin tersebut bersifat
sebagai superantigen, yang secara kuat dapat menstimulasi aktifasi sel T dan
makrofag yang selanjutnya melepaskan histamin. Enterotoxin Staphylococcus
aureus menginduksi inflamasi pada dermatitis atopik dan memprovokasi
pengeluaran antibodi IgE spesifik terhadap enterotoksin Staphylococcus aureus,
tetapi menurut penelitian dari Fauzi nurul, dkk, 2009., tidak didapatkan korelasi
antara jumlah kolonisasi Staphylococcus aureus dan kadar IgE spesifik terhadap
enterotoksin Staphylococcus aureus.
3. Patogenesis
Berbagai faktor turut berperan pada pathogenesis DA, antara lain faktor
genetik terkait dengan kelainan intrinsik sawar kulit, kelainan imunologik, dan faktor
lingkungan (Soebaryo R.W., 2009).
a. Genetik
Genetik Pengaruh gen maternal sangat kuat. Ada peran kromosom 5q31-33,
kromosom 3q21, serta kromosom 1q21 and 17q25. Juga melibatkan gen yang
independen dari mekanisme alergi. Ada peningkatan prevalensi HLA-A3 dan
HLA-A9. Pada umumnya berjalan bersama penyakit atopi lainnya, seperti asma
dan rhinitis. Risiko seorang kembar monosigotik yang saudara kembarnya
menderita DA adalah 86% (Judarwanto W., 2009).
Lebih dari seperempat anak dari seorang ibu yang menderita atopi keluarga
akan mengalami DA pada masa 3 bulan pertama kehidupan, bila salah satu orang
tua menderita atopi, lebih dari separuh jumlah anak akan mengalami gejala alergi

sampai usia 2 tahun, dan meningkat sampai 79% bila kedua orangtua menderita
atopi. Risiko mewarisi DA lebih tinggi bila ibu yang menderita DA dibandingkan
dengan ayah. Tetapi bila DA yang dialami berlanjut hingga masa dewasa maka
risiko untuk mewariskan kepada anaknya sama saja yaitu kira-kira 50%.
b. Sawar kulit
Hilangnya Ceramide dikulit, yang berfungsi sebagai molekul utama pengikat
air diruang ekstraseluler stratum korneum, dianggap sebagai penyebab kelainan
fungsi sawar kulit. Variasi ph kulit dapat menyebabkan kelainan metabolisme
lipid di kulit. Kelainan fungsi sawar mengakibatkan peningkatan transepidermal
water loss, kulit akan semakin kering dan merupakan port d’entry untuk
terjadinya penetrasi alergen, iritan, bakteri dan virus. Bakteri pada pasien DA
mensekresi ceramide sehingga menyebabkan kulit makin kering (Soebaryo R.W.,
2009).
Respon imun kulit Sel-sel T baik subset CD4+ maupun subset CD8+ yang
diisolasi dari kulit (CLA+ CD45RO+ T cells) maupun dari darah perifer, terbukti
mensekresi sejumlah besar IL-5 dan IL-13, sehingga dengan kondisi ini lifespan
dari eosinofil memanjang dan terjadi induksi pada produksi IgE. Lesi akut
didominasi oleh ekspresi IL-4 dan IL-13, sedangkan lesi kronik didominasi oleh
ekspresi IL-5, GM-CSF, IL-12, dan IFN-g serta infiltrasi makrofag dan eosinofil
(Judarwanto W., 2009).
Imunopatologi Kulit Pada DA, sel T yang infiltrasi ke kulit adalah CD45RO+.
Sel T ini menggunakan CLA maupun reseptor lainnya untuk mengenali dan
menyeberangi endotelium pembuluh darah. Di pembuluh darah perifer pasien
DA, sel T subset CD4+ maupun subset CD8+ dari sel T dengan petanda
CLA+CD45RO+ dalam status teraktivasi (CD25+, CD40L+, HLADR+). Sel yang
teraktivasi ini mengekspresikan Fas dan Fas ligand yang menjadi penyebab
apoptosis. Sel-sel itu sendiri tidak menunjukkan apoptosis karena mereka
diproteksi oleh sitokin dan protein extracellular matrix (ECM). Sel-sel T tersebut
mensekresi IFN g yang melakukan upregulation Fas pada keratinocytes dan
menjadikannya peka terhadap proses apoptosis di kulit. Apoptosis keratinosit

diinduksi oleh Fas ligand yang diekspresi di permukaan sel-sel T atau yang
berada di microenvironment (Judarwanto W., 2009).
c. Lingkungan
Sebagai tambahan selain alergen hirup, alergen makanan, eksaserbasi pada
DA dapat dipicu oleh berbagai macam infeksi, antara lain jamur, bakteri dan
virus, juga pajanan tungau debu rumah dan binatang peliharaan. Hal tersebut
mendukung teori Hygiene Hypothesis (Roesyanto I.D., & Mahadi., 2009).
Hygiene Hypothesis menyatakan bahwa berkurangnya stimulasi sistem imun oleh
pajanan antigen mikroba dinegara barat mengakibatkan meningkatnya kerentanan
terhadap penyakit atopik (Sugito T.L., 2009). Sampai saat ini etiologi maupun
mekanisme yang pasti DA belum semuanya diketahui, demikian pula pruritus
pada DA. Rasa gatal dan rasa nyeri sama-sama memiliki reseptor di taut
dermoepidermal, yang disalurkan lewat saraf C tidak bermielin ke saraf spinal
sensorik yang selanjutnya diteruskan ke talamus kontralateral dan korteks untuk
diartikan. Rangsangan yang ringan, superfisial dengan intensitas rendah
menyebabkan rasa gatal, sedangkan yang dalam dan berintensitas tinggi
menyebabkan rasa nyeri. Sebagian patogenesis DA dapat dijelaskan secara
imunologik dan nonimunologik (Judarwanto W., 2009).
d. Imnopatogenesis DA
Histamin dianggap sebagai zat penting yang memberi reaksi dan
menyebabkan pruritus. Histamin menghambat kemotaksis dan menekan produksi
sel T. Sel mast meningkat pada lesi dermatitis atopik kronis. Sel ini mempunyai
kemampuan melepaskan histamin. Histamin sendiri tidak dapat menyebabkan lesi
ekzematosa. kemungkinan zat tersebut menyebabkan pruritus dan eritema,
mungkin akibat garukan karena gatal menimbulkan lesi ekzematosa. Pada pasien
dermatitis atopik kapasitas untuk menghasilkan IgE secara berlebihan diturunkan
secara genetik. Demikian pula defisiensi sel T penekan (suppressor). Defisiensi
sel ini menyebabkan produksi berlebih igE (Mansjoer A.,dkk., 2001).
Respon Imun Sistemik Terdapat IFN-g yang menurun. Interleukin spesifik
alergen yang diproduksi sel T pada darah perifer (interleukin IL-4, IL-5 dan IL-

13) meningkat. Juga terjadi Eosinophilia dan peningkatan IgE (Judarwanto W.,
2009).
Reaksi imunologis DA
Sekitar 70% anak dengan DA mempunyai riwayat atopi dalam keluarganya
seperti asma bronkial, rinitis alergi, atau dermatitis atopik. Sebagian besar anak
dengan DA (sekitar 80%), terdapat peningkatan kadar IgE total dan eosinofil di dalam
darah. Anak dengan DA terutama yang moderat dan berat akan berlanjut dengan
asma dan/atau rinitis alergika di kemudian hari (allergic march), dan semuanya ini
memberikan dugaan bahwa dasar DA adalah suatu penyakit atopi.
• Ekspresi sitokin
Keseimbangan sitokin yang berasal dari Th1 dan Th2 sangat berperan pada
reaksi inflamasi penderita Dermatitis Atopik (DA). Pada lesi yang akut ditandai
dengan kadar Il-4, Il-5, dan Il-13 yang tinggi sedangkan pada DA yang kronis disertai
kadar Il-4 dan Il-13 yang lebih rendah, tetapi kadar Il-5, GM-CSF (granulocyte-
macrophage colony-stimulating factor), Il-12 dan INFg lebih tinggi dibandingkan
pada DA akut. Anak dengan bawaan atopi lebih mudah bereaksi terhadap antigen
lingkungan (makanan dan inhalan), dan menimbulkan sensitisasi terhadap reaksi
hipersentivitas tipe I. Imunitas seluler dan respons terhadap reaksi hipersensitivitas
tipe lambat akan menurun pada 80% penderita dengan DA, akibat menurunnya
jumlah limfosit T sitolitik (CD8+), sehingga rasio limfosit T sitolitik (CD 8+)
terhadap limfosit T helper (CD4+) menurun dengan akibat kepekaan terhadap infeksi
virus, bakteri, dan jamur meningkat. Di antara mediator yang dilepaskan oleh sel
mast, yang berperan pada pruritus adalah vasoaktif amin, seperti histamin, kinin,
bradikinin, leukotrien, prostaglandin dan sebagainya, sehingga dapat dipahami bahwa
dalam penatalaksanaan DA, walaupun antihistamin sering digunakan, namun hasilnya
tidak terlalu menggembirakan dan sampai saat ini masih banyak silang pendapat para
ahli mengenai manfaat antihistamin pada DA (Soebaryo R.W., 2009). Trauma
mekanik (garukan) akan melepaskan TNF-a dan sitokin pro inflammatory lainnya
diepidermis, yang selanjutnya akan meningkatkan kronisitas DA dan bertambah
beratnya eksema (Judarwanto W., 2009).

e. Antigen Presenting Cells
Kulit penderita DA mengandung sel Langerhans (LC) yang mempunyai
afinitas tinggi untuk mengikat antigen asing (Ag) dan IgE lewat reseptor FceRI
pada permukaannya, dan beperan untuk mempresentasikan alergen ke limfosit
Th2, mengaktifkan sel memori Th2 di kulit dan yang juga berperan mengaktifkan
Th0 menjadi Th2 di dalam sirkulasi (Judarwanto W., 2009).
f. Faktor non imunologis
Faktor non imunologis yang menyebabkan rasa gatal pada DA antara lain
adanya faktor genetik, yaitu kulit DA yang kering (xerosis). Kulit yang kering
akan menyebabkan nilai ambang rasa gatal menurun, sehingga dengan
rangsangan yang ringan seperti iritasi wol, rangsangan mekanik, dan termal akan
mengakibatkan rasa gatal (Judarwanto W., 2009).
g. Autoalergen
Sebagian besar serum pasien dermatitis atopik mengandung antibody IgE
terhadap protein manusia.Autoalergen tersebut merupakan protein
intraseluler,yang dapat dikeluarkan karena kerusakan keratinosit akibat garukan
dan dapat memicu respon IgE atau sel T. pada dermatitis atopik berat, inflamasi
tersebut dapat dipertahankan oleh adanya antigen endogen manusia sehingga
dermatitis atopik dapat digolongkan sebagai penyakit terkait dengan alergi dan
autoimunitas (Soebaryo R.W., 2009).
4. Manifestasi Klinik
Manifestasi klinis DA berbeda pada setiap tahapan atau fase perkembangan
kehidupan, mulai dari saat bayi hingga dewasa. Pada setiap anak didapatkan tingkat
keparahan yang berbeda, tetapi secara umum mereka mengalami pola distribusi lesi
yang serupa (Zulkarnain I., 2009).
Kulit penderita DA umumnya kering, pucat/redup, kadar lipid diepidermis
berkurang dan kehilangan air lewat epidermis meningkat. Penderita DA cenderung
tipe astenik, dengan intelegensia diatas rata-rata,sering merasa cemas, egois, frustasi,
agresif, atau merasa tertekan (Sularsito S.A., & Djuanda A., 2005).

Subyektif selalu terdapat pruritus.Terdiri atas 3 bentuk, yaitu:
1. Bentuk infantil ( 0 - 2 tahun).
Lesi awal dermatitis atopik muncul pada bulan pertama kelahiran, biasanya
bersifat akut, sub akut, rekuren, simetris dikedua pipi (Zulkarnain I., 2009).
Karena letaknya didaerah pipi yang berkontak dengan payudara, sering disebut
eksema susu. Terdapat eritem berbatas tegas, dapat disertai papul-papul dan
vesikel-vesikel miliar, yang menjadi erosif, eksudatif, dan berkrusta. Tempat
predileksi dikedua pipi, ekstremitas bagian fleksor, dan ekstensor (Mansjoer
A.,dkk., 2001). Rasa gatal yang timbul sangat mengganggu sehingga anak
gelisah, susah tidur, dan sering menangis. Pada umumnya lesi DA infantil
eksudatif, banyak eksudat, erosi, krusta dan dapat mengalami infeksi. Lesi dapat
meluas generalisata bahkan walaupun jarang, dapat terjadi eritroderma. Sekitar
usia 18 bulan mulai tampak likenifikasi. (Sularsito S.A., & Djuanda A., 2005).
2. Bentuk anak (2 - 12 tahun)
Awitan lesi muncul sebelum umur 5 tahun. Sebagian merupakan kelanjutan
fase bayi. Pada kondisi kronis tampak lesi hiperkeratosis, hiperpigmentasi, dan
likenifikasi. Akibat adanya gatal dan garukan, akan tampak erosi, eksoriasi linear
yang disebut starch marks. Tempat predileksi tengkuk, fleksor kubital, dan
fleksor popliteal. Sangat jarang diwajah. lesi DA pada anak juga bisa terjadi
dipaha dan bokong (Zulkarnain I., 2009).
Eksim pada kelompok ini sering terjadi pada daerah ekstensor(luar) daerah
persendian, (sendi pergelangan tangan, siku, dan lutut), pada daerah genital juga
dapat terjadi (Simpson E.L., & Hanifin J.M., 2005).
3. Bentuk dewasa (> 12 tahun)
Bentuk lesi pada fase dewasa hampir serupa dengan lesi kulit fase akhir anak-
anak. Lesi selalu kering dan dapat disertai likenifikasi dan hiperpigmentasi.
Tempat predileksi tengkuk serta daerah fleksor kubital dan fleksor popliteal.
Manifestasi lain berupa kulit kering dan sukar berkeringat, gatal-gatal terutama

jika berkeringat. Berbagai kelainan yang dapat menyertainya ialah xerosis kutis,
iktiosis, hiperlinearis Palmaris et plantaris, pomfoliks, ptiriasis alba, keratosis
pilaris (berupa papul-papul miliar, ditengahnya terdapat lekukan), dll. (Mansjoer
A.,dkk., 2001). Pada orang dewasa sering mengeluh bahwa penyakitnya kambuh
apabila mengalami stress, mungkin karena stress menurunkan ambang rangsang
gatal. DA remaja cenderung berlangsung lama kemudian menurun dan membaik
(sembuh) satelah usia 30 tahun, jarang sampai usia pertengahan, hanya sebagian
kecil berlangsung sampai tua (Sularsito S.A., & Djuanda A., 2005).
5. Komplikasi
Pada anak penderita DA, 75% akan disertai penyakit alergi lain di kemudian hari.
Penderita DA mempunyai kecenderungan untuk mudah mendapat infeksi virus
maupun bakteri (impetigo, folikulitis, abses, vaksinia. Molluscum contagiosum dan
herpes). Infeksi virus umumnya disebabkan oleh Herpes simplex atau vaksinia dan
disebut eksema herpetikum atau eksema vaksinatum. Eksema vaksinatum ini sudah
jarang dijumpai, biasanya terjadi pada pemberian vaksin varisela, baik pada keluarga
maupun penderita. lnfeksi Herpes simplex terjadi akibat tertular oleh salah seorang
anggota keluarga. Terjadi vesikel pada daerah dermatitis, mudah pecah dan
membentuk krusta, kemudian terjadi penyebaran ke daerah kulit normal. Penderita
DA juga mempunyai kecenderungan meningkatnya jumlah koloni Staphylococcus
aureus.
6. Penatalaksanaan
Pada umumnya dermatitis atopik tidak dapat disembuhkan, tetapi dapat
dikontrol. Pengobatan DA tidak bersifat menghilangkan penyakit tapi untuk
menghilangkan gejala dan mencegah kekambuhan. Sebagian penderita mengalami
perbaikan sesuai dengan bertambahnya usia. Penatalaksanaan dasar diberikan untuk
semua kasus baik yang ringan, sedang maupun berat, berupa perawatan kulit, hidrasi,
kortikosteroid topikal, antihistamin, tars, antibiotik bila perlu, identifikasi dan

eliminasi faktor-faktor pencetus kekambuhan. Adapun penatalaksanaan Dermatitis
Atopik dibagi menjadi medika mentosa dan non-medika mentosa.
Non Medika Mentosa
1. Edukasi kepada orang tua pasien. Perlu dijelaskan secara rinci perjalanan
penyakit, dampak psikologis, prognosis dan prinsip penatalaksanaan. Langkah
pertama yaitu edukasi kepada orang tua pasien untuk menghindari atau mengurangi
faktor penyebab misalnya dengan eliminasi makanan, faktor inhalan, atau faktor
pencetus.
2. Menghindari faktor alergen pada bayi berumur kurang dari satu tahun akan
mengurangi beratnya gejala dermatitis atopik. Maka dianjurkan agar bayi dengan
riwayat keluarga alergi memperoleh ASI sedikitnya 3 bulan, jika memungkinkan 6
bulan pertama dan ibu yang menyusui dianjurkan untuk tidak makan telur, kacang
tanah, terigu, dan susu sapi. Karena susu sapi diduga alergen kuat pada bayi dan anak.
Maka bagi mereka yang jelas alergi terhadap susu dapat menggantinya dengan susu
kedelai, walaupun kemungkinan alergi terhadap susu kedelai masih ada. Sekitar 60%
penderita DA di bawah usia 2 tahun memberikan reaksi positif pada uji kulit terhadap
telur, susu, ayam, dan gandum. Reaksi positif ini akan menghilang dengan
bertambahnya usia. Walaupun pada uji kulit positif terhadap antigen makanan
tersebut di atas, belum tentu mencerminkan gejala klinisnya. Demikian pula hasil uji
provokasi, sehingga membatasi makanan anak tidak selalu berhasil untuk mengatasi
penyakitnya.
3. Mengganti popok, pakaian bayi agar kebersihan bayi tetap terjaga.
4. Perawatan Kulit Hidrasi adalah terapi DA yang esensial. Dasar hidrasi yang
adekuat adalah peningkatan kandungan air pada kulit dengan cara mandi dan
menerapkan sawar hidrofobik. untuk mencegah evaporasi. Mandi selama 15-20 menit
2 kali sehari tidak menggunakan air panas dan tidak menambahkan oil (minyak)
karena mempengaruhi penetrasi air. Sabun dengan moisturizers disarankan Setelah
mandi memberihkan sisa air dengan handuk yang lembut. Bila perlu pengobatan

topikal paling baik setelah mandi karena penetrasi obat jauh lebih baik. Pada pasien
kronik diberikan 3-4 kali sehari dengan water-in-oil moisturizers sediaan lactic acid.
Medika Mentosa : Secara medika mentosa pasien ini perlu diberi obat secara topikal
dan sistemik.
Secara topikal : Dengan pengobatan topikal yang baik dapat dicegah penggunaan
pengobatan sistemik. Bila dengan pengobatan topikal ini tetap tidak adekuat, maka
dapat dipertimbangkan pemberian pengobatan sistemik. Pengobatan topikal adalah
untuk mengatasi kekeringan kulit dan peradangan. Mengatasi kekeringan kulit atau
memelihara hidrasi kulit dapat dilakukan dengan :
Mandi memakai sabun lunak tanpa pewangi. Jangan menggunakan sabun
yang bersifat alkalis dan sebaliknya pakailah sabun atau pembersih yang
mempunyai pH 7,0.
Pemberian pelembab kulit, antara lain dengan dasar lanolin, krim air dalam
minyak, atau urea 10% dalam krim.
Krim kortikosteroid dapat diberikan untuk mengatasi peradangan.
Kortikosteroid topikal mempunyai efek antiinflamasi, antipruritus, dan efek
vasokonstriktor. Penggunaan kortikosteroid topikal golongan kuat sebaiknya
berhati-hati dan tidak digunakan di daerah muka. Apabila dermatitis telah
teratasi maka secepatnya pengobatan dialihkan pada penggunaan
kortikosteroid golongan lemah atau krim pelembab. Untuk daerah muka
sebaiknya digunakan krim hidrokortison 1%. Bila dengan kortikosteroid
topikal tidak adekuat untuk menghilangkan rasa gatal dapat ditambahkan krim
yang mengandung mental, fenol, lidokain, atau asam salisilat. Bila dengan
pengobatan topikal ini tetap tidak adekuat, maka dapat dipertimbangkan
pemberian pengobatan sistemik. Efek samping dari penggunaan kortikosteroid
yang harus diperhatikan adalah: atropi, depigmentasi, steroid acne dan
kadang-kadang terjadi absorbsi sistemik dengan supresi dari hypothalamic-
pituitary-adrenal axis. Bila kasus membaik, frekuensi pemakaian diturunkan
dan diganti dengan yang potensinya lebih rendah; bila kasus sudah terkontrol

maka hentikan penggunaan. Secara sistemik: Digunakan apabila tidak berhasil
dengan pengobatan secara topikal.
1. Antihistamin. Digunakan untuk mengurangi rasa gatal. Merupakan terapi standar,
tetapi belum tentu efektif karena rasa gatal pada DA bisa tak terkait dengan
histamin. Dapat diberikan antihistamin seperti difenhidramin atau terfenadin,
atau antihistamin nonklasik lain. Pada bayi usia muda, pemberian sedasi dengan
kloralhidrat dapat pula menolong. Penggunaan obat lain seperti sodium
kromoglikat untuk menstabilkan dinding sel mast dapat memberikan hasil yang
memuaskan pada 50% penderita.
2. Kortikosteroid oral : Pemakaian sangat terbatas, hanya pada kasus sangat berat
dan diberikan dalam waktu singkat, misalnya prednison 0,5-1,0 mg/kgBB/hari
dalam waktu 4 hari. Dengan kortikosteroid sistemik, efek perbaikannya cepat,
tetapi flare yang parah sering terjadi pada steroid withdrawal. Bila tetap harus
diberikan, tapering dan perawatan intensif kulit harus dijalankan.
3. Tars : Mempunyai efek anti-inflamasi dan sangat berguna untuk mengganti
kortikosteroid topikal pada manajemen penyakit kronik. Efek samping dari tar
adalah folikulitis, fotosensitisasi dan dermatitis kontak.
4. Antibiotik sistemik : Dapat dipertimbangkan untuk mengatasi DA yang luas
dengan infeksi sekunder. Antibiotik yang dianjurkan adalah eritromisin,
sefalosporin, kloksasilin, dan terkadang ampisilin Infeksi di curigai bila ada
krusta yang luas, folikulits, pioderma dan furunkulosis. S. aureus yang resisten
penisilin merupakan penyebab tersering dari flare akut. Bila diduga ada resistensi
penisilin, dicloxacillin atau sefalexin dapat digunakan sebagai terapi oral lini
pertama. Bila alergi penisilin, eritromisin adalah terapi pilihan utama, dengan
perhatian pada pasien asma karena bersama eritromisin, teofilin akan
menurunkan metabolismenya. Pilihan lain bila eritomisin resisten adalah
klindamisin.. Dari hasil pembiakan dan uji kepekaan terhadap Staphylococcus
aureus 60% resisten terhadap penisilin, 20% terhadap eritromisin, 14% terhadap
tetrasiklin, dan tidak ada yang resisten terhadap sefalosporin Imunoterapi dengan
ekstrak inhalan umumnya tidak menolong untuk mengatasi DA pada anak.

Secara konvensional pengobatan DA pada umumnya menurut Boguniewicz & Leung
tahun 1996 (cit.Kariosentono, 2006) adalah sebagai berikut :
1. Menghindari bahan iritan : Bahan seperti sabun, detergen, bahan kimiawi karena
penderita DA mempunyai nilai ambang rendah dalam merespon berbagai iritan.
2. Mengeliminasi alergen yang telah terbukti : Pemicu kekambuhan yang telah
terbukti misalnya makanan, debu rumah, bulu binatang dan sebagainya harus
disingkirkan.
3. Mengurangi stress : Stress pada penderita DA merupakan pemicu kekambuhan,
bukan sebagai penyebab.
4. Pemberian pelembab kulit dan menghilangkan pengeringan kulit : Dapat
memperbaiki barier stratum korneum.
5. Kortikosteroid topikal : Sebagai anti inflamasi dann anti pruritus. Dipilih yang
potensinya paling lemah untuk menghindari efek samping berupa atrofi,
teleangiektasi, striae dan takifilaksi.
6. Antibiotik : Ditujukan pada DA dengan infeksi sekunder.
7. Antihistamin : Digunakan sebagai antipruritus yang cukup memuaskan dan banyak
digunakan untuk terapi DA.
7. Pencegahan
Salah satu faktor perlindungan utama DA adalah ASI. ASI yang diberikan
secara eksklusif selama 6 bulan kehidupan akan memberikan keuntungan nutrisional
dan melindungi anak dari penyakit alergi. ASI eksklusif selama 6 bulan dimaksudkan
untuk menghindarkan bayi dari pemberian makanan yang dapat menimbulkan dan
sebagai faktor presipitasi alergi. ASI kaya akan immunoglobulin A (IgA) yang dapat
membantu melindungi saluran cerna dengan mengikat protein asing yang berpotensi
sebagai alergen dan menghambat absorbsinya. Kandungan ASI akan menstimulasi
pematangan saluran cerna, sehingga akan lebih siap untuk menerima antigen,
mengatur flora normal saluran cerna dan faktor imunomodulator. Bayi dengan risiko

tinggi atopik yang tidak mendapat ASI eksklusif mempunyai risiko lebih tinggi untuk
menderita dermatitis atopic.

DAFTAR PUSTAKA
Budiastuti M., Wandita S., Sumandiono., 2007 . Exclusive breastfeeding and risk of
atopic dermatitis in high risk infant. Berkala Ilmu Kedokteran, Volume 39, No. 4,
Hal. 192-198.
Fauzi N., Sawitri, Pohan S.S., 2009. Korelasi antara Jumlah Koloni Staphylococcus
Aureus & IgE spesifik terhadap Enterotoksin Staphylococcus Aureus pada Dermatitis
Atopik. Departemen / SMF Kesehatan Kulit dan Kelamin FK UNAIR / RSU Dr.
Soetomo. Surabaya.
Judarwanto W., 2009. Dermatitis Atopik. Children Allergy Clinic Information;
www.Childrenallergicclinic.wordpress.com.
Mansjoer A., Kuspuji T., Rakhmi S., Wahyu I.W., Wiwiek S.,(Ed). 2001. Dermatitis
Atopik dalam Kapita Selekta Kedokteran Edisi Ketiga Jilid II. Jakarta. Penerbit
Media Aesculapius FKUI. Hal.
Roesyanto I.D., & Mahadi., 2009. Peran Alergi Makanan pada Dermatitis Atopik.
dalam Boediarja S.A., Sugito T.L., Indriatmi W., Devita M., Prihanti S., (Ed).
Dermatitis Atopik. Balai Penerbit FK UI. Jakarta. Hal.12-20.
Simpson E.L., & Hanifin J.M., 2005. Atopic dermatitis. Periodic synopsis. J Am
Acad Dermatol. 53(1): 115-28
Sularsito S.A., & Djuanda A., 2005. Dermatitis. dalam Ilmu Penyakit Kulit dan
Kelamin. (Ed).IV.Jakarta; Balai Penerbit FK UI; Hal.129-47.
Sugito T.L., 2009. Penatalaksanaan Terbaru Dermatitis Atopik. dalam Boediarja
S.A., Sugito T.L., Indriatmi W., Devita M., Prihanti S., (Ed). Dermatitis Atopik. Balai
Penerbit FK UI. Jakarta. Hal. 39-55
Soebaryo R.W., 2009. Imunopatogenesis. Dalam Boediarja S.A., Sugito T.L.,
Indriatmi W., Devita M., Prihanti S., (Ed). Dermatitis Atopik. Balai Penerbit FK UI.
Jakarta. Hal. 39-51.
William H.C., 2005. Atopic Dermatitis. N Engl J Med;; 352: 2314-24.
Zulkarnain I., 2009. Manifestasi Klinis dan Diagnosis Dermatitis Atopik. dalam
Boediarja S.A., Sugito T.L., Indriatmi W., Devita M., Prihanti S., (Ed). Dermatitis
Atopik. Balai Penerbit FK UI. Jakarta. Hal. 39-51

TUGAS FARMAKOTERAPI
TERAPAN II
DERMATITIS ATOPIK
Oleh:
MUKHSIN MUKHTAR
REZI DOVETRA
PROGRAM PROFESI APOTEKER ANGKATAN II
FAKULTAS FARMASI UNIVERSITAS ANDALAS
PADANG
2014