Askep Hcc. Sukses Amiin Ya Allah
-
Upload
lutfi-assidiqi -
Category
Documents
-
view
142 -
download
18
Transcript of Askep Hcc. Sukses Amiin Ya Allah

1
A. PENGERTIAN
Karsinoma Hepatoseluler atau hepatoma adalah tumor ganas hati primer dan
paling sering ditemukan dari pada tumor ganas hati primer lainnya seperti limfoma
maligna, fibrosarkoma, dan hemangioendotelioma.
Hepatocellular Carcinoma (HCC) atau disebut juga hepatoma atau kanker
hati primer atau Karsinoma Hepato Selular (KHS) adalah satu dari jenis kanker
yang berasal dari sel hati.
Karsinoma Hepatoseluler atau hepatoma adalah tumor ganas hati primer dan
paling sering ditemukan daripada tumor ganas hati primer lainnya seperti limfoma
maligna, fibrosarkoma, dan hemangioendotelioma. Hepatocellular Carcinoma
(HCC) atau disebut juga hepatoma atau kanker hati primer atau Karsinoma Hepato
Selular (KHS) adalah satu dari jenis kanker yang berasal dari sel hati (Misnadiarly,
2007). Hepatoma biasa dan sering terjadi pada pasien dengan sirosis hati yang
merupakan komplikasi hepatitis virus kronik. Hepatitis virus kronik adalah faktor
risiko penting hepatoma, virus penyebabnya adalah virus hepatitis B dan C. kebi-
asaan merokok juga dikenali sebagai faktor resiko, khususnya disertai kebiasaan
minum minuman keras.
B. ETIOLOGI
1. Virus Hepatitis B
Hubungan antara infeksi kronik HBV dengan timbulnya hepatoma terbukti
kuat, baik secara epidemiologis, klinis maupun eksperimental. Sebagian besar
wilayah yang hiperendemik HBV menunjukkan angka kekerapan hepatoma
yang tinggi. Umur saat terjadinya infeksi merupakan faktor resiko penting
karena infeksi HBV pada usia dini berakibat akan terjadinya kronisitas.
Karsinogenitas HBV terhadap hati mungkin terjadi melalui proses inflamasi
kronik, peningkatan proliferasi hepatosit, integrasi HBV DNA ke dalam DNA
sel penjamu, dan aktifitas protein spesifik-HBV berinteraksi dengan gen hati.
Pada dasarnya, perubahan hepatosit dari kondisi inaktif menjadi sel yang aktif
bereplikasi menentukan tingkat karsinogenesis hati. Siklus sel dapat diaktifkan
secara tidak langsung akibat dipicu oleh ekspresi berlebihan suatu atau beberapa
gen yang berubah akibat HBV. Infeksi HBV dengan pajanan agen onkogenik
seperti aflatoksin dapat menyebabkan terjadinya hepatoma tanpa melalui sirosis
hati.
Keperawatan Medikal Bedah Budi Setiawan, S.Kep

2
2. Virus Hepatitis C
Di wilayah dengan tingkat infeksi HBV rendah, HCV merupakan faktor resiko
penting dari hepatoma. Infeksi HCV telah menjadi penyebab paling umum
karsinoma hepatoseluler di Jepang dan Eropa, dan juga bertanggung jawab atas
meningkatnya insiden karsinoma hepatoseluler di Amerika Serikat, 30% dari
kasus karsinoma hepatoseluler dianggap terkait dengan infeksi HCV. Sekitar 5-
30% orang dengan infeksi HCV akan berkembang menjadipenyakit hati kronis .
Dalam kelompok ini, sekitar 30% berkembang menjadi sirosis, dan sekitar 1-2%
per tahun berkembang menjadi karsinoma hepatoseluler. Resiko karsinoma
hepatoseluler pada pasien dengan HCV sekitar 5% dan muncul 30 tahun setelah
infeksi. Penggunaan alkohol oleh pasien dengan HCV kronis lebih beresiko
terkena karsinoma hepatoseluler dibandingkan dengan infeksi HCV
saja. Penelitian terbaru menunjukkan bahwa penggunaan antivirus pada infeksi
HCV kronis dapat mengurangi risiko karsinoma hepatoseluler secara signifikan.
3. Sirosis Hati
Sirosis hati merupakan faktor resiko utama hepatoma di dunia dan
melatarbelakangi lebih dari 80% kasus hepatoma. Penyebab utama sirosis di
Amerika Serikat dikaitkan dengan alkohol, infeksi hepatitis C, dan infeksi
hepatitis B. Setiap tahun, 3-5% dari pasien dengan sirosis hati akan menderita
hepatoma. Hepatoma merupakan penyebab utama kematian pada sirosis hati.
Pada otopsi pada pasien dengan sirosis hati , 20-80% di antaranya telah
menderita hepatoma.
4. Aflatoksin
Aflatoksin B1 (AFB1) meruapakan mikotoksin yang diproduksi oleh
jamur Aspergillus. Dari percobaan pada hewan diketahui bahwa AFB1 bersifat
karsinogen. Aflatoksin B1 ditemukan di seluruh dunia dan terutama banyak
berhubungan dengan makanan berjamur.1 Pertumbuhan jamur yang
menghasilkan aflatoksin berkembang subur pada suhu 13°C, terutama pada
makanan yang menghasilkan protein. Di Indonesia terlihat berbagai makanan
yang tercemar dengan aflatoksin seperti kacang-kacangan, umbi-umbian
(kentang rusak, umbi rambat rusak,singkong, dan lain-lain), jamu, bihun, dan
beras berjamur.
Keperawatan Medikal Bedah Budi Setiawan, S.Kep

3
Salah satu mekanisme hepatokarsinogenesisnya ialah kemampuan AFB1
menginduksi mutasi pada gen supresor tumor p53. Berbagai penelitian dengan
menggunakan biomarker menunjukkan ada korelasi kuat antara pajanan
aflatoksin dalam diet dengan morbiditas dan mortalitas hepatoma.
5. Obesitas
Suatu penelitian pada lebih dari 900.000 individu di Amerika Serikat diketahui
bahwa terjadinya peningkatan angka mortalitas sebesar 5x akibat kanker pada
kelompok individu dengan berat badan tertinggi (IMT 35-40 kg/m2)
dibandingkan dengan kelompok individu yang IMT-nya normal. Obesitas
merupakan faktor resiko utama untuk non-alcoholic fatty liver disesease
(NAFLD), khususnya non-alcoholic steatohepatitis (NASH) yang dapat
berkembang menjadi sirosis hati dan kemudian berlanjut menjadi hepatoma.
6. Diabetes Mellitus
Tidak lama ditengarai bahwa DM menjadi faktor resiko baik untuk penyakit hati
kronis maupun untuk hepatoma melalui terjadinya perlemakan hati dan
steatohepatitis non-alkoholik (NASH). Di samping itu, DM dihubungkan dengan
peningkatan kadar insulin dan insulin-like growth factors (IGFs) yang
merupakan faktor promotif potensial untuk kanker. Indikasi kuatnya aasosiasi
antara DM dan hepatoma terlihat dari banyak penelitian. Penelitian oleh El
Serag dkk. yang melibatkan173.643 pasien DM dan 650.620 pasien bukan DM
menunjukkan bahwa insidensi hepatoma pada kelompok DM lebih dari dua kali
lipat dibandingkan dengan insidensi hepatoma kelompok bukan DM.
7. Alkohol
Meskipun alkohol tidak memiliki kemampuan mutagenik, peminum berat
alkohol (>50-70 g/hari atau > 6-7 botol per hari) selama lebih dari 10 tahun
meningkatkan risiko karsinoma hepatoseluler 5 kali lipat. Hanya sedikit bukti
adanya efek karsinogenik langsung dari alkohol. Alkoholisme juga
meningkatkan resiko terjadinya sirosis hati dan hepatoma pada pengidap infeksi
HBV atau HVC. Sebaliknya, pada sirosis alkoholik terjadinya HCC juga
meningkat bermakna pada pasien dengan HBsAg positif atau anti-HCV positif.
Ini menunjukkan adanya peran sinergistik alkohol terhadap infeksi HBV
maupun infeksi HCV.
Keperawatan Medikal Bedah Budi Setiawan, S.Kep

4
C. Pathofisiologi
Hepatoma 75 % berasal dari sirosis hati yang lama/menahun. Khususnya yang
disebabkan oleh alkoholik dan post nekrotik. Pedoman diagnostik yang paling pent-
ing adalah terjadinya kerusakan yang tidak dapat dijelaskan sebabnya. Pada pen-
derita sirosis hati yang disertai pembesaran hati mendadak. Matastase ke hati dapat
terdeteksi pada lebih dari 50 % kematian akibat kanker.
Diagnosa sulit ditentukan, sebab tumor biasanya tidak diketahui sampai penye-
baran tumor yang luas, sehingga tidak dapat dilakukan reseksi lokal lagi.
Stadium hepatoma :
1. Stadium I : Satu fokal tumor berdiameter < 3 cm
2. Stadium II : Satu fokal tumor berdiameter > 3 cm. Tumor terbatas pada segment
I atau multi-fokal tumor terbatas padlobus kanan atau lobus kiri hati.
3. Stadium III : Tumor pada segment I meluas ke lobus kiri (segment IV) atau ke
lobus kanan segment V dan VIII atau tumor dengan invasi peripheral ke sistem
pembuluh darah (vascular) atau pembuluh empedu (biliary duct) tetapi hanya
terbatas pada lobus kanan atau lobus kiri hati.
4. Stadium IV :Multi-fokal atau diffuse tumor yang mengenai lobus kanan dan
lobus kiri hati. atau tumor dengan invasi ke dalam pembuluh darah hati (intra
hepaticvaskuler ) ataupun pembuluh empedu (biliary duct) atau tumor dengan
invasi ke pembuluh darah di luar hati (extra hepatic vessel) seperti pembuluh
darah vena limpa (vena lienalis) atau vena cava inferior-atau adanya metastase
keluar dari hati (extra hepatic metastase).
Keperawatan Medikal Bedah Budi Setiawan, S.Kep

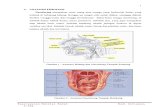
Sirosis hepatik
AsitesAnoreksia, mual
Dinding perut menegang
Nyeri Akut
Diafragma tertekan
Gangguan ventilasi
Resiko infeksi NyeriAkut
Insisi bedah
Luka post operasi
Diskontinuitas jaringan
Pembedahan
Hepatoma
Virus hepatitis B Virus hepatitis C Alkohol, steroid anabolic, androgen yang berlebihan, Bahan kontrasepsi oral, Penimbunan zat besi yang berlebihan dalam hati
Inflamasi kronik
Integrasi DNA virus ke DNA sel hati
Peningkatan poliferasi hepatosit
Infeksi sel hati
Aflatoksin
Mutasi gen
5
Pathways Hepatocellular Carcinoma (HCC)
Keperawatan Medikal Bedah Budi Setiawan, S.Kep

6
D. TANDA DAN GEJALA
Tanda dan gejala pada Karsinoma Hepatoseluler atau hepatoma adalah:
1. Gangguan nutrisi
a. Penurunan berat badan
b. Kehilangan kekuatan
c. Anoreksia
d. Anemia
e. Mual
2. Nyeri abdomen dapat ditemukan, disertai dengan pembesaran hati yang cepat
serta permukaan yang teraba ireguler pada palpasi.
E. KOMPLIKASI
Komplikasi yang sering terjadi pada sirosis adalah asites, perdarahan saluran
cerna bagian atas, ensefalopati hepatika, dan sindrom hepatorenal. Sindrom hepa-
torenal adalah suatu keadaan pada pasien dengan hepatitis kronik, kegagalan fungsi
hati, hipertensi portal, yang ditandai dengan gangguan fungsi ginjal dan sirkulasi
darah Sindrom ini mempunyai risiko kematian yang tinggi. Terjadinya gangguan
ginjal pada pasien dengan sirosis hati ini baru dikenal pada akhir abad 19 dan perta-
makali dideskripsikan oleh Flint dan Frerichs. Penatalaksanaan sindrom hepatore-
nal masih belum memuaskan, masih banyak kegagalan sehingga menimbulkan ke-
matian. Prognosis pasien dengan penyakit ini buruk.
F. PEMERIKSAAN PENUNJANG
1. Biopsi
Biopsi aspirasi dengan jarum halus (fine needle aspiration biopsy) terutama di-
tujukan untuk menilai apakah suatu lesi yang ditemukan pada pemeriksaan ra-
diologi imaging dan laboratorium AFP itu benar pasti suatu hepatoma.
Cara melakukan biopsi dengan dituntun oleh USG ataupun CTscann mudah,
aman, dan dapat ditolerir oleh pasien dan tumor yang akan dibiopsi dapat terli-
Keperawatan Medikal Bedah Budi Setiawan, S.Kep

7
hat jelas pada layar televisi berikut dengan jarum biopsi yang berjalan persis
menuju tumor, sehingga jelaslah hasil yang diperoleh mempunyai nilai diag-
nostik dan akurasi yang tinggi karena benar jaringan tumor ini yang diambil
oleh jarum biopsi itu dan bukanlah jaringan sehat di sekitar tumor.
2. Radiologi
untuk mendeteksi kanker hati stadium dini dan berperan sangat menentukan
dalam pengobatannya.
Kanker hepato selular ini bisa dijumpai di dalam hati berupa benjolan berben-
tuk kebulatan (nodule) satu buah,dua buah atau lebih atau bisa sangat banyak
dan diffuse (merata) pada seluruh hati atau berkelompok di dalam hati kanan
atau kiri membentuk benjolan besar yang bisa berkapsul.
3. Ultrasonografi
Dengan USG hitam putih (grey scale) yang sederhana (conventional) hati yang
normal tampak warna ke-abuan dan texture merata (homogen).
USG conventional hanya dapat memperlihatkan benjolan kanker hatidiameter 2
cm – 3 cm saja. Tapi bila USG conventional ini dilengkapi dengan perangkat
lunak harmonik sistem bisa mendeteksi benjolan kanker diameter 1 cm – 2
cm13, namun nilai akurasi ketepatan diagnosanya hanya 60%.
4. CT scan
CT scann sebagai pelengkap yang dapat menilai seluruh segmen hati dalam
satu potongan gambar yang dengan USG gambar hati itu hanya bisa dibuat se-
bagian-sebagian saja.
CTscann dapat membuat gambar kanker dalam tiga dimensi dan empat dimensi
dengan sangat jelas dan dapat pula memperlihatkan hubungan kanker ini den-
gan jaringan tubuh sekitarnya.
5. Angiografi
angiografi ini dapat dilihat berapa luas kanker yang sebenarnya. Kanker yang
kita lihat dengan USG yang diperkirakan kecil sesuai dengan ukuran pada USG
bisa saja ukuran sebenarnya dua atau tiga kali lebih besar. Angigrafi bisa mem-
perlihatkan ukuran kanker yang sebenarnya.
6. MRI (Magnetic Resonance Imaging)
Keperawatan Medikal Bedah Budi Setiawan, S.Kep

8
MRI yang dilengkapi dengan perangkat lunak Magnetic ResonanceAngiogra-
phy (MRA) sudah pula mampu menampilkan dan membuat peta pembuluh
darah kanker hati ini.
7. PET (Positron Emission Tomography)
Positron Emission Tomography (PET) yang merupakan alat pendiagnosis kanker
menggunakan glukosa radioaktif yang dikenal sebagai flourine18 atau Fluo-
rodeoxyglucose (FGD) yang mampu mendiagnosa kanker dengan cepat dan
dalam stadium dini.
Caranya, pasien disuntik dengan glukosa radioaktif untuk mendiagnosis sel-sel
kanker di dalam tubuh. Cairan glukosa ini akan bermetabolisme di dalam tubuh
dan memunculkan respons terhadap sel-sel yang terkena kanker.
PET dapat menetapkan tingkat atau stadium kanker hati sehingga tindakan lanjut
penanganan kanker ini serta pengobatannya menjadi lebih mudah. Di samping
itu juga dapat melihat metastase (penyebaran).
G. PENATALAKSANAAN MEDIS
Pemilihan terapi kanker hati ini sangat tergantung pada hasil pemeriksaan radi-
ologi. Sebelum ditentukan pilihan terapi hendaklah dipastikan besarnya ukuran
kanker,lokasi kanker di bahagian hati yang mana, apakah lesinya tunggal (soliter)
atau banyak (multiple), atau merupakan satu kanker yang sangat besar berkapsul,
atau kanker sudah merata pada seluruh hati, serta ada tidaknya metastasis (penye-
baran) ke tempat lain di dalam tubuh penderita ataukah sudah ada tumor thrombus
di dalam vena porta dan apakah sudah ada sirrhosis hati. Tahap tindakan pengob-
atan terbagi tiga, yaitu tindakan bedah hati digabung dengantindakan radiologi dan
tindakan non-bedah dan tindakan transplantasi (pencangkokan) hati.
1. Tindakan Bedah Hati Digabung dengan Tindakan Radiologi
Terapi yang paling ideal untuk kanker hati stadium dini adalah tindakan bedah
yaitu reseksi (pemotongan) bahagian hati yang terkena kanker dan juga reseksi
daerah sekitarnya.
Pada prinsipnya dokter ahli bedah akan membuang seluruh kanker dan tidak
akan menyisakan lagi jaringan kanker pada penderita, karena bila tersisa tentu
kankernya akan tumbuh lagi jadi besar, untuk itu sebelum menyayat kanker dok-
ter ini harus tahu pasti batas antara kanker dan jaringan yang sehat.
Keperawatan Medikal Bedah Budi Setiawan, S.Kep

9
Radiologilah satu-satunya cara untuk menentukan perkiraan pasti batas itu yaitu
dengan pemeriksaan CT angiography yang dapat memperjelas batas kanker dan
jaringan sehat sehingga ahli bedah tahu menentukan di mana harus dibuat say-
atan. Maka harus dilakukan CT angiography terlebih dahulu sebelum dioperasi.
Dilakukan CT angiography sekaligus membuat peta pembuluh darah kanker se-
hingga jelas terlihat pembuluh darah mana yang bertanggung jawab memberikan
makanan (feeding artery) yang diperlukan kanker untuk dapat tumbuh subur.
Sesudah itu barulah dilakukan tindakan radiologi Trans Arterial Embolisasi
(TAE) yaitu suatu tindakan memasukkan suatu zat yang dapat menyumbat pem-
buluh darah (feeding artery) itu sehingga menyetop suplai makanan ke sel-sel
kanker dan dengan demikian kemampua hidup (viability) dari sel-sel kanker
akan sangat menurun sampai menghilang.
Sebelum dilakukan TAE dilakukan dulu tindakan Trans Arterial Chemotherapy
(TAC) dengan tujuan sebelum ditutup feeding artery lebih dahulu kanker-nya
disirami racun (chemotherapy) sehingga sel-sel kanker yang sudah kena racun
dan ditutup lagi suplai makanannya maka sel-sel kanker benar-benar akan mati
dan tak dapat berkembang lagi dan bila sel-sel ini nanti terlepas pun saat operasi
tak perlu dikhawatirkan, karena sudah tak mampu lagi bertumbuh.
Tindakan TAE digabung dengan tindakan TAC yang dilakukan olehdokter spe-
sialis radiologi disebut tindakan Trans Arterial Chemoembolisation (TACE). Se-
lain itu TAE ini juga untuk tujuan supportif yaitu mengurangi perdarahan pada
saat operasi dan juga untuk mengecilkan ukuran kanker dengan demikian memu-
dahkan dokter ahli bedah. Setelah kanker disayat, seluruh jaringan kanker itu
harus diperiksakan pada dokter ahli patologi yaitu satu-satunya dokter yang
berkompentensi dan yang dapat menentukan dan memberikan kata pasti apakah
benar pinggir sayatan sudah bebas kanker.
Bila benar pinggir sayatan bebas kanker artinya sudahlah pasti tidak ada lagi
jaringan kanker yang masih tertinggal di dalam hati penderita. Kemudian
diberikan chemotherapy (kemoterapi) yang bertujuan meracuni sel-sel kanker
agar tak mampu lagi tumbuh berkembang biak.
Pemberian Kemoterapi dilakukan oleh dokter spesialis penyakit dalam bahagian
onkologi (medical oncologist) ini secara intra venous (disuntikkan melalui pm-
Keperawatan Medikal Bedah Budi Setiawan, S.Kep

10
buluh darah vena) yaitu epirubucin/dexorubicin 80 mg digabung dengan mito-
mycine C 10 mg. Dengan cara pengobatan seperti ini usia harapan hidup pen-
derita per lima tahun 90% dan per 10 tahun 80%.
2. TindakanNon-bedah Hati
Tindakan non-bedah merupakan pilihan untuk pasien yang datang pada stadium
lanjut.. Termasuk dalam tindakan non-bedah ini adalah:
a. Embolisasi Arteri Hepatika (Trans Arterial Embolisasi = TAE)
Pada prinsipnya sel yang hidup membutuhkan makanan dan oksigen yang
datangnyabersama aliran darah yang menyuplai sel tersebut. Pada kanker timbul
banyak sel-sel baru sehingga diperlukan banyak makanan dan oksigen, dengan
demikian terjadi banyak pembuluh darah baru (neo-vascularisasi) yang meru-
pakan cabang-cabang dari pembuluh darah yang sudah ada disebut pembuluh
darah pemberi makanan (feeding artery) Tindakan TAE ini menyumbat feeding
artery. Caranya dimasukkan kateter melalui pembuluh darah di paha (arteri
femoralis) yang seterusnya masuk ke pembuluh nadi besar di perut (aorta ab-
dominalis) dan seterusnya dimasukkan ke pembuluh darah hati (artery hepatica)
dan seterusnya masuk ke dalam feeding artery. Lalu feeding artery ini disumbat
(di-embolisasi) dengan suatu bahan seperti gel foam sehingga aliran darah ke
kanker dihentikan dan dengan demikian suplai makanan dan oksigen ke sel-sel
kanker akan terhenti dan sel-sel kanker ini akan mati. Apalagi sebelum di-
lakukan embolisasi dilakukan tindakan trans arterial chemotherapy yaitu mem-
berikan obat kemoterapi melalui feeding artery itu maka sel-sel kanker jadi dira-
cuni dengan obat yang mematikan. Bila kedua cara ini digabung maka sel-sel
kanker benar-benar terjamin mati dan tak berkembang lagi.Dengan dasar inilah
embolisasi dan injeksi kemoterapi intra-arterial dikembangkan dan nampaknya
memberi harapan yang lebih cerah pada penderita yang terancam maut ini.
Angka harapan hidup penderita dengan cara ini per lima tahunnya bisa mencapai
sampai 70% dan per sepuluh tahunnya bisa mencapai 50%.
b. Infus Sitostatika Intra-arterial
Menurut literatur 70% nutrisi dan oksigenasi sel-sel hati yang normal berasal
dari vena porta dan 30% dari arteri hepatika, sehingga sel-sel ganas mendapat
nutrisi dan oksigenasi terutama dari sistem arteri hepatika. Bila Vena porta ter-
tutup oleh tumor maka makanan dan oksigen ke sel-sel hati normal akan terhenti
Keperawatan Medikal Bedah Budi Setiawan, S.Kep

11
dan sel-sel tersebut akan mati. Dapatlah dimengerti kenapa pasien cepat mening-
gal bila sudah ada penyumbatan vena porta ini .
Infus sitostatika intra-arterial ini dikerjakan bila vena porta sampai ke cabang
besar tertutup oleh sel-sel tumor di dalamnya dan pada pasien tidak dapat di-
lakukan tindakan transplantasi hati oleh karena ketiadaan donor, atau karena
pasien menolak atau karena ketidakmampuan pasien.
Sitostatika yang dipakai adalah mitomycin C 10 – 20 Mg kombinasi dengan
adriblastina 10-20 Mg dicampur dengan NaCl (saline) 100 – 200 cc. Atau dapat
juga cisplatin dan 5FU (5 Fluoro Uracil).
Metoda ballon occluded intra arterial infusion adalah modifikasi infus sitostatika
intra-arterial, hanya kateter yang dipakai adalah double lumen balloncatheter
yang di-insert (dimasukkan) ke dalam arteri hepatika. Setelah ballon dikem-
bangkan terjadi sumbatan aliran darah, sitostatika diinjeksikan dalam keadaan
ballon mengembang selama 10 – 30 menit, tujuannya adalah memperlama kon-
tak sitostatika dengan tumor. Dengan cara ini maka harapan hidup pasien per
lima tahunnya menjadi 40% dan per sepuluh tahunnya 30% dibandingkan den-
gan tanpa pengobatan adalah20% dan 10%.20
c. Injeksi Etanol Perkutan (Percutaneus Etanol Injeksi = PEI)
Pada kasus-kasus yang menolak untuk dibedah dan juga menolak semua tin-
dakan atau pasien tidak mampu membiayai pembedahan dan tak mampu membi-
ayai tindakan lainnya maka tindakan PEI-lah yang menjadi pilihan satu-satunya.
Tindakan injeksi etanol perkutan ini mudah dikerjakan, aman, efek samping
ringan, biaya murah, dan hasilnya pun cukup memberikan harapan. PEI hanya
dikerjakan pada pasien stadium dini saja dan tidak pada stadium lanjut. Sebagian
besar peneliti melakukan pengobatan dengan cara ini untuk kanker bergaris ten-
gah sampai 5 cm, walaupun pengobatan paling optimal dikerjakan pada garis
tengah kurang dari 3 cm.
Pemeriksaan histopatologi setelah tindakan membuktikan bahwa tumor men-
galami nekrosis yang lengkap.
Sebagian besar peneliti menyuntikkan etanol perkutan pada kasus kanker ini
dengan jumlah lesi tidak lebih dari3 buah nodule, meskipun dilaporkan bahwa
lesi tunggal merupakan kasus yang paling optimal dalam pengobatan. Walaupun
Keperawatan Medikal Bedah Budi Setiawan, S.Kep

12
kelihatannya cara ini mungkin dapat menolong tetapi tidak banyak penelitian
yang memadai dilakukan sehingga hanya dikatakan membawa tindakan ini
memberi hasil yang cukup baik.
d. Terapi Non-bedah Lanilla
Terapi non-bedah lainnya saat ini sudah dikembangkan dan hanya dilakukan bila
terapi bedah reseksi dan Trans Arterial Embolisasi (TAE) ataupun Trans Arterial
Chemoembolisation ataupun Trans Arterial Chemotherapy tak mungkin di-
lakukan lagi. Di antaranya yaitu terapi Radio Frequency Ablation Therapy
(RFA),Proton Beam Therapy, Three Dimentional Conformal Radiotherapy
(3DCRT), Cryosurgery yang kesemuanya ini bersifat palliatif (membantu)
bukan kuratif (menyembuhkan) keseluruhannya.
e. Tindakan Transplantasi Hati
Bila kanker hati ini ditemukan pada pasien yang sudah ada sirrhosis hati dan
ditemukan kerusakan hati yang berkelanjutan atau sudah hampir seluruh hati
terkena kanker atau sudah ada sel-sel kanker yang masuk ke vena porta (throm-
bus vena porta) maka tidak ada jalan terapi yang lebih baik lagi dari transplan-
tasi hati.
Transplantasi hati adalah tindakan pemasangan organ hati dari orang lain ke
dalam tubuh seseorang. Langkah ini ditempuh bila langkah lain seperti operasi
dan tindakan radiologi seperti yang disebut di atas tidak mampu lagi menolong
pasien. Akan tetapi,langkah menuju transplantasi hati tidak mudah, pasalnya
ketersediaan hati untuk di-transplantasikan sangat sulit diperoleh seiring kesepa-
katan global yang melarang jual beli organ tubuh.
Selain itu, biaya transplantasi tergolong sangat mahal. Dan pula sebelum proses
transplantasi harus dilakukan serangkaian pemeriksaan seperti tes jaringan tubuh
dan darah yang tujuannya memastikan adanya kesamaan/kecocokan tipe
jaringan tubuh pendonor dan pasien agar tidak terjadi penolakan terhadap hati
baru. Penolakan bisa berupa penggerogotan hati oleh zat-zat dalam darah yang
akan menimbulkan kerusakan permanen dan mempercepat kematian penderita.
Seiring keberhasilan tindakan transplantasi hati, usia pasien setidaknya akan
lebih panjang lima tahun.
H. Masalah keperawatan dan data yang perlu dikaji
1. Identitas
Keperawatan Medikal Bedah Budi Setiawan, S.Kep

13
Nama, umur, jenis kelamin, alamat, agama, suku, bangsa, no. registrasi
2. Riwayat kesehatan
a. Keluhan utama: klien biasanya mengeluh mual, muntah, nyeri perut kanan
atas, pembesaran perut, berak hitam
b. Riwayat penyakit sekarang: biasanya klien awalnya mengalami mual, nyeri
perut kanan atas, berak hitam, kemudian perut klien membesar dan sesak
nafas.
c. Riwayat penyakit dahulu: biasanya klien pernah mengalami penyakit hep-
atitis B atau C atau D. Dan mengalami sirosis hepatik
d. Riwayat penyakit keluarga: biasanya salah satu atau lebih keluarga klien
menderita penyakit hepatitis B atau C atau D. Biasanya ibu klien menderita
hepatitis B atau C atau D yang diturunkan kepada anaknya pada waktu
hamil.
e. Riwayat lingkungan: biasanya klien inggal di lingkungan yang kumuh dan
kotor
f. Riwayat imunisasi: biasanya klien tidak diimunisasi penyakit hepatitis B
3. Pemeriksaan fisik
a. Keadaan umum
Biasanya klien terlihat lemah, letih, dengan perut membesar dan sesak
nafas, penurunan BB.
b. TTV
c. Kepala dan leher
Biasanya terjadi pernafasan cuping hidung, ikterus, muntah
d. Thoraks
Biasanya terjadi retraksi dada dikarenakan kesulitas bernafas, penggunaan
otot-otot bantu pernafasan
e. Abdomen
Biasanya terjadi pembesaran hati (hepatomegali), permukaan hati terasa
kasar, asites, nyeri perut bagian kanan atas dengan skala 7-10, splenomegali
f. Ekstremitas
Biasanya terjadi gatal-gatal, kelenahan otot
g. Breath
Biasanya klien mengalami sesak nafas
Keperawatan Medikal Bedah Budi Setiawan, S.Kep

14
h. Blood
Biasanya klien anemi dikarenakan adanya perdarahan
i. Brain
Jika sudah metastase akan terjadi enselofaty hepatik
j. Bowel
Biasanya klien mengalami anoreksia, mual, muntah, melena, bahkan
mungkin terjadi hematomesis. Terjadi penurunan BB, turgor kulit lebih dari
2 detik, rambut kering, mukosa oral kering, penurunan serum albumn.
k. Blader
Biasanya klien mengeluarkan urin berwarna seperti teh pekat
l. Bone
Jika terjadi metastase ke tulang akan terjadi nyeri tulang
4. Pola fungsi kesehatan
a. Pola aktivitas
Biasanya klien mengalami gangguan dalam beraktivitas dikarenakan nyeri,
kelemahan otot, mual, dan muntah
b. Pola nutrisi
Biasanya klien mengalami anoreksia, mual dan muntah
c. Pola eliminasi
Biasanya klien mengeluarkan urin berwarna seperti teh dan pekat. Feses
klien berwarna hitam (melena)
d. Pola istirahat
Biasanya klien mengalami insomnia
e. Pola seksual
Biasanya klien mengalami penurunan libido
f. Pola spiritual
Biasanya klien terganggu dalam menjalani ibadah
5. Pemeriksaan penunjang
I. DIAGNOSA KEPERAWATAN1. Nyeri akut berhubungan dengan: Agen injuri biologi
2. Ketidakseimbangan nutrisi kurang dari kebutuhan tubuh Berhubungan
dengan : faktor biologis (anoreksia)
3. Risiko infeksi dengan faktor resiko Pertahan primer tidak adekuat
Keperawatan Medikal Bedah Budi Setiawan, S.Kep

15
4. Ansietas b.d. ancaman perubahan status kesehatan
5. Defisiensi pengetahuan berhubungan tidak familier dengan sumber
informasi
J. INTERVENSI KEPERAWATAN
NoDiagnosa
KeperawatanTujuan Intervensi
1. Nyeri akut berhubungan dengan: Agen injuri biologi
Setelah dilakukan tinfakan keperawatan selama …. Pasien tidak mengalami nyeri, dengan kriteria hasil:1. Mampu mengontrol
nyeri.2. Melaporkan bahwa
nyeri berkurang dengan menggunakan manajemen nyeri
3. Mampu mengenali nyeri (skala, intensitas, frekuensi dan tanda nyeri)
4. Menyatakan rasa nyaman setelah nyeri berkurang
5. Tanda vital dalam rentang normal
6. Tidak mengalami gang-guan tidur
NIC :1. Lakukan pengkajian nyeri secara komprehensif
termasuk lokasi, karakteristik, durasi, frekuensi, kualitas dan faktor presipitasi
2. Observasi reaksi nonverbal dari ketidaknyamanan3. Bantu pasien dan keluarga untuk mencari dan
menemukan dukungan4. Kontrol lingkungan yang dapat mempengaruhi
nyeri seperti suhu ruangan, pencahayaan dan kebisingan
5. Kurangi faktor presipitasi nyeri6. Kaji tipe dan sumber nyeri untuk menentukan
intervensi7. Ajarkan tentang teknik non farmakologi: napas
dala, relaksasi, distraksi, kompres hangat/ dingin8. Berikan analgetik untuk mengurangi nyeri: ……...9. Tingkatkan istirahat10. Berikan informasi tentang nyeri seperti penyebab
nyeri, berapa lama nyeri akan berkurang dan anti-sipasi ketidaknyamanan dari prosedur
11. Monitor vital sign sebelum dan sesudah pemberian analgesik pertama kali
2. Ketidakseimbangan nutrisi kurang dari kebutuhan tubuhBerhubungan dengan :
NOC:Setelah dilakukan tindakan keperawatan selama….nutrisi kurang teratasi dengan indikator:
a. Pemasukan nutrisi yang adekuat
NIC1. Monitor masukan makanan/minuman2. Berikan perawatan mulut3. Pantau hasil labioratoriun protein, albumin,
globulin, HB4. Juahkan benda-benda yang tidak enak untuk di-
pandang seperti urinal, kotak drainase, bebat
Keperawatan Medikal Bedah Budi Setiawan, S.Kep

16
faktor biologis (anoreksia)
b. Pasien mampu menghabiskan diet yang dihidangkan
c. Tidak ada tanda-tanda malnutrisi
d. Nilai laboratorim, protein total, Albu-min, Globulin, HB normal
e. Membran mukosa dan konjungtiva tidak pucat
f. Menunjukkan tingkat energi biasa
g. Mendemontrasikan BB normal dengan nilai laboratorium normal
dan pispot5. Sajikan makanan hangat dengan variasi yang
menarik6. Libatkan keluarga dan pasien7. Identifikasi makanan yang disukai pasien ter-
masuk kebutuhan etnik atau cultural
3. Risiko infeksi dengan faktor resiko Pertahan primer tidak adekuat
Setelah dilakukan tindakan keperawatan selama…… pasien tidak mengalami infeksi dengan kriteria hasil:1. Klien bebas dari tanda
dan gejala infeksi2. Menunjukkan
kemampuan untuk mencegah timbulnya infeksi
3. Menunjukkan perilaku hidup sehat
NIC :1. Pertahankan teknik aseptif2. Batasi pengunjung bila perlu3. Cuci tangan setiap sebelum dan sesudah tindakan
keperawatan4. Gunakan baju, sarung tangan sebagai alat
pelindung5. Tingkatkan intake nutrisi6. Berikan terapi antibiotik7. Monitor tanda dan gejala infeksi sistemik dan
lokal8. Pertahankan teknik isolasi k/p9. Inspeksi kulit dan membran mukosa terhadap
kemerahan, panas, drainase10. Monitor adanya luka11. Dorong masukan cairan12. Dorong istirahat13. Ajarkan pasien dan keluarga tanda dan gejala
infeksi
4. Ansietas b.d. ancaman perubahan status kese-hatan
Setelah dilakukan tindakan keperawatan selama … X 24 jam kecemasan orang tua berkurang / hilang, dengan criteria :
NOCMengotrol cemas
a. Klien/keluarga mampu mengidentifikasi dan mengungkapkan
NICMenurunkan Cemas
1. Gunakan pendekatan dengan konsep atraumatik care
2. Jangan memberikan jaminan tentang prognosis penyakit
3. Jelaskan semua prosedur dan dengarkan keluhan klien/keluarga
4. Pahami harapan pasien/keluarga dalam situasi stres
5. Temani pasien/keluarga untuk memberikan keamanan dan mengurangi takut
Keperawatan Medikal Bedah Budi Setiawan, S.Kep

17
gejala cemas.b. Mengidentifikasi,
mengungkapkan, dan menunjukkan teknik untuk mengontrol cemas
c. Vital sign (TD, nadi, respirasi) dalam batas normal
d. Postur tubuh, ekspresi wajah, bahasa tubuh, dan tingkat aktivitas menunjukkan berkurangnya kecemasan.
e. Menunjukkan peningkatan konsentrasi dan akurasi dalam berpikir
Indikator skala :1. Tidak pernah
dilakukan2. Jarang dilakukan3. Kadang dilakukan4. Sering dilakukan5. Selalu dilakukan
6. Bersama tim kesehatan, berikan informasi mengenai diagnosis, tindakan prognosis
7. Anjurkan keluarga untuk menemani anak dalam pelaksanaan tindakan keperawatan
8. Lakukan massage pada leher dan punggung, bila perlu
9. Bantu pasien mengenal penyebab kecemasan10. Dorong pasien/keluarga untuk
mengungkapkan perasaan, ketakutan, persepsi tentang penyakit
5. Defisiensi pengetahuan berhubungan tidak familier dengan sumber informasi
Setelah dilakukan tindakan keperawatan selama … X 24 jam keluarga mengerti tentang kondisi pasien, dengan criteria hasil
NOCKnowledge : Diease proses (1803)a. Keluarga menyatakan
pemahaman tentang penyakit kondisi prognosis dan program pengobatan
b. Keluarga mampu men-jelaskan faktor resiko penyakit anak
c. Keluarga mampu men-jelaskan tanda dan ge-jala penyakit anak
d. Keluarga mampu
NICTeaching : Diease process
1. Berikan penilaian tentang penyakit pengetahuan pasien tentang proses penyakit yang spesifik
2. Jelaskan patofisiologi dari penyakit dan bagaimana hal ini berhubungan dengan anatomi fisiologi dengan cara yang tepat
3. Gambarkan tanda dan gejala yang biasa muncul pada penyakit, dengan cara yang tepat
4. Identifikasikan kemungkinan dengan cara yang tepat
Keperawatan Medikal Bedah Budi Setiawan, S.Kep

18
menjelaskan kembali apa yang dijelaskan perawat/ tim kesehatan lainya
Indikator skala :1. Tidak pernah
dilakukan2. Jarang dilakukan3. Kadang dilakukan4. Sering dilakukan5. Selalu dilakukan
Keperawatan Medikal Bedah Budi Setiawan, S.Kep