131322927 Tumor Jinak Kulit
Transcript of 131322927 Tumor Jinak Kulit
Idha idhar dewi pratami 406127099
Idha idhar dewi pratami 406127099
Tumor Jinak Kulit
Tumor adalah sebutan untuk neoplasma atau lesi solid yang ditandai dengan pertumbuhan abnormal sel yang terlihat sebagai pembengkakan. Tumor berbeda dengan kanker. Tumor dapat berupa tumor jinak, dan maligna (ganas), dimana kanker merupakan definisi dari sebuah maligna atau keganasanTumor jinak kulit merupakan benjolan pada kulit yang bersifat jinak, tidak berhubungan dengan keganasan kulit yang berdiferensiasi normal, pertumbuhannya lambat dan ekspansif dengan mendesak jaringan normal disekitarnya. Tumor kulit dapat berkembang dari struktur histologis yang menyusun kulit seperti epidermis, jaringan ikat, kelenjar, otot, dan elemen-elemen saraf
Tumor ini sering ditemukan, diantara tumor-tumor yang biasa didapatkan pada manusia. Oleh karena perkembangan tumor kulit dapat dilihat dan diraba sejak permulaan, tumor jinak yang berkembang di kulit ini jarang menyebabkan gangguan fungsi, karena sebagian besar diangkat dengan alasan estetik dan menghindari terjadinya keganasan. D. ETIOLOGI Tumor kulit dapat terjadi karena:
1. Faktor eksternal
Sering terpapar sinar matahari
Terpapar sinar X-ray dan radionuklir dalam waktu lama
Pemakaian bahan-bahan kimia seperti arsen, berilium, cadmium, merkuri, plumbum, dan berbagai logam berat lainya
Adanya jaringan parut yang luas dan lama. Misalnya jaringan parut akibat luka bakar
1. Faktor internal
Imunitas rendah
Genetik
Hormonal
Ras, banyak terjadi pada kulit putih.(9)E. KLINIK TUMOR JINAK KULIT E.1. Pertumbuhan
Neoplasma jinak tumbuh hanya lokal saja terbatas pada organ tempat asal timbul, tidak mengadakan metastasis. Tumbuh secara ekspansif, dengan mendesak jaringan normal disekitarnya. Sel-sel jaringan sekitarnya yang terdesak itu menjadi pipih dan membentuk kapsul yang membungkus tumor. Batas antara tumor dan jaringan sekitarnya tegas. Pertumbuhan umumnya pelan dalam waktu tahunan dan tidak mengalami regresi atau pengecilan.(2)Tumor disebabkan oleh mutasi DNA di dalam sel. Akumulasi dari mutasi-mutasi tersebut menyebabkan munculnya tumor. Sebenarnya sel memiliki mekanisme perbaikan DNA (DNA repair) dan mekanisme lainnya yang menyebabkan sel merusak dirinya dengan apoptosis jika kerusakan DNA berat. Apoptosis adalah proses aktif kematian sel yang ditandai dengan pembelahan DNA kromosom, kondensasi kromatin, serta fragmentasi nucleus dan sel itu sendiri. Mutasi yang menekan gen untuk mekanisme tersebut biasanya dapat memicu terjadinya kanker.
Penuaan menyebabkan lebih banyak mutasi DNA. Ini berarti angka kejadian tumor meningkat kuat sejalan dengan penuaan. Hal ini bermakna orang tua yang menderita tumor, kebanyakan tumor ini merupakan tumor ganas.E.2. Keluhan
Tumor jinak yang sangat beragam, dan mungkin tanpa gejala atau dapat menyebabkan gejala tertentu, tergantung pada lokasi anatomi atau jenis jaringan.
Gejala atau efek patologis dari beberapa tumor jinak meliputi:
Perdarahan atau kehilangan darah menyebabkan anemia
Tekanan atau desakan tumor menyebabkan sakit atau disfungsi
Perubahan kosmetik
Gatal
Gangguan hormone
Obstruksi saluran tubuh
Kompresi dari pembuluh darah atau organ vital.(9)Tumor jinak jarang mengganggu keadaan umum pasien dan jarang menimbulkan kematian kecuali tumor itu sendiri timbul pada organ vital atau endokrin.(9)E.3. Fisik
Keadaan umum dan penampilan penderita tumor jinak kulit pada umumnya baik. Ciri-ciri fisik tumor jinak pada kulit secara umum menunjukkan gambaran sebagai berikut:
1. Bentuk teratur, meliputi: bulat, oval, polipoid
2. Batas tegas
3. Tidak ada infiltrasi atau melekat dengan organ atau jaringan sekitarnya
4. Tumbuh terbatas lokal saja, tidak menyebar
5. Vaskularisasi normal.(2)E.4. Terapi
Pasien dengan tumor jinak kulit biasanya datang dengan gangguan kesehatan dan kosmetik, pembedahan biasanya menjadi pilihan yang paling efektif.
1. Tumor primer: eksisi sederhana
2. Tumor residif: re-eksisi
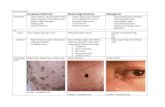
Spesimen operasi periksa patologi, untuk menentukan apakah tumor telah terangkat atau konfirmasi diagnosis.(2)F. JENIS TUMOR JINAK KULITF.1. Keratosis Seboroik Keratosis seboroik adalah tumor jinak yang sering dijumpai pada orang tua berupa tumor kecil atau makula hitam yang menonjol diatas permukaan kulit.(2) Keratosis seboroik adalah tumor jinak yang berasal dari proliferasi epidermal, sering dijumpai pada orang tua dan biasanya asimtomatik.(6)Keratosis seboroik mempunyai sinonim nevus seboroik, kutil senilis, veruka seboroik senilis, papiloma sel basal.Penyebab pasti dari keratosis seboroik belum diketahui. Ada pendapat yang mengatakan bahwa faktor keturunan memegang peranan penting. Beberapa kasus menurun melalui autosomal dominan. Ada pula yang mengatakan bahwa terpapar sinar matahari secara kronis yang menjadi penyebabnya.(4)Ada pula yang mengatakan diduga infeksi virus berdasarkan gambaran klinis kutilnya. DNA dari human papiloma virus didapat pada 40 kasus keratosis seboroik genital dan 42 dari 55 kasus keratosis seboroik non genital (76%).(1)Keratosis seboroik sering didapat pada usia pertengahan sampai tua dan dapat muncul pertama kali di usia remaja.(1)Diagnosis didapat melalui anamnesis dan pemeriksaan fisik serta pemeriksaan penunjang berupa histologi. Tidak diperlukan pemeriksaan laboratorium dan pemeriksaan radiologis.
Anamnesis Keratosis seboroik Biasanya asimptomatik, pasien hanya mengeluh terdapat bejolan hitam terasa tidak nyaman.
Lesi kadang dapat terasa gatal, ingin digaruk atau di jepit.
Pasien kadang terasa benjolan semakin membesar secara lambat.
Lesi tidak dapat sembuh sendiri secara tiba-tiba.
Sebagian kasus terdapat riwayat keluarga yang diturunkan.
Lesi dapat timbul diseluruh tubuh kecuali telapak tangan dan kaki serta membran mukosa.(4)Pemeriksaan Fisik Keratosis seboroik Keratosis seboroik tampak sebagai lesi berupa papul atau plak yang agak menonjol, namun dapat juga terlihat menempel pada permukaan kulit. Lesi biasanya memiliki pigmen warna yang sama yaitu coklat, namun kadang kadang juga dapat ditemukan yang bewarna hitam atau hitam kebiruan, bentuk bulat sampai oval, ukuran dari miliar sampai lentikular bahkan sampai 35x15cm. pada lesi multiple distribusi seiring dengan lipatan kulit.(4)Permukaan lesi biasanya berbenjol benjol. Pada lesi yang memiliki permukaan halus biasanya terkandung jaringan keratotik yang menyerupai butiran gandum. Pada perabaan terasa lunak dan berminyak.
Lesi biasanya timbul pada usia lebih dari 40 tahun dan terus bertambah seiring dengan bertambahnya usia. Pada beberapa individu lesi dapat bertambah besar dan tebal, namun jarang lepas dengan sendirinya.
Trauma atau penggosokan dengan keras dapat menyebabkan bagian puncak lesi lepas, namun akan tumbuh kembali dengan sendirinya. Tidak ada tendensi untuk berubah ke arah keganasan. Akan tetapi melanoma, karsinoma sel basal, dan terkadang tumbuh di lesi keratosis seboroik.(1,4)Pemeriksaan Penunjang Keratosis seboroikPemeriksaan penunjang yang dapat dilakukan antara lain pemeriksaan histopatologi. Komposisi keratosis seboroik adalah sel basaloid dengan campuran sel skuamosa. Invaginasi keratin dan horn cyst merupakan karakteristiknya. Sarang-sarang sel skuamosa kadang dijumpai, terutama pada tipe irritated. Satu dari tiga keratosis seboroik terlihat hiperpigmentasi pada pewarnaan hematoksilin-eosin.
Pengobatan Keratosis seboroik (4) :1. Amonium lactat lotion
Mengandung asam laktat dan asam alfa hidroxi yang mempunyai daya keratolitik dan memfasilitasi pelepasan sel-sel keratin. Sedian 15% dan 5% strenght; 12% strenght dapat menyebabkan iritasi muka karena menjadikan sel-sel keratin tidak beradesi.1. Trichloroacetic acid
Membakar kulit, keratin dan jaringan lainya. Dapat menyebabkan iritasi lokal. Pengobatan keratosis seboroik dengan 100% trichloroacetic acid dapat menghilangkan lesi, tepi penggunaanya harus ditangan profesional yang ahli.
Terapi topikal dapat digunakan tazarotene krim 0,1% dioles 2 kali sehari dalam 16 minggu menunjukkan perbaikan keratosis seborik pada 7 dari 15 pasien.Terapi Bedah pada Keratosis seboroik :1. Krioterapi
Merupakan bedah beku dengan menggunakan cryogen bisa berupa nitrogen cair atau karbondioksid padat. Mekanismenya adalah dengan membekukan sel-sel kanker, pembuluh darah dan respon inflamasi lokal. Pada keratosis seboroik bila pembekuan terlalu dingin maka dapat menimbulkan skar atau hiperpigmentasi, tetapi apabila pembekuan dilakukan secara minal diteruskan dengan kuretase akan memberikan hasil yang baik secara kosmetik.(1)1. Bedah listrik
Bedah listrik (electrosurgery) adalah suatu cara pembedahan atau tindakan dengan perantaraan panas yang ditimbulkan arus listrik boiak-balik berfrekwensi tinggi yang terkontrol untuk menghasilkan destruksi jaringan secara selektif agar jaringan parut yang terbentuk cukup estetis den aman baik bagi dokter maupun penderita. Tehnik yang dapat dilakukan dalam bedah listrik adalah : elektrofulgurasi, elektrodesikasi, elektrokoagulasi, elektroseksi atau elektrotomi, elektrolisis den elektrokauter.(1,9)ElektrodesikasiMerupakan salah satu teknik bedah listrik. Elektrodesikasi dan kuret dilakukan di bawah prosedur anestesia lokal, awalnya tumor dikuret, kemudian tepi dan dasar lesi dibersihkan dengan elektrodesikasi, diulang-ulang selama dua kali. Prosedur ini relatif ringkas, praktis, dan cepat serta berbuah kesembuhan. Namun kerugiannya, prosedur ini sangat tergantung pada operator dan sering meninggalkan bekas berupa jaringan parut.(9)1. Laser CO2Sinar Laser adalah suatu gelombang elektromagnetik yang memiliki panjang tertentu, tidak memiliki efek radiasi dan memiliki afinitas tertentu terhadap suatu bahan/target. Oleh karena memiliki sel target dan tidak memiliki efek radiasi sebagaimana sinar lainnya, ia dapat digunakan untuk tujuan memotong jaringan, membakar jaringan pada kedalaman tertentu, tanpa menimbulkan kerusakan pada jaringan sekitarnya. Sebagai pengganti pisau bedah konvensional, memotong jaringan sekaligus membakar pembuluh darah sehingga luka praktis tidak berdarah saat memotong.(10)1. Bedah skalpel
Satu cara konservatif namun tetap dipakai sampai sekarang ialah bedah skalpel. Umumnya karena invasi tumor sering tidak terlihat sama dengan tepi lesi dari permukaan, sebaiknya bedah ini dilebihkan 3-4 mm dari tepi lesi agar yakin bahwa seluruh isi tumor bisa terbuang. Keuntungan prosedur ini ialah tingkat kesembuhan yang tinggi serta perbaikan kosmetik yang sangat baik.1. Dermabrasi
Prosedur dermabrasi dikerjakan menggunakan instrumen yang digerakkan motor 24,000 rpm dengan silinder sandpaper / wire brush. Menggunakan anestesi lokal atau narkose. Perbaikan terjadi karena dermis yang ditipiskan dengan tehnik ini tidak akan menebal kembali. Setelah luka sembuh ditutupi epitel baru yang terbentuk diatas raw surface. Keberhasilan dan cepatnya penyembuhan tergantung pertumbuhan sel-sel epitel, foilikel rambut, kelenjar keringat yang ada. Proses ini menyerupai penyembuhan pada donor-site skin graft.(10)F.2 Veruka VulgarisBentuk ini paling sering ditemui pada anak-anak tetapi dapat juga pada orang dewasa dan orang tua. Tempat predileksi utamanya adalah ekstremitas bagian ekstensor. Pada anak, lesinya timbul multiple dan cepat meluas, karena autokulasi atau garukan (fenomena koebner), sedang pada orang dewasa lesi ini jarang didapatkan dalam jumlah banyak. (10)Pada keadaan awal, ukurannya biasanya hanya sebesar pentol jarum dengan permukaan halus dan mengkilat. Dalam waklu beberapa minggu atau bulan kian membesar dan permukaannya menjadi kasar, berwarna abu-abu kecoklatan atau kehitaman. Kadang-kadang beberapa lesi bergabung satu sama lain, menimbulkan plak verukosa.
Pengobatan dapat dilakukan bermacam-macam tindakan yang bertujuan endestruksi lesi: Bedah listrik dengan memakai bahan kaustik seperti : Larutan perak nitrat 25%, TCA (Trichlor Acetic Acid) jenuh, Fenoil likuefaktum, Bedah scalpel (ekstirpasi), Bedah beku : CO2, N 2, N2O
Prognosis baik tetapi penyakit sering residif walaupun telah dilakukan pengobatan yang adekuat.
F.3. Acrochordon (skin tag)Acrochordon memiliki sinonim skin tag, fibroepitelial polips, fibroma pendularis, fibroepitelial papilloma. Merupakan tumor epitel kulit yang berupa penonjolan pada permukaan kulit yang bersifat lunak dan berwarna seperti daging atau hiperpigmentasi, melekat pada permukaan kulit dengan sebuah tangkai dan biasa juga tidak bertangkai. Skin tag mempunyai prevalensi yang sama pada laki-laki dan perempuan, ditemukan terutama pada orang gemuk dan terjadi peningkatan pada perempuan hamil. Pada awalnya timbul pada umur 10-50 tahun dan meningkat pada dekade kelima dan sekitar 95% ditemukan pada umur 70-an. Predileksi ditemukan di daerah leher (35%), aksila (48%), kelopak mata, dan lipatan kulit lainnya seperti lipatan paha dan payudara. Lesi ini telah diamati untuk mengikuti kutil, keratosis seboroik, dan kondisi kulit inflamasi. Biasanya dalam bentuk papula berdaging lunak, meskipun tidak selalu pedunculated, Lesi ditemukan soliter atau multiple atau beberapa dapat bervariasi dengan diameter 1-6 mm dengan hiperpigmentasi.(10)Penyebab skin tag ini masih diperdebatkan, mungkin berhubungan kondisi inflamasi non spesifik dari kulit. Ada juga pendapat yang menyatakan bahwa skin tag merupakan efek yang biasa terjadi akibat penuaan kulit dengan beberapa faktor yang mempengaruhinya, diantara ketidakseimbangan hormon memudahkan pertumbuhan skin tag misalnya pada peningkatan hormon estrogen dan progesterone selama kehamilan, peningkatan hormon pertumbuhan dan akromegali (10)F.4. DermatofibromaDermatofibroma merupakan suatu nodul yang berasal dari mesodermal dan dermal. Belum diketahui secara pasti apakah lesi ini merupakan murni suatu neoplasma atau reaksifibrotik dari trauma minor, gigitan serangga, infeksi virus, ruptur kista, atau berasal dari folikulitis. Gejala yang dapat dirasakan dan menjadi keluhan pada sebagian besar pasien adalah rasa gatal hebat pada daerah lesi dan nyeri saat perabaan tetapi tidak umum. Terkadang pasien juga tidak bergejala. Umumnya ditemukan pada wanita, tetapi sering juga ditemukan pada penderita usia muda. Rata-rata lesi terjadi pada umur 17 tahun.(1,5,7,11)Predileksi dapat pada semua bagian tubuh, tetapi pada umumnya ditemukan pada daerah anterior dan tungkai bawah serta punggung. Bentuk khas pada dermatofibroma adalah nodul kecil, dengan ukuran 3-10 mm, namun ada juga sampai diameter 1-3 cm. Bentuknya dapat berupa papul, plak atau nodul, batas tegas, menetap dalam kulit dan dapat ditekan ke bawah atau sedikit meninggi. Suatu tanda klinis khas yaitu dample sign atau Fitzpatricks sign yakni jika sisi lateral ditekan maka akan membentuk cekungan pada kulit di atasnya. (5,7,11)Pada dermatofibroma multiple seringkali terdapat lingkaran hiperpigmentasi yang sempit mengelilingi nodul, berwarna coklat hingga merah.(5,7)Beberapa pasien membutuhkan eksisi apabila ditemukan perbedaan mencolok dengan kulit sekitar, dapat dilakukan eksisi ekiliptik. Metode lain yang dapat digunakan adalah dengan mengikis daerah lesi menggunakan pisau bedah no. 15 agar dapat terjadi luka yang diharapkan akan bergranulasi dan reepitelisasi.(5,7)F.5. KeloidKeloid adalah pembentukan jaringan parut berlebihan yang tidak sesuai dengan beratnya trauma. Kecenderungan timbul keloid lebih besar pada kulit berwarna gelap. Cenderung timbul pada usia dewasa muda dan jarang pada usia tua. Pertumbuhannya cenderung progresif. Predileksinyya terutama di daerah sternum, bahu, cuping telinga, pinggang, dan wajah. Pada orang-orang yang berbakat keloid, setiap kerusakan kulit akan menimbulkan keloid. (11)Insidens keloid bevariasi sesuai dengan umur, jenis kelamin, ras, lokasi anatomi, dan tipe trauma. Keloid terutama terjadi pada anak-anak dan dewasa muda serta perempuan lebih banyak ditemukan menderita keloid dibanding laki-laki. Keloid biasanya terjadi antara umur 10-30 tahun. Keloid lebih banyak ditemukan pada orang kulit gelap. Orang Afrika dan Amerika lebih banyak menderita keloid dibanding orang kaukasian.(11)Faktor-faktor yang menyokong timbulnya keloid, meliputi: Infeksi kronis, benda asing dalam luka, tidak adanya relaksasi setempat saat penyembuhan luka, regangan yang berlebihan pada pertautan luka. Keloid terbentuk 2-4 minggu atau lebih dari 1 tahun setelah trauma. Selain itu keloid dapat juga timbul spontan dan sering ditemukan adanya riwayat keluarga yang menderita keloid. Harus dibedakan antara istilah keloid dan parut hipertrofik. Pada paru hipertrofik, besar parut sesuai dengan lukanya. Parut ini tidak melewati batas tepi luka, timbul segera setelah luka biasanya 4 minggu dan akan mengalami regresi.,(1,11)Keloid ditangani secara konservatif yaitu dengan penyuntikan kortikosteroid (misalnya golongan triamcinolon) intralesi keloid. Penyuntikan ini diulang 2-3 minggu sekali sampai efek yang diinginkan tercapai. Cara ini cocok untuk keloid yang tidak terlalu luas dan tebal.(5,11)Pembedahan sederhana untuk mengeksisi keloid harus dilakukan dengan tissue handling yang baik. Pembedahan pada keloid dapat berupa bedah beku, bedah laser, bedah listrik, dan cryosurgery Penutupan kulit harus diusahakan dengan regangan yang seminimal mungkin, kalau perlu dilakukan jahitan lapis demi lapis untuk mendekatkan jaringan dibawah kulit dalam rangka meminimalkan regangan. skin grafting dapat juga digunakan untuk mengurangi ketegangan kulit. Usahakan untuk mencegah semua sumber inflamasi post operatif seperti terperangkapnya folikel rambut, benda asing, hematom dan infeksi. Angka rekurensi pembedahan sendiri sekitar 45-100%. Oleh karena itu pembedahan akan lebih efektif bila dikombinasi dengan eksternal radiasi, dan injeksi kortikosteroid. Cegah terjadinya reaksi inflamasi di daerah operasi, kombinasi dengan radiasi eksternal atau injeksi kortikosteroid. (1,11)F.6. Kista AteromaKista ateroma adalah benjolan dengan bentuk yang kurang lebih bulat dan berdinding tipis, yang terbentuk dari kelenjar keringat (sebacea), dan terbentuk akibat adanya sumbatan pada muara kelenjar tersebut. Disebut juga kista sebacea, kista epidermal. Sumbatan pada muara kelenjar sebacea, dapat disebabkan oleh infeksi, trauma (luka/benturan), atau jerawat. Banyak dijumpai di kulit yang banyak mengandung kelenjar keringat, misalnya di muka, kepala, punggung. Bentuk bulat, berbatas tegas, berdinding tipis, dapat digerakkan, melekat pada kulit di atasnya. Isinya cairan kental berwarna putih abu-abu, kadang disertai bau asam. Merah dan nyeri jika terjadi peradangan.(10)Penatalaksanaan kista ateroma dilakukan dengan mengambil benjolan dengan menyertakan kulit dan isinya, tujuannya untuk mengangkat seluruh bagian kista hingga ke dindingnya secara utuh. Bila dinding kista tertinggal saat eksisi, kista dapat kambuh, oleh karena itu, harus dipastikan seluruh dinding kista telah terangkat.
Bila terjadi infeksi sekunder, dan terbentuk abses, dilakukan pembedahan dan evakuasi nanah, biasanya diberikan antibiotik selama 2 minggu. Terapi antibiotik diberikan jika ada tanda infeksi yaitu kemerahan dan inflamasi, yang tersering oleh bakteri staphylococci. Setelah luka tenang (3-6 bulan) dapat dilakukan operasi untuk kista ateromanya.(10,11)F.7. Kista DermoidSinonim dari penyakit ini kista dermoid brankhiogenik. Kista dermoid merupakan kista yang berasal dari ektodermal, dindingnya dibatasi oleh epitel skuamosa berlapis dan berisi apendiks kulit serta biasanya terdapat pada garis fusi embrional. Epidemiologi kista dermoid jarang terjadi, mengenai pria dan wanita sama banyaknya, namun ada pendapat lain yang mengatakan lebih banyak dijumpai pada pria. Etiologi kista ini berkembang dari sekuesterasi epitel sepanjang garis fusi embrionik.(8)Manifestasi klinik berupa nodul intrakutan atau subkutan, soliter berukuran
l-4 cm, mudah digerakkan dari kulit diatasnya dan dari jaringan di bawahnya. Pada perabaan, permukaannya halus, konsistensi lunak dan kenyal, dan secara makroskopis isi kista berupa material keratin yang berlemak dengan rambut, juga kadang-kadang tulang, gigi atau jaringan syaraf. Lokasi tumor biasanya pada kepala dan leher, pada garis fusi embrionik kadang juga pada ovarium.(10,11)Histopatologi tampak dinding kista berupa epidermis dengan apendiksnya yang sudah sempurna perkembangannya, sehingga sering dijumpai adanya folikel rambut yang tumbuh ke dalam lumen kista. Sedangkan dermis mengelilingi kista, dan mengandung kelenjar sebasea, kelenjar ekrin dan kadang-kadang apokrin. Diagnosis banding : Kista epitel lainnya, Glioma Ensefalokel
Pengobatan yaitu eksisi total. Bila terdapat traktus sinus maka harus dilakukan eksplorasi dan eksisi guna mencegah rekurensi. Prognosis bila eksisi dilakukan secara komplit, maka hasilnya bersifat kuratif.(8,11)F.8. Kista EpidermoidKista epidermoid berasal dari sel epidermis yang masuk ke jaringan subkutis akibat trauma tajam Sel-sel tersebut berkembang kista dengan dinding putih tebal, bebas dari dasar berisi massa seperti bubur, yaitu hasil keratinisasi, sebagian mengandung elemen rambut (pilar atau trichilemmal cyst). Penyebabnya tidak diketahui, diperkirakan oleh karena adanya dilatasi folikel rambut oleh trauma.(10,11)Kista ini biasa ditemukan pada telapak kaki atau telapak tangan, yaitu yang epidermalnya tebal dan mudah mengalami trauma. Kista jarang menjadi besar tetapi cukup menggangu karena lokasinya. Kista epidermoid banyak terjadi pada umur 30-40 tahun.
Terapi terdiri dari eksisi lengkap termasuk punctum pada permukaan kulit dan meluas ke bawah sampai dinding kista. Eksisi lengkap diperlukan untuk mencegah rekurensi akibat elemen epidermis yang tertinggal. Jika terinfeksi, insisi dan drainase diindikasikan karena dinding sangat rapuh untuk dieksisi secara meyakinkan. Eksisi sekunder setelah infeksi sembuh lalu diindikasikan untuk mencegah infeksi rekuren. (10,11)F.9. KeratoakantomaKeratoakantoma adalah tumor kulit jinak yang berupa benjolan bulat dan keras, biasanya berwarna seperti daging dengan bagian tengah seperti kawah yang mengandung bahan lengket. Diduga sinar matahari memegang peran yang penting dalam terjadinya keratoakantoma.(1)Tampaknya keratoakantoma muncul dari sebuah akar rambut sehingga mereka hanya tumbuh di daerah kulit yang berambut. Cedera ringan merupakan faktor pemicu terjadinya keratoakantoma.(12)Keratoakantoma seringkali muncul di daerah kulit yang mengalami cedera.Pada mulanya tampak sebagai beruntusan/bisul kecil dengan bagian tengah yang keras. Kemudian akan terbentuk benjolan bulat dan keras, biasanya berwarna seperti daging dengan bagian tengah seperti kawah yang mengandung bahan yang lengket. Pertumbuhannya sangat cepat dan dalam waktu 1-2 bulan, ukurannya bisa mencapai 5 cm. Beberapa bulan kemudian keratoakantoma akan menghilang dengan sendirinya tetapi mungkin akan meninggalkan jaringan parut. Sering ditemukan di wajah, lengan dan punggung tangan. (1,11,12)Diagnosis ditegakkan berdasarkan gejala-gejalanya. Untuk memperkuat diagnosis dan memastikan bahwa kelainan yang terjadi bukan merupakan suatu keganasan, bisa dilakukan biopsi. Terdapat beberapa cara untuk mengobati keratoakantoma: (1,10)1. Pembekuan
Keratoakantoma yang kecil bisa diobati dengan pembekuan oleh larutan nitrogen, baik dalam bentuk semprotan atau dioleskan dengan kapas. Setelah pemberian nitrogen, akan terjadi pembengkakan dengan atau tanpa lepuhan, yang selanjutnya akan mengering dan membentuk keropeng dalamwaktu sekitar 2 minggu.
2. Kuretase dan kauterisasi.
Cara ini kadang digunakanuntuk keratoakantoma yang lebih tebal. Penyembuhan biasanya terjadi dalam waktu 3 minggu dan meninggalkan jaringan parut yang tidak terlalu mengganggu penampilan.
3. Eksisi
Keratoakantoma disayat membentuk elips dan bekas sayatan dijahit. 1 minggu kemudian jahitan diangkatdan akan meninggalkan jaringan parut berbentuk garis.
4. Radioterapi
Kadang keratoakantoma yang besar diobati dengan penyinaran. Pengobatan ini tidak menimbulkan nyeri dan penyembuhan akan terjadi beberapa minggu sesudahnya.
5. Pemberian 5 Fluorouracil topical
Dapat mengobati lesi dalam waktu 1-6 minggu, sedangkan pemberian 5 Fluorouracil injeksi intralesi dapat mengobati lesi dalam waktu 1-9 minggu. Selain itu dapat pula diberikan imiquimod, podophyllum resin, metotrexate injeksi intra lesi, interferon alfa-2 injeksi intra lesi, dan isotretinoin.(1,10)F.10. NevusNevus pigmentosus ialah tumor yang berwarna hitam atau hitam kecokelatan, karena sel melanosit mengandung pigmen melanin. Nevus itu pada umumnya berupa nodus atau plaque kecil kurang dari 1 cm, pada kulit, tetapi ada pula yang terdapat pada mukosa mulut, rectum, dan konjungtiva, dan sebagainya.(10,11,12)Jenis-jenis nevus, meliputi:
1. Nevus intradermal
2. Nevus junctional
3. Nevus compound
4. Nevus biru
5. Giant pigmeted nevus
6. Nevus epitelid/juvenile melanoma
Ada bermacam-macam nevus. Sebagian besar (75%) nevus itu adalah tipe intradermal. Penting diketahui ada beberapa jenis nevus yang merupakan lesi pra-kanke, seperti: nevus junctional dan nevus compound. Demikian pula ada nevus yang yang patologik kelihatannya seperti ganas, tetapi klinik adalah jinak, yaitu juvenile melanoma. Terpenting ialah beberapa jenis nevus yang bersifat jinak dapat berubah menjadi ganas, menjadi melanoma maligna.
Adapun gejala nevus maligna:
1. Membesar
2. Bertambah hitam
3. Terasa gatal
4. Berdarah
5. Timbul ulserasi
6. Ada penyebaran pigmen nevus
7. Rambut pada nevus rontok
8. Ada metastasis di kelenjar limfe regional.
Pada umumnya nevus tidak perlu diberi terapi kecuali untuk kosmetik dan mencegah terjadinya kanker pada nevus pra-maligna. Adapun tindakan yang biasa dilakukan:
Eksisi simple
Spesimen operasi periksa patologis. Tidak dianjurkan melakukan elektrokoagulasi, cryosurgery karena tidak ada bahan untuk pemeriksaan patologi.
Re-eksisi luas
Kalau pada pemeriksaan patologi dicurigai suatu melanoma maligna, lakukan eksisi luas, dan tentukan radikalitas operasi.F.11. SiringomaSiringoma adalah tumor jinak adenoma duktus kelenjar ekrin intraepidermis dan digolongkan dalam less mature tumors. Terdapat 2 bentuk klinis, namun ada penulis lain yang membaginya menjadi 3 kelompok yaitu: (1,2)1. Siringoma periorbital (Periorbital Syrigoma)
2. Siringoma eruptif (Eruptive syringoma, Eruptive hidradenoma,Disseminated syringoma)
3. Varian lain : bentuk linear unilateral atau distribusi nevoid, terbatas linear, terbatas pada scalp, terbatas pada vulva, terbatas pada ekstremitas distal, lichen planus-like, tipe milia (milia like).(1,2)Bentuk klinis tersering atau pada umumya ialah bentuk periorbital, dan tempat predileksi tersering mula timbul di periorbita inferior/kelopak mata bagian bawah. Lebih banyak dijumpai pada wanita dibanding pria, dengan awitan usia tersering ialah pubertas, namun penulis lain menyebutkan dapat timbul pada kelompok usia manapun dan decade 2 dan 3 adalah kelompok usia yang paling umum dijumpai.(1,11)Gambaran klinis lesi ialah papul-papul datar lunak/padat lunak, diameter l-2mm/2-3mm, dengan warna umumnya seperti wama kulit (Skincolored) atau sedikit kekuningan tapi dapat pula agak merah muda atau bahkan kecoklatan, yang tersebar khususnya di daerah kelopak mata, leher, serta dapat pula dalam bentuk generalisata yaitu pada dada, daerah epigastrik atau abdomen dan bahkan dapat pula di daerah penis, vulva serta jari-jari tangan.(11)Diagnosis banding klinis yang tersering ialah milia, kemudian dapat juga terbuka plana dan angiofibroma. atau hyperplasia sebease, xanthoma eruptif, hidrostoma dan akne vulgaris.(1)Gambaran histopatologis siringoma ialah ditemukannya sjeumlah besar duktus kecil dalam stroma fibrosa dengan dinding terdiri dari 2 baris sel epitel yang pada banyak kasus sel-sel tersebut pipih atau gepeng, Kadang-kadang sel-sel epitel pada baris dalam tampak berongga (vacuolated). Lumen duktus mengandung debris amorfik. Juga ditemukan adanya epitel strand yang solid dan basofilik diluar duktus. Kadang-kadang dekat epidermis dijumpai kista duktus yang didalam luminanya dipenuhi dengan keratin dan dibatasi dengan sel-sel yang mengandung granula keratohialin. Kista keratin ini menyerupai milia dan terkadang mengalami ruptur sehingga menimbulkan reaksi benda asing. Dalam keadaan jarang, sel-sel tumor tampak seperti clear cells sebagai akibat akumulasi glikogen. Untuk memastikan asal tumor yaitu diferensiasi ekrin dapat dibuktikan dengan pemeriksaan imunohistokimiawi. (1,11)Pengobatan pilihan destruksi tumor, antara lain dengan cara kuretase, dapat pula dilakukan kauterisasi kimiawi, biopsy plong, elektrodesikasi dan laser CO2 defocused beam. Beberapa teknik pengobatan siringoma belakangan ini banyak dikembangkan antara lain elektrodesikasi dengan menggunakan short burst high frequency low voltage intralesional dengan memakai elektroda jarum halus atau jarum epilasi, atau scanned CO2 laser dan kombinasi laser CO2 vaporisasi dengan aplikasi asam trikloroasetat memberikan hasil yang cukup memuaskan, tanpa jaringan parut da bebas lesi 24 bulan hingga 4 tahun. Yang utama dalam penatalaksanaan siringoma ini ialah memberi keyakinan pada penderita bahwa kelainan ini tidak membahayakan sehingga tidak diperlukan tindakan agresif bila kelainannya masih sedikit disebutkan oleh satu penulis sebagai pilihan pengobatan yang kerap terbaik.(1,11)F.12. XanthelasmaBentuk ini adalah bentuk yang paling sering ditemukan diantara xantoma, terdapat pada kelopak mata, khas dengan papula/plak yang lunak memanjang berwarna kuning-oranye, biasanya pada kantus bagian dalam. Khas juga, panjang lesi 2-3 cm dan biasanya simetris, yang condong menetap, berlanjut, multiple dan bersatu. Seringkali xantalasma disertai dengan tipe xantoma yang lain, tetapi umumnya berdiri sendiri.(1,3)Kelainan ini terlihat pada umur pertengahan. Biasa ditemukan pada wanita yang menderita penyakit hati dan bilier. Xantelasma juga dapat terlihat pada bermacam hiperpoproteiemia familier, teristimewa pada hiperkolesterolemia. Juga biasa ditemukan pada xantoma planum generalisata, penyakit obstruksi hepar miksedema, diabetes fitosterolemia.(11)Diagnosis klinik xantoma primer sangat khas. Pada pemeriksaan ditemukan macula, papula, plak atau nodula yang berwarna kekuning-kuningan dan pada anamnesa ditemukan adanya anggota keluarga menderita penyakit yang sama atau familier. Disamping tanda dan gejala klinis yang khas, untuk pengobatan perlu dilakukan pemeriksaan laboratorium seperti pemeriksaan total kolesterol, trigliserioda HDL dan LDL kolesterol dan total lipid untuk menetapkan diagnosis Pengobatan yang berhasil pada xantelasma hanya pembedahan. Pengobatan juga berhasil dengan fulgurasi, kauter dengan asam trikorasetik, laser CO2 dan cara lainnya. Semua pengobatan ini tidak menjamin bahwa tidak akan timbulnya lesi yang baru. Pada xantoma yang lain kura mengobati secara simptomatis, jika xantomanya terlalu besar dan mengganggu dapat dilakukan operasi eksterpasi. Tetapi obat dan makanan juga dilakukan, untuk menjaga agar penyakit jangan sampai berlanjut ke tingkat yang lebih parah atau fatal.(11)F.13. Stucco KeratosisDikenal juga dengan istilah barnacles, biasa didapatkan tetapi jarang diperhatikan, berbentuk papular, dan lesi yang hampir menyerupai veruka, berwarna putih, umumnya ditemukan pada tungkai bawah, khususnya disekitar tendo achilles, bagian dorsal dari kai dan orang tua dapat ditemukan pada lengan atas. Berukuran satu hingga sepuluh milimeter, berbentuk bulat, sangat kering dan terfiksir. Biasanya ditandai dengan gejala awal berupa kulit kering.(2,6)Tumor dapat diangkat tanpa menyebabkan perdarahan, tetapi lesi dapat timbul kembali dalam waktu singkat. Lesi dapat diangkat dengan kuretase ataupun Cryosurgery. Biopsi eksisi dapat dilakukan untuk menegakkan diagnosis secara histologis. Biopsi eksisi memiliki keuntungan karena merupakan operasi satu tahap untuk diagnosis dan terapi definitif jika lesi lunak.(2,7)F.14. Kutaneus HornKutaneus Horn merupakan pertumbuhan keratin yang keras dan menyerupai tanduk binatang. Dikenal juga dengan istilah cornu kutaneus. Berlokasi di wajah, telinga, dan tangan serta dapat tumbuh memanjang. Veruca vulgaris, keratosis seboroik, keratosis aktinik dan karsinoma sel squamosa dapat menyebabkan terbentuknya keratin serta menghasilkan tanduk.(2,8)F.15. HemangiomaHemangioma merupakan tumor yang terdiri atas pembuluh darah. Ada dua golongan besar, yaitu jenis kapiler dan jenis kavernosa. Hemangioma jenis kapiler disebut juga nevus kapilare. Jenis kapilare terdiri atas nevus simpleks kalau sudah terbentuk seperti buah arbei menonjol, berwarna merah cerah dengan cekungan kecil. Perkembangannya dimulai dengan titik kecil pada usia lahir, membesar cepat dan menetap pada usia kira-kira delapan bulan. Kemudian akan mengalami regresi spontan dan menjadi pucat karena fibrosis seteleh usia satu tahun.(5)Hemangioma kavernosum terdiri atas jalinan pembuluh darah yang membentuk rongga. Kelainannya berada di jaringan yang lebih dalam dari dermis. Dari luar tampak sebagai tumor kebiruan yang dapat dikempeskan dengan penekanan, tetapi menonjol kembali setelah penekanan dilepaskan. Hemangioma ini tidak dapat mengalami regresi spontan, malah sering progresif. Jenis kavernosum bisa meluas dan menyusup ke jaringan sekitarnya. Jaringan di atas hemangioma dapat mengalami iskemia sehingga mudah rusak oleh iritasi. (5)Tata Laksana Hemangioma Hemangioma buah arbei sebaiknya dibiarkan mengalami regresi spontan. Jadi walaupun besar, mencolok, dan tampak menakutkan, jenis ini tidak memerlukan tindakan selain pemasangan pembalut elastis dengan sedikit penekanan secara terus menerus. Tindakan ini membantu mempercepat proses regresi. Jenis Flameus ditanggulangi dengan eksisi, kalau perlu ditambah dengan jangkok kulit. Dapat juga dilakukan perajahan (tatoase) untuk menyamarkan warna. Untuk hemangioma kavernosum satu-satunya terapi ialah ekstirpasi. Pada jenis yang luas dapat dibantu dengan embolisasi dengan panduan angiographi. Embolisasi membantu memperkecil tumor untuk memudahkan tindakan bedah. Kadang infiltrasi menyesup jauh ke dalam sehingga diperlukan pembedahan luas. Kelaianan ini dapat kambuh dari sisa hemangioma yang sukar dicapai dengan pembedahan. (5)