Sken 2 Cardio
-
Upload
citranurul6 -
Category
Documents
-
view
24 -
download
1
description
Transcript of Sken 2 Cardio

Citra Nurul A
1102011067
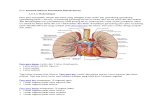
LO I Memahami dan menjelaskan Pembuluh Darah.
1. Makroanatomi
Sirkulasi Koroner
A. Arteri koroner kanan dan kiri merupakan cabang aorta tepat diatas katup
semilunar aorta
1. cabang utama dari arteri koroner kiri ;
(1) Arteri interventrikular anterior (desenden), yang mensuplai
darah ke bagian anterior ventrikel kanan dan kiri serta
membentuk satu cabang, arteri marginalis kiri yang
mensuplai darah ke ventrikel kiri.
(2) Arteri sirkumfleksa mensuplai darah ke atrium kiri dan
ventrikel kiri.
2. cabang utama dari arteri koroner kanan ;
(1) Arteri interventrikular posterior (desenden), yang mensuplai
darah untuk kedua dinding ventrikel.
(2) Arteri marginalis kanan yang mensuplai darah untuk atrium
kanan dan ventrikel kanan.
B. Vena jantung mengalirkan darah dari miokardium ke sinus koroner, yang
kemudian bermuara di atrium kanan.
C. Darah mengalir melalui arteri koroner terutama saat otot-otot jantung
berelaksasi karena arteri koroner juga tertekan pada saat kontraksi
berlangsung (Ethel, 2003: 231).
2. Mikroanatomi
Pembuluh arteri koroner terdiri dari tiga lapisan yaitu :
Tunika intima yang terdiri dari dua bagian. Lapisan tipis sel –sel endotel
merrupakan lapisan yang memberrikan permukaan licin antara darah dan
dinding arteri serta lapisan subendotelium. Sel ini menghasilkan prostadgandin,
heparin dan aktivator plasminogen yang membantu mencegah agregasi
trombosit dan vasokonstriksi. Dan juga jaringan ikat yang memisahkan dengan
lapisan yang lain.
Tunika media merupakan lapisan otot dibagian tengan dinding arteri yang
mempunyai tiga bagian; bagian sebelah dalam disebut membran elastin internal
kemudian jaringan fibrus otot polos dan sebelah luar memberana elastika
eksterna. Tunika adventisia umumnya mengandung jaringan ikat dan dikelilingin
oleh vasa vasorum yaitu jaringan arteriol.
Arteri dibagi menjadi beberapa kelompok:
A. Arteriole
Diameter Antara 0,04 – 0,3 mm
Tunika Intima : Endotelium dan basal membran (+).
Jaringan sub-endotel sangat tipis.
Membrana elastika interna biasanya tidak ada, kecuali
pada diameter yang agak besar.
Tunika Media : Mengandung serabut-serabut otot polos.
Terdiri dari 2-5 lapis, mengandung sedikit serabut-
serabut retikuler.
Tunika Adventia : Mengandung Lapis Fibroelastis yang tipis.

Tidak ada membran elastika eksterna.
B. Arteri Kecil & Sedang (Type Muscular)
Tunika Intima : Lapisan endotel sangat tipis
Terdapat membran elastika interna.
Tunika Media : Lapisan otot polos tebal.
Mengandung serabut kolagen dan serabut elastin.
Tunika Adventitia : Mengandung serabut-serabut elastin pada arteri kecil
hanya berupa anyaman.
Pada arteri sedang, membentuk membran elastika
eksterna.
C. Arteri Besar (Type Elastis)
Tunika Intima : Sel endotel berbentuk polygonal.
Jaringan subendotel tebal, banyak mengandung
serabut elastin, otot
polos sedikit dan tidak mengandung membran
elastika interna
Tunika Media : Merupakan lapisan paling tebal, terdiri dari jaringan
elastin dan kolagen.
Membran elastin tebal dan berlubang-lubang
Mengadung sel fibroblast dan sedikit serabut-serabut
otot polos.
Tunika Adventitia : Lapisan paling tipis.
Tidak mengandung membran elastika eksterna.
Arah serabut kolagen membujur/Spiral.
D. Arteri Khusus
Menyimpang dari struktur umum karena adaptasi terhadap situasi dan
kondisi lokal.
Pada Intima : Mengandung otot polos dengan arah membujur, mis:
A. occipitalis, A.
uterine, A. Palmaris.
Pada Media : Mengandung 2 lapisan otot polos yang dalam
longitudinal,
Luar Sirkuler. Mis: A. Messentika Superior,
A. Lienalis, A. Renalis.
Interna & Media : Mengandung otot polos membujur. Mis: A. carotis
communis, A.
Axillaris, A. Iliaca Communis.
Pada Adventitia : Mengandung otot polos membujur, mis: a. lingualis, A.
renalis & A.
Lienalis.
Vena dibagi dalam 3 Kelompok:
A. Venula
Diameter 0,2 – 1 mm.
Tunika Intima : Endotel & basal membran (+).
Sub-endotel (-), membran elastika interna (-).
Tunika Media : Lapisan otot polos 1-3 lapis.
Serabut-serabut elastin (-) / hanya sedikit.

Tunika Adventitia : Tebal, terdiri dari serabut-serabut kolagen arah
membujur.
B. Vena kecil & Sedang
Diameter 1-9mm
Tunika Intima : Sel endotel polygonal sub-endotel tipis/tak ada
membran elastika
interna.
Tunika Media : Tipis Serabut-serabut otot polos merupakan berkas
pipih & sirkuler.
Dipisahkan anyaman serabut kolagen dan elastin.
Tunika Adventitia : Paling tebal terdiri dari fibroelastin,
Otot polos membujur, membran elastika eksterna
tidak ada.
C. Vena Besar
Tunika Intima : Jaringan sub-endotel agak tebal.
Berkas otot polos arah membujur, membran elastika
interna tipis
Tunika Media : Tipis Serabut otot polos sedikit/tidak ada
Tunika Adventitia : Paling tebal, berkas otot polos membujur
Membran elastika eksterna tidak ada.
Katub-katub vena
Dijumpai pada vena kecil & sedang di ekstremitas. Merupakan pelipatan tunika
intima. Ditengahnya terdapat anyaman serabut elastin.
3. Fisiologi
Vaskularisasi jantung
Jantung mendapat vaskularisasi dari arterie coronaria dextra dan sinistra, yang
berasal dari aorta ascendens tepat diatas valva aortae. Arteri coronaria dan
percabangan utama terdapat dipermukaan jantung, terrletak di dalam jaring ikat
subepicardial
Arteria coronaria dextra berasal dari sinus anterior aorta dan berjalan ke depan
di antara trunkus pulmonalis dan auricula dextra. Arteri ini berjalan turun hampir
ventrikel di dalam sulcus atrio-ventrikulare dextra. Cabang–cabangnya
1. Ramus coni arteriosis, mendarahi facies anterior conus pulmonalis
(infundibulum ventrikulare dexter) dan bagian atas dinding anterrior
ventrikulare dexter.
2. Ramus ventriculare anteriores, mendarahi fasies anterior ventrikulus
dexter. Ramus marginalis dexterr adalah cabang yang terbesar dan
berjalan sepanjang pinggir bawah fasies kostalis untuk mencapai
apex cordis.
3. Ramus ventrikulare posterrior mendarahi facies diaphragmatica
ventrikulus dexter.

4. Ramus Interventrikulare posterior(desendens), berjalan menuju apeks
pada sulkus interventrikulare posterior. Memberikan cabang –
cabang ke ventrikulus dexter dan sinister termasuk dinding
inferiornya. Memberikan percabangan untuk bagian posterior
septum ventrikulare tetapi tidak untuk baagian apeks yang
menerima pendarahan dari ramus inventrikulus anterior arterria
coronaria sinister. Sebuah cabang yang besar mendarahi nodus
atrioventrikularis.
5. Ramus atrialis, beberapa cabang mendarahi permukaan anterior dan
lateral atrium dexter. Atria nodus sinuatrialis mendarahi nodus dan
atrium dextrum dan sinistra.
Arterria coronaria sinistra, lebih besar dibanndingkan dengan arteria coronaria
dextera, mendarahi sebagian besar jantung, termasuk sebagian besar atrium kiri,
ventrikel kiri dan septum ventrikular. Arteri ini berasal dari posterior kiri sinus
aorta ascendens dan berjalan ke depan di antara trunkus pulmonalis dan aurikula
sinister. Kemudian pembuluh ini berjalan di sulcus atrioventrikularis dan
bercab.nag dua menjadi ramus interventreikular anterior dan ramus
circumflexus.
1. Ramus interventrikularis (descendens) anterior, berjalan ke bawah di
dalam sulcus interventrikularis anterior menuju apex kordis. Pada
kebanyakan orang pembuluh ini kemudian berjalan di sekitar apeks
cordis untuk masuk ke sulkus interventrikular posterior darn
beranastosis dengan cabang – cabang terminal arteria coronaria
dextra
2. Ramus circumflexus, pembuluh ini melingkari pinggir kiri jantung di
dalam sulkus atrioventrikular. Ramus marginalis merupakan cabang
yang terbesar mendarahi batas kiri ventrikule sinistra dan turun
sampai apeks kordis.
Pembuluh Balik Jantung.
Sebagian besar darah dari jantung kembali ke artrium kanan melalui sinus
coronaria, yang terletak pada bagian posterior sulkus atrioventrikular dan
merupakan lanjutan dari vena cardiaca magna. Pembulah ini bermuara ke atrium
kanan sebelah kiri vena kava inferior.. vena cardiaca parva dan vena cardica
media merupakan cabang sinus coronarius. Sisanya dialikan ke atrium kanan
melalui vena ventrikuli dextri anterior dan melalui vena – vena kecil yang
langsung bermuara ke ruang – ruang jantung.
LOII Memahami dan menjelaskan Penyakit Jantung Koroner (PJK).
1. Definisi
Penyakit jantung koroner adalah penyempitan atau penyumbatan
arterisclerosis pembuluh arteri koroner yang disebabkan oleh penumpukan dari
zat-zat lemak (kolesterol, trigliserid) yang makin lama makin banyak dan
menumpuk di bawah lapisan terdalam (endotellium) dari dinding pembuluh.
Dengan tersumbatnya arteri koroner, maka hal itu akan mengurangi atau
menghentikan aliran darah men-supply oksigen ke otot-otot jantung, sehingga
mengganggu kerja jantung sebagai pemompa darah. Dan bila sampai otot-otot
jantung kekurangan supply darah maka jantung akan melemah dan tidak dapat
menyediakan darah ke seluruh tubuh.

Kebutuhan oksigen miokardium dapat terpenuhi jika terjadi keseimbangan
antara suplai dan kebutuhan oksigen. Penurunan suplai oksigen miokard dapat
membahayakan fungsi miokardium. Penyakit jantung koroner disebabkan oleh
adanya ketidakseimbangan antara suplai dan kebutuhan oksigen miokardium.
Bila kebutuhan oksigen miokardium meningkat, maka suplai oksigen juga harus
meningkat. Peningkatan kebutuhan oksigen terjadi pada: takikardia, peningkatan
kontraktilitas miokard, hipertensi, hipertrofi, dan dilatasi ventrikel. Untuk
meningkatkan suplai oksigen dalam jumlah yang memadai aliran pembuluh
koroner harus ditingkatkan.
Empat faktor yang mempengaruhi kebutuhan oksigen jantung :
• Frekuensi denyut jantung
• Daya kontraksi
• Massa otot
• Tegangan dinding ventrikel
Ketidakseimbangan antara suplai dan kebutuhan oksigen dapat disebabkan :
• Penyempitan arteri koroner (aterosklerosis), dimana merupakan penyebab
tersering.
• Penurunan aliran darah (cardiac output).
• Peningkatan kebutuhan oksigen miokard
• Spasme arteri koroner.
2. Epidemiologi
Penyakit jantung koroner sangat banyak dilaporkan di negara maju. Insiden
pjk pada pria eropa tercatat WHO pada tahun 1967 sebanyak 2-14 per 1000
penduduk dan pjk paling banyak ditemukan di fonlandia. Di negar aberkembang
prevalensi pjk umumnya jarang. Di afrika selatan pada tahun 1970 yang
meninggal akibat pjk adalah 0.05 per 1000 penduduk kulit hitam dan 1,9 per
1000 penduduk kulit putih. Di ujung pandang menunjukkan rata-rata dirawat
karena pjk 0.3 per 1000 pasien.
WHO mencatat >117 juta orang meninggal akibat penyakit jantung koroner
tahun 2002. Di Indonesia PJK semakin sering ditemukan karena pesatnya
perubahan gaya hidup. Pada tahun 1991, angka kematian akibat PJK adalah 16 %.
kemudian di tahun 2001 angka tersebut melonjak menjadi 26,4 %. Angka
kematian akibat PJK diperkirakan mencapai 53,5 per 100.000 penduduk di negara
kita. Faktor risiko terhadap terjadinya penyakit jantung koroner yang paling
mencolok ditunjukan oleh kadar kolesterol tinggi (70,4%) disusul oleh
kegemukan (28,6%); kadar asam urat tinggi (27,7%) dan EKG tidak normal
(21,4%).Lansia umur 65 tahun ke atas ditengarai meningkatkan berbagai penyakit
degeneratif yang bersifat multi organ.
3. Etiologi
Penyakit jantung koroner pada mulanya disebabkan oleh penumpukan
lemak pada dinding dalam pembuluh darah jantung (pembuluh koroner) dan hali
ini lama kelamaan diikuti oleh berbagai proses seperti penimbunan jaringan ikat,
perkapuran, pembekuan darah yang kesemuanya akan mempersempit atau
menyumbat pembuluh darah tersebut. Hal ini akan mengakibatkan oto jantung
di daerah tersebut mengalami kekurangan aliran darah dan dapat menimbulkan
berbagai akibat yang cukup serius dari angina pectoris (nyeri dada) sampai infark
jantung yang dalam masyarakat sering dikenal dengan penyakit yang dapat
menyebabkan kematian mendadak

Faktor resiko terpenting penyakit jantung koroner adalah kadar
kolesterol total dan LDL tinggi, kadar kolesterol HDL rendah, hipertensi, diabetes
mellitus, kegemukan, riwayat keturunan penyakit jantung dalam keluarga,
kurang olahraga, stress, alkohol, narkoba, merokok.
Faktor Resiko PJK
Studi epidemiologi telah berhasil mengidentifikasi faktor-faktor resiko PJK, yaitu:
Merokok, berapapun jumlahnya
Kadar kolesterol total dan kolesterol LDL yang tinggi
Hipertensi
Kadar kolesterol HDL yang rendah
Diabetes Mellitus
Usia lanjut
Selain itu terdapat pula faktor-faktor lain yang berhubungan dengan
meningkatnya resiko PJK. Faktor predisposisi adalah faktor yang memperbesar
resiko PJK yang diakibatkan oleh faktor-faktor resiko di atas. Faktor-faktor ini
adalah:
Obesitas (IMT > 25 mg/m2)
Obesitas abdominal (lingkar pinggang > 94 cm untuk pria, dan > 80 cm
untuk wanita; waist hip ratio > 0,9 untuk pria, dan 0,8 untuk wanita)
Kebiasan kurang bergerak/aktivitas fisik kurang
Riwayat keluarga menderita PJK pada usia muda ( < 55 tahun untuk pria
dan < 65 tahun untuk wanita)
Etnik tertentu
Faktor psikososial
Faktor resiko kondisional berhubungan dengan peningkatan resiko PJK
walaupun efek penyebab secara independen masih belum terbukti secara
meyakinkan. Faktor ini adalah:
Kadar trigliserida serum yang tinggi
Kadar homosistein serum yang tinggi
Kadar lipoprotein a yang tinggi
Faktor protrombotik
Penanda inflamasi (peradangan)
4. Patofisiologi
Iskemia
Iskemia adalah suatu keadaan kekurangan oksigen yang bersifat sementara
dan reversibel. Penurunan suplai oksigen akan meningkatkan mekanisme
metabolisme anaerobik. Iskemia yang lama dapat menyebabkan kematian otot
atau nekrosis. Keadaan nekrosis yang berlanjut dapat menyebabkan kematian
otot jantung (infark miokard). Ventriekel kiri merupakan ruang jantung yang
paling rentan mengalami iskemia dan infark, hal ini disebabkan kebutuhan
oksigen ventrikel kiri lebih besar untuk berkontraksi. Metabolisme anaerobik
sangat tidak efektif selain energi yang dihasilkan tidak cukup besar juga
meningkatkan pembentukan asam laktat yang dapat menurunkan PH sel
(asidosis). Iskemia secara khas ditandai perubahan EKG: T inversi, dan depresi
segmen ST.
Gabungan efek hipoksia, menurunnya suplai energi, serta asidosis dapat
dengan cepat mengganggu fungsi ventrikel kiri. Kekuatan kontraksi pada daerah
yang terserang mengalami gangguan, serabut ototnya memendek, serta daya

kecepatannya menurun. Perubahan kontraksi ini dapat menyebakan penurunan
curah jantung. Iskemia dapat menyebabkan nyeri sebagai akibat penimbunan
asam laktat yang berlebihan. Angina pektoris merupakan nyeri dada yang
menyertai iskemia miokardium.
Angina pektoris dapat dibagi: angina pektoris stabil (stable angina), angina
pektoris tidak stabil (unstable angina), angina variant (angina prinzmetal).
Angina Pektoris Stabil
Nyeri dada yang tergolong angina stabil adalah nyeri yang timbul saat
melakukan aktifitas. Rasa nyeri tidak lebih dari 15 menit dan hilang dengan
istirahat.
Angina Pektoris Tidak Stabil (UAP)
Pada UAP nyeri dada timbul pada saat istirahat, nyeri berlangsung lebih dari
15 menit dan terjadi peningkatan rasa nyeri.
Angina Varian
Merupakan angina tidak stabil yang disebabkan oleh spasme arteri koroner.
Infark
Iskemia yang berlangsung lebih dari 30 menit dapat menyebabkan kerusakan
sel yang ireversibel dan kematian otot (nekrosis). Bagian miokardium yang
mengalami nekrosis atau infark akan berhenti berkontraksi secara permanen.
6. Manifestasi Klinis
Nyeri dada iskemik yang khas (seperti ditekan benda berat dan menjalar ke
leher, lengan kanan dan punggung) dapat disebabkan oleh angina pektoris stabil
(APS), angina pektoris tidak stabil (APTS) atau IMA (infark miokard akut). Keluhan
nyeri dada yang memerlukan perhatian secara serius memiliki karakteristik
sebagai berikut :
Nyeri dada yang baru dirasakan (< 1 bulan)
Nyeri di dada, lebih spesifiknya nyeri di dada bagian tengah yang
menjalar sampai ke lengan kiri atau leher, bahkan sampai ke punggung.
Nyeri dada seperti ini adalah nyeri khas dari penyakit jantung koroner.
Nyeri ini timbul hanya ketika melakukan aktifitas fisik dan akan
berkurang saat beristirahat.
Perubahan kualitas nyeri dada, seperti meningkatnya frekuensi atau
beratnya nyeri dada, atau nyeri dada yang dirasakan saat istirahat
Nyeri dada yang tidak hilang dengan istirahat atau dengan pemberian
nitrat sublingual
Bila dilakukan pemeriksaan fisik dapat ditemukan hipertensi, pembesaran
jantung dan kelainan bunyi jantung dan bising jantung.
Gradasi beratnya nyeri dada telah dibuat oleh Canadian Cardiovascular
Society sebagai berikut:
Kelas I
Aktivitas sehari – hari seperti jalan kaki, berkebun, naik tangga 1- 2 lantai
dan lain–lain tak menimbulkan nyeri dada. Nyeri dada baru timbul pada latihan
yang berat, berjalan cepat serta terburu – buru waktu kerjaatau berpergian
Kelas II

Aktivitas sehari-hari agak terbatas, misalnya angina pektoris timbul bila
melakukan lebih berat dari biasanya, seperti jalan kaki 2 blok, naik tangga lebih
dari 1 lantai atau terburu-buru, berjalan menanjak.
Kelas III
Aktivitas sehari-harinyata terbatas, angina timbul bila berjalan 1-2 blok, naik
tangga 1 lantai dengan kecepatan yang biasa.
Kelas IV
Angina Pektoris bisa timbul waktu istirahat sekalipun. Hampir semua
aktivitas dapat menimbulkan angina, termasuk mandi, menyapu dan berjalan.
Sebaliknya angina pektoris dapat timbul dalam keadaan istirahat, yang berarti
proses stenosis melebihi 60% baik oleh penyempitan yang kritis (90%) maupun
bertambah oleh karena faktor spasme arteri koroner sendiri di tempat yang
tadinya tidak menimbulkan gejala. Angina bentuk ini disebut sebagai angina
dekubitus, angina at rest atau dalam bentuk angina prinzmetal.
Kelas I.
Angina yang berat untuk pertama kali, atau mungkin bertambah, beratnya
nyeri dada.
Kelas II.
Angina pada waktu istirahat dan terjadinya subakut dalam 1 bulan, tapi tak
ada serangan angina dalam waktu 48 jam terakhir.
Kelas III.
Adanya serangan angina waktu istirahat dan terjadinya secara akut baik
sekali atau lebih, dalam waktu 48 jam terakhir.
7. Pemeriksaan & Diagnosis
Hal yang pertama kali dilakukan adalah memasang EKG untuk melihat
gambaran khas iskemia (jaringan kekurangan pasokan oksigen) ataupun infark
(kematian jaringan). Pemeriksaan EKG tidak hanya dilakukan bila pasien
mengeluh nyeri dada tetapi dapat digunakan untuk deteksi dini yang dapat
dikerjakan waktu istirahat, waktu aktivitas sehari-hari (Holter), ataupun waktu
stres (latihan/obat-obatan) yang ditambah dengan pemeriksaan radiologis,
pemeriksaan laboratorium terutama untuk menemukan faktor risiko.
Pemeriksaan darah seperti CK-MB (Creatine kinase–MB) dan troponin T
dilakukan untuk melihat adanya peningkatan kadar enzim jantung yang
menandakan telah terjadi IMA. Pemeriksaan lain yang dapat dilakukan adalah
ekokardiografi dan radio nuclid myocardial imaging (RNMI) waktu istirahat dan
stres fisis ataupun obat-obatan, sampai dengan arteriografi koroner dan
angiografi ventrikel kiri (AK & LVG).
Pada PJK pemeriksaan laboratorium tidak begitu penting dalam diagnosis
pjk. Walaupun demikian untuk menyingkirkan diagnosis infark jantung akut
sering dilakukan pemeriksaan enzim CPK, SGOT atau LDH. Enzim tersebut akan
meningkatkan kadarnya pada infark jantung akut sedangkan pada angina
kadarnya masih normal. Pemeriksaan lipid darah seperti kolesterol, LDL, HDL,
trigliserida dan pemeriksaan gula darah perlu dilakukan untuk mencari faktor
risiko seperti hiperlipidemia dan atau diabetes melitus. Kadar kolesterol di atas
180 mg/dl pada orang yang berusia 30 tahun atau kurang atau di atas 200 mg/dl

untuk mereka yang berusia lebih dari 30 tahun, dianggap berisiko khusus
mengidap penyakit arteri koroner
Diagnosis
a. Anamnesis
Diagnosis adanya suatu SKA harus ditegakkan secara cepat dan tepat dan
didasarkan pada tiga kriteria, yaitu gejala klinis nyeri dada spesifik, gambaran
EKG (elektrokardiogram) dan evaluasi biokimia dari enzim jantung. Nyeri dada
tipikal (angina) merupakan gejala kardinal pasien SKA. Nyeri dada atau rasa tidak
nyaman di dada merupakan keluhan dari sebagian besar pasien dengan SKA.
Seorang dokter harus mampu mengenal nyeri dada angina dan mampu
membedakan dengan nyeri dada lainnya karena gejala ini merupakan penanda
awal dalam pengelolaan pasien SKA. Sifat nyeri dada yang spesifik angina sebagai
berikut.
• Lokasi : substermal, retrostermal, dan prekordial
• Sifat nyeri : rasa sakit, seperti ditekan, rasa terbakar, ditindih benda berat,
seperti ditusuk, rasa diperas, dan dipelintir.
• Penjalaran ke : leher, lengan kiri, mandibula, gigi, punggung atau interskapula,
dan dapat juga ke lengan kanan.
• Gejala yang menyertai : mual, muntah, sulit bernafas, keringat dingin, dan
lemas.
Berat ringannya nyeri bervariasi. Sulit untuk membedakan Angina Pektoris Tidak
Stabil /NSTEMI dan STEMI berdasarkan gejala semata-mata.
Presentasi klinis klasik SKA tanpa elevasi segmen ST berupa:
angina saat istirahat lebih dari 20 menit (angina at rest)
angina yang dialami pertama kali dan timbul saat aktivitas yang
lebih ringan dari aktivitas sehari-hari (new onset angina)
peningkatan intensitas, frekuensi dan durasi angina (angina
kresendo)
angina pasca infark
Pada beberapa pasien dapat ditemukan tanda-tanda gagal ventrikel kiri akut.
Gejala yang tidak tipikal seperti rasa lelah yang tidak jelas, nafas pendek, rasa
tidak nyaman di epigastrium atau mual dan muntah dapat terjadi, terutama pada
wanita, penderita diabetes dan pasien lanjut usia. Kecurigaan harus lebih besar
pada pasien dengan faktor risiko kardiovaskular multipel dengan tujuan agar
tidak terjadi kesalahan diagnosis atau bahkan sampai tidak terdiagnosis/ under
estimate .
b. Pemeriksaan Fisik
Tujuan dari pemeriksaan fisik adalah untuk mengidentifikasi faktor pencetus
dan kondisi lain sebagai konsekuensi dari SKA. Keadaan disfungsi ventrikel kiri
(hipotensi, ronki dan gallop S3) menunjukkan prognosis yang buruk.
c. Elektrokardiografi
EKG memberi bantuan untuk diagnosis dan prognosis. Rekaman yang
dilakukan saat sedang nyeri dada sangat bermanfaat. Gambaran diagnosis dari
EKG adalah :
1. Depresi segmen ST > 0,05 mV (1/2 kotak kecil)
2. Inversi gelombang T, ditandai dengan > 0,2 mV (2 kotak kecil) inversi
gelombang T yang simetris di sandapan prekordial

Perubahan EKG lainnya termasuk bundle branch block (BBB) dan aritmia
jantung, terutama Sustained VT. Serial EKG harus dibuat jika ditemukan adanya
perubahan segmen ST. Namun EKG yang normal pun tidak menyingkirkan
diagnosis APTS/NSTEMI.
Pemeriksaaan EKG 12 sadapan pada pasien SKA dapat mengambarkan
kelainan yang terjadi dan ini dilakukan secara serial untuk evaluasi lebih lanjut,
dengan berbagai ciri dan kategori:
• Angina pektoris tidak stabil: depresi segmen ST dengan atau tanpa inversi
gelombang T, kadang-kadang elevasi segmen ST sewaktu nyeri, tidak dijumpai
gelombang Q.
• Infark miokard non-Q: depresi segmen ST, inversi gelombang T
d. Penanda Biokimia Jantung
Penanda biokimia seperti troponin I (TnI) dan troponin T (TnT) mempunyai
nilai prognostik yang lebih baik dari pada CK-MB. Troponin T juga didapatkan
selama jejas otot, pada penyakit otot (misal polimiositis), regenerasi otot, gagal
ginjal kronik. Hal ini dapat mengurangi spesifisitas troponin T terhadap jejas otot
jantung. Sehingga pada keadaan-keadadan tersebut, troponin T tidak lagi dapat
digunakan sebagai penanda biokimia.Troponin C, TnI dan TnT berkaitan dengan
kontraksi dari sel miokard. Susunan asam amino dari Troponin C sama antara sel
otot jantung dan rangka, sedangkan pada TnI dan TnT berbeda. Nilai prognostik
dari TnI atau TnT untuk memprediksi risiko kematian, infark miokard dan
kebutuhan revaskularisasi dalam 30 hari adalah sama. Kadar serum creatinine
kinase (CK) dengan fraksi MB merupakan indikator penting dari nekrosis miokard.
Keterbatasan utama dari kedua penanda tersebut adalah relatif rendahnya
spesifikasi dan sensitivitas saat awal (<6 jam) setelah onset serangan. Risiko yang
lebih buruk pada pasien tanpa segmen ST elevasi lebih besar pada pasien dengan
peningkatan nilai CKMB.
Meskipun mioglobin tidak spesifikasi untuk jantung, tapi memiliki sensitivitas
yang tinggi. Dapat terdeteksi secara dini 2 jam setelah onset nyeri. Tes negatif
dari mioglobin dalam 4-8 jam sangat berguna dalam menetukan adanya nekrosis
miokard. Meskipun demikian mioglobin tak dapat digunakan sebagai satu-
satunya penanda jantung untuk mengidentifikasi pasien dengan NSTEMI.
Peningkatan kadar CKMB sangat erat berkaitan dengan kematian pasien dengan
SKA tanpa elevasi segmen ST, dan naiknya risiko dimulai dengan meningkatnya
kadar CKMB diatas normal. Meskipun demikian nilai normal CKMB tidak
menyingkirkan adanya kerusakan ringan miokard dan adanya risiko terjadinya
perburukan penderita.
Troponin khusus jantung merupakan penanda biokimia primer untuk SKA.
Sudah diketahui bahwa kadar troponin negatif saat < 6 jam harus diulang saat 6-
12 jam setelah onset nyeri dada.
8. Penatalaksanaan
Terbagi atas 2 konsep ruang lingkup “
Terapi Farmakologis
Terapi Non Farmakologis
I. FARMAKOLOGIS
I.1 Anti Angina
I.2 Anti Trombotik & Trombolitik
1.1 Anti Angina

Angina terjadi disebabkan ketidakseimbangannya antara supply oksigen dengan
kebutuhan oksingen pada otot jantung (miokardium) dan ini sering terjadi pada
pasien yang mengalami artherosclerosis koroner.
Pada insufisiensi oksigen pada pembuluh darah koroner jantung akan
menimbulkan perubahan biokimiawi, elektrofisiologik, dan mekanik jantung.
Otot jantung akan mengalami iskemia menyebabkan pergeseran metabolisme
dari aerobik menjadi anaerobik, dan menghasilkan akumulasi asam laktat dan
penurunan pH intrasel serta menimbulkan nyeri angina yang khas dan sekaligus
terganggunya perubahan elektrofisiologis jantung apakah itu bisa berupa
takikardi atau fibrislasi dan sebagainya.
Ketidakseimbangan antara supply oksigen diperbaiki dengan cara
meningkatkan supply oksigen (meningkatkan aliran koroner) atau menurunkan
kerja jantung akan asupan oksigennya.
Terdapat bererapa macam jenis obat dalam penangulangan Angina :
Terdiri atas :
Nitrat Organik
Ca antagonis / Penghambat canal Ca / Calcium Blockers
Beta Blocker
- Dan Obat-obat jenis lainnya
Terapi yang diberikan pada umumnya yaitu nitrat, calcium channel blockers, dan
betablockers.
“Strategi dalam penanganan Angina. Jika aliran koronaria adekuat, Pasokan
O2akan seimbang terhadap kebutuhan O2 (garis hitam horizontal). Angina
dikarateristikkanolehberkurangnyasupply oksigen oleh koronaria versus
kebutuhan oxygen (garis tegas biru). Dalam kasus yang sama,ini bissa diperbaiki
dengan meningkatkan supplu oksigen (box kiri: revaskularisasi, nitrates dan
calcium channel blockers). atau, obat yang digunakan untukmengurangi
kebutuhan oksigen (box kanan: nitrates, beta blockers, and calcium channel
blockers) yag mengakibatkangambaran garis horisontal biru putus-putus”
1. NITRAT ORGANIK
Contoh obat :
Amyl nitrite (generic)
Inhalasi: 0.3 mL capsules
Isosorbide dinitrate (generic, Isordil)
Oral: 5, 10, 20, 30, 40 mg tablets; 5, 10 mg chewable tablets
Oral sustained-release (Isochron, Dilatrate SR): 40 mg tablets and capsules
Sublingual: 2.5, 5 mg sublingual tablets
Isosorbide mononitrate (Ismo, others)
Oral: 10, 20 mg tablets; extended-release 30, 60, 120 mg tablets
Nitroglycerin (glyceril trinitrat)
Sublingual or buccal: 0.3, 0.4, 0.6 mg tablets; 0.4 mg/metered dose aerosol
spray
Oral sustained-release (generic, Nitro-Time): 2.5, 6.5, 9 mg capsules
Parenteral (generic): 5 mg/mL for IV administration; 100, 200, 400 mcg/mL
in dextrose for IV infusion
Transdermal patches (generic, Nitrek, NitroDur, Transderm-Nitro): to

release at rates of 0.1, 0.2, 0.3, 0.4, 0.6, or 0.8 mg/h
Topical ointment (generic, Nitro-Bid): 20 mg/ mL ointment (1 inch, or 25
mm, of ointment contains about 15 mg nitroglycerin)
Klasifikasi dan Farmakokinetik
Nitroglycerin (merupakan bahan aktif dari bahan peledak dinamit) sangat penting
dalam penatalaksanaannya dan dengan ketersediaannya dalam berbagai macam
bentuk dan wujud akan memberikan jarak durasi keaktifan yang bervariasi dari
obat golongan nitrat ini yaitu 10–20 min (sublingual) dan 8–10 h (transdermal).
Dikarenakan penanggulagan dari serangan akut dan pencegahan dari serangan
akut tersebut, kedua-duanya merupakan aspek yang penting dalam terapi,
Farmakokinetik pada dosis yang berbeda dari obat ini menghasilkan perbedaan
yang signifikan.
Nitroglycerin (glyceryl trinitrate) secara cepat dimetabolismedi liver dan otot-
otot polos. Obat lainnya yaitu dinitrate (glyceryl dinitrate), yang dimana
mempunyai efek vasodilatasi yang signifikan, dan yang paling lamban adalah
mononitrate, yang dimana kurang aktif dari obat-obat sebelumnya. Dikarenakan
aktifitas enzim pada hati sangat tinggi, metabolisme lintas pertama pada
itroglycerin sangat tinggi sekitar 90 %. Oleh karena itu, untuk meningkatkan
kadar obat dalam darah secara cepat, serangan akut agina digunakan preparat
sublingual.
Obat nitrat lainnya mirip dengan nitrogliserin baik secara pharmakokinetik
maupun farmakodinamik. Isosorbit dinitrat yg merupakan obat jenis lainnya juga
sering digunakan, tersedia dalam bentuk oral dan sublingual. Isosorbide dinitrate
secara cepat dimetabolisme di liver dan otot polos menjadi bentuk aktif
isosorbide mononitrate. Isosorbide mononitrate juga tersedia secara terpisah
dengan pengguaan secara oral. Dan ada juga Amyl nitrite yang sangat mudah
menguap dan merupakan vasodilator aktif tercepat yang digunakan pada angina
secara inhalasi and rapid-acting vasodilator that was used for angina by the
inhalational route tetapi sekarang jarang diresepkan.
Mekanisme Kerja
“Mekanisme relaksasi otot polos yang diperankan oleh calcium channel blockers
dan nitrate. Kontraksi dihasilkan dari posporilasi oleh myosin rantai
ringan/myosin light chain(MLC) diperantarai olehmyosin light-chain kinase
(MLCK). MLCK diaktivasi oleh Ca2+, jadi calcium channel blockers menghambat
langsung proses ini. Relaksasi akan terjadi pada saat posporilasi rantai ringan
megalami deposporilasi, suatu proses yang difasilitasi oleh cyclic guanosine
monophosphate (cGMP). Nitratedan sumber dari nitric oxide (NO) lainnya
meningkatkan sintesis cGMP, dan terdapat senyawa phosphodiesterase (PDE)
inhibitors yang berfungsi megurangi metabolisme dari cGMP. (eNOS: endothelial
nitric oxide synthase; GTP: guanosine triphosphate.)”catatan : akibat sel endotel
mengalami kerusakan maka NO tidak bisa dihasilkan.
2. Penghambat Kanal kalsium / Calcium Channel-Blocking
Contoh obat :
Amlodipine (generic, Norvasc, Amvaz)
Oral: 2.5, 5, 10 mg tablets
Clevidipine (Cleviprex)
Parenteral: 0.5 mg/mL for IV infusion
Diltiazem (Cardizem, generic)

Oral: 30, 60, 90, 120 mg tablets
Oral sustained-release (Cardizem SR, Dilacor XL, others): 60, 90, 120, 180,
240, 300, 360, 420 mg capsules, tablets
Parenteral: 5 mg/mL for injection
Felodipine (generic, Plendil)
Oral extended-release: 2.5, 5, 10 mg tablets
Isradipine (DynaCirc)
Oral: 2.5, 5 mg capsules
Oral controlled-release: 5, 10 mg tablets
Nicardipine (Cardene, others)
Oral: 20, 30 mg capsules
Oral sustained-release (Cardene SR): 30, 45, 60 mg capsules)
Parenteral (Cardene I.V.): 2.5 mg/mL
Nifedipine (Adalat, Procardia, others)
Oral: 10, 20 mg capsules
Oral extended-release (Procardia XL, Adalat CC): 30, 60, 90 mg tablets
Nisoldipine (Sular)
Oral extended-release: 8.5, 17, 25.5, 34 mg tablets
Verapamil (generic, Calan, Isoptin)
Oral: 40, 80, 120 mg tablets
Oral sustained-release: 100, 120, 180, 240 mg tablets or capsules
Parenteral: 2.5 mg/mL for injection
Klasifikasi dan Farmakokinetik
Terdapat beberapa tipe dari calcium channel blocker seperti nifedipine;
diltiazem, verapamil dll. Walaupun calcium channel blockers Sangat berbeda
dalam segi strukturnya, Semuaya secara oral bersifat aktif dan rata-rata memiliki
paruh waktu sekitar 3-6 jam.
Mekanisme Kerja
Calcium channel blockers memblokirkanal kalsium tipe-L, Dengan mengurangi
influx kalsium selama potensial aksi sekaligus mengurangi konsetrasi kalsium
intracellular dan kontraktilitas otot jantung. Terdapat tipe kanal kalsium lainnya
yaitu tipe N, P,dan R misalnya pada saraf. Sel sekret menggunakan tipe-L tetapi
kurang sensitif terhadap Calsium bloker daripada otot jantung dan otot polos.
3. BETA BLOKER
Contoh obat :
Acebutolol (generic, Sectral)
Oral: 200, 400 mg capsules
Atenolol (generic, Tenormin)
Oral: 25, 50, 100 mg tablets
Parenteral: 0.5 mg/mL for IV injection
Betaxolol
Oral (Kerlone): 10, 20 mg tablets
Ophthalmic (generic, Betoptic): 0.25%, 0.5% drops
Bisoprolol (generic, Zebeta)
Oral: 5, 10 mg tablets
Carteolol
Oral (Cartrol): 2.5, 5 mg tablets

Ophthalmic (generic, Ocupress): 1% drops
Carvedilol (Coreg)
Oral: 3.125, 6.25, 12.5, 25 mg tablets; 10, 20, 40, 80 mg extended release
capsules
Esmolol (Brevibloc)
Parenteral: 10 mg/mL for IV injection; 250 mg/ mL for IV infusion
Labetalol (generic, Normodyne, Trandate)
Oral: 100, 200, 300 mg tablets
Parenteral: 5 mg/mL for injection
Levobunolol (Betagan Liquifilm, others)
Ophthalmic: 0.25, 0.5% drops
Metipranolol (Optipranolol)
Ophthalmic: 0.3% drops
Metoprolol (generic, Lopressor, Toprol)
Oral: 50, 100 mg tablets
Oral sustained-release: 25, 50, 100, 200 mg tablets
Parenteral: 1 mg/mL for injection
Nadolol (generic, Corgard)
Oral: 20, 40, 80, 120, 160 mg tablets
Nebivolol (Bystolic)
Oral: 2.5, 5, 10 mg tablets
Penbutolol (Levatol)
Oral: 20 mg tablets
Pindolol (generic, Visken)
Oral: 5, 10 mg tablets
Propranolol (generic, Inderal)
Oral: 10, 20, 40, 60, 80, 90 mg tablets; 4, 8, 80 mg/mL solutions
Oral sustained-release: 60, 80, 120, 160 mg capsules
Parenteral: 1 mg/mL for injection
Sotalol (generic, Betapace)
Oral: 80, 120, 160, 240 mg tablets
Timolol
Oral (generic, Blocadren): 5, 10, 20 mg tablets
Ophthalmic (generic, Timoptic): 0.25, 0.5% drops, gel
Alpha- and beta-adrenoceptor–blocker dibagi oleh beberapa subgrup
berdasarkan selektifitas reseptor yang dituju. Semua obat ini bersifat antagonis
farmakologik.
Mekanisme Kerja
Pada Beta Bloker dapat menurunkan kebutuhan oksigen otot jantung dengan
cara menghambat saraf simpatis untuk menurunkan frekensi denyut jantung,
tekanan darah, dan kontraktilitas.
1.2 Anti Trombotik & Trombolitik
Contoh-contoh Preparat yang tersedia :
Abciximab (ReoPro)
Parenteral: 2 mg/mL for IV injection
Alteplase recombinant [t-PA] (Activase*)

Parenteral: 50, 100 mg lyophilized powder to reconstitute for IV injection; 2
mg for catheter clots
Aminocaproic acid (generic, Amicar)
Oral: 500 mg tablets; 250 mg/mL syrup
Parenteral: 250 mg/mL for IV injection
Anisindione (Miradon)
Oral: 50 mg tablets
Antihemophilic factor [factor VIII, AHF] (Alphanate, Bioclate,* Helixate,*
Hemofil M, Koate-HP, Kogenate,* Monoclate, Recombinate,* others)
Parenteral: in vials
Anti-inhibitor coagulant complex (Autoplex T, Feiba VH Immuno)
Parenteral: in vials
Antithrombin III (Thrombate III)
Parenteral: 500, 1000 IU powder to reconstitute for IV injection
Argatroban
Parenteral: 100 mg/mL in 2.5 mL vials
Bivalirudin (Angiomax)
Parenteral: 250 mg per vial
Cilostazol (generic, Pletal)
Oral: 50, 100 mg tablets
Clopidogrel (generic, Plavix)
Oral: 75 mg tablets
Coagulation factor VIIa recombinant (Novo-Seven*)
Parenteral: 1.2, 4.8 mg powder/vial for IV injection
Dalteparin (Fragmin)
Parenteral: 2500, 5000, 10000, 15000, 18000 anti-factor Xa units/0.2 mL for
SC injection only
Danaparoid (Orgaran)
Parenteral: 750 anti-Xa units/vial
Desirudin (Iprivask)
Parenteral: 15 mg for injection
Dipyridamole (generic, Persantine)
Oral: 25, 50, 75 mg tablets
Oral combination product (Aggrenox): 200 mg extended-release
dipyridamole plus 25 mg extended-release dipyridamole plus 25 mg aspirin
Enoxaparin (low-molecular-weight heparin, Lovenox)
Parenteral: pre-filled, multiple-dose syringes for SC injection only
Eptifibatide (Integrilin)
Parenteral: 0.75, 2 mg/mL for IV infusion
Factor VIIa: see Coagulation factor VIIa recombinant
Factor VIII: see Antihemophilic factor
Factor IX complex, human (AlphaNine SD, Bebulin VH, BeneFix*, Konyne 80,
Mononine, Profilnine SD, Proplex T, Proplex SX-T)
Parenteral: in vials
Fondaparinux (Arixtra)
Parenteral: 2.5, 5, 7.5, 10 mg in single-dose pre-filled syringes

Heparin sodium (generic, Liquaemin)
Parenteral: 1000, 2000, 2500, 5000, 10,000, 20,000, 40,000 units/mL for
injection
Lepirudin (Refludan*)
Parenteral: 50 mg powder for IV injection
Phytonadione [K1 ] (generic, Mephyton, Aqua-Mephyton)
Oral: 5 mg tablets
Parenteral: 2, 10 mg/mL aqueous colloidal solution or suspension for
injection
Protamine (generic)
Parenteral: 10 mg/mL for injection
Reteplase (Retavase*)
Parenteral: 10.4 IU powder for injection
Streptokinase (Streptase)
Parenteral: 250,000, 750,000, 1,500,000 IU per vial powders to reconstitute
for injection
Tenecteplase (TNKase*)
Parenteral: 50 mg powder for injection
Ticlopidine (Ticlid)
Oral: 250 mg tablets
Tinzaparin (Innohep)
Parenteral: 20,000 anti-Xa units/mL for subcutaneous injection only
Tirofiban (Aggrastat)
Parenteral: 50, 250 mcg/mL for IV infusion
Tranexamic acid (Cyklokapron)
Oral: 500 mg tablets
Parenteral: 100 mg/mL for IV infusion
Urokinase (Abbokinase)
Parenteral: 250,000 IU per vial for systemic use
Warfarin (generic, Coumadin)
Oral: 1, 2, 2.5, 3, 4, 5, 6, 7.5, 10 mg tablets
Mekanisme terbentuknya pembekuan (trombus)
“Pembentukan Trombus pada lokasi kerusakan dinding vaskuler (EC, endothelial
cell) dan peranan dari platelets and dan faktor pembekuan. Reseptor mpada
membran platelet terdiri dari glycoprotein (GP) Ia receptor, berikatan dengan
collagen (C); GP Ib receptor, berikatan dengan von Willebrand factor (vWF); dan
GP IIb/IIIa, yang dimana berikatan dengan fibrinogen and macromolecule
lainnya. Antiplatelet prostacyclin (PGI2 ) dilepaskan dari endotelium sebagai
penghambat agregasi. Substansi Aggregasi trombosit dilepaskan melalui proses
yang terdiri dari adenosine diphosphate (ADP), thromboxane A2 (TXA2), and
serotonin (5-HT). Dan aktivasi faktor intrinsik dan ekstrinsik.” Disinilah obat-obat
antitrombotik mengambil peranan untuk menghambat salah satu dari proses
proses pembekuan tersebut diatas.
Obat antitrombus (= antitrombotik) berperan sangat penting. Obat antitrombotik
terdiri dari atas golongan obat trombolitik (misalnya streptokinase, urokinase),
golongan antikoagulan (heparin LMWH, kumarin, warfarin), antitrombin direct

(hirudin, bivalirudin), dan golongan agregasi trombosit (antiplatelet) misalnya
aspirin, tiklopidin, klopidogrel, dan penghambat GPIIb/IIIa. Rata-rata ESO
mengalami pendarahan.
1. Antikoagulan
Secara ringkas obat antikoagulan dibedakan menjadi 2 dalam pemberiannya
yaitu secara oral dan parenteral. Antikoagulan parenteral yang dianggap standar
adalah heparin (HMWH, unfractinated heparin) yang dapat diberikan secara
intravena atau subkutan. Dan dalam 5 tahun terakhir telah dipasarkan heparin
jenis baru yaitu LMWH (low molecular weight heparin) yang lebih stabil, dan
pemberian melalui subkutan, tetapi lebih mahal.
2. Antikoagulan Oral
Warfarin merupakan obat jenis antikoagulan oral yang banyak dipakai di
Amerika. Obat ini bekerja menggangu konversi siklik vitamin K sehingga akan
menginaktivasi prokoagulan yang tergantung dengan keberadaan vitamin K
(factor II,VII, IX, dan X).
3. Antitrombin Direct
Obat pada golongan ini yang banyak diteliti adalah bivalirudin selain hirudin yang
telah ada sebelumnya. Juga berfungsi sebagai pengkhambat faktor pembekuan
dan trombin. Pemberian antitrombin direct ini dilakukan bila terjadi
trombositopenia akibat penggunaan heparin.
4. Antiplatelet
Dalam prose trombogenesis ada tiga mekanisme yang berkaitan dengan agregasi
trombosit yaitu pertama aktivasi trombosit menyebabkan dinding menjadi siap,
kedua adalah produksi dan sekresi ADP dan Serotonin, dan ketiga adalah
terbentuknya tromboxan A2. Antiplatelet saat ini ditujukan untuk mempengaruhi
mekanisme tersebut agar trombosit tidak beragregasi satu sama lain
Obat antiplatelet yang telah dipasarkan dan dipertimbangkan untuk
direkomendasikan adalah aspirin sebagai obat standar kemudian tiklopidin,
klopidogrel, dipiridamol, sulfinpirazon, dan terbaru adalah golongan GPIIb/IIIa
(absiksimab, terofiban, eptifibatid, integrilin) yag merupakan reseptor untuk
fibriogen yang terdapat pada permukaan trombosit yang menyebabkan
melekatnya trombosit pada permukaan asing dan antar trombosit, sehingga
terjadinya agregasi trombosit. Aspirin menghambat pembentukan tromboxan
A2(TXA2) didalam trombosit dengan menghambat enzim siklooksigenase dalam
pembentukan tromboxan A2. Tiklopidin dan klopidogrel menghambat reseptor
ADP. Penghambat GPIIa/IIIb menahan reseptor fibrinogen.
5. Trombolitik
Trombolitik bekerja dengan mengubah proenzim plasminogen menjadi enzim
plasmin aktif. Plasmin dapat melisiskan bekuan fibrin dan juga dapat bertinfak
sebagai penghambat agregasi trombosit. Dengan kata lain trombolitik
melarutkan trombus yang sudah terbentuk. Indikasi : ifark miokard akut,
trombosis vena, tromboemboli arteri. Contoh obat : Streptokinase, Urokinase,
Tissue Plasminogen Activator (t-PA)(altepase).
II. TERAPI NON FARMAKOLOGIS
Tindakan Bedah
Tindakan revaskularisasi (memperdarahi kembali). Revaskularisasi dapat
ditempuh dengan dua cara, yaitu dengan teknik angioplasti (Percutaneous
Transluminal Coronary Angioplasty/PTCA ) atau bedah pintas koroner (bypass).

Pemeriksaan ini dilakukan dengan memasukkan kateter semacam slang
seukuran ujung lidi. Slang ini dimasukkan langsung ke pembuluh nadi (arteri).
Bisa melalui pangkal paha, lipatan lengan atau melalui pembuluh darah di lengan
bawah. Kateter didorong dengan tuntunan alat rontgen langsung ke muara
pembuluh koroner. Setelah tepat di lubangnya, kemudian disuntikkan cairan
kontras sehingga mengisi pembuluh koroner yang dimaksud. Setelah itu dapat
dilihat adanya penyempitan atau mungkin tidak ada penyumbatan. Penyempitan
atau penyumbatan ini dapat saja mengenai beberapa tempat pada satu
pembuluh koroner. Bisa juga sekaligus mengenai beberapa pembuluh koroner.
Atas dasar hasil kateterisasi jantung ini akan dapat ditentukan penanganan lebih
lanjut. Apakah pasien cukup hanya dengan obat saja, disamping mencegah atau
mengendalikan faktor risiko. Atau mungkin memerlukan intervensi yang dikenal
dengan balon. Banyak juga yang menyebut dengan istilah ditiup atau balonisasi.
Saat ini disamping di balon dapat pula dipasang stent, semacam penyangga
seperti cincin atau gorong-gorong yang berguna untuk mencegah kembalinya
penyempitan. Bila tidak mungkin dengan obat-obatan, di balon dengan atau
tanpa stent, upaya lain adalah dengan melakukan bedah pintas koroner.
Bedah/operasi pintas koroner dalam istilah asingnya disebut sebagai
Coronary Artery Bypass Graft (CABG), dilakukan dengan membuat saluran baru
melewati bagian arteri koroner yang mengalami penyempitan atau
penyumbatan. Ini dimaksudkan agar kekurangan pasokan darah termasuk
oksigen ke bagian ujung (distal) dari penyempitan dapat diatasi. Bagian yang
menyempit tetap seperti semula. Ya, andaikan suatu saat kemudian terjadi
penyumbatan total pada bagian yang menyempit, maka pasokan darah untuk
otot jantung tadi tetap terjamin.
Saluran baru yang dipasang dapat diambil dari pembuluh darah balik di
tungkai bawah. Biasanya dari vena saphena, dapat juga dari pembuluh nadi
(arteri) ditangan yaitu dari arteri radialis, arteri brachialis atau dari pembuluh
darah yang memperdarahi susu yang disebut arteria mammaria.
Selain itu, aspek yang perlu ditekankan dalam penatalaksanaan non farmakologis
ini adalah degan cara mengubah gaya hidup ke arah yang baik , berhenti
kebiasaan merokok, pengaturan diet akan konsumsi makanan bergizi dan
mengindari makanan yang dapat memperburuk faktor resiko dan rutinitas
olahraga.
9. Pencegahan
Bahwa pencegahan penyakit kardiovaskular terbagi menjadi dua yaitu
pencegahan primer dan sekunder. Pencegahan primer merupakan pencegahan
dini pada individu yang memiliki faktor risiko penyakit kardiovaskular atau belum
mengalami kejadian kardiovaskular, sedangkan pencegahan sekunder
merupakan pencegahan yang dilakukan pada individu yang telah mengalami
kejadian kardiovaskular.
Aspirin telah ditemukan sejak 200 tahun yang lalu dan digunakan sebagai
antipiretik (obat penurun panas) dan analgesik (menghilangkan nyeri). Kemudian
pada tahun 1973 diketahui bahwa kandungan dalam aspirin yaitu Acetyl Salicylic
Acid (ASA) bisa mengurangi risiko penyakit jantung dan stroke.
Acetyl Salicylic Acid (ASA) dapat berperan sebagai pencegahan primer dan
sekunder penyakit jantung dan pembuluh darah. Namun, ASA juga dapat

dikonsumsi oleh orang muda yang memiliki minimal 1 faktor risiko sebagai
pencegahan.
ASA bekerja terhadap butir trombosit (platelet) sehingga trombosit tidak
gampang menggumpal dan bekerja pada lapisan dalam pembuluh darah
(endotel) menghasilkan vasodilator agent yang menyebabkan pembuluh darah
melebar.
Pemakaian ASA dosis rendah terbukti dapat menurunkan risiko stroke
iskemik sebesar 24%. Juga menurunkan risiko stroke non-fatal, infark miokard
(kerusakan otot jantung) non-fatal, atau kematian akibat penyakit kardiovaskular
pada wanita usia 65 tahun ke atas sebesar 26%.
Hal ini merupakan temuan yang diperoleh Women?s Health Study, suatu
studi terlama dan terbesar yang pernah dilakukan dengan ASA dosis rendah
terhadap 40.000 wanita usia 65 tahun ke atas yang tidak memiliki riwayat
penyakit jantung koroner atau serebrovaskular (gangguan pembuluh darah otak).
Hanya saja di Indonesia, ASA termasuk obat ethical atau memerlukan resep
dokter, sehingga penggunaannya harus berdasarkan instruksi dokter. Tidak
seperti di luar negeri seperti di Amerika dimana ASA merupakan obat yang dijual
bebas karena di sana terjadi wabah kegemukan dan jumlah kejadian penyakit
jantung dan pembuluh darah sangat tinggi.
Kelemahan ASA adalah menyebabkan iritasi lambung, sehingga sebaiknya
memilih sediaan ASA dengan salut enterik. Salut enterik ini menyebabkan tablet
akan larut di usus halus dan bukan terurai dalam lambung sehingga tidak
merangsang asam lambung secara berlebihan. Dr. Rosalina menambahkan
bahwa ASA dikontraindikasikan bagi pasien yang memiliki tukak (luka) usus dan
lambung.
Merubah gaya hidup
Tidak hanya mengkonsumsi ASA, penyakit jantung dan stroke dapat dicegah
dengan merubah gaya hidup. Berikut ini beberapa tips untuk mencegah
datangnya penyakit stroke dan penyakit jantung, yaitu:
1. Berhenti merokok sedini mungkin
Nikotin, karbon monoksida (CO) dan zat lainnya yang terkandung dalam rokok
berpotensi menimbulkan kerusakan dinding pembuluh darah. Hal ini akan
mempermudah kolesterol untuk melekat pada didndidng pembuluh darah yang
mengalami kerusakan sehinga membentuk plak. Risiko terkena serangan jantung
akan meningkat 50% jika menghisap 4 batang setiap hari.
2. Berolahraga secara teratur
Ketika melakukan aktivitas fisik, jantung akan berdenyut lebih cepat untuk
meningkatkan jumlah darah yang kaya akan oksigen ke seluruh tubuh sehingga
meningkatkan kadar HDL/kolesterol baik dan menurunkan LDL/kolesterol jahat.
Selain itu berolahraga juga membantu mengurangi berat badan.
3. Perbaikan diet
Membatasi konsumsi daging, ikan atau unggas maksimal 150 gram per hari.
Tingkatkan asupan makana tinggi serat, antara lain roti/sereal tinggi serat,
sayuran serta buah-buahan.
4. Hindari stres yang berlebihan

Stres bisa menyebabkan peningkatan kadar hormon epinefrin yang
mengakibatkan naiknya tekanan darah dan denyut jantung sehingga
mempermudah kerusakan pada dinding pembuluh darah.
5. Hindari pola hidup tidak sehat
Pola hidup yang tidak sehat dapat memicu timbulnya penyakit diabetes, darah
tinggi dan kolesterol tinggi serta obesitas, faktor-faktor ini merupakan penyebab
terjadinya penyakit jantung.
10. Prognosis
Setelah diagnosis gagal jantung, ada banyak hal yang pasien dapat
dan harus lakukan untuk memperlambat perkembangan penyakit. Namun
masih ada obatnya.
Data dari National Heart, Lung dan Darah Institute (NHLBI)
menunjukkan bahwa secara keseluruhan, hanya sekitar 20 persen dari
wanita yang terdiagnosis gagal jantung bertahan hidup lebih lama dari 8
sampai 12 tahun, dan laki-laki tarif lebih buruk. Delapan puluh persen pria
dan 70 persen perempuan di bawah 65 dengan gagal jantung meninggal
dalam waktu 8 tahun. pasien jantung Satu dari lima kegagalan meninggal
dalam waktu satu tahun diagnosis.
Gagal jantung pasien juga mati mendadak serangan jantung pada 6-9
kali lipat dari populasi umum. Namun, prospek untuk pasien individu
tergantung pada kesehatan secara keseluruhan pasien, usia, tingkat
keparahan dari penyakit, dan faktor risiko lainnya.