Henoch Purpura
-
Upload
kamalabdurrosidrosid -
Category
Documents
-
view
18 -
download
7
description
Transcript of Henoch Purpura
PENDAHULUANHenoch-Schnlein purpura adalah suatu kelainan inflamasi yang penyebabnya tidak dikenal yang ditandai oleh kompleks imun IgA-dominant pada venule kecil, kapiler dan arteriol. Hal itu menimbulkan suatu diffuse vasculitis yang merupakan sekunder dari hypersensitivas. Kelainan ini menimbulkan berbagai leukocytoclastic angiitis yang diaktifkan oleh pemecahan kompleks imunl dan dapat terjadi sebagai respon terhadap agen infeksi seperti Streptococci, group A, Mycoplasma, Epstein-Barr virus dan virus Varicella. Parvovirus B19 dan Campylobacter enteritis dihubungkan pula dengan Henoch-Schnlein purpura. Sebuah kasus telah dilaporkan mengikuti vaksinasi untuk penyakit tipus, campak, kolera dan yellow fever.Selain itu, ekspose penyebab alergi dalam makanan atau obat, ekspose dingin, dan gigitan serangga telah dihubungkan dengan perkembangan Henoch-Schnlein Purpura. Walaupun demikian, etiologi tepat kelainan tersebut tidak diketahui. Hali itu dipikirkan merupakan suatu vasculitis akibat IgA, dengan lesi pada ginjal yang histopathologically tak dapat dibedakan dari IgA nephropathy (Penyakit Berger's). Kedua-duanya dapat berkembang menjadi insufisiensi ginjal.
HENOCH-SCHNLEIN PURPURA
1. DEFINISIAdalah sindrom klinis yang disebabkan oleh vaskulitis pembuluh darah kecil sistemik yang ditandai dengan lesi spesifik berupa purpura nontrombositopenik, artritis atau atralgia, nyeri abdomen atau perdarahan gastrointestinalis, dan kadang kadang nefritis atau hematuria[1].
2. EPIDEMIOLOGIRata-rata 14 kasus per 100.000 anak usia sekolah; prevalensi tertinggi pada usia 2-11 tahun (75%); 27% kasus ditemukan pada dewasa, jarang ditemukan pada bayi. Lebih banyak pada anak laki-laki daripada anak perempuan (rasio 2 :1). [2]
3. ETIOLOGI
Henoch-Schnlein purpura adalah suatu kelainan inflamasi yang penyebabnya tidak dikenal yang ditandai oleh kompleks imun IgA-dominant pada venule kecil, kapiler dan arteriol. Hal itu menimbulkan suatu diffuse vasculitis yang merupakan sekunder dari hypersensitivas. Kelainan ini menimbulkan berbagai leukocytoclastic angiitis yang diaktifkan oleh pemecahan kompleks imunl dan dapat terjadi sebagai respon terhadap agen infeksi seperti Streptococci, group A, Mycoplasma, Epstein-Barr virus dan virus Varicella. Parvovirus B19 dan Campylobacter enteritis dihubungkan pula dengan Henoch-Schnlein purpura. Sebuah kasus telah dilaporkan mengikuti vaksinasi untuk penyakit tipus, campak, kolera dan yellow fever.Selain itu, ekspose penyebab alergi dalam makanan atau obat, ekspose dingin, dan gigitan serangga telah dihubungkan dengan perkembangan Henoch-Schnlein Purpura. Walaupun demikian, etiologi tepat kelainan tersebut tidak diketahui. Hali itu dipikirkan merupakan suatu vasculitis akibat IgA, dengan lesi pada ginjal yang histopathologically tak dapat dibedakan dari IgA nephropathy (Penyakit Berger's). Kedua-duanya dapat berkembang menjadi insufisiensi ginjal (perhimpunan dokter spesialis).Berbagai kondisi yang dapat menyebabkan HSP antara lain:[3] Infeksi :- Mononukleosis- Infeksi parvovirus B19- Infeksi Streptokokus grup A- Infeksi Yersinia- Sirosis karena Hepatitis-C- Hepatitis - Infeksi Mikoplasma- Infeksi Shigella- Virus Epstein-Barr- Infeksi Salmonella- Infeksi viral Varizella-zoster- Enteritis Campylobacter Vaksin :- Tifoid- Kolera- Campak- Demam kuning Alergen- Obat (ampisillin, eritromisin, penisilin, kuinidin, kuinin)- Makanan- Gigitan serangga- Paparan terhadap dingin Penyakit idiopatik : Glomerulocystic kidney disease
4. PATOFISIOLOGI
Patogenesis HSP belum diketahui secara pasti, namun secara umum diakui sebagai akibat deposisi imun kompleks akibat polimer IgA1 pada kulit, saluran gastrointestinal, dan kapiler glomerulus. Keadaan patognomonik pada nefritis Henoch-Schonlein adalah deposisi IgA dan C3 yang ditemukan pada mesangial glomerulus. Penemuan patogenesis tersebut membedakan nefritis Henoch-Schonlein dengan nefropati IgA. Pada pasien sehat, IgA banyak ditemukan pada sekret mukosa namun dalam konsentrasi yang relatif rendah. Imunoglobulin A memiliki dua isotipe, yaitu IgA1 dan IgA2. Imunoglobulin A1 memiliki hinge region yang terdiri dari lima oligosakarida yang mengandung serine-linked N-acetylgalactosamine (Ga1NAc) dan galaktosa yang nantinya akan tersialasi). Sekitar 60% IgA dalam sekret adalah IgA2 yang umumnya berupa polimer sedangkan IgA serum umumnya berupa IgA1 yang 90% berupa monomer. Pada nefritis Henoch-Schonlein ditemukan Deposisi kompleks imun dengan predominasi IgA1 namun tidak ditemukan IgA2. [4]Deposisi kompleks imun IgA terjadi berdasarkan peningkatan sintesis IgA atau penurunan klirens IgA. Peningkatan sintesis IgA oleh sistem imun mukosa sebagai respon terhadap paparan antigen pada mukosa dipikirkan merupakan mekanisme yang terjadi pada HSP. Hiperaktivitas sel B dan sel T terhadap antigen spesifik dilaporkan berperan dalam terjadinya HSP dan nefropati IgA. Antigen tersebut antara lain berupaantigen bakteri, protein dalam makanan seperti gliadin, dan komponen matriks ekstraselular seperti kolagen dan fibronektin.[4]Mediator inflamasi seperti interleukin-1 (IL-1), IL-6, platelet-derived growth factor, tumor necrosis factor, free radicals, prostanoid, leukotriens, membrane attack complex (C5b-9), dan circulating immunostimulatory protein (90K) menyebabkan terjadi kerusakan pada glomerulus lebih lanjut. Deposit C3 dan properdin tanpa ada C1q dan C4 merupakan keadaan yang khas dan menandakan jalur alternatif komplemen teraktivasi. [4]
5. MANIFESTASI KLINIS
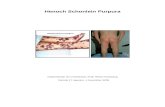
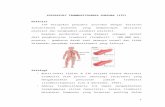
Pada 1/2 - 2/3 kasus pada anak ditandai dengan infeksi saluran napas atas yang muncul 1-3 minggu sebelumnya berupa demam ringan dan nyeri kepala. Artralgia dan artritis ditemukan pada 68-75% kasus dan 25% nya merupakan keluhan penderita saat datang berobat. Timbul mendahului kelainan kulit (1-2 hari); terutama mengenai lutut dan pergelangan kaki, dapat pula mengenai pergelangan tangan, siku, dan persendian jari tangan. Sendi-sendi bengkak dan nyeri, bersifat sementara dan idak menimbulkan deformitas yang menetap. [2,5]Kelainan kulit ditemukan pada 95-100% kasus, 50%nya merupakan keluhan penderita saat datang berobat; berupa macular rash simetris terutama di kulit yang sering terkena tekanan yaitu bagian belakang kaki, bokong, dan lengan sisi ulna. Dalam 24 jam makula berubah menjadi lesi purpura, mula-mula berwarna merah, lambat laun berubah menjadi ungu, kemudian coklat kekuning-kuningan lalu menghilang; dapat timbul kembali kelainan kulit baru. Kelainan kulit dapat pula ditemukan di wajah dan tubuh, dapat berupa lesi petekie dan ekimotik, dapat disertai rasa gatal (pruritic rash). [2,5]Keluhan perut ditemukan pada 35-85% kasus; biasanya timbul sesudah kelainan kulit (1-4 minggu sesudah onset). Nyeri perut dapat berupa kolik abdomen di periumbilikal, disertai mual dan muntah (85%). Pada 2-3% kasus dapat ditemukan intususepsi ileoilial atau ileokolonal. Diare berdarah dapat menyertai pruritic rash. Pada 20-50% kasus ditemukan angioedema wajah (kelopak mata, bibir) dan ekstremitas (punggung tangan dan kaki). [2,5]Kelainan ginjal ditemukan pada 50% kasus anak yang lebih besar dan 25 % ditemukan pada anak usia < 2 tahun; < 1 % berkembang menjadi gagal ginjal. Biasanya terjadi setelah 3 bulan onset penyakit atau 1 bulan setelah onset ruam kulit. Adanya kelainana kulit yang persisten sampai 2-3 bulan biasanya berhubungan dengan nefropati atau penyakit ginjal berat. Mungkin ditemukan hematuri dengan proteinuri derajat ringan sampai berat; dapat terjadi sindrom nefrotik. Risiko nefritis meningkat pada usia onset di atas 7 tahun, lesi purpura menetap, keluhan abdomen yang berat dan penurunan faktor XIII. Jarang terjadi oliguri dan hipertensi. Kelainan skrotum menyerupai testicular torsion; edema skrotum dapat terjadi pada awal penyakit (2-35%). Kelainan susunan saraf pusat dan paru-paru jarang terjadi. [2,5]
6. DIAGNOSIS
Diagnosis lebih banyak ditegakkan berdasarkan gejala klinis yang spesifik daripada dengan bantuan pemeriksaan penunjang. Gejala yang dapat mengarahkan kepada diagnosis HSP yaitu ruam purpurik pada kulit terutama di bokong dan ekstremitas bagian bawah dengan satu atau lebih gejala berikut: nyeri abdomen atau perdarahan gastrointestinalis, artralgia atau artritis, dan hematuria atau nefritis.[1]KriteriaDefinisi
Purpura non trombositopenia (palpable purpura)Lesi kulit hemoragik yang dapat diraba, terdapat elevasi kulit, tidak berhubungan dengan trombositopenia
Usia onset 20 tahunOnset gejala pertama 20 tahun
Gejala abdominal / gangguan saluran cerna (Bowel angina)Nyeri abdominal difus, memberat setelah makan atau diagnosis iskemia usus, biasanya termasuk BAB berdarah
Granulosit dinding pada biopsyPerubahan histologi menunjukkan granulosit pada dinding arteriol atau venula
Diferensial diagnosis dari HSP berdasarkan gejala yang dapat timbul antara lain akut abdomen, meningitis akibat meningokokus, SLE, endokarditis bakterial, ITP, demam reumatik, Rocky mountain spotted fever, reaksi alergi obat obatan, nefropati IgA, artritis reumatoid.[3]
7. PEMERIKSAAN PENUNJANG
Diagnosis Purpura Henoch-Schonlein berdasarkan gejala klinis, tidak ada pemeriksaan laboratorium yang spesifik. Pemeriksaan darah tepi lengkap dapat menunjukkan leukositosis dengan eosinofilia dan pergeseran hitung jenis ke kiri; jumlah trombosit normal atau meningkat, hal ini yang membedakan HSP dengan ITP (Idiopathic Thrombocytopenic Purpura). Laju endap darah dapat meningkat.[2]Kadar ureum dan kreatinin dapat meningkat, menunjukkan kelainan fungsi ginjal atau dehidrasi. Pada 10-20% penderita ditemukan hematuri atau proteinuri. Ditemukan darah pada feses. [2]Dapat dilakukan pemeriksaan ultrasonografi abdomen untuk mendiagnosis intususepsi. Pemeriksaan Doppler atau radionuclide testicular scan menunjukkan aliran darah normal atau meningkat, hal ini yang membedakan HSP dengan torsi testis. [2]Pada biopsi lesi kulit ditemukan vaskulitis leukositoklastik. Imunofluoresensi menunjukkan adanya deposit IgA dan komplemen di dinding pembuluh darah. [2]
8. TATA LAKSANA
Tidak ada pengobatan definitif pada penderita HSP. Pengobatan adalah suportif dan simtomatis, meliputi pemeliharaan hidrasi, nutrisi, keseimbangan elektrolit dan mengatasi nyeri dengan analgesik.[1] Untuk keluhan artritis ringan dan demam dapat digunakan OAINS seperti ibuprofen.Dosis ibuprofen yang dapat diberikan adalah 10mg/kgBB/6 jam.[2] Edema dapat diatasi dengan elevasi tungkai. Selama ada keluhan muntah dan nyeri perut, diet diberikan dalam bentuk makanan lunak. Penggunaan asam asetil salisilat harus dihindarkan, karena dapat menyebabkan gangguan fungsi trombosit yaitu petekie dan perdarahan saluran cerna. Bila ada gejala abdomen akut, dilakukan operasi. Bila terdapat kelainan ginjal progresif dapat diberi kortikosteroid yang dikombinasi dengan imunosupresan. Metilprednisolon IV dapat mencegah perburukan penyakit ginjal bila diberikan secara dini.[1] Dosis yang dapat digunakan adalah metilprednisolon 250 750 mg/hr IV selama 3 7 hari dikombinasi dengan siklofosfamid 100 200 mg/hr untuk fase akut HSP yang berat. Dilanjutkan dengan pemberian kortikosteroid (prednison 100 200 mg oral) selang sehari dan siklofosfamid 100 200 mg/hr selama 30 75 hari sebelum akhirnya siklofosfamid dihentikan langsung dan tappering-off steroid hingga 6 bulan.[1,3]Terapi prednison dapat diberikan dengan dosis 1 2 mg/kgBB/hr secara oral, terbagi dalam 3 4 dosis selama 5 7 hari. Kortikosteroid diberikan dalam keadaan penyakit dengan gejala sangat berat, artritis, manifestasi vaskulitis pada SSP, paru dan testis, nyeri abdomen berat, perdarahan saluran cerna, edema dan sindrom nefrotik persisten. Pemberian dini pada fase akut dapat mencegah perdarahan, obstruksi, intususepsi dan perforasi saluran cerna.[1]
9. PROGNOSIS
Prognosis baik pada sebagian besar kasus, sembuh pada 94% kasus anak-anak dan 89% kasus dewasa (beberapa kasus memerlukan terapi tambahan). Rekurensi dapat terjadi pada 10-20% kasus, umumnya pada anak yang lebih besar dan dewasa; < 5% penderita berkembang menjadi HSP kronis. Keluhan nyeri perut pada sebagian besar penderita biasanya sembuh spontan dalam 72 jam.[2]Penyulit yang dapat terjadi antara lain perdarahan saluran cerna, obstruksi, intususepsi, perforasi, gagal ginjal akut dan gangguan neurologi. Penyulit pada saluran cerna, ginjal dan neurologi pada fase akut dapat menimbulkan kematian, walaupun hal ini jarang terjadi.[1]Prognosis buruk ditandai dengan penyakit ginjal dalam 3 minggu setelah onset, eksaserbasi yang dikaitkan dengan nefropati, penurunan aktivitas faktor XIII, hipertensi, adanya gagal ginjal dan pada biopsi ginjal ditemukan badan kresens pada glomeruli, infiltrasi makrofag dan penyakit tubulointerstisial.[1]
KESIMPULAN
Purpura Henoch-Schonlein adalah suatu penyakit yang mempunyai gejala, yakni bintik-bintik warna ungu pada kulit, nyeri pada sendi, gejala gastrointestinal, dan glomerulonephritis ( suatu jenis kelainan pada ginjal). Tidak ada pengobatan definitif pada penderita HSP. Pengobatan suportif dan simtomatis, meliputi pemeliharaan hidrasi, nutrisi, keseimbangan elektrolit dan mengatasi nyeri dengan analgesik
DAFTAR PUSTAKA
1. Matondang CS, Roma J. Purpura Henoch-Schonlein. Dalam: Akip AAP, Munazir Z, Kurniati N, penyunting. Buku Ajar Alergi-Imunologi Anak. Edisi ke-2. Jakarta: Ikatan Dokter Anak Indonesia, 2007;373-7. 2. Soepriadi M,Setiawan B.Henoch Schonlein purpura. Pedoman diagnosis dan terapi ilmu kesehatan anak.edisi ke-3.Bandung:Bagian IKA FK Unpad,2005; 167-9.3. Scheinfeld NS. Henoch-Schnlein Purpura. eMedicine, 2008. Diakses dari www.emedicine.medscape.com/article/984105-overview Diakses tanggal 6 April 2015. 4. Marissa T, Stephanie P, Taralan T. Nefritis Purpura Henoch Schonlein. Sari Pediatri. Jakarta: Divisi Nefrologi Departemen Ilmu Kesehatan Anak F KUI, 2009;11(2):102-7). Diakses dari http://saripediatri.idai.or.id/pdfile/11-2-5.pdf Diakses tangga; 6 April 20155. Cassidy JT, Petty RE. Leukocytoclastic vasculitis: Henoch-Schonlein purpura. In: Cassidy JT, Petty RE,Laxer RM,dkk.Textbook of Pediatrics Rheumatology 5th ed. Philadelphia: Elsevier Saunders, 2005; 496-501
6