Case Morbili
description
Transcript of Case Morbili

A. IDENTITAS PASIEN
Nama : An. M.A.A
Usia : 3 tahun
Jenis kelamin : Laki-laki
Alamat : Papringin 06/01, Kaliwungu
Suku : Jawa
Agama : Islam
Pendidikan : TK
Masuk RS : 2 Agustus 2015
Dirawat ruang : Bougenville 2
Kelas : 3
Status : Umum
Keluar tanggal : 5 Agustus 2015
No. Rekam medis : 714 636
B. ANAMESIS
Dilakukan alloanamnesis kepada ibu pasien pada tanggal 3 Agustus 2015 jam
13.30 WIB.
Keluhan Utama
Demam
Keluhan tambahan
Batuk, pilek, mual, kedua mata merah, bintik putih di gusi, bercak merah di
sekujur tubuh
Riwayat Penyakit Sekarang
Pasien datang dengan keluhan demam sejak 8 hari sebelum masuk rumah
sakit, demam dirasakan naik turun dan paling tinggi terutama di malam hari. Ibu
pasien juga mengeluh muncul bercak – bercak kemerahan yang gatal di sekujur

tubuh, yang dimulai dari muka lalu menjalar ke tubuh dan tangan kaki pasien
sejak 6 hari sebelum masuk rumah sakit. Selain itu, muncul bintik keputihan di
bagian gusi gigi depan sejak 5 hari sebelum masuk rumah sakit. Pasien juga
mengalami mual (+), muntah (-), batuk berdahak (+) dan pilek (+) dengan ingus
berwarna jernih dan encer sejak 4 hari sebelum masuk rumah sakit. Ibu pasien
menyadari kedua mata anaknya merah sejak 2 hari sebelum masuk rumah sakit,
tanpa disertai belek maupun mata bengkak. Ibu pasien mengaku nafsu makan dan
minum pasien mengalami penurunan sejak sakit. Buang air kecil dan buang air
besar lancar dan dalam batas normal.
Riwayat Penyakit Dahulu
Pasien tidak pernah mengalami keluhan serupa sebelumnya. Riwayat
penyakit jantung, penyakit paru, alergi, dan asma disangkal.
Riwayat Penyakit Keluarga
Tidak ada yang mengalami penyakit serupa di keluarga pasien.
Riwayat Lingkungan
Tidak ada yang mengalami penyakit serupa di lingkungan tempat tinggal
maupun di sekolah.
Riwayat Makan dan Minum
Pasien masih meminum ASI hingga sekarang dan memakan menu
keluarga 3 kali sehari dengan porsi cukup.
Riwayat Kehamilan dan Persalinan
o Kehamilan

Ibu pasien rutin memeriksakan kehamilannya ke bidan, tidak
mengalami gangguan atau kelainan selama proses kehamilan.
o Kelahiran
Tempat kelahiran : Rumah
Penolong persalinan : Bidan
Cara persalinan : Spontan
Masa gestasi : Cukup bulan (39 minggu)
o Keadaan bayi
Berat badan lahir : 3900 gram
Panjang badan lahir : Tidak ingat
Lingkar kepala : Tidak ingat
Langsung menangis : Iya
Kelainan bawaan : (-)
Riwayat Tumbuh Kembang
o Pertumbuhan
Ibu pasien tidak memeriksakan pasien ke posyandu, namun menurut
ibu pasien, berat badan dan tinggi badan pasien terus bertambah
seiring usia.
Berat badan sekarang 12 kg, tinggi badan sekarang 94 cm, lingkar
kepala sekarang 49 cm
IMT : 13,49 kg/m2
Status gizi
BB/U 0 s/d -2 normal
BB/TB -1 s/d -2 normal
LK/U 0 s/d -1 normal
TB/U 0 s/d -2 normal
o Perkembangan
Pertumbuhan gigi pertama : 6 bulan
Psikomotor :
o Tengkurap : Tidak ingat

o Duduk : 6 bulan
o Merangkak : Tidak ingat
o Berdiri : 12 bulan
o Berjalan : 15 bulan
o Berbicara : Tidak ingat
Di usia 3 tahun ini, pasien telah dapat bercerita singkat,
berlari, melompat, bermain sepeda, menggambar lingkaran,
memakai baju kaos tanpa dibantu.
Gangguan perkembangan mental dan emosi : -


Riwayat Imunisasi
Pasien tidak mendapat imunisasi yang lengkap di bidan.
BCG : (+) 1x, pada usia 2 bulan
Hepatitis B : (+) 1x, pada usia 4 bulan
DPT : (-)
Hib : (-)
Polio : (+) 1x, tidak ingat
Campak : (-)
Riwayat Sosial Ekonomi
Pasien tinggal bersama ayah dan ibu. Ayah pasien bekerja sebagai buruh
bangunan dan ibu pasien adalah ibu rumah tangga. Biaya RS ditanggung pribadi.
C. PEMERIKSAAN FISIK (Tanggal 3 Agustus 2015 jam 13.30 WIB)

Keadaan umum : Tampak sakit sedang
Kesadaran : Compos Mentis
Antropometri
-BB : 12.0 kg
-TB : 94 cm
-LK : 49 cm
-IMT :13,49 kg/m2
Tanda vital
-Nadi : 110 x/ menit, teratur, isi cukup
-Suhu : 37,6 0C (saat di IGD: 37,50 C)
-Pernafasan : 24 x/ menit, reguler, abdominalthorakal
-SpO2 : 99%
Kepala : Bentuk normal, ukuran normal, tidak teraba benjolan,
rambut hitam, distribusi merata, tidak mudah dicabut,
kulit kepala tidak ada kelainan, ubun-ubun besar sudah
menutup
Mata : konjungtiva anemis -/-, sklera ikterik -/-, mata cekung -/-
pupil bulat, isokor, diameter 3 mm, refleks cahaya +/+,
injeksi konjungtiva +/+
Telinga : bentuk normal, nyeri tekan tragus -/-, nyeri tarik aurikula
-/-, pembesaran KGB retroaurikula -/-, liang telinga
lapang dextra et sinistra, serumen -/-, sekret -/-
Hidung : bentuk normal, septum deviasi (-), sekret +/+, mimisan (-
Mulut : mukosa bibir merah muda, tidak kering, gusi berdarah (-)

Tonsil: T1-T1, hiperemis -/-, detritus -/-, mukosa faring
tidak hiperemis, koplik’s spot tidak jelas terlihat.
Leher : Trachea di tengah, kelenjar tiroid tidak teraba membesar,
kelenjar getah bening submandibular dan supra-
infraclavicular tidak teraba membesar.
Jantung
Inspeksi : pulsasi ictus cordis tak tampak
Palpasi : pulsasi ictus cordis teraba di ICS V, di midclavicula line
sinistra
Perkusi : batas jantung dalam batas normal
Auskultasi : bunyi jantung I dan II normal, murmur -, gallop -
Pulmo
Inspeksi : bentuk dada normal, saat inspirasi dan ekspirasi simetris,
tidak ada sisi yang tertinggal, retraksi otot pernafasan -
Palpasi : pengembangan dada simetris kanan dan kiri, krepitasi –
nyeri tekan –
Perkusi : sonor +/+
Auskultasi : Suara dasar vesikuler +/+, ronkhi -/-, wheezing -/-
Abdomen
Inspeksi : Perut datar
Palpasi : Nyeri tekan (-) , hepar tidak teraba, spleen tidak teraba
Perkusi : Timpani
Auskultasi : Bising usus (+) normal
Ekstremitas atas : akral hangat-/-, sianosis -/-, capillary refill time < 2
detik, kekuatan 5/5

Ekstremitas bawah : akral hangat-/-, sianosis -/-, capillary refill time < 2
detik, kekuatan 5/5
Kulit : sianosis (-), ikterik (-), turgor kulit baik, CRT < 2 detik,
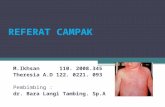
petekie (-), tampak ruam makulopapular di seluruh tubuh
D. FOLLOW UP
Tanggal 3/8/2015
(HR 1, HS 9)
4/8/2015
(HR 2, HS 10)
5/8/2015
(HR 3, HS 11)
S: Demam (+), Bercak
merah berkurang,
gatal (+), batuk (+),
pilek (+), mual (+)
Demam (-), Bercak
merah berkurang,
gatal (+), batuk (+),
pilek (+), mual (+)
Demam (-), Bercak
merah berkurang,
gatal (-), batuk (-),
pilek (-), mual (-)
O: KU TSS TSR Baik
Kesadaran Compos mentis Compos mentis Compos mentis
Nadi 110 116 114
Suhu 37,6 37,0 36,7
RR 24 22 22
Mata CA -/- , SI -/-
Injeksi konjungtiva
+/+
CA -/- , SI -/-
Injeksi konjungtiva
-/-
CA -/- , SI -/-
Injeksi konjungtiva
-/-
Cor Bunyi jantung S1-S2
reguler, murmur (-),
gallop (-)
Bunyi jantung S1-S2
reguler, murmur (-),
gallop (-)
Bunyi jantung S1-S2
reguler, murmur (-),
gallop (-)
Pulmonal Suara vesikuler di
seluruh lapang paru,
ronkhi -/-, wheezing
-/-
Suara vesikuler di
seluruh lapang paru,
ronkhi -/-, wheezing
-/-
Suara vesikuler di
seluruh lapang paru,
ronkhi -/-, wheezing
-/-
Abdomen Flat, supel, BU (+). Flat, supel, BU (+). Flat, supel, BU (+).

NT (-) NT (-) NT (-)
Kulit Turgor baik.
Petechiae (-), Bercak
kemerahan (+) di
seluruh tubuh
Turgor baik.
Petechiae (-), Bercak
kemerahan (+) di
seluruh tubuh
Turgor baik.
Petechiae (-), Bercak
kemerahan (+) di
seluruh tubuh
Ekstremitas Akral hangat,
Oedema -/-
Akral hangat,
Oedema-/-
Akral hangat,
Oedema-/-
A: Morbili Morbili Morbili
P: Infus RL 16 tpm
Ceftriaxon 2x 300mg
Pamol 3 x II cth
Infus RL 16 tpm
Ceftriaxon2x 300mg
Pamol 3 x II cth
CTM 3x1/2 tablet
Boleh Pulang
Obat Pulang:
Cefadroxil 2x1 cth
E. PEMERIKSAAN PENUNJANG
3 Agustus 2015 4 Agustus 2015 Nilai Rujukan
Hemoglobin 11.7 10.5 (L) 11.3 - 14.1
Eritrosit 4.53 3.86 (L) 4.1 - 5.3
Hematokrit 36,4 30.5 (L) 33 - 41
Trombosit 194 180 150 - 400
Lekosit 3 (L) 4.0 (L) 6.0 – 17.5
Netrofil 30.1 (L) 23.1 (L) 50-70
Limfosit 47 (H) 68.3 (H) 25 - 40
Monosit 18.3 (H) 8.6 (H) 2 – 8
Eosinofil 4.0 3.8 2 – 4
Basofil 0.3 0.5 0 – 1
MCH 25.8 (L) 27.3 27.0 – 31.0
MCHC 32.1 (L) 34.5 33.0 – 37.0
MCV 80.4 79.0 79.0 – 99.0
F. DIAGNOSIS
Diagnosis Kerja : Morbili

DD : Rubella, Eksantema subitum
G. PENATALAKSANAAN
Farmakologi
- Infus RL 16 tpm
- Ceftriaxone 2 x 300 mg IV
- Pamol syr 3 x II Cth
- CTM 3 x ½ tablet
Non Farmokologi
- Pasien harus dirawat di ruang Isolasi
- Istirahat
- Menjaga kebersihan pribadi
- Pisahkan dari keluarga yang belum pernah terkena
- Penjelasan kemungkinan adanya komplikasi
H. PROGNOSIS
-ad vitam : bonam
-ad functionam : bonam
-ad sanationam : bonam
TINJAUAN PUSTAKA
MORBILI
Definisi
Campak, morbili, measles, atau rubeola adalah penyakit akut yang sangat
menular, disebabkan oleh infeksi virus yang umumnya menyerang anak. Penyakit ini
sangat infeksius, dapat menular sejak awal masa prodromal sampai lebih kurang 4 hari
setelah munculnya ruam. Penyebaran infeksi terjadi dengan perantara droplet.
Epidemiologi

Di Indonesia, menurut Survei Kesehatan Rumah Tangga (SKRT) campak
menduduki tempat ke-5 dalam urutan 10 macam penyakit utama pada bayi (0,7%) dan
tempat ke-5 dalam urutan 10 macam penyakit utama pada anak usia 1-4 tahun (0,77%).
Campak adalah penyakit yang sangat menular yang dapat menginfeksi anak-anak
pada usia dibawah 15 bulan, anak usia sekolah atau remaja dan kadang kala orang
dewasa. Campak endemis di masyarakat metropolitan dan mencapai proporsi untuk
menjadi epidemi setiap 2-4 tahun ketika terdapat 30-40% anak yang rentan atau belum
mendapat vaksinasi. Pada kelompok dan masyarakat yang lebih kecil, epidemi cenderung
terjadi lebih luas dan lebih berat. Setiap orang yang telah terkena campak akan memiliki
imunitas seumur hidup.
Etiologi
Virus campak berada di sekret nasofaring dan di dalam darah, minimal selama
masa tunas dan dalam waktu yang singkat sesudah timbulnya ruam. Virus tetap aktif
minimal 34 jam pada temperatur kamar, 15 minggu di dalam pengawetan beku, minimal
4 minggu disimpan dalam temperatur 35°C, dan beberapa hari pada suhu 0°C. Virus tidak
aktif pada pH rendah.
Bentuk Virus
Virus campak termasuk golongan paramyxovirus berbentuk bulat dengan tepi
yang kasar dan bergaris tengah 140 nm, dibungkus oleh selubung luar yang terdiri dari
lemak dan protein. Di dalamnya terdapat nukleokapsid yang berbentuk bulat lonjong,
terdiri dari bagian protein yang mengelilingi asam nukleat (RNA) - yang merupakan
struktur heliks nukleoprotein dari myxovirus. Pada selubung luar seringkali terdapat
tonjolan pendek. Salah satu protein yang berada di selubung luar berfungsi sebagai
hemaglutinin.

Ketahanan Virus
Virus campak adalah organisme yang tidak memiliki daya tahan tinggi. Apabila
berada di luar tubuh manusia, keberadaannya tidak kekal. Pada temperatur kamar ia akan
kehilangan 60% sifat infektivitasnya setelah 3-5 hari, pada suhu 37°C waktu paruh
usianya 2 jam, sedangkan pada suhu 56°C hanya 1 jam. Sebaliknya virus ini mampu
bertahan dalam keadaan dingin. Pada suhu -70°C dengan media protein ia dapat hidup
selama 5,5 tahun, sedangkan dalam Iemari pendingin dengan suhu 4-6°C, dapat hidup
selama 5 bulan. Tetapi bila tanpa media protein, virus ini hanya mampu bertahan selama
2 minggu, dan dapat dengan mudah dihancurkan oleh sinar ultraviolet.
Oleh karena selubungnya terdiri dari lemak maka virus campak termasuk
mikroorganisme yang bersifat ether labile. Pada suhu kamar, virus ini akan mati dalam
20% ether setelah 10 menit dan dalam 50% aseton setelah 30 menit. Virus campak juga
sensitif terhadap 0,01% betapropiacetone - pada suhu 37°C dalam 2 jam, ia akan
kehilangan sifat infektivitasnya namun tetap memiliki antigenitas penuh. Sedangkan
dalam formalin 1/4.000, virus ini menjadi tidak efektif setelah 5 hari, tetapi tetap tidak
kehilangan antigenitasnya. Penambahan tripsin akan mempercepat hilangnya potensi
antigenik.
Struktur antigenik
Virus campak menunjukkan antigenitas yang homogen, berdasarkan penemuan
laboratorik dan epidemiologic. Infeksi dengan virus campak merangsang pembentukan
neutralizing antibody, complement fixing antibody dan haemaglutinine inhibition
antibody. Imunoglobulin kelas IgM dan IgG distimulasi oleh infeksi campak, muncul
bersama-sama diperkirakan 12 hari setelah infeksi dan mencapai titer tertinggi setelah 21
hari. Kemudian IgM menghilang dengan cepat sedangkan IgG tinggal tidak terbatas dan
jumlahnya terus terukur. Keberadaan imunoglobulin kelas IgM menunjukkan pertanda
baru terkena infeksi atau baru mendapatkan vaksinasi, sedangkan IgG menunjukkan

bahwa pernah terkena infeksi walaupun sudah lama. Antibodi IgA sekretori dapat
dideteksi dari sekret nasal dan terdapat di seluruh saluran nafas. Daya efektivitas vaksin
virus campak yang hidup dibandingkan dengan virus campak yang mati adalah adanya
IgA sekretori yang hanya dapat ditimbulkan oleh vaksin virus campak hidup.
Seluruh virion penting untuk infeksi, tetapi antibodi protektif sudah dapat
terbentuk dengan penyuntikan antigen hemaglutinin murni. Bila lebih dari satu bagian
virus muncul, dapat menyebabkan hemaglutinasi pada sel darah merah kera dan baboon.
Antigen ini dapat dipisahkan dari antigen lainnya yang terbawa bersama virus, dengan
membubuhkan Tween 80 ether. Dengan pemberian Tween 80 ether, terlepaslah inti
kapsul yang bertanggungjawab terhadap terbentuknya complement fixing antibody.
Hemolisin mungkin berasal dari selubung luar yang dapat menyebabkan perubahan
sitopatik, namun tidak ditularkan.
Patogenesis
Penularan campak terjadi secara droplet melalui udara, sejak 1-2 hari sebelum
timbul gejala klinis sampai 4 hari setelah timbul ruam. Di tempat awal infeksi,
penggandaan virus sangat minimal dan jarang dapat ditemukan virusnya. Virus masuk ke
dalam limfatik lokal, bebas maupun berhubungan dengan sel mononuklear, kemudian
mencapai kelenjar getah bening regional. Di sini virus memperbanyak diri dengan sangat
perlahan dan dimulailah penyebaran ke sel jaringan limforetikular seperti limpa. Sel
mononuklear yang terinfeksi menyebabkan terbentuknya sel raksasa berinti banyak (sel
Warthin), sedangkan limfosit-T (termasuk T-supressor dan T-helper) yang rentan
terhadap infeksi, turut aktif membelah.
Gambaran kejadian awal di jaringan limfoid masih belum diketahui secara
lengkap, tetapi 5-6 hari setelah infeksi awal, terbentuklah fokus infeksi yaitu ketika virus
masuk ke dalam pembuluh darah dan menyebar ke permukaan epitel orofaring,
konjungtiva, saluran nafas, kulit, kandung kemih dan usus.
Pada hari ke-9-10, fokus infeksi yang berada di epitel saluran nafas dan
konjungtiva, akan menyebabkan timbulnya nekrosis pada satu sampai dua lapis sel. Pada
saat itu virus dalam jumlah banyak masuk kembali ke pembuluh darah dan menimbulkan
manifestasi klinis dari sistem saluran nafas diawali dengan keluhan batuk pilek disertai

selaput konjungtiva yang tampak merah. Respons imun yang terjadi ialah proses
peradangan epitel pada sistem saluran pernafasan diikuti dengan manifestasi klinis
berupa demam tinggi, anak tampak sakit berat dan tampak suatu ulsera kecil pada
mukosa pipi yang disebut bercak Koplik, yang dapat tanda pasti untuk menegakkan
diagnosis.
Selanjutnya daya tahan tubuh menurun. Sebagai akibat respons delayed
hypersensitivity terhadap antigen virus, muncul ruam makulopapular pada hari ke-14
sesudah awal infeksi dan pada saat itu antibodi humoral dapat dideteksi pada kulit.
Kejadian ini tidak tampak pada kasus yang mengalami defisit sel-T.
Fokus infeksi tidak menyebar jauh ke pembuluh darah. Vesikel tampak secara
mikroskopik di epidermis tetapi virus tidak berhasil tumbuh di kulit. Penelitian dengan
imunofluoresens dan histologik menunjukkan adanya antigen campak dan diduga terjadi
suatu reaksi Arthus. Daerah epitel yang nekrotik di nasofaring dan saluran pernafasan
memberikan kesempatan infeksi bakteri sekunder berupa bronkopneumonia, otitis media
dan lain-lain. Dalam keadaan tertentu pneumonia juga dapat terjadi, selain itu campak
dapat menyebabkan gizi kurang.
Manifestasi Klinis dan Diagnosis
Diagnosis campak biasanya dapat dibuat berdasarkan kelompok gejala klinis yang
sangat berkaitan, yaitu koriza dan mata meradang disertai batuk, nyeri menelan, fotofobia
dan demam tinggi terus menerus (38,5oC atau lebih) dalam berapa hari, diikuti timbulnya
ruam yang memiliki ciri khas, yaitu diawali dari belakang telinga kemudian menyebar ke
muka, dada, tubuh, lengan dan kaki. Gejala-gejala tersebut seringkali diikuti diare. Pada
stadium prodromal dapat ditemukan enantema di mukosa pipi yang merupakan tanda
patognomonis campak (bercak Koplik). Ruam kulit timbul pada hari ke 4-5 demam,
didahului oleh suhu yang meningkat lebih tinggi dari semula. Pada saat ini, anak dapat
mengalami kejang demam. Saat ruam timbul, batuk dan diare dapat bertambah parah

sehingga anak mengalami sesak napas atau dehidrasi. Adanya kulit kehitaman dan
bersisik (hiperpigmentasi) dapat merupakan tanda penyembuhan.
Gejala klinis pada campak terjadi setelah masa tunas 10-12 hari, terdiri dari 3 stadium:
1. Stadium prodromal: berlangsung 2-4 hari, ditandai demam yang diikuti
dengan batuk, pilek, faring merah, nyeri menelan, stomatitis, dan
konjungtivitis. Tanda patognomonik timbulnya enantema (erupsi selaput
lendir) mukosa pipi di depan molar 3 disebut bercak Koplik.
2. Stadium erupsi: timbulnya ruam makulopapular yang bertahan selama 5-6
hari. timbulnya ruam dimulai dari batas rambut di belakang telinga, kemudian
menyebar ke wajah, leher, dan akhirnya ke ekstremitas.
3. Stadium penyembuhan (konvalesens): setelah 3 hari ruam berangsur-angsur
menghilang sesuai urutan timbulnya. Ruam kulit menjadi kehitaman dan
mengelupas yang akan menghilang setelah 1-2 minggu.
Dalam menentukan diagnosis perlu ditunjang data epidemiologi. Tidak semua
kasus manifestasinya sama dan jelas. Sebagai contoh, pasien yang mengidap gizi kurang,
ruamnya dapat sampai berdarah dan mengelupas atau bahkan pasien sulah meninggal
sebelum ruam timbul. Pada kasus gizi kurang juga dapat terjadi diare yang berkelanjutan.
Pemeriksaan Penunjang
Jadi, dapat disimpulkan bahwa diagnosis campak dapat ditegakkan secara klinis,
sedangkan pemeriksaan penunjang sekedar membantu; seperti pada pemeriksaan
sitologik ditemukan sel raksasa pada lapisan mukosa hidung dan pipi, dan pada
pemerikaan serologi didapatkan IgM spesifik. Campak yang bermanifestasi tidak khas
disebut campak atipikal.

Pada pemeriksaan darah tepi, jumlah leukosit dapat normal atau meningkat
apabila ada komplikasi infeksi bakteri. Jika terjadi komplikasi, perlu dilakukan
pemeriksaan tambahan, antara lain:
1. Pemeriksaan cairan serebrospinalis, kadar elektrolit darah, dan analisa gas
darah pada ensefalopati
2. Pemeriksaan feses lengkap pada enteritis
3. Pemeriksaan foto dada dan analisa gas darah pada bronkopneumonia
Pengobatan
Pasien campak tanpa penyulit dapat berobat jalan. Anak harus diberikan cukup
cairan dan kalori, sedangkan pengobatan bersifat simtomatik, dengan pemberian
antipiretik, antitusif, ekspektoran, dan antikonvulsan bila diperlukan. Untuk
konjungtivitis ringan dengan cairan mata jernih, tidak diperlukan pengobatan. Jika mata
bernanah, bersihkan mata dengan kain katun yang telah direbus dalam air mendidih, atau
lap bersih yang direndam dalam air bersih. Oleskan salep mata kloramfenikol/tetrasiklin,
3 kali sehari selama 7 hari. jangan menggunakan salep steroid. Kebersihan mulut juga
harus selalu dijaga. Beri obat kumur antiseptic bila pasien dapat berkumur.
Sedangkan pada campak dengan penyulit, pasien perlu dirawat inap. Di rumah
sakit pasien campak dirawat di bangsal isolasi sistem pernafasan, diperlukan perbaikan
keadaan umum dengan memperbaiki kebutuhan cairan dan diet yang memadai.
Perlu ditanyakan apakah anak sudah mendapat vitamin A pada bulan Agustus dan
Februari. Jika belum, berikan 50.000 IU (untuk anak <6 bulan), 100.000 IU (6-11 bulan),
atau 200.000 IU (12 bulan-5 tahun). Untuk pasien gizi buruk berikan vitamin A tiga kali,
yaitu pada hari 1, 2, dan 2-4 minggu setelah dosis kedua (WHO, 2009).
Indikasi rawat (di ruang isolasi) pada campak adalah sebagai berikut:
1. Hiperpireksia (suhu >39oC)
2. Dehidrasi
3. Kejang
4. Asupan oral sulit

5. Adanya komplikasi
Apabila terdapat penyulit, maka dilakukan pengobatan untuk mengatasi penyulit
yang timbul, yaitu:
• Bronkopneumonia
Diberikan antibiotik ampisilin 100 mg/kgBB/hari dalam 4 dosis intravena
dikombinasikan dengan kloramfenikol 75 mg/kgBB/hari intravena dalam 4 dosis,
selama 7-10 hari, sampai gejala sesak berkurang dan pasien dapat minum obat per
oral. Antibiotik diberikan sampai tiga hari demam reda. Diberikan juga oksigen
sebanyak 2 liter/menit untuk mengurangi sesak. Apabila dicurigai infeksi spesifik,
maka uji tuberkulin dilakukan setelah anak sehat kembali (3-4 minggu kemudian)
oleh karena uji tuberkulin biasanya negatif (anergi) pada saat anak menderita
campak. Gangguan reaksi delayed hypersensitivity disebabkan oleh sel limfosit-T
yang terganggu fungsinya.
Luka pada mulut
Mintalah ibu untuk membersihkan mulut anak dengan air bersih yang diberi sedikit
garam, minimal 4 kali sehari. Berikan gentian violet 0,25% pada luka di mulut
setelah dibersihkan. Jika luka di mulut menyebabkan berkurangnya asupan
makanan, anak mungkin memerlukan makanan melalui NGT.
• Enteritis
Pada keadaan berat anak mudah jatuh dalam dehidrasi. Pemberian cairan intravena
dapat dipertimbangkan apabila terdapat enteritis dengan dehidrasi.
• Otitis media
Seringkali disebabkan oleh karena infeksi sekunder, sehingga perlu diberikan
antibiotik kotrimoksazol-sulfametokzasol (TMP 4 mg/ kgBB/hari dibagi dalam 2
dosis)
• Ensefalopati
Diberikan antibiotik berupa kloramfenikol 75 mg/kgBB/hari dan ampisilin 100
mg/kgBB/hari selama 7-10 hari. Selain itu, perlu dilakukan reduksi jumlah
pemberian cairan hingga 3/4 kebutuhan untuk mengurangi edema otak, di samping
pemberian kortikosteroid. Kortikosteroid yang digunakan adalah deksametason 1
mg/kgBB/hari sebagai dosis awal, dilanjutkan 0,5 g/kgBB/hari dibagi dalam 3

dosis sampai kesadaran membaik (bila pemberian lebih dari 5 hari dilakukan
tapering off). Perlu juga dilakukan koreksi elektrolit dan gangguan gas darah.