Sk6_Sindrom Nefrotik Idiopatik Pada Anak
-
Upload
celine-surya -
Category
Documents
-
view
250 -
download
0
description
Transcript of Sk6_Sindrom Nefrotik Idiopatik Pada Anak

Sindrom Nefrotik Idiopatik pada Anak Berusia 6 Tahun
Celine Citra Surya
102013044/F8
Mahasiswi Fakultas Kedokteran Universitas Kristen Krida Wacana
Jl. Arjuna Utara No.16, Jakarta Barat 11510
Pendahuluan
Sindrom ini merupakan sekitar 90% nefrosis pada anak. Kadang-kadang ada laporan bahwa
salah satu dari tiga tipe histologis telah diubah menjadi tipe lain memberi kesan bahwa sindrom ini
mungkin merupakan suatu gangguan dengan berbagai gambaran histologis. Namun, agaknya lebih
mungkin, bahwa sindrom menggambarkan beberapa penyakit yang mempunyai manifestasi klinis
serupa. Penyelesaian masalah ini menunggu penemuan faktor-faktor patogenetiknya. Sindrom ini telah
dilaporkan pada beberapa keluarga tertentu dengan frekuensi yang tampaknya meningkat melebihi
frekuensi yang diharapkan, tetapi sindrom ini tampaknya tidak diwariskan.1
Kelainan patogenetik yang mendasari nefrosis adalah proteinuria, akibat dari kenaikan
permeabilitas dinding kapiler glomerulus. Mekanisme dari kenaikan permeabilitas ini belum diketahui
tetapi mungkin terkait, setidak-tidaknya sebagian, dengan hilangnya muatan negatif glikoprotein dalam
dinding kapiler. Pada status nefrosis, protein yang hilang biasanya melebihi 2g/24 jam dan terutama
terdiri dari albumin; hipoproteinemianya pada dasarnya adalah hipoalbuminemia. Umumnya, edema
muncul bila kadar albumin serum turun di bawah 2,5g/dL (25g/L).1
Skenario 6
Seorang anak laki-laki berusia 6 tahun datang dibawa ibunya ke RS dengan keluhan selalu bangun
dengan kondisi wajah yang sembab terutama di daerah mata setiap paginya sejak 3 hari yang lalu.
PF: Berat badan meningkat dari sebelum sakit, edema scrotal
PP: Kolestrol total 300mg/dL, albuminuria +3
1

Anamnesis
Hal yang perlu kita lakukan terlebih dahulu sebagai dokter sebelum mendiagnosis suatu
penyakit terhadap adanya temuan klinis pada pasien yaitu dengan anamnesis. Anamnesis ini dapat
dilakukan dalam 2 bentuk : alloanamnesis dan autoanamnesis. Perbedaan antar kedua bentuk anamnesis
tersebut, yaitu; alloanamnesis artinya kita melakukan anamnesis dengan kerabat pasien (seperti orang
tua). Hal ini dilakukan bila pasien dalam kondisi tidak sadar atau terjadi penurunan kesadaran serta
pada pasien anak-anak, sedangkan autoanamnesis yaitu kita melakukan anamnesis langsung dengan
pasien dengan keadaan pasien yang masih baik kesadarannya.2
Pertanyaan yang dapat diajukan dalam anamenesis kepada pasien sesuai dengan kasus ini
dengan pendekatan umum; perkenalan diri anda, ciptakan hubungan yang baik, menanyakan identitas
pasien. (Nama pasien, umur). Nilai keluhan utama dan riwayatnya : misalnya bengkak pada anggota
badan (sejak kapan bengkak dialami, lokasi bengkak, menjalar/tidak), apakah sudah pernah dibawa
berobat sebelumnya dengan diuretik? Tanyakan mengenai kebiasaan dalam pembuangan urin dan
konsistensi urin: apakah urin pasien terlihat mengandung darah (hematuria)? Ada kesulitan saat
berkemih? Ada rasa nyeri pada saat berkemih? Berapa kali buang air kecilnya sehari? Berapa banyak
air seni yang dikeluarkan? Ada pola perubahan dalam pembuangan urin (seperti mengejan atau tidak)?
dan bagaimana pancaran urinnya. Keluhan tambahan lainnya dan pola makan pasien; apakah ada rasa
nyeri di daerah suprapubik atau daerah lainnya, mual muntah, keringat dingin, lemas? bagaimana pola
makan anak (teratur atau tidak)? Dan nafsu makan si anak (meningkat atau menurun), apakah ada alergi
pada si anak.2
Kemudian tanyakan riwayat penyakit sekarang, pada umur berapa pertama kala anak ketika
terjadi onset (semakin muda anak adalah lebih besar resiko), gejala klinis yang terkait, riwayat infeksi
oleh streptococcus atau tuberculosis atau virus. Pada riwayat penyakit dahulu tanyakan riwayat bengkak
sebelumnya, riwayat penyakit ginjal seperti sindrom nefrotik, hepatitis atau gagal jantung sebelumnya.
Dalam riwayat penyakit keluarga faktor keluarga dengan riwayat edema penting juga ditanyakan
riwayat masa kehamilan dan persalinan. Menilai status gizi anak dengan kemungkinan malnutrisi
seperti pada penyakit Kwashiorkor pada riwayat pertumbuhan dan perkembangan dengan memantau
kurva berat badan dan panjang badan terhadap umur untuk menilai apakah terjadi keterlambatan
pertumbuhan pada anak.2
Pemeriksaan Fisik
2

Lakukan pemeriksaan awal seperti:kesadaran umum, keadaan umum, dan tanda-tanda vital
(suhu, tekanan darah, frekuensi nadi, dan frekuensi pernapasan).
Pemeriksaan fisik abdomen:
Inspeksi:
Melihat bentuk abdomen, kesimetrisan, pembesaran organ, atau adanya massa; kemungkinan
temuan penonjolan pinggang, penonjolan suprapubik, pembesaran hati, atau limpa, tumor.2
Ukuran dan bentuk perut
Perut anak kecil: “POT BELLY” perut yang sangat membucit sering merupakan pertanda
adanya malabsorpsi seperti celiac disease,cystic fibrosis, konstipasi atau aerophagia.2
Palpasi:
Kekakuan dinding abdomen, misalnya pada inflamasi peritoneum.
Lakukan dengan tekanan ringan untuk mengetahui adanya nyeri otot, nyeri lepas, dan nyeri
tekan.
Palpasi lebih dalam untuk mengetahui adanya massa atau nyeri tekan.2
Perkusi:
Perkusi abdomen untuk pola bunyi timpani dan pekak. Kemungkinan temuan asites, obstruksi
GI, tumor ovarium.
Auskultasi:
Normal: suara peristaltik dengan intensitas rendah terdengar tiap 10 – 30 detik
Bila dinding perut diketuk : frekuensi dan intensitas bertambah
Nada tingi (nyaring) : obstruksi GIT (metalic sound)
Berkurang/ hilang : peritonitis/ ileus paralitik.2
Pada pemeriksaan fisik untuk Sindrom Nefrotik ini, dapat ditemukan edema. Edema
pitting biasanya ditemukan di wajah, ekstremitas bawah dan daerah periorbital, skrotum atau
labia dan perut (asites). Pada anak-anak dengan asites, kesulitan bernapas dapat terjadi, dan
sebagai kompensasi terjadilah takipneu. Edema paru dan efusi juga dapat menyebabkan
gangguan pernapasan. Nyeri tekan pada abdomen mungkin menunjukan peritonitis.1
Pemeriksaan Antropometri:3

Berbagai nilai baku antropometrik dapat digunakan untuk menilai keadaan pertumbuhan
fisis seorang anak, namun yang paling sering dipakai adalah ukuran berat badan, panjang/tinggi
badan, dan lingkar lengan atas. Ukuran tebal lemak subkutan lengan atas, ukuran tebal lipatan
kulit pada lengan dan tungkai, ukuran lingkar dada, ukuran lingkar perut, pertumbuhan gigi-geligi,
dan umur tulang bukan merupakan ukuran yang tidak rutin diukur. Adapun cara pengukurannya
adalah sebagai berikut :
Pengukuran Berat Badan
Berat badan merupakan indikator untuk keadaan gizi anak. Gangguan pada berat badan
biasanya menggambarkan gangguan yang bersifat perubahan akut/jangka pendek. Pengukuran
harus dilakukan menggunakan alat timbangan yang telah ditera terlebih dahulu. Timbangan
harus diletakkan di atas alas yang rata dan keras. Jenis timbangan yang dipakai tergantung dari
umur anak, khususnya berat badan anak. Pada neonatus hingga anak yang belum bisa berdiri
digunakan dacin atau infant scale. Sementara untuk anak yang sudah bisa berdiri dengan tenang
digunakan timbangan yang juga digunakan pada orang dewasa.3
Pengukuran Tinggi Badan/Panjang Badan
Tinggi Badan merupakan antropometri yang menggambarkan keadaan pertumbuhan
skeletal. Pada keadaan normal, tinggi badan tumbuh seiring dengan pertambahan umur.
Pertumbuhan tinggi badan tidak seperti berat badan, relatif kurang sensitif pada masalah
kekurangan gizi dalam waktu singkat. Pengaruh defisiensi zat gizi terhadap tinggi badan akan
nampak dalam waktu yang relatif lama. Untuk bayi atau anak yang belum dapat berdiri dapat
menggunakan infantometer.2
Pengukuran Lingkar Lengan Atas
Merupakan salah satu pilihan untuk penentuan status gizi karena mudah, murah dan
cepat. Tidak memerlukan data umur yang terkadang susah diperoleh. Memberikan gambaran
tentang keadaan jaringan otot dan lapisan lemak bawah kulit. Lingkar lengan atas
mencerminkan cadangan energi, sehingga dapat mencerminkan status KEP (Kurang Energi
Protein) pada balita.2
Pemeriksaan Penunjang
4

Langkah pertama dalam mengevaluasi anak dengan edema adalah untuk memastikan apakah
anak tersebut menderita sindrom nefrotik atau tidak, karena hipoalbuminemia dapat terjadi
tanpa adanya proteinuria (pada protein-losing enteropathy), dan edema dapat terjadi tanpa
adanya hipoalbuminemia (sepserti pada angioedema, insufisiensi venosa, gagal jantung
kongestif, dan lain sebagainya). Untuk memastikan diagnosis sindroma nefrotik, pada
pemeriksaan laboratorium didapatkan : proteinuria, hipoalbuminemia, dan hiperlipidemia.
Pemeriksaan laboratorium yang dibutuhkan diantaranya :4
1. Urinalisis.
Pada hasil urinalisis pasien dengan syndrome nefrotik dapat ditemukan hematuria.Hasil
tersering adalah hematuria mikroskopis.Hematuria makrsokopis jarang ditemukan pada kasus
syndrome nefrotik. Proteinuria dapat ditemukan antara 3+ atau 4+, yang menunjukkan
kandungan protein urin sekitar 300 mg/dL.4
2. Protein urin kuantitatif dengan menghitung protein/kreatinin urin pagi, atau dengan protein urin
24 jam.
a. Protein/kreatinin urin pagi lebih mudah dilakukan dan dapat mengeksklusi proteinuria
orthostatik.4
b. Nilai protein/kreatinin urin lebih dari 2-3mg/mg.4
c. Nilai protein urin 24 jam > 40mg/m2/jam atau nilai protein urin sewaktu >100mg/dL,
terkadang mencapai 1000mg/dL.4
d. Sebagian besar protein yang diekskresi pada SN adalah albumin.4
3. Pemeriksaan darah
a. Darah tepi lengkap (hemoglobin, leukosit, hitung jenis leukosit, trombosit, hematocrit,
LED)4
b. Albumin dan kolesterol serum4
c. Ureum, kreatinin serta bersihan kreatinin dengan cara klasik atau dengan rumus Schwartz4
d. Kadar komplemen C3; bila dicurigai lupus eritematosus sistemik pemeriksaan ditambah4
dengan komplemen C4, ANA (anti nuclear antibody), dan anti ds-DNA4
4. Biopsi Ginjal
Biopsi ginjal tidak diindikasikan bagi pasien SN primer dengan awitan pada usia 1-8
tahun, kecuali jika riwayat klinis, temuan pada pemeriksaan fisik, maupun hasil dari
pemeriksaan laboratorium mengindikasikan adanya kemungkinan SN sekunder atau SN primer
5

selain tipe lesi minimal. Biopsi ginjal diindikasikan bagi pasien usia< 1 tahun, dimana SN
kongenital lebih sering terjadi, dan pada pasien usia > 8 tahun dimana penyakit glomerular
kronik memiliki insidensi yang lebih tinggi. Biopsi ginjal hendaknya juga dilakukan bila
riwayat, pemeriksaan, dan hasil uji laboratorium mengindikasikan adanya SN sekunder.4
5. Radiografi
Pemeriksaan ultrasonografi atau venografi ginjal sekiranya dicurigai adanya trombosis
vena ginjal.1,2,4
Pembesaran ginjal dengan korteks hipoekoik dari edema pada fase awal.
Pengurangan ukuran dan meningkatnya ekogenesitas.
Pada Doppler ditemukan aliran arterial diastolic terbalik, absennya aliran vena,
visualisasi thrombus dengan lumen, resistensi tinggi pada arteri renalis dengan
peningkatan indeks resistif.
Working Diagnosis
Sindrom Nefrotik
Sindrom Nefrotik (SN) merupakan salah satu manifestasi klinik dari glomerulonefritis (GN)
yang ditandai dengan edema, proteinuria masif ≥ 3,5g/hari, hipoalbuminemia < 3,5g/dl,
hiperkolesterolemia dan lipiduria.7 Diagnosa SN harus ditegakkan secara cermat berdasarkan
anamnesis, pemeriksaan fisik, pemriksaan laboratorium, termasuk pemeriksaan urin. Anamnesis
riwayat pemakaian obat, kemungkinan berbagai infeksi, dan riwayat penyakit sistemik. Pemeriksaan
lab seperti kadar albumin dalam serum, kadar koleserol, dan trigliserida, serta protein dalam urin 24
jam. Untuk mengetahui jenis SN primer, maka perlu dilakukan biopsi ginjal.5
Pemeriksaan Fisik yang paling tampak pada SN adalah edema, edema dapat mengenai facial,
tungkai bawah, asites, ataupun anasarka. Pasien dengan SN dapat menunjukkan normotensi ataupun
hipertensi, dan jarang menunjukkan hipertensi. Anamnesis mengenai riwayat infeksi, konsumsi obat-
obat tertentu, dan riwayat alergi, dapat menyingkirkan diagnosa banding lainnya.5
Pemeriksaan laboratorium seperti kadar kolesterol, hipoalbuminemi (<3 g/dl), hiperlipidemia,
dan hiperkoagulabilitas merupakan temuan sugestif mengacu pada SN, walaupun tidak diagnostik.
Kadar komplemen yang normal pada serum membedakan SN dengan GNA, walaupun pada SN dengan
lesi histologis MPGN juga dapat ditemukan penurunan komplemen serum. Pada urinalisis dapat
6

ditemukan albuminuria masif (lebih dari 3,5 g/1,73 m2 luas permukaan tubuh per hari. Dapat
ditemukan juga oval fat bodies, dan hematuria mikroskopi (terkadang makroskopik).6
Differential Diagnosis
Sindrom Nefrotik Primer
Di klinik (75%-80%) kasus SN merupakan SN primer (idiopatik). Pada anak-anak (< 16 tahun)
paling sering ditemukan nefropati lesi minimal (75%-85%) dengan umur rata-rata 2,5 tahun, 80% <
6tahun saat diagnosis dibuat dan laki-laki dua kali lebih banyak dari pada wanita. Pada orang dewasa
paling banyak nefropati membranosa (30%-50%), umur rata-rata 30-50 tahun dan perbandingan laki-
laki dan wanita 2 : 1. 3,7,8
Kejadian SN idiopatik 2-3 kasus per 100.000 anak pertahun sedangkan pada dewasa 3 per
1000.000 pertahun. Sindrom nefrotik sekunder pada orang dewasa terbanyak disebabkan oleh diabetes
mellitus. 3,7,8
Pada sindrom nefrotik primer ada pilihan untuk memberikan terapi empiris atau melakukan
biopsi ginjal untuk mengidentifikasi lesi penyebab sebelum memulai terapi. Selain itu terdapat
perbedaan dalam regimen pengobatan sindrom nefrotik dengan respon terapi yang bervariasi dan sering
terjadi kekambuhan setelah terapi dihentikan. 3,7,8
Pada anak-anak dengan sindrom nefrotik, ginjal tampaknya merupakan satu-satunya organ
utama yang terlibat dan dapat disebut sebagai sindroma nefrotik primer. Sindroma nefrotik dapat pula
berkembang dalam perjalanan suatu penyakit sistemik disini sindroma nefrotik dianggap sekunder. 1-3
Yang termasuk golongan primer :
1. Sindrom nefrotik lesi minimal (MCNS = minimal change nephrotic syndrome)
Pada sindrom nefrotik kelainan minimal (SNKM) (85% dari kasus sindrom nefrotik pada
anak), glomerulus terlihat normal atau memperlihatkan peningkatan minimal pada sel mesangial
dan matrixnya. Penemuan pada mikroskop immunofluorescence biasanya negative, dan
mikroskop electron hanya memperlihatkan hilangnya epithelial cell foot processes (podosit)
pada glomerulus. Lebih dari 95% anak dengan SNKM berespon dengan terapi kortikosteroid.3,7,8
2. Sindroma nefrotik dengan proliferasi mesangial difus
7

Ditandai dengan adanya peningkatan sel mesangial yang difus dan matriks pada
pemeriksaan mikroskop biasa. Mikroskop immunofluoroscence dapat memperlihatkan jejak 1+
IgM mesangial dan/atau IgA. Mikroskop electron memperlihatkan peningkatan dari sel
mesangial dan matriks diikuti dengan menghilangnya sel podosit. Sekitar 50% pasien dengan
lesi histologis ini berespon dengan terapi kortikosteroid.3,7,8
3. Sindroma nefrotik dengan glomerulosklerosis fokal
Glomerulus memperlihatkan proliferasi mesangial dan jaringan parut segmental pada
pemeriksaan dengan mikroskop biasa. Mikroskop immunofluorescence menunjukkan adanya
IgM dan C3 pada area yang mengalami sklerosis. Pada pemeriksaan dengan mikroskop electron,
dapat dilihat jaringan parut segmental pada glomerular tuft disertai dengan kerusakan pada
lumen kapiler glomerulus. Lesi serupa dapat terlihat pula pada reflux vesicoureteral, dan
penyalahgunaan heroin intravena. Hanya 20% pasien dengan FSGS yang berespon dengan
terapi prednison. Penyakit ini biasanya bersifat progresif, pada akhirnya dapat melibatkan semua
glomeruli, dan menyebabkan penyakit ginjal stadium akhir (end stage renal disease) pada
kebanyakan pasien.3,7,8
Sindrom Nefrotik Sekunder
Sindrom nefrotik sekunder adalah sindrom nefrotik yang berhubungan dengan penyakit/kelainan
sistemik, atau disebabkan oleh obat, alergen, maupun toksin. Secara histopatologis sindrom nefrotik
sekunder dapat berupa kelainan minimal, glomerulosklerosis fokal segmental, glomerulonefritis
membranosa maupun glomerulonefritis membranoproliferatif. Penyakit sistemik yang sering
menyebabkan sindrom nefrotik sekunder adalah purpura Henoch-Schonlein, lupus eritematosus sistemik,
infeksi sistemik seperti hepatitis B, penyakit sickle cell, diabetes melitus, ataupun keganasan.3,7,8
Glomerulonefritis Akut
Glomerulonefritis akut ditandai dengan edema awitan mendadak, hematuria, azotemia, dan hipertensi
yang beratnya bervariasi. Keluaran urin dapat menurun hingga kurang dari jumlah yang diperlukan untuk
mengekskresi beban solut minimal. Oliguria serta retensi garam dan air merupakan faktor penyebab
utama edema, konegsti sirkulasim, hipertensi serta gangguan asam basa dan elektrolit. Proteinuria dapat
bervariasi dari yang ringan hingga rentang nefrotik; ekskresi protein urin biasanya kurang dari 1,0 g/24
jam. Hematuria dapat dideteksi hanya dengan pemeriksaan mikroskopik, atau dapat terlihat secara
8

makroskopis dengan urin yang berwarna seperti teh atau merah daging. Urinalisis secara khas
menunjukkan adanya silinder campuran, granular, dan eritrosit. Kadar kreatinin serum meningkat. Jika
penyebabnya adalah streptokokus, titer ASTO meningkat dan komplemen serum menurun. Tipe tersering
adalah post streptococcal glomerulonephritis oleh Streptococcus B hemolitikus grup A. 5
Etiologi
Etiologi SN secara garis besar dapat dibagi 3, yaitu kongenital, glomerulopati primer/idiopatik dan
sekunder akibat penyakit sistemik, seperti pada purpura Henoch-Schonlein dan lupus eritematosus
sistemik. Sindrom nefrotik pada tahun pertama kehidupan, terlebih pada bayi berusia kurang dari 6
bulan, merupakan kelainan congenital (umumnya herediter) dan mempunyai prognosis buruk.9
Berdasarkan gambaran histopatologi ginjal, sebagian besar (80%) SN idiopatik pada anak
merupakan sindrom nefrotik kelainan minimal (MCNS), umumnya terjadi usia 1-6 tahun, dengan
median umur onset 3 tahun. Kemungkinan MCNS sebagai etiologi, menurun dengan meningkatnya usia
onset. Sedangkan kemungkinan etiologi lain, seperti glomerulonefritis membranoproliferatif dan
nefropati membranosa, meningkat.3
Dalam prakteknya, sebagian besar anak tidak menjalani biopsy ginjal pada manifestasi klinis SN
pertama kali. Namun, mereka langsung mendapat terapi empiris kortikosteroid. Penderita SN yang
responsif terhadap pengobatan kortikosteroid, sangant jarang menjalani diagnosis patologi anatomis.
Karenanya, saat ini klasifikasi SN lebih didasarkan pada respons klinik, yaitu SN sensitive steroid
(SNSS) dan SN resisten steroid (SNRS).10
Tabel 1. Etiologi SN11
9

Faktor risiko
1. Usia, sindroma nefrotik pada anak merupakan penyakit pra sekolah dengan prevalensi paling
tinggi pada usia 2-3 tahun, tetapi sebenarnya dapat terjadi pada usia berapapun. Semakin muda
awitan (kecuali beberapa bulan pertama memiliki kemungkinan yang besar bahwa lesi tersebut
adalah MCNS. 6
2. Jenis Kelamin, Sindroma nefrotik mempunyai predominansi sebesar hampi 2:1.6
3. Penyakit sistemik, penyakit sistemik seperti systemic lupus erythematosus (SLE) dan Henoch
schonlein merupakan penyakitsistemik yang dapat menyebabkan sindroma nefrotik sekunder.6
4. Infeksi streptococcal, post streptocoocal infection adalah salah satu etiologi sindroma nefrotik
sekunder.6
Epidemiologi
Insiden terjadinya sindrom nefrotik bervariasi dari umur, ras, dan letak geografis. Insidens SN pada
anak di Amerika Serikat dan Inggris adalah 2-7 kasus baru per 100.000 anak per tahun, dengan
prevalensi berkisar 12 – 16 kasus per 100.000 anak. Di negara berkembang insidensnya lebih tinggi. Di
Indonesia dilaporkan 6 per 100.000 per tahun pada anak berusia kurang dari 14 tahun. Perbandingan
anak laki-laki dan perempuan 2:1.3,7,8
Perbedaan geografis dan/atau etnik juga mempengaruhi insidensi dari sindrom nefrotik.
Contohnya, insiden sindrom nefrotik 6 kali lipat lebih besar pada anak-anak di Asia daripada di Eropa.
Sindrom nefrotik jarang terjadi di daerah Afrika.3,7,8
Patofisiologi
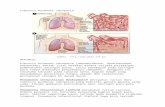
Kapiler glomerulus dibatasi oleh sel endotel yang mengandung banyak lubang yang disebut
fenestra. Membran basalis membentuk satu lapisan yang berkesinambungan antara sel endotel dan sel
epitel di bagian luar. Membran basalis terdiri dari tiga lapisan yaitu lamina rara interna, lamina densa,
dan lamina rara eksterna. Sel epitel viseralis kapsula Bowman menutupi kapiler dan membentuk
tonjolan sitoplasma yang disebut foot process yang berhubungan dengan lamina rara eksterna. Di antara
10

tonjolan tersebut terdapat celah filtrasi yang disebut slit pore dan ditutupi oleh suatu membran yaitu slit
diafragma.2
Pada glomerulus, sawar filtrasi glomerulus terdiri dari fenestra endotelium, membran basalis
glomerulus, dan sel epitel viseralis. Membran basalis glomerulus merupakan jaringan yang terdiri dari
kolagen tipe IV, laminin, nidogen, dan proteoglikan. Membran basalis ini berfungsi sebagai sawar size-
and charge selective (sawar muatan dan ukuran).3 Slit diafragma yang terdapat di antara foot process
epitel turut berperan dalam sawar size-selective. Molekul utama yang menentukan anionic site yang
merupakan size- and charge selective pada glomerulus adalah proteoglikan heparan sulfat membran
basalis terutama lamina rara eksterna, serta sialoglikolipid dan sialoglikoprotein pada sel endotel dan
permukaan sel podosit epitel viseralis. Selain heparan sulfat, terdapat juga kelompok anionik lain
seperti residu karboksil yang merupakan glikoprotein membran basalis glomerulus, dan glikoprotein
kondroitin sulfat. Patogenesis sindrom nefrotik pada anak terjadi berdasarkan mekanisme imunologis
berupa abnormalitas sintesis globulin dan respons mitogen limfosit.3
Adanya defek pada fungsi sel T atau produknya akan menyebabkan disfungsi glomerulus
terhadap protein serum. Pada sindrom nefrotik terdapat peningkatan pengeluaran heparan sulfat dan
kondroitin sulfat urin.3
Pengeluaran proteoglikan heparan sulfat dalam urin ini akan menyebabkan penurunan muatan
anionik dan hilangnya sawar elektrostatik yang mengakibatkan peningkatan permeabilitas membran
basalis glomerulus dan menimbulkan proteinuria.3
Proteinuria akan menyebabkan hipoalbuminemia dan selanjutnya terjadi edema,
hiperkolesterolemia, dan manifestasi lain sindrom nefrotik. Vermylen dkk. (1989) melaporkan
penurunan heparan sulfat pada membran basalis glomerulus sindrom nefrotik jenis sklerosis mesangial
difus dan peningkatan ekskresi heparan sulfat dalam urin pasien SN lebih berat dibandingkan
pengeluaran kondroitin sulfat. Nephrin diproduksi sel epitel dan berperan dalam perkembangan atau
terpeliharanya sawar filtrasi glomerulus. Nephrin merupakan protein transmembran superfamili
imunoglobulin yang mempunyai berat molekul 135 kD. Bagian ekstraselular nephrin mengandung 8
domain immunoglobulin-like dan 1 domain fibronectin tipe III like module. Bagian ini diikuti oleh 1
domain transmembran tunggal dan 1 cytosolic C- terminal. Protein ini dapat berinteraksi dengan protein
membran atau dengan komponen membran basalis glomerulus. Kelainan pada interaksi ini dapat
menyebabkan disintegrasi sawar filtrasi.3
Proteinuria
11

Proteinuria merupakan kelainan dasar SN. Proteinuria sebagian besar berasal dari kebocoran
glomerulus (proteinuraia glomerular) dan hanya sebagian kecil berasal dari sekresi tubulus (proteinuri
tubular). Perubahan integritas membrana basalis glomerulus menyebabkan peningkatan permeabilitas
glomerulus terhadap protein plasma dan protein utama yang diekskresikan dalam urin adalah albumin.9
Derajat proteinuria tidak berhubungan langsung dengan keparahan kerusakan glomerulus.
Pasase protein plasma yang lebih besar dari 70 kD melalui membrana basalis glomerulus normalnya
dibatasi oleh charge selective barrier (suatu polyanionic glycosaminoglycan) dan size selective barrier.
Pada nefropati lesi minimal, proteinuri disebabkan terutama oleh hilangnya charge selectivity
sedangkan pada nefropati membranosa disebabkan terutama oleh hilangnya size selectivity.9
Hipoalbuminemia
Hipoalbuminemia disebabkan oleh hilangnya albumin melalui urin dan peningkatan katabolisme
albumin di ginjal. Sintesis protein di hati biasanya meningkat (namun tidak memadai untuk mengganti
kehilangan albumin dalam urin), tetapi mungkin normal atau menurun.9
Hiperlipidemia
Kolesterol serum, very low density lipoprotein (VLDL), low density lipoprotein (LDL),
trigliserida meningkat sedangkan high density lipoprotein (HDL) dapat meningkat, normal atau
menurun. Hal ini disebabkan peningkatan sintesis lipid di hepar dan penurunan katabolisme di perifer
(penurunan pengeluaran lipoprotein, VLDL, kilomikron dan intermediate density lipoprotein dari
darah). Peningkatan sintesis lipoprotein lipid distimulasi oleh penurunan albumin serum dan penurunan
tekanan onkotik.9
Lipiduria
Lemak bebas (oval fat bodies) sering ditemukan pada sedimen urin. Sumber lemak ini berasal
dari filtrat lipoprotein melalui membrana basalis glomerulus yang permeabel.9
Edema
Dahulu diduga edema disebabkan penurunan tekanan onkotik plasma akibat hipoalbuminemi
dan retensi natrium (teori underfill). Hipovolemi menyebabkan peningkatan renin, aldosteron, hormon
antidiuretik dan katekolamin plasma serta penurunan atrial natriuretic peptide (ANP). Pemberian infus
albumin akan meningkatkan volume plasma, meningkatkan laju filtrasi glomerulus dan ekskresi
12

fraksional natrium klorida dan air yang menyebabkan edema berkurang. Peneliti lain mengemukakan
teori overfill. Bukti adanya ekspansi volume adalah hipertensi dan aktivitas renin plasma yang rendah
serta peningkatan ANP.9
Beberapa penjelasan berusaha menggabungkan kedua teori ini, misalnya disebutkan bahwa
pembentukan edema merupakan proses dinamis. Didapatkan bahwa volume plasma menurun secara
bermakna pada saat pembentukan edema dan meningkat selama fase diuresis.5
Hiperkoagulabilitas
Keadaan ini disebabkan oleh hilangnya antitrombin (AT) III, protein S, C dan plasminogen
activating factor dalam urin dan meningkatnya faktor V, VII, VIII, X, trombosit, fibrinogen,
peningkatan agregasi trombosit, perubahan fungsi sel endotel serta menurunnya faktor zimogen (faktor
IX, XI).9
Kerentanan terhadap infeksi
Penurunan kadar imunoglobulin Ig G dan Ig A karena kehilangan lewat ginjal, penurunan
sintesis dan peningkatan katabolisme menyebabkan peningkatan kerentanan terhadap infeksi bakteri
berkapsul seperti Streptococcus pneumonia, Klebsiella, Haemophilus. Pada SN juga terjadi gangguan
imunitas yang diperantarai sel T. Sering terjadi bronkopneumoni dan peritonitis.5
Manifestasi Klinik
Sindrom nefrotik idiopatik paling lazim muncul antara usia 2 dan 6 tahun. Sindrom terdini telah
dilaporkan pada setengah tahun terakhir dan usia satu tahun dan lazim pada orang dewasa. Episode
awal dan kekambuhan berikutnya dapat terjadi pasca-infeksi virus saluran pernapasan atas yang
nyata.Penyakit ini biasanya muncul sebagai edema, yang pada mulanya ditemukan di sekitar mata dan
pada tungkai bawah, dimana edemanya bersifat pitting edema.Semakin lama, edema menjadi
menyeluruh dan mungkin disertai kenaikan berat badan, timbul asites dan/atau efusi pleura, penurunan
curah urin.Edemanya berkumpul pada tempat-tempat tergantung dari hari-ke hari tampak berpindah
dari muka dan punggung ke perut, perineum, dan kaki. Anoreksia, nyeri perut, dan diare lazim terjadi;
jarang ada hipertensi.1,2,4
13

Terlepas dari histopatologik yang terjadi, manifestasi utama SN adalah edema, tanda yang
ditemukan pada 95% anak. Edema pada awal awitan dapat tersembunyi, sehinga para orangtua hanya
mengira anak merekea tumbuh dengan cepat, pada banyak anak, edema mucul secara intermiten.
Edema biasanya tampak mula-mula pada preorbital, serta daerah skrotm, labi amyora, dan akhirnya
dapat menyeluruh. Edema pada SN bersifat pitting edema. Pasien juga biasanya mengalami anoreksia
irritabilitas, lelash, dispepesia, diare, serta distres pernapasan. Pada beberapa anak, hipertensi agaknya
merupakan respon fisisologis terhadap penurunan volume plasma.6
Pada pemeriksaan laboratorium terdapat proteinuria berat, mikrohematuria, dan leukosituria.
Selain albumin, banyak protein yang keluar melalui urin seperti imunoglobulin G (IgG), transferin,
apoprotein, lipoprotein lipase, antitrombin III (ATIII), seruloplasmin, protein pengikat vitamin D
(vitamin D binding protein), 25 OH kolekalsiferol, dan thyroid binding globulin. Hal ini akan
menyebabkan kadar protein tersebut dalam serum rendah dan dapat menyebabkan anemia defisiensi
besi, pertumbuhan terhambat, ossifikasi terlambat, dan hipotiroidism. Tiroksin yang rendah akan
menyebabkan peningkatan hormon thyroid stimulating hormon (TSH). IgG serum yang rendah dan
pengeluaran komplemen faktor B dan D melalui urin menyebabkan meningkatnya risiko infeksi.
Ekskresi plasminogen dan ATIII melalui urin akan menimbulkan kompensasi berupa sintesis protein
yang menyebabkan peningkatan makroglobulin, fibrinogen, tromboplastin, factor II, V, VII, VIII, X,
XII, dan XIII yang dapat menyebabkan koagulopati. Albumin serum yang rendah, dan konsentrasi asam
lemak bebas yang meningkat menyebabkan hipertrigliseridemia. Kadar kolesterol total dan kolesterol
low density lipoprotein (LDL) meningkat tetapi high density lipoprotein (HDL) rendah. Kelainan lemak
dan perubahan arteriol dapat merupakan risiko arteriosklerosis.3
Penatalaksanaan
Medika mentosa
Pada episode pertama nefrosis, anak dapat dirawat-inap di rumah sakit untuk tujuan diagnostik,
pendidikan, terapeutik. Bila timbul edema, masukan natrium dikurangi dengan memulai diet tidak
ditambah garam. Orang tua dinasihati untuk memasak tanpa garam, menyembunyikan garam meja,
dan menghindari menyajikan makanan yang jelas-jelas bergaram. Pembatasan garam dihentikan bila
edemanya membaik. Jika edemanya tidak berat, masukan cairan tidak batasi namun tidak perlu
didorong. Anaknya dapat masuk sekolah dan berpartisipasi dalam aktivitas sekolah seperti yang dapat
14

ditoleransi. Sampai diuresis akibat kortikosteroid dimulai, edema ringan sampai sedang dapat dikelola
di rumah dengan klorotiazid 10-40 mg/kg/24 jam dalam dua dosis terbagi.1
Bila terjadi hipokalemia, dapat ditambahkan kalium klorida atau spironolakton (3-5 mg.kg/24 jam
dibagi menjadi 4 dosis). Jika edemanya menjadi berat, mengakibatkan kegawatan pernapasan akibat
efusi pleura yang massif dan asites atau pada edema skrotum yang berat, anak harus dirawat-inap di
rumah sakit. Pembatasan natrium harus diteruskan, tetapi pengurangan masukan yang lebih lanjut
jarang efektif dalam mengendalikan edema. Skrotum yang membengkak dinaikkan dengan bantal
untuk meningkatkan pengeluaran cairan dengan gravitasi.1
Di masa lampau, edema yang berat diobati dengan pemberian albumin intravena, pada beberapa
penderita disertai dengan pemberian furosemid intravena. Tetapi sekarang terapi tipe ini telah diganti
dengan pemberian furosemid oral (1-2 mg/kg setiap 4 jam) bersama dengan metolazon (0,2-0,4
mg/kg/24 jam dalam dua dosis terbagi); metolazon dapat bekerja pada tubulus proksimal dan distal.
Bila menggunakan kombinasi yang kuat ini, kadar elektrolit dan fungsi ginjal harus dimonitor secara
ketat. Pada beberapa keadaan edema berat, pemberian albumin manusia 25% ( 1 g/kg/24 jam)
intravena mungkin diperlukan, tetapi efeknya biasanya sementara dan harus dihindari terjadinya
kelebihan beban volume dengan hipertensi dan gagal jantung.1
Setelah diagnosis sindrom nefrotikya diperkuat dengan pemeriksaan laboratorium yang tepat,
patofisiologi dan pengobatan nefrosis ditinjau lagi bersama-sama dengan keluarganya untuk
meningkatkan pengertian mereka tentang penyakit anaknya. Remisi kemudian diinduksi dengan
pemberian prednisone, kortikosteroid yang kurang mahal, dengan dosis 60 mg/m2/24 jam (maksimum
dosis 60 mg setiap hari), dibagi menjadi tiga atau empat dosis selama sehari. Digunakan terapi dosis-
terbagi bukannya dosis tunggal karena beberapa penderita yang gagal berespons terhadap dosis
tunggal akan berespons terhadap dosis terbagi. Waktu yang dibutuhkan untuk berespons terhadap
prednisone rata-rata sekitar 2 minggu, responnya ditetapkan pada saat urin menjadi bebas protein.
Jika anak berlanjut menderita proteinuria (2+ atau lebih) setelah satu bulan mendapat prednisone
dosis terbagi yang terus-menerus setiap hari, nefrosis demikian disebut resistance steroid dan biopsi
ginjal terindikasikan untuk menentukan penyebab penyakitnya yang tepat.1
Lima hari setelah urin menjadi bebas protein (negatif, sedikit sekali, atau +1 pada dipstick), dosis
prednisone diubah menjadi 60 mg/m2 (dosis maksimum 60 mg) diberikan selang sehari sebagai dosis
tunggal bersama dengan makan pagi. Regimen selang sehari ini diteruskan selama 3-6 bulan. Tujuan
15

terapi selang sehari ini adalah mempertahankan remisi dengan menggunakan dosis prednisone yang
relatif nontoksik, dengan demikian menghindari seringnya kekambuhan dan toksisitas kumulatif
akibat pemberian kortikosteroid setiap hari. Setelah periode terapi selang sehari tersebut, prednisone
dapat dihentikan secara mendadak. Sebaliknya, dalam waktu sampai dengan satu tahun setelah
penyelesaian terapi kortikosteroid, anak akan membutuhkan terapi tambahan kortikosteroid untuk
penyakit yang berat atau pembedahan.9
Setiap relaps nefrosis diobati dengan cara yang sama. Kekambuhan didefinisikan sebagai berulangnya
edema dan bukan hanya proteinuria, karena beberapa anak dengan keadaan ini akan menderita
proteinuria intermiten yang menyembuh spontan. Sejumlah kecil penderita yang berespons terhadap
terapi dosis-terbagi setiap hari, akan mengalami kekambuhan segera setelah perubahan ke atau setelah
penghentian terapi selang sehari. Penderita demikian itu disebut tergantung steroid.9
Bila ada kekambuhan berulang dan terutama jika anak menderita toksisitas kortikosteroid berat
(tampak cushingoid, hipertensi, gagal tumbuh), kemudian harus dipikirkan terapi siklofosfamid.
Siklofosfamid terbukti memperpanjang lama remisi dan mencegah kekambuhan pada anak yang
sindrom nefrotiknya sering kambuh. Kemungkinan efek samping obat (leucopenia, infeksi varisela
tersebar, sistitis hemoragika, alopesia, sterilitas) harus dipantau pada keluarga. Dosis siklofosfamid
adalah 3 mg/kg/24 jam sebagai dosis tunggal, selama total pemberian 12 minggu, Terapi prednisone
selang sehari sering diteruskan selama pemberian siklofosfamid. Selama terapi dengan siklofosfamid,
leukosit harus dimonitor setiap minggu dan obatnya dihentikan jika jumlah leukosit menurun dibawah
5.000/mm3. Penderita yang resisten steroid berespons terhadap perpanjangan pemberian siklofosfamid
(3-6 bulan), bolus metil prednisolon atau siklosporin.1,9
Non-medika mentosa
Tata laksana suportif
Aktifitas bergantung keadaan umum anak, sedangkan tirah baring tidak dianjurkan kecuali
karena tirah baring potensial meningkatkan risiko thrombosis; terdapat edema anasarka dan disertai
komplikasi.9
Asupan garam dibatasi untuk pencegahan dan pengobatan edema selain mengurangi resiko
hipertensi selama pengobatan prednison. Diet rendah garam hanya pada kasus edema berat sedangkan
kalori harus adekuat, karbohidrat normal, dan relatif rendah lemak. Asupan protein diusahakan
16

mencapai target 130-140% dari kebutuhan nomal harian sesuai usia atau 1-2 g/kg berat badan/hari.
Pembatasan cairan dianjurkan pada keadaan hiponatremia sedang - berat.9
Pemberian diuretik umumnya tidak diperlukan pada SNKM karena dapat memicu renjatan
hipovolemik; namun pada kasus dengan edema berat disertai kesulitan napas, boleh diberikan
furosemid oral 1-2 mg/kg/hari sesudah koreksi hipovolemia atau spironolakton 2-10 mg/kg BB/hari
bila kreatinin serum normal.9
Albumin meningkatkan tekanan onkotik dan membantu efek diuretik furosemid. Hipovolemia,
yang timbul dengan cepat akibat hilangnya proteinplasma dan dipicu oleh pemberian
diuretik,potensial menyebabkan syok pada anak dengan SNKM. Manifestasi syok meliputi nyeri
perut, akral dingin, volume nadi kurang, hipotensi, dan hemokonsentrasi. Untuk mencegah renjatan
diberikan infus albumin 0.5-1 g/kg/dosis per infuse (5mg/kg berat badan albumin 20% atau 25%)
selama 1 - 4 jam bersama dengan pemberian furosemid.9
Obat penyekat ACE seperti kaptopril sebagai pengobatan tambahan dapat mengurangi
ekskresi protein urin sebanyak 50%. Namun kegunaan jangka panjang pada anak belum terbukti
mencegah progresifitas penyakit. Obat ini jangan diberikan selama pemberian dosis awal prednisone
karena dapat menimbulkan hipotensi dan resiko trombosis.9
Hiperkolesterolemia umumnya bersifat transiendan normal kembali bila pengobatan berhasil.9
Komplikasi
Komplikasi-komplikasi yang dapat terjadi pada anak dengan sindrom nefrotik antara lain infeksi dan
thrombosis arteri dan vena.3,7,8
Infeksi adalah komplikasi sindrom nefrotik utama, komplikasi ini akibat dari meningkatnya
kerentanan terhadap infeksi bakteriselama kambuh. Penjelasan yang diusulkan meliputi penurunan
kadar immunoglobulin, cairan edema yang berperan sebagai media perbiakan, defisiensi protein,
penurunan aktivitas bakterisid leukosit, terapi “imunosupresif”, penurunan perfusi limpa karena
hipovolemia, kehilangan faktor komplemen (faktor properdin B) dalam urin yang mengopsonisasi
bakteri tertentu. Belum jelas, mengapa peritonitis spontan merupakan tipe infeksi yang paling sering;
sepsis, pneumonia, selulitis, dan infeksi saluran kemih juga dapat ditemukan. Organisme penyebab
peritonitis yang paling lazim adalah S. pneumoniae; bakteri gram-negatif juga ditemukan. Demam dan
temuan-temuan fisik mungkin minimal bila ada terapi kortikosteroid. Oleh karenanya, kecurigaan yang
17

tinggi, pemeriksaan segera (termasuk biakan darah dan cairan peritoneum), dan memulai terapi awal
yang mencakup organisme gram-positif maupun gram-negatif adalah penting untuk mencegah
terjadinya penyakit yang mengancam jiwa. Bila dalam perbaikan, semua penderita yang sedang
menderita nefrosis harus mendapatkan vaksin pneumokokus polivalen.3,7,8
Komplikasi lain dapat meliputi kenaikan kecenderungan terjadinya thrombosis arteri dan vena
(setidak-tidaknya sebagian karena kenaikan kadar faktor koagulasi tertentu dan inhibitor fibrinolisis
plasma, penurunan kadar anti-trombin III plasma, dan kenaikan agregasi trombosit); defisiensi faktor
koagulasi IX, XI, dan XII; dan penurunan kadar vitamin D serum. 3,7,8
SN yang tidak diobati, dapat menyebabkan berbagai komplikasi. Seperti, hipovolemia,
hipertensi, hiperlipidemia, hiperkoagulopati, terlambat tumbuh kembang, dan anemia. Asites kronis jika
tidak diobati, menyebabkan dilatasi dindning abdominal. Menyebabkan hernia umbilical, rectal prolaps,
kesulitan bernapas, nyeri skrotum, dan anasarka.5
Penderita SN berisiko tinggi mengalami infeksi, terutama dengan streptococcus pneumonia. SN
dihubungkan dengan kadar IgG yang rendah, bukan karena keluar melalui urin. Kadar IgG yang rendah,
bisa disebabkan terganggunya sintesis. Gangguan fungsi sel T, juga bisa terjadi di SN, yang
menyebabkan kerentanan terhadap infeksi. Akhirnya, yang digunakan mengobati SN, seperti
kortikosteroid dan agen alkylating, menekan system kekebalan dan meningkatkan risiko infeksi.5
Perubahan- perubahan pada status cairan, dapat menyebabkan oliguria dan peningkatan blood urea
nitrogen dan resiko terbentuknya tromboemboli. Tromboemboli sering ditemukan pada penderita SN
dan biasanya berupa deep vein thrombosis di ekstremitas, vena renalis dan vena paru dan serebral.
Risiko untuk mengalami tromboemboli disebabkan oleh keadaan hiperkoagulabilitas yang diakibatkan
penurunan inhibitor koagulase seperti antitrombim III, Protein C dan S serta plasminogen yang
terbuang lewat urin, dan meningkatnya faktor V, VII, VIII, X, trombosit, fibrinogen, peningkatan
agregasi trombosit, perubahan fungsi sel endotel serta menurunnya faktor zimogen (faktor IX, XI).9
Selain itu, perkembangan dan pertumbuhan mengalami keterlambatan selama fase aktif SN.
Berbagai penelitian menunjukkan penyebab gangguan pertumbuhan pada anak dengan SN adalah
multifaktoral. Meliputi proteinuria, kehilangan insulin growth factor (IGF) binding protein melalui urin
yang menyebabkan kadar IGD-I dan IGF-II dalam serum menurun, depresi IGF reseptor mRNA, dan
efek pengobatan steroid.9
Anemia juga dapat terjadi akibat terbuangnya zat besi lewat urin. Serta gangguan sintesis eritropoetin.9
18

Prognosis
Pronosis pasien nefrotik sindrom bervariasi bergantung tipe kelainan histopatologi. Prognosis
untuk nefrotik sindrom kongenital adalah buruk, pada banyak kasus dalam 2-18 bulan akan terjadi
kematian karena gagal ginjal. Sedangkan prognosis untuk anak dengan kelainan minimal glomerulus
sangat baik. Karena pada kebanyakan anak respon tehadap terapi steroid; sekitar 50% mengalami 1-2
kali relaps dalam 5 tahun dan 20% dapat relaps dalam kurun waktu 10 tahun setelah didiagnosis. Hanya
30 % anak yang tidak pernah relaps setelah inisial episode. Setidaknya sekitar 3% anak yang respon
terhadap steroid menjadi steroid resisten. Progresif renal insufisiensi terjadi pada kurang dari 1%
pasien, dan kematian pada pasien kelainan minimal biasanya disebabkan oleh infeksi dan komplikasi
ekstra renal.12
Hanya sekitar 20% pasien sindrom nefrotik dengan fokal segmental glomerulonefritis sklerosis,
yang mengalami remisi derajat protenurianya, banyak pasien yang mengalamai relaps menjadi steroid
dependen atau resisten. Penyakit renal stadium akhir terjadi pada 25-30% pasien dalam lima tahun, dan
30-40% dalam sepuluh tahun. Lima puluh persen pasien dengan difuse mesangial proliferation
mengalami remisi komplit dari proteinuria dengan steroid terapi, sekitar 20% terjadi delayed remisi.
Dua puluh persen menjadi proteinuria yang berlanjut dan sekitar 6% menjadi renal isufisiensi yang
progresif. Prognosis pada pasien dengan membranoproliferatif glomerulonephropaty umumnya kurang
baik, dan keuntungan terapi steroid tidak begitu jelas. Pada beberapa study dinyatakan, tidak ada
perbedaan evidence hasil antara pemberian pengobatan dengan tampa pengobatan pada pasien ini,
karena sekitar 30% pasien akan menjadi penyakit renal stadium akhir dalam 5 tahun.12
Pencegahan
Sindoma Nefrotik sering tidak dapat dicegah, walaupun pengobatan yang adekuat terhadap
penyakit sistemik dan infeksi dapat mengurangi resiko sindroma nefrotik karena sindroma nefrotik
sekunder dapat disebabkan oleh penyakit sistemik seperti SLE aataupun infeksi bakteri, virus, dan
parasit.10
Kesimpulan
Sindrom nefrotik merupakan kumpulan gejala yang ditandai dengan proteinuria massif disertai
dengan hipoalbuminemia, hiperlipidemia, dan pitting edema yang tidak diketahui penyebabnua pada
sindrom nefrotik idiopatik. Secara epidemiologi, anak berumur kurang dari 16 tahun sering mengalami
sindrom ini dan anak laki-laki lebih sering terkena daripada anak perempuan dan terbayak pada usia 2-6
tahun. Berdasarkan etiologi dibagi menjadi dua, yaitu sindrom nefrotik primer dan sindrom nefrotik
19

sekunder. Pada sindrom nefrotik primer terbagi menjadi 5 yaitu: minimal change disease, diffuse
mesangial proliferative glomerulonephritis, focal segmental glomerulosklerosis, membranous
glomerulonephritis, membrano proliferative glomerulonephritis. Sedangkan sindrom nefrotik sekunder
dapat disebabkan oleh penyakit ginjal lain, infeksi dari bakteri dan virus serta pengaruh daya tahan
tubuh, obat-obat imunosupresif, penyakit sistemik, alergi dan adanya penyakit keturunan.
Daftar Pustaka
1. Bergstein JM. Nefrologi. Dalam: Behrman RE, Kliegman RM, Arvin AM, penyunting. Ilmu
kesehatan anak Nelson. Vol.II. Edisi 15. Jakarta: Penerbit Buku Kedokteran EGC; 2000. hal.
1828-32.
2. Gleadle J. At a glance: anamnesis dan pemeriksaan fisik. Jakarta: Erlangga; 2007. h.254-60.
3. Pardede SO. Sindrom nefrotik infantil. Jakarta: Cermin Dunia Kedokteran. 2002; h.32-7, 134.
4. Markum AH, Ismael S, Alatas H, et al. Buku ajar ilmu kesehatan anak. Jilid I. Jakarta: Fakultas
Kedokteran Universitas Indonesia. 2004.h.528-67.
5. Djuanita E, Joseph E. Sindroma nefrotik patofisiologi dan penatalaksanaannya. Jakarta: Majalah
Kedokteran Damianus; 2008.h.151-8.
6. Rudolph AM, Hoffman JIE, Rudolph CD. Buku ajar pediatri rudolph. Edisi ke-20. Jakarta:
EGC; 2007.h.1503-7.
7. Kliegman RM, Emerson NW. Nelson textbook of pediatrics. 19th ed. Philadephia: Elsevier
Saunders. 2011. p.1801-6.
8. Avner ED, Harmon WE, Niaudet P. Pediatric nephrology. Springer. 2009. p. 667-91
9. Gunawan CA. Sindroma nefrotik patogenesis dan penatalaksanaan. Cermin Dunia Kedokteran
2006; 150: 50-3.
10. Sindrom nefrotik pada anak. Ethical Digest 2009; 67: 25-36.
11. Field M, Pollock C, Harris D. The renal system basic scienece and clinical conditions. China:
Elsevier; 2010.p.69-88.
12. Wilson LM. Patofisiologi Konsep Klinis Proses-proses Penyakit. 6th ed, 2nd vol. Jakarta:
Penerbit Buku Kedokteran EGC; 2006.
20