REFERAT PLASENTA PREVIA-agustania.doc
-
Upload
diaz-rahmadi -
Category
Documents
-
view
85 -
download
2
description
Transcript of REFERAT PLASENTA PREVIA-agustania.doc

BAB I
PENDAHULUAN
Perdarahan pervaginam dapat terjadi setiap saat pada kehamilan dan harus selalu
dianggap sebagai kelainan yang berbahaya. Perdarahan pada kehamilan muda disebut
keguguran atau abortus, sedangkan pada kehamilan tua disebut perdarahan antepartum. Batas
teoritis antara kehamilan muda dan kehamilan tua ialah kehamilan 28 minggu, mengingat
kemungkinan hidup janin di luar uterus.
Perdarahan pada trimester ketiga dapat menyebabkan komplikasi yang serius terhadap
ibu dan kehamilannya. Perdarahan antepartum yang berbahaya umumnya bersumber pada
kelainan plasenta, sedangkan perdarahan yang tidak bersumber pada kelainan plasenta
biasanya tidak berbahaya.
Pada kasus perdarahan antepartum, pikirkan kemungkinan yang lebih berbahaya lebih
dahulu, yaitu perdarahan dari plasenta, karena merupakan kemungkinan dengan prognosis
terburuk atau terberat, dan memerlukan penatalaksanaan gawat darurat segera.
1

BAB II
PEMBAHASAN
II. 1. Anatomi Plasenta
Plasenta merupakan organ yang bertanggung jawab dalam hal pemberian nutrisi dan
pembuangan sisa-sisa metabolisme antara ibu dan fetus. Plasenta juga merupakan kelejar
endokrin; plasenta mensekresi sejumlah estrogen dan progesteron, juga sejumlah hormon
protein dan hormon polipeptida yang mirip dengan dengan beberapa hormon yang
disekresikan hipofisis anterior. Hormon terakhir ini meliputi human chorionic gonadotrophin
(hCG) yang mirip dengan LH, dan somatomammotropin yang memiliki aksi mirip hormon
pertumbuhan dan prolaktin. Deteksi hCG dalam urin adalah indikasi kehamilan dan
merupakan dasar tes kehamilan yang sering dilakukan di rumah.
Seluruh fungsi pernafasan, ekskresi, dan keperluan nutrisi fetus disediakan dengan
difusi melalui plasenta, bukan melalui paru-paru, ginjal, atau saluran gastrointestinal fetus.
Sirkulasi fetal beradaptasi terhadap hal ini.
Chorda umbilikus atau tali pusat merupakan penghubung antara plasenta dan
umbilikus fetus. Chorda umbilikus mencakup satu vena umbilical dan dua arteri umbilical,
yang diliputi oleh suatu substansi gelatin. Darah teroksigenasi dan kaya nutrisi mengalir
melalui vena ke permukaan bawah hati. Pada keadaan ini, vena umbilikus dibagi menjadi dua
cabang. Satu cabang bergabung dengan vena porta, sementara cabang lainnya, yang disebut
dengan ductus venosus memasuki vena cava inferior. Dengan demikian, darah teroksigenasi
bercampur dengan darah vena yang kembali dari ekstremitas bawah fetus sebelum darah itu
memasuki hati. Vena umbilikalis merupakan satu-satunya pembuluh darah fetus yang
membawa darah penuh teroksigenasi.
Selama tiga hari morula hasil pembelahan ovum yang sudah dibuahi mengapung
dengan bebas di kavitas uterina. Pada saat itu, tengah morula diisi cairan yang masuk dari
kavitas uterina. Ketika ruangan yang berisi cairan itu berkembang di dalam morula, dua
kelompok sel berbeda dibentuk, dan selanjutnya struktur ini dikenal dengan blastokista.
Bagian tengah blastokista dan berlubang dan berisi cairan itu disebut dengan kavitas
blastokista. Blastokista tersusun atas suatu lapisan luar sel yang dikenal dengan trofoblas dan
suatu aggregasi sel di dalam yang disebut embrioblas. Dengan perkembangan selanjutnya,
2

trofoblas berdiferensiasi menjadi struktur yang disebut korion yang nantinya akan menjadi
bagian plasenta.
Plasenta merupakan struktur vaskular yang dengannya anak di dalam kandungan
menempel pada dinding rahim ibunya dan melaluinya pertukaran gas respirasi dan hasil
metabolisme terjadi Plasenta dibentuk sebagai bagian dari jaringan maternal dan sebagai
bagian jaringan embrionik. Bagian embrionik plasenta terdiri dari frondosum korion,
sementara bagian maternal tersusun atas bagian dinding rahim yang disebut lamina basalis,
yang kepadanya vili korionik akan berpenetrasi. Darah tidak mengalir langsung diantara
kedua bagian ini, tetapi karena membran keduanya berada dekat satu sama lain, suatu
substansi tertentu berdifusi dengan mudah. Ketika telah penuh terbentuk, plasenta merupakan
lempengan oval coklat kemerahan dengan diameter 15 – 20 cm dan ketebalannya sekitar 2,5
cm. Beratnya antara 500 – 600 g, sekitar seper-enam berat fetus.
Pada saat yang sama dengan pembentukan organ interna embryo, suatu sistem
membran ekstraembryonic yang complex juga berkembang. Membran extraembryonic itu
adalah amnion, yolk sac, allantois, dan korion. Membran-membran ini bertanggung jawab
dalam proteksi, respirasi, ekskresi, dan nutrisi embrio dan selanjutnya fetus. Pada saat
melahirkan, plasenta, chorda umbilikus, dan membran ekstraembrionik terpisah dari fetus dan
dikeluarkan dari uterus setelah kelahiran.
Jenis plasenta manusia adalah haemocorealis. Dilihat dari bentuknya, ada yang seperti
satelit (succenturiate), besar dan tebal (blattledore), tebal dan bulat (circumvallate), serta
bentukan di luar dagingnya (velamentous insertion of cord).
II.2. Implantasi Plasenta
Setelah terjadinya fertilisasi ovum oleh sperma maka sel yang dihasilkan disebut
sebagai zigot. Kemudian terjadi pembelahan pada zygot sehingga menghasilkan apa yang
disebut sebagai blastomer, kemudian morula dan blastokist. Pada tahap-tahap perkembangan
ini, zona pellusida masih mengelilingi. Sebelum terjadinya implantasi, zona pellusida
menghilang sehingga blastokist menempel pada permukaan endometrium. Dengan
menempelnya blastokist pada permukaan endometrium maka blastosit menyatu dengan epitel
endometrium. Setelah terjadi erosi pada sel epitel endometrium, trofoblas masuk lebih dalam
ke dalam endometrium dan segera blastokist terkurung di dalam endometrium.
Implantasi ini terjadi pada daerah endometrium atas terutama pada dinding posterior
dari uterus. Endometrium sendiri sebelum terjadinya proses di atas terjadi perubahan untuk
3

menyiapkan diri sebagai tempat implantasi dan memberi makan kepada blastokist yang
disebut sebagai desidua. Setelah terjadi implantasi desidua akan dibedakan menjadi:
1. Desidua basalis : desidua yang terletak antara blastokist dan miometrioum
2. Desidua kapsularis: desidua yang terletak antara blastokist dan kavum uteri
3. Desidua vera : desidua sisa yang tidak mengandung blastokist
Bersamaan dengan hal ini pada daerah desidua basalis terjadi suatu degenerasi
fibrinoid, yang terletak diantara desidua dan trofoblas untuk menghalangi serbuan trofoblas
lebih dalam lagi. Lapisan dengan degenerasi fibrinoid ini disebut sebagai lapisan Nitabuch.
Pada perkembangan selanjutnya, saat terjadi persalinan, plasenta akan terlepas dari
endometrium pada lapisan Nitabuch tersebut.
II.3. DEFINISI
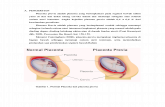
Plasenta previa ialah plasenta yang letaknya abnormal, yaitu pada segmen bawah
uterus sehingga dapat menutupi sebagian atau seluruh pembukaan jalan lahir. Pada plasenta
previa, jaringan plasenta tidak tertanam dalam korpus uteri jauh dari ostium internum
servisis, tetapi terletak sangat dekat atau pada ostium internum tersebut.
II.4. KLASIFIKASI
Plasenta previa digolongkan menurut hubungan plasenta terhadap pembukaan serviks
bagian dalam. Ada empat derajat abnormalitas yang diketahui :
1. Plasenta previa totalis. Ostium internum servisis tertutup sama sekali oleh
jaringan plasenta.
2. Plasenta previa parsialis. Ostium internum tertutup sebagian oleh jaringan
plasenta.
4

3. Plasenta previa marginalis. Tepi plasenta terletak pada bagian pinggir
ostium internum
.
4. Plasenta letak rendah. Plasenta tertanam dalam segmen bawah uterus,
sehingga tepi plasenta sebenarnya tidak mencapai ostium internum tetapi terletak sangat
berdekatan dengan ostium tersebut.
Derajat plasenta previa akan tergantung pada luasnya ukuran dilatasi serviks saat
dilakukan pemeriksaan, karena klasifikasi ini tidak didasarkan pada keadaan anatomik
melainkan fisiologik, maka klasifikasinya akan berubah setiap waktu. Baik pada jenis total
maupun parsial pelepasan spontan plasenta dengan derajat tertentu merupakan konsekuensi
5

yang tak dapat dielakan dari pembentukan segmen bawah uterus dan dilatasi serviks.
Pelepasan plasenta akan disertai dengan perdarahan akibat pembuluh darah yang lepas.
II.5. FREKUENSI
Insidensi plasenta previa adalah 0,5%. Perdarahan dari plasenta previa menyebabkan
kira – kira 20% dari semua kasus perdarahan antepartum. Di Rumah Sakit Dr.Cipto
Mangunkusumo, antara tahun 1971-1975, terjadi 37 kasus plasenta previa di antara 4781
persalinan yang terdaftar, atau kira-kira 1 diantara 125 persalinan terdaftar. Plasenta previa
terjadi pada kira-kira 5 diantara1000 persalinan di Amerika serikat dan merupakan penyebab
kematian sebesar 0,03%. Iyasu dan rekan (1993), dalam suatu analisis terhadap the National
Hospital Discharge Survey dari tahun 1979 sampai 1987, menemukan bahwa plasenta previa
menjadi penyulit pada 0,5 persen (1 dari 200) persalinan. Di Prentice Women's Hospital,
Frederiksen dan rekan (1999) melaporkan bahwa 0,55 persen (1 dari 180) dari hampir 93.500
pelahiran mengalami penyulit plasenta previa. Crane dan rekan (1999) mendapatkan insidensi
0,33 persen (1 dari 300) pada hampir 93.000 persalinan di provinsi Nova Scotia. Di Parkland
Hospital, insidensinya adalah 0,26 persen (1 dari 390) pada lebih dari 169.000 persalinan
selama 12 tahun.
II.6. ETIOLOGI
Penyebab terjadinya plasenta previa belum diketahui secara pasti. Salah satu teori
mengatakan bahwa proses perkembangan plasenta previa terjadi akibat gangguan
vaskularisasi desidua yang kemungkinan terjadi akibat perubahan atrofik atau inflamatorik.
Faktor lainnya adalah plasenta yang ukurannya besar sehingga membentang dan meliputi
daerah uterus yang luas sebagaimana terlihat pada eritroblastosis fetalis dan pada janin yang
lebih dari satu. Pada perentangan semacam itu, bagian bawah placenta kadang-kadang
mencapai daerah ostium internum , dan secara lengkap (total) atau sebagian (parsial) saling
bertumpuk dengan ostium tersebut.
Terjadinya plasenta previa juga dihubungkan dengan banyak hal, diantaranya yaitu:
1. Usia ibu
Usia ibu yang lanjut meningkatkan risiko plasenta previa, pada lebih dari 169.000
pelahiran di Parkland Hospital dari tahun 1988 sampai 1999, insidensi plasenta previa
meningkat secara bermakna di setiap kelompok usia. Pada kedua ekstrim, insidensinya adalah
1 dari 1500 untuk wanita berusia 19 tahun atau kurang dan 1 dari 100 untuk wanita berusia
lebih dari 35 tahun. Frederiksen dan rekan (1999) melaporkan bahwa insidensi plasenta
previa meningkat dari 0,3 persen pada tahun 1976 menjadi 0,7 persen pada tahun 1997.
6

Mereka memperkirakan bahwa hal ini disebabkan oleh bergesernya usia populasi obstetris ke
arah yang lebih tua.
Pada primigravida, umur >35 tahun lebih sering daripada umur < 25 tahun
2. Paritas
Multiparitas dilaporkan berkaitan dengan plasenta previa. Dalam sebuah studi
terhadap 314 wanita para 5 atau lebih, Babinszki dan rekan (1999) melaporkan bahwa
insidensi plasenta previa adalah 2,2 persen dan meningkat drastis dibandingkan dengan
insidensi pada wanita dengan para yang lebih rendah. Pada lebih dari 169.000 wanita di
Parkland Hospital, insidensinya untuk wanita dengan para 3 atau lebih adalah 1 dari 175
3. Endometrium cacat pada bekas persalinan berulang-ulang, bekas operasi
( seksio sesaria atau miomektomi ), kuretase, dan manual plasenta.
Riwayat seksio sesarea meningkatkan kemungkinan terjadinya plasenta previa. Nielsen dan
rekan (1989) mendapatkan peningkatan insidensi plasenta previa lima kali lipat pada wanita
Swedia dengan riwayat seksio sesarea. Di Parkland, insidensi meningkat dua kali lipat dari 1
dalam 400 menjadi 1 dalam 200 pada riwayat seksio sesarea minimal satu kali. Miller dan
rekan (1996), dari 150.000 lebih pelahiran di Los Angeles County Women's Hospital,
menyebutkan peningkatan tiga kali lipat plasenta previa pada wanita dengan riwayat seksio
sesarea. Insidensi meningkat seiring dengan jumlah seksio sesarea yang pernah dijalani—
angkanya 1,9 persen pada riwayat seksio sesarea dua kali dan 4,1 persen pada riwayat seksio
tiga kali atau lebih. Jelaslah, riwayat seksio sesarea disertai plasenta previa meningkatkan
kemungkinan histerektomi. Frederiksen dan rekan (1999) melaporkan angka histerektomi 25
persen pada wanita dengan seksio sesarea berulang atas indikasi plasenta previa
dibandingkan dengan hanya 6 persen pada mereka yang menjalani seksio sesarea primer atas
indikasi plasenta previa.
4. riwayat plasenta previa
5. perokok
Williams dan rekan (1991) mendapatkan risiko relatif untuk plasenta previa
meningkat dua kali lipat berkaitan dengan merokok. Mereka berteori bahwa hipoksemia
akibat karbon monoksida menyebabkan hipertrofi plasenta kompensatorik. Temuan-temuan
ini dikonfirmasi oleh Handler dan rekan (1994). Mungkin terdapat kaitan antara gangguan
vaskularisasi desidua—yang mungkin disebabkan oleh peradangan atau atrofi—dengan
terjadinya plasenta previa.
7

II.7. GAMBARAN KLINIK
Hal yang paling khas pada plasenta previa adalah perdarahan yang tidak nyeri, yang
biasanya belum muncul sampai menjelang akhir trimester kedua atau setelahnya. Namun,
beberapa jenis abortus dapat terjadi akibat lokasi plasenta abnormal yang sedang berkembang
tersebut. Perdarahan dari plasenta previa sering muncul tanpa peringatan, terjadi tanpa
disertai nyeri pada wanita yang riwayat pranatalnya tampak normal. Darah berwarna merah
segar. Untungnya, perdarahan awal jarang sedemikian deras sehingga menimbulkan
kematian. Perdarahan ini biasanya berhenti spontan namun kemudian kambuh. Pada sebagian
kasus, terutama pada mereka yang plasentanya tertanam dekat tetapi tidak menutupi os
serviks, perdarahan mungkin belum terjadi sampai persalinan dimulai; perdarahan ini dapat
bervariasi dari ringan sampai berat dan secara klinis dapat menyerupai solusio plasenta.
Penyebab perdarahan perlu ditekankan kembali. Apabila plasenta terletak di atas os
interna, pembentukan segmen bawah uterus dan pembukaan os interna akan menyebabkan
robeknya plasenta pada tempat melekatnya. Perdarahan diperparah oleh ketidakmampuan
serat-serat miometrium di segmen bawah uterus berkontraksi untuk menjepit pembuluh-
pembuluh yang robek.
Perdarahan dari tempat implantasi plasenta di segmen bawah uterus dapat berlanjut setelah
plasenta dilahirkan, karena segmen bawah uterus lebih rentan mengalami gangguan kontraksi
daripada korpus uterus. Perdarahan juga dapat terjadi akibat laserasi serviks dan segmen
bawah uterus yang rapuh, terutama setelah pengeluaran plasenta yang agak melekat secara
manual.
Gejala dan tanda utama Faktor predisposisi
Penyulit lain Diagnosis
- Perdarahan tanpa nyeri,
usia gestasi >20 minggu.
- Darah segar atau
kehitaman dengan bekuan.
- Perdarahan dapat terjadi
setelah miksi atau
defekasi,
aktivitas fisik, kontraksi
braxton Hicks atau koitus.
- Grande
multipara
- riwayat
plasenta
previa
- gemelli
- umur ibu
tua
- Syok
- Perdarahan setelah
koitus
- Tidak ada kontraksi
uterus
- Bagian terendah janin
tidak masuk ke pintu
atas panggul
- Kondisi janin normal
- Plasenta
Previa
8

atau terjadi gawat janin
II.8. DIAGNOSIS
Pada wanita dengan perdarahan uterus selama paruh terakhir kehamilan, plasenta
previa atau solusio plasenta harus selalu dicurigai. Kemungkinan plasenta previa tidak boleh
disingkirkan sampai pemeriksaan yang sesuai, termasuk USG, jelas membuktikan
ketiadaannya.
Anamnesis
Perdarahan jalan lahir pada kehamilan setelah 28 minggu, tanpa rasa nyeri, tanpa alasan,
berulang dengan volume lebih banyak daripada sebelumnya, terutama pada multigravida dan
berwarna merah segar. Banyaknya perdarahan tidak dapat dinilai dari anamnesis, melainkan
dari pemeriksaan hematokrit.
Pemeriksaan luar
Inspeksi
Dapat dilihat perdarahan yang keluar pervaginam: banyak, sedikit, dan darah beku
Bila berdarah banyak ibu tampak pucat/ anemis
Palpasi
Bagian terbawah janin biasanya belum masuk pintu atas panggul, apabila presentasi
kepala, biasanya kepala masih terapung diatas pintu atas panggul atau mengolak ke
samping dan sukar didorong ke dalam pintu atas panggul.
Tidak jarang terdapat kelainan letak, seperti letak lintang atau letak sungsang.
Janin sering belum cukup bulan, jadi fundus uteri masih rendah.
Pemeriksaan Inspekulo
Pemeriksaan ini bertujuan untuk mengetahui asal perdarahan apakah dari ostium uteri
eksternum atau dari kelainan serviks dan vagina. Apabila perdarahan berasal dari ostium uteri
eksternum, adanya plasenta previa dapat dicurigai.
Pemeriksaan letak plasenta tidak langsung
Pemeriksaan radiografi dan radioisotope yang sudah
ditinggalkan
Pemeriksaan ultrasonografi merupakan cara yang sangat
tepat, tidak menimbulkan bahaya radiasi bagi ibu dan janin.
9

Metode paling sederhana, tepat, dan aman untuk mengetahui lokasi plasenta adalah
dengan USG transabdominal. Menurut Laing (1996), rata-rata tingkat akurasinya adalah
sekitar 96 persen, dan angka setinggi 98 persen pernah dicapai. Hasil positif-palsu sering
disebabkan oleh distensi kandung kemih. Karena itu, pemindaian ultrasonografi pada
kasus yang tampaknya positif harus diulang setelah kandung kemih dikosongkan.
Sumber kesalahan yang jarang adalah identifikasi plasenta yang sebagian besar berimplantasi
di fundus tetapi tidak disadari bahwa plasenta tersebut besar dan meluas ke bawah sampai ke
os serviks interna. Pemakaian ultrasonografi transvaginal telah secara nyata
menyempurnakan tingkat akurasi diagnostik plasenta previa. Farine dan rekan (1988) mampu
memvisualisasi os servikalis interna pada semua kasus dengan teknik transvaginal, berbeda
dengan hanya 70 persen pada penggunaan alat transabdominal. Leerentveld dan rekan (1990)
mempelajari 100 wanita yang dicurigai mengalami plasenta previa. Mereka melaporkan nilai
prediksi positif sebesar 93 persen dan nilai prediksi negatif 98 persen untuk ultrasonografi
transvaginal. Tan dan rekan (1995) melaporkan akurasi yang lebih rendah dengan teknik ini.
Dalam studi-studi yang membandingkan ultrasonografi abdominal dengan pencitraan
transvaginal, Smith dan rekan (1997) serta Taipale dan rekan (1998) mendapatkan bahwa
teknik transvaginal lebih superior. Sekarang sebagian besar setuju bahwa apabila pada USG
transabdominal plasenta terletak rendah atau tampak menutupi os servikalis maka diperlukan
konfirmasi dengan ultrasonografi transvaginal.
Hertzberg dan rekan (1992) membuktikan bahwa USG transperineal memungkinkan
kita melihat os interna pada semua dari 164 kasus yang diteliti karena USG transabdominal
memperlihatkan adanya plasenta previa atau tidak konklusif. Plasenta previa dengan tepat
disingkirkan pada 154 wanita, dan pada 10 yang semula didiagnosis secara sonografis,
sembilan mengalami plasenta previa yang terbukti saat persalinan. Nilai prediksi positif
adalah 90 persen dan nilai prediksi negatif 100 persen.
10

Dikutip dari Saifuddin AB
Pemeriksaan letak plasenta secara langsung
Diagnosis plasenta jarang ditegakkan melalui pemeriksaan klinis, kecuali jari tangan
pemeriksa dimasukkan lewat serviks dan jaringan plasenta teraba.
Pemeriksaan serviks semacam ini tidak pernah diperbolehkan kecuali bila wanita tersebut
sudah berada di kamar operasi dengan segala persiapan untuk pembedahan seksio sesarea
segera, karena pemeriksaan serviks yang paling hati-hati pun dapat menimbulkan perdarahan
hebat. Selain itu, pemeriksaan ini jangan dilakukan kecuali apabila memang telah
direncanakan pelahiran, karena dapat terjadi perdarahan yang sedemikian rupa sehingga janin
perlu segera dilahirkan walaupun masih imatur. Pemeriksaan "double set-up" semacam ini
jarang diperlukan karena lokasi plasenta hampir selalu dapat diketahui dengan USG.
Pemeriksaan dalam diatas meja operasi (PDMO) dapat dilakukan bila semua syarat
terpenuhi, yaitu :
Infus/ transfusi telah terpasang, kamar dan Tim Operasi telah siap
11

Kehamilan > 37 minggu ( berat badan > 2500 g) dan in partu.
Janin telah meninggal atau terdapat anomaly congenital mayor (misal ansefali)
Perdarahan dengan bagian terbawah janin telah jauh melewati pintu atas panggul (2/5
atau 3/5 pada palpasi luar)
II.9. PENANGANAN
Terapi Ekspektatif
Tujuan supaya janin tidak terlahir prematur dan upaya diagnosis dilakukan secara non
invasif.
- Rawat inap, tirah baring dan berikan antibiotik profilaksis
- Pemeriksaan USG untuk menentukan implantasi plasenta, usia kehamilan,
letak, dan presentasi janin.
- Perbaiki anemia dengan pemberian Sulfas ferosus atau Ferous fumarat peroral
60 mg selama 1 bulan.
- Berikan tokolitik bila ada kontraksi :
MgSO4 4 g IV dosis awal dilanjutkan 4 g setiap 6 jam
Nifedipin 3 x 20 mg/hari
Betametason 24 mg IV dosis tunggal untuk pematangan paru.
- Pastikan sarana untuk melakukan tranfusi
- Jika perdarahan berhenti dan waktu untuk mencapai 37 minggu masih lama,
pasien dapat dirawat jalan (kecuali rumah pasien di luar kota atau diperlukan
waktu > 2 jam untuk mencapai rumah sakit) dengan pesan segera kembali ke
rumah sakit jika terjadi perdarahan.
Syarat terapi ekspektatif :
Kehamilan preterm dengan perdarahan sedikit yang kemudian berhenti
Belum ada tanda inpartu
Keadaan umum ibu cukup baik (kadar Hb dalam batas normal)
Janin masih hidup
Kriteria pasien yang dapat diberlakukan rawat jalan :
1. Pasien yang telah diobservasi selama 72 jam tanpa adanya perdarahan
2. Stabil serial hematokrit
3. Telepon tersedia 24 jam dan juga transportasi antara rumah dengan rumah sakit
4. Dapat melakukan bed rest dirumah
12

5. Pasien dan keluarga telah mengerti tentang potesi-potensi komplikasi yang mungkin
timbul.
6. Kontrol tiap minggu sampai usia kehamilan aterm dengan serial level Hb dan USG.
Terapi Aktif ( tindakan segera )
Wanita hamil diatas 28 minggu dengan perdarahan pervaginam yang aktif dan banyak,
harus segera ditatalaksanakan secara aktif tanpa memandang maturitas janin.
JUMLAH PERDARAHAN4 :
1. Ringan (kehilangan darah < 15% dari total volume darah tubuh)
Manifestasi klinis :
- Tanda vital normal
- Tidak ada postural hipotesi
- Tidak ada defisit sirkulasi perifer
- Urin out put normal
2. Sedang (kehilangan darah 15%-30% dari total volume darah tubuh)
Manifestasi Klinis :
- Perubahan frekuensi nadi terhadap posisi badan (meningkat 10-20 bpm ketika
berubah dari posisi terleentang ke duduk atau berdiri dan diastolik menurun 10 mmHg
atau lebih)
- Terdapat tanda-tanda inadekuat sirkulasi (sesak, haus, pucat, takikardi) perubahan
status mental dapat juga terjadi (apatis atau agitasi)
Terapi :
- Terminasi pada kehamilan yang aterm
- Expectan jika paru janin belum mature atau pada usia gestasi 32-36 minggu
- Hospitalisasi
3. Berat (kehilangan darah 30%-40% dari total volume darah tubuh)
Manifestasi :
- Syok
- Kehilangan darah yang terus-menerus pervaginam
- Fetus dapat meninggal atau menunjukkan tanda-tanda stress
- Oligouri atau anuria
Terapi :
- Intensive observasi dan monitoring
13

- Pasang cairan IV
- Siapkan transfusi
- Asesment fungsi ginjal
- Terminasi kehamilan SC
Cara menyelesaikan persalinan pada plasenta previa
Persalinan pervaginam; bertujuan agar bagian terbawah
janin menekan plasenta dan bagian plasenta yang berdarah selama persalinan
berlangsung, sehingga perdarahan berhenti. Cara ini tidak dapat dilakukan pada
plasenta previa totalis.
Seksio sesaria; bertujuan untuk secepatnya mengangkat
sumber perdarahan, dengan demikian memberikan kesempatan kepada uterus untuk
berkontraksi menghentikan perdarahnnya, dan untuk menghindarkan perlukaan
serviks dan segmen bawah uterus yang rapuh apabila dilangsungkan persalinan
pervaginam.
II.10. KOMPLIKASI
Pada Ibu :
Perdarahan dan syok akibat perdarahan, sampai kematian dapat menyertai perdarahan
antepartum berat yang berasal dari plasenta previa. Komplikasi lainnya yang dapat terjadi
antara lain Anemia karena perdarahan, Plasentitis, Endometritis pasca persalinan, Robekan-
robekan jalan lahir akibat tindakan, Prolaps tali pusat, Prolaps plasenta, Plasenta melekat,
sehingga harus dikeluarkan manual dan kalau perlu dibersihkan dengan kerokan.
Pada Janin :
Persalinan prematur adalah kausa utama kematian perinatal walaupun sudah dilakukan
penatalaksanaan menunggu pada plasenta previa. Sebagian kematian pada kasus ini
merupakan akibat dari asfiksia intrauterin atau trauma pada persalinan. Dalam studi
mereka terhadap hampir 93.000 pelahiran, Crane dan rekan (1999) melaporkan angka
persalinan prematur sebesar 47 persen. Namun, angka kematian akibat penyulit persalinan
prematur tidak lebih tinggi apabila dibandingkan dengan bayi dengan usia gestasi setara
yang lahir dari wanita tanpa plasenta previa. Walaupun sebagian penulis sebelumnya sudah
memperkirakan bahwa malformasi kongenital meningkat pada plasenta previa, namun
Crane dan rekan (1999) -lah yang pertama kali memastikan hal ini dan mengendalikan
faktor usia ibu. Atas alasan-alasan yang belum jelas, anomali janin meningkat 2,5 kali lipat.
14

Tidak jelas apakah pada plasenta previa juga terjadi hambatan pertumbuhan janin.
Brar dan rekan (1988) melaporkan bahwa insidensi kelainan ini hampir 20 persen.
Sebaliknya, Crane dan rekan (1999) tidak mendapatkan peningkatan insidensi setelah faktor
usia gestasi dikendalikan. Wolf dan rekan (1991), dalam sebuah studi kasus-kelola terhadap
179 wanita dengan plasenta previa, mendapatkan insidensi hambatan pertumbuhan sebesar
5 persen di kedua kelompok.
II.11. PROGNOSIS
Karena dahulu penanganan relatif bersifat konservatif, maka mortalitas dan
morbiditas ibu dan bayi tinggi, mortalitas ibu mencapai 8-10% dan mortalitas janin 50-
80%
Sekarang penanganan relatif bersifat operatif dini, maka angka kematian dan
kesakitan ibu dan perinatal jauh menurun. Kematian maternal menjadi < 1% terutama
disebabkan perdarahan, infeksi, emboli udara, dan trauma karena tindakan. Kematian
perinatal juga turun menjadi 10 %, terutama disebabkan oleh prematuritas, asfiksia,
prolaps funikuli, dan persalinan buatan (tindakan).
Prognosis ibu
Pada plasenta previa dewasa ini lebih baik jika dibandingkan dengan masa lalu. Hal
ini dikarenakan diagnosa yang lebih dini, ketersediaan transfusi darah, dan infus cairan
yang telah ada hampir semua rumah sakit kabupaten.
Demikian juga dengan kesakitan dan kematian anak mengalami penurunan, namun
masih belum terlepas dari komplikasi kelahiran prematur baik yang lahir spontan maupun
karena intervensi seksio cesarea. Karenanya kelahiran prematur belum sepenuhnya bisa
dihindari sekalipun tindakan konservatif diberlakukan
15

BAB III
PENUTUP
III.1. Kesimpulan
Plasenta previa dapat terjadi pada setiap kehamilan, walaupun insidennya
meningkat pada usia lanjut, multiparitas, riwayat oprasi, riwayat plasenta previa dan
perokok.
Diagnosis dini sangatlah penting untuk menentukan prognosis dan
merencanakan terapi. Setiap pasien dengan perdarahan pervaginam pada trimester dua
dan tiga, plasenta previa dan solutio plasenta harus selalu dicurigai. Kemungkinan ini
tidak boleh disingkirkan sampai pemeriksaan yang sesuai, termasuk USG jelas
membuktikan ketiadaannya. Pemeriksaan dalam tidak boleh dilakukan karena akan
memperberat perdarahan yang sudah terjadi.
Komplikasi terbesar untuk ibu adalah perdarahan dan syok akibat perdarahan,
sampai kematian. Komplikasi lainnya yang dapat terjadi antara lain Anemia karena
perdarahan. Untuk itu keadaan umum dan tanda vital adalah yang paling penting
untuk diketahui pada pasien dengan perdarahan pervaginam. Jika terjadi keadaan
tersebut, syok harus segara ditangani dan terminasi kehamilan diperlukan walaupun
janin imatur.
16

Kehamilan pada plasenta previa dapat diakhiri melalui persalinan pervaginam
ataupun perabdominal. Tetapi persalinan pervaginam hanya dapat dilakukan jika
plasenta hanya menutupi sebagian dari jalan lahir. Satu - satunya cara untuk
mengakhiri kehamilan pada plasenta previa totalis adalah perabdominal.
Persalinan prematur adalah causa utama kematian perinatal walaupun sudah
dilakukan penatalaksanaan menunggu pada plasenta previa. Untuk kasus ini,
perencanaan mencakup pencegahan kelahiran preterm dengan tokolisis, dan
pematangan paru guna mempersiapkan bayi lebih viabel untuk hidup diluar uterus.
Untuk memperkecil kematian perinatal maka bayi prematur harus dirawat secara
intensif setelah lahir.
III.2. Saran
Wanita hamil sebaiknya memeriksakan kehamilannya secara teratur di RS
agar diagnosis dini plasenta previa dapat dideteksi, sehingga kelahiran dapat
direncanakan dengan baik.
Edukasi mengenai pengenalan tanda-tanda terjadinya perdarahan karena
plasenta previa harus diberikan pada waktu perawatan antenatal.
Plasenta previa sering terjadi pada usia lanjut dan multiparitas. Edukasi
tentang faktor predisposisi plasenta previa setelah melahirkan diperlukan untuk
kehamilan selanjutnya.
17

DAFTAR PUSTAKA
1. Wiknjosastro, Hanifa. Ilmu Kebidanan Edisi 4, Jakarta, Yayasan Bina Pustaka
Sarwonoprawirojardjo. 2009.
2. Mochtar, Rustam. Sinopsis Obstetri Jilid 1 Edisi 2, Jakarta. EGC. 1998
3. Cherney, Allan et all. Obstetrics & Gynecologic Diagnosis & Treatment 9th ed.
McGraw Hill companies. USA. 2006.
4. Cunningham, F. Garry et all. Williams Obstetrics 21st ed. McGraw Hill companies.
USA.2001
5. Saju Joy, IND. Placenta praevia. http://www.emedicine.com/med/topics3721.htm.
6. Gaufberg. V Slava. Abruptio Placenta. http ://www,emedicine.com/med/topic.
7. Greg Marrinan, MD, Plasenta Previa, Article Last Updated: Nov 6, 2008.
http:/www.emedicine.com/med/topic3425.htm
8. Patrick Ko, MD, Plasenta Previa, Article Last Updated: Aug 23, 2007.
http:/www.emedicine.com/med/topic5467.htm
18

9. Implantasi Plasenta Normal dan Abnormal, Article Last Updated: 2012.
http:/www.digilib.unsri.ac.id/download/implantasi plasenta normal dan abnormal.pdf
19