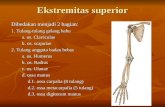
Hasil Blok Saraf Perifer pada Profil Pemulihan Superior Dibandingkan dengan General Anestesi pada...
-
Upload
dorothy-eugene-nindya-wiharyanto -
Category
Documents
-
view
13 -
download
5
description
Transcript of Hasil Blok Saraf Perifer pada Profil Pemulihan Superior Dibandingkan dengan General Anestesi pada...

Hasil Blok Saraf Perifer pada Profil Pemulihan Superior Dibandingkan
dengan General Anestesi pada Pasien Rawat Jalan dengan Artroskopi Lutut
Telah dikemukakan bahwa penggunaan blok saraf perifer / peripheral nerve block
(PNB) mungkin memiliki beberapa manfaat potensial pada pasien rawat jalan.
Belum ada penelitian yang secara spesifik membandingkan PNB dengan anestesi
lokal short-acting dengan General Anestesi (GA) pada pasien rawat jalan yang
akan menjalani operasi lutut. Kami berhipotesis bahwa kombinasi blok plexus
lumbalis dan sciatic menggunakan anestesi lokal short-acting akan membuat
pasien dapat lebih cepat pulang dari rumah sakit dibandingkan dengan GA. Pasien
yang dijadwalkan untuk artroskopi lutut secara acak dipilih untuk menerima GA
(midazolam, fentanyl, propofol, N2O / O2 / desflurane melalui laryngeal
maskairway) atau blok plexus lumbalis / sciatic (PNB; 2-chloroprocaine). Pasien
yang menerima GA juga diberikan injeksi intraartikular dengan 20 ml bupivacaine
0,25% untuk kontrol nyeri pascaoperasi. Pasien pada grup PNB diberikan
midazolam (hingga 4 mg) dan alfentanil (500 – 750 µg) sebelum dilakukan blok
dan propofol 30 – 50 µg/kgBB/menit untuk sedasi intraoperasi. Masa perioperatif
yang relevan, tingkat melewati postanesthesia care unit, keparahan nyeri, dan
insidensi komplikasi dibandingkan pada kedua grup. Lima puluh pasien masuk
dalam penelitian ini, 25 pasien untuk setiap grup. Total waktu operasi tidak
berbeda secara signifikan pada kedua grup (97 ± 37 menit versus 91 ± 42 menit).
Tujuh puluh dua persen pasien yang menerima PNB memenuhi kriteria untuk
melewati Phase I postanesthesia care unit (PACU) dibandingkan GA yang hanya
sebesar 24% (P < 0,002). Waktu untuk memenuhi kriteria pulang (131 ± 62 versus
205 ± 94) dan waktu sebenarnya untuk pasien pulang dari rumah sakit (162 ± 71
versus 226 ± 96) secara signifikan lebih singkat pada pasien yang menerima PNB
dibandingkan dengan GA. Dengan syarat pada penelitan kami, kombinasi blok
plexus lumbalis dan sciatic dengan 2-chloroprocaine 3% dikaitkan dengan profil
pemulihan superior dibandingkan dengan GA pada pasien rawat jalan yang
menjalani artroskopi lutut.
Artroskopi lutut merupakan prosedur yang sering dilakukan pada pasien rawat
jalan. Variasi tipe anestesi –termasuk lokal, blok saraf, blokade neuraxial, general

anestesi (GA) –telah berhasil digunakan. Namun, masih ada kontroversi mengenai
anestesi yang paling cocok digunakan pada pasien rawat jalan yang menerima
operasi artroskopi lutut. Terdapat beberapa pendapat bahwa penggunaan PNB
atau anestesi spinal mungkin dapat memberi manfaat potensial pada pasien rawat
jalan dan lebih sedikit bahan pascaoperasi yang digunakan, analgesik pascaoperasi
yang lebih singkat, dan pasien lebih puas dibandingkan dengan GA. Tetapi, belum
ada penelitian yang secara khusus membandingkan PNB yang disertai anestesi
lokal short-acting dengan penggunaan GA pada pasien rawat jalan yang menerima
operasi lutut. Kami berhipotesis bahwa kombinasi blok plexus lumbalis dan
sciatic menggunakan anestesi lokal short-acting akan menghasilkan waktu yang
lebih singkat untuk pulang dari rumah sakit dibandingkan GA.
Metode
Penelitian ini disetujui oleh IRB pada St. Luke’s-Roosevelt Hospital Center.
Pasien yang memenuhi syarat adalah yang berusia 18-65 tahun (n = 50), dengan
status ASA I-III, dan dijadwalkan untuk artroskopi lutut paling sedikit selama 45
menit. Setelah informed consent tertulis, pasien secara acak dengan metode
amplop akan mendapat blok plexus lumbalis dan sciatic atau GA dengan protokol
standar. Sebelum dianestesi, semua pasien diinfus dengan Ringer laktat. Pasien
dimonitor selama operasi dan pemulihan sesuai standar / guideline yang
dikeluarkan oleh American Society of Anesthesiologists.
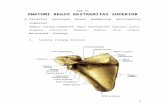
PNB
Pasien yang menerima PNB diberikan kombinasi blok plexus lumbalis dan sciatic.
Semua blok dilakukan di kamar operasi. Sesuai kebijakan anestesi, pasien dapat
menerima midazolam (2-6 mg) dan alfentanil (250-750 µg) melalui injeksi IV,
dalam dosis terbagi, sebelum PNB. Oksigen suplemental (5L / menit) diberikan
melalui sungkup sesuai prosedur. PNB dilakukan dengan jarum blok Stimuplex
100-mm, 21-gauge (B. Braun Medical Inc., Bethlehem, PA) dan stimulator saraf
(Tracer III; Life-Tech Inc., Houston, TX). Pendekatan posterior pada blok plexus
lumbalis dilakukan dengan pasien berada pada posisi dekubitus lateral dan setelah
respon musculus quadricep didapatkan dengan 0,5-1,0 mA, 30 mL 2-

chloroporcaine (3%) dicampur dengan bikarbonat (1 mEq per 10 ml) dan
epinefrin (1:300.000) diinjeksikan. Dengan posisi pasien yang sama, pendekatan
posterior klasik untuk blok sciatic dilakukan setelah didapatkan kedutan pada
hamstrings, soleus, kaki, atau jempol, dengan menggunakan 0,2-0,5 mA, dan 20
mL 2-chloroprocaine (3%) dengan bikarbonat (1 mEq per 10 mL) diinjeksikan.
Setelah PNB, dokter bedah menginflitrasi lokasi artroskopi dengan 5 ml lidokain
1% dan dapat dengan segera melaksanakan persiapan dan operasi tanpa perlu
menunggu onset penuh anestesi. Selama prosedur, semua pasien menerima infus
propofol.
Sesuai protokol, tidak ada sedatif intraoperatif atau opioid digunakan. Pasien
dengan anestesi yang inadekuat ketika insisi, atau yang membutuhkan opioid
suplemental, diberikan GA menggunakan induksi propofol, diikuti dengan
pemasangan laryngeal mask airway (LMA). Semua prosedur PNB dilakukan oleh
residen senior atau rekan anestesi regional dibawah supervisi ahli anestesi yang
berpengalaman pada anestesi regional. Setelah prosedur dan wound dressing,
infus propofol dihentikan, dan pasien dibawa ke Phase I postanesthesia care unit
(PACU).
GA
Pasien yang menerima GA diberikan dolasetron (12,5 mg) praoperasi dengan
injeksi IV, midazolam (1-2 mg), dan fentanyl (50-100 µg). Setelah induksi
propofol (1,5 - 2,0 mg/kgBB), dipasang LMA, dan anestesi ditingkatkan dengan
desflurane yang dicampur 50:50 dengan nitrous oksida dalam oksigen.
Konsentrasi desflurane dipertahankan antara 3% - 6%, yang dimonitor
menggunakan mass spectrometry (Capnomac Ultima™; Datex-Ohmeda, Helsinki,
Finland). Fentanyl merupakan satu-satunya opioid yang diperbolehkan untuk
digunakan intraoperasi, dan pemberiannya sesuai kebijakan tim anestesi. Muscle
relaxant dan penggunaan obat berulang tidak diizinkan. Dokter bedah diminta
untuk melaksanakan persiapan operasi begitu LMA dipasang. Di akhir prosedur
operasi, dokter bedah menginjeksi 20 ml bupivacaine (0,25%) pada sendi lutut.
Anestesi inhalasi dihentikan pada akhir operasi dan sebelum wound dressing.

Pemulihan
Pada akhir prosedur, pasien dibawa ke Phase I PACU, dimana perawat (yang
tidak tahu mengenai penelitian dan teknik anestesi yang digunakan) mengevaluasi
pasien menggunakan skor Aldrete yang termodifikasi dan membuat keputusan
berdasarkan kemampuan pasien untuk melewati Phase I PACU. Hanya pasien
dengan skor Aldrete ≥ 9 dan tidak membutuhkan penanganan nyeri dengan
morphine sulfat IV, yang terindikasi dengan visual analog score (VAS) < 3
(berkisar dari 1 – 10), yang memenuhi syarat untuk melewati Phase I PACU.
Ketika berada pada Phase II PACU, pasien dinilai oleh personil yang sama dalam
interval waktu 15 menit apakah pasien memenuhi kriteria untuk pulang atau tidak.
Tidak ada waktu minimal yang dibutuhkan untuk pasien tetap dalam Phase II
PACU. Untuk dapat pulang ke rumah, pasien harus memenuhi skor pasca
anestesia > 9.
Pasien sudah boleh pulang atau belum ditentukan oleh perawat Phase II PACU,
yang tidak mengetahui tujuan penelitan. Kemampuan untuk buang air kecil tidak
diperlukan sebelum pasien pulang.
Jika pasien mengeluhakn nyeri pascaoperasi, dapat diberikan obat sesuai protokol.
Pada Phase I PACU, morphine sulfat (1-2 mg) diberikan lewat injeksi IV setiap 5-
10 menit sampai pasien merasa nyaman(VAS ≤ 2). Protokol manajemen nyeri
pada Phase II PACU dan di rumah terdiri dari acetaminophen (325 mg) dengan
codein (30 mg) setiap 4 jam bila perlu. Pasien dengan nausea berat (VAS > 5)
atau yang muntah diberikan ondasetron IV 8 mg.
Kuantitas analgesik yang digunakan selama pra, intra, dan pasca operasi tidak
dicatat. Efek samping seperti nausea, muntah, hipotensi (tekanan darah arteri rata-
rata praoperasi < 30%), bradikardia (HR <60x / menit), depresi napas (RR < 10
kali / menit), hipoksia (saturasi O2 < 90), apnea, atau pusing dicatat. Interval
waktu relevan, seperti waktu operasi, waktu pemuihan, dan waktu yang
dibutuhkan untuk pulang direkam dengan data dari sistem rekam medis otomatis.
Data mengenai jumlah pasien yang memenuhi syarat untuk melewati Phase I
PACU juga dicatat. Skor nyeri ditentukan menggunakan VAS saat masuk Phase I

PACU dan saat pasien pulang. Sebelum pulang, pasien juga ditanyakan untuk
menilai tingkat energi mereka secara subjektif (seperti halnya VAS). Setelah
pulang ke rumah, asisten penelitian, yang tidak tahu mengenai tipe anestesi yang
digunakan, mengumpulkan data melalui wawancara di telepon tentang skor nyeri
tertinggi VAS dan kebutuhan harian untuk obat nyeri pada jam ke-24, 48, dan 72
setelah operasi. Data tentang komplikasi apapun (rasa kebas berkepanjangan,
nyeri menjalar pada plexus lumbalis atau sciatic, kelemahan motorik), kepuasan
terhadap anestesi, dan keinginan untuk menggunakan anestesi yang sama untuk
operasi berikutnya dikumpulkan 2 minggu setelah operasi.
Perkiraan besar sampel didasarkan pada waktu yang dibutuhkan untuk pulang dari
rumah sakit (dalam menit), karena variabel ini merupakan minat utama pada
penelitian ini. Diperkirakan besar sampel sebesar 18 per grup akan memberikan
kekuatan sebesar 80% untuk mendeteksi perbedaan klinis yang berarti sebesar 90
menit (standar deviasi dalam grup, 60 menit) dengan α = 0,001. Probabilitas untuk
error tipe I dibuat rendah untuk mengakomodasi perbandingan multipel,
khususnya pada pengukuran waktu target (contoh, waktu untuk ambulasi, waktu
untuk intake cairan dan intake solid). Selanjutnya, besar sampel dinaikkan
menajdi 25 per grup, sebagai jaminan tambahan agar nilai α tidak meningkat
ketika data demografik dan pascaoperasi dianalisis.
Data kategorik diskret disajikan dalam n (%); data kontinu dalam mean ± standar
deviasi. Perbedaan dalam data demografi, operasi, anestesi, dan pascaoperasi diuji
menggunakan independent Student’s t-test (data kontinu) atau dengan X² (data
kategorik) dan Fisher’s exact test (ketika sesuai). Untuk deskriptif, nilai perbedaan
P < 0,05 dicatat dalam tabel. Semua analisis dihitung menggunakan Statistical
Package for the Social Sciences (SPSS for Windows, version 11.0.1, 2001; SPSS,
Chicago, IL).
Hasil
Lima puluh pasien dimasukkan dalam penelitan (25 pasien masing-masing
menerima PNB atau GA) dan menyelesaikan penelitan dengan sukses; tidak ada
kegagalan dalam protokol blok atau GA. Tidak ada perbedaan signifikan diantara

2 grup dalam karakterisitik demografik, status ASA, dan tipe prosedur operasi
yang dilakukan (Tabel 1).
Total waktu operasi tidak berbeda secara signifikan pada 2 gurp, walau waktu
induksi anestesi rata-rata lebih panjang (7 menit) pada pasien PNB bila
dibandingkan dengan yang menerima GA (Tabel 1). Pasien yang menjalani PNB
menerima 4,5 ± 1,5 mg midazolam dan 510 ± 240 µg alfentanil untuk induksi
blok, diikuti dengan dosis median sebesar 189 mg (berkisar 0-706 mg) propofol
selama operasi, dimana pasien yang menerima GA menerima 2,5 ± 1,2 mg
midazolam dan 140 ± 82 µg fentanyl saat operasi.
Tujuh puluh dua persen pasien yang menerima PNB memenuhi kriteria untuk
melewati Phase I PACU dibandingkan pasien GA yang hanya sebesar 24% (P <
0,002). Harus dicatat bahwa tidak ada pasien PNB yang memenuhi skor 10
Aldrete termodifikasi dikarenakan sisa blokade ekstremitas bawah. Rata-rata
waktu yang dibutuhkan pada pasien yang masuk Phase I PACU adalah 107 ± 37
menit. Rata-rata waktu Phase I PACU pada pasien-pasien ini tidak ditentukan dari
tipe anestesi yang diberikan (105 ± 40 versus 115 ± 27 menit untuk PNB dan
GA). Waktu untuk memenuhi kriteria pulang dan waktu sebenarnya pasien pulang
secara signifikan lebih singkat pada pasien yang menerima PNB dibandingkan
GA (Tabel 2). Seperti yang diharapkan, waktu untuk memenuhi kriteria pulang
secara signifikan lebih pendek pada pasien yang melewati Phase I PACU daripada
mereka yang masuk dalam Phase I PACU (138 ± 80 versus 195 ± 86 menit, P =
0,02); kemudian, waktu sebenarnya untuk pulang dari rumah sakit juga secara
signifikan lebih singkat (168 ± 84 versus 218 ± 89 menit, P < 0,05). Kesiapan
untuk pulang ke rumah secara signifikan lebih lama pada pasien yang
membutuhkan obat nyeri pada Phase I PACU daripada mereka yang tidak (226
versus 149 menit, P = 0,006).
Empat pasien (16%) PNB membutuhkan obat nyeri ketika masuk Phase I PACU,
8 pasien (32%) GA membutuhkan obat nyeri. Tingkat nausea pada Phase I PACU,
saat pulang, dan saat dirumah, secara individual dikategorikan dalam 0 (tidak ada
nausea), 1-2 (ringan), 3-5 (moderat), atau 5+ (berat), dan dijumlahkan dalam skor

nausea tunggal. Informasi mengenai nausea saat pulang terdapat pada 48 pasien
(96%). Diantaranya, 36 pasien (75%) memiliki sedikitnya 1 episode nausea saat
pulang. Timbulnya nausea secara signifikan terkait dengan tipe anestesi (nilai
Fisher exact P = 0,03). Sebelas pasien dengan nausea (31%) diberikan obat nyeri
pada Phase I PACU. Mayoritas pasien PNB (88%) dilaporkan tidak terdapat
nausea atau hanya nausea ringan (Tabel 2).
Setelah pulang rumah, kebanyakan pasien (70%) dilaporkan mengalami nyeri
moderat 24 jam setelah pascaoperasi dan membutuhkan 3-7 tablet obat nyeri pada
24 jam nyeri.
Tidak ada perbedaan signifikan pada derajat keparahan nyeri pascaoperasi,
konsumsi analgesik oral, atau kepuasan dengan teknik anestesi.
Diskusi
Anestesi yang paling cocok digunakan pada pasien rawat jalan yang menjalani
operasi artroskopi lutut masih menjadi masalah operasi. Bergantung pada lama
dan durasi prosedur operasi, pasien, dan dokter bedah, operasi lutut dapat
dilakukan dengan anestesi lokal, spinal, epiduran, blok saraf, atau GA. Nyeri,
nausea, dan muntah pascaoperasi dapat memberikan pengaruh signifikan pada
proses pemulihan dan kepuasan pasien. Sebuah penelitan retrospektif terbaru
mengatakan bahwa penggunaan kombinasi blok femoral-sciatic dapat dikaitkan
dengan nyeri pascaoperasi yang lebih sedikit dan juga masuk rumah sakit yang
tidak terencana yang lebih sedikit pada pasien dengan operasi lutut. Penelitian
kami menunjukkan bahwa penggunaan PNB memberi beberapa manfaat daripada
penggunaan GA. Pasien dengan PNB secara signifikan memiliki nyeri lebih
sedikit pada saat pascaoperasi, lebih sering melewati Phase I PACU, dan memiliki
nausea dan muntah pascaoperasi lebih sedikit daripada pasien GA.
PNB memberikan anestesi yang efektif dan analgesia pascaoperasi yang lebih
baik namun membutuhkan waktu praoperasi yang lebih banyak. Beberapa
berpendapat kerugian pada PNB termasuk waktu tambahan yang dibutuhkan
untuk melakukan blok, walau pasien yang menerima blok dapat menerima pelega

nyeri, mereka dapat memiliki nyeri yang lebih besar ketika blok dihentikan. Tak
satu pun dari pernyataan ini terbukti benar dalam penelitian ini. Walau beberapa
waktu tambahan dibutuhkan untuk melakukan PNB dan mengamankan jalan
napas dibanding dengan induksi GA, total waktu operasi yang diperlukan sama,
walau blok dilakukan dalam ruang operasi. Hal ini juga dikarenakan kontribusi
dari keahlian staff kami dalam melakukan PNB untuk artroskopi lutut, anestesi
lokal fast-acting, dan fakta bahwa dokter bedah dapat melakukan persiapan
operasi tanpa harus menunggu onset anestesi berjalan penuh. Memberikan blok
praoperasi pada ruang tunggu daripada di ruang operasi dapat mempersingkat
waktu operasi yang dibutuhkan di ruang operasi, walau hal ini mungkintidak
layak ketika chloroprocaine digunakan sebagai anestesi lokal dikarenakan
durasinya pendek. Sebagai tambahan, waktu dari surgical dressing hingga keluar
dari ruang operasi lebih cepat setelah PNB, yang secara efektif mengimbangi
waktu induksi tambahan yang dibutuhkan untuk melakukan blok pada ruang
operasi.
Penelitian kami setuju dengan dua prospektif lain, penelitian acak yang
membandingkan PNB dengan GA untuk pasien rawat jalan artroskopi lutut. Patel
et al menemukan bahwa PNB lebih banyak diminati daripada GA dan membuat
pasien lebih cepat dapat pulang ke rumah. Sayangnya, penelitian tersebut tidak
menspesifikasi informasi mengenai teknik GA yang digunakan. Sebagia
tambahan, sejak publikasi penelitian pada 1985, telah banyak kemajuan pada
teknik GA dan pengenalan LMA, yang telah mengarah pada anestesi inhalasi
dengan profil pemulihan yang lebih baik. Jankowski et al., dalam studi lebih
terbaru, menemukan bahwa penggunaan blokade kompartemen psoas menurunakn
penggunaan bahan (dengan menghindari masuk PACU) dan memberikan
kepuasan yang lebih baik daripada yang dengan GA. Pada studi mereka, tidak ada
perbedaan signifikan pada waktu untuk pulang dari rumah sakit pada PNB, spinal,
dan GA. Namun, rendahnya signifikansi ini dapat disebabkan penulis
menggunakan anestesi lokal long-acting (mepivacaine) darpada studi kami
(chloroprocaine). Kemudian, dalam studi ini pasien diharuskan untuk dapat
berkemih dahulu sebelum pulang. Data terlebih baru mengatakan bahwa anestesi

spinal short-acting (seperti chloroproacaine) dapat menjadi pilihan yang leblih
bagus.
Seperti halnya pada penelitian McCartney et al, keuntungan analgesik pada PNB
pada studi kami terbatas pada periode pascaooperasi. Walau pemilihan anestesi
lokal longer-acting pada PNB dapat menghasilkan analgesia yang lebih lama,
kami percaya bahwa derajat minor pada trauma operasi tidak menjamin
penggunaan anestesi lokal long-acting dan blokade motorik yang diperpanjang
pada plexus lumbalis. Lalu, pada studi ini, pendekatan multimodal untuk
manajemen nyeri pascaoperasi tidak digunakan. Pemberian opioid oral, AINS,
dan inhibitor siklooksigenase, dapat mempengaruhi hasilnya. Pasien pada grup
PNB juga dapat menerima efek analgesik tambahan jika mereka juga diberikan
injeksi intraartikular anestesi lokal yang diterima oleh pasien GA.
Pemilihan GA (misal anestesi IV total) dan monitoring dapat mempengaruhi
profil pemulihan setelah GA. Ben-David et al mengatakan bahwa baik anestesi
lokal yang disuplementasi infus propofol IV dan anestesi spinal lidocaine-fentanyl
minidose memberikan kepuasan yang lebih dalam pemulihan dan waktu pulang ke
rumah yang lebih cepat. Durasi operasi pada studi Ben-David et al secara
signifikan lebih pendek daripada studi kami (24 versus 65 menit). Hal ini
dikarenakan kriteria inklusi kami (durasi operasi > 45 menit) tidak termasuk
intervensi minor dan diagnosis singkat artroskopi lutut. Untuk alasan itu,
penemuan mereka tidak dapat diaplikasikan pada syarat studi kami. Protokol GA
yang digunakan pada studi ini dan penggunaan LMA lebih sering diterima sebagai
model konvensional pada pasien GA. Analisis sistemik pada literatur
dibandingkan pemulihan pascaoperasi setelah anestesi propofol, isoflurane,
desflurane, dan sevoflurane mengatakan bahwa pemulihan lebih cepat pada grup
desflurane dan sevoflurane. Namun, insidensi nausea dan muntah lebih sedikit
pada propofol. Data kami mungkin tidak dapat berlaku pada institusi tanpa ahli
PNB dibandingkan dengan fasilitas kami. Pelatihan PNB secara signifikan
bervariasi pada banyak institusi yang mempengaruhi kesuksesan dan keamanan
PNB.

Nausea dan muntah tetap menjadi masalah paling sering yang terkait operasi
dengan GA. Dalam studi kami, pasien dengan PNB memiliki frekuensi nausea
dan muntah yang lebih sedikit daripada GA (12% versus 62%), meskipun telah
diberikan profilaksis dolasetron pada grup GA. Pemberian dolasetron sebagai
profilaksis antiemetik tidak adekuat untuk mencegah nausea dan muntah pada
grup GA. Tang et al menunjukkan profilaksis antiemetik triple pada pasien GA
dengan desflurane efektif membuat kepulangan pasien minim komplikasi
dibanding dengan propofol. Pasien dengan GA sebanyak 60% mengalami serak
karena penggunaan LMA.
Ringkasnya, PNB memberikan keuntungan lebih banyak dibanding GA pada
artroskopi lutut. Dengan syarat dalam studi kami, pasien yang menerima PNB
mengalami nyeri dan nausea pascaoperasi yang lebih sedikit dan sanggup untuk
ambulasi, makan, minum, dan memenuhi kriteria untuk pulang ke rumah lebih
cepat daripada pasien GA.