Final Previa
-
Upload
michelle-hendrayanta -
Category
Documents
-
view
10 -
download
1
description
Transcript of Final Previa

BAB I
STATUS PASIEN
I. IDENTITAS PASIEN
Nama : Ny. N.M.
Usia : 39 tahun
Alamat : Jl. Raya Condet Gg. Bawti No. 60
Agama : Islam
Pendidikan Terakhir : SMA
Pekerjaan : Ibu rumah tangga
Suku Bangsa : Sunda
Masuk Rumah Sakit : 4 Maret 2015
II. DATA DASAR
i. ANAMNESA
Autoanamnesis dilakukan pada hari Rabu, 4 Maret 2015 Pukul 11.00 WIB.
Keluhan Utama : keluar darah dari jalan lahir sejak 7 jam sebelum
masuk rumah sakit
Keluhan Tambahan : Tidak ada
Riwayat Perjalanan Penyakit Sekarang
Pasien mengaku hamil 30 minggu. Ini merupakan kehamilan keempat pasien.
Sebelumnya pasien pernah mengalami keguguran satu kali sehingga jumlah
anak saat ini berjumlah dua anak. Kehamilan pertama, lahir anak pertama pada
tahun 2000, dengan persalinan normal, berjenis kelamin perempuan, dan berat
badan lahir 2700 gram. Kehamilan kedua pada tahun 2008 mengalami
keguguran dan dilakukan tindakan kuret. Kehamilan ketiga, lahir anak kedua
pada tahun 2009, dengan persalinan normal, berjenis kelamin perempuan, dan
berat badan lahir 4000 gram. Hari pertama haid terakhir pasien adalah tanggal
20 Juli 2014, sehingga taksiran persalinan pasien adalah pada tanggal 27 April
2015. Pasien pernah melakukan tes kehamilan dengan tes pack, sekitar bulan
September tahun 2014, namun pasien lupa tanggalnya. Tes kehamilan itu

dilakukan di rumah pasien dan hasilnya positif. Pasien melakukan
pemeriksaan kehamilan secara rutin dengan bidan di dekat rumah.
Pemeriksaan kehamilan dilakukan biasanya setiap bulan sekali. Pasien
mendapatkan vitamin, penambah darah dan kalsium dari bidan.
Pasien datang ke rumah sakit Polri dengan keluhan utama keluar darah
dari jalan lahir sejak 7 jam sebelum masuk rumah sakit. Darah yang keluar
berwarna merah segar, tidak terdapat gumpalan, dengan banyaknya darah
yang keluar kurang lebih 1 softex tidak penuh. Keluhan mulas saat keluarnya
perdarahan disangkal. Pasien mengaku sedikit keluar lendir warna putih, tidak
berbau, dan lendir tersebut bercampur dengan darah yang keluar. Pasien
mengaku pada kehamilan ini belum pernah mengalami keluhan yang sama
sebelumnya. Pasien juga mengaku belum mengkonsumsi obat apapun untuk
keluhannya ini. Pasien menyangkal adanya keluar rembesan air dari jalan lahir
dan menyangkal adanya penggunaan pencuci vagina.
Ibu mengatakan gerakan janin maish akttif. Tidak terdapat riwayat trauma
selama kehamilan ini. Riwayat berhubungan seksual terakhir adalah pada 1
minggu sebelum masuk rumah sakit. Tidak terdapat nyeri, tidak keluar darah
baik sebelum maupun setelah melakukan hubungan seksual.
Pasien menyangkal adanya demam selama hamil. Pasien menyangkal
adanya tekanan darah tinggi selama hamil. Pasien menyangkal adanya keluhan
saat BAK dan BAB.
Pola makan pasien teratur selama kehamilan yaitu 3-4 kali sehari.
Makanan yang dikonsumsi setiap harinya adalah nasi dan lauk pauk. Kenaikan
berat badan pasien sebelum hamil hingga kontrol terakhir adalah 7 kg. Berat
badan sebelum hamil 43 kg, berat badan usia kehamilan 30 minggu adalah 50
kg.
Riwayat Menstruasi:
Menarche : 12 tahun
Siklus Haid : teratur
Panjang Siklus : 28-30 hari
Durasi Haid : 7 hari/siklus
Jumlah pembalut : penuh, 3-4 kali ganti pembalut/hari

Nyeri : -
HPHT : 20 Juli 2014
Riwayat Ginekologi :
Keputihan hanya saat menjelang menstruasi, tidak pernah dalam
jumlah terlalu banyak, tidak berwarna kuning hijau, dan tidak berbau.
Riwayat Obstetri: G4P2A1 dengan kehamilan 30 minggu
Anak 1: Perempuan dengan berat badan lahir 2700 gram, dengan persalinan
normal pada tahun 2000, dengan bidan di dekat rumah.
Anak 2: Abortus pada tahun 2008, dilakukan tindakan kuret.
Anak 3: Perempuan dengan berat badan lahir 4000 gram, dengan persalinan
normal pada tahun 2009, dengan bidan di dekat rumah.
Anak 4: Hamil ini.
Kehamilan Sekarang:
1. HPHT : 20 Juli 2014
2. Usia Kehamilan :
30 minggu berdasarkan HPHT
3. Taksiran Persalinan : 27 April 2015
4. Morning Sickness : tidak ada
5. Tanggal/ Hasil Tes Kehamilan :
Ibu mengaku lupa tanggal, sekitar bulan September, di rumah, hasil
positif.
6. Tanggal/ Hasil Pap Smear terakhir : tidak pernah
7. Masalah antenatal :
Ini merupakan kehamilan keempat pasien. Pasien selalu rutin
kontrol ke bidan. Biasanya kontrol kehamilan setiap satu bulan
sekali. Pasien mendapat vitamin, penambah darah dan kalsium dari
bidan. Pasien menyangkal meminum obat-obatan lain selama
kehamilan ini. Tidak terdapat keluhan selama kehamilan ini. Tidak
terdapat darah tinggi selama kehamilan. Penyakit selama
kehamilan disangkal pasien.

Riwayat Kontrasepsi:
Pasien tidak menggunakan kontrasepsi baik berupa pil maupun
suntikan.
Riwayat Seksual dan Marital:
Jumlah pasangan: 1
Usia Pernikahan: 23 tahun
Dispareunia : disangkal
Riwayat Penyakit Dahulu:
Riwayat asma : disangkal
Riwayat hipertensi : disangkal
Riwayat diabetes mellitus : disangkal
Riwayat alergi : disangkal
Riwayat Penyakit Keluarga:
Riwayat asma : disangkal
Riwayat hipertensi : disangkal
Riwayat diabetes mellitus : disangkal
Riwayat alergi : disangkal
Riwayat Operasi:
Pasien menyangkal adanya riwayat operasi.
Riwayat Sosial:
Pasien tidak merokok, tidak minum minuman beralkohol, tidak
mengonsumsi obat-obatan terlarang.

ii. PEMERIKSAAN FISIK
Keadaan Umum Baik
Kesadaran Compos mentis
Tanda Vital
- Tekanan Darah 110/70 mmHg
- Frekuensi Pernafasan 20x/ menit
- Nadi 72x/ menit
- Suhu 36.6°C
Berat Badan
- Setelah hamil 50 kg
- Sebelum hamil 43 kg
Tinggi Badan 155 cm
Kepala Normocephal, rambut hitam, tidak mudah dicabut.
Mata konjungtiva anemis -/-, sklera ikterik -/-, pupil isokor,
refleks cahaya +/+, gerakan bola mata baik
Muka Tidak terdapat chloasma gravidarum
Telinga Daun telinga normal, liang telinga bersih, pendengaran
tidak terganggu
Hidung tidak ada kelainan bentuk, deviasi (-), mukosa hidung
tidak hiperemis, penciuman tidak terganggu
Mulut dan Tenggorok Pucat (-), sianosis (-), gigi karies (-), lidah bersih, lidah
tremor (-), faring hiperemis (-).
Leher tidak ada benjolan
Mammae
- Simetri simetris
- Perubahan Kulit
Payudara
tidak ada
- Warna Hiperpigmentasi areola
- Massa tidak teraba
- Pengeluaran tidak ada

KGB Axilla tidak teraba
Sistem Kardiovaskular
- Regularitas
- S1/ S2
- Murmur
- Gallop
Reguler
Regular/regular
-
Sistem Respirasi
- Simetri +
- Suara Nafas normoversikuler
- Rhonki -/-
- Wheezing -/-
Abdomen
- Inspeksi Tampak pembesaran perut simetris.
Terdapat linea nigra dan striae gravidarum.
Tampak ada bekas luka operasi.
- Auskultasi bising usus +, 6x dalam 1 menit
- Palpasi TFU 27 cm
Ekstremitas
- Nadi Teraba. Reguler
- Edema tidak ada
- Varikosa tidak ada
- Reflex patella positif
- Kulit Tidak tampak scar
Sensorik +
Motorik +

PEMERIKSAAN OBSTETRI
Tinggi Fundus Uteri : 27 cm
Leopold I : pada fundus uteri teraba bagian lunak, tidak melenting
(bokong)
Leopold II : pada perut bagian kiri teraba bagian janin lebar seperti
papan (punggung) dan pada bagian kanan teraba
bagian-bagian kecil (ekstremitas)
Leopold III : bagian terendah janin teraba bagian bulat dan keras,
ballottement + (kepala)
Leopold IV : kepala janin belum masuk PAP (5/5)
Taksiran Berat Janin : 2325 gram
Detak Jantung Janin : 143 x/ menit
His : tidak ada
Genitalia
Inspeksi : Vulva dan uretra tenang, tidak ada
perdarahan aktif.
Inspekulo : Tidak dilakukan
Pemeriksaan Dalam : Tidak dilakukan
iii. PEMERIKSAAN PENUNJANG
Pemeriksaan Laboratorium Klinik
(04/03) Nilai Rujukan
Hemoglobin 11,1 12-16 g/dL
Hematokrit 33 37-47%
Leukosit 11.100 4.800-10.800/μL
Trombosit 241.000 150.000-400.000/ μL

Pemeriksaan Ultrasonografi
Janin : Tunggal, hidup, presentasi kepala, punggung kiri
Plasenta : Insersi di corpus posterior, meluas menutupi OUI.
Biometri : BPD 76,5 mm, FL 55,4 mm
EFW 1654 gram, sesuai usia gestasi 30 minggu.
Aktivitas : Normal
Kesan : Janin tunggal, hidup, presentasi kepala, punggung
kiri, dengan biometri sesuai usia kehamilan 30 minggu dengan
plasenta previa totalis.

Pemeriksaan Kardiotokografi
- Baseline: 120
- Akselerasi: 2 x
- Deselarasi: -
- Variabilitas: 15 dpm
- Gerakan janin: 3x (tidak terekam)
- NST: reaktif
iv. RINGKASAN
Pasien wanita usia 39 tahun, G4P2A1 hamil 30 minggu, datang dengan keluhan
utama keluar darah dari jalan lahir sejak 7 jam sebelum masuk rumah sakit. Darah
yang keluar berwarna merah segar, tidak terdapat gumpalan, dengan banyaknya
darah yang keluar kurang lebih 1 softex tidak penuh. Keluhan mulas saat
keluarnya perdarahan disangkal. Pasien mengaku sedikit keluar lendir warna
putih, tidak berbau, dan lendir tersebut bercampur dengan darah yang keluar.
Riwayat berhubungan seksual terakhir adalah pada 1 minggu sebelum masuk
rumah sakit. Tidak terdapat nyeri, tidak keluar darah baik sebelum maupun setelah
melakukan hubungan seksual. Kenaikan berat badan pasien sebelum hamil hingga
kontrol terakhir adalah 7 kg. Berat badan sebelum hamil 43 kg, berat badan usia
kehamilan 30 minggu adalah 50 kg. Pasien melakukan pemeriksaan kehamilan
secara rutin dengan bidan di dekat rumah. Pemeriksaan kehamilan dilakukan
biasanya setiap bulan sekali. Pasien mendapatkan vitamin, penambah darah dan
kalsium dari bidan.

Berdasarkan hasil pemeriksaan fisik, pasien dalam keadaan hemodinamik stabil.
Status generalis dalam batas normal. Dari hasil pemeriksaan obstetri diperoleh
tinggi fundus uteri 27 cm, punggung kiri, janin presentasi kepala, bagian terbawah
janin konvergen, belum masuk pintu atas panggul (5/5).
Pemeriksaan laboratorium dalam batas normal Hb 11,1, Leukosit 11.100,
Hematokrit 33, Trombosit 241.000. Hasil pemeriksaan USG pada usia kehamilan
30 minggu memberi kesan janin presentasi kepala tunggal hidup dengan plasenta
previa totalis, biometri sesuai usia gestasi, dan aktivitas serta pertumbuhan janin
saat ini baik.
IV. DIAGNOSIS
Diagnosis Ibu
1. Plasenta Previa Totalis pada G4P2A1H30 minggu
Diagnosis Janin
1. Janin presentasi kepala tunggal hidup
V. PENATALAKSANAAN
Rencana diagnostik: observasi tanda-tanda vital, his, pemeriksaan darah
lengkap, denyut jantung janin (DJJ) dan ultrasonografi (USG).
Rencana terapi:
– RL + Duvadillan 1 amp 20 tpm
– Dexamethason 2x6 mg (2 hari)
– Cefotaxime 2x1 gr
VI. PROGNOSIS
Prognosis
Quo ad vitam : ad bonam
Quo ad Functionam : ad bonam
Quo ad Sanationam : ad bonam
FOLLOW UP
05/03/2015
S: perdarahan + minimal (flek warna kecoklatan), mules –

O: Keadaan umum: baik
Kesadaran: compos mentis
T
D
110/70
mmHg
N 80 x/m
S 36,4 C
P 20 x/m
DJJ: 140x / menit
06/03/2015
S: perdarahan -, mules -
O: Keadaan umum: baik
Kesadaran: compos mentis
T
D
110/70
mmHg
N 88 x/m
S 36,5 C
P 20 x/m
DJJ: 145x / menit

BAB II
ANALISA KASUS
Teori Kasus
Definisi:
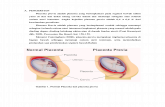
Plasenta previa adalah plasenta yang
berimplantasi di suatu tempat di segmen
bawah rahim, baik di atas atau sangat
dekat dengan os serviks internal.
Pada pasien G4P2A1 ini dari
pemeriksaan usg yang dilakukan,
diketahui bahwa plasenta insersi di
corpus posterior, meluas menutupi OUI.
Faktor predisposisi terjadinya Plasenta
Previa:
Usia Ibu
Bertambahnya usia ibu telah
menjadi faktor risiko, dan
penyebab hubungan ini tidak
jelas. Peningkatan risiko mungkin
karena paritas lebih tinggi pada
ibu dengan usia yang lebih tua,
tetapi juga dapat menjadi faktor
risiko independen.
Multiparitas
Multipara berada pada risiko
tinggi untuk plasenta previa
dibandingkan dengan nulliparas.
Teori di balik fenomena ini adalah
bahwa setelah plasenta telah
ditanamkan ke bagian tertentu
dari dinding rahim, telah secara
permanen mengubah konstitusi,
membuat implantasi di lokasi
yang berbeda lebih mungkin
terjadi pada kehamilan
Faktor predisposisi terjadi Plasenta
Previa pada pasien:
- Usia pasien 39 tahun usia pasien
termasuk usia tua sehingga
meningkatkan faktor resiko
terjadinya plasenta previa
- Pasien merupakan G4P2A1
faktor multiparitas meningkatkan
risiko terjadinya plasenta previa
karena adanya faktor kecacatan pada
Rahim
- Pasien memiliki riwayat abortus
pada kehamilan kedua, dan
dilakukan tindakan kuret, sehingga
untuk kehamilan berikutnya
implantasi plasenta akan mencari
pada tempat baru yang masih baik.

berikutnya.
Cacat Rahim
Cacat rahim misalnya bekas
bedah sesar, kuret, miomektomi,
dan sebagainya berperan dalam
proses peradangan dan kejadian
atrofi di endometrium yang
semuanya dapat dipandang
sebagai faktor risiko bagi
terjadinya plasenta previa.
Merokok
Risiko relatif plasenta previa
meningkat setidaknya dua kali
lipat pada wanita yang merokok.
Karbon monoksida menyebabkan
hipoksemia yang menyebabkan
hipertrofi plasenta sebagai
kompensasi dan menyebabkan
permukaan yang lebih luas lagi.
Merokok juga dapat berhubungan
dengan vaskulopati desidua yang
telah terlibat dalam asal-usul
previa.
Plasenta yang terlalu besar
Plasenta yang terlalu besar seperti
pada kehamilan ganda dan
eristoblasis fetalis bisa
menyebabkan pertumbuhan
plasenta melebar ke segmen
bawah rahim sehingga menutupi
sebagian atau seluruh ostium uteri
internum.
Diagnosis:

Anamnesa
Perdarahan pada ibu hamil dengan usia
kehamilan lebih dari 20 minggu. Sifat
perdarahannya tanpa sebab (causeless),
tanpa nyeri (painless) dan berulang
(recurrent). Perdarahan dapat terjadi
dengan terprovokasi (provoked) seperti
saat setelah berhubungan seksual atau
setelah manipulasi secara intravaginal
atau rektal.
Pemeriksaan fisik
Pada inspeksi dapat terlihat adanya
perdarahan yang keluar pervaginam
(apabila ada perdarahan). Dan jika
terjadi perdarahan, ibu terlihat pucat
atau anemis.
Pada palpasi abdomen sering
dijumpai bagian terbawah janin
belum turun, apabila letak kepala,
biasanya kepala masih goyang atau
terapung (floating) atau di atas pintu
atas panggul diatas usia kehamilan 36
minggu.
Pada inspekulo secara hati-hati dapat
terlihat perdarahan yang berasal dari
uterus. Selain itu harus dilihat apakah
ada sumber perdarahan yang lain
apabila terdapat sebab-sebab
perdarahan lainnya.
Pemeriksaan dalam hanya dilakukan
apabila diagnosis belum pasti atau
tidak terdapat fasilitas ultrasonografi
abdominal atau transvaginal,
menggunakan teknik double set-up
- Anamnesa: keluar darah dari jalan
lahir yang terjadi secara tiba – tiba,
tanpa adanya rasa nyeri, dan darah
yang keluar berwarna merah segar.
- Pemeriksaan fisik: pada inspeksi
tampak adana perdarahan berwarna
merah pada pembalut yang dipakai
oleh pasien. Pada palpasi abdomen
bagian terbawah janin belum masuk
pintu atas panggul.
- Pemeriksaan dalam: tidak
dilakukan pemeriksaan dalam untuk
mencegah terjadinya perdarahan
yang lebih lanjut karena dari
pemeriksaan USG sudah diketahui
bahwa terdapat plasenta previa
totalis.
- Pemeriksaan penunjang:
dilakukan transabdominal sonografi,
karena selain lebih mudah untuk
dilakukan, dengan menggunakan
TAS akan mengurangi risiko
terjadinya perdarahan yang lebih
lanjut.

examination.
Pemeriksaan penunjang
Gold standard pemeriksaan
penunjang dari plasenta previa
merupakan ultrasonografi.
Ultrasonografi dapat dilakukan secara
per-abdomen dengan Trans-
Abdominal Sonography (TAS) atau
per-vaginam dengan Trans-Vaginal
Sonography (TVS).
Komplikasi:
- Anemia, shock
- plasenta akreta, perkreta, inkreta
- kelainan letak janin
- premature
- gawat janin
- perdarahan pascapersalinan
- DIC
Komplikasi:
tidak ditemukan adanya komplikasi pada
pasien ini
Tatalaksana:
- Jika janin preterm dan tidak ada
perdarahan aktif terus-menerus
observasi ketat di unit kandungan.
- Bagi wanita yang taksiran
persalinannya sudah dalam waktu
dekat dan tidak terdapat perdarahan
membuat jadwal untuk kelahiran
sesar.
- National Institutes of Health
menyimpulkan bahwa wanita
dengan plasenta previa paling baik
direncanakan persalinan elektif pada
usia kehamilan 36 sampai 37
minggu lengkap.
Tatalaksana:
- hamil 30 minggu preterm
tidak ada perdarahan aktif terus
menerus dilakukan observasi
ketat di VK
- preterm dilakukan pematangan
paru dexamethasone 2x6 mg (2
hari)
- hidrasi dengan menggunakan larutan
RL
- diberikan duvadillan 1 amp
- pemantauan denyut jantung janin
CTG hasil: NST reaktif
- total bed rest

- Data kurang memadai mengenai
administrasi tokolitik untuk
kontraksi rahim. Meskipun
kurangnya percobaan, tokolitik
direkomendasikan diberikan, dan
pemberiannya dibatasi sampai
dengan 48 jam.
- Apabila diduga terjadi sindrom
plasenta accreta, persalinan
direkomendasikan pada usia
kehamilan 34-35 minggu lengkap.
- Stabilisasi hemodinamik harus
segera dilakukan. Infus kristaloid ,
PRC. Target jumlah hematokrit
adalah minimal 30% jika pasien
mengalami perdarahan. Urine output
harus dipertahankan di atas 30 mL /
jam.
- Manajemen konservatif : Hidrasi
dan transfuse, Pemantauan denyut
jantung janin, pasien harus istirahat
total (bed rest), harus diberikan
pelunak feses, suplementasi zat besi,
dan vitamin C. Steroid untuk
mempromosikan kematangan paru
janin harus diberikan jika usia
kehamilan adalah <34 minggu.
Setelah steroid telah diberikan,
jika ada sedikit atau tidak ada
aktivitas uterus atau perdarahan,
pasien mungkin menjadi kandidat
untuk terapi di rumah.
- Pertumbuhan janin, indeks cairan

ketuban, dan lokasi plasenta harus
dinilai dengan USG setiap 3
minggu. Kebanyakan ahli setuju
bahwa untuk pasien dengan plasenta
previa lengkap yang dinyatakan
tidak rumit, persalinan dianjurkan
pada kehamilan usia 36-37 minggu.
- Jika perdarahan uterus tidak
berlebihan, pasien dengan plasenta
previa marginal dapat melahirkan
pervaginam.
BAB III

TINJAUAN PUSTAKA
1. Definisi
Previa dalam bahasa Latin artinya adalah pergi sebelum, dan dalam pengertian
ini, plasenta pergi ke jalan lahir sebelum janin. Dalam kebidanan, plasenta
previa menggambarkan plasenta yang berimplantasi di suatu tempat di segmen
bawah rahim, baik di atas atau sangat dekat dengan os serviks internal.
Placenta previa juga dapat dikatakan sebagai penyisipan abnormal dari
plasenta, dimana plasenta sebagian atau seluruhnya menutupi os serviks.
Plasenta previa didefinisikan sebagai plasenta yang memanjang dekat,
sebagian lebih, atau di luar os serviks internal. Implantasi plasenta yang
normal adalah di bagian korpus atau fundus, sedangkan pada plasenta previa
implantasi terjadi lebih rendah di dalam rahim. Plasenta previa merupakan
komplikasi obstetric yang terjadi pada kehamilan trimester dua dan tiga.
2. Anatomi
Plasenta secara umum memiliki berat 470 g, berbentuk bulat sampai oval
dengan diameter 22 cm, dan memiliki ketebalan pusat 2,5 cm. Plasenta terdiri
dari sebuah disk plasenta, membran extraplacental, dan tiga pembuluh darah
umbilical cord. Permukaan ibu adalah basal plate, yang dibagi oleh celah
menjadi beberapa bagian-disebut kotiledon. Celah ini menandai lokasi septa
internal, yang meluas ke ruang intervillous. Permukaan janin adalah chorionic
plate, di mana tali pusat masuk, biasanya di bagian tengah. Pembuluh janin
besar yang berasal dari pembuluh tali pusat kemudian menyebar dan
bercabang di seluruh chorionic plate sebelum memasuki stem vili dari
parenkim plasenta. Dalam menelusuri ini, arteri janin hampir selalu
menyeberangi vena. Chorionic plate dan pembuluhnya dilindungi oleh amnion
tipis, yang dapat dengan mudah dikupas jauh dari spesimen setelah persalinan.
Secara sonografi, plasenta normal homogen dan tebalnya 2 sampai 4 cm,
terletak berlawanan dengan miometrium, dan berindentasi ke kantung
amnionic. Ruang retroplacental merupakan daerah hypoechoic yang
memisahkan miometrium dari basal plate plasenta dan berukuran kurang dari
1 sampai 2 cm. Selama pemeriksaan sonografi prenatal, yang dicatat adalah
lokasi plasenta dan hubungannya dengan os serviks internal. Tali pusat juga

dilihat, yang diperiksa adalah tempat penyisipan janin dan plasenta, dan
dihitung pembuluh darah yang ada.
Struktur dan Fungsi fisiologis Plasenta
Plasenta berasal dari 2 jenis sel utama, yang merupakan sumber dari hormon
utama plasenta. Massa sel luar dari blastokista, cikal bakal trofoblas,
berkontak dengan endometrium dan mengalami proliferasi dan penetrasi
jaringan selama implantasi. Trofoblas ini memiliki 2 populasi sel: sebuah
sitotrofoblas yang ada di dalam dan sinsitiotrofoblas invasif luar. Bagian
plasenta dari sisi ibu mengandung vili korionik janin yang memberikan area
permukaan yang luas untuk pertukaran nutrisi dan gas antara sirkulasi janin
dan ibu. Vili tersebut ditutupi dengan multinucleated sinsitiotrofoblas dan
trofoblas stem cell, sel-sel stroma, dan pembuluh darah. Sel-sel sitotrofoblas
vili sepenuhnya diluar dari unsur ibu, dengan pengecualian dari setiap molekul
yang mungkin diangkut melintasi plasenta oleh sinsitiotrofoblas. Sebaliknya,
sel-sel trofoblas ekstravili terus terekspos jaringan ibu. Lapisan tengah
plasenta terdiri dari sel kolumnar sitotrofoblas padat dan berfungsi sebagai
dukungan struktural untuk vili yang mendasari.
Fungsi fisiologis plasenta dapat diklasifikasikan sebagai berikut:
Mendukung, memungkinkan implantasi embrio ke dalam rahim dan
mengangkut nutrisi dan oksigen yang diperlukan untuk pertumbuhan
janin
Kekebalan tubuh, menekan sistem imun lokal untuk mencegah
penolakan kekebalan janin oleh ibu
Endokrin, termasuk sintesis hormon, transportasi, dan metabolisme
untuk meningkatkan pertumbuhan janin dan kelangsungan hidup janin
Ketidakmampuan unit plasenta untuk melakukan fungsi-fungsi ini
menyebabkan beberapa komplikasi kehamilan, termasuk aborsi, gangguan
pertumbuhan janin, dan preeklampsia.
Fungsi Endokrin Plasenta

Plasenta menghasilkan sitokin, hormon, dan faktor pertumbuhan yang penting
untuk regulasi dari unit feto-maternal. Selain itu, plasenta mengekspresikan
enzim yang terlibat dalam metabolisme hormon, memainkan peran penting
dalam melindungi janin dari maternal adrenal-derived androgens melalui
aktivitas aromatase dan dari glukokortikoid melalui aktivitas 11β-
hidroksisteroid dehidrogenase tipe II (lihat Bab 6). Hormon plasenta utama
adalah sebagai berikut.
1. Human Chorionic Gonadotropin (HCG)
hCG merupakan glikoprotein heterodimer dari keluarga yang sama seperti
hormon LH, FSH, dan TSH. hCG ini dihasilkan oleh sinsitiotrofoblas dan
dilepaskan ke dalam sirkulasi janin dan ibu. hCG ini dikenal sebagai hormon
kehamilan dan merupakan dasar untuk tes kehamilan. hCG terdeteksi dalam
serum pada hari 6-8 setelah implantasi, dan tingkat puncaknya pada hari 60-90
kehamilan, kemudian menurun setelahnya. hCG memiliki kesamaan struktural
dan fungsional dengan LH, dan memberikan efek fisiologis dengan cara
berikatan dengan reseptor LH. Fungsi utama dari hCG adalah untuk
mempertahankan korpus luteum untuk memastikan produksi progesteron
sampai produksi plasenta mengambil alih. Selain itu, hCG memainkan peran
penting dalam perkembangan janin melalui pengaturan produksi testosteron
oleh sel Leydig janin. Pengaturan pelepasan hCG dari plasenta tidak
sepenuhnya dipahami, tetapi bukti menunjukkan bahwa regulasi parakrin yang
melibatkan GnRH, aktivin, dan inhibin yang diturunkan dari placenta. Tingkat
hCG ibu adalah indeks yang berguna untuk mengetahui status fungsional
trofoblas (kesehatan plasenta).
2. Human Placental Lactogen dan Growth Hormone
Hormon pertumbuhan manusia (hGH) dan human placental lactogen (hPL)
penting dalam pengaturan metabolisme ibu dan janin serta penting bagi
pertumbuhan dan perkembangan janin. hPL diproduksi oleh sinsitiotrofoblas
dan disekresikan ke sirkulasi ibu dan janin setelah minggu keenam kehamilan.
Pada janin, hPL memodulasi perkembangan embrio; mengatur metabolisme
perantara; dan merangsang produksi IGFs, insulin, hormon adrenocortical, dan
surfaktan paru. Selama kehamilan, hGH-V, hormon pertumbuhan (GH) varian

dkeluarkan oleh plasenta, akan menjadi GH dominan pada ibu. Hormon ini
memiliki kesamaan struktural dan fungsional dengan pituitary GH (perbedaan
pada 13 asam amino) dan tidak dilepaskan ke janin. Mulai dari minggu ke 15
hingga minggu ke-20 kehamilan hingga masa kehamilan, GH plasenta secara
bertahap menggantikan GH hipofisis maternal, yang akan menjadi tidak
terdeteksi. hGH-V merangsang produksi IGF-1 dan memodulasi metabolisme
perantara ibu, meningkatkan ketersediaan glukosa dan asam amino ke janin.
GH plasenta tidak terdeteksi dalam sirkulasi janin, sehingga tidak muncul
untuk memiliki efek langsung pada pertumbuhan janin. Namun, peran
fisiologisnya diduga melibatkan modulasi perkembangan plasenta melalui
mekanisme autokrin atau parakrin karena ekspresi reseptor GH oleh plasenta.
3. Progesteron
Sumber utama dari progesteron selama fase awal kehamilan adalah korpus
luteum, yang berada di bawah regulasi hCG. Mulai dari sekitar minggu 8
kehamilan, plasenta (sinsitiotrofoblas) menjadi sumber utama progesteron,
yang menyebabkan meningkatnya kadar progesteron ibu dari 25 ng / mL
selama fase luteal sampai 150 ng / mL selama trimester terakhir kehamilan.
Karena plasenta tidak dapat menghasilkan kolesterol dari asetat, kolesterol
untuk sintesis progesteron plasenta berasal dari circulating LDL. LDL
berikatan dengan reseptor LDL dalam sel trofoblas dan mengalami
endositosis; kolesterol dilepaskan dan diproses melalui jalur hormon
steroidogenik. Seperti telah dibahas sebelumnya, progesteron berperan penting
dalam menjaga ketenangan rahim selama kehamilan, menghambat sintesis
prostaglandin dan modulasi respon imun untuk mempertahankan kehamilan.
4. Estrogen
Sumber utama estrogen selama fase awal kehamilan adalah korpus luteum,
yang nantinya digantikan oleh produksi plasenta. Estrogen utama yang
dihasilkan oleh sel-sel sinsitiotrofoblas plasenta adalah estriol. Produksi
estrogen oleh plasenta memerlukan interaksi terkoordinasi antara produksi
hormon steroid kelenjar adrenal janin dan ibu (biosintesis steroid unit feto-
plasenta). Plasenta miskin akan 17α-hidroksilase dan 17, 20-desmolase dan
dengan demikian tidak dapat mengkonversi progesteron menjadi estrogen atau

untuk menghasilkan androgen. Kurangnya produksi androgen plasenta ini
melindungi janin perempuan dari maskulinisasi; Perlindungan juga dibantu
oleh aktivitas aromatase kuat yang menonaktifkan androgen ibu dan janin
yang diturunkan dari adrenal. Oleh karena itu, androgen ibu dan janin yang
diturunakn dari adrenal (dehydroepiandrosterone sulfate [DHEAS]) diperlukan
untuk produksi 17β-estradiol dan produksi estriol. Estriol disintesis melalui
aromatisasi 16α-hydroxyandrostenedione yang berasal dari 16α-
hydroxyepiandrosterone sulfat yang diproduksi oleh hati janin dan di
desulfated di plasenta; 16α-hydroxyepiandrosterone sulfat berasal dari
DHEAS yang diproduksi di kelenjar adrenal janin. Enzim yang terlibat adalah
sulfatase plasenta (DHEAS deconjugation), 3β-hidroksisteroid dehidrogenase
(pregnenolon konversi progesteron), dan aromatase. Plasma dan tingkat urin
estriol meningkat secara signifikan selama kehamilan. Efek fisiologis utama
estrogen selama kehamilan meliputi stimulasi pertumbuhan rahim, sintesis
prostaglandin, penebalan epitel vagina, sensitisasi efek oksitosin, dan
pertumbuhan dan perkembangan epitel payudara.
5. Corticotropin-releasing hormone
Corticotropin-releasing hormone (CRH) diproduksi oleh sel-sel
sinsitiotrofoblas dan trofoblas plasenta. Struktur dan fungsinya sama dengan
CRH yang diturunkan dari hipotalamus. Konsentrasi CRH meningkat secara
eksponensial selama kehamilan dan mencapai puncak selama persalinan.
Produksi CRH dari plasenta telah dikaitkan dengan lamanya kehamilan pada
manusia. CRH disekresikan ke dalam sirkulasi maternal dalam jumlah besar
selama trimester ketiga kehamilan dan dapat memainkan peran penting dalam
awal persalinan. CRH memiliki sejumlah fungsi dalam lingkungan intrauterin,
seperti induksi produksi prostaglandin dan pemeliharaan aliran darah plasenta.
3. Etiologi
Penyebab blastokista berimplantasi pada segmen bawah rahim belumlah
diketahui dengan pasti. Mungkin secara kebetulan saja blastokista menimpa
desidua di daerah segmen bawah rahim tanpa latar belakang lain yang
mungkin. Teori lain mengemukakan sebagai salah satu penyebabnya adalah

vaskularisasi desidua yang tidak memadai, mungkin sebagai akibat dari proses
radang atau atrofi.
4. Faktor Resiko
Beberapa faktor meningkatkan risiko terjadinya plasenta previa. Faktor resiko
terjadinya plasenta previa adalah :
Usia Ibu
Bertambahnya usia ibu telah menjadi faktor risiko, dan penyebab hubungan ini
tidak jelas. Peningkatan risiko mungkin karena paritas lebih tinggi pada ibu
dengan usia yang lebih tua, tetapi juga dapat menjadi faktor risiko independen.
Multiparitas
Multipara berada pada risiko tinggi untuk plasenta previa dibandingkan
dengan nulliparas. Insiden previa di nulliparas adalah 0,2%, sedangkan
multipara besar memiliki kejadian 5%. Teori di balik fenomena ini adalah
bahwa setelah plasenta telah ditanamkan ke bagian tertentu dari dinding
rahim, telah secara permanen mengubah konstitusi, membuat implantasi di
lokasi yang berbeda lebih mungkin terjadi pada kehamilan berikutnya.
Cacat Rahim
Cacat rahim misalnya bekas bedah sesar, kerokan, miomektomi, dan
sebagainya berperan dalam proses peradangan dan kejadian atrofi di
endometrium yang semuanya dapat dipandang sebagai faktor risiko bagi
terjadinya plasenta previa. Cacat bekas bedah sesar berperan menaikkan
insiden dua sampai tiga kali. Risiko plasenta previa meningkat secara
langsung dengan jumlah operasi uterus yang telah dilakukan pasien di masa
lalu. Hal ini sebagian besar terlihat dengan meningkatnya jumlah operasi
caesar. Risiko plasenta previa pada kehamilan kedua setelah kehamilan
pertama yang dilahirkan melalui operasi caesar adalah 1-4%. Risiko
meningkat hampir 10% pada pasien dengan 4 atau lebih pengiriman caesar
sebelumnya. Selain itu, telah disimpulkan bahwa plasenta previa yang telah
diidentifikasi pada trimester kedua pada pasien dengan riwayat persalinan
caesar sebelumnya memiliki kemungkinan lebih rendah untuk teratasi sejalan
dengan berlanjutnya kehamilan. Risiko yang meningkat dengan riwayat
kuretase sebelumnya untuk aborsi spontan atau diinduksi, dianggap terjadi
karena segmen aktif bekas luka rahim.

Merokok
Risiko relatif plasenta previa meningkat setidaknya dua kali lipat pada wanita
yang merokok (Ananth, 2003a; Usta, 2005). Karbon monoksida menyebabkan
hipoksemia yang menyebabkan hipertrofi plasenta sebagai kompensasi dan
menyebabkan permukaan yang lebih luas lagi. Merokok juga dapat
berhubungan dengan vaskulopati desidua yang telah terlibat dalam asal-usul
previa.
Plasenta yang terlalu besar
Plasenta yang terlalu besar seperti pada kehamilan ganda dan eristoblasis
fetalis bisa menyebabkan pertumbuhan plasenta melebar ke segmen bawah
rahim sehingga menutupi sebagian atau seluruh ostium uteri internum.
Peningkatan Tingkat MSAFP (Maternal Serum Alpha-Fetoprotein) pada
Screening Prenatal
Wanita yang memiliki kadar skrining prenatal abnormal pada alpha-
fetoprotein (MSAFP) yang tidak jelas penyebabnya berada pada peningkatan
risiko untuk terjadinya plasenta previa dan sejumlah kelainan lain. Selain itu,
wanita dengan previa yang juga memiliki tingkat MSAFP ≥ 2,0 MoM pada
usia kehamilan 16 minggu berada pada peningkatan risiko untuk terjadinya
perdarahan pada akhir kehamilan dan kelahiran prematur.
5. Epidemiologi
Plasenta previa lebih banyak pada kehamilan dengan paritas tinggi dan
pada usia diatas 30 tahun. Juga lebih sering terjadi pada kehamilan ganda
dibandingkan dengan kehamilan tunggal. Uterus bercacat ikut mempertinggi
angka kejadiannya. Pada beberapa Rumah Sakit Umum Pemerintah dilaporkan
insidennya berkisar 1,7% sampai dengan 2,9%. Di Negara maju insidennya
lebih rendah yaitu kurang dari 1 % mungkin disebabkan berkurangnya
perempuan hamil paritas tinggi. Sedangkan ACOG menyebutkan bahwa di
Amerika Serikat, angka kejadian plasenta previa sebesar 1 : 200. Dengan
meluasnya penggunaan ultrasonografi dalam obstetrik yang memungkinkan
deteksi lebih dini, insiden plasenta previa bisa lebih tinggi.1
6. Klasifikasi

1. Plasenta Previa Totalis atau Komplit plasenta yang menutupi seluruh
ostium uteri internum
2. Plasenta Previa Parsialis plasenta yang menutupi sebagian ostium uteri
internum
3. Plasenta Previa Marginalis plasenta yang tepinya berada pada pinggir
ostium uteri internum

4. Plasenta Letak Rendah plasenta yang berimplantasi pada segmen
bawah uterus demikian rupa sehingga tepi bawahnya berada pada jarak
lebih kurang 2 cm dari ostium uteri internum. Jarak yang lebih dari 2 cm
dianggap plasenta letak normal.

7. Patofisiologi
FISIOLOGI
Zigot yang dihasilkan oleh fertilisasi mengalami perpecahan mitosis
bersamaan dengan pergerakannya menuju rahim, dengan sel yang disebut
blastomer (Gr. Blastos, kuman + meros, bagian) dalam agregat kompak yang
disebut morula (L. morum, murbei). Tidak ada pertumbuhan terjadi selama
periode pembelahan sel, dengan blastomer menjadi lebih kecil pada setiap
divisi, dan morula memiliki ukuran yang sama dengan oosit pada saat
pembuahan.
Sekitar 5 hari setelah pembuahan embrio mencapai rongga rahim, dimana
blastomer telah pindah untuk membentuk rongga sentral dalam morula dan
embrio memasuki tahap blastokista dalam perkembangan. Blastomer
kemudian mengatur diri mereka sebagai lapisan perifer yang disebut trofoblas
di sekitar rongga, sementara beberapa sel hanya di dalam lapisan ini
membentuk embryoblast atau inner cell mass (Gambar 22-20). Blastokista

tetap dalam lumen uterus selama sekitar 2 hari, tenggelam dalam sekresi
kelenjar endometrium pada mukosa.
Embrio memasuki rahim sebagai blastokista sekitar 5 hari setelah ovulasi atau pembuahan,
ketika rahim adalah dalam tahap sekretori dan paling siap untuk implantasi. Untuk memulai

implantasi, reseptor pada sel-sel dari luar embrio trofoblas mengikat glikoprotein ligan pada
epitel endometrium. Trofoblas membentuk lapisan luar syncytial invasif yang disebut
sinsitiotrofoblas. Protease diaktifkan dan / atau dilepaskan secara lokal untuk mencerna
komponen stroma, yang memungkinkan embrio berkembang untuk menanamkan dirinya
dalam stroma. Embrio yang baru ditanamkan menyerap nutrisi dan oksigen dari jaringan
endometrium dan darah dalam lacunae tersebut.
Implantasi, atau nidasi, melibatkan perlekatan dari blastokista ke sel-sel epitel
permukaan endometrium dan penetrasi proteolitik melalui epitel ini ke dalam
stroma yang mendasari (Gambar 22-20), sebuah proses yang berlangsung
sekitar 3 hari. Sel – sel trofoblas menggerakkan terjadinya peristiwa
implantasi, pada saat dimana sel-sel embryoblast mengatur ulang sekitar dua
rongga baru, amnion dan yolk sac. Dimana sel-sel yang melapisi rongga
tersebut melakukan kontak, disk embrio bilaminar berkembang dengan lapisan
epiblast terus menerus dengan amnion dan lapisan hypoblast, terus menerus
dengan yolk sac (Gambar 22-20).
Semua bagian dari embrio berkembang dari disk embrio awal ini. Yolk sac
dan amnion membentuk struktur ekstraembrionik, tetapi hanya yang akhir
yang tetap berlangsung selama kehamilan. Seperti ditunjukkan dalam Gambar
22-20, trofoblas dibedakan selama implantasi menjadi sebagai berikut:
- Sitotrofoblas, lapisan sel mitotically aktif di sekeliling amnion dan yolk sac;
dan
- Sinsitiotrofoblas, yang lebih dangkal, massa nonmitosis dari sitoplasma
multinucleated yang menyerang stroma sekitarnya.
Sekitar hari kesembilan setelah ovulasi, embrio benar-benar ditanamkan dalam
endometrium dan nutrisi terutama berasal dari darah di sana. Sel sitotrofoblas
mensintesis sitokin anti-inflamasi untuk mencegah reaksi yang merugikan
rahim untuk embrio yang ditanamkan dan ini dilengkapi kemudian oleh
berbagai faktor embrio yang menghasilkan toleransi imun lokal untuk embrio
selama kehamilan.
Stroma endometrium mengalami perubahan histologis pada periode setelah
implantasi. Fibroblast membesar, poligonal, lebih aktif dalam sintesis protein,

dan sekarang disebut sel desidua. Seluruh endometrium yang sekarang disebut
desidua (L. deciduus, jatuh, menumpahkan) dan mencakup tiga wilayah
(Gambar 22-21):
1. Desidua basalis antara embrio yang ditanamkan dan miometrium;
2. Desidua capsularis, daerah antara embrio dan lumen uterus yang menipis
saat embrio akan lebih besar; dan
3. Desidua parietalis, di sisi rahim jauh dari embrio.
a) membran ekstraembrionik amnion, chorion, dan yolk sac muncul pada minggu kedua
perkembangan, dengan disc embrio antara amnion dan yolk sac.
(b) Setelah implantasi endometrium mengalami perubahan histologis dan disebut desidua. Ini
mengembangkan tiga wilayah yang berbeda: desidua basalis, capsularis, dan parietalis. Villi

chorionic berkembang paling banyak dalam desidua basalis, yang menjadi bagian utama dari
plasenta.
(c) Setiap dari banyak vili korionik stem dalam plasenta mengandung cabang arteri dan vena
umbilikalis, yang membentuk loop microvasculature menjadi cabang-cabang villus yang lebih
kecil. Seluruh stem villus bermandikan darah ibu diedarkan oleh arteri dan vena
endometrium.
APLIKASI MEDIS
Penempelan awal embrio biasanya terjadi pada dinding ventral atau dorsal dari
badan uterus. Kadang-kadang embrio menempel dekat dengan os internal.
Dalam hal ini plasenta akan menjadi sela antara janin dan vagina, menghalangi
bagian janin pada persalinan. Situasi ini, yang disebut plasenta previa, harus
diketahui oleh dokter, dan janin harus dilahirkan dengan operasi caesar. Jika
tidak, terhambatnya kelahiran dapat menyebabkan kematian janin.
Plasenta merupakan tempat pertukaran nutrisi, limbah, O2, dan CO2 antara
ibu dan janin dan mengandung jaringan dari kedua individu. Bagian embrio
adalah korion, yang berasal dari trofoblas dan bagian ibu adalah dari desidua
basalis. Pertukaran terjadi antara darah embrio dalam vili korionik diluar
embrio dan darah ibu dalam lacunae dari desidua basalis. Vili korionik dari
plasenta yang berkembang melalui tiga tahap:
1. Villi primer, muncul 2 hari setelah implantasi sebagai tali sederhana dari sel
sitotrofoblas yang berkembang yang tertutup oleh sinsitiotrofoblas meluas ke
lacunae yang mengandung darah ibu.
2. Vili sekunder, mulai terbentuk di sekitar hari ke-15 dari perkembangan
embrio saat villi primer diserang oleh mesenkim ekstraembrionik.
3. Vili tersier, berkembang dalam beberapa hari lagi saat mesenkim di vili
sekunder berdiferensiasi untuk membentuk loop kapiler bersamaan dengan
sistem peredaran darah embrio.
Pada akhir bulan pertama kehamilan, plasenta berisi ribuan villi chorionic
tersier, masing-masing bercabang berkali-kali dan setiap cabang memiliki satu
atau lebih loop kapiler (Gambar 22-21c). Tergantung dalam kolam darah ibu
dalam desidua, vili korionik menyediakan permukaan yang sangat besar untuk

pertukaran metabolit (Gambar 22-22). Pertukaran gas, nutrisi, dan limbah
terjadi antara darah janin di kapiler dan darah ibu yang mengisi vili, dengan
difusi yang terjadi di lapisan trofoblas dan endotelium kapiler.
Plasenta juga merupakan organ endokrin, menghasilkan HCG, sebuah
laktogen, relaxin, dan berbagai faktor pertumbuhan, selain estrogen dan
progesteron.

Plasenta mengandung vili korionik janin dan darah ibu menggenang di desidua.
(a) plasenta jangka penuh memiliki banyak villus stems, mengandung arteri (A) dan (V) dari
pembuluh darah ekstraembrionik, dan ratusan cabang villus kecil (panah) yang mengandung
jaringan ikat dan microvasculature. Darah ibu (MB) mengisi ruang di sekitar vili. X50. H &
E.
(b) perbesaran yang lebih tinggi dari cabang villus dikelilingi oleh darah ibu (MB) masing-
masing mengandung kapiler (C) atau sinusoid (S) dengan darah janin. Pada akhir kehamilan
sel sitotrofoblas telah sangat menurun jumlahnya di banyak daerah, hanya menyisakan
sinsitiotrofoblas dan basement membran tipis yang menutupi villus di wilayah ini (panah).
Pembuluh darah ekstraembrionik menjadi terkait erat dengan bidang-bidang trofoblas tipis
untuk difusi maksimal material antara dua kolam darah. X400. H & E.
Plasenta previa adalah implantasi plasenta di segmen bawah rahim sehingga
menutupi kanalis servikalis dan mengganggu proses persalinan dengan
terjadinya perdarahan. Implantasi plasenta di segmen bawah rahim dapat
disebabkan:
a) Endometrium di fundus uteri belum siap menerima implantasi.
b) Endometrium yang tipis sehingga diperlukan perluasan plasenta untuk
mampu memberikan nutrisi janin.
c) Vili korealis pada korion leave yang persisten.
Implantasi plasenta diprakarsai (initiate) oleh embrio (embryonic plate)
menempel diuterus (cauda) bagian bawah. Dengan pertumbuhan dan
penambahan plasenta, perkembangan plasenta dapat menutupi mulut rahim
(cervical os). Bagaimanapun juga, diperkirakan bahwa suatu vaskularisasi
decidua (jaringan epitel endometrium) defective terjadi di atas (over) serviks,
mungkin ini sekunder terhadap inflamasi atau perubahan atrofik. Sebagian
plasenta yang sedang mengalami perubahan atrofik dapat berlanjut sebagai
vasa previa.
Sebagai penyebab penting perdarahan pada trimester ketiga, plasenta previa
memberikan gambaran sebagai perdarahan tanpa disertai rasa nyeri (painless
bleeding). Perdarahan ini dipercaya memiliki hubungan dengan perkembangan
segmen bawah rahim (the lower uterine segmen) pada trimester ketiga.
Tambahan (attachment) plasenta terganggu (distrupted) karena daerah ini

(segmen bawah rahim) menipis secara bertahap dalam rangka persiapan untuk
permulaan kelahiran (the onset of labor). Saat ini berlangsung, maka
perdarahan terjadi pada daerah implantasi/nidasi darah dari pembuluh darah
yang terbuka. Thrombin yang dilepaskan dari area perdarahan memacu
(promotes) kontraksi uterus dan timbulnya lingkaran setan (vicious cycle) :
perdarahan-kontraksi-pemisahan plasenta-perdarahan.
Pada usia kehamilan yang lanjut, umumnya pada trimester ketiga dan
mungkin juga lebih awal, oleh karena telah mulai terbentuknya segmen bawah
rahim, tapak plasenta akan mengalami pelepasan. Sebagaimana diketahui
tapak plasenta terbentuk dari jaringan maternal yaitu bagian desidua basalis
yang bertumbuh tinggi menjadi bagian dari uri. Dengan melebarnya isthmus
uteri menjadi segmen bawah rahim, maka plasenta yang berimplantasi disitu
sedikit banyak akan mengalami laserasi akibat pelepasan pada desidua sebagai
tapak plasenta. Demikian pula pada waktu serviks mendatar (effacement) dan
membuka (dilatation) ada bagian tapak plasenta yang terlepas. Pada tempat
laserasi itu akan terjadi perdarahan yang berasal dari sirkulasi maternal yaitu
dari ruangan intervillus dari plasenta. Oleh karena fenomena pembentukan
segmen bawah rahim itu perdarahan pada plasenta previa pasti akan terjadi
(unavoidable bleeding). Perdarahan di tempat itu relatif dipermudah dan
diperbanyak oleh karena segmen bawah rahim dan serviks tidak mampu
berkontraksi dengan kuat karena elemen otot yang dimilikinya sangat
minimal, dengan akibat pembuluh darah pada tempat itu tidak akan tertutup
dengan sempurna. Perdarahan akan berhenti karena terjadi pembekuan kecuali
jika ada laserasi mengenai sinus yang besar dari plasenta pada mana
perdarahan akan akan berlangsung lebih banyak dan lebih lama. Oleh karena
pembentukan segmen bawah rahim itu akan berlangsung progresif dan
bertahap, maka laserasi baru akan mengulang kejadian perdarahan.
Demikianlah perdarahan akan berulang tanpa sesuatu sebab lain (causeless).
Darah yang keluar berwarna merah segar tanpa rasa nyeri (painless). Pada
plasenta yang menutupi seluruh ostium uteri internum perdarahan terjadi lebih
awal dalam kehamilan oleh karena segmen bawah rahim terbentuk lebih
dahulu pada bagian terbawah yaitu ostium uteri internum. Sebaliknya, pada
plasenta previa parsialis atau letak rendah, perdarahan baru terjadi pada waktu
mendekati atau mulai persalinan. Perdarahan pertama biasanya sedikit tetapi

cenderung lebih banyak pada perdarahan berikutnya. Untuk berjaga-jaga
mencegah syok hal tersebut perlu dipertimbangkan. Perdarahan pertama sudah
bisa terjadi pada kehamilan di bawah 30 minggu tetapi lebih separuh
kejadiannya pada umur kehamilan 34 minggu keatas. Berhubung tempat
perdarahan terletak dekat ostium uteri internum, maka perdarahan lebih mudah
mengalir keluar rahim dan tidak membentuk hematoma retroplasenta yang
mampu merusak jaringan lebih luas dan melepaskan tromboplastin ke dalam
sirkulasi maternal. Dengan demikian, sangat jarang terjadi koagulopati pada
plasenta previa. Hal lain yang perlu diperhatikan adalah dinding segmen
bawah rahim yang tipis mudah diinvasi oleh pertumbuhan vili dari trofoblas,
akibatnya plasenta melekat lebih kuat pada dinding uterus. Lebih sering terjadi
pada plasenta akreta dan plasenta inkreta, bahkan plasenta perkreta yang
pertumbuhan vilinya bisa menembus ke buli-buli dan ke rektum bersama
plasenta previa. Plasenta akreta dan inkreta lebih sering terjadi pada uterus
yang sebelumnya pernah bedah sesar. Segmen bawah rahim dan serviks yang
rapuh mudah robek oleh sebab kurangnya elemen otot yang terjadi disana.
Kedua kondisi ini berpotensi meningkatkan kejadian perdarahan
pascapersalinan pada plasenta previa, misalnya dalam kala tiga karena plasenta
sukar melepas dengan sempurna (retentio placentae), atau setelah uri lepas
karena segmen bawah rahim tidak mampu berkontraksi dengan baik.
Pasien dengan plasenta previa berada pada risiko tinggi untuk
mengembangkan plasenta akreta, increta, atau percreta.
Plasenta akreta: Tidak ada desidua basalis, dan lapisan fibrinoid yang tidak
lengkap dikembangkan.
Plasenta increta: Plasenta menyerang miometrium.
Plasenta percreta: Plasenta menembus miometrium dan dapat menyerang
organ terdekat.
Operasi rahim sebelumnya merupakan faktor risiko yang paling berhubungan
dengan plasenta akreta.
Migrasi plasenta
Mekanisme migrasi plasenta bukan berarti bahwa plasenta “berpindah
tempat”, namun mekanismenya dihubungkan dengan pembentukan segmen
bawah rahim. Dimana terjadinya penarikan dan penipisan pada segmen bawah

rahim di usia kehamilan 32 – 35 minggu menyebabkan perubahan anatomis
rahim yang seolah-olah tampak seperti plasenta bergeser dari tempat asal.
Diagnosis plasenta previa (5%) pada trimester II, akan menjadi < 1% setelah
aterm (placental migration). Seyogyanya scanning ulang pada kehamilan 36
minggu untuk konfirmasi plasenta previa. Pada plasenta previa parsialis,
marginalis atau letak rendah kerap dapat terjadi perbaikan di usia kehamilan
32 – 35 minggu.
8. Manifestasi klinis
Perdarahan tanpa rasa nyeri (Painless bleeding), berwarna merah terang adalah
karakteristik dari plasenta previa. Pendarahan biasanya tidak muncul sampai
menjelang akhir trimester kedua atau lebih lanjut, tetapi dapat terjadi bahkan
sebelum pertengahan kehamilan. Dan tidak diragukan lagi, beberapa aborsi
akhir disebabkan oleh plasenta dengan letak abnormal. Perdarahan dari
plasenta previa biasanya dimulai tanpa peringatan dan tanpa rasa sakit atau
kontraksi pada wanita yang telah memiliki riwayat prenatal lancar. Dalam 10
persen wanita, terutama mereka yang memiliki plasenta berada dekat tapi
tidak di os serviks, tidak ada pendarahan sampai onset persalinan. Pendarahan
saat ini bervariasi dari ringan sampai berlimpah, dan mungkin secara klinis
dapat tampak seperti abruptio plasenta.
Sebuah urutan tertentu peristiwa menyebabkan perdarahan dalam kasus-kasus
di mana plasenta terletak di atas os internal. Pertama, badan rahim mengalami
remodeling untuk membentuk segmen bawah rahim. Dengan ini, os internal
melebar atau berdilatasi, dan beberapa plasenta yang berimplantasi disana
terpisah. Pendarahan yang terjadi kemudian ditambah dengan
ketidakmampuan serat miometrium untuk melekat di segmen bawah rahim
untuk berkontraksi dan dengan demikian menegangkan atau menyempitkan
pembuluh yang avulsi. Demikian pula, perdarahan dari situs implantasi di
segmen bawah juga sering berlanjut setelah plasenta lahir. Terakhir, mungkin
ada laserasi pada serviks gembur dan segmen bawah. Hal ini mungkin sangat
bermasalah setelah pengeluaran plasenta secara manual.
Plasenta previa biasanya dikarasteristikkan dengan perdarahan vagina tanpa
rasa sakit, biasanya pada trimester ketiga. Kurangnya terjadinya rasa sakit saat
adanya perdarahan yang membedakan plasenta previa dari abruptio placenta.

Pendarahan terjadi dalam hubungannya dengan perkembangan segmen bawah
rahim. Saat miometrium menjadi lebih tipis, antarmuka plasenta-desidua
terganggu, menyebabkan perdarahan. Ketipisan segmen bawah rahim
mencegahnya untuk berkontraksi untuk meminimalkan perdarahan dari
permukaan rahim dari situs implantasi; Namun, kadang-kadang perdarahan itu
sendiri dapat mengiritasi miometrium dan menimbulkan kontraksi.
Dokter harus memiliki indeks kecurigaan yang tinggi untuk plasenta previa
pada semua pasien yang hadir dengan pendarahan setelah 24 minggu.
Sepertiga dari pasien dengan plasenta previa akan hadir dengan pendarahan
sebelum 30 minggu, sepertiga akan hadir antara 30 dan 36 minggu, dan
sepertiga akan hadir setelah 36 minggu. Sepuluh persen dari semua wanita
dengan previa akan mencapai jangka penuh tanpa sebuah episode perdarahan.
Rata-rata, episode pertama pasien perdarahan akan terjadi pada 34 minggu,
dengan persalinan pada 36 minggu. Risiko kematian perinatal dan morbiditas
menurun secara linear dengan meningkatnya usia kehamilan.
Ciri yang menonjol pada plasenta previa adalah perdarahan uterus keluar
melalui vagina tanpa rasa nyeri. Perdarahan biasanya baru terjadi pada akhir
trimester kedua ke atas. Perdarahan pertama berlangsung tidak banyak dan
berhenti sendiri. Perdarahan kembali terjadi tanpa suatu sebab yang jelas
setelah beberapa waktu kemudian. Pada setiap pengulangan terjadi perdarahan
yang lebih banyak bahkan seperti mengalir. Pada plasenta letak rendah
perdarahan baru terjadi pada waktu mulai persalinan; perdarahan bisa sedikit
sampai banyak mirip pada solusio plasenta. Perdarahan diperhebat berhubung
segmen bawah rahim tidak mampu berkontraksi sekuat segmen atas rahim.
Demikian perdarahan bisa berlangsung sampai pascapersalinan. Perdarahan
bisa juga bertambah disebabkan serviks dan segmen bawah rahim pada
plasenta previa lebih rapuh dan mudah mengalami robekan. Robekan lebih
mudah terjadi pada upaya pengeluaran plasenta dengan tangan misalnya pada
retensio plasenta sebagai komplikasi plasenta akreta. Selain itu, dengan
plasenta yang terletak pada bagian bawah, maka pada palpasi abdomen sering
ditemui bagian terbawah janin masih tinggi di atas simfisis dengan letak

janin tidak dalam letak memanjang. Palpasi abdomen tidak membuat ibu
hamil merasa nyeri dan perut tidak tegang.
9. Diagnosis
Anamnesa
Plasenta previa harus dicurigai pada setiap perdarahan pada ibu hamil dengan
usia kehamilan lebih dari 20 minggu. Sifat perdarahannya tanpa sebab
(causeless), tanpa nyeri (painless) dan berulang (recurrent). Perdarahan
spontan dapat terjadi disebabkan oleh terbentuknya segmen bawah rahim atau
terbukanya ostium. Meskipun seperti itu, perdarahan dapat terjadi dengan
terprovokasi (provoked) seperti saat setelah berhubungan seksual atau setelah
manipulasi secara intravaginal atau rektal.
Pemeriksaan fisik
Pada inspeksi dapat terlihat adanya perdarahan yang keluar pervaginam
(apabila ada perdarahan). Dan jika terjadi perdarahan, ibu terlihat pucat atau
anemis.2
Pada palpasi abdomen sering dijumpai bagian terbawah janin belum turun,
apabila letak kepala, biasanya kepala masih goyang atau terapung (floating)
atau di atas pintu atas panggul diatas usia kehamilan 36 minggu.2 Hal ini
dikarenakan pada usia kehamilan 36 minggu, janin seharusnya sudah
memasuki pintu atas panggul.1 Maka dari itu dengan ditemukannya bagian
terbawah janin yang masih berada di atas pintu atas panggul pada kehamilan
lebih dari 36 minggu merupakan tanda-tanda klinis yang dapat
mengindikasikan adanya plasenta previa atau plasenta letak rendah.
Pada inspekulo secara hati-hati dapat terlihat perdarahan yang berasal dari
uterus. Selain itu harus dilihat apakah ada sumber perdarahan yang lain
apabila terdapat sebab-sebab perdarahan lainnya.2
Pemeriksaan dalam hanya dilakukan apabila diagnosis belum pasti atau tidak
terdapat fasilitas ultrasonografi abdominal atau transvaginal, menggunakan
teknik double set-up examination. Dahulu untuk kepastian diagnosis pada
kasus dengan perdarahan banyak, pasien dipersiapkan di dalam kamar bedah
demikian rupa segala sesuatunya termasuk staf dan perlengkapan anesthesia
dan siap untuk tindakan seksio (double set-up examination). Dengan pasien
dalam posisi litotomi di atas meja operasi, dilakukan periksa dalam (vaginal

toucher) dalam lingkungan disinfeksi tingkat tinggi (DTT) secara hati-hati
dengan dua jari telunjuk dan jari tengah meraba forniks posterior untuk
mendapat kesan ada atau tidak ada bantalan antara jari dengan bagian
terbawah janin. Perlahan jari-jari digerakkan menuju pembukaan serviks untuk
meraba jaringan plasenta. Kemudian jari-jari digerakkan mengikuti seluruh
pembukaan untuk mengetahui derajat atau klasifikasi plasenta. Periksa dalam
hanya dilakukan jika sudah disiapkan double set-up examination agar jika
terjadi perdarahan banyak atau plasenta previa totalis, langsung dilanjutkan
dengan sectio caesarea.
Pemeriksaan penunjang
Gold standard pemeriksaan penunjang dari plasenta previa merupakan
ultrasonografi. Ultrasonografi dapat dilakukan secara per-abdomen dengan
Trans-Abdominal Sonography (TAS) atau per-vaginam dengan Trans-Vaginal
Sonography (TVS).
TAS yang dilakukan dalam keadaan kandung kemih yang dikosongkan akan
memberi kepastian diagnosis plasenta previa dengan ketepatan tinggi sampai
96% - 98%. Walaupun TVS lebih akurat, jarang diperlukan TVS untuk
mendeteksi keadaan ostium uteri internum. Hal ini dipertimbangkan oleh
karena penggunaan TVS akan menimbulkan provokasi perdarahan yang lebih
banyak.
Setiap kali ada perdarahan rahim setelah pertengahan kehamilan, plasenta
previa atau abrupsio plasenta harus dicurigai. Dalam penelitian Canadian
Perinatal Network, kejadian plasenta previa menyumbang 21 persen pada
wanita denga usia kehamilan 22 sampai 28 minggu dengan perdarahan vagina.
Previa tidak boleh dikeluarkan sampai evaluasi sonografi telah jelas
membuktikan ketiadaan. Diagnosis dengan pemeriksaan klinis dilakukan
dengan menggunakan teknik double set-up karena membutuhkan jari yang
akan melewati serviks dan akan teraba plasenta. Pemeriksaan digital tidak
boleh dilakukan kecuali direncanakan dilakukan persalinan. Pemeriksaan
digital serviks dilakukan dengan pasien berada di ruang operasi dan dengan
persiapan kelahiran sesar. Bahkan pemeriksaan lembut dapat menyebabkan
perdarahan deras. Untungnya, pemeriksaan double set-up jarang diperlukan
untuk dilakukan karena lokasi plasenta hampir selalu dapat dipastikan dengan
pemeriksaan USG.

Sonografi Plasenta
Lokalisasi cepat dan akurat dapat dicapai dengan menggunakan teknik
sonografi standar (Dashe, 2013). Dalam banyak kasus, sonografi
transabdominal adalah pilihan yang digunakan, seperti yang ditunjukkan pada
Gambar 41-24A, dan telah dilaporkan akurasinya rata-rata 96 persen. Hasil
yang tidak tepat dapat disebabkan oleh distensi dari kandung kemih, sehingga
kasus yang meragukan harus dikonfirmasi setelah pengosongan kandung
kemih. Selain itu, kadang-kadang plasenta fundus besar tidak dihargai untuk
turun ke ke os serviks internal. Sonografi transvaginal aman, dan hasilnya
lebih unggul seperti yang ditunjukkan pada Gambar 41-24B dan 41-25. Dalam
studi banding oleh Farine dan rekan (1988), os internal dapat tervisualisasikan
dalam semua kasus dengan menggunakan sonografi transvaginal tapi hanya
dapat terlihat 70 persen menggunakan sonografi transabdominal.
Transperineal sonografi juga akurat untuk melokalisasi plasenta previa
(Ertsberg, 1992). Dalam sebuah studi oleh Rani dan rekan (2007), plasenta
previa diidentifikasi dengan benar pada 69 dari 70 perempuan dan dibuktikan
pada saat persalinan.
Magnetic Resonance Imaging
Meskipun beberapa peneliti telah melaporkan hasil yang sangat baik
menggunakan MRI untuk memvisualisasikan kelainan plasenta, tidak mungkin
bahwa teknik ini akan menggantikan sonografi untuk evaluasi rutin dalam
waktu dekat. MRI telah terbukti berguna untuk evaluasi plasenta akreta.

10. Terapi
Wanita dengan previa yang dikelola tergantung pada keadaan klinis masing-
masing. Tiga faktor yang biasanya menjadi pertimbangan untuk
penatalaksanaan lebih lanjut adalah usia janin dan maturitas; persalinan; dan
perdarahan dan beratnya perdarahan.
Jika janin preterm dan tidak ada perdarahan aktif terus-menerus,
penatalaksanaanya adalah dengan observasi ketat di unit kandungan. Data
kurang memadai mengenai administrasi tokolitik untuk kontraksi rahim.
Meskipun kurangnya percobaan, Bose dan rekan (2011) merekomendasikan
bahwa jika tokolitik diberikan, pemberiannya dibatasi sampai dengan 48 jam.
Setelah pendarahan telah berhenti selama sekitar 2 hari dan janin dinilai sehat,
wanita biasanya dapat pulang ke rumah. Yang penting, pasien dan keluarganya
harus mengetahu kemungkinan terjadinya perdarahan berulang dan memiliki
persiapan untuk transportasi segera untuk kembali ke rumah sakit.
Bagi wanita yang taksiran persalinannya sudah dalam waktu dekat dan tidak
terdapat perdarahan, rencana yang dilakukan adalah membuat jadwal untuk
kelahiran sesar. Waktu sangat penting diperhatikan, untuk memaksimalkan
pertumbuhan janin, sekaligus meminimalkan kemungkinan perdarahan
antepartum. National Institutes of Health menyimpulkan bahwa wanita dengan
plasenta previa paling baik direncanakan persalinan elektif pada usia
kehamilan 36 sampai 37 minggu lengkap (Spong, 2011). Apabila diduga
terjadi sindrom plasenta accreta, persalinan direkomendasikan pada usia
kehamilan 34-35 minggu lengkap.
Manajemen awal pasien dengan perdarahan plasenta previa sangat mirip
dengan manajemen awal pasien dengan abruptio plasenta. Status
hemodinamik ibu harus segera dievaluasi dan dilakukan stabilisasi jika
diperlukan. Infus large-bore harus dipasang, dan denyut jantung janin harus
dipantau terus menerus.
Stabilisasi hemodinamik harus segera dilakukan. Infus kristaloid harus
dipasang untuk memperbaiki defisit volume dengan cepat, dan pemberian PEC

harus dilakukan jika jelas terjadi anemia berat atau jika ada perdarahan uterus
yang berlanjut terus menerus. Target jumlah hematokrit adalah minimal 30%
jika pasien mengalami perdarahan. Jika tidak ada transfusi yang diperlukan
segera, 4 unit PRC harus disiapkan. Urine output harus dipertahankan di atas
30 mL / jam.
Manajemen selanjutnya tergantung pada usia kehamilan, stabilitas ibu dan
janin, jumlah perdarahan, dan presentasi janin. Persalinan selalu diindikasikan
jika ada pola denyut jantung janin yang tidak baik atau tidak sejahtera
meskipun telah dilakukan upaya resusitasi, termasuk pemberian oksigen
tambahan pada ibu, posisi miring kiri, atau penggantian volume intravaskuler;
jika ada perdarahan ibu yang mengancam jiwa; atau jika usia kehamilan > 34
minggu dan sebelumnya telah dilakukan upaya pematangan paru janin. Jika
usia kehamilan janin ≥37 minggu dan ada perdarahan yang persisten atau
aktivitas uterus yang persisten, persalinan juga diindikasikan. Pemeriksaan
digital pada serviks harus dihindari.
Antara 24 dan 36 minggu, jika stabilitas dan kesejahteraan ibu dan janin baik,
tatalaksana yang dilakukan adalah terapi ekspektan konservatif. Sekitar 75%
dari pasien dengan gejala plasenta previa adalah kandidat untuk manajemen
konservatif, dan 50% dari pasien-pasien ini dapat memperpanjang kehamilan
mereka sampai dengan setidaknya 4 minggu. Tiga puluh persen dari pasien
yang diobati dengan cara ini akan maju ke masa tanpa pendarahan lagi. Tujuh
puluh persen akan memiliki minimal 1 episode perdarahan, dan 10% dari
pasien tersebut akan memiliki episode ketiga perdarahan.
Manajemen konservatif, yang dilakukan setelah stabilisasi telah terjadi dan
perdarahan uterus minimal atau bahkan negatif, terdiri dari beberapa langkah.
Hidrasi dan transfusi darah diberikan jika diperlukan. Pemantauan denyut
jantung janin terus menerus diperlukan dalam kasus-kasus di mana ada
perdarahan rahim yang terus menerus, aktivitas kontraktil, atau pertumbuhan
janin terhambat. Agen tokolitik, jika tidak ada kecurigaan untuk abruptio
plasenta, dapat diberikan jika membran belum pecah dan ada aktivitas
kontraksi uterus. Pasien harus istirahat total (bed rest), harus diberikan pelunak
feses, suplementasi zat besi, dan vitamin C. Steroid untuk mempromosikan

kematangan paru janin harus diberikan jika usia kehamilan adalah <34
minggu.
Setelah steroid telah diberikan, jika ada sedikit atau tidak ada aktivitas uterus
atau perdarahan, pasien mungkin menjadi kandidat untuk terapi di rumah.
Untuk dipertimbangkan untuk terapi di rumah, pasien harus sangat handal,
memiliki kontak 24 jam melalui telepon, dan memiliki kemampuan untuk
kembali dengan cepat ke rumah sakit setiap saat. Instruksi ketat harus
diberikan mengenai kembali ke rumah sakit jika dia mengalami kontraksi atau
episode lain dari perdarahan.
Pertumbuhan janin, indeks cairan ketuban, dan lokasi plasenta harus dinilai
dengan USG setiap 3 minggu. Kebanyakan ahli setuju bahwa untuk pasien
dengan plasenta previa lengkap yang dinyatakan tidak rumit, persalinan
dianjurkan pada kehamilan usia 36-37 minggu.
Jika perdarahan uterus tidak berlebihan, pasien dengan plasenta previa
marginal dapat melahirkan pervaginam. Setelah penurunan, kepala janin harus
menampung perdarahan. Persalinan perabdominal ditunjukkan dalam banyak
kasus plasenta previa dan dalam semua kasus previa lengkap. Jika operasi
caesar dilakukan, perawatan harus dilakukan untuk tidak mengganggu
plasenta pada saat melahirkan janin. Jika memungkinkan, sayatan rahim jauh
dari plasental bed harus digunakan. Sebagai contoh, jika ada plasenta
anterolateral, sayatan vertikal di segmen bawah uterus berlawanan dengan
tempat implantasi plasenta harus digunakan. Sebuah sayatan melintang yang
tinggi mungkin diperlukan untuk plasenta letak anterior rendah. Dalam semua
kasus, ruang operasi harus siap untuk kemungkinan perlunya untuk melakukan
histerektomi. Pasien harus diobati dengan antibiotik dan postpartum mungkin
methotrexate.
PERSALINAN
Hampir semua wanita dengan plasenta previa melakukan kelahiran sesar.
Banyak ahli bedah merekomendasikan insisi kulit vertikal. Meskipun
hysterotomy melintang rendah biasanya mungkin dilakukan, hal ini dapat
menyebabkan perdarahan janin jika ada plasenta anterior dan plasenta

terpotong. Dalam kasus tersebut, pengiriman janin harus cepat. Dengan
demikian, sayatan rahim vertikal mungkin lebih baik dalam beberapa kasus,
dan dikatakan bahkan ketika sayatan memanjang melalui plasenta, hasil ibu
atau janin jarang buruk.
Setelah pengeluaran plasenta, mungkin ada perdarahan yang tidak terkendali
karena kurangnya kontraksi otot polos segmen bawah rahim. Ketika
hemostasis di tempat implantasi plasenta tidak dapat diperoleh dengan
penekanan, situs implantasi dapat dijahit lagi dengan jahitan chromic-0 dengan
cara jahitan sirkular, dimana dilakukan penjahitan interrupted dengan jarak
interval 1 cm pada segmen bawah uterus yang mengalami perdarahan dengan
menggunakan benang chromic-0. Kumru dan rekan (2013) melaporkan
keberhasilan dengan balon Bakri pada 22 dari 25 kasus. Diemert dan rekan
kerja (2012) menjelaskan bahwa terdapat hasil yang baik dengan penggunaan
kombinasi balon Bakri dan jahitan kompresi. Albayrak dan rekan (2011)
menjelaskan dapat menggunakan Foley balloon tamponade. Druzin (1989)
mengusulkan membungkus erat segmen bawah rahim dengan kain kasa, dan
nantinya dikeluarkan secara transvaginal 12 jam kemudian. Law dan rekan
kerja (2010) melaporkan keberhasilan penggunaan gel hemostatik. Metode
lain termasuk ligasi arteri rahim bilateral atau arteri iliaka interna. Akhirnya,
penatalaksanaan dengan embolisasi arteri pelvic seperti yang dijelaskan pada
embolisasi angiografi Embolisasi juga telah diterima.
Jika metode yang lebih konservatif ini gagal dan pendarahan terjadi cepat,
maka histerektomi diperlukan. Bagi wanita dengan plasenta previa yang
tertanam anterior dari lokasi insisi uterus sebelumnya, ada peningkatan
kemungkinan terjadinya sindrom plasenta accrete dan dibutuhkan untuk
dilakukan histerektomi.
11. Komplikasi
1. Oleh karena pembentukan segmen bawah rahim terjadi secara ritmik,
maka pelepasan plasenta dari tempat melekatnya di uterus dapat berulang
dan semakin banyak, dan perdarahan yang terjadi tidak dapat dicegah
sehingga penderita menjadi anemia bahkan syok

2. Oleh karena plasenta yang berimplantasi pada segmen bawah rahim dan
sifat segmen ini yang tipis memudahkan jaringan trofoblas dengan
kemampuan invasinya menerobos ke dalam miometrium bahkan sampai ke
perimetrium dan menjadi sebab dari kejadian plasenta akreta bahkan
plasenta perkreta. Paling ringan adalah plasenta akreta yang perlekatannya
lebih kuat tetapi vilinya belum masuk ke miometrium. Walaupun biasanya
tidak seluruh permukaan maternal plasenta mengalami akreta atau inkreta,
akan tetapi dengan demikian terjadi retensio plasenta dan pada bagian
plasenta yang sudah terlepas timbullah perdarahan dalam kala tiga.
Komplikasi ini lebih sering terjadi pada uterus yang pernah seksio sesarea.
Dilaporkan plasenta akreta terjadi 10% - 35% pada pasien yang pernah
seksio sesarea satu kali. Persentase ini naik menjadi 60% - 65% bila
pernah seksio sesarea tiga kali.
3. Serviks dan segmen bawah rahim yang rapuh dan kaya pembuluh darah
sangat potensial untuk robek disertai dengan perdarahan yang banyak.
Oleh karena itu, harus dangat berhati-hati pada semua tindakan manual di
tempat ini misalnya seperti saat mengeluarkan janin melalui insisi pada
segmen bawah rahim ataupun waktu mengeluarkan plasenta dengan tangan
pada retensio plasenta. Apabila oleh salah satu sebab terjadi perdarahan
banyak yang tidak terkendali dengan cara-cara yang lebih sederhana
seperti penjahitan segmen bawah rahim, ligasi arterina uterina, ligasi
arteria ovarika, pemasangan tampon, atau ligasi arteria hipogastrika, maka
pada keadaan yang sangat gawat seperti ini jalan keluarnya adalah
melakukan histerektomi total. Morbiditas dari semua tindakan ini tentu
merupakan komplikasi tidak langsung dari plasenta previa.
4. Kelainan letak janin pada plasenta previa lebih sering terjadi. Hal ini
disebabkan oleh sulitnya pergerakan janin pada uterus dengan plasenta
previa.
5. Kelainan prematur dan gawat janin sering tidak terhindarkan sebagian oleh
karena tindakan terminasi kehamilan yang terpaksa dilakukan dalam
kehamilan belum aterm. Pada kehamilan < 37 minggu dapat dilakukan
amniosintesis untuk mengetahui kematangan paru janin dan pemberian
kortikosteroid untuk mempercepat pematangan paru janin sebagai upaya
antisipasi.

6. Komplikasi lain dari plasenta previa yang dilaporkan dalam kepustakaan
selain masa perawatan yang lebih lama, adalah berisiko tinggi untuk
solusio plasenta, seksiosesarea, kelainan letak janin, perdarahan
pascapersalinan, kematian maternal akibat perdarahan, dan disseminated
intravascular coagulation (DIC).
7. Prognosis
Hasil neonatal telah jauh lebih baik dalam 20 tahun terakhir, sekunder untuk
manajemen konservatif, liberal menggunakan operasi caesar, meningkatkan
perawatan neonatal, dan diagnosis dini. Angka kematian perinatal menurun
dari 60% menjadi 10% selama beberapa dekade terakhir karena kemampuan
untuk resusitasi dan dukungan bayi yang semakin lebih dini. Kebanyakan
kematian disebabkan oleh prematuritas. Sebuah awal episode perdarahan
membawa serta risiko yang lebih tinggi dari prematuritas dan dengan
demikian risiko kematian yang lebih tinggi. Angka kematian ibu menurun dari
25% menjadi <1% pada pasien dengan akses ke perawatan kesehatan.
Kematian ibu masih tinggi di negara-negara berkembang.

BAB IV
KESIMPULAN
Plasenta previa adalah plasenta yang berimplantasi pada segmen bawah rahim
sehingga menutupi seluruh atas atau sebagian dari ostium uteri internum
(OUI) dengan insidensi sebanyak 1,7 – 2,9% dari ibu hamil pada rumah sakit
umum pemerintah Indonesia.
Pada laporan kasus ini, penarikan diagnosis pasien telah dilakukan bedasarkan
(1) anamnesa terdapat adanya faktor risiko plasenta previa yakni multiparitas,
riwayat kuret (2) pemeriksaan fisik seperti leopold, janin belum masuk pintu
atas panggul pada usia kehamilan 30 minggu dan (3) pemeriksaan penunjang
yang memenuhi gold standard dari diagnostik plasenta previa sendiri yakni
ultrasonografi. Keluhan, pemeriksaan fisik dan hasil pemeriksaan penunjang
pada pasien sesuai dengan teori yang ada mengenai plasenta previa.
Berdasarkan anamnesa, pasien memiliki riwayat kuretase sebanyak satu kali.
Bekas kuretase merupakan salah satu faktor risiko terjadinya plasenta previa.
Dimana angka kejadian plasenta previa sendiri sebesar 1 : 200 (ACOG)5, dan
cacat bedah kuret berperan menaikkan insiden dua sampai tiga kali.1
Berdasarkan hasil pemeriksaan fisik dengan palpasi abdomen didapatkan janin
presentasi kepala, bagian terbawah janin konvergen, belum masuk pintu atas
panggul (5/5). Pada pasien ini dengan usia kehamilan 30 minggu dan janin
belum masuk pintu atas panggul, dapat dicurigai adanya sesuatu yang
menghalangi janin untuk memasuki pintu atas panggul.1
Pemeriksaan dalam tidak dilakukan. Pelvimetri klinis pun tidak dilakukan oleh
karena tidak dilakukannya pemeriksaan dalam.
Berdasarkan pemeriksaan penunjang ultrasonografi pada usia kehamilan
370minggu memberi kesan janin presentasi kepala tunggal hidup dengan
plasenta previa totalis, biometri sesuai usia gestasi, dan aktivitas serta
pertumbuhan janin saat ini baik. Kesan plasenta previa totalis ditunjukan oleh
keberadaan plasenta yang menutupi seluruh ostium uteri internum yang
terlihat pada potongan sagittal ultrasonografi abdominal. Diagnosa plasenta
previa sudah dapat ditegakkan dengan ultrasonografi transabdominal, namun
ultrasonografi transabdominal untuk menentukan lokasi plasenta kurang baik

dibandingkan transvaginal (25%). Maka dari itu seyogyanya dilakukan
ultrasonografi transvaginal pada pasien ini. Meskipun masih kontradiksi,
RCOG mengatakan bahwa penggunaan ultrasonografi transvaginal dapat
mencetuskan adanya perdarahan provokasi pada pasien dengan plasenta
previa, namun dalam literatur dikatakan bahwa pelaksanaan ultrasonografi
transvaginal pada pasien dengan plasenta previa totalis aterm dinilai aman.3,5
Sedangkan pemeriksaan dalam atau double set-up examination tidak perlu
dilakukan oleh karena adanya fasilitas ultrasonografi.1
Pada pasien ini karena usia kehamilan 30 minggu dan tidak terdapat
perdarahan aktif terus menerus, dilakukan terapi konservatif dengan
pengawasan ketat di VK. Pasien diberikan RL, dexamethasone 2x6 mg selama
2 hari untuk pematangan paru, duvadillan 1 ampul, serta cefotaxime 2x1 gram.

DAFTAR PUSTAKA
1. J Obstet Gynaecol Can 2014;36(8):667–668
2. Prawirohardjo S. Ilmu Kebidanan. Edisi Keempat. Jakarta: PT Bina
Pustaka Sarwono Prawirohardjo; 2010.
3. Sofian A. Rustam Mochtar Sinopsis Obstetri. Jilid I. Edisi Ketiga. Jakarta:
EGC. 2011.
4. Royal College of Obstetricians and Gynaecologists. Placenta praevia,
placenta praevia accrete and vasa previa: diagnosis and management.
Royal College of Obstetricians and Gynaecologist. 2011.
5. Departemen Fetomaternal Obstetri dan Ginekologi RSPAD Gatot
Soebroto. SPM Perdarahan Antepartum. Departemen Obstetri dan
Ginekologi RSPAD Gatot Soebroto. 2011.
6. American College of Obstetric and Gynecology with Beckmann et al.
Obstetric and Gynecology. 6th Edition. Philadelphia: Lippincott Williams
& Wilkins. 2010.
7. Perkumpulan Obstetri Ginekologi Indonesia. Pelatihan Standarisasi Dan
Sertifikasi Kompetensi Ultrasonografi Obstetri Dan Ginekologi Dasar:
Penilaian Amnion, Plasenta dan Umbilikus. 2014.