BAB II KONSEP DASAR PENYAKIT A....
Transcript of BAB II KONSEP DASAR PENYAKIT A....
BAB II
KONSEP DASAR PENYAKIT
A. Pengertian
Gastroenteritis adalah suatu kondisi yang ditandai dengan adanya muntah dan
diare yang diakibatkan oleh infeksi, alergi, tidak toleran terhadap makanan tertentu
atau mencerna toksin.(Tucker, 1998)
Gastroenteritis adalah inflamasi membran mukosa lambung dan usus halus
yang ditandai dengan muntah-muntah dan diare yang berakibat kehilangan cairan
dan elektrolit yang menimbulkan dehidrasi dan gangguan keseimbangan
elektrolit.(Cecily, Betz : 2002)
Gastroenteritis adalah infeksi saluran pencernaan yang di sebabkan oleh
berbagai enterogen termasuk, bakteri, virus dan parasit. (Nelson, 2000)
Gastroenteritis adalah inflamasi lambung dan usus yang disebabkan oleh
berbagai bakteri, virus dan patogen parasit. ( Wong, 2002 : 492).
Gastroenteritis merupakan radang dari lambung ke usus yang memberikan
gejala diare dengan disertai muntah atau tanpa muntah atau pun dengan muntah
berat.(Mansjoer, Arif : 2000)
Jadi Gastroenteritis atau diare adalah keadan frekuensi, BAB lebih dari 4 kali
dalam sehari pada bayi dan lebih dari 3 kali pada orang dewasa / anak dalam satu
hari dengan konsistensi feses encer, dapat berwarna hijau atau dapat bercampur
darah dan lendir atau lendir saja.
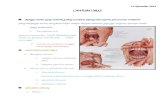
B. Anatomi dan Fisiologi Gastrointestinal
Anatomi
Susunan saluran pencernaan terdiri dari :
1. Mulut (oris)
Terdiri dari 2 bagian :
a. Bagian luar yang sempit / vestibula yaitu ruang di antara gusi, gigi, bibir,
dan pipi
1) Bibir
Di sebelah luar mulut ditutupi oleh kulit dan di sebelah dalam ditutupi
oleh selaput lendir (mukosa). Otot orbikularis oris menutupi bibir.
Levator anguli oris mengakat dan depressor anguli oris menekan ujung
mulut.
2) Pipi, dilapisi dari dalam oleh mukosa yang mengandung papila, otot
yang terdapat pada pipi adalah otot buksinator.
3) Gigi
b. Bagian rongga mulut atau bagian dalam, yaitu rongga mulut yang dibatasi
sisinya oleh tulang maksilaris, palatum dan mandibularis di sebelah
belakang bersambung dengan faring.
c. Palatum terdiri atas 2 bagian yaitu : Palatum Durum (Palatum keras) yang
tersususn atas tajuk-tajuk palatum dari sebelah tulang maksilaris dan lebih
ke belakang terdiri dari 2 tulang palatum. Palatum Mole (palatum lunak)
terletak di belakang yang merupakan lipatan menggantung yang dapat
bergaerak, terdiri atas jaringan Fibrosa dan selaput lendir.
d. Lidah
Terdiri dari otot serat lintang dan dilapisi oleh selaput lendir, kerja otot
lidah ini dapat digerakkan kesegala arah. Lidah dibagi atas 3 bagian yaitu :
Radiks Lingual = pangkal lidah, Dorsum Lingual = puggung lidah, Apeks
Lingual = ujung lidah. Pada pangkal lidah yang belakang terdapat epligotis.
Punggung lidah (dorsum lingua), terdapat putting-putting pengecap / ujung
saraf pengecap. Frenulum lingua, merupakan selaput lendir yang terdapat
pada bagian bawah kira-kira di tengah-tengah, jika lidah digerakkan ke atas
nampak selaput lendir. Flika sub lingua, terdapat di sebelah kiri dan kanan
frenulum lingua. Di sini terdapat pula lipatan selaput lendir. Pada
pertengahan flika sub lingua ini terdapat saluran dari glandula parotis, sub
maksilaris dan glandula sub lingualis.
d.1 Kelenjar Ludah
Merupakan kelenjar yang mempunyai duktus yang bernama
duktus wartoni dan duktus stensoni. Kelenjar ludah ada 2, yaitu :
a. Kelenjar ludah bawah rahang (kelenjar submaksilaris) yang
terdapat di bawah tulang rahang atas pada bagian tengah.
Kelenjar ludah bawah ludah (kelenjar sublingualis) yang terdapat
di sebelah depan di bawah lidah. Di bawah kelenjar ludah bawah
rahang dan kelenjar ludah bawah lidah di antara lipatan bawah
lidah bagian bawah dari lidah disebut koronkula sublingualis serta
hasil sekresinya berupa kelenjar luadah (saliva). Saliva dihasilkan
di dalam rongga mulut di sekitar rongga mulut. Di sekitar rongga
mulut terdapat 3 buah kelenjar ludah yaitu :
b. Kelenjar parotis, letaknya di bawah depan dari telinga di antara
prosesus mastoid kiri dan kanan os mandibular, duktusnya duktus
stensoni. Duktus ini keluar dari glandula parotis menuju kerongga
mulut melalui pipi (muskulus buksinator)
c. Kelenjar submaksilaris, terletak di bawah rongga mulut bagian
belakang, duktusnya bernama duktus wartoni, bermuara di rongga
mulut bermuara di dasar rongga mulut. Kelenjar ludah di dasari
oleh saraf-saraf tak sadar.
d.2 Otot Lidah
Otot ekstrinsik lidah berasal dari rahang bawah (M.Mandibularis,
os hitoid dan prosesus steloid) menyebar ke dalam lidah membentuk
anyaman bergabung dengan otot intrinsik yang terdapat pada lidah.
M. Genioglossus merupakan otot lidah yang terkuat berasal dari
permukaan tengah bagian dalam yang menyebar sampai ke radiks
lingua.
2. Faring (tekak)
Merupakan organ yang menghubungkan rongga mulut dengan
kerongkongan (esofagus), di dalam lengkung faring terdapat tonsil (amandel)
yaitu kumpulan kelenjar limfe yang banyak mengandung limfosit.
Di sini terletak persimpangan antara jalan nafas dengan jalan makanan,
letaknya di belakang rongga mulut dan rongga hidung, di depan ruas tulang
belakang. Ke atas bagian depan berhubungan dengan rongga hidung dengan
perantaraan lubang bernama koana. Keadaan tekak berhubungan dengan rongga
mulut dengan perantaran lubang yang disebut ismus fausium. Tekak terdiri dari
:
a. Bagian superior (nasofaring), bermuara tuba yang menghubungkan tekak
dengan ruang gendang telinga.
b. Bagian media (orofaring), berbatas ke depan sampai diakar lidah bagian
superior disebut faring-faring yang menghubungkan tekak dengan
tenggorokan (trakea).
c. Bagian inferior, bagian yang sama tinggi dengan faring.
3. Esofagus (kerongkongan)
Merupakan saluran yang menghubungkan tekak dengan lambung,
panjangnya ± 25 cm, mulai dari faring sampai masuk kardiak di bawah
lambung.
Lapisan dinding esofagus dari dalam ke luar terdiri dari : lapisan selaput
lendir (mukosa), lapisan submukosa, lapisan otot melingkar sirkuler dan lapisan
otot memanjang longitudinal.
Esofagus terletak di belakang trakea dan di depan tulang punggung setelah
melalui toraks menembus diafragma masuk ke dalam abdomen menyambung
dengan lambung.
4. Gaster (Lambung)
Merupakan bagian dari saluran yang dapat mengembang paling banyak
terutama di daerah epigaster. Lambung terdiri dari bagian atas fundus uteri
berhubungan dengan esofagus melalui orifisium pilorik, terletak di bawah
diafragma di depan pankreas dan limfe, menempel di sebelah kiri fundus uteri.
Lambung terdiri dari 6 bagian yaitu :
a. Fundus ventrikuli, bagian yang menonjol ke atas terletak di sebelah kiri
osteum kardium dan biasanya penuh berisi gas.
b. Korpus ventrikuli, setinggi osteum kardium, suatu lekukan pada bagian
bawah kurvatura minor.
c. Antrum pylorus, bagian lambung berbentuk tabung mempunyai otot yang
tebal membentuk sfingter pilorus.
d. Kurvantura minor, terdapat sebelah kanan lambung terbentang dari osteum
kardiak sampai ke pylorus.
e. Kurvantura mayor, lebih panjang dari kurvatura minor. Terbentang dari sisi
kiri osteum kardiakum melalui fundus ventrikuli menuju ke kanan sampai
ke pylorus anterior. Ligamen gastrolinealis terbentang dari bagian atas
kurvatura mayor sampai ke limfe.
f. Osteum kardiakum, merupakan tempat dimana esofagus bagian abdomen
masuk ke lambung. Pada bagian ini terdapat orifisium pilorik.
5. Intestinum minor (usus halus)
Adalah bagian dari sistem pencernaan makanan yang berpangkal pada
pylorus dan berakhir pada seikum, panjangnya kurang lebih 6 meter.
Lapisan usus halus retdiri dari : lapisan mukosa (sebelah dalam), lapisan
otot melingkar (M. Sirkuler), lapisan otot memanjang (M. Longitudinal) dan
lapisan serosa (sebelah liar).
a. Duodenum (usus 12 jari)
Panjangnya kurang lebih 25 cm, berbentuk sepatu kuda melengkung
kanan kiri. Pada lengkungan ini terdapat pankreas. Dan bagian kanan
duodenum ini terdapat selaput lendir yang membukit disebut papilla vateri.
Pada papilla vateri ini bermuara saluran empedu (duktus koledukus) dan
saluran pankreas (duktus pankreatikus).
b. Yeyenum dan ileum, mempunyai panjang kurang lebih 6 meter.
Dua perlima bagian atas adalah yeyenum dengan panjang kurang lebih
2-3 meter dan ileum dengan panjang kurang lebih 4-5 meter.Lekukan
yeyenum dan ileum melekat pada dinding abdomen posterior dengan
perantaraan lipatan peritoneum yang berbentuk kipas dikenal sebagai
mesenterium.
Akar mesenterium memungkinkan keluar dan masuknya cabang-cabang
arteri dan vena mensentrika superior, pembuluh limfe dan saraf ke ruang
antara 2 lapisan peritoneum yang membentuk mesenterium. Sambungan
antara yeyenum dan ileum tidak mempunyai batas yang tegas.
Ujung bawah ileum berhubungan dengan seikum dengan perantaraan
lubang yang bernama orifisium ileoseikalis, orifisium ini diperkuat dengan
sfingter ileoseikalis dan pada bagian ini terdapat katup valvula seikalis atau
valvula baukini.
Mukosa usus halus, permukaan epitel yang sangat luas melalui lipatan
mukosa dan mikrovili memudahkan pencernaan dan absorbsi. Lipatan ini
dibentuk oleh mukosa dan submukosa yang dapat memperbesar permukan
usus.
Pada penampang melintang vili dilapisi oleh epitel dan kripta yang
menghasilkan bemacam-macam hormone jaringan dan enzim yang
memegang peranan aktif dalam pencernaan.
6. Intestinum Mayor (usus besar)
Panjangnya kurang lebih 1,5 meter lebarnya 5-6 cm. Lapisan-lapisan usus besar
dari dalam keluar : selaput lendir, lapisan otot melingkar, lapisan otot
memanjang, dan jaringan ikat.
Lapisan usus besar terdiri dari :
a) Seikum
Di bawah seikum terdapat appendiks vermiformis yang berbentuk seperti
cacing sehingga jaga umbai cacing, panjangnya 6 cm.
b) Kolon asendens
Panjangnya 13 cm terletak di bawah abdomen sebelah kanan membujur ke
atas dari ileum ke bawah hati. Di bawah hati membengkak ke kiri,
lengkungan ini disebut fleksura hepatika, dilanjutkan sebagai kolon
transversum.
c) Appendiks (usus buntu)
Bagian dari usus besar yang muncul seperti corong dari akhir seikum
mempunyai pintu keluar yang sempit tapi masih memungkinkan dapat di
lewati oleh beberapa isis usus. Appendiks tergantung menyilang pada linea
terminalis masuk ke dalam rongga pelvis minor terletak horisontal di
belakang seikum.
d) Kolon transversum
Panjangnya kurang lebih 38 cm, membujur dari kolon asendens sampai ke
kolon desendens berada di bawah abdomen, sebelah kanan terdapat fleksura
hepatica dan sebelah kiri terdapat fleksura linealis.
e) Kolon desendens
Panjangnya kurang lebih 25 cm, terletak di bawah abdomen bagian kiri
membujur dari atas ke bawah dari reflek linealis sampai ke depan ileum
kiri, bersambung dengan kolon sigmoid.
f) Kolon sigmoid
Merupakan lanjutan dari kolon desendens terletak miring dalam rongga
pelvis sebelah kiri, bentuknya menyerupai huruf S. Ujung bawahnya
berhubung dengan rectum.
g) Rectum
Terletak di bawah kolon sigmoid yang menghubungkan intestinum mayor
dengan anus, terletak dalam rongga di depan os sakrum dan os koksigis.
h) Anus
Adalah bagian dari saluran pencernaan yang menghubungkan rectum
dengan dunia luar (udara luar). Terletak di antara pelvis, dindingnya
diperkuat oleh 3 sfingter : sfingter ani internus, sfingter levator ani, sfingter
ani eksternus.
7. Pankreas
Merupakan kumpulan kelenjar yang mempunyai saluran, masing-masing
kelenjar bersatu di duktus pankreatikus. Pankreas berfungsi sejumlah enzim
yaitu lipase, enzim-enzim proteolitik, amilase asam nukleat. Selain itu juga
menghasilkan hormon glukagon dan insulin.
8. Hepar
Terletak pada bagian atas rongga abdomen di sebelah kanan bawah
diafragma, menghasilkan empedu yang disimpan dalam kandung empedu. Hati
memilki saluran yang disebut duktus hepatikus bertemu dengan duktus sistikus
dari kandung empedu di duktus koledokus. Empedu dalam hepar mengandumg
garam empedu yang membantu dalam proses metabolisme lemak, pigmen-
pigmen feses, kolesterol, gram dan air.
(Syaifuddin, 1992)
Fisiologi
Pada sistem pencernaan, proses pencernaan makanan terdiri dari 3 fase :
pergerakan makanan, sekresi getah pencernaan dan absorbsi makanan yang dicerna.
Adapun penjelasan dari 3 fase tersebut yaitu :
a. Pergerakan makanan
Jenis fungsional pergerakan saluran pencernaan, yaitu :
1) Gerak mencampur, disebabkan oleh kontraksi bola segmen kecil dinding
usus.
2) Gerak mendorong – peristaltik (propulsive)
Peristaltik ditimbulkan oleh karena rangsangan sehingga terjadi peregangan.
Peristaltik terjadi pada tractus gastrointerstinal, saluran empedu, ureter dan
saluran kelenjar lain di seluruh tubuh dan sebagian besar tabling otot polos
lain dalam tubuh.
b. Proses Pergerakan makanan :
Mulut, kerongkongan, esofagus
Jumlah makanan yang dicerna seseorang ditentukan oleh hasrat instink
untuk makan (lapar) dan jenis makanan yang disukai (selera).
Mekanisme pencernaan, yaitu :
Pengunyahan (Mastikasi)
Yaitu gerak menggigit, memotong dan menggiling makanan diantara gigi
atas dan bawah.
Otot utama mengunyah : Muskulus maseter, Muskulus temporalis dan
Muskulus pterigoid.
Sebagian besar otot polos mengunyah dipersyarafi oleh cabang motoris
syaraf otot ke V dan proses mengunyah diatur oleh nukleus pada batang otak.
Adapun reflek pengunyahan sebagai berikut : adanya bolus makanan dalam
mulut menyebabkan reflek inhibisi otot-otot pengunyah, yang memungkinkan
otot rahang bawah turun yang mengakibatkan kontraksi memantul.
Proses pengunyahan sangatlah penting karena enzim-enzim pencernaan
terutama bekerja pada permukaan partikel makanan sehingga mempengaruhi
kecepatan pencernaan. Selain itu juga mencegah dari eksporasi saluran
pencernaan dan mempermudah pengosongan makanan dalam lambung.
c. Menelan (Deglutisi)
Proses menelan di bagi dalam 2 stadium :
1) Stadium valunter
Makanan yang siap ditelan, secara sadar makanan ditelan atau didorong ke
bagian belakang mulut oleh tekanan lidah ke atas dan belakang terhadap
palatum. Jadi lidah memaksa bolus makanan masuk ke dalam faring.
2) Stadium faringeal
Bila bolus makanan didorong ke belakang mulut, maka merangsang daerah
reseptor menelan lalu impuls berjalan ke batang otak untuk melakukan
serangkaian kontraksi otot faring.
Mekanismenya :
a. Palatum Molle didorong ke atas menutup nares posterior untuk
mencegah reflek makanan ke rongga hidung.
b. Arkus Palatofarigeus pada tiap sisi faring tertarik ke tengah untuk saling
mendekati sehingga membentuk celah untuk lewat makanan. ini. Pita
suara laring sangat berdekatan dengan epligiotis mengayun ke belakang
atas pintu superior larings untuk mencegah makanan masuk ke dalam
trakea.
c. Seluruh laring ditarik ke atas dan depan dan sfingter esofagus atas
berelaksasi sehingga memungkinkan makanan berjalan dengan mudah
dan bebas dari faring posterior ke dalam esofagus atas.
Saat laring diangkat dan sfingter esofagus relaksasi, musculus
konstriktor faring superior berkontraksi maka terjadilah gelombang
peristaltik.
Pada stadium ini, pengaturan saraf atas stadium laringeal yaitu terletak
pada daerah cincin sekit, lubang taring dengan kepekaan terbesar pada
"tonsilitar pillar". Implus dihantarkan dari daerah-daerah tersebut melalui
bagian sensoris nervus trigeminus dan nervus glosofaringeus menuju ke
daerah-daerah medulla oblangota dan bagian bawah pons yang merupakan
bagian pusat menulan. Implus dari pusat menelan dikirim ke taring dan
bagian atas esofagus melalui saraf otak ke V, IX, X dan XII yang kemudian
menyebabkan menelan.
3) Stadium esotageal
Dalam keadaan normal, esofagus menunjukkan dua jenis gerakan
peristaltic : peristaltik primer dan peristaltik sekunder. Peristaltik primer
merupakan lanjutan gelombang peristaltik yang dimulai pada dan menyebar
ke esotagus selama stadium faringeal proses menelan. Gelombang ini
berjalan dari faring ke lambung kira-kira dalam waktu 5 -10 detik.
Sedangkan peristaltik sekunder adalah gelombang peristaltik yang berasal
dari esofagus akibat adanya regangan esofagus oleh makanan yang
tertinggal.
Peristaltik esofagus dikontrol oleh reflek fagus yang dihantarkan
melalui melalui sarai air vagus dari esovagus ke medulla oblangata dan
kembali lagi ke esotagus.
Setelah makanan masuk ke lambung maka sfingter esofagus bawah
akan menutup untuk mencegah reflek. Sfingter ini bekerja dipengaruhi oleh
nervus mienterikus.
1. Lambung
Makanan masuk ke dalam lambung dari kerongkongan melalui otot
berbentuk cincin (sfingter), yang bisa membuka dan menutup. Dalam
keadaan normal, sfingter menghalangi masuknya kembali isi lambung
ke dalam kerongkongan.
Lambung berfungsi sebagai gudang makanan, yang berkontraksi
secara ritmik untuk mencampur makanan dengan enzim-enzim. Sel-sel
yang melapisi lambung menghasilkan 3 zat penting: lendir, asam
klorida (HCI), prekursor pepsin (enzim yang memecahkan protein).
Lendir melindungi sel-sel lambung dari kerusakan oleh asam
lambung. Setiap kelainan pada lapisan lendir ini, bisa menyebabkan
kerusakan yang mengarah pada terbentuknya tukak lambung.
Fungsi motorik lambung ada 3 :
a) Menyimpan makanan dalam jumlah besar sampai makanan tersebut
dapat ditampung pada bagian bawah saluran pencernaan.
b) Mencampur makanan tersebut dengan sekret lambung sampai ia
membentuk suatu campuran setengah padat yang dinamakan kimus
c) Mengeluarkan makanan perlahan-lahan dari lambung masuk ke
usus halus dengan kesepatan yang sesuai untuk pencernaan dan
absorbsi oleh usus halus.
Asam klorida menciptakan suasana yang sangat asam, yang
diperlukan oleh pepsin guna memecah protein. Keasaman lambung
yang tinggi juga berperan sebagai penghalang terhadap infeksi dengan
cara membunuh berbagai bakteri. Pengosongan lambung dipengaruhi
oleh : Syaraf yang disebabkan oleh peregangan dalam lambung oleh
makanan.
Hormon gastrin yang dikeluarkan oleh mukosa antrum yang
menimbulkan efek meningkatnya pengosongan lambung :
Adapun faktor penghambat pengosongan lambung :
Reflek enterogastrik dari duodenum pada aktivitas pylorus. Bila
kimus memasuki duedenum isyarat reflek saraf dihantarkan kembali ke
lambung untuk menghambat peristaltik dan meningkatkan tonus
pylorus. Faktor-faktor yang secara terus-menerus menimbulkan reflek
enterogastrik :
a) Derajat peregangan duodenum
b) Derajat kesamaan kimus
c) Osmolarilas kimus
d) Adanya iritasi mukosa duodenum
e) Adanya hasil-hasil pemecahan kimus (protein dan lemak)
Peranan dari hormon atau isyarat umpan balik hormonal
dari duodenum :
a) Kolesistokinin, di produksi dari mukosa jejunum dalam respon
terhadap lemak dalam kimus. Berfungsi untuk menghambat
pengosongan lambung yang meningkat akibat kerja hormon gastrin
b) Sektrin, diproduksi dari mukosa duodenum yang berespon terhadap
asam lambung. Berfungsi menurunkan motalitas pencernaan.
c) Hormon peptida penghambat lambung yang dikeluarkan dari bagian
atas usus halus karbohidrat berfungsi menghambat motilitas
lambung.
2. Usus Halus
Pergerakan usus halus ada 2, yaitu :
a) Kontraksi pencampur (segmentasi)
Kontraksi ini dirangsang oleh peregangan usus halus yaitu desakan
kimus.
b) Kontraksi pendorong
Kimus didorong melalui usus halus oleh gclombang peristaltik.
Aktivitas peristaltik usus halus sebagian disebabkan oleh masuknya
kimus ke dalam duodenum, tetapi juga oleh yang dinamakan
gastroenterik yang ditimbulkan oleh peregangan lambung terutama
dihancurkan melalui pleksus mientertus dari lambung turun
sepanjang dinding usus halus.
Perbatasan usus halus dan kolon terdapat katup ileosekalis yang
berfungsi mencegah aliran feses ke dalam usus halus. Derajat
kontraksi sfingter iliosekal terutama diatur oleh reflek yang berasal
dari sekum. Reflek dari sekum ke sfingter iliosekal ini diperantarai
oleh reflek mienterikus. Dinding usus kaya akan pembuluh darah
yang mengangkut zat-zat diserap ke hati melalui vena porta.
Dinding usus melepaskan lender (yang melumasi usus) dan air
(yang membantu melarutkan pecahan-pecahan makanan yang
dicerna). Dinding usus juga melepaskan sejumlah kecil enzim yang
mencerna protein, gula dan lemak. Iritasi yang sangat kuat pada
mukosa usus, seperti yang terjadi pada beberapa infeksi dapat
menimbulkan apa yang dinamakan "peristaltic rusrf” merupakan
peristaltik sangat kuat yang berjalan jauh pada usus halus dalam
beberapa menit.
3. Usus Besar (kolon)
Fungsi kolon : Mengabsorbsi air dan elektrolit serta kimus dan
menyimpan feses sampai dapat dikeluarkan. Pergerakan kolon ada 2
macam :
a) Pergerakan pencampur (Haustrasi) yaitu kontraksi gabungan otot
polos dan longitudinal namun bagian luar usus besar yang tidak
terangsang menonjol keluar menjadi seperti kantong.
b) Pergerakan pendorong "Mass Movement", yaitu kontraksi usus
besar yang mendorong feses ke arah anus.
Faktor pencetus timbulnya Mass movement adalah reflek
gastroiliaka. Ref1ek duodenokolika dan iritasi kolon. Banyaknya
bakteri yang terdapat di dalam usus besar berfungsi mencerna
beberapa bahan dan membantu penyerapan zat-zat gizi.
Bakteri di dalam usus besar juga berfungsi membuat zat-zat
penting, seperti vitamin K. Bakteri ini penting untuk fungsi normal
dari usus. Beberapa penyakit serta antibiotik bisa menyebabkan
gangguan pada bakteri-bakteri di dalam usus besar. Akibatnya
terjadi iritasi yang bisa menyebabkan dikeluarkanya lendir dan air,
dan terjadilah diare. Beberapa sifat khas otot polos pada usus
adalah sebagai berikut : Sinsitium fungsional, yang berarti bahwa
potensial aksi yang berasal dari salah satu serabut otot polos
umumnya dihantarkan dari serabut ke serabut.
Kontraksi otot intestinal, otot polos saluran pencernaan
menunjukkan kontraksi tonik dan kontraksi ritnik. Kontraksi tonik
bersifat kontinue. Sfingter pylorus, ileosekalis dan analis semuanya
membantu pergerakan makanan dalam usus. Kontraksi ritnik
bertanggung jawab akan fungsi fasik saluran pencernaan, seperti
pencampuran makanan atau dorongan peristaltik makanan.
Pleksus meinterikus terutama mengatur gerakan gastrointestinal is
sedangkan pleksus sub mukosa penting dalam mengatur sekresi dan
juga melakukan banyak fungsi sensoris, yang menerima isyarat
terutama dari epitl usus dan banyak dari reseptor regangan dalam
dinding usus.
4. Rektum & Anus
Di sini dimulailah proses defekasi akibat adanya mass movement.
Mekanismenya :
a) Kontraksi kolon dcscudcns
b) Kontraksi reflek rectum
c) Kontraksi reflek sigmoid
d) Relaksasi sfingter ani
Reflek defekasi dimulai bila serabut syaraf sensorik dalam rectum
dirangsang regangan isyarat dihantarkan ke bagian sakral medulla
spinalis lalu secara reflek kembali ke kolon desendens, rectum, sigmoid
dan anus melalui serabut saraf parasimpatis dalam nervi erigentes.
Isyarat parasimpatis ini melalui gelombang peristaltik yang kuat.
Isyarat aferen yang masuk medulla spinalis juga memulai reflek lain
seperti bernafas dalam penutupan glottis dan kontraksi otot-otot
abdomen untuk mendorong masa feses dalam kolon ke bawah
sementara pada saat yang sama menyebabkan rantai pelvis terdorong ke
bawah dan ke atas anus untuk mengeluarkan feses ke bawah.
Fungsi sekresi saluran pencernaan
Fungsi utama sekresi saluran pencernan adalah : mensekresi enzim-
enzim pencernaan pada hampir sebagian dari mulut sampai ujung distal
ileum dan menghasilkan mukus untuk melumasi dan melindungi semua
bagian saluran cerna. Jenis kelenjar yang menghasilkan sekret dalam
saluran pencernan yaitu :
a) Kelenjar mukosa sel tunggal (sel goblet)
Letaknya berada pada permukaan epitel pencernaan yang berfungsi
mengeluarkan mukus langsung pada lumen pada saluran pencernaan.
b) Pit
Merupakan intaginasi epitalium ke dalam sub mukosa, pada usus halus
disebut kripta. Liberkun yang dilapisi oleh sel-sel goblet yang
menghasilkan mukus dan sel-sel epitel lain yang menghasilkan cairan
serosa.
c) Kelenjar tubular
Berada di dalam lambung dan duodenum yang mensekresikan asam dan
pepsinogen asam lambung.
d) Kelenjar kompleks
Yaitu kelenjar saliva, kelenjar pankreas dan kelenjar hati. Fungsinya
yaitu menghasilkan sekret.
Mekanisme dasar sekresi sel-sel kelenjar meliputi 2 tahap :
1. Sekresi zat organik
Pertama zat gizi yang dibutuhkan untuk pembentukan sekresi harus
berditusi atau secara aktif ditransport dari kapiler masuk ke baris sel
kelenjar. Banyak mitokondria yang terletak di dalam sel dekat basis
yang menyediakan energi oksidatif untuk pembentukan adenosin
trifosfat.
2. Sekresi air dan elektrolit akibat respon perangsangan saraf
Perangsangan saraf mempunyai efek spesifik pada bagian basal
membran sel yang menyebabkan transport aktif ion klorida ke
bagian dalam. Akibat peningkatan elektronegativilas di dalam.
Mukus adalah sekret tebal yang terdiri atas elektrolit dan campuran
beberapa glikoprotein sifat mukus yaitu :
a. Pelekat yang berkaitan dengan makanan
b. Melapisi dinding usus dan mencegah kontak antara makanan dan
mukosa usus.
c. Mukus mempunyai resisten yang sangat rendah untuk kelicinan
d. Menyebabkan partikel feses melekat satu sama lain.
Dari sifat di atas maka inukus bermanfaat untuk memungkinkan
makanan menggelincir dengan mudah
Sekresi masing-masing organ pencernaan yaitu :
1. Sekresi saliva
Kelenjar utama saliva adalah glandula parotidea, submaksilaris,
sublingualis dan bukalis. Saliva mengandung 2 jenis sekresi protein
yaitu : serosa (mengandung ptyalin untuk mencerna pati) dan
mukosa (mengandung mukus untuk pelumas). Selain itu saliva
juga berfungsi untuk kebersihan mulut, yaitu :
a) Membantu membersihkan bakteri patogen maupun partikel
makanan yang memberikan sokongan metaboliknya.
b) Saliva mengandung faktor penghancur bakteri yaitu membantu
ion biosinat memasuki bakteri dan mengandung protein
antibody dalam jumlah yang bermakna untuk menghancurkan
bakteri.
2. Sekresi Esofagus
Kelenjar sekresinya meliputi kelenjar mukosa simpleks (untuk
mencegah ekskorasi mukosa oleh makanan) dan kelenjar mukosa
komposita (untuk melindungi dari getah lambung karena refluks.
3. Sekresi Lambung
Kelenjar sekresi lambung, yaitu kelenjar gastrik / oksintik
(berfungsi sekresi getah pencernaan) dan kelenjar pylorus
(mensekresi mukus untuk perlindungan mukosa pylorus)
Pengaturan sekresi lambung diperankan oleh mekanisme saraf
dan mekanisme hormonal.
4. Sekresi Pankreas
Pankreas menskresi enzim peneernaan,yaitu enzim protealitik
meliputi (Tripsin, kimotripsin, karboksipolipeptidase untuk
mencerna protein dan ribonuklease, deoksiribonuklease untuk
memecah 2 jcnis asam), amilase pankreas berfungsi mencerna
karbohidrat, lipase untuk mencerna lemak.
Unsur penting getah pankreas adalah air dan ion bikarbonat.
Pengaturan sekresi pankreas diatur oleh pengaturan saraf (nervus
vagus) dan pengaturan hormon (hormon sekretin dan hormon
koleistokinin).
5. Sekresi Empedu oleh Hepar
Dalam pengosongan kandung empedu didasari oleh hal berikut
yaitu : relaksasi sfingter body dari duktus koledokus yang
dipengaruhi oleh peristaltik duodenum akibat masuknya makanan,
hormon kolesistokinin.
6. Sekresi Usus Halus
Kelenjar sekresi usus halus :
a) Kelenjar Brunner
Mensekresi mukus, pengaturan saraf fagus dan pengaturan
hormon skretin. Fungsi mukus untuk melindungi duodenum
dari pencernaan oleh getah pankreas.
b) Sel-sel goblet
Mensekresi mukus atas dasar mekanisme rangsang taktil atau
kimia pada mukosa oleh kimus.
c) Kripta Liberkhun
Berfungsi mensekresi cairan ekstra sel kurang Iebih 2000 ml/hr.
Enzim-enzim dalam sekresi usus halus : peptidase (memecah
polipeptidase menjadi asam amino), 4 enzim untuk pemecahan
disakarida menjadi monosakarida (yaitu : sukrase, maltase,
isomaltase dan laktase), sejumlah kecil lipase usus (memecah lemak
netral menjadi gliserol dan asam lemak) Pengaturan sekresi usus
halus, yaitu oleh : reflek saraf lokal (khususnya penting pada
peregangan usus halus) dan rangsangan taktil (kimus dan iritatif
pada mukosa usus halus)
7. Sekresi Usus Besar
1. Mukus pada sekresi kolon berfungsi melindungi dinding
terhadap ekskoriasi dan media pelekat agar bahan feses saling
bersatu. Sekresi air dan elektrolit berfungsi mengencerkan
faktor pengiritasi dan mempercepat gerakan feses ke anus.
2. Pencernaan dan Absorbsi dalam Saluran Pencernaan Proses
pencernaan makanan meliputi karbohidrat, lemak dan protein
menjadi senyawa lebih agar dapat diabsorbsi. Proses dasar
pencernaan yaitu hidrolisis. Mekanisme dasar absorbsi makanan
adalah transport aktif dan difus. Transport aktif memberikan
energi untuk menggerakkan zat melintasi suatu membran,
sehingga / zat ini dapat digerakkan melawan perbedaan
konsentrasi / melawan potensial listrik. Difusi berarti transport
sederhana zat melalui membran sebagai akibat pergerakan
molekul perbedaan elektrokimia.
a. Absorbsi dalam usus halus
Meliputi kapasitas absorbsi usus halus dan unsur yang
diabsorbsi dalam usus halus (air yang diabsorbsi secara
difiis, ion-ion, gizi)
b. Absorbsi dalam usus besar
Diperankan o!eh proksimal kolon sedangkan distal kolon
adalah kolon penyimpan. Di dalam kolon, absorbsi bakteri
yang dalam aktivitasnya menghasilkan vitamin K, vitamin
B12. vitamin, ribotlavin dan gas yang menimbulkan flatus.
Warna feses yang coklat disebabkan oleh strebolin dan
urobilin. Sedangkan bau feses karena indol, skatol,
merkapton dan hydrogen sulfida.
(Guyton, 1991)
C. Etiologi
Faktor Penyebab diare adalah :
Faktor Infeksi
Infeksi Internal : Infeksi saluran pencernaan makanan yang merupakan
penyebab utama diare pada anak. Meliputi infeksi intrnal sebagai berikut :
1. Infeksi Infeksi bakteri : Vibrio, Ecoly, Salmonella, Shigella, Campylabacter,
Yersinia, Aeromonas dan sebagainya.
2. Infeksi virus : Entero virus (Virus echo, coxsackria, poliomyelitis)
3. Infeksi parasit : Cacing (ascaris, tricuris, oxyuris, srongyloides, protozoa,
jamur)
Infeksi parenteral adalah infeksi di luar alat pencernaan seperti : OMA,
Tonsilitis, Bronkopneumoni, Ensefalitis, dan lain-lain. Faktor mal absorbsi :
a. Malabsorbsi karbohidrat
b. Malabsorbsi lemak
c. Malabsorbsi protein
Faktor makanan, makanan basi, makanan beracun
Faktor psikologis, rasa takut dan cemas.
(Mansjoer, Arif : 2000)
D. Patofisiologi
Gastroenteritis bisa disebabkan oleh 4 hal, yaitu faktor infeksi (bakteri, virus,
parasit), faktor malabsorbsi dan faktor makanan dan faktor makanan dan faktor
psikologis.
Diare karena infeksi seperti bakteri, berawal dari makanan / minuman yang
masuk ke dalam tubuh manusia. Bakteri tertelan masuk sampai lambung, yang
kemudian bakteri dibunuh oleh asam lambung. Namun jumlah bakteri terlalu
banyak maka ada yang beberapa lolos sampai ke duodenum dan berkembangbiak.
Pada kebanyakan kasus gastroenteritis, organ tubuh yang diserang adalah usus. Di
dalam usus tersebut bakteri akan memproduksi enzim yang akan mencairkan
lapisan lendir yang menutupi permukaan usus, sehingga bakteri dapat masuk ke
dalam membran epitel. Membran ini bakteri mengeluarkan toksik yang merangsang
sekresi cairan-cairan usus dibagian kripta vili dan menghambat absorsi cairan.
Sebagian akibat dari keadaan ini volume cairan di dalam lumen usus meningkat
yang mengakibatkan dinding usus menggembung dan tegang dan sebagian dinding
usus akan mengadakan kontraksi sehingga terjadi hipermotilitas untuk mengalirkan
cairan di usus besar. Apabila jumlah cairan tersebut melebihi kapasitas absorbsi
usus maka akan terjadi diare.
Diare yang disebabkan karena malabsorbsi makanan akan menyebabkan
makanan atau zat yang tidak dapat diserap akan menyebabkan tekanan osmotik
dalam rongga usus meninggi sehingga terjadi pergeseran air dan elektrolit ke dalam
rongga usus. Isi rongga usus yang berlebihan akan merangsang usus untuk
mengeluarkannya sehingga timbul diare.
Tertelannya makanan yang beracun juga dapat menyebabkan diare karena akan
mengganggu motilitas usus. Iritasi mukosa usus menyebabkan hiperperistaltik
Sehingga mengakibatkan berkurangnya kesempatan usus untuk menyerap makanan
sehingga timbul diare. Sebaliknya jika peristaltik menurun akan mengakibatkan
bakteri tumbuh berlebihan, selanjutnya timbul diare pula.
Adanya iritasi mukosa usus dan peningkatan volume cairan dirongga usus
menyebabkan klien mengeluh perut terasa sakit- Selain karena 2 hal itu, nyeri perut
/ kram timbul karena metabolisme karbohidrat oleh bakteri diusus yang
menghasilkan gas H2 dan CO2 yang menimbulkan kembung dan flatus berlebihan.
Biasanya pada keadaan ini klien akan merasa mual bahkan muntah dan nafsu
makan menurun. Karena terjadi ketidakseimbangan asam basa dan elektrolit. Bila
keadaan ini terus berlanjut dan klien tidak mau makan maka akan menimbulkan
gangguan nutrisi sehingga klien lemas.
Kehilangan cairan dan elektrolit yang berlebihan akan menyebabkan klien jatuh
pada keadaan dehidrasi. Yang ditandai dengan berat badan turun, turgor kulit
berkurang, mata dan ubun-ubun bisa menjadi cekung (pada bayi), selaput lendir
bibir dan mulut serta kulit tampak kering. Tubuh yang kehilangan cairan dan
elektrolit yang berlebihan membuat cairan ekstraseluler dan intraseluler menurun.
Dimana selain air tubuh juga kehilangan Na, K dan ion karbonat. Bila keadaan ini
berlanjut terus maka volume darah juga berkurang. Tubuh mengalami gangguan
sirkulasi, perfusi jaringan terganggu dan akhimya dapat menyebabkan syok
hipovolemik dengan gejala denyut jantung menjadi cepat, nadi kecil dan cepat,
tekanan darah menurun, klien sangat lemah kesadaran menurun.
Selain itu, akibat lain dari kehilangan cairan ekstrasel dan intrasel yang
berlebihan, tubuh akan mengalami asidosis metabolik dimana klien akan tampak
pucat dengan pernafasan yang cepat dan dalam (pernafasan kussmaul).
Faktor psikologis juga dapat menyebabkan diare. Karena faktor psikologis
(stress, marah, takut) dapat merangsang kelenjar adrenalin di bawah pengendalian
sistem pernafasan simpatis untuk merangsang pengeluaran hormon yang kerjanya
mengatur metabolisme tubuh. Sehingga bila terjadi stress maka metabolisme akan
terjadi peningkatan, dalam bentuk peningkatan mortalitas usus.
(Ngastiyah, 2005 : Syaifuddin 1999, Barbara C Long, 1999)
E. Manifestasi Klinik
1. Peningkatan frekuensi dan kandungan cairan dalam feces
2. Kram abdomen, distensi, bising usus (borborigmus), anoreksia dan rasa haus
3. Kontraksi spasmodik yang sakit dari anus dan mengejan tak efektif (tenesmus)
mungkin terjadi setiap kali defekasi.
4. Sifat dan awitannya dapat eksplosif dan bertahap. Gejala yang berkaitan adalah
dehidrasi dan kelemahan.
5. Feces yang banyak mengandung air menandakan penyakit usus halus.
6. Feces yang lunak, semipadat berkaitan dengan kolon.
7. Feces berwama keabu-abuan menandakan malabsorbsi usus.
8. Mukus dan pus dalam feces menunjukkan enteritis inflamasi atau colitis
9. Berak minyak pada air toilet merupakan diagnostik dari insufisiensi pankreas.
10. Diare noktumal mungkin merupakan manifestasi neuropati diabetik.
(Baughman, 2000 : 121)
Berdasarkan banyaknya cairan yang hilang dapat dibagi menjadi :
- Dehidrasi ringan : kehilangan cairan kurang dari 5 % berat badan.
a. Haus, sadar, gelisah, ubun-ubun normal
b. Tekanan darah normal, respirasi rage normal dan nadi normal, status
muntah normal.
c. Turgor normal
d. Mukosa sedikit kering
e. Urin sedikit mengurang
- Dehidrasi sedang : kehilangan cairan antara 5 – 9 % berat badan.
a. Haus meningkat
b. Nadi cepat dan lemah
c. Membran mukosa kering
d. Turgor menurun
e. Ubun-ubun normal
f. Status mental normal sampai lesu
g. Keluaran urin mengurang
- Dehidrasi berat : kehilangan cairan lebih dari 10 % berat badan.
a. Kesadaran menurun, lemas, takikardi, ekstremitas dingin
b. Nadi cepat dan halus, kadang tidak teraba, tekanan darah menurun
c. Haus meningkat
d. Keluaran urin tidak ada
e. Ubun-ubun cekung
(Ngastiyah, 1997, Nellson, 2000)
F. Konsep Tumbuh Kembang
I. 0-12 bulan
1.1. Masing-masing tahap terdiri dari dua komponen, yang diharapkan dan yang
tidak diharapkan. Perkembangan fase selanjutnya tergantung penyelesaian
masalah pada tahap sebelumnya.
a. Trust Vs mistrust/percaya Vs tidak percaya (0-1 tahun)
b. Otonomi Vs malu dan ragu (1-3 tahun)
c. Inisiatif Vs rasa bersalah (3-6 tahun)
d. Industri Vs inforloritas (6 - 12 tahun)
e. Identitas Vs disfungsi peran (12 - 18 tahun).
(Erick Erikson, 1963)
1.2. Pertumbuhan
Usia 4 - 5 bulan berat badan 2 x BBL ( Berat Badan Lahir ). Usia 10-12
bulan berat badan 3 x BBL ( Berat Badan I.ahir). Panjang badan lahir
kurang lebih 50 cm, pada usia 12 bulan mencapai kurang lebih 75 cm.
Lingkar kepala meningkat 1,25 cm per bulan. Pada usia 4-5 bulan belum ada
koordinasi menelan saliva sehingga mengalami feces, gigi mulai tumbuh
6-7 bulan.
1.3. Perkembangan
a. Motorik :
Usia2-3 bulan : Tengkurap, mengangkat kepala, dada ditahan
dengan tangan, memasukkan tangan ke mulut.
Usia 4-5 bulan : Dapat duduk dengan kepala tegak, berguling dari
terlentang ke tengkurap atau meraih benda dan
tangan. Usia 6-7 bulan : memindahkan benda dari
tangan satu ke tangan lain, senang memasukkan kaki
ke mulut.
Usia 8-9 bulan : Sudah bisa duduk sendiri, koordinasi tangan ke
mulut lebih sering, belajar merangkak, mengambil
dengan jari-jari.
Usia 10-12 bulan : Belajar berjalan dengan bantuan, bisa main ciluk ba.
b. Sensorik :
Usia 2-3 bulan : Bisa mengikuti sinar ke tcpi, mer.dengarkan suara.
Usia 4-5 bulan : Sudah mengenal orang, akomodasi mala (+).
Usia 6-7 bulan : Stranger anxiety (cemas dengan hal yang baru).
Usia 8-9 bulan : Tertarik dengan benda-benda kecil.
Usia 10-12 bulan : Sudah bisa memberikan bentuk.
1.4. Konsep hospitalisasi
a. Bila bayi berpisah dengan orang tua, maka pembentukan rasa percaya
dan pembinaan kasih sayangnya dapat terganggu.
b. Pada usia bayi 6 bulan sulit untuk memahami secara maksimal reaksi
bayi bila dirawat, karena belum dapat mengungkapkan apa yang
dirasakannya. Sedangkan bayi di atas 6 bulan banyak menunjukkan
perubahan.
c. Pada bayi usia 8 bulan lebih mengenal ibunya sehingga akan terjadi
stranger anxiety, sehingga bayi akan menolak orang baru yang belum
dikenal.
d. Kecemasan ini dimanifestasikan dengan menangis, marah atau
pergerakan yang berlebihan dan bayi merasa memiliki ibunya sehingga
jika berpisah dengan ibunya akan terjadi sparation anxiety.
e. Respon bayi terhadap rasa nyeri dapat dilihat melalui ekspresi wajah
yang tidak menyenangkan, pergerakan tubuh seperti menggeliat,
tersentak atau menangis kuat.
H. Komplikasi
1. Bila diare berlangsung terus, maka dapat timbul :
2. Dehidrasi (ringan, sedang, berat, hipofolemik, isotonik, atau hipertonik)
3. Syok hipovolemik
4. Hipokalemia (meteorismus, hipotoni otot, lemah, bradikardia, disritmia
jantung)
5. Hipoglikemia
6. Kejang terjadi pada dehidrasi hipotonik
7. Malnutrisi energi protein (akibat mual muntah serta diare, jika lama atau
kronik)
8. Asidosis metabolik
(Mansjoer, Arif : 1999)
H. Pengkajian Fokus
Pengkajian data dasar gastroenteritis yaitu :
1. Aktivitas/istirahat
Gejala : Kelemahan, kelelahan, malaise, cepat lelah.
Pembatasan aktivitas / kerja sehubungan dengan efek proses
penyakit.
2. Integritas Ego
Gejala : Ansietas, ketakutan, emosi kesal, perasaan tak berdaya/tak ada
harapan.
Faktor stress akut/kronis, misalnya : hubungan keluarga/
pekerjaan, pengobatan yang mahal.
Faktor budaya peningkatan prevalensi pada populasi Yahudi,
sering meningkatkan pada individu.
Eropa Utara dan keturunan Anglo-Saxon.
Tanda : Menolak, perhatian menyempit, depresi.
3. Eliminasi
Gejala : Episode diare yang tidak dapat disekresikan, hilang timbul, sering
tidak terkontrol, flatus lembut, dan semi cair : bau busuk dan
berlemak (stereatorea): melena.
Konstipasi bilang timbul
Riwayat batu ginjal (meningkatnya oksalat pada urine)
4. Makanan / cairan
Gejala : Anoreksia : mual muntah
Penurunan berat badan
Tak toleran pada diare/sensitive misalnya produk susu, makanan
berlemak
Tanda : Penimbunan lemak subkutan / massa otot
Kelemahan, tonus otot buruk dan turgor kulit buruk
Membran mukosa kuat
Higiene
Tanda : Ketidakmampuan mempertahankan perawatan diri Bau badan
5. Nyeri/kenyamanan
Gejala : Nyeri tekan abdomen dengan nyeri kram pada kuadrat kanan
bawah : nyeri abdomen tengah, baeah (keterikatan jejunum)
Nyeri tekan menyebar ke bagian periumbilikal
Titik nyeri berpmdah, nyeri tekan (arthritis)
Nyeri mata fotofobia (iritasi)
Tanda : Nyeri tekan abdomen/distensi
6. Kemanan
Gejala : Riwayat lupus eritematosus, anemia bemoljtik, vaskuitis Artritis
(memperburuk gejala dengan eksaserbasi penyakit usus)
Peningkatan suhu 39,6-40 C (eksaserbasi akut)
Penglihatan kabur
Tanda : Lesi kulit mungkin ada, misalnya eritemia (meningkat, nyeri
tekan, kemerahan dan membengkak) pada tangan, muka;
pioderma gangrenosa (lesi tekan purulen / lepuh dengan batas
keunguan) pada paha, kaki dan mata kaki.
Ankilosa spoliditis
Uveitis, konjungtiva / iritis
7. Interaksi social
Gejala : Masalah berhubungan / peran sehubungan dengan kondisi,
ketidakmampuan aktif secara sosial
8. Penyuluhan/ pembelajaran
Gejala : Riwayat keluarga berpenyakit inflamasi usus
Pertimbangan : Diagnosis Related Group menunjukkan secata lama
dirawat : 7 hari
Rencana pemulangan : Bantuan dalam program diet, program obat,
dukungan psikologis
(Carpenito, 2000)
I. PATHWAY
- Infepar
- Ma usu
GAST
Psek
R
Psek
Pergeseran dan elekt
ke rongga
T
Kehilangan Ion Cl, air v
dA
m
P
a
e
K
mela
4in
ksi (bakteri, virus, asit) labsorbsi makanan dis
ROENTERITIS
Kerusakan R
eaksi inflamasi mukosa usus paraM
cairan rolit usus
eningkatan resi cairan dan
eningkatan resi cairan dan
H
B
M
G 2 2
K
3
angsangan saraf simpatis meningkat
obilitas usus terganggu
H
I
Isi rongga ususmeningkat
- Anoreksia- Mual,
muntah
ubuh kehilangancairan dan
n
Kekurangan olume cairan an elektrolit
d sidosisetabolik
ernafasan kusmaul
Pelepasan ldosteron
2. Gangguan liminasi BAB
o
ontak cairan feses yang
ngandung asam mbung dengan
. Gangguan tegritas kulit
ipoperistaltik
iperperistaltikakteri tumbuh
etabolismekarbohidrat leh bakteri
as H , CO
embung
. Gangguan rasa nyaman nyeri akut
ritasi mukosausus
5. Perubahan utrisi kurang ari kebutuhan
J. Pemeriksaan Penunjang
Pada bagian darah tidak merata Reabsorbsi Na dalam
ginjal menurun
Bagian sirkulasi Produksi urin
Perfusi jaringan berkurang
- Hipoksia - Sianosis
Gagal ginjal
Penurunan cairan
SYOK Dehidrassi
1. Pemeriksaan tinja : makroskopis dan mikroskopis, pH dan kadar gula jika di
duga ada intoleransi gula (sugar intolerance), biakan kuman untuk mencari
penyebab dan uji resistensi terhadap berbagai antibiotika.
2. Pemeriksaan darah : darah perifer lengkap, analisis gas darah dan elektrolit
(terutama Na, K, Ca, dan P serum pada diare yang disertai kejang)
3. Pemeriksaan kadar ureum dan kreatinin darah untuk mengetahui faal ginjal
4. Deudenal intubation, untuk mengetahui kuman penyebab secara kuantitatif dan
kualitatif terutama pada diare kronik.
K. Penatalaksanaan
1. Penatalaksanaan medik primer diarahkan pada pengkontrolan dan
penyembuhan penyakit yang mendasari.
2. Untuk diare ringan, tingkatkan masukan cairan peroral, mungkin diresepkan
glukosa oral dan larutan elektrolit.
3. Untuk diare sedang, obat-obat non-spesifik, difenoksilat (lomotif) dan loperamit
(Imodium) untuk menurunkan motilitas dari sumber non-infeksius.
4. Diresepkan antimikrobial jika telah teridentifikasi preparat infeksius atau diare
memburuk.
5. Terapi intravena untuk hidrasi cepat, terutama untuk klien yang sangat muda
atau lansia.
(Baughman, 2000-121)
L. Fokus Intervensi dan Rasional
1. Kekurangan volume cairan tubuh berhubungan dengan pengeluaran cairan yang
berlebihan
a. Tujuan : Setelah dilakukan tindakan keperawatan diharapkan
terpenuhinya volume cairan tubuh
b. Kriteria hasil : Mukosa membrane turgor kulit kenyal, tidak ada tanda
dehidrasi
c. Intervensi
1) Awasi masukan dan haluaran, karakter dan jumlah feces; perkirakan
kehilangan yang tak terlihat mis. Berkeringat. Ukur berat jenis urine,
observasi oliguda.
Rasional : Memberikan informasi tentang keseimbangan cairan, fungsi
ginjal dan kontrol penyakit usus juga merupakan pedoman
untuk penggantian cairan.
2) Kaji tanda vital (tekanan darah, nadi, suhu)
Rasional : Hipotensi (termasuk postural), takikardia, demam dapat
menunjukkan respon terhadap dan atau efek kehilangan
cairan
3) Pertahankan pembatasan peroral tirah baring, hindari kerja
Rasional : Kolon diistirahatkan untuk penyembuhan dan untuk
menurunkan kehilangan cairan usus.
4) Berikan cairan parenteral, transfusi darah sesuai indikasi
Rasional : Mempertahankan istirahat usus akan memedukan
penggantian cairan untuk memperbaiki kehilangan / anemia
5) Awasi hasil laboratorium, contoh elektrolit (kalium, magnesium) dan
Analisa Gas Darah
Rasional : Menentukan kebutuhan penggantian dan keefektifan terapi
6) Berikan obat sesuai indikasi:
Antidiare
Rasional : Menurunkan kehilangan cairan dari usus
Antiemetik, misal Trimetobinzamid (Tigan), hidroksin
(Vistaril), prokloperazin (Compazine)
Rasional : Digunakan untuk mengontrol mual muntah pada
eksaserbasi akut
Antipiretik, misal Asitamenofen (Tyenol)
Rasional : Elektrolit hilang dalam jumlah besar, khususnya pada usus
yang gundul, area ulkus dan diare dapat juga
menimbulkan asidosis metabolik karena kehilangan
bikarbonat (HCO3)
Vitamin K (Mephyton)
Rasional : Merangsang pembentukan protrombin hepatik,
menstabilisasi koagulasi dan menurunkan risiko
perdarahan
(Carpenito, 2000)
2. Gangguan eliminasi BAB : Diare berhubungan dengan peningkatan peristaltik
usus
a. Tujuan : Setelah dilakukan tindakan keperawatan diharapkan diare
dapat teratasi
b. Kriteria hasil : Pola el iminasi (1-2 kali BAB)
Feses tidak bercai-npur lender dan darah
BAB tidak encer /lunak
c. Intervensi
1) Observasi dan catat frekuensi defekasi
Rasional : Membantu membedakan penyakit individu dan mengkaji
beratnya tiap defekasi
2) Tingkatakan tirah baring, berikan alat-alat di samping temapt tidur
Rasional : Istirahat menurunkan motilitas usus juga menurunkan laju
metabolisme bila infeksi atau perdarahan sebagai
komplikasi
3) Identifikasi makanan dan cairan yang mencetuskan diare, misl. sayuran-
segar dan buah, sereal, bumbu, minuman karbonat, produk susu.
Rasional : Menghindari iritan meningkatkan istirahat usus
4) Mulai lagi pemasukan cairan per oral secara bertahap. Tawarkan
minuman jernih tiap jam, hindari minuman dingin.
Rasional : Memberikan istirahat kolon dengan menghilangkan atau
menurunkan rangsang makanan / minuman. Makan kembali
secara bertahap dapat mencegah terjadi kram dan diare
berulang.
5) Kolaborasi obat sesuai indikasi misl. antikolinergik
Rasional : Menurunkan motilitas / peristatik dan menunjukkan sekresi
digestif untuk menghilangkan kram dan diare.
(Carpenito, 2000)
3. Gangguan rasa nyaman: nyeri berhubungan dengan hiperistaltik, diare lama,
iritasi kulit/ jaringan
a. Tujuan : Setelah dilakukan tindakan keperawatan gangguan rasa
nyaman nyeri dapat teratasi
b. Kriteria hasil : Melaporkan nyeri hilang / terkontrol
Tampak rileks dan marnpu tidur / istirahat dengan tepat
c. Intervensi
1) Dorong pasien untuk melaporkan nyeri
Rasional : Mencoba untuk mentoleransi nyeri, dari pada meminta
analgesik
2) Kaji laporan kram abdomen, catat lokasi, lamnya, intensitas (skala 0-
10)
Rasional : Perubahan pada karakteristik nyeri dapat menunjukkan
penyebaran penyakit / terjadinya komplikasi.
3) Berikan area rektal dengan sabun ringan dan air lap setelah defekasi dan
berikan perawatan kulit
Rasional : Melindungi kulit dari asam usus, mencegah ekskodasi
4) Kolaborasi dengan dokter memberikan analgesic
Rasional : Nyeri bervariasi dari ringan sampai berat dan perlu
penanganan untuk memudahkan istirahat adekuat dan
penyembuhan
5) Bantu dengan mandi duduk (rendam) sesuai indikasi
Rasional : Memberikan kesejukan lokal dan kenyamanan untuk area
iritasi rektal
(Carpenito, 2000)
4. Resiko gangguan integritas kulit berhubungan dengan seringnya defekasi
a. Tujuan : Setelah dilakukan tindakan keperawatan gangguan
integritas kulit tidak terjadi
b. Kriteria hasil : Mengekspresikan hasrat keinginan dalam pencegahan luka
tekan
Menggambarkan etiologi dasn tindakan pencegahan
Memperlihatkan integritas kulit bebas dari luka tekan
c. Intervensi
1) Pantau tanda-tanda vital dengan sering pernatikan demam
Rasional : Mungkin indikatif dari pembentukan hematoma /
terjadinya infeksi yang menunjang pelambatan pemulihan
luka dan meningkatkan risiko pemisahan luka
2) Jangan gosok area yang kemerahan atau menggosok di atas tonjolan
tulang
Rasional : Meminimalkan luka dan tahanan potensi terjadinya infeksi
3) Berikan perawatan kulit, berikan perhatian khusus pada lipatan kulit
Rasional : Kelembaban / ekskoriasi meningkatkan pertumbuhan
bakteri yang ditimbulkan.
4) Diskusikan tentang pentingnya kebersihan area anal dan jaga agar tetap
kering
Rasional : Memberikan pengetahuan agar klien memperhatikan
personal hygiene
5) Pijat kulit khususnya di atas penonjolan kolon
Rasional : Memperbaiki sirkulasi pada kulit, meningkatkan tonus
kulit.
(Carpenito, 2000)
5. Perubahan nutrisi kurang dari kebutuhan tubuh berhubungan dengan gangguan
absorbsi nutrient
a. Tujuan : Setelah dilakukan tindakan keperawatan tidak terjadi
perubahan nutrisi kurang dari kebutuhan tubuh
b. Kriteria hasil : Menunjukkan berat badan stabil atau peningkatan berat
badan sesuai sasaran dengan nilai laboratorium normal dan
tak ada malnutrisi
c. Intervensi
1. Timbang berat badan tiap hari
Rasional : Memberikan informasi tentang kebutuhan diet / keefektifan
terapi
2. Dorong tirah baring atau pembatasan aktivitas selama fase sakit akut
Rasional : Menurunkan metabolik untuk mencegah penurunan kalori
dan simpanan energi
3. Batasi makanan yang dapat menyebabkan kram abdomen, flatus (misal
: Produk susu)
Rasional : Mencegah serangan akut / eksaserbasi gejala
4. Mulai tambahkan diet sesuai indikasi misal cairan jemih maju menjadi
makanan yang dihancurkan
Rasional : Memungkinkan saluran usus untuk mematikan kembali
proses pencemaan. Protein perlu untuk penyembuhan
integritas jaringan.
5. Kolaborasi dengan dokter memberikan vitamin B12