Anatomi Bola Mata
-
Upload
dina-malisa-nugraha -
Category
Documents
-
view
120 -
download
1
Transcript of Anatomi Bola Mata
TINJAUAN PUSTAKA
ANATOMI BOLA MATA
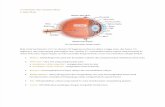
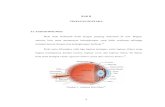
Bola mata berbentuk bulat dengan panjang maksimal 24 mm. Bola mata di bagian depan
(kornea) mempunyai kelengkungan yang lebih tajam sehingga terdapat bentuk dengan 2
kelengkungan yang berbeda. Bola mata dibungkus oleh 3 lapisan jaringan, yaitu:
1. Sklera, merupakan jaringan ikat yang kenyal dan memberikan bentuk pada mata, merupakan
bagian terluar yang melindungi bola mata. Bagian terdepan sklera disebut kornea yang
bersifat transparan yang memudahkan sinar masuk ke dalam bola mata. Kelengkungan
kornea lebih besar dibandingkan sklera.
2. Jaringan uvea, merupakan jaringan vaskuler. Jaringan sklera dan uvea dibatasi oleh ruang
yan potensial yang mudah dimasuki darah bila terjadi perdarahan pada ruda paksa yang
disebut perdarahan suprakhoroid. Jaringan uvea ini terdiri atas iris, badan siliar, dan khoroid.
Pada iris didapatkan pupil, dan oleh 3 susunan otot dapat mengatur jumlah sinar masuk ke
dalam bola mata. Otot dilatator dipersarafi oleh parasimpatis. Otot siliar yang terletak di
badan siliar mengatur bentuk lensa untuk kebutuhan akomodasi. Badan siliar yang terletak di
belakang iris menghasilkan cairan bilik mata (akuor humor) yang dikeluarkan melalui
trabekulum yang terletak pada pangkal iris yang dibatasi kornea dan sklera.
3. Retina, terletak paling dalam dan mempunyai susunan sebanyak 10 lapisan yang merupakan
membran neurosensoris yang akan merubah sinar menjadi rangsangan pada saraf optik dan
diteruskan ke otak. Terdapat rongga yang potensial antara retina dan khoroid sehingga retina
dapat terlepas dari khoroid yang disebut ablasi retina. Badan kaca mengisi rongga di dalam
bola mata dan bersifat gelatin yang hanya menempel pada papil saraf optik, makula dan pars
plana. Bila terdapat jaringan ikat di dalam badan kaca disertai dengan tarikan pada retina,
maka retina akan robek dan akan terjadi ablasi retina. Lensa terletak di belakang pupil yang
dipegang di daerah akuatornya pada badan siliar melalui zonula zinn. Lensa mata
mempunyai peranan pada akomodasi atau melihat dekat sehingga sinar dapat difokuskan di
daerah makula lutea. Terdapat 6 otot penggerak bola mata, dan terdapat kelenjar lakrimal
yang terletak di daerah temporal atas di dalam rongga orbita. Sistem sekresi air mata atau
lakrimal terletak di daerah temporal bola mata. Sistem ekskresi dimulai pada punctum
lakrimal, kanalikuli lakrimal, sakus lakrimal, duktus nasolakrimal, dan meatus inferior.3
Gambar 1. Anatomi Bola Mata
Anatomi bilik mata depan
Bagian dalam bola mata terdiri dari 2 rongga, yaitu anterior dan posterior. Rongga
anterior teletak didepan lensa, selanjutnya dibagi lagi kedalam dua ruang, ruang anterior (antara
kornea dan iris) dan ruang posterior (antara iris dan lensa). Rongga anterior berisi cairan bening
yang dinamakan humor aqueous yang diproduksi dalam badan ciliary, mengalir ke dalam ruang
posterior melewati pupil masuk ke ruang anterior dan dikeluarkan melalui saluran schelm yang
menghubungkan iris dan kornea (sudut ruang anterior).7,8
Bilik mata depan terletak antara persambungan kornea perifer dengan iris. Pada bagian
ini, terdapat jalinan trabekula yang dasarnya mengarah ke badan siliar. Bagian dalam jalinan ini
yang menghadap ke bilik mata depan dikenal sebagai jalinan uvea. Bagian luar jalinan ini yang
terletak dekat kanalis schlemm dikenal sebagai jalinan korneoskleral. Serat-serat longitudinal
otot siliaris menyisip ke dalam jalinan trabekula tersebut. Kanal schlemn merupakan kapiler
yang dimodifikasi yang mengelilingi kornea. Dindingnya terdiri dari satu lapisan sel. Pada
dinding sebelah dalam terdapat lubang – lubang, sehingga terdapat hubungan langsung antara
trabekula dan kanal schlemn. Dari kanal schlemn, keluar saluran kolektor, 20 – 30 buah, yang
menuju ke pleksus vena di dalam jaringan sclera dan episkelera dan vena siliaris anterior di
badan siliar. 8
Gambar 2. Anatomi Bilik Mata Depan dan Jaringan Sekita
Gambar 3. Aliran Dari Aqueous Humor 10
Vaskularisasi Bola Mata
Pemasok utama orbita dan bagian-bagiannya berasal dari arteri ophtalmica, yaitu cabang
besar pertama arteri karotis interna bagian intrakranial. Cabang ini berjalan di bawah nervus
optikus dan bersamanya melewati kanalis optikus menuju ke orbita. Cabang intraorbital pertama
adalah arteri sentralis retina, yang memasuki nervus optikus sebesar 8-15 mm di belakang bola
mata. Cabang-cabang lain arteri oftalmika adalah arteri lakrimalis, yang memvaskularisasi
glandula lakrimalis dan kelopak mata atas, cabang-cabang muskularis ke berbagai otot orbita,
arteri siliaris posterior longus dan brevis, arteri palpebra medialis ke kedua kelopak mata, dan
arteri supra orbitalis serta supra troklearis. 8
Gambar 4. Vaskularisasi pada Bola Mata
Arteri siliaris posterior brevis memvaskularisasi koroid dan bagian nervus optikus. Kedua
arteri siliaris longus memvaskularisasi badan siliar, beranastomosis satu dengan yang lain, dan
bersama arteri siliaris anterior membentuk sirkulus arteriosus major iris. Arteri siliaris anterior
berasal dari cabang-cabang muskularis dan menuju ke muskuli rekti. Arteri ini memvaskularisasi
sklera, episklera, limbus, konjungtiva, serta ikut membentuk sirkulus arteriosus major iris. 8
Drainase vena-vena di orbita terutama melalui vena oftalmika superior dan inferior, yang
juga menampung darah dari vena verticoasae, vena siliaris anterior, dan vena sentralis retina.
Vena oftalmika berhubungan dengan sinus kavernosus melalui fisura orbitalis superior dan
dengan pleksus venosus pterigoideus melalui fisura orbitalis inferior. 8
Gambar 5. Vaskularisasi pada Segmen Anterior
DEFINISI HIFEMA
Hifema merupakan keadaan dimana terdapat darah di dalam bilik mata depan, yaitu
daerah di antara kornea dan iris, yang dapat terjadi akibat trauma tumpul yang merobek
pembuluh darah iris atau badan siliar. 3
Hifema adalah darah yang terkumpul di bilik mata depan atau di dalam aqueous dapat
membentuk suatu lapisan dan biasanya dapat terlihat, terjadi akibat trauma tumpul (gaya-gaya
kontusif) yang sering merobek pembuluh- pembuluh darah di iris atau sudut bilik mata depan. 7
EPIDEMIOLOGI
Angka kejadian dari hifema traumatic diperkirakan 12 kejadian per 100.000 populasi,
dengan pria terkena tiga sampai lima kali lebih sering daripada wanita. Lebih dari 70 persen dari
hifema traumatic terdapat pada anak-anak dengan angka kejadian tertinggi antara umur 10
sampai 20 tahun. 6
KLASIFIKASI 2,6
a) Berdasarkan penyebabnya hifema dibagi menjadi:
1. Hifema traumatika adalah perdarahan pada bilik mata depan yang disebabkan pecahnya
pembuluh darah iris dan badan silier akibat trauma pada segmen anterior bola mata.
2. Hifema akibat tindakan medis (misalnya kesalahan prosedur operasi mata).
3. Hifema akibat inflamasi yang parah pada iris dan badan silier, sehingga pembuluh darah
pecah.
4. Hifema akibat kelainan sel darah atau pembuluh darah (contohnya juvenile
xanthogranuloma).
5. Hifema akibat neoplasma (contohnya retinoblastoma).
b) Berdasarkan waktu terjadinya, hifema dibagi atas 2 yaitu:
1. Hifema primer, timbul segera setelah trauma hingga hari ke 2.
2. Hifema sekunder, timbul pada hari ke 2-5 setelah terjadi trauma.
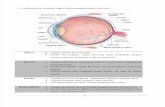
c) Berdasarkan tampilan klinisnya dibagi menjadi beberapa grade (Sheppard) :
1. Grade I : darah mengisi kurang dari sepertiga COA (58%)
2. Grade II : darah mengisi sepertiga hingga setengah COA (20%)
3. Grade III : darah mengisi hampir total COA (14%)
4. Grade IV : darah memenuhi seluruh COA (8%)
Gambar 5. Klasifikasi hifema berdasarkan tampilan klinisnya
ETIOLOGI
Hifema biasanya disebabkan oleh trauma tumpul pada mata seperti terkena bola, batu,
peluru senapan angin, dll. Selain itu, hifema juga dapat terjadi karena kesalahan prosedur operasi
mata. Keadaan lain yang dapat menyebabkan hifema namun jarang terjadi adalah adanya tumor
mata (contohnya retinoblastoma), dan kelainan pembuluh darah (contohnya juvenile
xanthogranuloma).1,3,6
Hifema yang terjadi karena trauma tumpul pada mata dapat diakibatkan oleh kerusakan
jaringan bagian dalam bola mata, misalnya terjadi robekan-robekan jaringan iris, korpus siliaris
dan koroid. Jaringan tersebut mengandung banyak pembuluh darah, sehingga akan menimbulkan
perdarahan. Perdarahan di dalam bola mata yang berada di kamera anterior akan tampak dari
luar. Timbunan darah ini karena gaya berat akan berada di bagian terendah.3,6
PATOFISIOLOGI
Trauma tumpul menyebabkan kompresi bola mata, disertai peregangan limbus, dan
perubahan posisi dari iris atau lensa. Hal ini dapat meningkatkan tekanan intraokuler secara akut
dan berhubungan dengan kerusakan jaringan pada sudut mata. Perdarahan biasanya terjadi
karena adanya robekan pembuluh darah, antara lain arteri-arteri utama dan cabang-cabang dari
badan siliar, arteri koroidalis, dan vena-vena badan siliar. 1
Mekanisme Perdarahan akibat Trauma Tumpul Mata
Inflamasi yang parah pada iris, sel darah yang abnormal dan kanker mungkin juga bisa
menyebabkan perdarahan pada COA. Trauma tumpul dapat merobek pembuluh darah iris atau
badan siliar. Gaya-gaya kontusif akan merobek pembuluh darah iris dan merusak sudut COA.
Tetapi dapat juga terjadi secara spontan atau pada patologi vaskuler okuler. Darah ini dapat
bergerak dalam ruang COA, mengotori permukaan dalam kornea. 1
Perdarahan pada bilik mata depan mengakibatkan teraktivasinya mekanisme hemostasis
dan fibrinolisis. Peningkatan tekanan intraokular, spasme pembuluh darah, dan pembentukan
fibrin merupakan mekanisme pembekuan darah yang akan menghentikan perdarahan. Bekuan
darah ini dapat meluas dari bilik mata depan ke bilik mata belakang. Bekuan darah ini biasanya
berlangsung hingga 4-7 hari. Setelah itu, fibrinolisis akan terjadi. Setelah terjadi bekuan darah
pada bilik mata depan, maka plasminogen akan diubah menjadi plasmin oleh aktivator kaskade
koagulasi. Plasmin akan memecah fibrin, sehingga bekuan darah yang sudah terjadi mengalami
disolusi. Produk hasil degradasi bekuan darah, bersama dengan sel darah merah dan debris
peradangan, keluar dari bilik mata depan menuju jalinan trabekular dan aliran uveaskleral. 2,6
Perdarahan dapat terjadi segera sesudah trauma yang disebut perdarahan primer.
Perdarahan primer dapat sedikit dapat pula banyak. Perdarahan sekunder biasanya timbul pada
hari ke 5 setelah trauma. Perdarahannya biasanya lebih hebat daripada yang primer. Oleh karena
itu seseorang dengan hifema harus dirawat sedikitnya 5 hari. Dikatakan perdarahan sekunder ini
terjadi karena resorpsi dari bekuan darah terjadi terlalu cepat sehingga pembuluh darah tak
mendapat waktu yang cukup untuk regenerasi kembali. 1,2
Penyembuhan darah pada hifema dikeluarkan dari COA dalam bentuk sel darah merah
melalui sudut COA menuju kanal schlem sedangkan sisanya akan diabsorbsi melalui permukaan
iris. Penyerapan pada iris dipercepat dengan adanya enzim fibrinolitik di daerah ini. Sebagian
hifema dikeluarkan setelah terurai dalam bentuk hemosiderin. Bila terdapat penumpukan dari
hemosiderin ini, dapat masuk ke dalam lapisan kornea, menyebabkan kornea menjadi bewarna
kuning dan disebut hemosiderosis atau imbibisi kornea, yang hanya dapat ditolong dengan
keratoplasti. Imbibisio kornea dapat dipercepat terjadinya oleh hifema yang penuh disertai
glaukoma. 1,2
Adanya darah pada bilik mata depan memiliki beberapa temuan klinis yang berhubungan.
Resesi sudut mata dapat ditemukan setelah trauma tumpul mata. Hal ini menunjukkan
terpisahnya serat longitudinal dan sirkular dari otot siliar. Resesi sudut mata dapat terjadi pada
85 % pasien hifema dan berkaitan dengan timbulnya glaukoma sekunder di kemudian hari. Iritis
traumatik, dengan sel-sel radang pada bilik mata depan, dapat ditemukan pada pasien hifema.
Pada keadaan ini, terjadi perubahan pigmen iris walaupun darah sudah dikeluarkan. Perubahan
pada kornea dapat dijumpai mulai dari abrasi endotel kornea hingga ruptur limbus. Kelainan
pupil seperti miosis dan midriasis dapat ditemukan pada 10 % kasus. Tanda lain yang dapat
ditemukan adalah siklodialisis, iridodialisis, robekan pupil, subluksasi lensa, dan ruptur zonula
zinn. Kelainan pada segmen posterior dapat meliputi perdarahan vitreus, jejas retina (edema,
perdarahan, dan robekan), dan ruptur koroid. Atrofi papil dapat terjadi akibat peninggian
tekanan intraokular. 2,6
MANIFESTASI KLINIS
Pasien akan mengeluh sakit pada mata disertai dengan epifora dan blefaropasme.
Penglihatan pasien kabur dan akan sangat menurun. Terdapat penumpukan darah yang terlihat
dengan mata telanjang bila jumlahnya cukup banyak. Bila pasien duduk, hifema akan terlihat
terkumpul di bagian bawah bilik mata depan, dan hifema dapat memenuhi seluruh ruang bilik
mata depan. Kadang- kadang terlihat iridoplegia dan iridodialisis. Selain itu, dapat terjadi
peningkatan tekanan intra ocular, sebuah keadaan yang harus diperhatikan untuk menghindari
terjadinya glaucoma. Pada hifema karena trauma, jika ditemukan penurunan tajam penglihatan
segera maka harus dipikirkan kerusakan seperti luksasi lensa, ablasio retina, oedem macula.
Terdapat pula tanda dan gejala yang relative jarang: penglihatan ganda, blefarospasme, edema
palpebra, midriasis, anisokor pupil dan sukar melihat dekat. 1,2,5
DIAGNOSIS 5,6,8,9
Untuk mendiagnosa diperlukan anamnesis dan pemeriksaan yang cermat. Diantaranya
melalui anamnesis di dapatkan gejala dan adanya riwayat trauma, terutama mengenai matanya
dapat memastikan adanya hifema.
Pasien akan mengeluh nyeri pada mata disertai dengan mata yang berair. Penglihatan
pasien akan sangat menurun. Pada gambaran klinik ditemukan adanya perdarahan pada COA
(dapat diperiksa dengan flashlight). Bila pasien duduk, hifema akan terlihat terkumpul di bagian
bawah COA, dan hifema dapat memenuhi seluruh ruang COA. Otot sfingter pupil mengalami
kelumpuhan, pupil tetap dilatasi (midriasis), dapat terjadi pewarnaan darah (blood staining) pada
kornea, anisokor pupil, adanya tanda-tanda iritasi dari conjunctiva dan pericorneal, fotofobia
(tidak tahan terhadap sinar), penglihatan ganda, blefarospasme, edema palpebra, dan sukar
melihat dekat, kemungkinan disertai gangguan umum yaitu letargic, disorientasi atau somnolen.
Akibat langsung terjadinya hifema adalah penurunan visus karena darah mengganggu
media refraksi. Darah yang mengisi kamera okuli ini secara langsung dapat mengakibatkan
tekanan intraokuler meningkat akibat bertambahnya isi kamera anterior oleh darah. Kenaikan
tekanan intraokuler ini disebut glaukoma sekunder. Glaukoma sekunder juga dapat terjadi akibat
massa darah yang menyumbat jaringan trabekulum yang berfungsi membuang humor aqueous
yang berada di kamera anterior. Selain itu akibat darah yang lama berada di kamera anterior akan
mengakibatkan pewarnaan darah pada dinding kornea dan kerusakan jaringan kornea.
PEMERIKSAAN PENUNJANG 2,5
a) Pemeriksaan ketajaman penglihatan : menggunakan kartu mata Snellen; visus dapat
menurun akibat kerusakan kornea, aqueous humor, iris dan retina.
b) Lapangan pandang : penurunan dapat disebabkan oleh patologi vaskuler okuler, glaukoma.
c) Pengukuran tonografi : mengkaji tekanan intra okuler.
d) Slit Lamp Biomicroscopy : untuk menentukan kedalaman COA dan iridocorneal contact,
aqueous flare, dan synechia posterior.
e) Pemeriksaan oftalmoskopi : mengkaji struktur internal okuler.
f) Tes provokatif : digunakan untuk menentukan adanya glaukoma bila TIO normal atau
meningkat ringan.
TATALAKSANA 2,5,9
Prinsip pengobatan :
1) Menghentikan perdarahan.
2) Menghindarkan timbulnya perdarahan sekunder.
3) Mengeliminasi darah dari bilik depan bola mata dengan mempercepat absorbsi.
4) Mengontrol glaukoma sekunder dan menghindari komplikasi yang lain.
5) Berusaha mengobati kelainan yang menyertainya.
Berdasarkan hal tersebut di atas, maka cara pengobatan penderita dengan traumatik
hifema pada prinsipnya dibagi dalam 2 golongan besar yaitu perawatan dengan cara
konservatif/tanpa operasi, dan perawatan yang disertai dengan tindakan operasi.
Perawatan Konservatif/Tanpa Operasi
1. Tirah baring (bed rest total)
Penderita ditidurkan dalam keadaan terlentang dengan posisi kepala diangkat (diberi alas
bantal) dengan elevasi kepala 30º - 45o (posisi semi fowler). Hal ini akan mengurangi tekanan
darah pada pembuluh darah iris serta memudahkan kita mengevaluasi jumlah perdarahannya.
Ada banyak pendapat dari banyak ahli mengenai tirah baring sempurna ini sebagai tindakan
pertama yang harus dikerjakan bila menemui kasus traumatik hifema. Bahkan beberapa
penelitian menunjukkan bahwa dengan tirah baring kesempurnaan absorbsi dari hifema
dipercepat dan sangat mengurangi timbulnya komplikasi perdarahan sekunder. Istirahat total ini
harus dipertahankan minimal 5 hari mengingat kemungkinan perdarahan sekunder. Hal ini sering
sukar dilakukan, terlebih-lebih pada anak-anak.
2. Bebat mata
Mengenai pemakaian bebat mata, masih belum ada persesuaian pendapat di antara para
ahli. Penggunaan bebat mata pada mata yang terkena trauma yaitu untuk mengurangi pergerakan
bola mata yang sakit.
3. Pemakaian obat-obatan
Pemberian obat-obatan pada penderita dengan traumatik hifema berguna untuk
menghentikan perdarahan, mempercepat absorbsinya dan menekan komplikasi yang timbul.
Digunakan obat-obatan seperti :
Koagulansia
Golongan obat koagulansia ini dapat diberikan secara oral maupun parenteral,
berguna untuk menekan/menghentikan perdarahan, Misalnya : Anaroxil, Adona AC,
Coagulen, Transamin, vit K dan vit C. Pada hifema yang baru dan terisi darah segar diberi
obat anti fibrinolitik ( transamine/ transamic acid) sehingga bekuan darah tidak terlalu cepat
diserap. Dengan demikian diharapkan terjadinya perdarahan sekunder dapat dihindarkan.
Pemberiannya 4 kali 250 mg, 5 hari jangan melewati satu minggu karena dapat menimbulkan
gangguan transportasi cairan COA dan terjadinya glaukoma juga imbibisio kornea. Selama
pemberiannya jangan lupa pengukuran tekanan intra okular.
Midriatika Miotika
Miotika akan mempercepat absorbsi, tetapi meningkatkan kongesti dan midriatika
akan mengistirahatkan perdarahan. Pemberian midriatika dianjurkan bila didapatkan
komplikasi iridiocyclitis. Beberapa penelitian membuktikan bahwa pemberian midriatika
dan miotika bersama-sama dengan interval 30 menit sebanyak dua kali sehari akan
mengurangi perdarahan sekunder dibanding pemakaian salah satu obat saja.
Ocular Hypotensive Drug
Pemberian acetazolamide (Diamox) secara oral sebanyak 3x sehari bilamana
ditemukan adanya kenaikan tekanan intraokuler. Gombos dan Yasuna menganjurkan juga
pemakaian intravena urea, manitol dan gliserin untuk menurunkan tekanan intraokuler,
walaupun ditegaskan bahwa cara ini tidak rutin. Pada hifema yang penuh dengan kenaikan
tekanan intra okular, beri diamox, glyserin, nilai selama 24 jam. Bila tekanan intra okular
tetap tinggi diatas normal lakukan parasentesa yaitu pengeluaran darah melalui sayatan di
kornea. Bila tekanan intra okular turun sampai normal, diamox terus diberikan dan dievaluasi
setiap hari. Bila tetap normal tekanan intra okularnya dan darahnya masih ada sampai hari ke
5-9 lakukan juga parasentesa.
Kortikosteroid dan Antibiotika
Pemberian hidrokortison 0,5% secara topikal akan mengurangi komplikasi iritis dan
perdarahan sekunder dibanding dengan antibiotika.
Perawatan Operasi
Perawatan cara ini akan dikerjakan bilamana ditemukan glaukoma sekunder, tanda
imbibisi kornea atau hemosiderosis cornea. Dan tidak ada pengurangan dari tingginya hifema
dengan perawatan non-operasi selama 3 - 5 hari. Untuk mencegah atrofi papil saraf optik
dilakukan pembedahan bila tekanan bola mata maksimal > 50 mmHg selama 5 hari atau tekanan
bola mata maksimal > 35 mmHg selama 7 hari. Untuk mencegah imbibisi kornea dilakukan
pembedahan bila tekanan bola mata rata-rata > 25 mmHg selama 6 hari atau bila ditemukan
tanda-tanda imbibisi kornea.
Tindakan operatif dilakukan untuk mencegah terjadinya sinekia anterior perifer bila
hifema total bertahan selama 5 hari atau hifema difus bertahan selama 9 hari. Intervensi bedah
biasanya diindikasikan pada atau setelah 4 hari. Dari keseluruhan indikasinya adalah sebagai
berikut :
1. Empat hari setelah onset hifema total
2. Microscopic corneal bloodstaining (setiap waktu)
3. Total dengan dengan Tekanan Intra Okular 50 mmHg atau lebih selama 4 hari (untuk
mencegah atrofi optic)
4. Hifema total atau hifema yang mengisi lebih dari ¾ COA selama 6 hari dengan tekanan 25
mmHg (untuk mencegah corneal bloodstaining)
5. Hifema mengisi lebih dari ½ COA yang menetap lebih dari 8-9 hari (untuk mencegah
peripheral anterior synechiae)
6. Pada pasien dengan sickle cell disease dengan hifema berapapun ukurannya dengan
tekanan Intra ocular lebih dari 35 mmHg lebih dari 24 jam. Jika Tekanan Inta Ocular
menetap tinggi 50 mmHg atau lebih selama 4 hari, pembedahan tidak boleh ditunda. Suatu
studi mencatat atrofi optic pada 50 persen pasien dengan total hifema ketika pembedahan
terlambat. Corneal bloodstaining terjadi pada 43% pasien. Pasien dengan sickle cell
hemoglobinopathi diperlukan operasi jika tekanan intra ocular tidak terkontrol dalam 24
jam.
Tindakan operasi yang dikerjakan adalah :
1. Parasentesis
Parasentesis merupakan tindakan pembedahan dengan mengeluarkan cairan/darah dari
bilik depan bola mata dengan teknik sebagai berikut : dibuat insisi kornea 2 mm dari
limbus ke arah kornea yang sejajar dengan permukaan iris. Biasanya bila dilakukan
penekanan pada bibir luka maka koagulum dari bilik mata depan akan keluar. Bila darah
tidak keluar seluruhnya maka bilik mata depan dibilas dengan garam fisiologis. Biasanya
luka insisi kornea pada parasentesis tidak perlu dijahit. Parasentese dilakukan bila TIO
tidak turun dengan diamox atau jika darah masih tetap terdapat dalam COA pada hari ke
5-9.
2. Melakukan irigasi di bilik depan bola mata dengan larutan fisiologik.
3. Dengan cara seperti melakukan ekstraksi katarak dengan membuka korneoscleranya
sebesar 1200
KOMPLIKASI 2,6
1. Perdarahan sekunder
Komplikasi ini sering terjadi pada hari ke 3 sampai ke 6, sedangkan insidensinya sangat
bervariasi, antara 10 - 40%. Perdarahan sekunder ini timbul karena iritasi pada iris akibat
traumanya, atau merupakan lanjutan dari perdarahan primernya. Perdarahan sekunder biasanya
lebih hebat daripada yang primer. Terjadi pada 1/3 pasien, biasanya antara 2-5 hari setelah
trauma inisial dan selalu bervariasi sebelum 7 hari post-trauma.
2. Glaukoma sekunder
Timbulnya glaukoma sekunder pada hifema traumatik disebabkan oleh tersumbatnya
trabecular meshwork oleh butir-butir/gumpalan darah. Adanya darah dalam COA dapat
menghambat aliran cairan bilik mata oleh karena unsur-unsur darah menutupi sudut COA dan
trabekula sehingga terjadinya glaukoma. Glaukoma sekunder dapat pula terjadi akibat kontusi
badan siliar berakibat suatu reses sudut bilik mata sehingga terjadi gangguan pengaliran cairan
mata.
3. Hemosiderosis kornea
Pada penyembuhan darah pada hifema dikeluarkan dari COA dalam bentuk sel darah
merah melalui sudut COA menuju kanal Schlemm sedangkan sisanya akan diabsorbsi melalui
permukaan iris. Penyerapan pada iris dipercepat dengan adanya enzim fibrinolitik di daerah ini
Sebagian hifema dikeluarkan setelah terurai dalam bentuk hemosiderin. Bila terdapat
penumpukan dari hemosiderin ini, dapat masuk ke dalam lapisan kornea, menyebabkan kornea
menjadi bewarna kuning dan disebut hemosiderosis atau imbibisio kornea, yang hanya dapat
ditolong dengan keratoplasti. Imbibisio kornea dapat dipercepat terjadinya oleh hifema yang
penuh disertai glaukoma. Hemosiderosis ini akan timbul bila ada perdarahan/ perdarahan
sekunder disertai kenaikan tekanan intraokuler. Gangguan visus karena hemosiderosis tidak
selalu permanen, tetapi kadang-kadang dapat kembali jernih dalam waktu yang lama (2 tahun).
Insidensinya ± 10%. Zat besi di dalam bola mata dapat menimbulkan siderosis bulbi yang bila
didiamkan akan dapat menimbulkan ftisis bulbi dan kebutaan.
4. Sinekia Posterior
Sinekia posterior bisa timbul pada pasien traumatik hifema. Komplikasi ini akibat dari
iritis atau iridocyclitis. Komplikasi ini jarang pada pasien yang mendapat terapi medikamentosa
dan lebih sering terjadi pada pada pasien dengan evakuasi bedah pada hifema. Peripheral anterior
synechiae anterior synechiae terjadi pada pasien dengan hifema pada COA dalam waktu yang
lama, biasanya 9 hari atau lebih. Patogenesis dari sinekia anterior perifer berhubungan dengan
iritis yang lama akibat trauma atau dari darah pada COA. Bekuan darah pada sudut COA
kemudian bisa menyebabkan trabecular meshwork fibrosis yang menyebabkan sudut bilik mata
tertutup.
5. Atrofi optik
Atrofi optik disebabkan oleh peningkatan tekanan intra okular.
6. Uveitis
Penyulit yang harus diperhatikan adalah glaukoma, imbibisio kornea, uveitis. Selain dari
iris, darah pada hifema juga datang dari badan siliar yang mungkin juga masuk ke dalam badan
kaca (corpus vitreum) sehingga pada funduskopi gambaran fundus tak tampak dan ketajaman
penglihatan menurunnya lebih banyak. Hifema dapat sedikit, dapat pula banyak. Bila sedikit
ketajaman penglihatan mungkin masih baik dan tekanan intraokular masih normal. Perdarahan
yang mengisi setengah COA dapat menyebabkan gangguan visus dan kenaikan tekanan intra
okular sehingga mata terasa sakit oleh karena glaukoma. Jika hifemanya mengisi seluruh COA,
rasa sakit bertambah karena tekanan intra okular lebih meninggi dan penglihatan lebih menurun
lagi.
PROGNOSIS
Prognosis tergantung pada banyaknya darah yang tertimbun pada kamera okuli anterior.
Biasanya hifema dengan darah yang sedikit dan tanpa disertai glaukoma, prognosisnya baik
(bonam) karena darah akan diserap kembali dan hilang sempurna dalam beberapa hari.
Sedangkan hifema yang telah mengalami glaukoma, prognosisnya bergantung pada seberapa
besar glaukoma tersebut menimbulkan defek pada ketajaman penglihatan. Bila tajam penglihatan
telah mencapai 1/60 atau lebih rendah maka prognosis penderita adalah buruk (malam) karena
dapat menyebabkan kebutaan. 2,6
DAFTAR PUSTAKA
1. Ilyas, Sidarta. 2002 Trauma Tumpul Mata : Ilmu Penyakit Mata. Jakarta : Sagung Seto, Hal :
263-266.
2. Ilyas, Sidarta. 2005. Hifema dalam Kedaruratan dalam Ilmu penyakit Mata. Cetakan Ke-3.
Jakarta : FKUI.
3. Ilyas, Sidarta. 2011. Hifema : Ilmu Penyakit Mata. Edisi keempat. Jakarta : FKUI
4. Ilyas, Sidarta ; Salamun MT, Azhar Z . 2003. Hifema dalam Sari Ilmu Penyakit Mata.
Cetakan ke-3, Jakarta : FKUI.
5. Nurwasis, dkk. 2006. Pedoman Diagnosis dan Terapi SMF Ilmu Penyakit Mata: Hifema
pada Rudapaksa Tumpul. Surabaya : FK Unair. Hal 137-139.
6. Sheppard J, Crouch E. Hyphema. 2008. Available at
http://emedicine.medscape.com/ophthalmology#anterior
7. Vaughan & Asbury. 2009. Oftalmologi Umum. Edisi tujuh belas. Jakarta: EGC. Hal : 377-
378
8. Vaughn, Daniel G, MD. 2000. Hifema dalam: Oftalmologi Umum, edisi 14. Jakarta : Widya
Medika. Hal. 384-385.
9. Yanoff M, Duker JS. 2004. Ophtalmology. 2nd ed, p. 416-419. St Louis, MO: Mosby
















![Anatomi Mata [Autosaved]](https://static.fdokumen.com/doc/165x107/577c78421a28abe0548f4d67/anatomi-mata-autosaved.jpg)