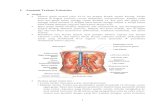
Word Refreshing Ginjal Hipertensi
-
Upload
mentari-cipta-septika -
Category
Documents
-
view
37 -
download
15
description
Transcript of Word Refreshing Ginjal Hipertensi

ACUTE KIDNEY INJURY
DEFINISI
Gangguan ginjal akut adalah sindrom yang ditandai oleh penurunan laju filtrasi glomerulus
secara mendadak dan cepat (hitungan jam-minggu) yang mengakibatkan terjadinya retensi
produk sisa nitrogen seperti ureum dan kreatinin dan non-nitrogen, dengan atau tanpa disertai
oliguri.
EPIDEMIOLOGI
Acute Kidney Injury lebih sering terjadi tetapi insidennya tergantung dari defenisi yang
digunakan dan dalam penelitian populasi. Dalam suatu penelitian di Amerika, terdapat 172 kasus
acute kidney injury (konsentrasi serum kreatinin lebih dari 500 mikromol/L) dalam per juta
orang dewasa setiap tahun, dengan 22 kasus per juta yang mendapat dialisis akut. AKI lebih
sering terjadi pada umur tua. AKI prerenal dan nekrosis tubular akut iskemik terjadi bersamaan
sekitar 75% pada kasus AKI.
ETIOLOGI
Dahulu AKI dikategorikan sebagai anurik, oligurik, dan nonoligurik. Namun penggolongan yang
lebih praktis kini didasarkan pada lokasi yang menunjukkan lokasi abnormalitas, yaitu pra-renal,
renal/intrinsik, dan post-renal/ pasca renal. AKI pra-renal disebabkan oleh sebab-sebab sistemik,
seperti dehidrasi berat, perdarahan masif, dimana kedaan-keadaan ini sangat menurunkan aliran
darah ke ginjal dan tekanan perfusi kapiler glomerulus yang mengakibatkan penurunan laju
filtrasi glomerulus (GFR). AKI renal atau intrinsik terjadi apabila ada jejas pada parenkim ginjal,
sebagai contoh glomerulonefritis akut (GNA) atau nekrosis tubular akut (ATN).
1

AKI pascarenal disebabkan oleh uropatiobstruktif. Riwayat penyakit, pemeriksaan fisik dan
pemeriksaan laboratoris dapat mengklasifikasi serta mendiagnos AKI. (5)
Prarenal
I. Hipovolemia
Perdarahan, luka bakar, dehidrasi
Kehilangan cairan melalui gastrointestinal: muntah, drainase bedah, diare
Kehilangan cairan melaui ginjal: diuretik, diuresis osmotik (diabetes melitus),
insufisiensi adrenal
Pengumpulan pada ruang ekstravaskular; pankreatitis, peritonitis, trauma, luka bakar,
hipoalbuminemia berat.
II. Penurunan cardiac output
Penyakit miokardium, katup, dan pericardium: aritmia, tamponade
Lainnya; hipertensi pulmonal, embolus pulmoner masif.
III. Gangguan rasio tahanan vaskular sistemik ginjal
2

Vasodilatasi sistemik: sepsis, antihipertensi, reduktor afterload, anestesi, anafilaksis
Vasokonstriksi renal: hiperkalsemia, norepinefrin, epinefrin, siklosporin, tacolimus,
amfoterisin B
Sirosis dengan asites (sindrom hepatorenal)
IV. Hipoperfusi ginjal dengan gangguan respon autoregulasi ginjal
Inhibitor siklooksigenase, Angiotensin-converting enzyme inhibitor
V. Sindrom Hiperviskositas (jarang)
Multiple Myeloma, makroglobulinemia, polisitemia
Renal/intrinsik
I. Obstruksi renovaskular (bilateral atau unilateral)
Obstruksi arteri renalis: trombosis, embolus, vaskulitis
Obstruksi vena renalis: trombosis, kompresi
II. Penyakit glomerulus atau mikrovaskular ginjal
Glomerulonefritis dan vaskulitis
Sindrom hemolitik uremik, trombotik trombositopenik purpura, koagulasi intravascular
disseminata, lupus eritematosus sistemik (SLE), skleroderma
III. Nekrosis tubular akut
Iskemia
Untuk AKI prarenal (hipovolemia, curah jantung rendah, vasokonstriksi renal,
vasodilatasisistemik).
Toksin
1. Eksogen: radiokontras, siklosporin, antibiotik (aminoglikosida), kemoterapi (cisplatin),
3

pelarut organik (etilen glikol), asetaminofen.
2. Endogen: rhabdomiolisis, hemolisis, asam urat, oksalat, plasma cell dyscrasia (myeloma)
IV. Nefritis interstisial
Alergi; antibiotik (β-lactams, sulfonamid, trimetoprim, rifampisin), anti-inflamasi
nonsteroid, diuretika, kaptopril.
Infeksi bakterial (pyelonefritis akut, leptospirosis), viral (cytomegalovirus), fungal
(kandidiasis)
Infiltrasi: limfoma, leukemia, sarkoidosis
Idiopatik
Pascarenal (obstruktif)
I. Ureter
Kalkulus, bekuan darah, peluruhan papila, kanker, kompresi eksternal(fibrosis retroperitoneal)
II. Kandung kemih
Neurogenic bladder, hipertrofi prostat, kalkulus, kanker, bekuan darah
III. Uretra
Striktur, katup kongenital, fimosis
PATOFISIOLOGI
PRA-RENAL
Karena berbagai sebab pra-renal, volume sirkulasi darah total atau efektif menurun, curah
jantung menurun, dengan akibat darah ke korteks ginjal menurun dan laju filtrasi glomerulus
menurun. Tetapi fungsi reabsorbsi tubulus terhadap air dan garam terus berlangsung. Oleh
karena itu pada prarenal AKI, ditemukan hasil pemeriksaan osmolalitas urin yang tinggi >300
4

mOsm/kg dan konsentrasi natrium urin yang rendah <20 mmol/L serta fraksi ekskresi natrium
(FENa) yang rendah (<1%). Sebaliknya bila telah terjadi nekrosis tubulus (AKI renal) maka daya
reabsorbsi tubulus tidak berfungsi lagi dan ditemukan kadar osmolalitas urin yang rendah <300
mOsm/kg sedangkan kadar natrium urin tinggi >20 mmol/L dan FENa urin juga tinggi (>1%).
Pemeriksaan ini dapat digunakan untuk membedakan apakah pasien AKI prarenal yang terjadi
sudah menjadi renal. AKI renal terjadi apabila hipoperfusi prarenal tidak cepat ditanggulangi
sehingga terjadi kerusakan parenkim ginjal.
Beberapa mekanisme terjadi pada hipoperfusi. Peningkatan pelepasan renin dari apparatus
jukstaglomerularis menyebabkan peningkatan produksi aldosteron, dimana terjadi peningkatan
resorbsi natrium di tubulus kolektivus. Sebagai tambahan, penurunan volume cairan ekstraseluler
menstimulasi pelepasan hormon antidiuretik (ADH), terjadilah peningkatan absorbsi air di
medulla. Hasil akhirnya adalah penurunan volume urin, penurunan kadar natrium urin, dimana
semua ini adalah karakteristik dari AKI prarenal.Pembedaan ini penting karena AKI prarenal
memberi respons diuresis pada pemberian cairanadekuat dengan atau tanpa diuretika. Sedangkan
pada AKI renal tidak.
RENAL
Berdasarkan etiologi penyakit, penyebab AKI renal dapat dibagi menjadi beberapa kelompok;
kelainan vaskular, glomerulus, tubulus, interstisial, dan anomali kongenital. Tubulus ginjal
karena merupakan tempat utama penggunaan energi pada ginjal, mudah mengalami kerusakan
bila terjadi iskemia atau oleh obat nefrotoksik . Oleh karena itu, kelainan tubulus berupa nekrosis
tubular akut adalah penyebab tersering dari AKI renal.
Kelainan tubulus (Nekrosis tubular akut)
5

Bentuk nekrosis tubulus ada 2 tipe. Tipe pertama terjadi akibat zat nefrotoksik misalnya
merkuriklorida;terjadi kerusakan sel-sel tubulus yang luas (tubulolisis) tetapi membran basal
tubulus tetap utuh. Sel-sel tubulus yang mengalami nekrosis masuk ke lumen tubulus dan dapat
menyumbat lumen. Tipe kedua akibat iskemia, kerusakan terjadi lebih distal dan setempat
dengan kerusakan fokal pada membran basal tubulus (tubuloreksis). NTA tipe iskemik
ditemukan akibat gastroenteritis dehidrasi, sindrom nefrotik, luka bakar, septikemia gram negatif
dan asfiksia perinatal. Sedangkan tipe nefrotoksik ditemukan akibat karbon tetraklorida,
hemoglobin, atau mioglobinuria, obat aminoglikosida. Mekanisme terjadinya gagal ginjal pada
NTA masih belum jelas. Beberapa mekanisme yang dianggap berperan adalah perubahan
hemodinamik intrarenal, obstruksi tubulus oleh sel dan jaringan yang rusak dan perembesan
pasif filtrate tubulus melalui dinding tubulus yang rusak masuk ke jaringan interstisial dan
peritubular. Beberapa mediator diduga berperan sebagai penyebab vasokonstriksi ginjal yaitu
angiotensin II, menurunnya vasodilator prostaglandin, stimulasi saraf simpatis, vasopressin dan
endotelin.
Kelainan vaskular
Kelainan vaskular sebagai penyebab AKI dapat berupa trombosis atau vaskulitis.
Kelainan glomerulus
AKI karena kelainan glomerulus dapat ditemukan pada
1. Glomerulonefritis akut pasca streptokok (GNAPS)
2. Glomerulonefritis membranoproliferatif tipe 2 (dense deposit)
3. Glomerulonefritis kresentik idiopatik
4. Sindrom Goodpasture
6

Pada GNAPS terjadi pada <1% pasien dan disebabkan karena menyempitnya kapiler-
kapiler glomerulus, terhimpit oleh proliferasi sel mesangial dan sel endotel kapiler sendiri
Kelainan interstisial
Ditemukan pada:
1. Nefritis interstisial akut misalnya pada pasien artritis reumatoid juvenil atau pemakaian obat-
obat
2. Pielonefritis akut. Lebih sering ditemukan pada neonatus dan sering disertai sepsis.
PASCA RENAL
Hambatan aliran urin dapat terjadi pada berbagai tingkat, dari pelvis renalis hingga uretra dan
dapat merupakan manifestasi dari malformasi kongenital, obstruksi intrinsik atau kompresi
ekstrinsik dari traktus urinarius, dan neurogenic bladder. Patofisiologi AKI pasca renal adalah
multifaktor, melibatkan peningkatan tekanan hidrostatik pada ruang Bowman, diikuti oleh
perubahan aliran darah kapiler. Hasil akhir adalah penururnan filtrasi glomerulus. Mirip dengan
AKI prarenal, kerusakan parenkim ginjal dapat minimal dan tergantung dari lamanya obstruksi
berlangsung. AKI pasca renal biasanya reversible apabila dikenali dan dikoreksi secara dini.
Adaptasi fungsional ginjal terhadap obstruksi terjadi sejalan dengan waktu. Pada stadium awal,
aliran darah ginjal biasanya meningkat walaupun GFR dan volume urin menurun. Osmolalitas
urin dapat tinggi dengan konsentrasi natrium urin yang rendah seperti yang terlihat pada AKI
prarenal. Stadium ini berlangsung cepat dan sering tidak dikenali. Stadium akhir ditandai dengan
penurunan aliran darah ke ginjal dan disfungsi tubular sehingga menghasilkan urin yang encer
dengan peningkatan konsentrasi natrium. Hilangnya obstruksi pada fase awal AKI dapat
mengakibatkan diuresis yang berlebihan, disini berperan faktor intrinsik dalam ginjal dan juga
7

akibat penumpukan cairan pada saat oligo/anuria. Makin lama obstruksi makin sedikit
kemungkinan GFR untuk pulih kembali. Obstruksi kurang dari 7 hari sangat mungkin dapat
mengalami perbaikan GFR secara penuh, tetapi lebih lama kemungkinan ini bertambah sedikit.
Bukti yang ada saat ini menunjukkan bahwa obstruksi jangka pendek (72 jam) ternyata sudah
menimbulkan kerusakan permanen pada nefron, dan pulihnya GFR kembali normal adalah akibat
dari hiperfiltrasi nefron yang masih sehat. Tergantung pada derajat dan durasi obstruksi,
pengeluaran urin dapat bervariasi dari tidak sama sekali sampai beberapa liter per hari. Tetapi
pengeluaran urin saja tidak dapat dipakai untuk membedakan AKI pascarenal dari AKI prarenal
dan renal/intrinsik. (5)
7.0 MANIFESTASI KLINIS
Gejala klinis yang sering timbul pada gagal ginjal akut adalah jumlah volume urine berkurang
dalam bentuk oligouri bila produksi urine < 400 ml/hari, anuri bila produksi urin < 100 ml/hari,
jumlah urine > 1000 ml/hari tetapi kemampuan konsentrasi terganggu, dalam keadaan ini disebut
high output renal failure. Gejala lain yang timbul adalah uremia dimana BUN di atas 40 mmol/l,
edema paru terjadi pada penderita yang mendapat terapi cairan, asidosis metabolik dengan
manifestasi takipnea dan gejala klinik lain tergantung dari faktor penyebabnya.
DIAGNOSIS
Anamnesa
Pada AKI perlu diperhatikan banyaknya asupan cairan (input), kehilangan cairan (output)
melalui urin, muntah, diare, keringat yang berlebihan serta pencatatan berat badan pasien. Perlu
diperhatikan kemungkinan kehilangan cairan ke ekstravaskuler (redistribusi) seperti pada
peritonitis, asites, ileus paralitik, edema anasarka atau trauma luas (kerusakan otot atau crush
8

syndrome). Riwayat penyakit jantung, gangguan hemodinamik, adanya penyakit sirosis hati,
hipoalbuminemia, alergi yang mengakibatkan penurunan volume efektif perlu selalu ditanyakan.
Pemeriksaan fisik
Pada pemeriksaan fisis dapat ditemukan kesadaran menurun sampai koma bila AKI telah
berlangsung lama. Pasien umumnya menunjukkan pernafasan yang cepat dan dalam (Kussmaul)
karena adanya asidosis metabolik. Pada pasien AKI berat dapat ditemukan sesak nafas yang
hebat karena menderita gagal jantung atau edema paru. Hipertensi sering ditemukan akibat
adanya overload cairan. Tanda-tanda dehidrasi perlu dicari karena merupakan penyebab AKI
prarenal. Bila ada pasien ditemukan oliguria, takikardia, mulut kering, hipotensi ortostatik
kemungkinan menyebabkan AKI prarenal. Pada pemeriksaan fisik perlu dicari tanda-tanda
penyakit sistemik multiorgan seperti lupus eritematosus sistemik yaitu dengan memeriksa kulit,
sendi, kelenjar getah bening. Pembesaran ginjal dapat ditemukan bila penyebabnya ginjal
polikistik atau multikistik displastik atau hidronefrosis (uropati obstruktif). Retensi urin dengan
gejala vesika urinaria yang teraba membesar menunjukkan adanya sumbatan dibawah vesika
urinaria.
Ada 3 hal penting yang harus di dapatkan pada pemeriksaan fisik pasien dengan AKI:
1. penentuan status volume sirkulasi
2. apakah ada tanda-tanda obstruksi saluran kemih
3. adakah tanda-tanda penyakit sistemik yang mungkin menyebabkan gagal ginjal
Tanda Klinis Deplesi Cairan:
1. tekanan vena jugular rendah
9

2. hipotensi; tekanan darah turun lebih dari 10 mmHg pada perubahan posisi (baring-duduk)
3. vena perifer kolaps dan perifer teraba dingin (hidung, jari-jari tangan, kaki)
Tanda Klinis Kelebihan Cairan:
1. tekanan vena jugularis tinggi
2. terdengar suara gallop
3. hipertensi, edema perifer, pembengkakan hati, ronki di paru
Pada pemeriksaan fisik perlu di lakukan palpasi, perkusi daerah suprasifisis mencari adanya
pembesaran kandung kemih, yang kemudian konfirmasi dengan pemasangan kateter.
Pemeriksaan Penunjang
1. Prerenal : Tanda vital, tanda perdarahan atau dehidrasi
2. Renal : Periksa urinalisis (silinder eritrosit, silinder leukosit, dismorfik eritrosit)
3. Postrenal : USG
Kriteria diagnosis
Diagnosis AKI menurut Acute Dialisis Quality Initiative (ADQI) berdasarkan kriteria RIFLE
dan diperbaiki sebagai kriteria AKIN. (6)
RIFLE Criteria for Acute Renal Dysfunction
Category
GFR Criteria Urine Output (UO) Criteria
Risk Increased creatinine x1.5 or GFR decrease > 25%
UO < 0.5ml/kg/h x 6 hr High Sensitivity
High Specificity
Injury Increased creatinine x2 or GFR decrease > 50%
UO < 0.5ml/kg/h x 12 hr
Failure Increase creatinine x3 or GFR decrease > 75%
UO < 0.3ml/kg/h x 24 hr or Anuria x 12 hrs
Loss Persistent ARF = complete loss of kidney function > 4
10

weeksESKD End Stage Kidney Disease (> 3 months)
GFR; Glomerular Filtration Rate ARF; Acute Renal Failure ESKD; End Stage Kidney Disease
PENATALAKSANAAN
Tujuan utama dari pengelolaan AKI adalah mencegah terjadinya kerusakan ginjal,
mempertahankan hemostasis, melakukan resusitasi, mencegah komplikasi metabolik dan infeksi,
serta mempertahankan pasien tetap hidup sampai faal ginjalnya sembuh secara spontan.
Penatalaksanaan gagal ginjal meliputi, perbaikan faktor prerenal dan post renal, evaluasi
pengobatan yang telah diberikan pada pasien, mengoptimalkan curah jantung dan aliran darah ke
ginjal, mengevaluasi jumlah urin, mengobati komplikasi akut pada gagal ginjal, asupan nutrisi
yang kuat, atasi infeksi, perawatan menyeluruh yang baik, memulai terapi dialisis sebelum
timbul komplikasi dan pemberian obat sesuai dengan GFR. (5)
Status volume pasien harus ditentukan dan dioptimalkan dengan pemantauan berat badan pasien
serta asupan dan keluaran cairan setiap hari. Pada pasien dengan kelebihan volume,
keseimbangan cairan dapat dipertahankan dengan menggunakan diuretika, Furosemid sampai
dengan 400 mg/hari. Dosis obat harus disesuaikan dengan tingkat fungsi ginjal, obat-obat yang
mengandung magnesium (laksatif dananatasida) harus dihentikan. Antibiotik bisa diberikan
untuk mencegah atau mengobati infeksi. Untuk dukungan gizi yang optimal pada AKI, penderita
dianjurkan menjalani diet kaya karbohidrat serta rendah protein, natrium dan kalium.
Dialisis diindikasikan pada AKI untuk mengobati gejala uremia, kelebihan volume, asidemia,
hiperkalemia, perikarditis uremia, dan hiponatremia.
Indikasi dilakukannya dialisa adalah:
1. Oligouria : produksi urine < 2000 ml in 12 h
11

2. Anuria : produksi urine < 50 ml in 12 h
3. Hiperkalemia : kadar potassium >6,5 mmol/L
4. Asidemia : pH < 7,0
5. Azotemia : kadar urea > 30 mmol/L
6. Ensefalopati uremikum
7. Neuropati/miopati uremikum
8. Perikarditis uremikum
9. Natrium abnormalitas plasma : Konsentrasi > 155 mmol/L atau < 120 mmol/L
10. Hipertermia
11. Keracunan obat
AKI post-renal memerlukan tindakan cepat bersama dengan ahli urologi misalnya tindakan
nefrostomi, mengatasi infeksi saluran kemih dan menghilangkan sumbatan yang dapat
disebabkan oleh batu, striktur uretra atau pembesaran prostate.
Pengobatan suportif pada AKI
Kelebihan volume intravaskuler: Batasi garam (1-2 g/hari) dan air (< 1L/hari), furosemid,
ultrafiltrasi atau dialysis
Hiponatremia : Batasi asupan air (< 1 L/hari), hindari infuse larutan hipotonik.
Hiperkalemia : Batasi asupan diit K (<40 mmol/hari), hindari diuretic hemat kalium
Asidosis metabolic : Natrium bikarbonat ( upayakan bikarbonat serum > 15 mmol/L,
pH >7.2 )
Hiperfosfatemia : Batasi asupan diit fosfat (<800 mg/hari)
: Obat pengikat fosfat (kalsium asetat, kalsium karbonat)
12

Hipokalsemia : Kalsium karbonat; kalsium glukonat ( 10-20 ml larutan 10%)
Nutrisi: Batasi asupan protein (0,8-1 g/kgBB/hari) jika tidak dalam kondisi katabolic
: Karbohidrat 100 g/hari
Indikasi hemodialisa pada gagal ginjal akut :
1. GGT ( klirens kreatinin < 5 ml/m)
2. AKI berkepanjangan ( > 5 hari)
3. AKI dengan:
a. keadaan umum yang buruk
b. K serum > 6 mEq/L
c. BUN > 200 mg%
d. pH darah < 7,1
e. Fluid overload
4. Intoksikasi obat yang gagal dengan terapi konservatif (5)
13

PROGNOSIS
Mortalitas akibat AKI bergantung keadaan klinik dan derajat gagal ginjal. Perlu diperhatikan
faktor usia, makin tua makin jelek prognosanya, adanya infeksi yang menyertai, perdarahan
gastrointestinal, penyebab yang berat akan memperburuk prognosa. Penyebab kematian tersering
adalah infeksi (30-50%), perdarahan terutama saluran cerna (10-20%), jantung (10-20%), gagal
nafas (15%), dan gagal multiorgan dengan kombinasi hipotensi, septikemia, dan sebagainya.
Pasien dengan AKI yang menjalani dialysis angka kematiannya sebesar 50-60%, karena itu
pencegahan, diagnosis dini, dan terapi dini perlu ditekankan.
KOMPLIKASI
Komplikasi yang dapat terjadi dari AKI di antaranya gagal ginjal kronik, infeksi dan sindrom
uremia. Untuk gagal ginjal kronik, terapi sesuai tatalaksana GGK pada umumnya, bila sudah
parah dilakukan dialysis dan transplantasi ginjal. Komplikasi infeksi sering merupakan penyebab
kematian pada AKI dan harus diberantas dengan antibiotika yang adekuat. Bila GFR menurun 5-
10% dari keadaan normal dan terus mendekati nol, maka pasien akan menderita sindrom uremik,
yaitu suatu kompleks gejala yang terjadi akibat atau berkaitan dengan retensi metabolit nitrogen
karena gagal ginjal. Sindrom uremia ditangani secara simptomatik. Pada oligurik dapat timbul
edema kaki, hipertensi dan edema paru yang dapat menimbulkan keadaan gawat.
14

Chronic Kidney Disease
DEFINISI
Penyakit ginjal kronik adalah suatu proses patofisiologis dengan etiologi yang
beragam, mengakibatkan penurunan fungsi ginjal yang progresif, dan umumnya berakhir
dengan gagal ginjal. Selanjutnya, gagal ginjal adalah suatu keadaan klinis yang ditandai
dengan penurunan fungsi ginjal yang ireversibel, pada suatu derajat yang memerlukan
terapi pengganti ginjal yang tetap, berupa dialisis atau transplantasi ginjal. Dan ditandai
dengan adanya uremia ( retensi urea dan sampah nitrogen lainnya dalam darah). (2)
KRITERIA (2)
Kriteria Penyakit Ginjal Kronik (NKF-KDOQI, 2002)
15

1. Kerusakan ginjal yang terjadi lebih dari 3 bulan, berupa kelainan struktural atau
fungsional, dengan atau tanpa penurunan laju filtrasi glomerulus (LFG), dengan
manifestasi:
- Kelainan patologis
- Terdapat tanda kelainan ginjal, termasuk kelainan dalam komposisi darah atau
urin, atau kelainan dalam tes pencitraan (imaging tests)
2. Laju filtrasi glomerulus kurang dari 60 ml/menit/1,73m2 selama 3 bulan, dengan atau
tanpa kerusakan ginjal.
KLASIFIKASI (2)
Klasifikasi Penyakit Ginjal Kronik atas Dasar Derajat Penyakit
Derajat Penjelasan LFG (ml/mn/1,73m2)
1 Kerusakan ginjal dengan LFG normal atau ≥ 90
2 Kerusakan ginjal dengan LFG ringan 60 – 89
3 Kerusakan ginjal dengan LFG sedang 30 – 59
4 Kerusakan ginjal dengan LFG berat 15 – 29
5 Gagal ginjal < 15 atau dialisis
Klasifikasi atas dasar penyakit, dibuat atas dasar LFG, yang dihitung dengan
mempergunakan rumus Kockcroft – Gault sebagai berikut :
LFG (ml/mnt/1,73m2) = (140 – umur) X berat badan *)
72 X kreatinin plasma (mg/dl)
*) pada perempuan dikalikan 0,85
Klasifikasi Penyakit Ginjal Kronik atas Dasar Diagnosis Etiologi
Penyakit Tipe mayor ( contoh )
Penyakit ginjal diabetes Diabetes tipe 1 dan 2
16

Penyakit ginjal non
diabetes
Penyakit glomerular (penyakit autoimun, infeksi sistemik,
obat, neoplasma)
Penyakit vaskular ( penyakit pembuluh darah besar,
hipertensi, mikroangiopathi)
Penyakit tubulointerstitial (pielonefritis kronik, batu,
obstruksi, keracunan obat)
Penyakit kistik (ginjal polikistik)
Penyakit pada
transplantasi
Rejeksi kronik
Keracunan obat (siklosporin / takrolimus)
Penyakit recurrent (glomerular)
Transplant glomerulopathy
ETIOLOGI (3)
Dua penyebab utama penyakit gagal ginjal kronis adalah diabetes melitus tipe 1
dan tipe 2 (44%) dan hipertensi (27%). Diabetes melitus adalah suatu keadaan dimana
terjadi peningkatan kadar glukosa dalam darah sehingga menyebabkan kerusakan pada
organ-organ vital tubuh seperti ginjal dan jantung serta pembuluh darah, saraf dan mata.
Sedangkan hipertensi merupakan keadaan dimana terjadi peningkatan tekanan darah yang
jika tidak terkontrol akan menyebabkan serangan jantung, stroke, dan penyakit ginjal
kronik. Gagal ginjal kronik juga dapat menyebabkan hipertensi. Kondisi lain yang dapat
menyebabkan gangguan pada ginjal antara lain :
- Penyakit peradangan seperti glomerulonefritis (10%), dapat menyebabkan
inflamasi dan kerusakan pada unit filtrasi ginjal. Merupakan penyakit ketiga
tersering penyebab gagal ginjal kronik
17

- Penyakit keturunan seperti penyakit ginjal polikistik (3%) menyebabkan
pembesaran kista di ginjal dan merusak jaringan sekitar, dan asidosis tubulus.
- Malformasi yang didapatkan oleh bayi pada saat berada di dalam rahim si ibu.
Contohnya, penyempitan aliran urin normal sehingga terjadi aliran balik urin ke
ginjal. Hal ini menyebabkan infeksi dan kerusakan pada ginjal.
- Lupus dan penyakit lain yang memiliki efek pada sistem imun (2%)
- Penyakit ginjal obstruktif seperti batu saluran kemih, tumor, pembesaran glandula
prostat pada pria danrefluks ureter.
- Infeksi traktus urinarius berulang kali seperti pielonefritis kronik.
Penggunaan analgesik seperti acetaminophen (Tylenol) dan ibuprofen (Motrin, Advil)
untuk waktu yang lama dapat menyebabkan neuropati analgesik sehingga berakibat
pada kerusakan ginjal.
- Penyakit vaskuler hipertensif misalnya nefrosklerosis dan stenosis arteri renalis.
- Penyebab lainnya adalah infeksi HIV, penyakit sickle cell, penyalahgunaan
heroin, amyloidosis, gout, hiperparatiroidisme dan kanker.
FAKTOR RESIKO
Faktor resiko gagal ginjal kronik diantara lain : pasien dengan diabetes melitus
atau hipertensi, obesitas atau perokok, berusia lebih dari 50 tahun, individu dengan
riwayat diabetes melitus, hipertensi dan penyakit ginjal dalam keluarga serta kumpulan
populasi yang memiliki angka tinggi diabetes atau hipertensi seperti African Americans,
Hispanic Americans, Asian, Pacific Islanders, dan American Indians. (4)
EPIDEMIOLOGI (2)
Di Amerika Serikat, data tahun 1995 – 1999 menyatakan insiden penyakit ginjal
kronik diperkirakan 100 kasus perjuta penduduk pertahun, dan angka ini meningkat
sekitar 8% setiap tahunnya. Di Malaysia, dengan populasi 18 juta, diperkirakan terdapat
1800 kasus baru gagal ginjal pertahunnya. Di negara – negara berkembang lainnya,
insiden ini diperkirakan sekitar 40 – 60 kasus perjuta penduduk pertahun.
PATOFISIOLOGI
18

Patofisiologi penyakit ginjal kronik pada awalnya tergantung pada penyakit yang
mendasari, tetapi dalam perkembangan selanjutnya proses yang terjadi kurang lebih
sama. Pada gagal ginjal kronik terjadi pengurangan massa ginjal mengakibatkan
hipertrofi struktural dan fungsional nefron yang masih tersisa. Hal ini mengakibatkan
terjadinya hiperfiltrasi, yang diikuti oleh peningkatan tekanan kapiler dan aliran darah
glomerulus. Proses adaptasi ini berlangsung singkat, akhirnya diikuti oleh proses
maladaptasi berupa sklerosis nefron yang masih tersisa. Proses ini akhirnya diikuti
dengan penurunan fungsi nefron yang progresif. Perubahan fungsi neuron yang tersisa
setelah kerusakan ginjal menyebabkan pembentukan jaringan ikat, sedangkan nefron
yang masih utuh akan mengalami peningkatan beban eksresi sehingga terjadi lingkaran
setan hiperfiltrasi dan peningkatan aliran darah glomerulus. Demikian seterusnya,
keadaan ini berlanjut menyerupai suatu siklus yang berakhir dengan Gagal Ginjal
Terminal (GGT) atau End Stage Renal Disease (ESRD). Adanya peningkatan aktivitas
aksis renin-angiotensin-aldosteron intrarenal, hipertensi sistemik, nefrotoksin dan
hipoperfusi ginjal, proteinuria, hiperlipidemia ikut memberikan kontribusi terhadap
terjadinya hiperfiltrasi, sklerosis, dan progresifitas tersebut. (2)
Dengan adanya penurunan LFG maka akan terjadi : (5)
- Anemia
Gangguan pembentukan eritropoietin di ginjal menyebabkan penurunan produksi
eritropoietin sehingga tidak terjadi proses pembentukan eritrosit menimbulkan
anemia ditandai dengan penurunan jumlah eritrosit, penurunan kadar Hb dan
diikuti dengan penurunan kadar hematokrit darah. Selain itu GGK dapat
menyebabkan gangguan mukosa lambung (gastripati uremikum) yang sering
menyebabkan perdarahan saluran cerna. Adanya toksik uremik pada GGK akan
mempengaruhi masa paruh dari sel darah merah menjadi pendek, pada keadaan
normal 120 hari menjadi 70 – 80 hari dan toksik uremik ini dapat mempunya efek
inhibisi eritropoiesis
- Sesak nafas
Menurut saya disebabkan karena ada kerusakan pada unit filtrasi ginjal sehingga
menyebabkan penurunan perfusi ginjal akhirnya menjadi iskemik ginjal. Hal
tersebut menyebabkan terjadinya pelepasan renin yang terdapat di aparatus
19

juxtaglomerulus sehingga mengubah angiotensinogen menjadi angitensin I. Lalu
oleh converting enzyme, angiotensin I diubah menjadi angiotensin II. Angiotensin
II merangsang pelepasan aldosteron dan ADH ssehingga menyebabkan retensi
NaCl dan air volume ekstrasel meningkat (hipervolemia) volume cairan
berlebihan ventrikel kiri gagal memompa darah ke perifer LVH
peningkatan tekanan atrium kiri peningkatan tekanan vena pulmonalis
peningkatan tekanan di kapiler paru edema paru sesak nafas
- Asidosis
Pada gagal ginjal kronik, asidosis metabolik dapat terjadi akibat penurunan
kemampuan ginjal untuk mengeksresikan ion H+ disertai dengan penurunan kadar
bikarbonat (HCO3) dan pH plasma. Patogenesis asidosis metabolik pada gagal
ginjal kronik meliputi penurunan eksresi amonia karena kehilangan sejumlah
nefron, penurunan eksresi fosfat, kehilangan sejumlah bikarbonat melalui urin.
Derajat asidosis ditentukan oleh penurunan pH darah. Apabila penurunan pH
darah kurang dari 7,35 dapat dikatakan asidosis metabolik. Asidosis metabolik
dpaat menyebabkan gejala saluran cerna seperti mual, muntah, anoreksia dan
lelah. Salah satu gejala khas akibat asidosis metabolik adalah pernapasan
kussmaul yang timbul karena kebutuhan untuk meningkatkan eksresi karbon
dioksida untuk mengurangi keparahan asidosis
- Hipertensi
Disebabkan karena ada kerusakan pada unit filtrasi ginjal sehingga menyebabkan
penurunan perfusi ginjal akhirnya menjadi iskemik ginjal. Hal tersebut
menyebabkan terjadinya pelepasan renin yang terdapat di aparatus
juxtaglomerulus sehingga mengubah angiotensinogen menjadi angitensin I. Lalu
oleh converting enzyme, angiotensin I diubah menjadi angiotensin II. Angiotensin
II memiliki efek vasokonstriksi kuat sehingga meningkatkan tekanan darah.
- Hiperlipidemia
Penurunan GFR menyebabkan penurunan pemecahan asam lemak bebas oleh
ginjal sehingga menyebabkan hiperlipidemia.
- Hiperurikemia
20

Terjadi gangguan eksresi ginjal sehingga asam urat terakumulasi di dalam darah
(hiperurikemia). Kadar asam urat yang tinggi akan menyebabkan pengendapan
kristal urat dalam sendi, sehingga sendi akan terlihat membengkak, meradang dan
nyeri
- Hiponatremia
Peningkatan eksresi natrium dapat disebabkan oleh pengeluaran hormon peptida
natriuretik yang dapat menghambat reabsorpsi natrium pada tubulus ginjal. Bila
fungsi ginjal terus memburuk disertai dengan penurunan jumlah nefron,
natriuresis akan meningkat. Hiponatremia yang disertai dengan retensi air yang
berlebihan akan menyebabkan dilusi natrium di cairan ekstraseluler. Keadaan
hiponetremia ditandai dengan gangguan saluran pencernaan berupa kram, diare
dan muntah.
- Hiperfosfatemia
Penurunan fungsi ginjal mengakibatkan penurunan eksresi fosfat sehingga fosfat
banyak yang berada dalam sirkulasi darah. Jika kelarutannya terlampaui, fosfat
akan bergabung deng Ca2+ untuk membentuk kalsium fosfat yang sukar larut.
Kalsium fosfat yang terpresipitasi akan mengendap di sendi dan kulit ( berturut-
turut menyebabkan nyeri sendi dan pruritus)
- Hipokalsemia
Disebabkan karena Ca2+ membentuk kompleks dengan fosfat. Keadaan
hipokalsemia merangsang pelepasan PTH dari kelenjar paratiroid sehingga
memobilisasi kalsium fosfat dari tulang. Akibatnya terjadi demineralisasi tulang
(osteomalasia). Biasanya PTH mampu membuat konsentrasi fosfat di dalam
plasma tetap rendah dengan menghambat reabsorbsinya diginjal. Jadi meskipun
terjadi mobilisasi kalsium fosfat dari tulang, produksinya di plasma tidak
berlebihan dan konsentrasi Ca2+ dapat meningkat. Namun pada insufisiensi ginjal,
eksresinya melalui ginjal tidak dapat ditingkatkan sehingga konsentrasi fosfat di
plasma meningkat. Selanjutnya konsentrasi CaHPO4 terpresipitasi dan konsentrasi
Ca2+ di plasma tetap rendah. Oleh karena itu, rangsangan untuk pelepasan PTH
tetap berlangsung. Dalam keadaan perangsangan yang terus-menerus ini, kelenjar
paratiroid mengalami hipertrofi bahkan semakin melepaskan lebih banyak PTH.
21

Kelaina yang berkaitan dengan hipokalsemia adalah hiperfosfatemia, osteodistrofi
renal dan hiperparatiroidisme sekunder. Karena reseptor PTH selain terdapat di
ginjal dan tulang, juga terdapat di banyak organ lain ( sistem saraf, lambung, sel
darah dan gonad), diduga PTH berperan dalam terjadinya berbagai kelainan di
organ tersebut.
Pembentukan kalsitriol berkurang pada gahal ginjal juga berperan dalam
menyebabkan gangguan metabolisme mineral. Biasanya hormon ini merangsang
absorpsi kalsium dan fosfat di usus. Namun karena terjadi penurunan kalsitriol,
maka menyebabkan menurunnya absorpsi fosfat di usus, hal ini memperberat
keadaan hipokalsemia
- Hiperkalemia
Pada keadaan asidosis metabolik dimana konsentrasi ion H+ plasma meningkat,
maka ion hidrogen tersebut akan berdifusi ke dalam sel –sel ginjal sehingga
mengakibatkan kebocoran ion K+ ke dalam plasma. Peningkatan konsentrasi ion
H+ dalam sel ginjal akan menyebabkan peningkatan sekresi hidrogen, sedangkan
sekresi kalium di ginjal akan berkurang sehingga menyebabkan hiperkalemia.
Gambaran klinis dari kelainan kalium ini berkaitan dengan sistem saraf dan otot
jantung, rangka dan polos sehingga dapat menyebabkan kelemahan otot dan
hilangnya refleks tendon dalam, gangguan motilitas saluran cerna dan kelainan
mental.
- Proteinuria
Proteinuria merupakan penanda untuk mengetahui penyebab dari kerusakan ginjal
pada GGK seperti DM, glomerulonefritis dan hipertensi. Proteinuria glomerular
berkaitan dengan sejumlah penyakit ginjal yang melibatkan glomerulus. Beberapa
mekanisme menyebabkan kenaikan permeabilitas glomerulus dan memicu
terjadinya glomerulosklerosis. Sehingga molekul protein berukuran besar seperti
albumin dan immunoglobulin akan bebas melewati membran filtrasi. Pada
keadaan proteinuria berat akan terjadi pengeluaran 3,5 g protein atau lebih yang
disebu dengan sindrom nefrotik.
- Uremia
22

Kadar urea yang tinggi dalam darah disebut uremia. Penyebab dari uremia pada
GGK adalah akibat gangguan fungsi filtrasi pada ginjal sehingga dapat terjadi
akumulasi ureum dalam darah. Urea dalam urin dapat berdifusi ke aliran darah
dan menyebabkan toksisitas yang mempengaruhi glomerulus dan
mikrovaskularisasi ginjal atau tubulus ginjal. Bila filtrasi glomerulus kurang dari
10% dari normal, maka gejala klinis uremia mulai terlihat. Pasien akan
menunjukkan gejala iritasi traktus gastrointestinal, gangguan neurologis, nafas
seperti amonia (fetor uremikum), perikarditis uremia dan pneumonitis uremik.
Gangguan pada serebral adapat terjadi pada keadaan ureum yang sangat tinggi
dan menyebabkan koma uremikum.
DIAGNOSIS
GEJALA KLINIS
Pada gagal ginjal kronik, gejala – gejalanya berkembang secara perlahan. Pada
awalnya tidak ada gejala sama sekali, kelainan fungsi ginjal hanya dapat diketahui dari
pemeriksaan laboratorium. Sejalan dengan berkembangnya penyakit, maka lama
kelamaan akan terjadi peningkatan kadar ureum darah semakin tinggi (uremia). Pada
stadium ini, penderita menunjukkan gejala – gejala fisik yang melibatkan kelainan
berbagai organ seperti :
- Kelainan saluran cerna : nafsu makan menurun, mual, muntah dan fetor uremik
- Kelainan kulit : urea frost dan gatal di kulit
- Kelainan neuromuskular : tungkai lemah, parastesi, kram otot, daya konsentrasi
menurun, insomnia, gelisah
- Kelainan kardiovaskular : hipertensi, sesak nafas, nyeri dada, edema
- Gangguan kelamin : libido menurun, nokturia, oligouria
Pada stadium yang paling dini penyakit ginjal kronik, terjadi kehilangan daya cadang
ginjal, pada keadaan mana basal LFG masih normal atau malah meningkat. Kemudian
secara perlahan tapi pasti, akan terjadi penurunan fungsi nefron yang progresif, yang
ditandai dengan peningkatan kadar urea dan kreatinin serum. Sampai pada LFG sebesar
60 % pasien masih belum merasakan keluhan (asimptomatik), tapi sudah terjadi
peningkatan kadar urea dan kreatinin serum. Sampai pada LFG sebesar 30 % mulai
terjadi keluhan pada seperti nokturia, badan lemah, mual, nafsu makan kurang dan
23

penurunan berat badan. Sampai pada LFG kurang 30 % pasien memperlihatkan gejala
dan tanda uremia yang nyata seperti anemia, peningkatan tekanan darah, gangguan
metabolisme fosfor dan kalsium, pruritus, mual, muntah dan lain sebagainya. Pasien juga
mudah terkena infeksi seperti infeksi saluran kemih, infeksi saluran nafas, maupun
infeksi saluran cerna. Juga akan terjadi gangguan keseimbangan air seperti hipo atau
hipervolumia, gangguan keseimbangan elektrolit antara lain natrium dan kalium. Pada
LFG di bawah 15 % akan terjadi gejala dan komplikasi yang lebih serius dan pasien
sudah memerlukan terapi pengganti ginjal (renal replacement therapy) antara lain dialisis
atau transplantasi ginjal. Pada keadaan ini pasien dikatakan sampai pada stadium gagal
ginjal. (2)
GAMBARAN LABORATORIUM
Gambaran laboratorium penyakit ginjal kronik meliputi :
a) Sesuai dengan penyakit yang mendasarinya
b) Penurunan fungsi ginjal berupa peningakatan kadar ureum dan kreatinin serum, dan
penurunan LFG
c) Kelainan biokimiawi darah meliputi penurunan kadar hemoglobin, peningkatan kadar
asam urat, hiper atau hipokalemia, hiponatremia, hiper atau hipokloremia,
hiperfosfatemia, hipokalsemia, asidosis metabolik
d) Kelainan urinalisis meliputi proteinuria, hematuria, leukosuria, cast, isostenuria
GAMBARAN RADIOLOGIS
Pemeriksaan radiologis penyakit ginjal kronik meliputi :
a) Foto polos abdomen, bisa tampak batu radio – opak
b) Pielografi intravena jarang dikerjakan karena kontras sering tidak bisa melewati filter
glomerulus, disamping kekhawatiran terjadinya pengaruh toksik oleh kontras
terhadap ginjal yang sudah mengalami kerusakan
c) Pielografi antegrad atau retrograd sesuai indikasi
d) Ultrasonografi ginjal bisa memperlihatkan ukuran ginjal yang mengecil, korteks yang
menipis, adanya hidronefrosis atau batu ginjal, kista, massa, kalsifikasi
e) Pemeriksaan pemindaian ginjal atau renografi bila ada indikasi
24

BIOPSI DAN PEMERIKSAAN HISTOPATOLOGI GINJAL(2)
Dilakukan pada pasien dengan ukuran ginjal yang masih mendekati normal, dimana
diagnosis secara noninvasif tidak bisa ditegakkan dan bertujuan untuk mengetahui
etiologi, menetapkan terapi, prognosis dan mengevaluasi hasil terapi yang sudah
diberikan. Kontraindikasi pada ukuran ginjal yang mengecil, ginjal polikistik, hipertensi
yang tidak terkendali, infeksi perinefrik, gangguan pembekuan darah, gagal nafas, dan
obesitas.
KOMPLIKASI(2)
Gagal ginjal kronik dapat menyebabkan berbagai komplikasi sebagai berikut :
- Hiperkalemia
- Asidosis metabolik
- Komplikasi kardiovaskuler ( hipertensi dan CHF )
- Kelainan hematologi (anemia)
- Osteodistrofi renal
- Gangguan neurologi ( neuropati perifer dan ensefalopati)
- Tanpa pengobatan akan terjadi koma uremik
PENATALAKSANAAN(2)
Penatalaksanaan penyakit ginjal kronik meliputi :
1) Terapi spesifik terhadap penyakit dasarnya
Waktu yang tepat untuk terapi penyakit dasarnya adalah sebelum terjadinya
penurunan LFG. Bila LFG sudah menurun sampai 20-30% dari normal, terapi
terhadap penyakit dasar sudah tidak banyak bermanfaat.
2) Pencegahan dan terapi terhadap kondisi komorbid
Penting sekali untuk mengikuti dan mencatat kecepatan penurunan LFG untuk
mngetahui kondisi komorbid yang dapat memperburuk keadaan pasien.
3) Memperlambat perburukan fungsi ginjal
Faktor utama penyebab perburukan fungsi ginjal adalah terjadinya hiperfiltrasi
glomerulus. Cara untuk mengurangi hiperfiltrasi glomerulus adalah :
o Pembatasan asupan protein
Karena kelebihan protein tidak dapat disimpan didalam tubuh tetapi di
pecah menjadi urea dan substansi nitrogen lain, yang terutama
25

dieksresikan melalui ginjal selain itu makanan tinggi protein yang
mengandung ion hydrogen, posfat, sulfat, dan ion anorganik lainnya juga
dieksresikan melalui ginjal. Oleh karena itu, pemberian diet tinggi protein
pada penderita gagal ginjal kronik akan mengakibatkan penimbunan
substansi nitrogen dan ion anorganik lainnya dan mengakibatkan sindrom
uremia. Pembatasan asupan protein juga berkaitan dengan pembatasan
asupan fosfat, karena protein dan fosfat selalu berasal dari sumber yang
sama dan untuk mencegah terjadinya hiperfosfatemia
Pembatasan Asupan Protein dan Fosfat pada Penyakit Ginjal Kronik
LGF ml/menit Asupan protein g/kg/hari Fosfat g/kg/hari
>60 Tidak dianjurkan Tidak dibatasi
25 – 60 0,6 – 0,8/kg/hari, termasuk
> 0,35 gr/kg/hr nilai biologi
tinggi
< 10 g
5 -25 0,6 – 0,8/kg/hari, termasuk
> 0,35 gr/kg/hr protein nilai
biologi tinggi atau
tambahan 0,3 g asam
amino esensial atau asam
keton
< 10 g
<60(sind.nefrotik
)
0,8/kg/hari (+1 gr protein/
g proteinuria atau 0,3 g/kg
tambahan asam amino
esensial atau asam keton
< 9 g
o Terapi farmakologi
Untuk mengurangi hipertensi intraglomerulus. Pemakaian obat
antihipertensi (ACE inhibitor) disamping bermanfaat untuk memperkecil
resiko kardiovaskular juga sangat penting untuk memperlambat
perburukan kerusakan nefron dengan mengurangi hipertensi
intraglomerular dan hipertrofi glomerulus
26

4) Pencegahan dan terapi terhadap penyakit kardiovaskular
Dengan cara pengendalian DM, pengendalian hipertensi, pengedalian
dislipidemia, pengedalian anemia, pengedalian hiperfosfatemia dan terapi
terhadap kelebihan cairan dan gangguan keseimbangan elektrolit.
5) Pencegahan dan terapi terhadap penyakit komplikasi
- Anemia
Evaluasi terhadap anemia dimulai saaat kadar hemoglobin < 10 g% atau
hematokrit < 30% meliputi evaluasi terhadap status besi ( kadar besi
serum/serum iron, kapasitas ikat besi total/ total iron binding capacity,
feritin serum), mencari sumber perdarahan morfologi eritrosit,
kemungkinan adanya hemolisis,dll. Pemberian eritropoitin (EPO)
merupakan hal yang dianjurkan. Sasaran hemoglobin adalah 11 – 12 g/dl.
- Osteodistrofi renal
Penatalaksaan osteodistrofi renal dapat dilakukan melalui :
i. Mengatasi hiperfosfatemia
Pembatasan asupan fosfat 600 – 800 mg/hari
Pemberian pengikat fosfat, seperti garam, kalsium, alluminium
hidroksida, garam magnesium. Diberikan secara oral untuk
menghambat absorpsi fosfat yang berasal dari makanan. Garam
kalsium yang banyak dipakai adalah kalsium karbonat (CaCO3)
dan calcium acetate
Pemberian bahan kalsium memetik, yang dapat menghambta
reseptor Ca pada kelenjar paratiroid, dengan nama sevelamer
hidrokhlorida.
ii. Pemberian kalsitriol
Pemakaian dibatasi pada pasien dengan kadar fosfat darah normal
dan kadar hormon paratiroid (PTH) > 2,5 kali normal karena dapat
meningkatkan absorpsi fosfat dan kaliun di saluran cerna sehingga
mengakibatkan penumpukan garam calcium carbonate di jaringan
yang disebut kalsifikasi metastatik, disamping itu juga dapat
27

mengakibatkan penekanan yang berlebihan terhadap kelenjar
paratiroid.
iii. Pembatasan cairan dan elektrolit
Pembatasan asupan cairan untuk mencegah terjadinya edema dan
kompikasi kardiovaskular sangat perlu dilakukan. Maka air yang
masuk dianjurkan 500 – 800 ml ditambah jumlah urin. Elektrolit
yang harus diawasi asuapannya adalah kalium dan natrium.
Pembatasan kalium dilakukan karena hiperkalemia dapat
mengakibatkan aritmia jantung yang fatal. Oleh karena itu,
pemberian obat – obat yang mengandung kalium dan makanan
yang tinggi kalium (seperti buah dan sayuran) harus dibatasi.
Kadar kalium darah dianjurkan 3,5 – 5,5 mEq/lt. Pembatasan
natrium dimaksudkan untuk mengendalikan hipertensi dan edema.
Jumlah garam natrium yang diberikan, disesuaikan dengan
tingginya tekanan darah dan derajat edema yang terjadi.
6) Terapi pengganti ginjal berupa dialisis atau transplantasi ginjal
Dilakukan pada penyakit ginjal kronik stadium 5, yaitu pada LFG < 15 ml/mnt.
Berupa hemodialisis, peritoneal dialisis atau transplantasi ginjal.
PROGNOSIS
Penyakit GGK tidak dapat disembuhkan sehingga prognosis jangka panjangnya buruk,
kecuali dilakukan transplantasi ginjal. Penatalaksanaan yang dilakukan sekarang ini,
bertujuan hanya untuk mencegah progresifitas dari GGK itu sendiri. Selain itu, biasanya
GGK sering terjadi tanpa disadari sampai mencapai tingkat lanjut dan menimbulkan
gejala sehingga penanganannya seringkali terlambat. (3)
HIPERTENSI
A. Definisi
Hipertensi merupakan “silent killer” (pembunuh diam-diam) yang secara luas dikenal
sebagai penyakit kardiovaskular yang sangat umum. Dengan meningkatnya tekanan darah dan
28

gaya hidup yang tidak seimbang dapat meningkatkan faktor risiko munculnya berbagai
penyakit seperti arteri koroner, gagal jantung, stroke, dan gagal ginjal. Salah satu studi
menyatakan pasien yang menghentikan terapi anti hipertensi maka lima kali lebih besar
kemungkinannya terkena stroke.1
B. Etiologi
1. Hipertensi primer (essensial)
Lebih dari 90% pasien dengan hipertensi merupakan hipertensi essensial
(hipertensi primer). Literatur lain mengatakan, hipertensi essensial merupakan 95% dari
seluruh kasus hipertensi. Beberapa mekanisme yang mungkin berkontribusi untuk
terjadinya hipertensi ini telah diidentifikasi, namun belum satupun teori yang tegas
menyatakan patogenesis hipertensi primer tersebut. Hipertensi sering turun temurun
dalam suatu keluarga, hal ini setidaknya menunjukkan bahwa faktor genetik memegang
peranan penting pada patogenesis hipertensi primer. Menurut data, bila ditemukan
gambaran bentuk disregulasi tekanan darah yang monogenik dan poligenik mempunyai
kecenderungan timbulnya hipertensi essensial. Banyak karakteristik genetik dari gen-gen
ini yang mempengaruhi keseimbangan natrium, tetapi juga di dokumentasikan adanya
mutasi-mutasi genetik yang merubah ekskresi kallikrein urine, pelepasan nitric oxide,
ekskresi aldosteron, steroid adrenal, dan angiotensinogen.6
2. Hipertensi sekunder
Kurang dari 10% penderita hipertensi merupakan sekunder dari penyakit
komorbid atau obat-obat tertentu yang dapat meningkatkan tekanan darah (lihat tabel 1).
Pada kebanyakan kasus, disfungsi renal akibat penyakit ginjal kronis atau penyakit
renovaskular adalah penyebab sekunder yang paling sering.7 Obat-obat tertentu, baik
secara langsung ataupun tidak, dapat menyebabkan hipertensi atau memperberat
hipertensi dengan menaikkan tekanan darah. Obat-obat ini dapat dilihat pada tabel 1.
Apabila penyebab sekunder dapat diidentifikasi, maka dengan menghentikan obat yang
bersangkutan atau mengobati / mengoreksi kondisi komorbid yang menyertainya sudah
merupakan tahap pertama dalam penanganan hipertensi sekunder.5
Penyakit Obat Obat
1. penyakit ginjal kronis 1. Kortikosteroid, ACTH
2. Estrogen (biasanya pil KB dg
29

2. hiperaldosteronisme primer
3. penyakit renovaskular
4. sindroma Cushing
5. pheochromocytoma
6. koarktasi aorta
7. penyakit tiroid atau paratiroid
kadar estrogen tinggi)
3. NSAID, cox-2 inhibitor
4. Fenilpropanolamine dan analog
5. Cyclosporin dan tacrolimus
6. Eritropoetin
7. Sibutramin
8. Antidepresan (terutama
venlafaxine)
Tabel 1. Penyebab hipertensi yang dapat diidentifikasi.5
C. Klasifikasi Hipertensi
Ada beberapa klasifikasi dari hipertensi, diantaranya menurut The Seventh Report of
The Joint National Committee on Prevention, Detection, Eveluation, and Tretment of High
Blood Pressure (JNC7) klasifikasi tekanan darah pada orang dewasa terbagi menjadi
kelompok normal, prahipertensi, hipertensi derajat 1 dan derajat 2 (dilihat tabel 2), menurut
World Health Organization (WHO) dan International Society Of Hypertension Working
Group (ISHWG) (dilihat tabel 3).2
Tabel 2. Klasifikasi Tekanan Darah Menurut JNC 7
Klasifikasi Tekanan Darah
TDS (mmHg) TDD (mmHg)
Normal < 120 Dan < 80
Prehipertensi 120 – 139 Atau 80 – 89
Hipertensi stadium 1 140 – 159 Atau 90 – 99
Hipertensi stadium 2 ≥ 160 Atau ≥ 100
TDS = Tekanan Darah Sistolik, TDD = Tekanan Darah Diastolik
Tabel 3. Klasifikasi Tekanan Darah World Health Organization (WHO) dan
International Society Of Hypertension Working Group (ISHWG)
Kategori Sistolik (mmHg) Diastolik (mmHg)
Optimal < 120 Dan < 80
30

Normal < 130 Dan < 85
Normal tinggi /
pra hipertensi
130 – 139 Atau 85 – 89
Hipertensi derajat I 140 – 159 Atau 90 – 99
Hipertensi derajat II 160 – 179 Atau 100 – 109
Hipertensi derajat III ≥ 180 Atau ≥ 110
D. Faktor Risiko Hipertensi
1. Faktor yang tidak dapat diubah/dikontrol
a. Umur
b. Jenis Kelamin
c. Genetik
2. Faktor yang dapat diubah/dikontrol
a. Kebiasaan Merokok
b. Konsumsi Asin/Garam
c. Konsumsi Lemak Jenuh
d. Penggunaan Jelantah
e. Kebiasaan Konsumsi Minum Minuman Beralkohol
f. Obesitas
g. Olahraga
h. Stres
i. Penggunaan Estrogen
E. Patogenesis Hipertensi
31
Exces sodium intake
Genetic alteration
Reduce nephrone number
Endotelium derived factors
stress obesity

Gambar 1. Beberapa faktor yang mempengaruhi tekanan darah.11
F. Gejala Klinis Hipertensi
Menurut Elizabeth J. Corwin, sebagian besar tanpa disertai gejala yang mencolok dan
manifestasi klinis timbul setelah mengetahui hipertensi bertahun-tahun berupa:
1. Nyeri kepala saat terjaga, kadang-kadang disertai mual dan muntah, akibat tekanan darah
intrakranium.
2. Penglihatan kabur akibat kerusakan retina karena hipertensi.
3. Ayunan langkah tidak mantap karena kerusakan susunan syaraf.
4. Nokturia karena peningkatan aliran darah ginjal dan filtrasi glomerolus.
5. Edema dependen akibat peningkatan tekanan kapiler.8
G. Diagnosis Hipertensi
Menurut Slamet Suyono, evaluasi pasien hipertensi mempunyai tiga tujuan:
32
Renal sodium retentio
Functionalconstriction
Cellmembranealteration
Renin -angiotensinexcess
Sympatheticnervousoveractivity
DecreasedFiltration surface
Fluidvolume
Hyperinsulinemia
Contractability Structuralhypertrophy
Autoregulation
BLOOD PRESURE = CARDIAC OUTPUTHypertension = Increased CO
Preload
Venousconstiction
PERIPHERAL RESISTANCEIncreased PR
XAnd/or

1. Mengidentifikasi penyebab hipertensi.
2. Menilai adanya kerusakan organ target dan penyakit kardiovaskuler, beratnya penyakit,
serta respon terhadap pengobatan.
3. Mengidentifikasi adanya faktor risiko kardiovaskuler yang lain atau penyakit penyerta,
yang ikut menentukan prognosis dan ikut menentukan panduan pengobatan.7
H. Penatalaksanaan Hipertensi
1. Penatalaksanaan Non Farmakologis
Pendekatan nonfarmakologis merupakan penanganan awal sebelum penambahan
obat-obatan hipertensi, disamping perlu diperhatikan oleh seorang yang sedang dalam
terapi obat. Sedangkan pasien hipertensi yang terkontrol, pendekatan nonfarmakologis ini
dapat membantu pengurangan dosis obat pada sebagian penderita. Oleh karena itu,
modifikasi gaya hidup merupakan hal yang penting diperhatikan, karena berperan dalam
keberhasilan penanganan hipertensi.11
Pendekatan nonfarmakologis dibedakan menjadi beberapa hal:
1. Menurunkan faktor risiko yang menyebabkan aterosklerosis.
Menurut Corwin berhenti merokok penting untuk mengurangi efek jangka
panjang hipertensi karena asap rokok diketahui menurunkan aliran darah ke berbagai
organ dan dapat meningkatkan beban kerja jantung. Selain itu pengurangan makanan
berlemak dapat menurunkan risiko aterosklerosis.8
Penderita hipertensi dianjurkan untuk berhenti merokok dan mengurangi asupan
alkohol. Berdasarkan hasil penelitian eksperimental, sampai pengurangan sekitar 10 kg
berat badan berhubungan langsung dengan penurunan tekanan darah rata-rata 2-3
mmHg per kg berat badan.11
2. Olahraga dan aktifitas fisik
Selain untuk menjaga berat badan tetap normal, olahraga dan aktifitas fisik
teratur bermanfaat untuk mengatur tekanan darah, dan menjaga kebugaran tubuh.
Olahraga seperti jogging, berenang baik dilakukan untuk penderita hipertensi.
Dianjurkan untuk olahraga teratur, minimal 3 kali seminggu, dengan demikian dapat
menurunkan tekanan darah walaupun berat badan belum tentu turun.11
Olahraga yang teratur dibuktikan dapat menurunkan tekanan perifer sehingga
dapat menurunkan tekanan darah. Olahraga dapat menimbulkan perasaan santai dan
33

mengurangi berat badan sehingga dapat menurunkan tekanan darah. Yang perlu diingat
adalah bahwa olahraga saja tidak dapat digunakan sebagai pengobatan hipertensi.13
Menurut Dede Kusmana, beberapa patokan berikut ini perlu dipenuhi sebelum
memutuskan berolahraga, antara lain:
a. Penderita hipertensi sebaiknya dikontrol atau dikendalikan tanpa atau dengan obat
terlebih dahulu tekanan darahnya, sehingga tekanan darah sistolik tidak melebihi 160
mmHg dan tekanan darah diastolik tidak melebihi 100 mmHg.
b. Alangkah tepat jika sebelum berolahraga terlebih dahulu mendapat informasi
mengenai penyebab hipertensi yang sedang diderita.
c. Sebelum melakukan latihan sebaiknya telah dilakukan uji latih jantung dengan beban
(treadmill/ergometer) agar dapat dinilai reaksi tekanan darah serta perubahan
aktifitas listrik jantung (EKG), sekaligus menilai tingkat kapasitas fisik.
d. Pada saat uji latih sebaiknya obat yang sedang diminum tetap diteruskan sehingga
dapat diketahui efektifitas obat terhadap kenaikan beban.
e. Latihan yang diberikan ditujukan untuk meningkatkan daya tahan tubuh dan tidak
menambah peningkatan darah.
f. Olahraga yang bersifat kompetisi tidak diperbolehkan.
g. Olahraga peningkatan kekuatan tidak diperbolehkan.
h. Secara teratur memeriksakan tekanan darah sebelum dan sesudah latihan.
i. Salah satu dari olahraga hipertensi adalah timbulnya penurunan tekanan darah
sehingga olahraga dapat menjadi salah satu obat hipertensi.
j. Umumnya penderita hipertensi mempunyai kecenderungan ada kaitannya dengan
beban emosi (stres). Oleh karena itu disamping olahraga yang bersifat fisik dilakukan
pula olahraga pengendalian emosi, artinya berusaha mengatasi ketegangan emosional
yang ada.
k. Jika hasil latihan menunjukkan penurunan tekanan darah, maka dosis/takaran obat
yang sedang digunakan sebaiknya dilakukan penyesuaian (pengurangan).20
3. Perubahan pola makan
a. Mengurangi asupan garam
Pada hipertensi derajat I, pengurangan asupan garam dan upaya penurunan
berat badan dapat digunakan sebagai langkah awal pengobatan hipertensi. Nasihat
34

pengurangan asupan garam harus memperhatikan kebiasaan makan pasien, dengan
memperhitungkan jenis makanan tertentu yang banyak mengandung garam.
Pembatasan asupan garam sampai 60 mmol per hari, berarti tidak menambahkan
garam pada waktu makan, memasak tanpa garam, menghindari makanan yang sudah
diasinkan, dan menggunakan mentega yang bebas garam. Cara tersebut diatas akan
sulit dilaksanakan karena akan mengurangi asupan garam secara ketat dan akan
mengurangi kebiasaan makan pasien secara drastis.13,21
b. Diet rendah lemak jenuh
Lemak dalam diet meningkatkan risiko terjadinya aterosklerosis yang
berkaitan dengan kenaikan tekanan darah. Penurunan konsumsi lemak jenuh,
terutama lemak dalam makanan yang bersumber dari hewan dan peningkatan
konsumsi lemak tidak jenuh secukupnya yang berasal dari minyak sayuran, biji-
bijian dan makanan lain yang bersumber dari tanaman dapat menurunkan tekanan
darah.22
c. Memperbanyak konsumsi sayuran, buah-buahan dan susu rendah lemak.
Beberapa penelitian menunjukkan bahwa beberapa mineral bermanfaat
mengatasi hipertensi. Kalium dibuktikan erat kaitannya dengan penurunan tekanan
darah arteri dan mengurangi risiko terjadinya stroke. Selain itu, mengkonsumsi
kalsium dan magnesium bermanfaat dalam penurunan tekanan darah. Banyak
konsumsi sayur-sayuran dan buah-buahan mengandung banyak mineral, seperti
seledri, kol, jamur (banyak mengandung kalium), kacang-kacangan (banyak
mengandung magnesium). Sedangkan susu dan produk susu mengandung banyak
kalsium.11,21
4. Menghilangkan stress
Stres menjadi masalah bila tuntutan dari lingkungan hampir atau bahkan sudah
melebihi kemampuan kita untuk mengatasinya. Cara untuk menghilangkan stres yaitu
perubahan pola hidup dengan membuat perubahan dalam kehidupan rutin sehari-hari
dapat meringankan beban stres. Perubahan-perubahan itu ialah:
a. Rencanakan semua dengan baik. Buatlah jadwal tertulis untuk kegiatan setiap hari
sehingga tidak akan terjadi bentrokan acara atau kita terpaksa harus terburu-buru
untuk tepat waktu memenuhi suatu janji atau aktifitas.
35

b. Sederhanakan jadwal. Cobalah bekerja dengan lebih santai.
c. Bebaskan diri dari stres yang berhubungan dengan pekerjaan.
d. Siapkan cadangan untuk keuangan
e. Berolahraga.
f. Makanlah yang benar.
g. Tidur yang cukup.
h. Ubahlah gaya. Amati sikap tubuh dan perilaku saat sedang dilanda stres.
i. Sediakan waktu untuk keluar dari kegiatan rutin.
j. Binalah hubungan sosial yang baik.
k. Ubalah pola pikir. Perhatikan pola pikir agar dapat menekan perasaan kritis atau
negatif terhadap diri sendiri.
l. Sediakan waktu untuk hal-hal yang memerlukan perhatian khusus.
m. Carilah humor.
n. Berserah diri pada Yang Maha Kuasa. 15
2. Penatalaksanaan Farmakologis
Jenis-jenis obat antihipertensi untuk terapi farmakologis hipertensi yang dianjurkan
oleh JNC 7:
a. Diuretic, terutama jenis Thiazide (Thiaz) Aldosteron Antagonist (Ald Ant)
b. Beta Blocker (BB)
c. Calcium channel blocker atau Calcium antagonist (CCB)
d. Angiotensin Converting Enzyme Inhibitor (ACEI)
e. Angiotensin II Receptor Blocker atau AT1 Receptor angiotensint/ blocker (ARB).2
Tabel 4. Indikasi dan Kontraindikasi Kelas-kelas utama Obat Antihipertensi
Menurut ESH.
36

Kelas obat Indikasi Kontraindikasi
Mutlak Tidak mutlak
Diuretika
(Thiazide)
Gagal jantung
kongestif, usia
lanjut, isolated
systolic
hypertension,
ras afrika
gout Kehamilan
Diuretika (loop)
Diuretika (anti
aldosteron)
penyekat β
Insufisiensi
ginjal, gagal
jantung
kongestif
Gagal jantung
kongestif, pasca
infark
miokardium
Angina pectoris,
pasca infark
myocardium
gagal jantung
kongestif,
kehamilan,
takiaritmia
Gagal ginjal,
hiperkalemia
Asma,
penyakit paru
obstruktif
menahun, A-V
block
Penyakit
pembuluh darah
perifer,
intoleransi
glukosa, atlit atau
pasien yang aktif
secara fisik
Calcium
Antagonist
(dihydropiridine
)
Usia lanjut,
isolated systolic
hypertension,
angina pectoris,
penyakit
pembuluh darah
Takiaritmia,
gagal jantung
kongestif
37

Calcium
Antagonist
(verapamil,
diltiazem)
perifer,
aterosklerosis
karotis,
kehamilan
Angina pectoris,
aterosklerosis
karotis,
takikardia
supraventrikuler
A-V block,
gagal jantung
kongestif
Penghmbat ACE
Angiotensi II
reseptor
antagonist (AT1-
blocker)
Gagal jantung
kongestif,
disfungsi
ventrikel kiri,
pasca infark
myocardium,
non-diabetik
nefropati,
nefropati DM
tipe 1,
proteinuria
Nefropati DM
tipe 2,
mikroalbumiuria
diabetic,
proteinuria,
hipertrofi
ventrikel kiri,
batuk karena
ACEI
Kehamilan,
hiperkalimea,
stenosis arteri
renalis bilateral
Kehamilan,
hiperkalemia,
stenosis arteri
renalis bilateral
38

α-Blocker Hyperplasia
prostat (BPH),
hiperlipidemia
Hipotensi
ortostatis
Gagal jantung
kongestif
Indikasi dan Kontraindikasi Kelas-kelas utama Obat Antihipertensi.2
Adapun Tatalaksana hipertensi menurut menurut JNC7 dapat dilihat pada tebel 5
dibawah ini :
Tabel 5. Tatalaksana hipertensi menurut menurut JNC7
Klasifikasi Tekanan
Darah
TDS (mmHg)
TDD (mmHg)
Perbaikan Pola Hidup
Tanpa indikasi yang
memaksa
Dengan indikasi yang
memaksa
Normal < 120 Dan <80 Dianjurkan
Prehipertensi 120-139 atau
80-89
ya Tidak indikasi
obat
Obat-obatan
untuk indikasi
yang memaksa
Hipertensi
derajat 1
140-159 Atau
90-99
ya Diuretic jenis
Thiazide untuk
sebagian besar
kasus, dapat
dipertimbangka
n ACEI, ARB,
BB, CCB, atau
kombinasi
Obat-obatan
untuk indikasi
yang memaksa
Obat
antihipertensi
lain (diuretika,
ACEI, ARB,
BB, CCB)
sesuai
kebutuhan
Hipertensi
derajat 2
≥160 Atau
≥100
ya Kombinasi 2
obat untuk
sebagian besar
kasus
umumnya
diuretika jenis
Thiazide dan
ACEI atau
39

ARB atau BB
atau CCB
Tatalaksana hipertensi menurut menurut JNC7.2
Masing-masing obat antihipertensi memliki efektivitas dan keamanan dalam
pengobatan hipertensi, tetapi pemilihan obat antihipertensi juga dipengaruhi beberapa
faktor, yaitu :
a. Faktor sosio ekonomi
b. Profil factor resiko kardiovaskular
c. Ada tidaknya kerusakan organ target
d. Ada tidaknya penyakit penyerta
e. Variasi individu dari respon pasien terhadap obat antihipertensi
f. Kemungkinan adanya interaksi dengan obat yang digunakan pasien untuk penyakit lain
g. Bukti ilmiah kemampuan obat antihipertensi yang akan digunakan dalam menurunkan
resiko kardiovasskular.2
Indikasi yang memaksa meliputi:
a. Gagal jantung
b. Pasca infark miokardium
c. Resiko penyakit pembuluh darah koroner tinggi
d. Diabetes
e. Penyakit ginjal kronis
f. Pencegahan strok berulang.2
Keadaan khusus lainnya meliputi :
a. Populasi minoritas
b. Obesitas dan sindrom metabolic
c. Hipertrofi ventrikel kanan
d. Penyakit arteri perifer
e. Hipertensi pada usia lanjut
f. Hipotensi postural
g. Demensia
h. Hipertensi pada perempuan
i. Hipertensi pada anak dan dewasa muda
40

j. Hipertensi urgensi dan emergensi.2
Untuk sebagian besar pasien hipertensi, terapi dimulai secara bertahap, dan target
tekanan darah dicapai secara progresif dalam beberapa minggu. Dianjurkan untuk
menggunakan obat antihipertensi dengan masa kerja panjang atau yang memberikan
efikasi 24 jam dengan pemberian sekali sehari. Pilihan apakah memulai terapi dengan satu
jenis obat antihipertensi atau dengan kombinasi tergantung pada tekanan darah awal dan
ada tidaknya komplikasi. Jika terapi dimulai dengan satu jenis obat dan dalam dosis
rendah, dan kemudian darah belum mencapai target, maka langkah selanjutnya adalah
meningkatnya dosis obat tertentu, atau berpindah ke antihipertensi lain dengan rendah.
Efek samping umumnya bisa dihindari dengan menggunakan dosis rendah, baik tunggal
maupun kombinasi. Sebagian besar pasien memerlukan kombinasi obat antihipertensi
untuk mencapai target tekanan darah, tetapi kombinasi dapat meningkatkan biaya
pengobatan dan menurunkan kepatuhan pasien karena jumlah obat yang harus diminum
bertambah.2
Kombinasi yang telah terbukti efektif dan dapat ditoleransi pasien adalah :
a. dan ACEI atau ARB
b. CCB dan BB
c. CCB dan ACEI atau ARB
d. CCB dan diuretika
e. AB dan BB
f. Kadang diperlukan tiga atau empat kombinasi obat.2
Gambar 2. Kemungkinan kombinasi obat antihipertensi.2
41
Diuretika
CCB
ARBβ Bloker
α Bloker
ACEI

DAFTAR PUSTAKA
1. Sherwood, Lauralee. Sistem Kemih. Fisiologi Manusia dari Sel ke Sistem. Edisi 2.
Jakarta : Penerbit Buku Kedokteran ECG ; 2001. p. 463 – 503.
2. Sudoyo, A. W dkk. Penyakit Ginjal Kronik. Buku Ajar Ilmu Penyakit Dalam. Jilid II.
Edisi V. Jakarta : Pusat Penerbitan IPD FK UI ; 2009. p. 1035 – 1040.
3. Kamaludin Ameliana. 2010. Gagal Ginjal Kronik. Jakarta : Bagian Ilmu Penyakit Dalam
UPH.
4. Clinical practice guidelines for chronic kidney disease: evaluation, classification and
stratification, New York National Kidney Foundation, 2002.
5. Silbernagl, S dan Lang, F. Gagal Ginjal kronis. Teks & Atlas Berwarna Patofisiologi.
Cetakan I. Jakarta : Penerbit Buku Kedokteran EGC ; 2007. p. 110 – 115.
42