Trauma Jaringan Lunak Rongga Mulut
-
Upload
yusuf-rizky-akbar -
Category
Documents
-
view
552 -
download
5
description
Transcript of Trauma Jaringan Lunak Rongga Mulut
BAB I
PENDAHULUAN
Step 1
1. Mesio Versi
2. Bruxism
3. Linea Alba
4. Abrasi
5. Odema
6. Ulser
Jawaban
1. Mesio Versi adalah indikasi penyimpangan dari posisi normal (malposisi)
per individual dimana posisi gigi geligi lebih ke mesial dari posisi normal.
2. Bruxism adalah suatu kondisi dimana menggrinding gigi atau menggiling
gigi dengan menggeser gigi bolak-balik satu sama lain, menggertakkan
(berkontak rapat antara gigi atas dan bawah). Bruxism ini merupakan
kebiasan buruk dari individu yang terjadi tanpa sengaja atau tidak disadari.
Bisa terjadi pada siang hari tapi umumnya muncul pada malam hari disaat
sedang tidur.
3. Linea Alba adalah suatu perubahan yang sering terjadi pada mukosa bukal
yang berhubungan dengan adanya penekanan, iritasi friksional akibat
gesekan, atau trauma pada bagian muka gigi karena kebiasaan menghisap
(sucking trauma). Sesuai dengan namanya, perubahan yang terjadi terdiri
atas garis putih yang (biasanya) bilateral. Linea alba terletak pada mukosa
bukal setinggi dengan bidang oklusi gigi yang di dekatnya. Garis yang
terbentuk lebih terlihat jelas pada mukosa bukal yang berbatasan dengan
gigi posterior.
4. Abrasi adalah hilangnya jaringan gigi ataupun tambalan yang bersifat
patologis karena pemakaian, oleh faktor diluar kontak gigi. Ausnya
jaringan gigi ini akibat proses mekanik, misalnya karena pemakaian pasta
1
gigi yan abrasif atau sikat gigi yang keras. Abrasi gigi biasanya mengenai
bagian serviks gigi sebelah bukal, gigi anterior maupun posterior.
5. Odema adalah pembengkakan yang disebabkan oleh terkumpulnya cairan
berlebihan yang terperangkap pada jaringan tubuh. Cairan yang berlebihan
ini disebabkan oleh meningkatnya volume cairan ekstraseluler dan
ekstravaskuler (cairan interstitium) yang disertai dengan penimbunan
cairan abnormal dalam sela-sela jaringan dan rongga serosa (jaringan ikat
longgar dan rongga-rongga badan). Oedema dapat bersifat setempat (lokal)
dan umum (general).
6. Ulser adalah salah satu lesi jaringan lunak yang paling sering ditemukan di
praktek kedokteran gigi. Ulser merupakan suatu luka terbuka dari kulit
atau jaringan mukosa yang memperlihatkan disintegrasi dan nekrosis
jaringan yang sedikit demi sedikit.
Step 2 (Rumusan Masalah)
1. Bagaimana etiologi iritasi dan trauma pada jaringan lunak rongga mulut?
2. Bagaimana respon tubuh terhadap trauma dan iritasi pada jaringan lunak
rongga mulut?
3. Sebutkan dan jelaskan macam-macam lesi pada trauma jaringan lunak
rongga mulut?
Step 3 Jawaban Rumusan Masalah
STEP 3
1. Ada banyak penyebab dari iritasi dan trauma jaringan lunak rongga mulut,
yang meliputi:
Individu yang memiliki kebiasaan buruk seperti menggigit-gigit
mukosa pipi secara tidak sengaja atau tidak sadar.
2
Iritasi mekanik dari bulu sikat gigi, dimana bulu sikat tersebut
memiliki bulu yang kasar dan tidak halus.
Gesekan dari makanan ataupun benda yang masuk ke dalam mulut.
Berkelahi, saat individu mendapatkan benturan yang hebat dan gigi
yang memiliki permukaan yang tajam seperti adanya restorasi,
karies klas IV maupun V yang kontak dengan mukosa dan
menyebabkan mukosa terluka.
Makanan yang memiliki tekstur keras dan tajam. Serta minuman
yang terlalu panas.
Stress.
Gigi yang terletak di luar lengkung rahang yang normal sehingga
jaringan lunak selalu tergesek dan tergigit pada saat mengunyah.
Kekurangan nutrisi, seperti vitamin B12.
Penggunaan gigi tiruan.
Paparan radiasi.
2. –
3. –
3
Step 4 (Mapping)
Step 5 (Learning Objective)
-
4
TRAUMA
FISIK ELEKTRIK
KIMIA RADIASITERMAL
PENYAKIT TRAUMA
JARINGAN LUNAK RONGGA
MULUT
PATOGENESIS
GEJALA KLINIS
BAB II
PEMBAHASAN
TRAUMA PADA JARINGAN LUNAK RONGGA MULUT
Etiologi
1. Trauma Fisik atau Mekanik
Ada banyak faktor yang dapat menyebabkan trauma pada jaringan lunak di
rongga mulut, salah satunya adalah trauma fisik atau mekanik. Dimana pada
trauma fisik ataupun mekanik terbagi dalam beberapa sebab-sebab lainnya,
yaitu:
Trauma gigitan
Banyak orang menderita luka di dalam mulutnya. Hal tersebut biasanya
dilakukan secara tidak disengaja seperti tergigit pada saat makan pada
bibir ataupun jaringan lunak yang ada di dalam rongga mulut. Luka gigit
pada bibir atau lidah tersebut akibat susunan gigi yang tidak teratur. Sering
kali, hal ini dapat menjadi sebuah kebiasaan yang tidak disadari atau dapat
terjadi selama tidur. Luka jaringan lunak rongga mulut juga bisa
disebabkan karena tertusuk alat ortodonsi atau tepi plat gigi tiruan yang
dipasang secara tidak tepat sehingga dapat menimbulkan ulser.
Trauma sikat gigi
Sikat gigi ternyata adalah salah satu sebab dari trauma jaringan lunak
rongga mulut. Cara penggunaan dari sikat gigi yang berlebihan dan cara
menyikat gigi yang salah dapat merusak gigi serta melukai jaringan lunak
yang ada di dalam rongga mulut.
Trauma makanan
Banyak jenis makanan yang kita makan dapat menggores ataupun melukai
jaringan lunak dalam rongga mulut dan menyebabkan terjadinya ulser.
Contohnya adalah keripik singkong yang mempunyai tekstur yang keras
dan tajam sehingga saat dimakan dapat melukai jaringan lunak rongga
mulut, selain itu kue kering yang keras, apel dan setelah mengunya
5
permen keras juga dapat melukai jaringan lunak rongga mulut sehingga
menimbulkan ulser.
2. Trauma Termal (Panas)
Trauma termal atau luka bakar pada rongga mulut sebagian besar
disebabkan oleh makanan atau minuman yang panas. Penggunaan microwave
meningkatkan angka kejadian luka bakar panas karena dapat membuat
makanan yang dingin di bagian luarnya tetapi sangat panas di bagian
dalamnya. Pada awal terjadinya trauma termal akan terasa nyeri yang
selanjutnya muncul area yang tidak nyeri, hangus, dan kekuningan yang
disertai dengan sedikit atau bahkan tidak berdarah. Selanjutnya, area tersebut
akan mengalami nekrosis, karena banyak sel yang mati akibat panas, dan
mulai mengelupas bahkan bisa mengeluarkan darah. Luka yang melibatkan
makanan yang panas biasanya timbul pada palatum atau mukosa lidah bagian
posterior berupa area eritema dan ulserasi yang dapat menyisakan epithelium
yang nekrosis pada daerah perifer. Selain itu, injuri thermal juga dapat terjadi
secara iatrogenik, yaitu overheat instrument yang mengenai mukosa. Efek
lebih parah terjadi pada mukosa yang dianestesi, karena pasien tidak dapat
merasakan sakit pada mukosa yang berkontak dengan instrumen tersebut.
Lesi luka bakar
3. Trauma kimiawi
6
Trauma kimiawi di dalam rongga mulut biasanya akibat bahan-bahan
kedokteran gigi yang digunakan dalam praktek, misalnya aspirin, hidrogen
peroksida, silver nitrat, fenol, larutan anestesi, dan bahan perawatan saluran
akar. Trauma kimiawi dapat disebabkan karena pemakaian obat-obatan yang
bersifat kaustik, seperti obat kumur yang tinggi kandungan alcohol, hydrogen
peroksida, atau fenol, dan penggunaan obat aspirin baik tablet maupun topikal
pada mukosa sebagai obat sakit gigi.
Lesi biasanya terletak pada forniks atau lipatan mukobukal dan gingiva.
Area yang terluka berbentuk ireguler, berwarna putih, dilapisi
pseudomembran, dan sangat sakit. Area yang terlibat sangat mungkin meluas.
Jika kontak dengan agen kimia terjadi cukup singkat, maka lesi yang terbentuk
berupa kerut-kerut berwarna putih tanpa nekrosis jaringan. Kontak dalam
waktu lama (biasanya dengan aspirin, sodium hipoklorid, dan fenol) dapat
menyebabkan kerusakan yang lebih berat dan pengelupasan jaringan yang
nekrosis. Mukosa non-keratinisasi yang tidak cekat lebih sering mengalami
luka bakar dibandingkan mukosa cekat (Greenberg dan Glick, 2003).
Aspirin
Acetylsalicylic acid (aspirin) merupakan agen yang biasa
menyebabkan trauma kimiawi dalam rongga mulut. Jaringan rongga mulut
rusak ketika aspirin diisap pada area lipatan mukobukal dalam jangka
waktu yang cukup lama untuk melegakan nyeri gigi.
Silver Nitrat
Silver nitrat biasa digunakan oleh dokter gigi sebagai agen
kauterisasi untuk merawat kasus stomatitis aptosa. Bahan ini mampu
meredakan gejala secara instan dengan membakar akhiran saraf pada
ulkus. Namun, silver nitrat sering merusak jaringan di sekitarnya dan
menghambat penyembuhan atau bahkan dapat menyebabkan nekrosis di
lokasi aplikasinya (jarang terjadi). Oleh sebab itu, penggunaan silver nitrat
sebaiknya dikurangi.
Sodium Hipoklorid
7
Sodium hipoklorid atau bahan pemutihan gigi, sering digunakan
untuk irigasi saluran akar dan dapat menyebabkan ulkus yang cukup parah
akibat kontak dengan jaringan lunak di dalam rongga mulut.
Hidrogen Peroksida
Hidrogen peroksida sering digunakan sebagai bahan irigasi
intraoral untuk pencegahan penyakit periodontal. Pada konsentrasi ≥3%,
hidrogen peroksida dapat menyebabkan jaringan nekrosis.
Pasta Gigi dan Obat Kumur
Beberapa kasus ulserasi dan luka jaringan di dalam mulut telah dilaporkan
disebabkan karena salah penggunaan obat kumur dan pasta gigi komersial.
Reaksi hipersensitivitas, ulserasi, dan pengelupasan epitel yang tidak biasa
terjadi pernah dilaporkan terjadi pada penggunaan pasta gigi yang
mengandung kayu manis (cinnamons). Bahan yang menyebabkan reaksi
hipersensitivitas diduga adalah kandungan aldehid. Reaksi ini tampak mirip
dengan reaksi yang disebabkan oleh bahan kimia lain seperti aspirin dan
hidrogen peroksida. Selain itu, ditemukan pula kasus luka bakar di bibir,
mulut, dan lidah pada pasien yang menggunakan obat kumur yang
mengandung alkohol dan klorheksidin (Greenberg dan Glick, 2003).
Smoker’s Melanosis
Individu yang merokok mungkin akan timbul area hiperpigmentasi
melanin pada mukosanya tergantung pada jumlah batang rokok sehari-hari.
Smoker’s melanosis paling sering ditemukan di area gingiva anterior pada
maksila maupun mandibula. Pigmentasi bervariasi dari warna coklat terang
hingga gelap dan tampak difus. Perawatan yang dilakukan adalah biopsi,
terutama pada area palatum. Smoker’s melanosis akan menghilang sedikit
demi sedikit selama 3 tahun setelah berhenti merokok (Neville dkk., 2009).
Rokok dapat menyebabkan hiperpigmentasi pada melanin di mukosa
rongga mulut. Jika dikonsumsi secara terus-menerus, maka derajat
pigmentasinya pun semakin meningkat. Pigmentasi bervariasi dari warna
8
coklat terang hingga gelap dan tampak difus. Hal ini dapat menyebabkan
timbulnya trauma kimia dan bisa menyebabkan munculnya lesi.
Anesthetic Necrosis
Kasus yang jarang terjadi, nekrosis fokal jaringan dapat timbul
pada lokasi injeksi anestesi lokal. Predileksi terjadinya lesi pada palatum
durum, yang jaringan mukosanya berikatan cekat dengan tulang di
bawahnya. Biasanya lesi ini timbul sebagai lesi ulser yang bertepi reguler
yang timbul beberapa hari setelah injeksi. Ulser terjadi akibat nekrosis
iskemia yang kemungkinan disebabkan karena trauma langsung dari
larutan anestesi, vasokonstriksi epinefrin, atau keduanya. Penyembuhan
ulser memerlukan waktu beberapa minggu dan terkadang dapat menjadi
kronis. Stimulus lokal, misalnya usapan sitologi, cukup untuk merangsang
penyembuhan ulser (Neville dkk., 2009).
Trauma Radiasi
Ulser intraoral juga biasanya muncul selama proses terapi radiasi
untuk kanker di area kepala dan leher. Keganasan (paling sering karsinoma
sel skuamosa) memerlukan dosis radiasi yang besar (60-70 Gy). Ulser
selalu muncul pada daerah yang tersorot sinar radiasi secara langsung.
Untuk keganasan seperti lymphoma dengan dosis radiasi lebih rendah (40-
50 Gy) bersifat tumorisidal, ulser yang muncul serupa namun tidak
separah terapi dengan dosis radiasi 60-70 Gy dan durasinya lebih pendek.
Ulser akibat radiasi akan bertahan selama proses terapi radiasi. Apabila
daerah ulserasi dijaga kebersihannya, spontan healing akan muncul tanpa
scar. Sama seperti terapi radiasi, ulser juga akan muncul selama proses
kemoterapi, dengan etiologi utama efek samping dari terapi yang
mereduksi regenerasi sel basal, sehingga mengakibatkan atrofi mukosa dan
ulserasi. Pada kemoterapi, mukosa yang terkena adalah mukosa
nonkeratinisasi, seperti mukosa bukal, ventrolateral lidah, palatum mole,
dan dasar mulut. Lesi awal berwarna keputihan dengan sedikit deskuamasi
pada keratin, yang kemudian menimbulkan atrofi pada mukosa dengan
9
gambaran edematous dan eritematous. Selanjutnya ulkus akan ditutupi
oleh membran fibrinopurulen. Ulkus terasa nyeri dengan sensasi rasa
terbakar, serta tidak nyaman Manifestasi oral akibat terapi
radiasi adalah oral mucositis yang timbul pada minggu kedua setelah
terapi, dan akan sembuh perlahan 2-3 minggu setelah terapi dihentikan.
RESPON TUBUH PADA TRAUMA JARINGAN LUNAK RONGGA
MULUT
Inflamasi merupakan suatu reaksi setempat dari jaringan hidup ata
sel terhadap suatu rangsang atau injury (cidera atau jejas). Proses ini
diawali dengan kerusakan jaringan yang menyebabkan patogen melewati
pertahanan tubuh untuk menginfeksi sel-sel tubuh. Jaringan yang terinfeksi
tersebut akan melepaskan histamin dan prostaglandin. Sel yang
melepaskan histamin adalah mastosit yang berkembang dari basofil.
Histamin yang dilepaskan menyebabkan pelebaran pembuluh darah dan
peningkatan kecepatan aliran darah sehingga permeabilitas pembuluh
darah meningkat menyebabkan neutrofil, monosit dan eusinifil berpindah
dari pembuluh darah ke jaringan yang terinfeksi. Akibatnya, daerah yang
terinfeksi akan berwarna kemerahan, panas, bengkak, dan terasa nyeri.
Secara mikroskopis, pembulluh darah mengalami konstriksi
sementara yang mungkin disebabkan oleh reflek neurogenik setempat yang
bisa berkembang tetapi hanya bertahan beberapa menit dan dengan cepat
diikuti oleh dilatasi arteriol. Dilatasi arteriol yang berkepanjangan
menyebabkan kenaikan aliran darah setempat (hiperemia) dan dilatasi
kapiler. Kenaikan permeabilitas kapiler disebabkan oleh dua faktor utama
yaitu :
a. Dilatasi arteriol menaikkan tekanan hidrostatik kapiler,
menyebabkan aliran air lebih besar larut ke dalam cairan intestisial.
b. Permeabilitas endotelial venular dan kapiler ditingkatkan,
sehingga memungkinkan molekul lebih besar khususnya albumin
memasuki jaringan intestisial.
10
Kemudian terjadi perlambatan aliran darah kapiler dan
hemokonsentrasi intravaskuler diikuti hilangnya aliran darah normal.
Secara normal, sel-sel darah mengalir ditengah kapiler dengan plasma
yang relatif bebas sel menyentuh endotel. Sedangkan sel yang abnnormal
akan mengalami penepian leukosit yaitu ke tepi endotel. Pengumpulan sel-
sel merah ke tengah akan membentuk rouleaux. Terjadi perlekatan leukosit
pada sel endotel kapiler,diikuti dengan perpindahan aktif oleh gesekan
amuboid ke dalam jaringan perivaskuler melalui celah-celah diantara sel
endotel. Setelah berada di luar, leukosit berpindah dengan cara kemotaksis,
dimana sel tersebut ditarik menuju substansi kimia yang konsentrasinya
lebih tinggi. Pergerakan aktif ini menyebabkan akumulasi sejumlah
leukosit. Akumulasi ini mudah dilihat dan dikenal secara mikroskopik
untuk diagnosa histopatologi radang akut.Fagositosis merupakan fungsi
utama leukosit yaitu penelanan, pencernaan dan pembuangan benda-benda
asing khususnya bakteri dan sel-sel yang rusak. Setelah terjadinya
perubahan permeabilitas pembuluh darah dan akumulasi leukosit,
dilanjutkan dengan proses fagositosis. Proses ini memicu sekresi fagosit
dengan memicu endogen pirogen yang melepas prostagladin dan
merangsang hipotalamus untuk menaikkan suhu. Hal tersebut
mengakibatkan adanya demam pada inflamasi. Pembengkakan lokal
terjadi karena tekanan osmotik koloid sehingga terjadi peningkatan
tekanan darah kapiler.
Perbaikan jaringan dilakukan untuk mengganti sel yang hilang atau
sel yang mati dengan sel yang hidup. Sel-sel baru ini dapat berasal dari
parenkim atau stroma jaringan ikat terjejas. Karena kemampuan regenerasi
manusia yang terbatas sehingga hanya pada beberapa jenis sel yang
mampu melakukan regenerasi dan hanya pada keadaan tertentu saja.
Pemulihan sel yang mati biasanya melibatkan poliferasi jaringan ikat
disertai pembentukan jaringan parut.
Pembentukan fibroblas dapat meningkatkan sintesis kolagen.
Sintesis kolagen yang meningkat mengakibatkan adanya penimbunan
11
kolagen meningkat dan terjadi keloid. Keloid ini tidak bisa hilang dengan
sendirinya, sehingga perlu dilakukan pengambilan cairan dalam keloid
tersebut. Berbeda dengan jaringan parut, jaringan ini berasal dari
pembengkakan permeabilitas pembuluh darah yang kemudian terbentuk
fibrin yang menutup luka dan terjadi kalsifikasi sehingga menjadi jaringan
parut dan bisa hilang.
LESI TRAUMA JARINGAN LUNAK RONGGA MULUT
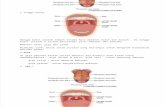
1. Luka Bakar Akibat Aspirin (Aspirin Burn)
Aspirin burn ini disebabkan oleh trauma kimia, dimana berbagai
bahan kimia atau obat terutama aspirin yang diletakkan di sulkus untuk
mencoba meredakan sakit gigi. Aspirin burn ini diakibatkan oleh
pengelupasan mukosa karena koagulasi protein dalam sel epitel
superficial. Adapaun gambaran klinis dari aspirin burn ini adalah lesi putih
dengan lapisan mukosa yang terlokalisir, biasanya di sulkus bukal dan di
dekat mukosa bukal atau seringkali di sepanjang gigi yang mengalami
karies.
Gambar 1. Lesi yang disebabkan oleh Aspirin Burn
2. LEUKOPLAKIA
12
Leukoplakia merupakan salah satu kelainan yang terjadi di
mukosa rongga mulut. Leukoplakia adalah sebuah kondisi dimana
munculnya penebalan, berwarna putih di gusi, di pipi bagian dalam, dan
terkadang di lidah. Bentuk bercak putih yang tebal ini tidak bisa dibuang
dengan guratan.
Faktor-faktor yang berperan adalah iritasi kimia melalui
tembakau atau faktor mekanis melalui pemasangan gigi palsu yang
tidak baik, alkohol dan infeksi Candida Y3 terkena iritan terus-
menerus (penggemar pizza panas) dan Human Papiloma Virus sero tipe
16.
ETIOLOGI
Etiologi dari leukoplakia sampai sekarang belum diketahui
dengan pasti, tetapi predisposisi terdiri dari berbagai faktor yaitu faktor
lokal, faktor sistemik dan malnutrisi vitamin. Faktor lokal yang
diduga sebagai predisposisi terjadinya leukoplakia diantaranya adalah
trauma yang menyebabkan iritasi kronis misal trauma akibat gigitan
tepi atau akar gigi yang tajam, iritasi dari gigi yang malposisi,
kebiasaan jelek menggigit-gigit jaringan mulut, pipi, maupun lidah.
Faktor lokal yang lain adalah kemikal atau termal, misalnya pada
penggunaan bahan-bahan yang kaustik mungkin diikuti oleh terjadinya
leukoplakia dan perubahan keganasan.
Kemungkinan lain adalah adanya penyakit sistemik, misalnya
sipilis. Pada penderita dengan penyakit sipilis pada umumnya ditemukan
adanya “syphilis glositis”. Candidiasis yang kronik dapat menyebabkan
terjadinya leukoplakia.
Selain faktor-faktor predisposisi yang dikemukakan, ada beberapa
faktor yang menjadi penyebab terjadinya leukoplakia antara lain
tembakau, alkohol dan bakteri. Dalam proses terjadinya iritasi pada
jaringan mukosa mulut oleh tembakau tidak hanya disebabkan oleh asap
rokok dan panas yang terjadi pada waktu merokok, tetapi dapat juga
13
disebabkan oleh zat-zat yang terdapat di dalam tembakau yang ikut
terkunyah.
Telah banyak diketahui bahwa alkohol merupakan salah satu faktor
yang memudahkan terjadinya leukoplakia, karena pemakaian alkohol
dapat menimbulkan iritasi pada mukosa. Leukoplakia juga dapat terjadi
karena adanya infeksi bakteri, penyakit periodontal yang disertai higiene
mulut yang jelek.
GAMBARAN KLINIS
Penderita leukoplakia tidak mengeluhkan rasa nyeri, tetapi lesi
pada mulut tersebut sensitif terhadap rangsangan sentuh, makanan panas
dan makanan yang pedas.
Dari pemeriksaan klinis, ternyata oral leukoplakia mempunyai
bermacam-macam bentuk. Secara klinis lesi ini sukar dibedakan dan
dikenal pasti karena banyak lesi lain yang memberikan gambaran yang
serupa serta tanda-tanda yang hampir sama. Lesi ini sering ditemukan pada
daerah alveolar, mukosa lidah, bibir, palatum lunak dan keras, daerah
dasar mulut, gingival, mukosa lipatan bukal, serta mandibular alveolar
ridge.
Secara klinis, lesi tampak kecil, berwarna putih, terlokalisir,
barbatas jelas, dan permukaannya tampak melipat. Bila dilakukan palpasi
akan terasa keras, tebal, berfisure, halus, datar atau agak menonjol.
Kadang-kadang lesi ini dapat berwarna seperti mutiara putih atau
kekuningan. Pada perokok berat, warna jaringan yang terkena berwarna
putih kecoklatan. Ketiga gambaran tersebut di atas lebih dikenal dengan
esbutan “speckled leukoplakia”.
Leukoplakia dapat dibagi menjadi 3 stadium, yaitu homogenous
leukoplakia, erosif leukoplakia, speckled atau verocuos leukoplakia.
Homogenous leukoplakia merupakan bercak putih yang kadang-kadang
berwarna kebiruan, permukaannya licin, rata, dan berbatas jelas. Pada
tahap ini, tidak dijumpai adanya indurasi.
Gambar 2: homogenous leukoplakia
14
Erosif leukoplakia berwarna putih dan mengkilat seperti perak dan
pada umumnya sudah disertai dengan indurasi. Pada palpasi, permukaan
lesi mulai terasa kasar dan dijumpai juga permukaan lesi yang erosive.
Speckled atau verocuos leukoplakia merupakan stadium
leukoplakia dimana permukaan lesi tampak sudah menonjol, berwarna
putih, tetapi tidak mengkilat. Timbulnya indurasi menyebabkan
permukaan menjadi kasar dan berlekuk-lekuk. Saat ini, lesi telah dianggap
berubah menjadi ganas. Karena biasanya dalam waktu yang relatif singkat
akan berubah menjadi tumor ganas seperti squamus sel karsinoma,
terutama bila lesi ini terdapat di lidah dan dasar mulut.
GGambar : leukoplakia pada lidah.
GAMBARAN HISTOPATOLOGIS
Pemeriksaan histopatologis, akan tampak adanya perubahan
keratinisasi sel epitelium, terutama pada bagian superfisial.Secara
mikroskopis, perubahan ini dapat dibedakan menjadi 5 bagian, yaitu
hiperkeratosis, hiperparakeratosis, akantosis, diskeratosis atau displasia,
carcinoma in situ.
Pada hiperkeratosis proses ini ditandai dengan adanya suatu
peningkatan yang abnormal dari lapisan ortokeratin atau stratum corneum,
dan pada tempat-tempat tertentu terlihat dengan jelas. Dengan adanya
15
sejumlah ortokeratin pada daerah permukaan yang normal maka akan
menyebabkan permukaan epitel rongga mulut menjadi tidak rata, serta
memudahkan terjadinya iritasi.
Parakeratosis dapat dibedakan dengan ortokeratin dengan melihat
timbulnya pengerasan pada lapisan keratinnya. Parakeratin dalam keadaan
normal dapat dijumpai di tempat-tempat tertentu di dalam rongga mulut.
Apabila timbul parakeratosis di daerah yang biasanya tidak terdapat
penebalan lapisan parakeratin maka penebalan parakeratin disebut sebagai
parakeratosis. Dalam pemeriksaan histopatologis, adanya ortokeratin,
parakeratin, dan hiperparakeratosis kurang dapat dibedakan antara satu
dengan yang lainnya. Meskipun demikian, pada pemeriksaan yang lebih
teliti lagi akan ditemukan hiperortokeratosis, yaitu keadaan di mana
lapisan granularnya terlihat menebal dan sangat dominan. Sedangkan
hiperparakeratosis sendiri jarang ditemukan, meskipun pada kasus-kasus
yang parah.
Akantosis adalah suatu penebalan dan perubahan yang abnormal
dari lapisan spinosum pada suatu tempat tertentu yang kemudian dapat
menjadi parah disertai pemanjangan, penebalan, penumpukan dan
penggabungan dari retepeg atau hanya kelihatannya saja. Terjadinya
penebalan pada lapisan stratum spinosum tidak sama atau bervariasi pada
tiap-tiap tempat yang berbeda dalam rongga mulut. Bisa saja suatu
penebalan tertentu pada tempat tertentu dapat dianggap normal, sedang
penebalan tertentu pada daerah tertentu bisa dianggap abnormal. Akantosis
kemungkinan berhubungan atau tidak berhubungan dengan suatu keadaan
hiperortikeratosis maupun parakeratosis. Akantosis kadang-kadang tidak
tergantung pada perubahan jaringan yang ada di atasnya.
Pada diskeratosis, terdapat sejumlah kriteria untuk mendiagnosis
suatu displasia epitel. Meskipun demikian, tidak ada perbedaan yang jelas
antara displasia ringan, displasia parah, dan atipia yang mungkin dapat
menunjukkan adanya suatu keganasan atau berkembang ke arah karsinoma
in situ. Kriteria yang digunakan untuk mendiagnosis adanya displasia
16
epitel adalah: adanya peningkatan yang abnormal dari mitosis; keratinisasi
sel-sel secara individu; adanya bentukan “epithel pearls” pada lapisan
spinosum; perubahan perbandingan antara inti sel dengan sitiplasma;
hilangnya polaritas dan disorientasi dari sel; adanya hiperkromatik; adanya
pembesaran inti sel atau nucleus; adanya dikariosis atau nuclear atypia
dan “giant nuclei”; pembelahan inti tanpa disertai pembelahan sitoplasma;
serta adanya basiler hiperplasia dan karsinoma intra epitel atau carcinoma
in situ.
Carsinoma in situ secara klinis tampak datar, merah, halus, dan
granuler. Mungkin secara klinis carcinoma in situ kurang dapat dilihat.
Hal ini berbeda dengan hiperkeratosis atau leukoplakia yang dalam
pemeriksaan intra oral kelainan tersebut tampak jelas. Pada umumnya,
antara displasia dan carsinoma in situ tidak memiliki perbedaan yang
jelas.
3. DENTURE STOMATITIS
Denture stomatitis atau denture sore mouth sering terjadi pada
pasien yang menggunakan gigi tiruan dalam jangka waktu lama. Lesi ini
biasanya ditemukan pada palatum. Gambaran klinis berupa mukosa yang
tertutup plat gigi tiruan edema berwarna merah dengan titik-titik putih
yang merupakan akumulasi Candida albicans atau sisa makanan. Beberapa
kasus tidak menimbulkan gejala pada pasien, namun ada beberapa yang
mengeluhkan sensasi rasa terbakar dan nyeri. Penyebab yang biasa terjadi
karena iritasi gigi tiruan, sisa-sisa makanan yang menumpuk di bawah
permukaan plat gigi tiruan dan infeksi Candida albicans. Perawatan yang
perlu dilakukan adalah memperbaiki gigi tiruan dan menjaga kebersihan
mulut dengan baik.
17
Gambar ; Denture Stomatitis (Pocket Atlas of Oral Disease , 2nd revised
and enlarged edition)
4. TOOTHBRUSH INJURY
Trauma dari sikat gigi disebabkan iritasi mekanis dari bulu sikat
gigi pada margin gingival dan gingival cekat. Lokasi lesi ini dapat
ditemukan pada seluruh permukaan gingival, namun yang paling sering
terjadi pada gingival rahang atas di antara gigi kaninus dan premolar
(karena pada lokasi ini biasanya menggunakan tekanan maksimal selama
menyikat gigi). Penampakan klinis lesi berupa erosi tunggal dengan area
eritematous, berwarna putih atau merah, dan beberapa menyebabkan rasa
sakit. Lesi ini tidak memerlukan perawatan, namun mengurangi factor
local dengan memperbaiki cara menyikat gigi.
5. ULKUS KEMOTERAPEUTIK
Termasuk jesnis lesi ulseratif. Pasien yang menerima obat=obatan
imunosupresan untuk berbagai penyakit serius, termasuk transplantasi
organ, kondisi autoimun, atau neoplasma, dapat mengalami ulserasi oral
dan stomatitis. Efek samping dari obat kemoterapeutik dapat langsung atau
tidak langsung berbahasya untuk mukosa mulut. Antimetabolit seperti
methotrexate bisa menghambat pembelahan sel-sel yang cepat, termasuk
18
epitel mulut, sedangkan alkaloid seperti cyclophosphamide mengakibatkan
leukopenia dan pembentukan ulkus sekunder.
Ulkus kemoterapeutik , suatu tanda awal dari keracunan obat,
timbul selama minggu kedua dari terapi dan biasanya menetap selama 2
minggu. Ulkus-ulkus ini dapat terjadi pada setiap daerah mukosa mulut.
Terjadi paling sering pada bibir, mukosa pipi, lidah, dasar mulut dan
palatum. Pada awalnya daerah tersebut memerah dan rasa terbakar. Epitel
permukaan hilang dan terbentuknya ulkus yang biasanya besar, dalam,
nekrotik, dan sakit. Tepi-tepi ulkus tidak teratur dan seringkali tidak ada
tepi radang merah yang khas, karena kurangnya respon radang oleh pasien.
Jika sakitnya menjadi parah dan nutrisi serta cairan tidak cukup maka
dosis obat harus dikurangi.
Kultur sangat dianjurkan untuk semua lesi karena
kecenderungannya untuk terinfeksi organisme gram negatid dan jamur,
karena kemiripannya. Maka ulkus-ulkus tersebut dapat menyerupai
kekambuhan dari virus herpes simplek laten. Anestesi topikal dipai untuk
mengurangi gejala , sedangkan tindakan kebersihan mulut, termasuk
bahan-bahan antimikrobial seperti klorheksidin penting untuk mencegah
sekunder, nekrosis jaringan lunak dan nekrosis tulang. Konsultasi dan
komunikasi terbuka antara dokter umum dan dokter gigi dapat membantu
mengurangi komplikasi dan meningkatkan kenyamanan mulut.
6. LESI TRAUMATIK
Lesi traumatic dapat disebabkan oleh berbagai iritasi fisik dan
kimia, seperti trauma gesek, panas maupun penggunaan cairan kaustik
yang berlebihan.Trauma geseksering tampak pada gusi cekat, hal itu
disebabkan karena penyikatan gigi yang berlebihan. Lama kelamaan
mukosa menjadi menebal dengan suatu permukaan putih yang menjadi
kasar. Sakit umumnya tidakada dan pemeriksaan histopatologis
menggambarkan hyperkeratosis.
19
Trauma hebat dapat mengakibatkan lesi putih karena hilangnya
lapisan-lapisan superficial dari epitel mukosa.Di bawah putihnya ada
permukaan yang kasar, merah atau berdarah.Secara khas lesi-lesi traumatic
akut tampak sebagai bercak-bercak putih dengan tepi-tepi difuse.Mukosa
yang dapat digerakkan lebih rawan terhadap trauma daripada mukosa
cekat.
Sakit yang mengenai lapisan kulit dibagian bawah dapat
mengakibatkan suatu respon penyembuhan fibrosa atau jaringan parut.
Jaringan-jaringan parut sering kali tanpa gejala, linear, merah muda pucat
dan berbatas jelas.Riwayat yang lengkap dapat menunjukkan cedera
sebelumnya, penyakit ulseratif yang kambuhan, dan gangguan kejang.
Gambaran lesi traumatik
7. LINEA ALBA BUKALIS
Linea alba bukalis (white line) adalah kondisi yang paling sering
muncul di sepanjang mukosa bukal setinggi dataran oklusal gigi rahang
atas dan rahang bawah yang disebabkan adanya tekanan, iritasi gesekan,
dan trauma dari permukaan gigi (Neville dkk., 2009). Linea alba
berbentuk garis putih keabuan memanjang di mukosa bukal, biasanya
20
bilateral di kanan dan kiri, berawal dari sudut mulut hingga gigi posterior.
Penampakan klinis berupa warna putih keabuan disebabkan hiperkeratosis
epitel. Lesi ini tidak berbahaya dan tidak memerlukan perawatan berarti
(Neville dkk., 2009).
8. KERATOSIS TRAUMATIK
Keratosis traumatik mengacu pada daerah lokal dengan mukosa
mulut yang keputhian danmenebal, yang jelas sekali berhubungan dengan
iritan lokal yang dapat diidentifikasi. Secara histologist, lesi ini
menunjukkan adanya derajat hiperkeratosis. Keratosis traumatik
khususnya, biasa dijumpai dengan cengkeram gigi tiruan, tepi-tepi yang
21
kasar dari gigi tiruan dan gigi yang fraktur, pada bibir perokok berat, dan
pada mukosa bukal yang berhadapan dengan gigi molar.
Pada keratosis traumatik ini ditandai dengan adanya lesi putih
dengan tepi yang difuse. Dimana lesi putih merupakan daerah abnormal
pada mukosa mulut yang pada pemeriksaan klinis tampak lebih putih
daripada jaringan sekitarnya dan agak lebih tinggi dari sekitarnya, lebih
kasar. Lesi ini disebabkan karena adanya peningkatan ketebalan epidermis
yang ditutupi dengan peningkatan produksi keratin (hiperkeratosis) atau
produksi keratin yang abnormal.
9. MORSICATIO BUCCARUM
Lesi putih pada rongga mulut ini disebabkan adanya iritasi kronis
akibat mengisap-isap atau menggigit-gigit pipi. Hal tersebut akan
menyebabkan area trauma menjadi lebih tebal, luka, dan lebih pucat
daripada jaringan di sekitarnya. Lesi ini seringkali muncul pada orang
yang sedang mengalami stress tinggi atau orang yang mempunyai
kebiasaan menggigit-gigit pipi, bibir maupun lidah .
Penampakan klinis dari lesi ini sering ditemukan bilateral pada mukosa
bukal, namun ada juga yang unilateral dikombinasikan dengan adanya lesi
pada bibir, lidah, atau keduanya. Area putih menebal seperti bekas cabikan
didominasi dengan area eritematous dan permukaan yang kasar.
Pemeriksaan histopatologis hasil biopsi menyatakan adanya hiperkeratosis
yang menyebar dengan jumlah keratin yang banyak. Tidak ada perawatan
yang perlu dilakukan selama lesi dirasa tidak mengganggu pasien. Apabila
pasien memerlukan perawatan dapat dilakukan dengan membuat cetakan
akrilik yang menutupi permukaan fasial gigi untuk menghindari akses
mukosa bukal.
22
DAFTAR PUSTAKA
Langlais, Robert P. dan Crain S. Miller. 2000. Atlas Bewarna Kelainan Rongga
Mulut yang Lazim
George Laskaris, M.D., D.D.S., Ph.D. 2006.Pocket Atlas of Oral Disease , 2nd
revised and enlarged edition. Thieme . Stuttgart · New York
Saraf, Sanjay . 2006 . Textbook of Oral Pathology
Lynch, Malcolm A. 1992. “Ilmu Penyakit Mulut : Diagnosis dan Terapi”.
Jakarta : Binarupa Aksara.
24