tranplantasi hati
Transcript of tranplantasi hati

BAB I
PENDAHULUAN
Transplantasi hati pada dasarnya adalah mengganti hati yang rusak dengan hati
yang sehat untuk lebih meningkatkan angka harapan hidup pasien-pasien dengan
penyakit hati akut ataupun kronik yang mengalami kegagalan fungsi. Saat ini banyak
kemajuan dibidang tranplantasi hati baik itu dari segi tehnik operasi yang dilakukan
ataupun obat- obatan imunosupresi yang diberikan. Apabila dilakukan dengan baik
maka survival rate pasien yang menjalani tranplantasi hati akan mencapai 90-95 %
dalam satu tahun dan 65- 85 % dalam lima tahun(1,2).
Tranplantasi hati pada manusia pertama kali dilakukan pada tahun 1963 oleh
Thomas Starzl di Denver Colorado. Sampai tahun 1983 tranplantasi hati masih berstatus
eksperimental dan setelah ditemukannya obat imunosupresi baru, merubah sejarah
tranplantasi hati. Penemuan Siklosporin pada penelitian klinis yang dilaksanakan oleh
Roy Calne dari University Cambridge London terjadi perubahan keberhasilan yang
besar, survival rate dari 30% meningkat menjadi 70 %. Penemuan obat imunosupresi
yang baru seperti takrolimus dan interleukin -2 reseptor bloker telah mempercepat
perkembangan kemajuan tranplantasi hati, dimana survival rate 1 tahun menjadi 85-90
% sedangkan untuk 5 tahun 65-75 %. Sejak tahun 1983 status tranplantasi hati sudah
dianggap dan diterima sebagai terapi definitif untuk penyakit hati terminal. Perbaikan
selanjutnya terjadi pada tahun 1986 dengan penemuan antibodi monoklonal(3).
Di Amerika serikat lebih dari 6.000 tranplantasi hati dilakukan setiap tahunnya
sedangkan di Indonesia transplantasi hati pertamakali dan dilakukan di RS Puri Indah
Jakarta pada Desember 2010 dimana teknik yang digunakan pada operasi ini
adalah living donor liver transplant dimana dalam teknik ini digunakan hati dari orang
hidup.Transplantasi hati adalah operasi tingkat tinggi dan di Indonesia masih tergolong
baru(4,5).
Tantangan utama dalam tranplantasi hati adalah jurang yang semakin besar
antara jumlah donor yang tersedia dan banyaknya penderita calon tranplantasi yang
menunggu, jumlah ini diperbesar dengan adanya kasus yang kambuh setelah tranplantasi
1

hati. United Network for Organ Sharing (UNOS) melaporkan di USA pada tahun 1999
terdaftar sejumlah 14.709 untuk tindakan tranplantasi tetapi hanya terdapat 4.527 donor
hati oleh karena itu perlu dilakukan pemilihan pasien-pasien yang akan menjadi kandidat
untuk tranplantasi hati(3,6)
Beberapa kriteria telah dipergunakan untuk menilai tingkat beratnya penyakit
hati seperti: klasifikasi kriteria Child-Turcoaate –Pugh (CTP), kriteria model prognosis
penyakit hati tahap akhir model for end stage of liver disease (MELD), atau adanya
keadaan dan kondisi yang kurang baik sebagai akibat dari komplikasi penyakit. Salah
satu contoh kriteria yang sangat sering di pergunakan untuk menilai tingkat beratnya
penyakit adalah sistem skor CTP. Seorang penderita dinyatakan mempunyai klas A jika
ia mempunyai skor kurang dari 7, klas B jika skor berkisar 7-9 dan termasuk klas C jika
ia mempunyai nilai yang lebih dari 10 poin. Untuk kepentingan masuk dalam daftar
tunggu untuk tindakan tranplantasi penderita harus mempunyai skor 7 atau klas B
menurut Child. Namun demikian sekarang sistem skor CTP tidak lagi merupakan dasar
utama untuk alokasi organ, karena sekarang harus didasarkan juga pada MELD skor (7).
Suatu studi menunjukkan bahwa terjadi peningkatan angka tranplantasi hati dan
penurunan angka kematian pasien-pasien yang menunggu untuk dilakukan tranplantasi
hati setelah digunakanya MELD skor sebagai suatu metode untuk menentukan pasien-
pasien yang akan menjalani tranplantasi hati(8).
Menurut American Society of Liver Tranplantation dan AASD ada beberapa
kriteria minimal untuk para calon tranplantasi hati antara lain: Kebutuhan yang segera
untuk tranplantasi hati, perkiraan masa hidup 1 tahun < 90%, Score Child-Pugh > 7
( klas B dan C ) dan perdarahan hipertensi portal atau kejadian peritonitis bakterialis
spontan(9)
Reperat ini dibuat untuk lebih mengetahui tentang tranplantasi hati pada
penderita penyakit hati akut ataupun kronis yang mengalami kegagalan fungsinya.
2

BAB II
ANATOMI DAN FISIOLOGI HATI
2.1 Anatomi hati
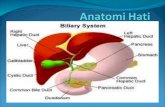
Hati merupakan kelenjar terbesar dalam tubuh, rata-rata sekitar 1500 gram atau
2,5 % berat badan orang dewasa normal. Hati merupakan organ plastis lunak yang
tercetak oleh struktur sekitarnya. Permukaan superior adalah cembung dan terletak
dibawah kubah kanan diafragma dan sebagian kubah kiri. Bagian bawah hati adalah
cekung dan merupakan atap ginjal kanan, lambung, pankreas, dan usus. Hati memiliki
dua lobus utama, kanan dan kiri. Lobus kanan dibagi menjadi segmen anterior dan
posterior oleh fisura segmentalis kanan yang tidak terlihat dari luar. Lobus kiri dibagi
menjadi segmen medial dan lateral oleh ligamentum falsiforme yang dapat dilihat dari
luar. Ligamentum falsiforme berjalan dari hati ke diafragma dan dinding depan
abdomen. Permukaan hati diliputi oleh peritoneum viseralis, kecuali daerah kecil pada
permukaan posterior yang melekat langsung pada permukaan diafragma. Beberapa
ligamentum yang merupakan lipatan peritoneum membantu menyokong hati. Dibawah
peritonium terdapat jaringan penyambung padat yang dinamakan kapsula Glisson, yang
meliputi seluruh permukaan organ, kapsula ini pada hilus atau porta hepatis
dipermukaan inferior melanjutkan diri ke dalam massa hati membentuk rangka untuk
cabang- cabang vena porta, arteri hepatika, dan saluran empedu(10,11).
2.1.1 Struktur mikroskopik
Setiap lobus hati terbagi menjadi struktur-struktur yang dinamakan lobulus yang
merupakan unit miroskopis dan fungsional hati. Setiap lobulus merupakan badan
heksagonal yang terdiri atas lempeng- lempeng sel hati berbentuk kubus, tersusun radial
mengelilingi vena sentralis. Di antara lempengan sel hati terdapat kapiler- kapiler yang
dinamakan sinusoid yang merupakan cabang vena porta dan arteri hepatika. Tidak
seperti kapiler lain, sinusoid dibatasi oleh sel fagositik atau sel Kupffer. Sel Kupffer
merupakan sistem monosit-makrofag dengan fungsi utamanya adalah menelan bakteri
dan benda asing lain dalam darah. Hanya sumsum tulang yang mempunyai massa sel
3

monosit-makrofag yang lebih banyak daripada yang terdapat dalam hati, jadi hati
merupakan salah satu organ utama sebagai pertahanan terhadap invasi bakteri dan agen
toksik. Selain cabang- cabang vena porta dan arteri hepatika yang melingkari bagian
periper lobulus hati, juga terdapat saluran empedu. Saluran empedu interlobular
membentuk kapiler empedu yang sangat kecil yang dinamakan kanalikuli dan berjalan
ditengah-tengah lempengan sel hati. Empedu yang dibentuk dalam hepatosit dieksresi
kedalam kanalikuli yang bersatu membentuk saluran empedu yang makin lama makin
besar, hingga menjadi saluran empedu besa(10,11)
2.1.2 Sirkulasi
Hati memiliki dua sumber suplai darah yaitu dari saluran cerna dan limfa melalui
vena porta dan dari aorta melalui arteri hepatika. Sekitar sepertiga darah yang masuk
adalah darah arteri dan sekitar dua pertiga adalah darah dari vena porta. Volume total
darah yang melewati hati setiap menit adalah 1500 ml dan dialirkan melalui vena
hepatika kanan dan kiri yang selanjutnya bermuara pada vena kava inferior.
Vena porta bersifat unik karena terletak diantara dua daerah kapiler, satu dalam
hati dan lainnya dalam saluran cerna. Saat mencapai hati, vena porta bercabang-cabang
yang menempel melingkari lobulus hati. Cabang –cabang ini kemudian
mempercabangkan vena-vena interlobaris yang berjalan diantara lobulus-lobulus. Vena-
vena ini selanjutnya membentuk sinusoid yang berjalan diantara lempengan hepatosit
dan bermuara dalam vena sentralis. Vena sentralis dari beberapa lobulus bersatu
membentuk vena sublobularis yang selanjutnya kembali menyatu dan membentuk vena
hepatika. Cabang- cabang terhalus dari arteri hepatika juga mengalirkan darahnya
kedalam sinusoid, sehingga terjadi campuran darah arteri dari arteri hepatika dan darah
vena dari vena porta(10).
4

Gambar 1: Struktur hati(10)
2.2 Fisiologi hati
Selain merupakan organ parenkim yang berukuran paling besar, hati juga
menduduki urutan pertama dalam hal banyaknya, kerumitan, dan ragam serta fungsinya.
Hati sangat penting untuk mempertahankan hidup dan berperanan pada hampir setiap
fungsi metabolik tubuh, dan khususnya bertanggung jawab atas lebih dari 500 aktivitas
berbeda. Untunglah hati memiliki kapasitas cadangan yang besar, dan hanya dengan 10-
10% jaringan yang berfungsi, hati mampu mempertahankan kehidupan(10,11).
Hati mempunyi kemampuan regenerasi yang mengagumkan. Pada banyak kasus,
pengangkatan sebagian hati, baik karena sel yang sudah mati atau sakit akan diganti
dengan jaringan hati yang baru(10).
5

Tabel 1. Fungsi utama hati(10)
6

BAB III
TRANPLANTASI HATI
Tranplantasi hati merupakan salah satu penemuan besar dibidang kedokteran
modern. Sekarang tranplantasi hati sudah diterima sebagai terapi definitif untuk penyakit
hati kronik ataupun akut yang mengalami kegagalan fungsinya. Sukses tranplantasi hati
terus berlangsung dengan perbaikan yang nyata. Angka keberhasilan survival
dimungkinkan karena kemajuan yang pesat dalam obat-obatan imunosupresi dan
pengembangan tehnik operasi(3).
3.1 Sejarah dan perkembangan tranplantasi hati.
Tranplantasi hati pada manusia pertama kali dilakukan pada tahun 1963 oleh
Thomas Starzl di Denver Colorado. Tranplantasi hati dikerjakan pada seorang anak
dengan atresia bilier, yang kemudian meninggal dimeja operasi sebagai akibat gangguan
perdarahan yang tidak dapat dikontrol. Demikian pula beberapa kegagalan lain terjadi
dalam tahun-tahun pertama pada pelaksanaan tranplantasi hati. Tranplantasi hati yang
benar-benar berhasil baru dicapai pada akhir tahun 1967 yang juga dilakukan oleh
Starzl(3,12).
Pada tahun 1970 dengan memakai obat imunosupresi yang terdiri dari steroid
dan azathioprine angka keberhasilan tranplantasi masih sangat rendah sekitar 15 % pada
follow up 1 tahun. Sampai tahun 1983 tranplantasi hati masih berstatus eksperimental,
dan setelah ditemukannya obat imunosupresi baru, merubah sejarah tranplantasi hati.
Penemuan Siklosporin pada penelitian klinis yang dilaksanakan oleh Roy Calne dari
University Cambridge London terjadi perubahan keberhasilan yang besar, survival rate
dari 30% meningkat menjadi 70 %. Penemuan obat imuunosupresi yang baru seperti
takrolimus dan interleukin -2 reseptor bloker telah mempercepat perkembangan
kemajuan tranplantasi hati, dimana survival rate 1 tahun menjadi 85-90 % sedangkan
untuk 5 tahun 65-75 %. Sejak tahun 1983 status tranplantasi hati sudah dianggap dan
diterima sebagai terapi definitif untuk penyakit hati terminal. Perbaikan selanjutnya
terjadi pada tahun 1986 dengan penemuan antibodi monoklonal(3,12)
7

3.2 Perkembangan obat-obat imunosupresi
Perkembangan tranplantasi hati dari tahap operasi eksperimental pada manusia
menjadi tingkat operasi bedah rutin, terutama disebabkan oleh perkembangan yang
sangat pesat dalam obat siklosporin yang merupakan obat pertama dengan sistem
imonosupresi selektif. Penggunaannya menyebabkan angka survival rate dari 30 %
menjadi 70 %. Penemuan dan perkembangan siklosporin mempunyai andil yang sangat
besar dalam kesuksesan tranplantasi hati(3).
Tabel 2. Riwayat penggunaan obat-obat imunosupresif(3)
Pemberian obat imonosupresi pada tranplantasi hati dibagi dalam pentahapan:
permulaan atau disebut juga induksi, mempertahankan dan pengobatan rejeksi akut serta
kronik. Fase induksi merupakan fase segera sesudah implantasi dan reperfusi alograft.
Biasanya saat itu dipergunakan obat imunosupresi dengan dosis tinggi, untuk
menghasilkan keadaan non responsif imunologik atau imonoparalisis yang biasa
mencegah early cell mediated rejection. Transisi fase ini ke fase manitenance biasanya
berjalan perlahan-lahan dan dimulai sebelum keluar rumah sakit. Pemberian awal
pengobatan imunoterapi didasarkan kepada kombinasi dosis tinggi glukokortikoid dan
calcineurin-inhibitor ( siklosporin, takrolimus ) yang akan menlindungi terhadap
kejadian rejeksi seluler akut. Inhibitor calcineurin merupakan dasar penggunaan
8

manitenance imonosupresif dan merupakan era baru dalam tranplantasi organ solid.
Dengan munculnya takrolimus pemakaian siklosporin berkurang, jika fungsi graft
berjalan dengan baik tanpa adanya penolakan, maka upaya diusahakan untuk
mengurangi dosis obat- obat imunosupresi(3).
3.3 Perkembangan tehnik operasi baru
Tantangan utama dalam tranplantasi hati adalah jurang yang semakin besar
antara jumlah donor yang tersedia dan banyaknya penderita calon tranplantasi yang
menunggu, jumlah ini diperbesar dengan adanya kasus yang kambuh setelah tranplantasi
hati, terutama kekambuhan oleh karena hepatitis C. Isu yang sangat penting kedepan
akan terpusat kepada penggunaan yang efektif donor kadaver yang tersedia. Termasuk
disini adalah evaluasi kembali yang seksama terhadap kriteria seleksi untuk mengatasi
keseimbangan diantara kebutuhan medik dan kemungkinan keberhasilan tindakan
tranplantasi(3,6).
Perkembangan awal obat imunosupresif juga diikuti oleh perkembangan teknik
operasi tranplantasi hati dimulai dengan tranplantasi hati ortotopik yang bermula masih
berstatus eksperimental sampai tahun1983, dimana kemudian ditetapkan sebagai cara
pengobatan yang definitif untuk kasus penyakit hati berat. Perbaikan para penderita
penerima tranplantasi dengan tranplantasi ortotopik menyebabkan daftar para calon
penerima tranplantasi sangat bertambah padahal donor tidak bertambah dengan cukup.
Hal ini telah diperlihatkan dengan data United Network for Organ Sharing (UNOS) yang
melaporkan sejumlah 14.709 terdaftar untuk tindakan tranplantasi hati di Amerika
Serikat pada tahun 1999, tetapi hanya terdapat 4.527 donor hati kadaver(3,6).
Saat ini jumlah angka kematian calon penerima tranplantasi hati menjadi lebih
banyak terjadi dalam masa penungguan diandingkan dengan angka kematian yang
terjadi pasca tranplantasi selama kurun waktu satu tahun. Hal ini tersebut merangsang
timbulnya inovasi baru untuk memaksimalkan penggunaan organ donor. Pada penderita
anak atau dewasa kecil telah dikembangkan 3 prosedur baru. Pada prinsipnya adalah
bahwa sebagian hati dimana sistem percabangan pembuluh darah, saluran empedu,
sistem pengaliran venanya dan dengan sel-sel hatinya yang masih cukup baik dianggap
akan dapat melaksanakan fungsinya dengan baik sebagai seluruh organ(13).
9

Dengan demikian menjadi sangat penting adalah masalah pengembangan teknik
baru tranplantasi hati dengan mempergunakan donor yang dikurangi ukuran besarnya
yang berasal dari kadaver. Bismuth pada tahun 1984 dalam menghadapi kekurangan
donor pediatrik melaksanakan tranplantasi dengan mengurangi ukuran besar donor
hatinya dan juga dikembangakannya split liver tranplantation (SLT)(13).
Selanjutnya juga para dokter mengupayakan donor hati hidup. Tranplantasi hati
dengan donor hidup dimulai sejak tahun 1997. Tranplantasi dilaksanakan dengan
memakai donor hati lobus kanan yang diberikan pada resipien. Walaupun cara ini sudah
merupakan standar terapi bagi anak, namun pada orang dewasa mAsih bersifat
kontroversial. Namun sekarang tehnik ini telah mencapai jumlah5% dari tranplantasi
yang dilakukan pada orang dewasa(14).
Gambar 2. Tranplantasi dari donor hidup(5)
10

Pada tahun 1989 operasi tranplantasi hati pertama dari donor hidup berhasil
dilaksanakan dimana selanjutnya hasilnya sama dengan organ donor kadaver dan
terdapat beberapa keuntungan dengan pengunaan donor hidup seperti seleksi donor lebih
ideal, perencanaan program lebih seksama secara efektif, masa persiapan resipien yang
lebih maksimal dan masa iskemia dingin yang pendek. Namun masalah yang penting
adalah keamanan donor dan ukuran hati donor lebih kecil dan mungkin kurang baik bagi
resipien. Untuk mengatasi hal tersebut dikembangkan operasi SLT. Dengan tehnik ini
dimungkinkan penambahan pool donor cadaver. Pirchmayr mempublikasikan pertama
kali pengalaman kliniknya dengan SLT, sedangkan Broelsch melaporkan kasus-
kasusnya pada tahun 1990. Pengalaman pada awal-awalnya mengecewakan sehingga
pada mulanya kurang bisa diterima. Secara berangsur-angsur hasil-hasil operasinya
menjadi lebih baik dalam 10 tahun terakhir ini. Sekarang cara ini sudah diterima sebagai
cara operasi alternatif dengan hasil yang lebih sama baiknya(15)
3.4 Indikasi dan evaluasi untuk tranplantasi pada orang dewasa(16)
Rujukan dini pada pasien yang memerlukan tranplantasi hati sangat menentukan
keberhasilan proses tanplantasi tersebut.
Ada tiga kriteria umum resipien yang akan dilakukan tranplantasi hati, yaitu:
1. Tidak ada tindakan operasi maupun pengobatan medik yang dapat
memperpanjang harapan hidup pasien
2. Tidak ada komplikasi penyakit hati kronis yang menyebabkan peningkatan
risiko operasi atau kontraindikasi dilakukannya tranplantasi hati.
3. Adanya pengertian dari pasien dan keluarganya tentang konsekuensi
tranplantasi hati meliputi risiko, keuntungan, dan biaya yang diperlukan.
Ada empat macam katagori penyakit hati yang diindikasikan untuk dilakukan
tranplantasi hati yaitu(16):
1. Penyakit hati kronik irreversibel oleh sebab apapun
2. Keganasan hati non metastatik
3. Gagal hati fulminan
4. Gangguan metabolisme herediter
11

Sekarang seorang penderita penyakit hati akut maupun kronik dimana dia tidak
dapat lagi mempertahankan kualitas kehidupan yang normal karena fungsinya yang
buruk dan yang bisa berakibat membahayakan kehidupannya, harus dipertimbangkan
sebagai kandidat tranplantasi hati. Penderita seperti ini sudah harus direncanakan untuk
pertimbangan kapan dievaluasi untuk tranplantasi hati dan selanjutnya dijadwalkan
untuk menjalani tranplantasi hati. Yang paling utama adalah kapan saat yang diperlukan
terapi operasi tranplantasi diperlukan sesudah semua upaya dan cara pengobatan yang
selektif lainnya telah dicoba. Pertanyaan yang penting juga adalah apakah pasien
merupakan kandidat yang tepat untuk tindakan tranplantasi hati(7).
Beberapa kriteria telah dipergunakan untuk menilai prognosis penyakit hati
seperti: klasifikasi kriteria Child-Turcoaate –Pugh (CTP), kriteria model prognosis
penyakit hati tahap akhir model for end stage of liver disease (MELD), atau adanya
keadaan dan kondisi yang kurang baik sebagai akibat komplikasi spesifik sirosis
terhadap harapan hidup pasien. Salah satu contoh kriteria yang sangat sering di
pergunakan untuk menilai tingkat beratnya penyakit adalah sistem skor CTP. Seorang
penderita dinyatakan mempunyai klas A jika ia mempunyai skor kurang dari 7, klas B
jika skor berkisar 7-9 dan termasuk klas C jika ia mempunyai nilai yang lebih dari 10
poin. Untuk kepentingan masuk dalam daftar tunggu untuk tindakan tranplantasi
penderita harus mempunyai skor 7 atau klas B menurut Child.
Tabel 3. Child-Pugh score(17)
12

Pada saat ini sistem skor CTP tidak lagi merupakan dasar utama untuk alokasi
organ, karena sekarang harus didasarkan juga pada MELD skor(7). Freeman pada tahun
2004 dalam suatu penelitiannya mendapatkan bahwa terjadi peningkatan pasien-pasien
yang akan menjalani tranplantasi hati sebesar 10 % dan terjadi penurunan angka
kematian pasien-pasien yang menjadi daftar tunggu tranplantasi hati sebesar 4 % setelah
MELD skor digunakan untuk menentukan pasien-pasien yang menjalani tranplantasi
hati(8).
Sistem alokasi organ yang baru yang dipakai oleh Procurement Tranplantation
Network pada tahun 2002 didasarkan terutama pada beratnya keadaan penyakit hati
yang dinilai dengan cara model MELD dan Pediatric End-Stage Liver Disease (PELD)
pada setiap kasus dengan penyakit hati kronik. Skor MELD didasarkan kepada 3
variabel: serum bilirubin, serum kreatinin, INR dan dibuktikan baik secara retrospektif
maupun prospektif mempunyai nilai prediksi yang tinggi angka kematian penderita
penyakit hati menahun dalam 3 bulan. Demikian pula sistem skor PELD merupakan
model untuk kasus pediatrik(18).
3.5 Kriteria minimal calon tranplantasi hati dan faktor prediksi keberhasilan operasi
Kriteria minimal untuk para calon kasus tranplantasi hati telah disusun oleh
American Society of Liver Tranplantation dan AASD yang terdiri dari(9)
1. Kebutuhan yang segera untuk tranplantasi hati
2. Perkiraan masa hidup 1 tahun < 90%
3. Score Child-Pugh > 7 ( klas B dan C )
4. Perdarahan hipertensi portal atau kejadian spontaneus bakterialis peritonitis
dapat langsung menjadi kriteria untuk kasus tersebut untuk menjadi calon
tranplantasi hati dan tidak perlu berhubungan dengan skor Child-Pugh
Perkiraaan akan keberhasilan operasi sangat ditentukan oleh beberapa faktor. Perlu
penilaian seksama dan lengkap terhadap penderita calon tranplantasi yang dilakukan
pada suatu pusat tranplantasi hati. Perlu diperiksa apakah penderita calon tranplantasi
dapat berhasil menjalani operasi dan dapat mengatasi penggunaan obat-obatan yang
kompleks sesudah tindakan tranplantasi. Adakah keadaan yang akan menjadi penyulit
pasca operasi seperti penyakit pembuluh darah koroner dan lain-lain.
13

3.6 Kontraindikasi tranplantasi hati
Kontraindikasi untuk tranplantasi hati menjadi sangat kurang seiring dengan
kemajuan tranplantasi hati. Adanya kombinasi keadaan infeksi lokal atau infeksi
sistemik laten potensial akan muncul dan bermanifestasi di luar sistem hepatobilier
seperti peritonitis, pneumonia, atau bakteremia dan kebutuhan pemberian obat
imunosupresif pasca operasi akan menempatkan penderita pada posisi yang sulit. Hal ini
bisa menimbulkan keadaan dengan kemungkinan terjadinya infeksi yang bersifat fatal,
sehingga kesuksesan tranplantasi hati terancam(19,20).
Kontraindikasi untuk tranplantasi hati adalah para penderita sirosis yang masih
terkompensasi, keganasan diluar hati dan sistem bilier, infeksi ekstrahepatik yang berat
dan tidak terkontrol, penyakit kardiopulmoner yang lanjut, kegagalan sistem multi
organ, pengguna obat-obatan terlarang, dan kelainan anatomi yang tidak memungkinkan
dilakukan prosedur tranplantasi hati. Kebanyakan tranplantasi hati dilaksanakan dengan
mempergunakan seluruh hati utuh yang berasal dari hati kadaver dan diletakkan dalam
posisi ortotopik. Seluruh hati yang lama diangkat karenanya disebut teknik tersebut
sebagai tranplantasi ortotopik. Adapula tanplantasi heterotopik dimana hati donor
disisipkan kepada hati yang lama dan tidak dibuang. Teknik terakhir ini dilakukan pada
penderita dengan kegagalan hati fulminan. Diharapkan bahwa hati yang sakit masih
mungkin mengadakan regenerasi.
Dewasa ini keadaan yang diterima sebagai kontra indikasi absolut untuk tindakan
tranplantasi dibanyak pusat adalah apabila terdapat infeksi HIV, PBS atau keadaan
infeksi berat lainnya. Keadaan lainnya yang bisa menjadi kontraindikasi absolut adalah:
penyakit kardiovaskuler yang lanjut, manifestasi keganasan ekstrahepatik lainnya,
peminum alkohol, atau pengguna obat atau pada keadaan dimana penderita tersebut
tidak dapat memakai obat-obatan imunosupresi(19,20).
14

Tabel 4. Kontraindikasi tranplantasi hati(16)
3.7 Komplikasi(16)
Selama dan setelah dilakukan tranplantasi dapat terjadi komplikasi pada resipien
yang meliputi:
1. Komplikasi berkenaan dengan prosedur
Meliputi infeksi, hernia, granuloma pada jahitan fasial, limfokeles,
perdarahan, trombosis, stenosis, peritonitis, localized bile collection dan
psedoaneurisma.
2. Kegagalan graft perioperatif
Kecepatan retranplantasi pada 3 bulan pertama pasca pembedahan mencapai
10-20%. Ada empat alasan utama penyebab kegagalan ini:
a. Tehnik operasi yang tidak sempurna
b. Penyakit hati yang tidak diketahui pada donor hati
c. Iskemia jaringan graft
d. Rejeksi
3. Komplikasi non teknis
Tiga penyebab utama komplikasi ini meliputi hipertensi, infeksi, dan rejeksi.
15

3.8 Penatalaksanaan jangka panjang setelah tranplantasi hati.
Saat ini banyak para penderita pasca operasi tranplantasi hati yang mencapai
lebih dari 5 atahun, bahkan banyak pula yang lebih dari satu dekade. Para penderita
tersebut menikmati hidupnya dengan hati yang baru dan dengan fungsi hati yang
normal. Namun demikian bisa juga terjadi berbagai kelainan metabolik dan medik yang
harus segera ditegakkan diagnosisnya dan diberikan pengobatan. Keadaan seperti
hiperlipidemia, kegemukan, diabetes melitus, gangguan fungsi ginjal, hipertensi,
penyakit tulang dan sindroma neuropsikiatrik akan merupakan penyulit yang mungkin
dihadapi para penderita dan keadaan tersebut harus dicegah kejadiaanya.
Secara umum perlu diperhatikan hal-hal seperti dibawah ini. Upaya pencegahan
secara umum seperti imunisasi, skrining untuk proses keganasan, menghindarkan
terhadap faktor risiko kejadian kearah aterosklerosis, memperhatikan diet dan
pencegahan dengan antibiotika(20).
16

BAB IV
PENUTUP
4.1 Kesimpulan
1. Transplantasi hati adalah suatu proses penggantian hati yang rusak dengan hati
yang masih sehat pada pasien dengan penyakit hati akut ataupun kronik yang
mengalami kegagalan fungsi
2. Tranplantasi hati saat ini sudah dianggap dan diterima sebagai terapi definitif
untuk penyakit hati terminal
3. Penemuan obat-obatan imunosupresi yang baru telah membawa perubahan yang
besar dalam keberhasilan tranplantasi hati.
4. Tantangan utama dalam tranplantasi hati adalah jurang yang semakin besar
antara jumlah donor yang tersedia dengan banyaknya penderita calon tranplantasi
yang menunggu.
5. Child-Turcoaate–Pugh (CTP) dan Model for end stage of liver disease (MELD)
skor merupakan kriteria yang sering dipakai dalam menentukan calon
tranplantasi hati.
4.2 Saran
Seorang penderita penyakit hati akut maupun kronik dimana dia tidak dapat lagi
mempertahankan kualitas kehidupan yang normal karena fungsinya yang buruk dan
yang bisa berakibat membahayakan kehidupannya, harus dipertimbangkan sebagai
kandidat tranplantasi hati
17

DAFTAR PUSTAKA
1. Yersiz H, Cameron AM, Carmody I, et al. Split liver
transplantation. Transplant Proc. 2006;38(2):602–603
2. Cardenas A, Gines P, “Management of complications of cirrhosis in patients
awaiting liver transplantation”, J Hepatol (2005);42: S124–S133.
3. Sulaiman A. Tranplantasi hati. Dalam buku ajar ilmu penyakit hati. Editor
Sulaiman A dkk. Edisi pertama. Jayabadi.Jakareta.2007:581-89.
4. Kementerian komunikasi dan informatika Republik Indonesia. Tim dokter
RSCM berhasil transplantasi hati pertama di Indonesia diakses dari
http://www.depkominfo.go.id
5. American society of transplantation. Living donor liver transplantation diakses
dari http://www.a-s-t.org/files/pdf/patient_education/english/
6. Annual report of the US scientific registry for organ tranplantation and the organ
procurement and tranplantatation network. richmont: United Network for Organ
sharing,2000.
7. Saab S, Han SH, Martin P. Liver tranplantation. Selection, listing Criteria and
preoperatif management in advances in liver tranplantation. In Clinics in liver
disease.2000:513-32.
8. Freeman, R.B. et al. United Network for organ sharing organ procurement and
transplantation network liver and transplantation committee: Results of the first
year of the new liver allocation plan. Liver Transplantation 10(1): 7-15. January
2004.
9. Lucey MR, Brown KA, Everson GT et al: minimal criteria for placement of
adults on the tranplants waiting list: a report of national confrence organized by
American Society of transplant physicians and American Association for the
study of the liver. Liver transplant surg 1997: 628-37
18

10. Wilsom LM, Lester LB. Hati saluran empedu dan pankreas. Dalam: Patofisiologi
konsep klinis proses-proses penyakit. Editor: Wijaya C. Buku 1 edisi 4. Penerbit
buku kedokteran EGC.1995: 426-63.
11. Wikipedia. Hati. Diakses dari http://id.wikipedia.org/wiki/Hati
12. Wikipedia.Liver tranplantation.Diakses dari http://en.wikipedia.org/wiki/liver-
tranplantation
13. Broelsch CE, Whiting PF, Emont JC et al. Liver tranplantation in children from
living related donors: surgical techniqus and results. Ann Surg 1991;214:428-
439.
14. Brown, Russo MW, Lai M. Survey of liver tranplantation from living adult
donors in the USA,2003:818-25
15. Pichlmayr R, Ringe B, Gubernatis B: Tranplantation of a donor liver to 2
recipients (splitting tranplantation)- a new method in the further development of
segmental liver tranplantation. Langenbecks arch cir 1998:127-30
16. Nusi IA. Tranplantasi hati. Dalam: Buku ajar ilmu penyakit dalam. Editor
Sudoyo AW dkk. Jilid I edisi V. Interna publishing. Jakarta:753-56.
17. Wikipedia. Child pugh score. Diakses dari http://id.wikipedia.org/wiki/Child-
pugh-score.
18. Fattovich G, Giustina G, degos F et al. Morbidity and mortality in compensated
cirrhsos type C: a retrospective follow up study in 384 patient.
Gastroenterology,1996:463-472.
19. Trotter, Brimhall, Arjal B et al. Spesific laboratory metthodologies achieve
higher model for endstage liver disease (MELD) scores for patient listed for liver
tranplantation. Liver transpl 2006:995-1000.
20. Keefe EB. Liver tranplantation at the milennium. Past, present and the future. In:
hepatology: A century of progres. In clinics in liver disease,2000:241-55.
19



![RANCANGAN - [ JDIH SUMBAR ] - jdih.sumbarprov.go.id · Web viewPERATURAN GUBERNUR PROVINSI SUMATERA BARAT NOMOR....TAHUN 2015 TENTANG REHABILITASI TERUMBU KARANG TATA CARA TRANPLANTASI](https://static.fdokumen.com/doc/165x107/5afe99ad7f8b9a434e8f5eef/rancangan-jdih-sumbar-jdih-viewperaturan-gubernur-provinsi-sumatera-barat.jpg)