Referat Pneumonia Apri Amalia
-
Upload
apriamalia -
Category
Documents
-
view
43 -
download
10
description
Transcript of Referat Pneumonia Apri Amalia

BAB I
PENDAHULUAN
Pneumonia adalah infeksi akut parenkim paru yang meliputi alveolus dan
jaringan interstitial. Walaupun banyak pihak yang sependapat bahwa pneumonia
merupakan keadaan inflamasi, namun sangat sulit untuk membuat suatu definisi
tunggal yang universal. Pneumonia didefinisikan berdasarkan gejala dan tanda klinis,
serta perjalanan penyakitnya. World Health Organization (WHO) mendefinisikan
pneumonia hanya berdasarkan penemuan klinis yang didapat pada pemeriksaan
inspeksi dan frekuensi pernapasan.
Penyakit pneumonia merupakan salah satu dari infeksi saluran pernapasan
akut (ISPA), sebagian besar disebabkan oleh mikroorganisme (virus/ bakteri) dan
sebagian kecil disebabkan oleh hal lain (aspirasi, radiasi, dll). Pneumonia menjadi
penyebab utama morbiditas dan mortalitas anak berusia di bawah 5 tahun (balita).
Menurut survei kesehatan nasional (SKN) 2001, 27,6% kematian bayi dan 22,8%
kematian balita di Indonesia disebabkan oleh penyakit sistem respiratori, terutama
pneumonia.
Hasil Riset Kesehatan Dasar tahun 2007 mencatat prevalensi pneumonia pada
anak 11,2%. Pneumonia merupakan penyebab kematian kedua setelah diare pada
balita yaitu sebesar 15,5%. Manifestasi klinis pneumonia bervariasi mulai dari
keterlibatan sebagian lobus paru sampai berupa sindrom sepsis berat. Diperkirakan
hampir seperlima kematian anak di seluruh dunia, lebih kurang 2 juta anak balita,
meninggal setiap tahun akibat pneumonia, sebagian besar terjadi di Afrika dan Asia
Tenggara. Terdapat berbagai faktor risiko yang menyebabkan tingginya angka
mortalitas pneumonia pada anak balita di negara berkembang. Faktor risiko tersebut
adalah: pneumonia yang terjadi pada masa bayi berat badan lahir rendah (BBLR),
tidak mendapat imunisasi, tidak mendapat ASI yang adekuat, malnutrisi, defisiensi
vitamin A, tingginya prevalens kolonisasi bakteri patogen di nasofaring, dan tingginya
pajanan terhadap polusi udara (asap rokok atau polusi industri).
1

BAB II
PEMBAHASAN
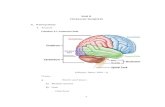
Anatomi Sistem Respiratori
Gambar 1: sistem respiratori pada manusia (sumber: www.edoctoronline.com).
Sistem respiratori pada manusia dibagi menjadi dua yaitu respiratorik atas dan
respiratorik bawah. Respiratorik atas mulai dari hidung sampai dengan faring dan
respiratorik bawah mulai dari laring sampai alveolus.
Hidung
Hidung merupakan organ yang pertama kali dilewati oleh udara. Hidung
memberikan kelembapan dan pemanasan udara sebelum masuk ke nasofaring.
Rongga hidung merupakan saluran respiratori primer pada saat bernafas. Saat
bernafas dengan menggunakan pernapasan hidung, terdapat tahanan sebesar lebih dari
50% dari seluruh tahanan pada saluran respiratori. Tahanan tersebut dua kali lipat
lebih banyak bila dibandingkan dengan pernapasan mulut.
2

Faring
Faring memiliki 3 bagian yang terdiri dari nasofaring yaitu bagian yang
langsung berhubungan dengan rongga hidung, kemudian dilanjutkan dengan orofaring
dan terakhir adalah laringofaring. Nasofaring merupakan suatu rongga dengan dinding
kaku di atas, belakang dan lateral, yang secara anatomi termasuk bagian faring.
Orofaring yang merupakan bagian kedua faring, setelah nasofaring, dipisahkan oleh
oto membranosa dari palatum lunak. Yang termasuk bagian orofaring adalah dasar
lidah (1/3 posterior lidah), valekula, palatum, uvula, dinding lateral faring termasuk
tonsil palatine serta dinding posterior faring. Laringofaring merupakan bagian faring
yang dimulai dari lipatan faringoepiglotika ke arah posterior, inferior terhadap
esophagus segmen atas.
Laring
Laring berperan pada proses fonasi dan sebagai katup untuk melindungi
saluran respiratori bawah. Organ ini terdiri dari tulang dan kumpulan tulang rawan
yang disatukan oleh ligament dan ditutupi oleh otot dan membrane mukosa. Epiglottis
merupakan tulang rawan yang berbentuk seperti lembaran, yang melekat pada dasar
lidah dan tulang rawan tiroid.
Trakea dan bronkus
Trakea merupakan bagian dari saluran respiratorik yang bentuknya
menyerupai pipa serta memanjang mulai dari bagian inferior laring sampai daerah
percabangannya. Trakea terbagi menjadi dua bronkus utama kanan dan kiri. Bronkus
utama kiri memiliki rongga yang lebih sempit dan lebih horizontal bila dibandingkan
dengan bronkus utama kanan. Trakea dan bronkus terdiri dari tulang rawan dan
dilapisi oleh epitel bersilia yang mengandung mucus dan kelenjar serosa. Bronkus
kemudian akan bercabang menjadi bagian yang lebih kecil dan halus yaitu bronkiolus.
Bronkiolus dilapisi oleh epitel bersilia namun tidak mengandung kelenjar serta
dindingnya tidak mengandung jaringan tulang rawan
.
Alveolus
Bronkiolus berakhir pada suatu struktur yang menyerupai kantung, yang
dikenal dengan nama alveolus. Alveolus terdiri dari lapisan epitel dan matriks
ekstraseluler yang dikelilingi oleh pembuluh darah kapiler. Alveolus mengandung 2
3

sel utama, yaitu sel tipe 1 yang membentuk struktur dinding alveolus dan sel tipe 2
yang menghasilkan surfaktan. Alveolus memiliki kecenderungan untuk kolaps karena
ukurannya yang kecil, bentuknya yang sferikal dan adanya tegangan permukaan.
Namun hal tersebut dapat dicegah dengan adaya fosfolipid, yang dikenal dengan
nama surfaktan, dan pori-pori pada dindingnya.
Alveolus berdiameter 0,1 mm dengan ketebalan dinding hanya 0,1 µm.
pertukaran gas terjadi secara difus pasif dengan bergantung pada gradient konsentrasi.
Setiap paru mengandung lebih dari 300 juta alveolus. Setiap alveolus dikelilingi oleh
sebuah pembuluh darah.
Paru-paru
Paru-paru terdapat dalam rongga thoraks pada bagian kiri dan kanan. Paru-paru
memilki :
o Apeks, Apeks paru meluas ke dalam leher sekitar 2,5 cm di atas calvicula
o Permukaan costo vertebra, menempel pada bagian dalam dinding dada
o Permukaan mediastinal, menempel pada perikardium dan jantung.
o Basis, terletak pada diafragma
Paru kanan dibagi atas tiga lobus yaitu lobus superior, medius dan inferior,
sedangkan paru kiri dibagi dua lobus yaitu lobus superior dan inferior. Tiap lobus
dibungkus oleh jaringan elastik yang mengandung pembuluh limfe, arteriola,
venula, bronchial venula, ductus alveolar, sakkus alveolar, alveoli.
Paru-paru dibungkus oleh pleura. Pleura ada yang menempel langsung ke paru,
disebut sebagai pleura visceral. Sedangkan pleura parietal menempel pada dinding
rongga dada dalam. Diantara pleura visceral dan pleura parietal terdapat cairan pleura
yang berfungsi sebagai pelumas sehingga memungkinkan pergerakan dan
pengembangan paru secara bebas tanpa ada gesekan dengan dinding dada.
4

Definisi Pneumonia
Pneumonia adalah infeksi akut parenkim paru yang meliputi alveolus dan
jaringan interstitial. Walaupun banyak pihak yang sependapat bahwa pneumonia
merupakan keadaan inflamasi, namun sangat sulit untuk membuat suatu definisi
tunggal yang universal. Pneumonia didefinisikan berdasarkan gejala dan tanda klinis,
serta perjalanan penyakitnya. World Health Organization (WHO) mendefinisikan
pneumonia hanya berdasarkan penemuan klinis yang didapat pada pemeriksaan
inspeksi dan frekuensi pernapasan.
Secara anatomis pneumonia dapat diklasifikasikan sebagai pneumonia lobaris,
pneumonia segmentalis dan pneumonia lobularis yang lebih dikenal sebagai
bronkopneumonia dan biasanya mengenai paru bagian bawah.
Berdasarkan tempat terjadinya infeksi, dikenal dua bentuk pneumonia, yaitu:
1) pneumonia masyarakat (commnunity acquired pneumonia), bila infeksinya terjadi
di masyarakat, dan 2) pneumonia RS atau pneumonia nosokomial (hospital acquired
pneumonia), bila infeksinya didapat di Rumah Sakit. Selain berbeda dalam lokasi
tempat terjadinya infeksi, kedua bentuk pneumonia ini juga berbeda dalam spektrum
etiologi, penyakit dasar atau penyakit penyerta, gambaran klinis, dan prognosisnya.
Pneumonia yang didapat di RS sering merupakan infeksi sekunder pada berbagai
penyakit dasar yang sudah ada, sehingga spektrum etiologinya berbeda dengan infeksi
yang terjadi di masyarakat. Oleh karena itu, gejala klinis, derajat beratnya penyakit,
dan komplikasi yang timbul lebih kompleks. Pneumonia yang didapat di RS
memerlukan penanganan khusus sesuai dengan penyakit dasarnya.
Faktor Risiko
Beberapa faktor meningkatkan risiko kejadian dan derajat pneumonia, antara
lain defek anatomi bawaan, defisit imunologi, polusi, GER (gastroesophageal reflux),
aspirasi, gizi buruk, berat badan lahir rendah (BBLR), tidak mendapatkan air susu ibu
(ASI), imunisasi tidak lengkap, adanya saudara serumah yang menderita batuk, dan
kamar tidur yang terlalu padat penghuninya.
5

Epidemiologi
Pneumonia pada anak merupakan infeksi yang serius dan banyak diderita
anak-anak di seluruh dunia yang secara fundamental berbeda dengan pneumonia pada
dewasa. Di Amerika dan Eropa yang merupakan negara maju, angka kejadian
pneumonia masih tinggi, diperkirakan setiap tahunnya 30-45 kasus per 1000 anak
pada umur kurang dari 5 tahun, 16-20 kasus per 1000 anak pada umur 5-9 tahun, 6-12
kasus per 1000 anak pada umur 9 tahun dan remaja.
Di RSU Dr.Soetomo Surabaya, jumlah kasus pneumonia meningkat dari tahun
ke tahun. Pada tahun 2003 dirawat sebanyak 190 pasien. Tahun 2004 dirawat
sebanyak 231 pasien, dengan jumlah terbanyak pada usia kurang dari 1 tahun (69%).
Pada tahun 2005, anak berumur kurang dari 5 tahun yang dirawat sebanyak 547 kasus
dengan jumlah terbanyak pada umur 1-12 bulan sebanyak 337 orang. Kasus
pneumonia di negara berkembang tidak hanya lebih sering didapatkan tetapi juga
lebih berat dan banyak menimbulkan kematian pada anak. Insiden puncak pada umur
1-5 tahun dan menurun dengan bertambahnya usia anak. Mortalitas diakibatkan oleh
karena Streptococcus pneumoniae dan Staphylococcus aureus, tetapi di negara
berkembang juga berkaitan dengan malnutrisi dan kurangnya akses perawatan. Dari
data mortalitas tahun 1990, pneumonia merupakan seperempat penyebab kematian
pada anak dibawah 5 tahun dan 80% terjadi di negara berkembang.
Pneumonia menjadi penyebab utama morbiditas dan mortalitas anak berusia di
bawah 5 tahun (balita) di Indonesia. Menurut survei kesehatan nasional (SKN) 2001,
27,6% kematian bayi dan 22,8% kematian balita di Indonesia disebabkan oleh
penyakit sistem respiratori, terutama pneumonia. Hasil Riset Kesehatan Dasar tahun
2007 mencatat prevalensi pneumonia pada anak 11,2%. Pneumonia merupakan
penyebab kematian kedua setelah diare pada balita yaitu sebesar 15,5%. Diperkirakan
hampir seperlima kematian anak di seluruh dunia, lebih kurang 2 juta anak balita,
meninggal setiap tahun akibat pneumonia, sebagian besar terjadi di Afrika dan Asia
Tenggara. Pneumonia yang disebabkan oleh infeksi RSV didapatkan sebanyak 40%.
Di negara dengan 4 musim, banyak terdapat pada musim dingin sampai awal musim
semi, di negara tropis pada musim hujan.
6

Etiologi
Usia pasien merupakan faktor yang memegang peranan penting pada
perbedaan dan kekhasan pneumonia anak, terutama dalam spektrum etiologi,
gambaran klinis, dan strategi pengobatan. Spektrum mikroorganisme penyebab pada
neonatus dan bayi kecil berbeda dengan anak yang lebih besar. Etiologi pneumonia
pada neonatus dan bayi kecil meliputi Streptococcus group B dan bakteri Gram
negatif seperti E. colli, Pseudomonas sp, atau Klebsiella sp. Pada bayi yang lebih
besar dan anak balita, pneumonia sering disebabkan oleh Streptococcus pneumoniae,
Haemophillus influenza tipe B, dan Staphylococcus aureus, sedangkan pada anak
yang lebih besar dan remaja, selain bakteri tersebut, sering juga ditemukan infeksi
Mycoplasma pneumoniae.
Di negara maju, pneumonia pada anak terutama disebabkan oleh virus, di
samping bakteri, atau campuran bakteri dan virus. Virkki dkk. melakukan penelitian
pada pneumonia anak dan menentukan etiologi virus saja sebanyak 32%, campuran
bakteri dan virus 30%, dan bakteri saja 22%. Virus yang terbanyak ditemukan adalah
Respiratory Syncytial Virus (RSV), Rhinovirus, dan virus Parainfluenza. Bakteri yang
terbanyak adalah Streptococcus pneumoniae, Haemophillus influenza tipe B, dan
Mycoplasma pneumoniae. Kelompok anak berusia 2 tahun ke atas mempunyai
etiologi infeksi bakteri yang lebih banyak daripada anak berusia dibawah 2 tahun.
Secara klinis, umumnya pneumonia bakteri sulit dibedakan dengan pneumonia virus.
Demikian juga dengan pemeriksaan radiologis dan laboratorium, biasanya tidak dapat
menentukan etiologi.
Patologi dan Patogenesis
Umumnya mikroorganisme penyebab terhisap ke paru bagian perifer melalui
saluran respiratori. Mula-mula terjadi edema akibat reaksi jaringan yang
mempermudah proliferasi dan penyebaran kuman ke jaringan sekitarnya. Bagian paru
yang terkena mengalami konsolidasi, yaitu terjadi serbukan sel PMN, fibrin, eritrosit,
cairan edema, dan ditemukannya kuman di alveoli. Stadium ini disebut stadium
hepatisasi merah. Selanjutnya, deposisi fibrin semakin bertambah, terdapat fibrin dan
7

leukosit PMN di alveoli dan terjadi proses fagositosis yang cepat. Stadium ini disebut
stadium hepatisasi kelabu. Selanjutnya, jumlah makrofag meningkat di alveoli, sel
akan mengalami degenarasi, fibrin menipis, kuman dan debris menghilang. Stadium
ini disebut stadium resolusi. Sistem bronkopulmoner jaringan paru yang tidak terkena
akan tetap normal.
Gambar 2: healthy airway and airway with pneumonia
Antibiotik yang diberikan sedini mungkin dapat memotong perjalanan
penyakit, sehingga stadium khas yang telah diuraikan sebelumnya tidak terjadi.
Beberapa bakteri tertentu sering menimbulkan gambaran patologis tertentu bila
dibandingkan dengan bakteri lain. Infeksi Streptococcus pneumoniae biasanya
bermanifestasi sebagai bercak-bercak konsolidasi merata di seluruh lapangan paru
(bronkopneumonia), dan pada anak besar atau remaja dapat berupa konsolidasi pada
satu lobus (pneumonia lobaris). Pneumotokel atau abses-abses kecil sering disebabkan
oleh Staphylococcus aureus pada neonatus atau bayi kecil, karena Staphylococcus
aureus menghasilkan berbagai toksin dan enzim seperti hemolisin, lekosidin,
stafilokinase, dan koagulase. Toksin dan enzim ini menyebabkan nekrosis, perdarahan
8

dan kavitasi. Koagulasi berinteraksi dengan faktor plasma dan menghasilkan bahan
aktif yang mengkonversi fibrinogen menjadi fibrin, sehingga terjadi eksudat
fibrinopurulen. Terdapat korelasi antara produksi koagulase dan virulensi kuman.
Staphylococcus yang tidak menghasilkan koagulase jarang menimbulkan penyakit
yang serius. Pneumotokel dapat menetap hingga berbulan-bulan, tetapi biasanya tidak
memerlukan terapi lebih lanjut.
Manifestasi Klinik
Sebagian besar gambaran klinis pneumonia pada anak berkisar antara ringan
hingga sedang, sehingga dapat berobat jalan saja. Hanya sebagian kecil yang berat,
mengancam kehidupan, dan mungkin terdapat komplikasi sehingga memerlukan
perawatan di RS.
Beberapa faktor yang mempengaruhi gambaran klinis pneumonia pada anak
adalah imaturitas anatomik dan fisiologik, mikroorganisme penyebab yang luas,
gejala klinis yang kadang-kadang tidak khas terutama pada bayi, terbatasnya
penggunaan prosedur diagnostik invasif, etiologi noninfeksi yang relatif lebih sering,
dan faktor patogenesis. Disamping itu, kelompok usia pada anak merupakan faktor
penting yang menyebabkan karakteristik penyakit berbeda-beda, sehingga perlu
dipertimbangkan dalam tatalaksana pneumonia.
Gambaran klinis pneumonia pada bayi dan anak bergantung pada berat-
ringannya infeksi, tetapi secara umum adalah sebagai berikut:
Gejala infeksi umum, yaitu demam, sakit kepala, gelisah, malaise,
penurunan nafsu makan, keluhan gastrointestinal seperti mual,
muntah, atau diare; kadang-kadang ditemukan gejala infeksi
ekstrapulmoner.
Gejala gangguan respiratori, yaitu batuk, sesak napas, retraksi dada,
takipnea, napas cuping hidung, air hanger, merintih dan sianosis.
Pada pemeriksaan fisik, dapat ditemukan tanda klinis seperti pekak perkusi,
suara napas melemah, dan ronki. Akan tetapi pada neonatus dan bayi kecil, gejala dan
9

tanda pneumonia lebih beragam dan tidak selalu jelas terlihat. Pada perkusi dan
auskultasi paru umumnya tidak ditemukan kelainan.
Gambar 3 : Gejala-gejala pneumonia
Pneumonia pada Neonatus dan Bayi Kecil
Pneumonia pada neonatus sering terjadi akibat transmisi vertikal ibu-anak
yang berhubungan dengan proses persalinan. Infeksi terjadi akibat kontaminasi
dengan sumber infeksi dari ibu, misalnya melalui aspirasi mekonium, cairan amnion,
atau dari serviks ibu. Infeksi dapat berasal dari kontaminasi dengan sumber infeksi
dari RS (hospital acquired pneumonia), misalnya dari perawat, dokter, atau pasien
lain; atau dari alat kedokteran, misalnya penggunaan ventilator. Di samping itu,
infeksi dapat terjadi akibat kontaminasi dengan sumber infeksi dari masyarakat
(community acquired pneumonia).
Spektrum etiologi pneumonia neonatus meliputi Streptococcus group B,
Chlamydia trachomatis, dan bakteri Gram negatif seperti bakteri E. colli,
10

Pseudomonas sp, atau Klebsiella; disamping bakteri utama penyebab pneumonia
yaitu Streptococcus pneumoniae, Haemophillus influenza tipe B, dan Staphylococcus
aureus. Oleh karena itu, pengobatannya meliputi antibiotik yang sensitif terhadap
semua kelompok bakteri tersebut, misalnya kombinasi antibiotik beta-laktam dan
amikasin, kecuali bila dicurigai adanya infeksi Chlamydia trachomatis yang tidak
responsif terhadap antibiotik beta-laktam.
Penularan transplasenta juga terjadi dengan mikroorganisme Toksoplasma,
Rubela, virus Sitomegalo, dan virus Herpes simpleks (TORCH), Varisela-Zoster, dan
Listeria monocytogenes. Selain itu, RSV, virus Adeno, virus Parainfluenza, virus
Rino, dan virus Entero dapat juga menimbulkan pneumonia. Suatu penelitian
melaporkan bahwa 25% infeksi virus Adeno pada bayi terjadi bersamaan dengan
infeksi RSV dan virus Parainfluenza, dan 67% bersamaan dengan infeksi bakteri
Haemophillus influenzae, Streptococcus pneumoniae, atau Chlamydia trachomatis.
Prognosis infeksi virus Adeno pada neonatus sangat buruk karena sering terjadi
sepsis.
Gambaran klinis pneumonia pada neonatus dan bayi kecil tidak khas,
mencakup serangan apnea, sianosis, merintih, napas cuping hidung, takipnea, letargi,
muntah, tidak mau minum, takikardi atau bradikardi, retraksi subkosta, dan demam.
Pada bayi BBLR sering terjadi hipotermi. Gambaran klinis tersebut sulit dibedakan
dengan sepsis atau meningitis. Sepsis pada pneumonia neonatus dan bayi kecil sering
ditemukan sebelum 48 jam pertama. Angka mortalitas sangat tinggi di negara maju,
yaitu dilaporkan 20-50%. Angka kematian di Indonesia dan di negara berkembang
lainnya diduga lebih tinggi. Oleh karena itu, setiap kemungkinan adanya pneumonia
pada neonatus dan bayi kecil berusia di bawah 2 bulan harus segera dirawat di RS.
Infeksi oleh Chlamydia trachomatis merupaka infeksi perinatal dan dapat
menyebabkan pneumonia pada bayi berusia dibawah 2 bulan. Umumnya bayi
mendapat infeksi dari ibu pada masa persalinan. Port d’ entree infeksi meliputi mata,
nasofaring, saluran respiratori, dan vagina. Gejala baru timbul pada usia 4-12 minggu,
pada beberapa kasus dilaporkan terjadi pada usia 2 minggu, tetapi jarang terjadi
setelah usia 4 bulan. Awitan gejala timbul perlahan-lahan, dan dapat berlangsung
selama beberapa hari hingga berminggu-minggu. Gejala umumnya berupa gejala
11

infeksi respiratori ringan-sedang, ditandai dengan batuk staccato (inspirasi diantara
setiap satu kali batuk), kadang-kadang disertai muntah, umumnya pasien tidak
demam. Pada pasien seperti ini, panduan tatalaksana adalah berobat jalan dengan
terapi makrolid oral dan observasi yang ketat. Lebih kurang 30% dari infeksi
Chlamydia trachomatis berkembang menjadi pneumonia berat, dikenal juga sebagai
sindrom pneumonitis, dan memerlukan perawatan. Gejala klinis meliputi ronki atau
mengi, takipnea dan sianosis. Gambaran foto rontgen toraks tidak khas, umumnya
terlihat tanda-tanda hiperinflasi bilateral dengan berbagai bentuk infiltrat difus, seperti
infiltrat intersisial, retikulonoduler, atelektasis, bronkopneumonia, dan gambaran
milier. Antibiotik pilihan adalah makrolid intravena.
Pneumonia akibat virus
Etiologi: virus penyebab pneumonia yang paling lazim adalah virus sinsitial
pernapasan (Respiratory Syncytial Virus), parainfluenza, influenzae, dan
adenovirus. Pada umumnya, infeksi virus saluran pernapasan bawah jauh lebih
sering selama bulan-bulan musim dan RSV merupakan virus yang paling
lazim yang menyebabkan pneumonia, terutama selama masa bayi. Anak laki-
laki terkena sedikit lebih sering daripada anak perempuan. Tidak seperti
bronkiolitis, dimana angka serangan puncak adalah dalam tahun pertama,
angka serangan puncak untuk pneumonia virus adalah antara umur 2 dan 3
tahun dan sedikit demi sedikit menurun sesudahnya.
Manifestasi klinis: kebanyak virus pneumonia didahului gejala-gejala
pernapasan beberapa hari, termasuk rhinitis dan batuk. Seringkali anggota
keluarga yang lain sakit. Walaupun biasanya ada demam, suhu biasanya lebih
rendah daripada pneumonia bakteri. Takipnea yang disertai retraksi
interkostal, subkostal, dan suprasternal; pernapasan cuping hidung, dan
penggunaan otot tambahan sering ada. Infeksi berat dapat disertai dengan
sianosis dan kelahan pernapasan. Auskultasi dada dapat menampakkan ronki
dan mengi yang luas, tetapi ronki dan mengi ini sukar dilokalisasi sumbernya
dari suara yang kebetulan ini pada anak yang amat muda dengan dada
hipersonor. Pneumonia virus tidak dapat secara tepat dibedakan dari penyakit
12

mikoplasma atas dasar klinis murni dan kadang-kadang, mungkin sukar
dibedakan dari pneumonia bakteri. Lagipula, bukti adanya infeksi virus ada
pada banyak penderita yang telah konfirmasi pneumonia bakteria.
Pneumonia Bakteri
Pneumonia bakteri selama masa anak tidak merupakan infeksi yang lazim, bila
tidak ada penyakit kronis yang mendasari, seperti kistik fibrosis atau defisiensi
imunologis. Kejadian yang paling sering mengganggu mekanisme pertahanan paru
adalah infeksi virus yang mengubah sifat-sifat sekresi normal, menghambat
fagositosis, mengubah flora bakteri, dan mungkin sementara mengganggu lapisan
epitel saluran pernapasan normal. Penyakit virus pernapasan sering mendahului
perkembangan pneumonia bakteri beberapa hari.
Pneumonia Streptokokus. Manifestasi klinis: tanda-tanda dan gejala-gejala
pneumonia streptokokus serupa dengan tanda-tanda dan gejala pneumonia
pneumokokus. Mulainya mungkin mendadak, ditandai dengan demam tinggi,
menggigil, tanda-tanda distres respirasi, dan kadang-kadang kelemahan yang
berat. Namun kadang-kadang dapat lebih tersembunyi, dan anak akan tampak
hanya sakit ringan, dengan batuk dan demam ringan. Jika influenzae
mendahului pneumonia, mulainya dapat terlihat hanya sebagai perjalanan
klinis penyakit virus yang semakin berat. Manifestasi laboratorium:
leukositosis sering terjadi pada pneumonia pneumokokus. Kenaikan titer
antistreptolisin serum adalah bukti diagnostik yang mendukung. Penyakit
dapat dicurigai jika banyak streptokokus β-hemolitikus grup A yang terisolasi
dari usapan tenggorok, sekresi nasofaring, sputum, tetapi diagnosis pasti
didasarkan pada penemuan organisme dari cairan pleura, darah, atau aspirat
paru.
Pneumonia Stafilokokus. Manifestasi klinis: penderita yang paling sering
adalah bayi umur kurang dari 1 tahun, sering dengan riwayat dan tanda-tanda
dan gejala-gejala infeksi saluran pernapasan atas selama beberapa hari sampai
1 minggu. Mendadak, keadaan bayi berubah, dengan mulai panas tinggi, batuk
dan bukti adanya distres pernapasan. Tanda-tanda dan gejala-gejala adalah
13

takipnea, pernapasan mendengkur, retraksi sternum dan subkosta, pernapasan
cuping hidung, sianosis dan kecemasan. Jika dibiarkan, bayi lesu tetapi pada
saat bangun iritabel dan tampak toksik. Dispnea berat dan keadaan seperti
syok mungkin ada. Beberapa bayi mempunyai gangguan penyerta saluran
pencernaan, ditandai dengan muntah, anoreksia, diare, dan kembung perut,
akibat ileus paralitikus.
Pneumonia Haemophillus Influenzae. Manifestasi klinis: Pneumonia
Haemophillus influenzae penyebarannya biasanya lobar, tetapi tidak ada tanda
rontgen dada yang khas. Terjadi infiltrat segmental, keterlibatan lobus tunggal
atau multipel, efusi pleura, dan pneumatokel. Anak laki-laki terkena sedikit
lebih sering daripada wanita. Secara patologis, daerah yang terlibat
menunjukkan reaksi radang polimorfonuklear, atau limfosit dengan
penghancuran epitel saluran pernapasan yang lebih kecil yang luas, radang
interstisial, dan edema yang sering mencolok hemoragik.
Tabel.1 Kriteria Takipnea menurut WHO
UmurLaju nafas normal
(frekuensi /menit)
Takipnea
(frekuensi /menit)
0-2 bulan 30-50 ≥ 60
2-12 bulan 25-40 ≥ 50
1-5 Tahun 20-30 ≥ 40
>5 tahun 15-25 ≥ 20
Penegakkan Diagnosis
Anamnesis
- Batuk yang awalnya kering, kemudian menjadi produktif dengan dahak
purulen bahkan bisa berdarah
- Sesak napas
- Demam
14

- Kesulitan makan/ minum
- Tampak lemah
- Serangan pertama atau berulang untuk membedakan dengan kondisi
imunokompromais, kelainan anatomi bronkus, atau asma.
Pemeriksaan Fisik
- Penilaian keadaan umum anak, frekuensi napas, dan nadi harus dilakukan
pada saat awal pemeriksaan sebelum pemeriksaan lain yang dapat
menyebabkan anak gelisah atau rewel.
- Penilaian keadaan umum antara lain meliputi kesadaran dan kemampuan
makan/minum.
- Gejala distres pernapasan seperti takipnea, retraksi subkosta, batuk,
krepitasi, dan penurunan suara paru.
- Demam dan sianosis.
- Anak dibawah 5 tahun mungkin tidak menunjukkan gejala pneumonia
yang klasik. Pada anak yang demam dan sakit akut, terdapat gejala nyeri
yang diproyeksikan ke abdomen. Pada bayi muda, terdapat gejala
pernapasan tak teratur dan hipopnea.
Pemeriksaan Penunjang
Pemeriksaan Radiologi
- Pemeriksaan foto dada tidak direkomendasikan secara rutin pada anak
dengan infeksi saluran napas bawah akut ringan tanpa komplikasi.
- Pemeriksaan foto dada direkomendasikan pada penderita pneumonia yang
dirawat inap atau bila tanda klinis yang ditemukan membingungkan.
- Pemeriksaan foto dada follow-up hanya dilakukan bila didapatkan kolaps
lobus, kecurigaan terjadinya komplikasi, pneumonia berat, gejala yang
menetap atau memburuk, atau tidak respons terhadap antibiotik.
- Pemeriksaan foto dada tidak dapat mengidentifikasi agen penyebab.
15

Pemeriksaan Laboratorium
- Pemeriksaan jumlah leukosit dan hitung jenis leukosit perlu dilakukan
untuk membantu menentukan pemberian antibiotik.
- Pemeriksaan kultur dan pewarnaan Gram sputum dengan kualitas yang
baik direkomendasikan dalam tatalaksana anak dengan pneumonia berat.
- Kultur darah tidak direkomendasikan secara rutin pada pasien rawat jalan,
tetapi direkomendasikan pada pasien rawat inap dengan kondisi berat dan
pada setiap anak yang dicurigai menderita pneumonia bakterial.
- Pada anak kurang dari 18 bulan, dilakukan pemeriksaan untuk mendeteksi
antigen virus atau tanpa kultur virus jika fasilitas tersedia.
- Jika ada efusi pleura, dilakukan pungsi cairan pleura dan dilakukan
pemeriksaan mikroskopis, kultur, serta deteksi antigen bakteri (jika
fasilitas tersedia) untuk penegakkan diagnosis dan menentukan mulainya
pemberian antibiotik.
- Pemeriksaan C-reactive protein (CRP), LED, dan pemeriksaan fase akut
lain tidak dapat membedakan infeksi viral dan bakterial dan tidak
direkomendasikan sebagai pemeriksaan rutin.
- Pemeriksaan uji tuberkulin selalu dipertimbangkan pada anak dengan
riwayat kontak dengan penderita TBC dewasa.
WHO merekomendasikan penggunaan peningkatan frekuensi napas dan
retraksi subkosta untuk mengklasifikasikan pneumonia di negara berkembang. Namun
demikian, kriteria tersebut mempunyai sensivitas yang buruk untuk anak malnutrisi
dan sering overlapping dengan gejala malaria.
Klasifikasi pneumonia (berdasarkan WHO):
Bayi kurang dari 2 bulan
- Pneumonia berat : napas cepat atau retraksi yang berat
- Pneumonia sangat berat : tidak mau menetek/ minum, kejang, letargis,
demam, atau hipotermia, bradipnea, atau pernapasan ireguler
16

Anak umur 2 bulan – 5 tahun:
- Pneumonia ringan: napas cepat
- Pneumonia berat : retraksi
- Pneumonia sangat berat : tidak dapat minum/ makan, kejang, letargis,
malnutrisi.
Pemeriksaan darah perifer lengkap
Pada pneumonia virus dan juga pada pneumonia mikoplasma, umumnya
ditemukan leukosit dalam batas normal atau sedikit meningkat. Akan tetapi, pada
pneumonia bakteri didapatkan leukositosis yang berkisar antara 15.000-40.000/mm
kubik dengan predominan PMN. Leukopenia (< 5000/mm kubik) menunjukkan
prognosis yang buruk. Leukositosis hebat (>30.000/ mm kubik) hampir selalu
menunjukkan adanya infeksi bakteri, sering ditemukan pada keadaan bakteremi, dan
risiko terjadinya komplikasi lebih tinggi. Pada infeksi Chlamydia pneumoniae
kadang-kadang ditemukan eosinofilia. Efusi pleura merupakan cairan eksudat dengan
sel PMN berkisar antara 300-100.000/mm kubik, protein > 2,5 g/dl, dan glukosa
relatif lebih rendah daripada glukosa darah. Kadang-kadang terdapat anemia ringan
dan laju endap darah (LED) yang meningkat. Secara umum hasil pemeriksaan darah
perifer dan LED tidak dapat membedakan antara infeksi virus dan infeksi bakteri
secara pasti.
Pemeriksaan Rontgen Toraks
Foto rontgen toraks pada pneumonia ringan tidak rutin dilakukan, hanya
direkomendasikan pada pneumonia berat yang dirawat. Kelainan foto rontgen toraks
pada pneumonia tidak selalu berhubungan dengan gambaran klinis. Kadang-kadang
bercak-bercak sudah ditemukan pada gambaran radiologis sebelum timbul gejala
klinis. Akan tetapi, resolusi infiltrat sering memerlukan waktu yang lebih lama setelah
gejala klinis menghilang.
Umumnya pemeriksaan yang diperlukan untuk menunjang diagnosis
pneumonia di Instalasi Gawat darurat hanyalah pemeriksaan rontgen toraks posisi AP.
Lynch dkk. mendapatkan bahwa tambahan posisi lateral pada foto rontgen toraks
17

tidak meningkatkan sensitivitas dan spesifitas penegakan diagnosis pneumonia pada
anak. Foto toraks AP dan lateral hanya dilakukan pada pasien dengan tanda dan gejala
klinis distres pernapasan seperti takipnea, batuk, dan ronki, dengan atau tanpa suara
napas yang melemah. Secara umum gambaran foto toraks terdiri dari:
Infiltrat interstisial, ditandai dengan peningkatan corakan bronkovaskular,
peribronchial cuffing, dan hiperaerasi.
Infiltrat alveolar, merupakan konsolidasi paru dengan air bronchogram.
Konsolidasi dapat mengenai satu lobus disebut dengan pneumonia lobaris atau
terlihat sebagai lesi tunggal yang biasanuya cukup besar berbentuk sferis,
berbatas yang tidak terlalu tegas, dan mempunyai lesi tumor paru, dikenal
sebagia round pneumonia.
Bronkopneumonia, ditandai dengan gambaran difus merata pada kedua paru,
berupa bercak-bercak infiltrat yang dapat meluas hingga daerah perifer paru,
disertai dengan peningkatan corakan peribronkial.
Gambaran foto rontgen toraks penumonia pada anak meliputi infiltrat ringan pada
satu paru hingga konsolidasi luas pada kedua paru. Pada suatu penelitian ditemukan
bahwa lesi pneumonia pada anak terbanyak berada di paru kanan, terutama di lobus
atas. Bila ditemukan di paru kiri, dan terbanyak di lobus bawah, maka hal itu
merupakan prediktor perjalanan penyakit yang lebih berat dengan risiko terjadinya
pleuritis lebih meningkat.
Gambar 4: Right lower lobe consolidation in a patient with bacterial pneumonia (sumber:
www.emedicine.medscape.com)
18

Diagnosis Banding
Bronkiolitis
Bronkiolitis adalah suatu infeksi sistem respiratorik bawah akut yang ditandai
dengan pilek, batuk, distres pernapasan dan ekspiratorik effort (usaha napas pada saat
ekspirasi). Di Amerika Serikat sekitar 120.000 bayi dirawat dengan bronkiolitis
pertahun. Umumnya bronkiolitis menyerang pada anak di bawah umur 2 tahun
dengan kejadian tersering kira-kira usia 6 bulan.
Etiologi
Penyebab tersering adalah RSV (lebih dari 50%) diikuti oleh virus
parainfluenza, dan adenovirus. Infeksi oleh adenovirus biasanya dihubungkan dengan
komplikasi yang terjadi seperti bronkiolitis obliterans yang sulit ditangani.
Kemungkinan kejadian bronkiolitis pada anak dengan ibu perokok lebih tinggi
dibandingkan pada anak dengan ibu yang tidak merokok.
Manifestasi klinis
Umumnya anak pernah terpajan dengan anggota keluarga yang menderita
infeksi virus beberapa minggu sebelumnya. Gejala awal yang mungkin timbul adalah
tanda-tanda infeksi respiratorik atas akut berupa demam, batuk, pilek, dan bersin.
Setelah gejala di atas timbul biasanya diikuti oleh adanya kesulitan bernapas (sesak)
yang umumnya pada saat ekspirasi. Pada pemeriksaan fisis didapatkan frekuensi nafas
yang meningkat (takipneu), disertai adanya ekspirasi yang memanjang bahkan mengi.
Pada kasus yang berat mengi dapat terdengar tanpa stetoskop.
Pada pemeriksaan penunjang yaitu pemeriksaan radiologis dijumpai gambaran
hiperinflasi, dengan infiltrat yang biasanya tidak luas. Bahkan ada kecenderungan
ketidaksesuaian antara gambaran klinis dan gambaran radiologis. Berbeda dengan
pneumonia bakteri, gambaran klinis yang berat akan menunjukkan gambaran kelainan
radiologis yang berat pula, sementara pada bronkiolitis gambaran klinis berat tanpa
gambaran radiologis berat.
Pada pemeriksaan laboratorium (darah tepi) umumnya tidak memberikan
gambaran yang bermakna, dapat disertai dengan limfopenia. Pemeriksaan serologis
19

RSV dapat dilakukan secara cepat, di negara maju pemeriksaan ini menjadi
pemeriksaan rutin apabila dicurigai adanya infeksi RSV.
Komplikasi Pneumonia
Komplikasi pneumonia pada anak meliputi empiema torasis, perikarditis
purulenta, pneumotoraks, atau infeksi ekstra pulmoner seperti meningitis purulenta.
Empiema torasis merupakan komplikasi tersering yang terjadi pada pneumonia
bakteri.
Ilten F dkk. melaporkan mengenai komplikasi miokarditis (tekanan sistolik
ventrikel kanan meningkat, kreatinin kinase meningkat, dan gagal jantung) yang
cukup tinggi pada seri pneumonia anak berusia 2-24 bulan. Oleh karena miokarditis
merupakan keadaan yang fatal, maka dianjurkan untuk melakukan deteksi dengan
teknik noninvasif seperti EKG, ekokardiografi, dan pemeriksaan enzim.
Penatalaksanaan
Pasien pneumonia mempunyai indikasi untuk perawatan di rumah sakit. Sesak
yang terjadi harus ditangani dengan segera. Pneumonia pada bayi usia di bawah 2
bulan biasanya menunjukkan gejala yang cukup berat. Tata laksana pasien meliputi
terapi suportif dan terapi etiologik. Terapi suportif berupa pemberian makanan atau
cairan sesuai kebutuhan serta koreksi asam-basa dan elektrolit sesuai kebutuhan.
Terapi oksigen diberikan secara rutin. Jika penyakitnya berat dan sarana tersedia, alat
bantu napas mungkin diperlukan terutama dalam 24-48 jam pertama. Bagian yang
sangat penting dari tata laksana pneumonia adalah pemberian antibiotik.
Idealnya tata laksana pneumonia sesuai dengan kuman penyebabnya. Namun
karena berbagai kendala diagnostik etiologi, untuk semua pasien pneumonia diberikan
antibiotik secara empiris. Pneumonia viral seharusnya tidak diberikan antibiotik,
namun pasien dapat diberi antibiotik apabila terdapat kesulitan membedakan infeksi
virus dengan bakteri; di samping kemungkinan infeksi bakteri sekunder tidak dapat
disingkirkan.
20

Streptokokus dan pneumokokus sebagai kuman Gram positif dapat dicakup
oleh ampisilin, sedangkan hemofilus suatu kuman gram negatif dapat dicakup oleh
kloramfenikol. Dengan demikian keduanya dapat dipakai sebagai antibiotik lini
pertama untuk pneumonia anak tanpa komplikasi. Secara umum pengobatan antibiotik
untuk pneumonia diberikan dalam 5-10 hari, namun dapat sampai 14 hari. Pedoman
lain pemberian antibiotik sampai 2-3 hari bebas demam.
Pada pasien pneumonia community acquired, umumnya ampisilin dan
kloramfenikol masih sensitif. Pilihan berikutnya adalah obat golongan sefalosporin
atau makrolid.
Mengenai penggunaan makrolid pada pneumonia telah banyak dilaporkan.
Penggunaan azitromisin dan klaritromisin pada IRBA (infeksi respiratori bawah akut)
sama efektifnya dengan pemberian co-amoksiklav. Pemberian azitromisin
tolerabilitasnya cukup baik serta efek sampingnya minimal bila dibandingkan dengan
co-amoksiklav.
Pemberian azitromisin sekali sehari selama 3 hari efektifitasnya setara dengan
pemberian co-amoksiklav selama 10 hari. Penggunaan klaritromisin secara
multisenter pada pneumonia mendapatkan hasil yang cukup baik dalam hal efektifitas
dan efek sampingnya. Efek samping gangguan gastrointestinal seperti mual, nyeri
abdomen didapatkan pada sebagian kecil pasien yang tidak berbeda bermakna dengan
antibiotik lain.
Tatalaksana umum
Pasien dengan saturasi oksigen ≤ 92% pada saat bernapas dengan udara kamar harus
diberikan terapi oksigen dengan kanul nasal, head box, atau sungkup untuk
mempertahankan saturasi oksigen > 92%.
- Pada pneumonia berat, atau asupan per oral kurang, diberikan cairan
intravena dan dilakukan balans cairan ketat
- Fisioterapi dada tidak bermanfaat dan tidak direkomendasikan untuk anak
dengan pneumonia
21

- Antipiretik dan analgetik dapat diberikan untuk menjaga kenyamanan
pasien dan mengontrol batuk
- Nebulisasi dengan β2 agonis dan/atau NaCl dapat diberikan untuk
memperbaiki mucocilliary clearance
- Pasien yang mendapatkan terapi oksigen harus diobservasi setidaknya
setiap 4 jam sekali, termasuk pemeriksaan saturasi oksigen.
Kriteria Rawat Inap
Bayi:
- Saturasi oksigen < 92%, sianosis
- Frekuensi napas > 60 kali / menit
- Distres pernapasan, apnea intermitten, atau grunting
- Tidak mau minum/ menetek
- Keluarga ridak bisa merawat di rumah
Anak:
- Saturasi oksigen < 92%, sianosis
- Frekuensi napas > 50 kali / menit
- Distres pernapasan
- Grunting
- Terdapat tanda dehidrasi
- Keluarga ridak bisa merawat di rumah.
Pneumonia rawat jalan
Pada pneumonia ringan rawat jalan dapat diberikan antibiotik lini pertama
secara oral, misalnya amoksisilin atau kotrimoksazol. Pada pneumonia ringan berobat
jalan, dapat diberikan antibiotik tunggal oral dengan efektifitas yang mencapai 90%.
Penelitian multisenter di Pakistan menemukan bahwa pada pneumonia rawat jalan,
pemberian amoksisilin dan kotrimoksazol dua kali sehari mempunyai efektifitas yang
sama. Dosis amoksisilin yang diberikan adalah 25mg/kgBB, sedangkan kotrimoksazol
adalah 4 mg/kgBB.
22

Makrolid, baik eritromisin maupun makrolid baru, dapat digunakan sebagai
terapi alternatiuf beta-laktam untuk pengobatan inisial pneumonia, dengan
pertimbangan adanya aktivitas ganda terhadap S.pneumoniae dan bakteri atipik.
Pneumonia rawat inap
Pilihan antibiotik lini pertama dapat menggunakan antibiotik golongan beta-
laktam atau kloramfenikol. Pada pneumonia yang tidak responsif terhadap beta-
laktam dan kloramfenikol, dapat diberikan antibiotik lain seperti gentamisin,
amikasin, atau sefalosporin, sesuai dengan petunjuk etiologi yang ditemukan. Terapi
antibiotik diteruskan selama 7-10 hari pada pasien dengan pneumonia tanpa
komplikasi, meskipun tidak ada studi kontrol mengenai lama terapoi antibiotik yang
optimal.
Pada neonatus dan bayi kecil, terapi awal antibiotik intravena harus dimulai
sesegera mungkin. Oleh karena pada neonatus dan bayi kecil sering terjadi sepsis dan
meningitis , antibiotik yang direkomendasikan adalah antibiotik spektrum luas seperti
kombinasi beta-laktam/klavulanat dengan aminoglikosid, atau sefalosporin generasi
ketiga. Bila keadaan sudah stabil, antibiotik dapat diganti dengan antibiotik oral
selama 10 hari.
Pada balita dan anak yang lebih besar, antibiotik yang direkomendasikan
adalah antibiotik beta-laktam dengan/atau tanpa klavulanat; pada kasus yang lebih
berat diberikan beta-laktam/klavulanat dikombinasikan dengan makrolid baru
intravena, atau sefalosporin generasi ketiga. Bila pasien sudah tidak demam atau
keadaan sudah stabil, antibiotik diganti dengan antibiotik oral dan berobat jalan.
Pemberian antibiotik
- Amoksisilin merupakan pilihan pertama untuk antibiotik oral pada anak < 5
tahun karena efektif melawan sebagian besar patogen yang menyebabkan
pneumonia pada anak, ditoleransi dengan baik, dan murah. Alternatifnya
adalah co-amoxiclav, ceflacor, eritromisin, claritromisin, dan azitromisin.
23

- M. pneumoniae lebih sering terjadi pada anak yang lebih tua, maka antibiotik
golongan makrolid diberikan sebagai pilihan pertama secara empiris pada
anak ≥ 5 tahun.
- Makrolid diberikan jika M. pneumoniae atau C. pneumoniae dicurigai sebagai
penyebab.
- Amoksisilin diberikan sebagai pilihan pertama jika S. pneumoniae sangat
mungkin sebagai penyebab.
- Jika S. aureus dicurigai sebagai penyebab, diberikan makrolid atau kombinasi
flucloxacillin dengan amoksisilin.
- Antibiotik intravena diberikan pada pasien pneumonia yang tidak dapat
menerima obat per oral (misal karena muntah) atau termasuk dalam derajat
pneumonia berat.
- Antibiotik intravena yang dianjurkan adalah: ampisilin dan kloramfenikol, co-
amoxiclav, ceftriaxone, cefotaxime, dan cefuroxime.
- Pemberian antibiotik oral harus dipertimbangkan jika terdapat perbaikan
setelah ,mendapat antibiotik intravena.
Rekomendasi UKK Respirologi
Antibiotik untuk community acquired pneumonia:
Neonatus – 2 bulan: Ampisillin + gentamisin
Umur > 2 bulan:
- lini pertama Ampisilin, bila dalam 3 hari tidak ada perbaikan dapat
ditambahkan kloramfenikol.
- lini kedua seftriakson.
Bila klinis terdapat perbaikan, antibiotik intravena dapat diganti preparat oral dengan
antibiotik golongan yang sama dengan antibiotik intravena sebelumnya.
24

Nutrisi
- Pada anak dengan distres pernapasan berat, pemberian makanan per oral harus
dihindari. Makanan dapat diberikan lewat nasogastric tube (NGT) atau
intravena. Tetapi harus diingat bahwa pemasangan NGT dapat menekan
pernapasan, khususnya pada bayi/ anak dengan ukuran lubang hidung kecil.
Jika memang dibutuhkan, sebaiknya menggunakan ukuran yang terkecil.
- Perlu dilakukan pemantauan balans cairan ketat agar anak tidak mengalami
overhidrasi karena pada pneumonia berat terjadi peningkatan sekresi hormon
antidiuretik.
Kriteria pulang
- Gejala dan tanda pneumonia menghilang.
- Asupan per oral adekuat.
- Pemberian antibiotik dapat diteruskan di rumah (per oral).
- Keluarga mengerti dan setuju untuk pemberian terapi dan rencana kontrol.
- Kondisi rumah memungkinkan untuk perawatan lanjutan di rumah.
Prognosis
Pada pneumonia virus: Kebanyakan anak dengan pneumonia virus sembuh
tanpa banyak peristiwa dan tidak mempunyai sekuele. Walaupun perjalanan
dapat diperpanjang, terutama pada bayi. Namun, bukti semakin bertambah,
bahwa beberapa penderita, terutama bayi dapat terjadi bronkiolitis obliteran,
paru hiperlucent unilatreal, atau komplikasi lain sesudah satu episode
pneumonia virus. Adenovirus terutama tipe 1,3,4,7 dan 21, agaknya dalam hal
ini merupakan agen yang paling berbahaya, mampu menyebabkan pneumonia
fulminan akut mematikan.
Pada pneumonia bakteri: Di era sebelum antibiotik, angka mortalitas pada bayi
dan anak kecil berkisar 20-50% dan pada anak yang lebih tua 3-5%. Lagipula,
insiden empiema kronis dengan fungsi paru berubah adalah relatif tinggi.
Dengan terapi antibiotik yang tepat yang diberikan pada awal perjalanan
25

penyakit, angka mortalitas selama masa bayi dan anak sekarang < 1 %, dan
morbiditas jangka-lama rendah.
Pencegahan
Pencegahan untuk pneumococcus dan H.influenzae dapat dilakukan dengan
vaksin yang sudah tersedia dengan efektifitas 70% untuk vaksin pneumokok dan 95%
untuk H.influenzae. pemberian imunisasi memberikan arti yang sangat penting dalam
pencegahan pneumonia. Pneumonia diketahui dapat sebagai komplikasi dari campak,
pertusis dan varisela sehingga imunisasi dengan vaksin yang berhubungan dengan
penyakit tersebut akan membantu menurunkan insiden pneumonia. Pneumonia yang
disebabkan oleh H.influenzae dapat juga dicegah dengan pemberian imunisasi Hib.
26

BAB III
PENUTUP
Kesimpulan
Pneumonia adalah infeksi akut parenkim paru yang meliputi alveolus dan
jaringan interstitial. Pneumonia pada anak merupakan infeksi yang serius dan banyak
diderita anak-anak di seluruh dunia yang secara fundamental berbeda dengan
pneumonia pada dewasa. Usia pasien merupakan faktor yang memegang peranan
penting pada perbedaan dan kekhasan pneumonia anak, terutama dalam spektrum
etiologi, gambaran klinis, dan strategi pengobatan. Spektrum mikroorganisme
penyebab pada neonatus dan bayi kecil berbeda dengan anak yang lebih besar.
Etiologi pneumonia pada neonatus dan bayi kecil meliputi Streptococcus group B dan
bakteri Gram negatif seperti E. colli, Pseudomonas sp, atau Klebsiella sp. Pada bayi
yang lebih besar dan anak balita, pneumonia sering disebabkan oleh Streptococcus
pneumoniae, Haemophillus influenza tipe B, dan Staphylococcus aureus, sedangkan
pada anak yang lebih besar dan remaja, selain bakteri tersebut, sering juga ditemukan
infeksi Mycoplasma pneumoniae.
Antibiotik yang diberikan sedini mungkin dapat memotong perjalanan
penyakit, sehingga stadium khas yang telah diuraikan dalam patogenesis pneumonia
dapat tidak terjadi. Pada neonatus dan bayi kecil, terapi awal antibiotik intravena
harus dimulai sesegera mungkin. Oleh karena pada neonatus dan bayi kecil sering
terjadi sepsis dan meningitis. Pencegahan pneumonia dapat dilakukan dengan
imunisasi yang lengkap dan rutin berkaitan dengan penyebab pneumonia.
27

DAFTAR PUSTAKA
Arvin, Kliegman Behrman. 2000. Nelson Ilmu Kesehatan Anak Edisi 15 Vol 2.
Jakarta: EGC.
Asih, R. 2006. Kapita Selekta Ilmu Kesehatan Anak “Pneumonia”. Divisi
Respirologi Ilmu Kesehatan Anak FK Unair RSU Dr.Soetomo Surabaya.
Ikatan Dokter Anak Indonesia. 2000. Konsensus Pneumonia Anak. Bagian
Pulmonolgi FK UI Jakarta.
Kenneth, M. 2002. Community Acquired Pneumonia in Children. New
England Journal of Medicine, vol.346, no.6, 2002.
Pudjadi, Marisa T. 2012. Angka Kejadian KID pada pneumonia. Jurnal Sari
Pediatri vol.14. Jakarta.
Punjiadi, Antonius H. 2010. Pedoman Pelayanan Medis. Ikatan Dokter Anak
Indonesia.
Said, M. 2010. Buku Ajar Respirologi Anak Edisi Pertama. Ikatan Dokter
Anak Indonesia.
Supriyatno, B. 2006. Infeksi Respiratorik Bawah Akut pada Anak. Jurnal Sari
Pediatri vol.8. Jakarta.
28




![Rizky amalia [140641156]](https://static.fdokumen.com/doc/165x107/55c13009bb61ebb44e8b475e/rizky-amalia-140641156.jpg)