referat kegawatdaruratan paru
-
Upload
william-ang -
Category
Documents
-
view
102 -
download
4
description
Transcript of referat kegawatdaruratan paru

Referat Kegawatdaruratan Paru
REFERAT KEGAWATDARURATAN PARU
Pembimbing:
Dr. Titi Sundari, Sp.P
Dr. Adria Rusli, Sp.P
Penyusun:
Patrisiea Caroline (406147006)
Indah Pratiwi (406147034)
FAKULTAS KEDOKTERAN UNIVERSITAS
TARUMANAGARA
KEPANITERAAN BAGIAN ILMU PENYAKIT DALAM
RUMAH SAKIT PENYAKIT INFEKSI
PROF. DR. SULIANTI SAROSO
JAKARTA
PERIODE 2 FEBRUARI 2015 – 11 APRIL 2015
Kepaniteraan Klinik Ilmu Penyakit DalamUniversitas TarumanagaraRumah Sakit Penyakit Infeksi Sulianti SarosoPeriode 2 Februari – 11 April 2015 1

Referat Kegawatdaruratan Paru
Kata Pengantar
Puji dan syukur penulis panjatkan pada Tuhan Yang Maha Esa, karena atas berkat dan
rahmat-Nya sehingga referat yang berjudul Kegawatdaruratan Paru ini dapat diselesaikan
dengan baik. Adapun referat ini disusun sebagai salah satu tugas kepaniteraan Ilmu Penyakit
Dalam.
Referat ini antara lain menguraikan dengan singkat tentang definisi, etiologi,
epidemiologi, diagnosis, dan penatalaksanaan pada penyakit yang termasuk
kegawatdaruratan paru.
Penulis menyadari sepenuhnya bahwa referat ini masih jauh dari sempurna baik
materi maupun teknik penulisan, dan penulis dengan senang hati akan menerima segala
kritikan yang ada sebagai suatu pandangan yang membangun agar di kemudian hari dapat
membuat referat yang lebih baik. Tidak lupa penulis sampaikan ucapan terima kasih pada
semua pihak yang membantu dalam pembuatan referat ini sehingga dapat selesai sesuai
waktu yang ditentukan, terutama saya ucapkan terima kasih kepada dr. Titi Sundari Sp. P dan
dr. Adria Rusli, Sp.P selaku pembimbing yang telah membimbing penulis dalam pengerjaan
referat ini.
Akhir kata, Penulis berharap semoga referat ini dapat meningkatkan pengetahuan
pembaca dan bermanfaat bagi kita semua.
Jakarta, Maret 2015
Penulis
BAB I
Kepaniteraan Klinik Ilmu Penyakit DalamUniversitas TarumanagaraRumah Sakit Penyakit Infeksi Sulianti SarosoPeriode 2 Februari – 11 April 2015 2

Referat Kegawatdaruratan Paru
PENDAHULUAN
I.1 Latar Belakang
Manusia memiliki 2 proses pernafasan dalam tubuh, yaitu pernafasan luar
(eksterna), suatu penyerapan oksigen dan pengeluaran karbondioksida dari tubuh
secara keseluruhan serta pernafasan dalam (interna), penggunaan oksigen dan
pembentukan karbondioksida oleh sel-sel serta pertukaran gas antara sel-sel tubuh.
Secara garis besar terdapat empat tahapan proses pernapasan diantaranya yaitu, 1)
ventilas, 2) difusi O2 dan CO2 melalui membran respirasi, 3) transportasi O2 dan CO2 dari
& kedalam sel, 4) pengaturan ventilasi oleh saraf.
Gawat paru adalah suatu keadaan pertukaran gas dalam paru terganggu, yang bila
tidak segera diatasi akan menyebabkan suatu keadaan yang disebut gagal nafas akut
yang ditandai dengan menurunnya kadar oksigen dalam arteri (hipoksemia) atau
naiknya kadar karbondioksida (hiperkarbia) atau kombinasi keduannya.
Kedaruratan paru atau pernafasan merupakan faktor yang diperhitungkan dalam
gawat darurat pasien, banyak kasus yang gagal bukan akibat penyakit primernya, tetapi
karena kegagalan fungsi pernafasan baik karena gangguan sentral maupun akibat
infeksi. Berbagai keadaan dapat menimbulkan gangguan respirasi yang serius dan
membahayakan jiwa. Keadaan ini berkisar antara: 1) Penyakit primer yang mengenai
sistem bronkopulmoner seperti hemoptisis masif, pneumotorak ventil, status
asmatikus, dan Edema paru. 2) Gangguan fungsi paru yang sekunder terhadap
gangguan organ lain seperti keracunan obat yang menimbulkan depresi pusat
pernafasan. Pada semua keadaan, perhatian utama harus lebih ditujukan kepada
tindakan penyelamatan dari pada penyelidikan diagnostik. Bila tindakan penyelamatan
telah berjalan, selanjutnya dilaksanakan evaluasi dan pengelolaan penyakit dasar
pasien.
BAB II
Kepaniteraan Klinik Ilmu Penyakit DalamUniversitas TarumanagaraRumah Sakit Penyakit Infeksi Sulianti SarosoPeriode 2 Februari – 11 April 2015 3

Referat Kegawatdaruratan Paru
TINJAUAN PUSTAKA
II.1 Gagal Nafas Akut
II.1.1 Definisi Gagal Napas Akut
Gagal napas merupakan ketidakmampuan sistem pernafasan untuk
mempertahankan suatu keadaan pertukaran udara antara atmosfer dengan sel – sel
tubuh yang sesuai dengan kebutuhan tubuh normal (Amin dan Purwoto, 2014). Secara
sederhana peranan pernafasan ialah mempertahankan PO2, PCO2 dan pH arteri agar
tetap normal. Gagal napas akut secara numeric didefinisikan sebagai kegagalan
pernapasan bila tekanan parsial oksigenasi arteri (PaO2) kurang dari 60 mmHg tanpa
atau dengan tekanan parsial karbondioksida arteri (PaCO2) > 45 mmHg (Amin dan
Purwoto, 2014).
Apabila terdapat tekanan parsial oksigenasi arteri (PaO2) < 60 mmHg, yang berarti
terdapat gagal napas hipoksemia, berlaku bila bernapas pada udara ruangan biasa
(fraksi O2 inspirasi [F1O2] = 0,21, maupun saat mendapat bantuan oksigen. Sedangkan
jika terdapat tekanan parsial karbondioksida arteri (PaCO2) > 50 mmHg berarti terjadi
gagal napas hiperkapnia, kecuali ada keadaan asidosis metabolik. Tubuh pasien yang
asidosis metabolik secara fisiologis akan menurunkan PaCO2 sebagai kompensasi
terhadap pH darah yang rendah. Tetapi jika ditemukan PaCO2 meningkat secara tidak
normal, meskipun masih dibawah 50 mmHg pada keadaan asidosis metabolik, hal ini
dianggap sebagai gagal napas tipe hiperkapnia (Gunning, 2003).
II.1.2 Klasifikasi Gagal Napas Akut
Gagal napas dapat dibagi menjadi gagal napas hiperkapnia dan gagal napas
hipoksemia. Berdasarkan waktunya dapat dibagi menjadi gagal napas akut
berkembang dalam waktu menit sampai jam dan gagal napas kronik berkembang
dalam beberapa hari atau lebih lama, terdapat waktu untuk ginjal mengkompensasi
dan meningkatkan konsentrasi bikarbonat, oleh karena itu biasanya pH hanya akan
menurun sedikit (Amin dan Purwoto, 2014).
Kepaniteraan Klinik Ilmu Penyakit DalamUniversitas TarumanagaraRumah Sakit Penyakit Infeksi Sulianti SarosoPeriode 2 Februari – 11 April 2015 4

Referat Kegawatdaruratan Paru
Gambar 1. Klasifikasi Gagal Napas
1. Gagal Napas Hipoksemia / Gagal Napas Tipe I / Gagal Oksigenasi
Gagal napas hipoksemia lebih sering dijumpai daripada gagal napas
hiperkapnia. Pasien tipe ini mempunyai nilai PaO2 yang rendah tetapi PaCO2 normal
atau rendah. Derajat PaCO2 tersebut membedakannya dari gagal napas
hiperkapnia, yang masalah utamanya adalah hipoventilasi alveolar. Selain pada
lingkungan yang tidak biasa, diamana atmosfer memiliki kadar oksigen yang sangat
rendah, seperti pada ketinggian, atau saat oksigen digantikan oleh udara lain, gagal
napas hipoksemia menandakan adanya penyakit yang mempengaruhi parenkim
paru atau sirkulasi paru (Alfred, 2008). Contoh klinis yang umum menunjukan
hipoksemia tanpa peningkatan PaCO2 adalah pneumonia, aspirasi isi lambung,
emboli paru, asma dan ARDS (Acute Respiratory Distress Syndrome) (Amin dan
Purwoto, 2014).
2. Gagal Napas Hiperkapnia / Gagal Napas Tipe II / Gagal Ventilasi
Berdasarkan definisi, pasien dengan gagal napas hiperkapnia mempunyai kadar
PaCO2 yang abnormal tinggi. Karena CO2 meningkat dalam ruang alveolus, O2
tersisih dialveolus dan PaO2 menurun. Maka pada pasien biasanya didapatkan
hiperkapnia dan hipoksemia bersamasama, kecuali bila udara inspirasi diberi
tambahan oksigen. Paru mungkin normal atau tidak pada pasien dengan gagal
Kepaniteraan Klinik Ilmu Penyakit DalamUniversitas TarumanagaraRumah Sakit Penyakit Infeksi Sulianti SarosoPeriode 2 Februari – 11 April 2015 5

Referat Kegawatdaruratan Paru
napas hiperkapnia, terutama jika penyakit utama mengenai bagian nonparenkim
paru seperti dinding dada, otot pernapasan atau batang otak. Penyakit paru
obstruktif kronik yang parah sering mengakibatkan gagal napas hiperkapnia. Pasien
dengan asma berat, fibrosis paru stadium akhir, dan ARDS (Acute Respiratory
Distress Syndrome) berat dapat menunjukan gagal napas hiperkapnia (Amin dan
Purwoto, 2014).
II.1.3 Etiologi
Penyebab gagal napas ini dibagi menjadi gangguan ekstrinsik paru dan gangguan
intrinsik paru. (Alfred,2006). Untuk gangguan ekstrinsik paru terdiri dari : Penekanan
pusat pernapasan (over dosis obat, trauma serebral/infark, poliomyelitis bulbar, dan
ensefalitis), gangguan neuromuskular (cedera medulaspinalis, sindroma Guillain-Barre,
Miastenia Gravis, Distrofi muskular), gangguan pada pleura (cedera dada/flail chest,
pneumotoraks, efusi pleura, kifoskoliosis, obesitas/sindroma pickwickan)
(Alfred,2006).
Sedangkan untuk gangguan intrinsik paru terdiri dari : gangguan obstruktif difus
(emfisema, penyakit paru obstruktif kronik, asma, dan fibrosis kistik), gangguan
restriktif paru (fibrosis interstitial, sarkoidosis, skleroderma, edema paru kardiogenik
dan nonkardiogenik, ateletaksis, peneumonia konsolidasi), gangguan pembuluh darah
paru (emboli paru, emfisema berat). Meskipun gangguan diluar paru, atau ekstrinsik
merupakan sebab penting gagal napas, namun gangguan intrinsik paru lebih penting.
Obstruksi saluran napas kronik mengakibatkan kegagalan ventilasi dengan PPOK
sebagai penyebab tersering. Faktor pencetus gagal napas akut pada pasien dengan
penyakit paru kronik terdiri dari : infeksi pada percabangan trakeobronkial,
pneumonia, perubahan secret trakeobronkial, bronkospasme, gangguan kemampuan
membersihkan sekret, sedatif, narkotik, anestesi, terapi oksigen (FIO2 tinggi), trauma,
kelainan kardiovaskular (gagal jantung, emboli paru) dan pneumotoraks (Alfred,2006).
II.1.4 Patofisiologi
A. Patofisiologi Gagal Napas Hipoksemia
Kepaniteraan Klinik Ilmu Penyakit DalamUniversitas TarumanagaraRumah Sakit Penyakit Infeksi Sulianti SarosoPeriode 2 Februari – 11 April 2015 6

Referat Kegawatdaruratan Paru
Istilah hipoksemia menunjukan PO2 yang rendah didalam darah arteri (PaO2)
dan dapat digunakan untuk menunjukan PO2 pada kapiler, vena dan kapiler
paru. Istilah tersebut juga dipakai untuk menekankan rendahnya kadar O2 darah
atau berkurangnya saturasi oksigen didalam hemoglobin. Hipoksia berarti
penurunan penyampaian ( delivery) O2 ke jaringan atau efek dari penurunan
penyampaian O2 ke jaringan. Hipoksemia berat menyebabkan hipoksia. Hipoksia
dapat pula terjadi akibat penurunan penyampaian O2 karena faktor rendahnya
curah jantung, anemia, syok septik atau keracunan karbon monoksida, dimana
PaO2 arterial dapat meningkat atau norma (Amin dan Purwoto, 2014).
Mekanisme fisiologi hipoksemia dibagi dalam dua golongan utama yaitu
berkurangnya PO2 alveolar dan meningkatnya pengaruh campuran darah vena
(venous admixture). Jika darah vena yang bersaturasi rendah kembali ke paru,
dan tidak mendapatkan oksigen selama perjalanan dipembuluh darah paru,
maka darah yang keluar di arteri akan memiliki kandungan oksigen dan tekanan
parsial oksigen yang sama dengan darah vena sistemik. Kadar PO2 darah vena
sistemik (PVO2) menentukan batas bawah PaO2. Bila semua darah vena yang
bersaturasi rendah melalui sirkulasi paru dan mencapai keseimbangan dengan
gas di rongga alveolar, maka PO2 = PAO2. Maka PO2 alveolar (PAO2) menentukan
batas atas PO2 arteri dan semua nilai PO2 berada diantara PVO2 dan PAO2 (Amin
dan Purwoto, 2014).
Hipoksemia arteri selalu merupakan akibat penurunan PO2 alveolar, atau
peningkatan jumlah darah vena bersaturasi rendah yang bercampur dengan
darah kapiler pulmonal (campuran vena).
a. Penurunan PO2 Alveolar
Fraksi oksigen inspirasi rendah
Bisa disebabkan suplai oksigen yang tidak baik atau peningkatan dead
space paru.
Tekanan barometrik rendah
Kepaniteraan Klinik Ilmu Penyakit DalamUniversitas TarumanagaraRumah Sakit Penyakit Infeksi Sulianti SarosoPeriode 2 Februari – 11 April 2015 7

Referat Kegawatdaruratan Paru
Tekanan atmosfer yang rendah menurunkan PO2 lingkungan sehingga
PAO2 dan PaO2 juga menurun.
Hipoventilasi berat
b. Pencampuran Vena (Venous Admixture)
Gangguan difusi
Terdapat berbagai lapisan antara rongga alveolar hingga mencapai
hemoglobin di dalam eritrosit. Kelainan pada lapisan tersebut dapat
menggangu proses difusi O2 dan CO2. Meskipun demikian CO2 lebih
mudah mengalami difusi 20x dibandingkan oksigen, sehingga kelainan
pada lapisan, seperti pada fibrosis paru dan edema tidak selalu
disertai hiperkapnia.
Ketidakseimbangan ventilasi/perfusi
Merupakan penyebab tersering hipoksia pada pasien dengan keadaan
kritis. Pada hipoksemia terjadi penurunan ventilasi. Biasanya karena
atelektasis, emboli paru, bronkospasme, obstruksi saluran nafas,
pneumonia atau ARDS.
Pirau Kanan-Kiri
Terjadi ketika sebagian darah vena pulmonal tidak meelwati alveolus
yang kaya oksigen, akhirnya saturasi Oksigen pada vena pulmonalis
menurun. Karena tidak melewati alveolus hipoksemia akibat pirau
tidak membaik pasca pemberian oksigen. Ketidakseimbangan V/Q
berat akibat alveolus kolaps seluruhnya, konsolidasi atau edema juga
dapat menyebabkan pirau kanan-kiri.
B. Patofisiologi Gagal Napas Hiperkapnia
Kegagalan napas hiperkapnia atau ventilasi dapat disebabkan oleh
hipoventilasi saja atau gabungan dengan salah satu atau semua mekanisme
Kepaniteraan Klinik Ilmu Penyakit DalamUniversitas TarumanagaraRumah Sakit Penyakit Infeksi Sulianti SarosoPeriode 2 Februari – 11 April 2015 8

Referat Kegawatdaruratan Paru
hipoksemia seperti ketidakseimbangan V/Q, pirau, atau mungkin gangguan difusi.
Kegagalan pada ventilasi murni terjadi pada gangguan ekstrapulmonal yang
melibatkan kegagalan kendali saraf atau otot-otot pernapasan. Contoh klasik
gagal napas hiperkapnia adalah PPOK dan melibatkan ketidakseimbangan V/Q dan
hipoventilasi (Amin dan Purwoto, 2014).
Hipoventilasi Alveolar
Dalam keadaan stabil, pasien memproduksi sejumlah CO2 dari proses
metabolik setiap menit dan harus mengeliminasi sejumlah CO2 tersebut dari
kedua paru setiap menit. Jika keluaran semenit CO2 (VCO2) menukarkan CO2
ke ruang pertukaran gas dikedua paru, sedangkan VA adalah volume udara
yang dipertukarkan dialveolus selama semenit (ventilasi alveolar), didapatkan
rumus :
VCO2 (L/men) = PaCO2 (mmHg) X VA (L/men) X 1/863
Untuk output CO2 yang konstan, hubungan antara PaCO2 dan VA
menggambarkan hiperbola ventilasi, dimana PaCO2 dan VA berhubungan
terbalik. Jadi hiperkapnia selalu ekuivalen dengan hipoventilasi alveolar, dan
hipokapnia sinonim dengan hiperventilasi alveolar. Karena ventilasi alveolar
tidak dapat diukur, perkiraan ventilasi alveolar hanya dapat dibuat dengan
menggunakan rumus PaCO2 diatas (Amin dan Purwoto, 2014).
Ventilasi Semenit
Pada pasien dengan hipoventilasi alveolar, VA berkurang ( dan PaCO2
meningkat). Meskipun VA tidak dapat diukur secara langsung,jumlah total
udara yang bergerak masuk dan keluar kedua paru setiap menit dapat diukur
dengan mudah. Ini didefinisikan sebagai minute ventilation (ventilasi semenit,
VE, L/men). Konsep fisiologis menganggap bahwa VE merupakan
penjumlahan dari VA (bagian dari VE yang berpartisipasi dalam pertukaran
gas) dan ventilasi ruang rugi (dead space ventilation, VD)
VE = VA + VD
Kepaniteraan Klinik Ilmu Penyakit DalamUniversitas TarumanagaraRumah Sakit Penyakit Infeksi Sulianti SarosoPeriode 2 Februari – 11 April 2015 9

Referat Kegawatdaruratan Paru
VA = VE – VD
VCO2 (L/men) = PaCO2 (mmHg) X VE (L/men) X (1-VD/VT)/863
VD/VT menunjukan derajat insufisiensi ventilasi kedua paru. Pada orang
normal yang sedang istirahat sekitar 30 % dari ventilasi semenit tidak ikut
berpartisipasi dalam pertukaran udara. Pada kebanyakan penyakit paru
proporsi VE yang tidak ikut pertukaran udara meningkat, maka VD/VT
meningkat juga. Hiperkapnia (hipoventilasi alveolar) terjadi saat : nilai VE
dibawah normal, nilai VE normal/tinggi tetapi rasio VD/VT meningkat, dan
nilai VE dibawah normal dan rasio VD/VT meningkat (Amin dan Purwoto,
2014).
Trakea dan saluran pernapasan menjadi penghantar pergerakan udara
dari dan ke dalam paru selama siklus pernapasan, tetapi tidak ikut
berpartisipasi pada pertukaran udara dengan darah kapiler paru (difusi).
Komponen ini merupakan ruang rugi anatomis, jalan napas buatan dan
bagian dari sirkuit ventilator mekanik yang dilalui udara inspirasi dan
ekspirasi juga merupakan ruang rugi anatomis. Pada pasien dengan penyakit
paru, sebagian besar peningkatan ruang rugi total terdiri dari ruang rugi
fisiologis.
Ruang rugi fisiologis terjadi karena ventilasi regional melebihi jumlah
aliran darah regional (ventilation-perfusion [V/Q] mismatching). Walaupun
V/Q mismatching umumnya dianggap sebagai mekanisme hipoksemia dan
bukan hiperkapnia, tetapi secara teori juga akan meningkatkan PaCO2.
Kenyataannya dalam hampir semua kasus, kecuali dengan V/Q mismatching
yang berat, hiperkapnia merangsang peningkatan ventilasi, mengembalikan
PaCO2 ke tingkat normal. Jadi V/Q mismatching umumnya tidak
menyebabkan hiperkapnia, tetapi normokapnia dengan peningkatan VE
(Amin dan Purwoto, 2014).
II.1.5 Gambaran Klinis
Kepaniteraan Klinik Ilmu Penyakit DalamUniversitas TarumanagaraRumah Sakit Penyakit Infeksi Sulianti SarosoPeriode 2 Februari – 11 April 2015 10

Referat Kegawatdaruratan Paru
Manifestasi klinis gagal napas hipoksemik merupakan kombinasi dari gambaran
hipoksemia arterial dan hipoksemia jaringan. Hipoksemia arterial meningkatkan
ventilasi melalui stimulus kemoreseptor glomus karotikus, diikuti dispneu, takipneu
dan biasanya hiperventilasi. Derajat respon ventilasi tergantung kemampuan
mendeteksi hipoksemia dan kemampuan system pernapasan untuk merespon. Pada
pasien yang fungsi glomus karotikusnya terganggu maka tidak ada respon ventilasi
terhadap hipoksemia. Mungkin didapatkan sianosis, terutama di ekstremitas distal,
tetapi juga didapatkan pada daerah sentral disekitar membran mukosa dan bibir
(Amin dan Purwoto, 2014).
Derajat sianosis tergantung pada konsentrasi hemoglobin dan keadaan perfusi
pasien. Manifestasi lain dari hipoksemia adalah akibat pasokan oksigen ke jaringan
yang tidak mencukupi atau hipoksia. Hipoksia menyebabkan pergeseran metabolisme
ke arah anaerob disertai pembentukan asam laktat. Peningkatan kadar asam laktat
didarah selanjutnya akan merangsang ventilasi. Hipoksia dini yang ringan dapat
menyebabkan gangguan mental, terutama untuk pekerjaan kompleks dan berpikir
abstrak. Hipoksia yang lebih berat dapat menyebabkan perubahan status mental yang
lebih lanjut, seperti somnolen, koma, kejang dan kerusakan otak hipoksik permanen
(Amin dan Purwoto, 2014).
Aktivitas system saraf simpatis meningkat. Sehingga menyebabkan terjadinya
takikardi, diaphoresis dan vasokonstriksi sistemik, diikuti hipertensi. Hipoksia yang
lebih berat lagi, dapat menyebabkan bradikardi, vasodilatasi, dan hipotensi, serta
menimbulkan iskemia miokard, infark, aritmia dan gagal jantung. Manifestasi gagal
napas hipoksemik akan lebih buruk lagi jika ada gangguan hantaran oksigen ke
jaringan (tissue oxygen delivery). Pasien dengan curah jantung yang berkurang,
anemia, atau kelainan sirkulasi dapat diprediksi akan mengalami hipoksia jaringan
global dan regional pada hipoksemia yang lebih dini. Misalnya pada pasien syok
hipovolemi yang menunjukan tanda-tanda asidosis laktat pada hipoksemia arterial
ringan (Amin dan Purwoto, 2014).
Gambaran klinis hiperkapnia akut terutama berpengaruh pada sistem saraf pusat.
Peningkatan PaCO2 merupakan penekanan sistem saraf pusat, mekanismenya Kepaniteraan Klinik Ilmu Penyakit DalamUniversitas TarumanagaraRumah Sakit Penyakit Infeksi Sulianti SarosoPeriode 2 Februari – 11 April 2015 11

Referat Kegawatdaruratan Paru
terutama melalui turunnya pH cairan serebrospinal yang terjadi karena peningkatan
akut PaCO2. Karena CO2 berdifusi secara bebas and cepat kedalam serebro spinal, pH
turun secara cepat dan hebat karena hiperkapnia akut. 5 Peningkatan PaCO2 pada
penyakit kronik berlangsung lama sehingga bikarbonat serum dan cairan serebrospinal
meningkat sebagai kompensasi terhadap asidosis respiratorik kronik. Kadar pH yang
rendah lebih berkorelasi dengan perubahan status mental dan perubahan klinis lain
daripada nilai PaCO2 mutlak
Gejala hiperkapnia dapat bersama-sama dengan gejala hipoksemia. Hiperkapnia
menstimulasi ventilasi pada orang normal, pasien dengan hiperkapnia mungkin
memiliki ventilasi semenit yang meningkat atau menurun, tergantung pada penyakit
dasar yang menyebabkan gagal napas. Jadi gejala-gejala seperti dispneu, takipneu,
bradipneu dapat ditemukan pada gagal napas hiperkapnia. Pasien dengan gagal napas
hiperkapnea akut harus diperiksa untuk menentukan mekanisme penyebabnya,
dengan diagnosis banding utama ialah gagal napas hiperkapnea karena penyakit paru
dan penyakit non paru (Amin dan Purwoto, 2014).
Tabel 1. Manifestasi klinis hipoksemia dan hiperkapnia
Hiperkapnia Hipoksemia
Somnolen Letargi Koma Asteriks Tidak dapat tenang Tremor Bicara kacau Sakit kepala Edema papil
Ansietas Takikardi Takipneu Diaforesis Aritmia Perubahan status mental Bingung Sianosis Kejang Asidosis laktat
II.1.6 Diagnosis
Tidak mungkin untuk memperkirakan tingkat hipoksemia dan hiperkapnia dengan
mengamati tanda dan gejala pasien. Gambaran klinis gagal napas sangat bervariasi
pada setiap pasien. Hipoksemia dan hiperkapnia ringan sangat sulit terdeteksi dan
Kepaniteraan Klinik Ilmu Penyakit DalamUniversitas TarumanagaraRumah Sakit Penyakit Infeksi Sulianti SarosoPeriode 2 Februari – 11 April 2015 12

Referat Kegawatdaruratan Paru
kadang tidak terdiagnosis. Kandungan oksigen dalam darah harus jatuh tajam untuk
dapat terjadi perubahan dalam bernafas dan irama jantung. Untuk itu, cara
mendiagnosa gagal napas adalah dengan mengukur gas darah arteri (arterial blood
gas), PaO2 dan PaCO2. Selain itu dapat dilakukan pemeriksaan hitung darah lengkap
untuk mengetahui apakah ada anemia yang dapat menyebabkan hipoksia jaringan.
Pemeriksaan lain dapat dilakukan untuk menunjang diagnosis underlaying disease
(penyakit yang mendasarinya).2,3 Selain itu pemeriksaan fungsi pernapasan tidak boleh
diabaikan dalam diagnosis dan terapi perawatan yang adekuat, karena dengan
pemeriksaan ini kita menapatkan informasi yang berharga bukan hanya untuk
menentukan berat dan jenis gagal napas tetapi juga untuk mengenali mekanisme yang
terlibat. Sejumlah pemeriksaan fungsi ventilasi di samping tempat tidur juga sering
dilakukan untuk menilai cadangan ventilasi dan perlunya ventilasi mekanis. Status
ventilasi dan status asam-basa dinilai dengan memeriksa PaCO2, bikarbonat (HCO3-)
dan pH (Amin dan Purwoto, 2014).
II.1.7 Tatalaksana
Prioritas dalam penanganan gagal napas berbeda-beda tergantung pada faktor
etiologinya, tetapi tujuan primer penanganan adalah sama pada semua pasien yaitu,
menangani sebab gagal napas dan bersamaan dengan itu memastikan adanya ventilasi
yang memadai dan jalan napas yang bebas. Karena hal yang paling mengancam nyawa
akibat gagal napas adalah gangguan pada pertukaran gas, maka tujuan pertama dari
terapi adalah memastikan bahwa hipoksemia, asidemia, hiperkapnia tidak mencapai
taraf yang membahayakan. PaO2 sebesar 40 mmHg atau pH sebesar 7,2 atau kurang
sangat sulit ditoleransi oleh orang dewasa dan dapat mengakibatkan gangguan otak,
ginjal, dan jantung, serta dapat terjadi disritmia jantung. PaCO2 diatas 70 mmHg dapat
mengakibatkan depresi sistem saraf pusat dan koma (Amin dan Purwoto, 2014).
Dasar pengobatan gagal napas akut dibagi menjadi pengobatan nonspesifik dan
yang spesifik. Umumnya diperlukan kombinasi keduanya. Pengobatan nonspesifik
Kepaniteraan Klinik Ilmu Penyakit DalamUniversitas TarumanagaraRumah Sakit Penyakit Infeksi Sulianti SarosoPeriode 2 Februari – 11 April 2015 13

Referat Kegawatdaruratan Paru
adalah tindakan secara langsung ditujukan untuk memperbaiki pertukaran gas paru,
sedangkan pengobatan spesifik ditujukan untuk mengatasi penyebabnya.
A. Pengobatan nonspesifik
Pengobatan ini dapat dan harus dilakukan segera untuk mengatasi gejala-
gejala yang timbul, agar pasien tidak jatuh kealam keadaan yang lebih buruk.
Sambil menunggu dilakukan pengobatan spesifik sesuai dengan etiologi
penyakitnya (Amin dan Purwoto, 2014).
Atasi Hipoksemia : Terapi Oksigen.
Atasi Hiperkapnia : Perbaiki Ventilasi (jalan napas dan ventilasi bantuan).
Ventilasi kendali.
Fisioterapi dada.
1. Terapi Oksigen
Pada keadaan O2 turun secara akut, perlu tindakan secepatnya untuk
menaikkan PaO2 sampai normal. Berlainan sekali dengan gagal napas dari
penyakit kronik yang menjadi akut kembali dan pasien sudah terbiasa dengan
keadaan hiperkapnia sehingga pusat pernapasan tidak terangsang oleh
hipercarbic drive melainkan terhadap hypoxemic drive akibat kenaikan PaO2
pasien dapat apneu. Terapi yang dilakukan adalah dengan menaikan
konsentrasi oksigen fraksi inspirasi (FiO2), menurunkan konsumsi oksigen
dengan hipotermi sampai 34 ̊ C atau pemberian obat pelumpuh otot
(Alfred,2008).
Ventilasi dilakukan secara bantuan dan terkendali. Cara pemberian oksigen
dapat dilakukan kateter nasal, atau sungkup muka. Sungkup muka tipe
venture dapat mengatur kadar O2 inspirasi secara lebih tepat, bila ventilasi
kembali dengan ventilator maka konsentrasi O2 dapat diatur dari 21-100%
(Alfred,2008).
Tabel 2. Cara Pemberian Oksigen
Kepaniteraan Klinik Ilmu Penyakit DalamUniversitas TarumanagaraRumah Sakit Penyakit Infeksi Sulianti SarosoPeriode 2 Februari – 11 April 2015 14

Referat Kegawatdaruratan Paru
2. Perbaiki Ventilasi
Hiperkapnia diperbaiki dengan memperbaiki ventilasinya, dari cara
sederhana hingga dengan ventilator. Hiperkapnia berat serta akut akan
mengakibatkan gangguan pH darah atau asidosis respiratori, hal ini harus
diatasi segera dan biasanya diperlukan ventilasi kendali dengan ventilator.
Akan tetapi pada gagal napas dari penyakit paru kronis yang menjadi akut
kembali (acute on chronic), keadaan hiperkapnia kronik dengan pH darah
tidak banyak berubah karena sudah terkompensasi oleh ginjal dikenal sebagai
asidosis respiratori terkompensasi sebagian atau penuh (Alferd,2008).
Dalam hal ini, penurunan PaCO2 secara cepat dapat menyebabkan pH
darah meningkat menjadi alkalosis, keadaan ini justru dapat membahayakan,
dapat menimbulkan gangguan elektrolit darah terutama kalium menjadi
hipokalemia, gangguan pada jantung seperti aritmia jantung hingga henti
jantung. Penurunan tekanan CO2 harus secara bertahap dan tidak melebihi 4
mmHg/jam (Amin dan Purwoto, 2014).
Perbaiki jalan napas (Air Way) terutama pada obstruksi jalan napas bagian
atas, dengan hiperekstensi kepala mencegah lidah jatuh ke posterior
menutupi jalan napas, apabila masih belum menolong maka mulut dibuka
dan mandibula didorong ke depan (triple airway manuver). Hal ini biasanya
berhasil untuk mengatasi obstruksi jalan napas bagian atas. Sambil menunggu
dan mempersiapkan pengobatan spesifik, maka diidentifikasi apakah ada
obstruksi oleh benda asing, edema laring atau spasme bronkus, dan lain-lain.
Mungkin juga diperlukan alat pembantu seperti pipa orofaring, pipa
nasofaring atau pipa trakhea Alfred,2008).Kepaniteraan Klinik Ilmu Penyakit DalamUniversitas TarumanagaraRumah Sakit Penyakit Infeksi Sulianti SarosoPeriode 2 Februari – 11 April 2015 15

Referat Kegawatdaruratan Paru
Berikan ventilasi bantuan kepada pasien. Pada keadaan darurat dan tidak
ada fasilitas lengkap, bantuan napas dapat dilakukan mulut ke mulut (mouth
to mouth) atau mulut ke hidung (mouth to nose). Apabila kesadaran pasien
masih cukup baik, dapat dilakukan bantuan ventilasi menggunakan ventilator,
seperti ventilator bird, dengan ventilasi IPPB (Intermittent Positive Pressere
Breathing), yaitu pasien bernapas spontan melalui sungkup muka yang
dihubungkan dengan ventilator. Setiap kali pasien melakukan inspirasi maka
tekanan negatif yang ditimbulkan akan menggerakan ventilator dan
memberikan bantuan napas sebanyak sesuai yang diatur (Guyton, et al,
2005).
3. Ventilasi Kendali
Pasien diintubasi, dipasang pipa trakhea dan dihubungkan dengan
ventilator. Ventilasi pasien sepenuhnya dikendalikan oleh ventilator. Biasanya
diperlukan obat-obatan sedatif, narkotika, atau pelumpuh otot agar
pernapasan pasien dapat mengikuti irama ventilator (Guyton, et al, 2005).
4. Fisioterapi Dada
Ditujukan untuk membersihkan jalan napas dari sekret dan sputum.
Tindakan ini selain untuk mengatasi gagal napas juga untuk tindakan
pencegahan. Pasien diajarkan bernapas dengan baik, bila perlu dengan
bantuan tekanan pada perut dengan menggunakan kedua telapak tangan
pada saat inspirasi. Pasien melakukan batuk yang baik dan efisien. Dilakukan
juga tepukan-tepukan pada dada dan punggung, kemudian perkusi, vibrasi
dan drainase postural. Kadang-kadang diperlukan juga obat-obatan seperti
mukolitik, bronkodilator, atau pernapasan bantuan dengan ventilator (Amin
dan Purwoto, 2014).
B. Pengobatan spesifik
Pengobatan spesifik ditujukan pada underlaying disease, sehingga
pengobatan untuk masing-masing penyakit akan berlainan. Kadang-kadang
Kepaniteraan Klinik Ilmu Penyakit DalamUniversitas TarumanagaraRumah Sakit Penyakit Infeksi Sulianti SarosoPeriode 2 Februari – 11 April 2015 16

Referat Kegawatdaruratan Paru
memerlukan persiapan yang membutuhkan banyak waktu seperti operasi atau
bronkoskopi. Macam-macam pengobatan spesifik dapat dilihat di tabel 3.
Tabel 3. Pengobatan spesifik pada gagal nafas akut
1. Bronkodilator
Bronkodilator mempengaruhi langsung terhadap kontraksi otot polos,
tetapi beberapa mempunyai efek tidak langsung terhadap edema dan Kepaniteraan Klinik Ilmu Penyakit DalamUniversitas TarumanagaraRumah Sakit Penyakit Infeksi Sulianti SarosoPeriode 2 Februari – 11 April 2015 17

Referat Kegawatdaruratan Paru
inflamasi. Merupakan terapi utama untuk penyakit paru obstruktif, tetapi
peningkatan resistensi jalan napas juga ditemukan oada banyak penyakit paru
lainnya, seperti edema paru, ARDS, dan mungkin pneumonia (Amin dan
Purwoto, 2014).
2. Agonis beta-adrenergik / simpatomimetik
Obat-obat ini lebih efektif bila diberikan dalam bentuk inhalasi
dibandingkan secara parenteral atau oral. Untuk efek bronkodilatasi yang
sama, efek samping sangat berkurang bila dilakukan dengan rute inhalasi,
sehingga dosis yang lebih besar dan lebih lama dapat diberikan. Efek samping
dari obat ini adalah tremor, takikardi, palpitasi, aritmia, dan hipokalemia (Amin
dan Purwoto, 2014).
3. Antikolinergik
Respon bronkodilator terhadap obat antikolinergik (parasimpatolitik)
tergantung pada derajat tonus parasimpatis instrinsik. Obat-obat ini kurang
berperan pada asma, dimana obstruksi jalan napas berkaitan dengan inflamasi,
dibandingkan bronkitis kronik, dimana tonus parasimpatis tampaknya lebih
berperan. Direkomendasikan terutama untuk bronkodilatasi pasien dengan
bronkitis kronik. Pada gagal napas, antikolinergik harus selalu digunakan dalam
kombinasi dengan agonis beta-adrenergik (Amin dan Purwoto, 2014).
4. Teofilin
Teofilin kurang kuat sebagai bronkodilator dibandingkan agonis beta-
adrenergik. Mekanisme kerja adalah melalui inhibisi kerja fosfodiesterase pada
AMP siklik (cAMP), translokasi kalsium, antagonis adenosin, stimulasi reseptor
beta-adrenergik, dan aktivitas anti-inflamasi. Efek samping meliputi takikardi,
mual, muntah, komplikasi yang lebih parah adalah aritmia jantung,
hipokalemia, perubahan status mental dan kejang
5. Kortikosteroid
Kepaniteraan Klinik Ilmu Penyakit DalamUniversitas TarumanagaraRumah Sakit Penyakit Infeksi Sulianti SarosoPeriode 2 Februari – 11 April 2015 18

Referat Kegawatdaruratan Paru
Mekanisme kortikosteroid dalam menurunkan inflamasi jalan napas tidak
diketahui pasti, tetapi perubahan pada sifat dan jumlah sel inflamasi telah
didemonstrasikan setelah pemberian sitemik dan topikal. Kortokosteroid
aerosol kurang baik distribusinya pada gagal napas akut dan hampir selalu
digunakan preparat oral atau parenteral. Efek samping kortikosteroid adalah
hiperglikemi, hipokalemi, retensi natrium dan air, miopati steroid akut
(terutama pada dosis besar), gangguan sistem imun, kelainan psikiatrik,
gastritis dan perdarahan gastrointestinal (Amin dan Purwoto, 2014).
6. Ekspektoran dan Nukleonik
Cairan per oral atau parenteral dapat memperbaiki volume atau
karakteristik sputum pada pasien yang kekurangan cairan. Kalium yodida oral
mungkin berguna untuk meningkatkan volume dan menipiskan sputum yang
kental. Penekan batuk seperti kodein dikontraindikasikan bila kita
menghendaki pengeluaran sekret melalui batuk. Obat mukolitik dapat
diberikan langsung pada sekret jalan napas terutama pada pasien dengan ETT.
Sedikit (3-5 ml) NaCl 0,9 % salin hipertonik dan natrium bikarbonat hipertonik
juga dapat diteteskan sebelum penyedotan (suctioning) dan bila berhasil akan
keluar secret lebih banyak (Amin dan Purwoto, 2014).
Asetilsistein merusak ikatan disulfid pada protein sputum dan dapat
menjadi obat mukolitik yang kuat. Tetapi asetilsistein yang diaerosolisasi
kurang efektif dan dapat merangsang bronkospasme pada penderita asma. Jika
diperlukan, sedikit asetilsistein dapat diberikan saat lavase dengan bronkoskopi
fleksibel pada jalan napas yang bermasalah. Karena beberapa kualitas
abnormal sputum disebabkan DNA yang berasal dari penghancuran sel, enzim
yang melisiskan DNA (DNAase) dapat bermanfaat, tetapi belum disetujui untuk
pemakaian pada pasien PPOK atau asma
II.1.8 Komplikasi
Kepaniteraan Klinik Ilmu Penyakit DalamUniversitas TarumanagaraRumah Sakit Penyakit Infeksi Sulianti SarosoPeriode 2 Februari – 11 April 2015 19

Referat Kegawatdaruratan Paru
Komplikasi pada paru-paru itu seperti pneumonia, emboli paru, barotrauma paru-
paru, fibrosis paru. Komplikasi yang berhubungan dengan mesin dan alat mekanik
ventilator pada pasien gagal napas juga banyak menimbulkan komplikasi yaitu infeksi,
desaturasi arteri, hipotensi, barotrauma, komplikasi yang ditimbulkan oleh
dipasangnya intubasi trakhea adalah hipoksemia cedera otak, henti jantung, kejang,
hipoventilasi, pneumotoraks, atelektasis. Gagal napas akut juga mempunyai
komplikasi di bidang gastrointestinal yaitu stress ulserasi, ileus dan diare.
Kardiovaskular memiliki komplikasi hipotensi, aritmia, penurunan curah jantung,
infark miokard, dan hipertensi pulmonal. Komplikasi pada ginjal dapat menyebabkan
acute kidney injury dan retensi cairan. Resiko terkena infeksi pada pasien gagal napas
juga cukup tinggi yaitu infeksi nosokomial, bakteremia, sepsis dan sinusitis paranasal
(Amin dan Purwoto, 2014).
II.1.9 Prognosis
Morbiditas dan mortalitas hipoksemia gagal napas akut tergantung kepada
penyakit yang mendasarinya, pasien dengan ARDS menurut penelitian mempunyai
angka kesembuhan sampai 60 % apabila mendapatkan terapi yang cepat dan adekuat.
Pasien dengan komplikasi sepsis post trauma memiliki tingkat mortalitas yang lebih
rendah dibandingkan pada pasien sepsis akibat komplikasi alat bantuan pernapasan
yang digunakan pada pengobatan gagal napas akut. Pasien usia muda memiliki tingkat
angka kesembuhan lebih tinggi dibandingkan orang tua. Sedangkan pasien dengan
hiperkapnia gagal napas akut memiliki mortalitas yang lebih tinggi dan tergantung
kepada kemampuan fisiologi pasien untuk mengkompensasi keadaan gagal napas akut
baik dari kardiovaskular, ginjal, hati, atau kelainan neurologis dan usia, penyakit yang
mendasari terjadinya gagal napas akut hiperkapnia ini juga menentukan tingkat
mortalitas dari pasien. Terapi yang cepat dan adekuat sangat berpengaruh untuk
menghindari terjadinya komplikasikomplikasi yang mungkin ditimbulkan oleh gagal
napas akut, yang dapat meningkatkan tingkat morbiditas dan mortalitas dari gagal
napas akut hiperkapnia (Amin dan Purwoto, 2014).
Kepaniteraan Klinik Ilmu Penyakit DalamUniversitas TarumanagaraRumah Sakit Penyakit Infeksi Sulianti SarosoPeriode 2 Februari – 11 April 2015 20

Referat Kegawatdaruratan Paru
II.2 Hemoptisis Masif
II.2.1 Definisi
Hemoptisis diartikan sebagai batuk darah uamh berasal dari trakeobronkial atau
parenkim paru (Tanto-Liwang et al., 2014). Hemoptisis bisa banyak, atau bisa pula
sedikit sehingga hanya berupa garis merah cerah di dahak. Hemoptisis masif adalah
ekspektorasi 600ml darah dalam 24 – 48 jam. Penyebab tersering adalah infeksi (TB
paru, fungi), bronkitis kronik, pneumonia, bronkiektasis, dan keganasan.
Pseudohemoptisis adalah membatukkan darah yang bukan berasal dari saluran
nafas bagian bawah, melainkan dari mulut, hidung, faring, dan lidah (Tanto-Liwang et
al., 2014). Pseudohemoptisis juga dapat timbul pada pasien yang mengalam kolonisasi
kuman Serratia Marcesens yang berwarna merah yang timbul pada pasien yang
dirawat serta menerima antibiotik berspektrum luas dan ventilator mekanik, juga
dapat disebabkan kelebihan dosis rifampisin.
II.2.2 Etiologi
Penyebab tersering dari hemoptisis masif adalah infeksi (terutama tuberkulosis),
bronkiektasis, pneumonia, bronkitis dan keganasan (Pitoyo, 2006). 95 % sumber
perdarahan berasal dari sirkulasi bronkial yaitu diantaranya karena radang paru dan
kanker paru, sedangkan 5 % berasal dari sirkulasi pulmonal karena infark paru, emboli
paru, dll. Penyebab lainnya dari hemoptisis masif diantaranya karena trauma atau
benda asing, kelainan jantung, kelainan hematologis, akibat obat, infark paru, dan lain-
lain. 2- 32% kasus hemoptisis tidak diketahui penyebabnya atau idopatik. Hemoptisis
idiopatik disebut juga hemoptisis esensial. Hemoptisis esensial umumnya
menyebabkan hemoptisis tidak masif (Pitoyo, 2006).
Tabel 4. Penyebab hemoptisis
Penyakit Parenkim Paru Abses Paru Aspergiloma Kontusio paru Metastasis diparu Tuberkulosis paru
Kelainan Trakeobronkial Bronkiektasis
Penyakit Parenkimal Paru difus Sindrom goodpasture Nefropati IgA Farmers lung Pneumonitis virus, dll
Kelainan Kardiovaskular Fistula arteriovena pulmonalis Gagal jantung kongestif
Kepaniteraan Klinik Ilmu Penyakit DalamUniversitas TarumanagaraRumah Sakit Penyakit Infeksi Sulianti SarosoPeriode 2 Februari – 11 April 2015 21

Referat Kegawatdaruratan Paru
Bronkitis kronik Adenoma bronkus Aspirasi benda asing Fibrosis kistik Fistula arteritrakeal Karsinoma bronkogenik
Kelainan Hematologi DIC Leukemia Terapi antikoagulan, trombositopeni
Ruptur arteri bronkial Ruptur arteri pulmonalis Emboli paru Aneurisma aorta, dll
Lain – lain Idiopatik Iatrogenik : Bronkoskopi, kateterisasi
jantung, dll.
II.2.3 Patogenesis
Setiap proses yang terjadi pada paru akan mengakibatkan hipervaskularisasi dari
cabang-cabang arteri bronkialis yang berperanan untuk memberikan nutrisi pada
jaringan paru, juga bila terjadi kegagalan arteri pulmonalis dalam melaksanakan
fungsinya untuk pertukaran gas (Arief,2009).
Mekanisme terjadinya batuk darah adalah sebagai berikut (Pitoyo, 2006):
1. Radang mukosa
Pada trakeobronkitis akut atau kronis, mukosa yang kaya pembuluh darah
menjadi rapuh, sehingga trauma yang ringan sekalipun sudah cukup untuk
menimbulkan batuk darah.
2. Infark paru
Biasanya disebabkan oleh emboli paru atau invasi mikroorganisme pada
pembuluh darah, seperti infeksi coccus, virus dan infeksi oleh jamur.
3. Pecahnya pembuluh darah vena atau kapiler
Distensi pembuluh darah akibat kenaikan tekanan darah intraluminar seperti
pada dekompensasi cordis kiri akut dan mitral stenosis.
4. Kelainan membran alveolokapiler
Akibat adanya reaksi antibodi terhadap membran, seperti pada Goodpasture’s
syndrome.
5. Invasi tumor ganas
Kepaniteraan Klinik Ilmu Penyakit DalamUniversitas TarumanagaraRumah Sakit Penyakit Infeksi Sulianti SarosoPeriode 2 Februari – 11 April 2015 22

Referat Kegawatdaruratan Paru
6. Cedera dada
Akibat benturan dinding dada, maka jaringan paru akan mengalami transudasi
ke dalam alveoli dan keadaan ini akan memacu terjadinya batuk darah.
II.2.4 Gejala
Untuk mengetahui penyebab batuk darah kita harus memastikan bahwa
perdarahan tersebut berasal dari saluran pernafasan bawah, dan bukan berasal dari
nasofaring atau gastrointestinal. Dengan perkataan lain bahwa penderita tersebut
benar - benar batuk darah dan bukan muntah darah (Alsagaf, 2009). Dapat dilihat
pada tabel 6 perbedaan batuk darah dan muntah darah.
Tabel 5. Perbedaan batuk darah dan muntah darah
Kriteria batuk darah:
1. Batuk darah ringan (<25cc/24 jam).
2. Batuk darah berat (25-250cc/ 24 jam).
3. Batuk darah masif (batuk darah masif adalah batuk yang mengeluarkan darah
sedikitnya 600 ml dalam 24 jam).
Kriteria untuk hemoptisis masif (Kriteria Busroh 1978) :
Apabila pasien mengalami batuk darah lebih dari 600 cc / 24 jam dan dalam 24
jam tidak berhenti.
Kepaniteraan Klinik Ilmu Penyakit DalamUniversitas TarumanagaraRumah Sakit Penyakit Infeksi Sulianti SarosoPeriode 2 Februari – 11 April 2015 23

Referat Kegawatdaruratan Paru
Apabila pasien mengalami batuk darah < 600 cc / 24 jam dan tetapi >250 cc /
24 jam jam dengan kadar Hb kurang dari 10 g%, dan masih terus berlangsung.
Apabila pasien mengalami batuk darah < 600 cc / 24 jam , tetapi >250 cc / 24
jam dengan kadar Hb >10 g%, tetapi selama 48jam belum berhenti.
II.2.5 Diagnosis
1. Anamnesis
Bedakan antara hemoptisis, pseudohemoptisis atau hematemesis.
i. Hemoptisis : tidak disertai mual dan muntah, berbusa, berwarna merah
cerah atau merah muda menggumpal.
ii. Hematemesis : disertai mual muntah, biasanya tidak berbusa, berwarna
cokelat atau hitam terdapat partikel makanan.
Durasi Batuk darah
i. Hemoptisis kronik, tapi sedikit – sedikiti kemungkinan karsinoma.
ii. Hemoptisis berulang selama berbulan – bulan hingga tahunan,
kemungkinan bronkiektasis
iii. Hemoptisis berhubungan dengan menstruasi kemungkinan
endomtriosis paru.
Warna dahak (merah segar, hitam), berbusa.
Keluhan lain seperti demam, sesak nafas, nyeri dada, penurunan berat
badan dan nafsu makan, keringat malam.
Riwayat penyakit dan konsumsi obat – obatan, seperti penyakit paru,
jantung, gangguan kelainan darah, pemakaian obat antikoagulasi,
pemasangan trakeostomi (Tanto-Liwang et al., 2014).
2. Pemeriksaan Fisik
Tidak didapatkan darah pada nasofaring dan orofaring
Terdapat ronki basah / kering, pleural friction rub
Pada jantung terdapat tanda gagal jantung, hipertensi pulmonal, stenosis
mitral (Tanto-Liwang et al., 2014).
Kepaniteraan Klinik Ilmu Penyakit DalamUniversitas TarumanagaraRumah Sakit Penyakit Infeksi Sulianti SarosoPeriode 2 Februari – 11 April 2015 24

Referat Kegawatdaruratan Paru
3. Pemeriksaan Penunjang
Foto toraks, DPL, ureum, kreatinin, urin lengkap, hemostasis, sputum BTA,
Gram, kultur, resistensi obat.
Bronkoskopi bertujuan untuk menentukan lokasi dan memastikan diagnosis.
II.2.6 Penatalaksanaan
Tujuan pokok terapi ialah (Amirullah, 2004) :
1. Mencegah asfiksia.
2. Menghentikan perdarahan.
3. Mengobati penyebab utama perdarahan.
Langkah-langkah:
1. Pemantauan menunjang fungsi vital
a. Pemantauan dan tatalaksana hipotensi, anemia
b. Pemberian oksigen, cairan plasma expander dan darah dipertimbangkan
sejak awal.
c. Pasien dibimbing untuk batuk yang benar.
2. Mencegah obstruksi saluran napas
a. Kepala pasien diarahkan ke bawah untuk cegah aspirasi.
b. Kadang memerlukan pengisapan darah, intubasi atau bahkan
bronkoskopi.
3. Menghentikan perdarahan .
Sasaran-sasaran terapi yang utama adalah memberikan support kardiopulmaner
dan mengendalikan perdarahan sambil mencegah asfiksia yang merupakan penyebab
utama kematian pada para pasien dengan hemoptisis masif.Masalah utama dalam
hemoptisis adalah terjadinya pembekuan dan penumpukan darah dalam saluran
napas yang menyebabkan asfiksia. Bila terjadi afsiksi, tingkat kegawatan hemoptisis
Kepaniteraan Klinik Ilmu Penyakit DalamUniversitas TarumanagaraRumah Sakit Penyakit Infeksi Sulianti SarosoPeriode 2 Februari – 11 April 2015 25

Referat Kegawatdaruratan Paru
paling tinggi dan menyebabkan kegagalan organ yang multipel. Hemoptosis dalam
jumlah banyak dengan refleks batuk yang buruk dapat menyebabkan kematian.5,8
Pada prinsipnya, terapi yang dapat dilakukan adalah :
1. Terapi konservatif
Dasar-dasar pengobatan yang diberikan sebagai berikut (Pitoyo, 2006) :
a. Mencegah penyumbatan saluran nafas
Penderita yang masih mempunyai refleks batuk baik dapat diletakkan
dalam posisi duduk, atau setengah duduk dan disuruh membatukkan
darah yang terasa menyumbat saluran nafas. Dapat dibantu dengan
pengisapan darah dari jalan nafas dengan alat pengisap. Jangan sekali-kali
disuruh menahan batuk.
Penderita yang tidak mempunyai refleks batuk yang baik, diletakkan
dalam posisi tidur miring kesebelah dari mana diduga asal perdarahan, dan
sedikit trendelenburg untuk mencegah aspirasi darah ke paru yang sehat.
Kalau masih dapat penderita disuruh batuk bila terasa ada darah di saluran
nafas yang menyumbat, sambil dilakukan pengisapan darah dengan alat
pengisap. Kalau perlu dapat dipasang tube endotrakeal.
Batuk-batuk yang terlalu banyak dapat mengakibatkan perdarahan
sukar berhenti. Untuk mengurangi batuk dapat diberikan Codein 10 - 20
mg. Penderita batuk darah masif biasanya gelisah dan ketakutan, sehingga
kadang-kadang berusaha menahan batuk. Untuk menenangkan penderita
dapat diberikan sedatif ringan (Valium) supaya penderita lebih kooperatif.
b. Memperbaiki keadaan umum penderita
Bila perlu dapat dilakukan :
1) Pemberian oksigen.
2) Pemberian cairan untuk hidrasi.
3) Tranfusi darah.
4) Memperbaiki keseimbangan asam dan basa.Kepaniteraan Klinik Ilmu Penyakit DalamUniversitas TarumanagaraRumah Sakit Penyakit Infeksi Sulianti SarosoPeriode 2 Februari – 11 April 2015 26

Referat Kegawatdaruratan Paru
c. Menghentikan perdarahan
Pada umumnya hemoptisis akan berhenti secara spontan. Di dalam
kepustakaan dikatakan hemoptisis rata-rata berhenti dalam 7 hari. Apabila
ada kelainan didalam faktor-faktor pembekuan darah, lebih baik
memberikan faktor tersebut dengan infus. Di beberapa rumah sakit masih
memberikan Hemostatika (Adona Decynone) intravena 3 - 4 x 100 mg/hari
atau per oral. Walaupun khasiatnya belum jelas, paling sedikit dapat
memberi ketenangan bagi pasien dan dokter yang merawat. Dapat juga
diberikan obat hemostatik lain seperti asam traneksamat, vit c, vit k, dan
kalsium.
d. Pemberian obat penekan refleks batuk
Obat antitusif tidak dianjurkan untuk digunkana dengan
pertimbangan batuk yang adekuat mungkin dibutuhkan untuk
mengeluarkan darah dari jalan napas dan mencegah asfiksia. Obat antitusif
hanya dipertimbangkan pada kasus dengan bercak darah minimal tetapi
batuk dangat kuat.
e. Mengobati penyakit yang mendasarinya (underlying disease)
Bila sebbanya infeksi (misalnya bronkiektasis, bronkitis kronik, dan
fibrosis kistik yang terinfeksi) antibiotik harus diberikan disertai teofilin atau
agonis b- adrenergik (sebagai perangsang gerakan mukosiliar). Pada
tuberkulosis paru yang terinfeksi selain obat anti tuberkulosis antibiotik
nonspesifik harus diberikan. Pada penyakit paru obstruktif kronik antibiotik
spektrum luas mempercepat penghentian hemoptisis.
2. Terapi pembedahan
Pembedahan merupakan terapi definitif pada penderita batuk darah
masif yang sumber perdarahannya telah diketahui dengan pasti, fungsi paru
adekuat, tidak ada kontraindikasi bedah.Reseksi bedah segera pada tempat
Kepaniteraan Klinik Ilmu Penyakit DalamUniversitas TarumanagaraRumah Sakit Penyakit Infeksi Sulianti SarosoPeriode 2 Februari – 11 April 2015 27

Referat Kegawatdaruratan Paru
perdarahan merupakan pilihan. Tindakan operasi ini dilakukan atas
pertimbangan (Arief, 2009):
a. Terjadinya hemoptisis masif yang mengancam kehidupan pasien.
b. Pengalaman berbagai penyelidik menunjukkan bahwa angka kematian
pada perdarahan yang masif menurun dari 70% menjadi 18% dengan
tindakan operasi.
c. Etiologi dapat dihilangkan sehingga faktor penyebab terjadinya
hemoptisis yang berulang dapat dicegah.
II.2.7 Komplikasi
Komplikasi yang terjadi merupakan kegawatan dari hemoptosis, yaitu ditentukan
oleh tiga faktor (Pitoyo, 2006):
1. Terjadinya asfiksia oleh karena terdapatnya bekuan darah dalam saluran
pernapasan.
2. Jumlah darah yang dikeluarkan selama terjadinya hemoptosis dapat
menimbulkan renjatan hipovolemik.
3. Aspirasi, yaitu keadaan masuknya bekuan darah maupun sisa makanan ke
dalam jaringan paru yang sehat bersama inspirasi.
Penyulit hemoptisis yang biasanya didapatkan (Arief, 2009):
Bahaya utama batuk darah ialah terjadi penyumbatan trakea dan saluran
napas, sehingga timbul sufokasi yang sering fatal. Penderita tidak tampak
anemis tetapi sianosis, hal ini sering terjadi pada batuk darah masif (600-1000
cc/24 jam ).
Pneumonia aspirasi merupakan salah satu penyulit yang terjadi karena darah
terhisap ke bagian paru yang sehat.
Karena saluran nafas tersumbat, maka paru bagian distal akan kolaps dan
terjadi atelektasis.
Bila perdarahan banyak, terjadi hipovolemia. Anemia timbul bila perdarahan
terjadi dalam waktu lama.
Kepaniteraan Klinik Ilmu Penyakit DalamUniversitas TarumanagaraRumah Sakit Penyakit Infeksi Sulianti SarosoPeriode 2 Februari – 11 April 2015 28

Referat Kegawatdaruratan Paru
II.2.8 Prognosis
Pada hemoptosis idiopatik prognosisnya baik kecuali bila penderita mengalami
hemoptosis yang rekuren. Sedangkan pada hemoptisis sekunder ada beberapa faktor
yang menentukan prognosis (Pitoyo, 2006):
1. Tingkatan hemoptisis: hemoptisis yang terjadi pertama kali mempunyai
prognosis yang lebih baik.
2. Macam penyakit dasar yang menyebabkan hemoptisis.
3. Cepatnya kita bertindak, misalnya bronkoskopi yang segera dilakukan untuk
menghisap darah yang beku di bronkus dapat menyelamatkan penderita.
a. Hemoptisis < 200ml / 24 jam prognosa baik
b. Profuse massive > 600cc/24 jam prognosa jelek 85% meninggal
1) Dengan bilateral far advance dan faal paru kurang baik
2) Adanya kelainan jantung.
II.3 Acute Respiratory Distsress Syndrome (ARDS)
II.3.1 Definisi
ARDS (Acute Respiratory Distress Syndrome) merupakan sindrom yang ditandai
oleh peningkatan permeabilitas membran alveolar – kapiler terhadap air, larutan dan
protein plasma, disertai kerusakan alveolar difus, dan akumulasi cairan dalam
parenkim paru yang mengandung protein (Amin dan Purwoto, 2014).
Dasar definisi yang dipakai konsensus Komite Konferensi ARDS Amerika-Eropa
tahun 1994 terdiri dari :
1. Gagal napas (respiratory failure/distress) dengan onset akut;
2. Rasio tekanan oksigen pembuluh arteri berbanding fraksi oksigen yang
diinspirasi (PaO2 / FIO2) < 200 mmHg – hipoksemia berat;
3. Radiografi dada : infiltrat alveolar bilateral yang sesuai dengan edema paru;
Kepaniteraan Klinik Ilmu Penyakit DalamUniversitas TarumanagaraRumah Sakit Penyakit Infeksi Sulianti SarosoPeriode 2 Februari – 11 April 2015 29

Referat Kegawatdaruratan Paru
4. Tekanan baji kapiler pulmoner (pulmonary capillary wedge pressure) < 18
mmHg, tanpa tanda tanda klinis (rontgen,dan lain-lain) adanya hipertensi
atrial kiri / (tanpa adanya tanda gagal jantung kiri).
Bila PaO2 / FIO2 antara 200-300 mmHg, maka disebut Acute Lung Injury (ALI).
Konsensus juga mensyaratkan terdapatnya faktor resiko terjadinya ALI dan tidak
adanya penyakit paru kronik yang bermakna (Amin dan Purwoto, 2014).
II.3.2 Etiologi
ARDS berkembang sebagai akibat kondisi atau kejadian berbahaya berupa trauma
jaringan paru baik secara langsung maupun tidak langsung. Penyebabnya bisa penyakit
apapun, yang secara langsung ataupun tidak langsung melukai paru-paru:
1. Trauma langsung pada paru
a. Pneumoni virus, bakteri
b. Contusio paru
c. Aspirasi cairan lambung
d. Inhalasi asap berlebih
e. Inhalasi toksin
f. Menghisap O2 konsentrasi tinggi dalam waktu lama
2. Trauma tidak langsung
a. Sepsis
b. Shock, Luka bakar hebat, tenggelam
c. DIC (Dissemineted Intravaskuler Coagulation)
d. Pankreatitis
e. Uremia
f. Overdosis obat seperti heroin, metadon, propoksifen atau aspirin
g. Idiophatic (tidak diketahui)
h. Bedah Cardiobaypass yang lama
i. Peningkatan TIK
j. Terapi radiasi
k. Trauma hebat, Cedera pada dada
Kepaniteraan Klinik Ilmu Penyakit DalamUniversitas TarumanagaraRumah Sakit Penyakit Infeksi Sulianti SarosoPeriode 2 Februari – 11 April 2015 30

Referat Kegawatdaruratan Paru
Gejala biasanya muncul dalam waktu 24-48 jam setelah terjadinya penyakit atau
cedera. SGPA(sindrom gawat pernafasan akut) seringkali terjadi bersamaan dengan
kegagalan organ lainnya, seperti hati atau ginjal.
II.3.3 Faktor Resiko
Faktor resiko terjadnya ARDS bisa karena akibat kelainan sistemik atau karena
kelainan paru itu sendiri. Dapat dilihat pada tabel 6 faktor resiko penyakit yang
berhubungan dengan ARDS.
Tabel 6. Faktor resiko yang berhubungan dengan ARDS
Akibat Sistemik Akibat Paru Sendiri
Luka berat Sepsis Pankreatitis DIC Shock Transfusi berulang Luka bakar Obat – obatan/ overdosis Opiat, aspirin, fenotoazin,
antidepresan trisiklik, amiodaron Kemoterapi Cardiopulmonary bypass Trauma kepala
Aspirasi asam lambung TB milliar Emboli karen pembekuan darah,
lemak, udara, atau cairan amnion Radang paru difus / luas Obstruksi saluran nafas atas Asap rokok yang mengandung kokain Near-drowning Keracunan oksigen, nitrogen diosida,
chlorine, sulfur dioksida, amonia, asap.
Trauma paru Lung reexpansion or reperfusion
II.3.4 Patogenesis
ALI / ARDS dimulai dengan kerusakan pada epitel alveolar dan endotel
mikrovaskular. Kerusakan awal dapat diakibatkan injury langsung atau tidak langsung.
Kedua hal tersebut mengaktifkan kaskade inflamasi, yang dibagi dalam tiga fase yang
dapat dijumpai secara tumpang tindih: inisiasi, amplifikasi, dan injury (Amin dan
Purwoto, 2014).
Pada fase inisiasi, kondisi yang menjadi faktor resiko akan menyebabkan sel – sel
imun dan non – imun melepaskan mediator – mediator dan modulator – modulator
inflamasi di dalam paru dan ke sistemik. Pada fase amplifikasi, sel efektor seperti
Kepaniteraan Klinik Ilmu Penyakit DalamUniversitas TarumanagaraRumah Sakit Penyakit Infeksi Sulianti SarosoPeriode 2 Februari – 11 April 2015 31

Referat Kegawatdaruratan Paru
netrofil teraktivasi, tertarik dan tertahan di dalam paru. Di dalam organ target
tersebut mereka melepaskan mediator inflamasi, termasuk oksidan dan protease,
yang secara langsung merusak paru dan mendorong proses inflamasi selanjutnya. Fase
ini disebut fase injury (Amin dan Purwoto, 2014).
Kerusakan pada membrane alveolar – kapiler menyebabkan peningkatan
permeabilitas membran, dan aliran cairan yang kaya protein masuk ke ruang alveolar.
Cairan dan protein tersebut merusak integritas surfaktan di alveolus, dan terjadi
kerusakan lebih jauh. Terdapat tiga fase kerusakan alveolus (Amin dan Purwoto,
2014):
1. Fase eksudatif : ditandai edema interstitial dan alveolar, nekrosis sel
pneumosit tipe I dan denudasi / terlepasnya membran basalis, pembengkakan
sel endotel dengan pelebaran intercellular junction, terbentuknya membran
hialin pada duktus alveolar dan ruang udara, dan inflamasi neutrofil. Juga
ditemukan hipertensi pulmoner dan berkurangnya compliance paru;
2. Fase proliferatif : paling cepat timbul setelah 3 hari sejak onset, ditandai
proliferasi sel epitel pneumosit tipe II;
3. Fase fibrosis : kolagen meningkat dan paru menjadi padat karena fibrosis.
II.3.5 Diagnosis
Onset akut umumnya ialah 3-5 hari sejak adanya diagnosis kondisi yang menjadi
faktor resiko ARDS. Tanda pertama ialah takipnea, retraksi intercostal, adanya ronki
basah kasar yang jelas. Dapat ditemui hipotensi, febris. Pada auskultasi ditemukan
ronki basah. Gambaran hipoksia/sianosis yang tak respon dengan pemberian oksigen.
A. Pemeriksaan Fisik
Temuan fisik sering tidak spesifik dan termasuk takipnea, takikardia, dan
kebutuhan tinggi akan oksigen terinspirasi (FiO2) untuk mempertahankan saturasi
oksigen. Pasien mungkin demam atau hipotermia. Karena ARDS sering terjadi
dalam konteks sepsis, hipotensi terkait dan vasokonstriksi perifer dengan
ekstremitas dingin mungkin ada. Sianosis pada bibir dan kuku dapat terjadi.
Kepaniteraan Klinik Ilmu Penyakit DalamUniversitas TarumanagaraRumah Sakit Penyakit Infeksi Sulianti SarosoPeriode 2 Februari – 11 April 2015 32

Referat Kegawatdaruratan Paru
Pemeriksaan paru – paru dapat mengungkapkan adanya ronki basah kasar (rales)
bilateral (Amin dan Purwoto, 2014).
Manifestasi dari penyebab yang mendasari misalnya, temuan nyeri perut
akut dalam kasus ARDS disebabkan oleh pankreatitis. Pada pasien septik tanpa
sumber yang jelas, perhatikan selama pemeriksaan fisik untuk mengidentifikasi
penyebab potensial dari sepsis, termasuk tanda-tanda konsolidasi paru-paru atau
temuan konsisten dengan abdomen akut. Bedakan edema paru kardiogenik dan
ARDS, hati-hati mencari tanda-tanda gagal jantung kongestif atau kelebihan beban
volume intravaskular, termasuk distensi vena jugularis, murmur jantung dan
gallop, hepatomegali, dan edema.
B. Pemeriksaan Penunjang
Dalam ARDS, jika tekanan parsial oksigen dalam darah arteri pasien (PaO2)
dibagi oleh fraksi oksigen dalam udara inspirasi (FiO2), hasilnya adalah 200 atau
kurang. Untuk pasien bernafas oksigen 100%, ini berarti bahwa PaO2 kurang dari
200. Pada cedera paru akut (ALI), rasio PaO2/FIO2 kurang dari 300. Pemeriksaan
penunjang untuk ARDS (Amin dan Purwoto, 2014). :
1. Laboratorium
a. Analisis gas darah : hipoksemia, hipokapnia (sekunder karena
hiperventilasi), hiperkapnia (pada emfisema atau keadaan lanjut). Alkalosis
respiratorik pada awal proses, akan berganti menjadi asidosis respiratorik.
b. Leukositosis (pada sepsis), anemia, trombositopenia (refleksi inflamasi
sistemik dan injuri endotel), peningkatan kadar amilase (pada pankreatitis).
c. Gangguan fungsi ginjal dan hati, tanda koagulasi intravaskular diseminata
(sebagai bagian dari MODS / multiple organ dysfunction syndrome).
d. Sitokin – sitokin, seperti interleukin (IL) -1, IL-6, dan IL-8, yang meningkat
dalam serum pasien pada risiko ARDS
2. Pencitraan
a. Foto dada : pada awal proses, dapat ditemukan lapangan paru yang relatif
jernih, kemudian tampak bayangan radioopak difus dan tidak terpengaruh
gravitasi, tanpa gambaran kongesti jantung.
Kepaniteraan Klinik Ilmu Penyakit DalamUniversitas TarumanagaraRumah Sakit Penyakit Infeksi Sulianti SarosoPeriode 2 Februari – 11 April 2015 33

Referat Kegawatdaruratan Paru
II.3.6 Perjalanan Penyakit
ARDS muncul sebagai respon terhadap berbagai trauma dan penyakit yang
mempengaruhi paru secara langsung ( seperti aspirasi isi lambung, pneumonia berta
dan kontusi paru) atau secara tidak langsung ( sepsis sistemik, trauma berat,
pankreatitis). Dalam 12 – 48 jam setelah kejadian awal pasien mengalami distress
pernapasan dengan perburukan sesak napas dan takipneu. Pemeriksaan gas darah
arteri menunjukkan hipoksemia yang tidak respon terhadap oksigen melalui nasal.
Infiltrat difus bilateral terlihat pada rontgen tanpa disertai gambaran edema paru
kardiogenik. ARDS merupakan bentuk acute lung injury yang paling berat dan
dicirikan oleh :
1. Riwayat trauma atau penyeakit yang menjadi inisiator
2. Hipoksemia refrakter terhadap terapi oksigen. Pada ARDS PO2/FiO2 <26
kPa (200mmHg)
3. Infiltrat difus bilateral pada rontgen toraks
4. Tidak ada bukti edem paru kardiogenik
II.3.7 Tatalaksana
1. Ambil alih fungsi pernapasan dengan ventilator mekanik.
Prinsip pengaturan ventilator untuk pasien ARDS meliputi:
Volume tidal rendah (4-6 mL/kgBB).
Positive end expiratory pressure (PEEP) yang adekuat, untuk memberikan
oksigenasi adekuat (PaO2 > 60 mmHg) dengan tingkat FiO2 aman.
Menghindari barotrauma (tekanan saluran napas <35cmH2O atau di bawah
titik refleksi dari kurva pressure-volume).
Menyesuaikan rasio I:E (lebih tinggi atau kebalikan rasio waktu inspirasi
terhadap ekspirasi dan hiperkapnia yang diperbolehkan).
2. Obat – obatan :
Kepaniteraan Klinik Ilmu Penyakit DalamUniversitas TarumanagaraRumah Sakit Penyakit Infeksi Sulianti SarosoPeriode 2 Februari – 11 April 2015 34

Referat Kegawatdaruratan Paru
a. Kortikosteroid pada pasien dengan fase lanjut ARDS / ALI atau fase
fibroproliferatif, yaitu pasien dengan hipoksemia berat yang persisten, pada
atau sekitar hari ketujuh ARDS..
b. Inhalasi nitric oxide (NO) memberi efek vasodilatasi selektif pada area paru
yang terdistribusi, sehingga menurunkan pirau intrapulmoner dan tekanan
arteri pulmoner, memperbaiki V/Q matching dan oksigenasi arterial. Diberikan
hanya pada pasien dengan hipoksia berat dengan refrakter (Amin dan
Purwoto, 2014).
3. Posisi pasien : posisi telungkup meningkatkan oksigenasi, tetapi tidak mengubah
mortalitas. Perhatian terutama saat merubah posisi telentang ke telungkup, dan
mencegah dekubitus pada area yang menumpu beban.
4. Cairan : pemberian cairan harus menghitung keseimbangan antara :
a. Kebutuhan perfusi organ yang optimal
b. Masalah ekstravasasi cairan ke paru dan jaringan : peningkatan tekanan
hidrostatik intravaskular mendorong akumulasi cairan di alveolus.
Fokus utama ialah mempertahankan perfusi yang adekuat tanpa mengorbankan
oksigenasi. Restriksi cairan paling baik dimonitor dengan kateter arteri pulmonal, dan
cairan dipertahankan pada level dimana tekanan hidrostatik intravaskular terendah,
tetapi curah jantung adekuat. Tetapi hal ini tidak terbukti memperbaiki hasil
pengobatan.
II.3.8 Komplikasi
Multiorgan dysfunction syndrome (MODS)
Pneumonia nosokomial
Barotraumas, pneumotoraks
Trauma laring
Trakeomalasia
Kepaniteraan Klinik Ilmu Penyakit DalamUniversitas TarumanagaraRumah Sakit Penyakit Infeksi Sulianti SarosoPeriode 2 Februari – 11 April 2015 35

Referat Kegawatdaruratan Paru
Fistula trakeo – esophageal
Kematian
II.3.9 Prognosis
Mortalitas sekitar 40%. Prognosis dipengaruhi oleh :
a. Faktor resiko, ada tidaknya sepsis, pasca trauma, dan lain – lain
b. Penyakit dasar
c. Adanya keganasan
d. Adanya atau timbulnya disfungsi organ multipel
e. Usia
f. Ada atau tidaknya perbaikan dalam indeks pertukaran gas, seperti rasio PaO2
/ FIO2 dalam 3-7 hari pertama.
Pasien yang membaik akan mengalami pemulihan fungsi paru dalam 3 bulan dan
mencapai fungsi maksimum yang dapat dicapai pada bulan keenam setelah
ekstubasi. 50% pasien tetap memiliki abnormalitas, termasuk gangguan restriksi dan
penurunan kapasitas difusi. Juga terjadi penurunan kualitas hidup.
II.4 Status Asmatikus
II.4.1 Definisi
Status asmatikus adalah suatu serangan eksaserbasi akut asma yang tidak
responsif dengan pengobatan asma pada umumnya yaitu dengan pemberian nebulasi
β-agonis (bronkodilator) sebanyak 3 kali tetapi tidak memberikan respon yang baik.
Serangan pada status asmatikus dapat terjadi dari yang ringan sampai yang berat
tergantung dari tingkat obstruksi pada bronkus yang disebabkan oleh
bronkokonstriksi, sekresi mukus dan inflamasi pada saluran pernapasan. Semuanya itu
dapat menyebabkan gejala berupa sesak napas, retensi dari CO2, hipoksemia dan
kegagalan pernapasan (Surjanto,et all, 2008). Asma adalah suatu inflamasi kronik pada
saluran pernapasan pada paru yang menyebabkan terjadinya obstruksi pada bronkus
Kepaniteraan Klinik Ilmu Penyakit DalamUniversitas TarumanagaraRumah Sakit Penyakit Infeksi Sulianti SarosoPeriode 2 Februari – 11 April 2015 36

Referat Kegawatdaruratan Paru
secara episodik, bersifat reversible, umumnya berlangsung selama beberapa menit
sampai jam dan secara klinis dapat pulih secara normal.
II.4.2 Klasifikasi
Tabel 7. Klasifikasi Derajat Berat Asma Berdasarkan gambaran klinis (PDPI, 2006)
Derajat Asma Gejala Gejala malam Faal paruIntermitten(Bulanan)
o Gejala < 1x/ mingguo Tanpa gejala di luar
serangano Serangan singkat
o ≤ 2 kali sebulan o VEP1 ≥ 80 % nilai prediksi
o APE ≥80 % nilai terbaiko Variabilitas APE < 20 %
Persisten ringan(mingguan)
o Gejala > 1x / minggu, tetapi < 1x/ hari
o Serangan dapato Mengganggu aktivitas
dan tidur
o > 2x sebulan o VEP1 ≥ 80 % nilai prediksi
o APE ≥80 % nilai terbaiko Variabilitas APE 20 -
30%Persisten sedang(harian)
o Gejala setiap hario Serangan mengganggu
aktivitas dan tiduro Membutuhkan
bronkodilator setiap hari
o > 1x seminggu o VEP1 60 - 80 % nilai prediksi
o APE 60 - 80 % nilai terbaik
o Variabilitas APE >30 %
Persisten berat(kontinyu)
o Gejala terus meneruso Sering kambuho Aktivitas fisik terbatas
o Sering o VEP1 ≤60 % nilai prediksi
o APE ≤ 60 % nilai terbaiko Variabilitas APE >30%
II.4.3 Pemeriksaan Penunjang
Pemilihan jenis pemeriksaan tergantung dari data riwayat penyakit dan kondisi pasien
(Surjanto,et all, 2008).
1. Pulse oximetry memberikan evaluasi saturasi oksigen, yang sangat penting karena
penyebab kematian utama pada status asmatikus adalah hipoksia. Keuntungan
penggunaan pulse oximetry adalah ia mudah didapatkan, tidak invasive,
menunjukkan monitoring yang berterusan, dan merupakan indikator yang baik
untuk hipoksemia akibat gangguan ventilasi/perfusi mismatch.
2. Pengukuran elektrolit serum adalah sangat penting, terutama untuk memonitor
kadar kalium serum. Obatan yang digunakan untuk mengobati status asmatikus
bisa menyebabkan hipokalemia. Nilai pH yang rendah bisa menyebabkan
peningkatan transien dari kalium.
Kepaniteraan Klinik Ilmu Penyakit DalamUniversitas TarumanagaraRumah Sakit Penyakit Infeksi Sulianti SarosoPeriode 2 Februari – 11 April 2015 37

Referat Kegawatdaruratan Paru
3. Pemeriksaan analisa gas darah untuk mengukur kadar oksigen dan karbondioksida
didalam darah yang mengindikasikan terjadinya hipoksia dan hipoksemia. Serta
untuk mengetahui apakah telah terjadi asidosis atau alkalosis dengan mengukur
Ph dan HCO3-.
4. Pemeriksaan darah lengkap, bisa mengindikasikan ada infeksi bakteria; tapi
dengan penggunaan beta-agonis dan kortikosteroid bisa mengubah komposisi
dari sel darah putih dengan meningkatkan hitung sel darah putih perifer.
5. Uji faal paru dikerjakan untuk menentukan derajat obstruksi ,menilai hasil
provokasi bronkus, menilai hasil pengobatan, dan mengikuti perjalanan penyakit.
Pemeriksaan faal paru yang penting pada asma adalah aliran puncak ekspirasi
(APE), Volume kapasitas paksa (FVC), Volume ekspirasi selama 1 detik (VEP1).
Memonitor peak flow merupakan suatu pengukuran objektif terhadap obstruksi
saluran pernafasan pada anak yang cukup berusia dan kooperatif, dan bisa
mentolerir pemeriksaan ini tanpa memperparah penyakit yang dideritainya
(Rogayah, 2005).
6. Uji provokasi bronkus dilakukan bila diagnosis diragukan. Tujuannya untuk
menunjukkan adanya hipereaktivitas bronkus. Dapat dilakukan dengan histamine,
metakolin, beban lari, udara dingin, uap air, allergen. Hipereaktivitas bronkus
positif aliran puncak ekspirasi (APE), Volume ekspirasi selama 1 detik (VEP1)
menurun > 15% dari nilai uji provokasi sebelumnya dan setelah diberi
bronkodilator nilai normal akan tercapai lagi. Bila APE dan VEP1 sudah rendah dan
setelah diberi bronkodilator naik >15% berarti hipereaktivitas positif dan uji
provokasi tidak perlu dilakukan (Rogayah, 2005).
PEMERIKSAAN RADIOLOGI
Pemeriksaan foto thoraks diindikasikan pada anak-anak dengan presentasi yang
atipikal atau yang tidak berespon terhadap terapi. Pada anak-anak yang sudah
diketahui menderita asma, pemeriksaan foto thoraks dilakukan jika curiga menderita
pneumonia, pneumothoraks, pseudomediastinum atau atelektasis yang signifikan.
II.4.4 PenatalaksanaanKepaniteraan Klinik Ilmu Penyakit DalamUniversitas TarumanagaraRumah Sakit Penyakit Infeksi Sulianti SarosoPeriode 2 Februari – 11 April 2015 38

Referat Kegawatdaruratan Paru
Penanggulangan status asmatikus (Rogayah, 2005)
1. Infus RL : D5 = 3: 1 dengan tetesan sesuai kebutuhan rehidrasi.
2. Oksigen 2 – 4 l/m melalui kanul nasal.
3. Aminofilin bolus 5-6 mg / kgBB i.v pelan selama 20-30 menit dilanjutkan
maintenance 20 mg/kgBB/hari diberikan secara drip.
4. Terbutalin 0,25 mg / 6 jam subkutan atau I.V. atau orciprenalin 0,25 mg / 6 jam
subcutan atau I.V. pelan (penelitian terakhir tidak berbeda bermakna)
5. Hidrocortison sodium suksinat 4 mg / kgBB / 4 jam I.V ( 200 mg / 4 jam I.V. ) bisa juga
memakai dexamethason 20 mg / 6 jam I.V. selain itu dapat digunakan 160 mg
methilprednisolon dalam dosis terbagi 4 kali per hari, kortikosteroid diberikan
sampai membaik secara klinis dan laboratoris. Disamping parenteral diberikan juga
Prednison peroral 3 x 10 mg per hari sampai keadaan membaik diberhentikan secara
tappering off. Kortikosteroid yang sudah diberikan diteruskan pemberiannya, bila
belum harus diberikan. Kortikosteroid diberikan intravena, karena sangat diperlukan
untuk mempercepat hilangnya udem dan mengembalikan sensitivitas terhadap
bronkodilator.
6. Usaha pengenceran lendir dengan obat mukolitik perlu dipertimbangkan karena
biasanya pada keadaan seperti ini terdapat banyak lendir dan lengket di seluruh
cabang-cabang bronkus.
7. Antibiotik bila jelas ada infeksi. Oksitetrasiklin 2 x 100 mg I. M. atau Amoxillin /
Ampicillin 2 x 1 g I.V. atau golongan antibiotik yang sesuai dngan sumber infeksinya.
8. Menilai hasil tindakan dan terapi
Dengan keadaan klinis ( scoring) dan secara laboratoris yaitu pemeriksaan faal paru,
analisa gas darah , elektrolit, leukosit dan eosinofil serta monitoring EKG & foto
rontgen
Tindak lanjut bila terjadi kegagalan terapi
a. Asidosis respiratorik
Ventilasi diperbaiki
Pemberian Na Bikarbonat
Kepaniteraan Klinik Ilmu Penyakit DalamUniversitas TarumanagaraRumah Sakit Penyakit Infeksi Sulianti SarosoPeriode 2 Februari – 11 April 2015 39

Referat Kegawatdaruratan Paru
b. Hipoksia berat ( PaO2 < 50 mmHg )
Pemberian O2 4- 6 L/m dengan ventilasi mask
c. Gagal napas akut
alat bantu napas ( ventilator mekanik ),syarat :
apneu
kenaikan PaCO2 > 5 mmHg / jam disertai asidosis . respiratorik akut
Nilai absolut PaCO2 > 50 mmHg disertai asidosis . respiratorik akut
Hipoksia refrakter walau sudah diberi O2
II.4.5 Prognosis
Mortalitas akibat asma jumlahnya kecil. Gambaran yang paling akhir
menunjukkan kurang dari 5000 kematian setiap tahun dari populasi berisiko yang
jumlahnya kira-kira 10 juta penduduk. Angka kematian cenderung meningkat di
pinggiran kota dengan fasilitas kesehatan terbatas.
Informasi mengenai perjalanan klinis asma menyatakan bahwa prognosis baik
ditemukan pada 50–80% pasien, khususnya pasien yang penyakitnya ringan dan
timbul pada masa kanak-kanak. Jumlah anak yang masih menderita asma 7–10 tahun
setelah diagnosis pertama bervariasi dari 26–78% dengan nilai rata-rata 46%, akan
tetapi persentase anak yang menderitaringan dan timbul pada masa kanak-kanak.
Jumlah anak yang menderita asma penyakit yang berat relatif berat (6 –19%). Secara
keseluruhan dapat dikatakan 70–80% asma anak bila diikuti sampai dengan umur 21
tahun asmanya sudah menghilang. Prognosis pada pasien dengan status asmatikus
pada umumnya baik apabila dilakukan penanganan yang tepat dan cepat Surjanto, et
all, 2008).
II.5 Pneumothoraks
II.5.1 Definisi
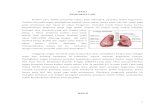
Pneumotoraks adalah suatu keadaan terdapatnya udara atau gas di dalam pleura
yang menyebabkan kolapsnya paru yang terkena (Bowman, et all, 2011).
Kepaniteraan Klinik Ilmu Penyakit DalamUniversitas TarumanagaraRumah Sakit Penyakit Infeksi Sulianti SarosoPeriode 2 Februari – 11 April 2015 40

Referat Kegawatdaruratan Paru
Gambar 2. Pneumothoraks
II.5.2 Klasifikasi
Menurut penyebabnya, pneumotoraks dapat dikelompokkan menjadi dua, yaitu
(Sudoyo, et all, 2006) :
1. Pneumotoraks spontan
Yaitu setiap pneumotoraks yang terjadi secara tiba-tiba. Pneumotoraks tipe
ini dapat diklasifikasikan lagi ke dalam dua jenis, yaitu :
a. Pneumotoraks spontan primer, yaitu pneumotoraks yang terjadi secara
tiba-tiba tanpa diketahui sebabnya.
b. Pneumotoraks spontan sekunder, yaitu pneumotoraks yang terjadi
dengan didasari oleh riwayat penyakit paru yang telah dimiliki
sebelumnya, misalnya fibrosis kistik, penyakit paru obstruktik kronis
(PPOK), kanker paru-paru, asma, dan infeksi paru.
2. Pneumotoraks traumatik,
Yaitu pneumotoraks yang terjadi akibat adanya suatu trauma, baik trauma
penetrasi maupun bukan, yang menyebabkan robeknya pleura, dinding dada
maupun paru. Pneumotoraks tipe ini juga dapat diklasifikasikan lagi ke dalam
dua jenis, yaitu :
a. Pneumotoraks traumatik non-iatrogenik, yaitu pneumotoraks yang
terjadi karena kecelakaan, misalnya jejas pada dinding dada,
barotrauma.
Kepaniteraan Klinik Ilmu Penyakit DalamUniversitas TarumanagaraRumah Sakit Penyakit Infeksi Sulianti SarosoPeriode 2 Februari – 11 April 2015 41

Referat Kegawatdaruratan Paru
b. Pneumotoraks traumatik iatrogenik, yaitu pneumotoraks yang terjadi
akibat komplikasi dari tindakan medis. Pneumotoraks jenis inipun masih
dibedakan menjadi dua, yaitu :
Pneumotoraks traumatik iatrogenik aksidental
Pneumotoraks yang terjadi akibat tindakan medis karena
kesalahan atau komplikasi dari tindakan tersebut, misalnya pada
parasentesis dada, biopsi pleura.
Pneumotoraks traumatik iatrogenik artifisial (deliberate)
Pneumotoraks yang sengaja dilakukan dengan cara mengisikan
udara ke dalam rongga pleura. Biasanya tindakan ini dilakukan
untuk tujuan pengobatan, misalnya pada pengobatan tuberkulosis
sebelum era antibiotik, maupun untuk menilai permukaan paru.
Dan berdasarkan jenis fistulanya, maka pneumotoraks dapat diklasifikasikan ke dalam
tiga jenis, yaitu (Alsagaff, et all, 2009) :
1. Pneumotoraks Tertutup (Simple Pneumothorax)
Pada tipe ini, pleura dalam keadaan tertutup (tidak ada jejas terbuka pada
dinding dada), sehingga tidak ada hubungan dengan dunia luar. Tekanan di
dalam rongga pleura awalnya mungkin positif, namun lambat laun berubah
menjadi negatif karena diserap oleh jaringan paru disekitarnya. Pada kondisi
tersebut paru belum mengalami re-ekspansi, sehingga masih ada rongga pleura,
meskipun tekanan di dalamnya sudah kembali negatif. Pada waktu terjadi
gerakan pernapasan, tekanan udara di rongga pleura tetap negatif.
2. Pneumotoraks Terbuka (Open Pneumothorax),
Yaitu pneumotoraks dimana terdapat hubungan antara rongga pleura
dengan bronkus yang merupakan bagian dari dunia luar (terdapat luka terbuka
pada dada). Dalam keadaan ini tekanan intrapleura sama dengan tekanan udara
luar. Pada pneumotoraks terbuka tekanan intrapleura sekitar nol. Perubahan
tekanan ini sesuai dengan perubahan tekanan yang disebabkan oleh gerakan
pernapasan (Alsagaff, et all, 2009).
Kepaniteraan Klinik Ilmu Penyakit DalamUniversitas TarumanagaraRumah Sakit Penyakit Infeksi Sulianti SarosoPeriode 2 Februari – 11 April 2015 42

Referat Kegawatdaruratan Paru
Pada saat inspirasi tekanan menjadi negatif dan pada waktu ekspirasi
tekanan menjadi positif. Selain itu, pada saat inspirasi mediastinum dalam
keadaan normal, tetapi pada saat ekspirasi mediastinum bergeser ke arah sisi
dinding dada yang terluka (sucking wound) (Sudoyo, et all, 2006).
3. Pneumotoraks Ventil (Tension Pneumothorax)
Adalah pneumotoraks dengan tekanan intrapleura yang positif dan makin
lama makin bertambah besar karena ada fistel di pleura viseralis yang bersifat
ventil. Pada waktu inspirasi udara masuk melalui trakea, bronkus serta
percabangannya dan selanjutnya terus menuju pleura melalui fistel yang
terbuka. Waktu ekspirasi udara di dalam rongga pleura tidak dapat keluar (4).
Akibatnya tekanan di dalam rongga pleura makin lama makin tinggi dan melebihi
tekanan atmosfer. Udara yang terkumpul dalam rongga pleura ini dapat
menekan paru sehingga sering menimbulkan gagal napas (Sudoyo, et all, 2006).
Sedangkan menurut luasnya paru yang mengalami kolaps, maka pneumotoraks dapat
diklasifikasikan menjadi dua, yaitu (Alsagaff, et all, 2009) :
1. Pneumotoraks parsialis, yaitu pneumotoraks yang menekan pada sebagian kecil
paru (< 50% volume paru).
2. Pneumotoraks totalis, yaitu pneumotoraks yang mengenai sebagian besar paru
(> 50% volume paru).
II.5.3 Gejala Klinis
Berdasarkan anamnesis, gejala dan keluhan yang sering muncul adalah (Sudoyo, et all,
2006) :
1. Sesak napas, didapatkan pada hampir 80-100% pasien. Seringkali sesak
dirasakan mendadak dan makin lama makin berat. Penderita bernapas
tersengal, pendek-pendek, dengan mulut terbuka.
2. Nyeri dada, yang didapatkan pada 75-90% pasien. Nyeri dirasakan tajam pada
sisi yang sakit, terasa berat, tertekan dan terasa lebih nyeri pada gerak
pernapasan.
3. Batuk-batuk, yang didapatkan pada 25-35% pasien.
4. Denyut jantung meningkat.
Kepaniteraan Klinik Ilmu Penyakit DalamUniversitas TarumanagaraRumah Sakit Penyakit Infeksi Sulianti SarosoPeriode 2 Februari – 11 April 2015 43

Referat Kegawatdaruratan Paru
5. Kulit mungkin tampak sianosis karena kadar oksigen darah yang kurang.
6. Tidak menunjukkan gejala (silent) yang terdapat pada 5-10% pasien, biasanya
pada jenis pneumotoraks spontan primer.
Berat ringannya keadaan penderita tergantung pada tipe pneumotoraks tersebut
(Sudoyo, et all, 2006):
1. Pneumotoraks tertutup atau terbuka, sering tidak berat
2. Pneumotoraks ventil dengan tekanan positif tinggi, sering dirasakan lebih berat
3. Berat ringannya pneumotoraks tergantung juga pada keadaan paru yang lain
serta ada tidaknya jalan napas.
4. Nadi cepat dan pengisian masih cukup baik bila sesak masih ringan, tetapi bila
penderita mengalami sesak napas berat, nadi menjadi cepat dan kecil
disebabkan pengisian yang kurang.
II.5.4 Pemeriksaan Fisik
Pada pemeriksaan fisik torak didapatkan (Bowman, et all, 2011) :
1. Inspeksi :
a. Terjadi pencembungan pada sisi yang sakit (hiperekspansi dinding dada)
b. Pada waktu respirasi, bagian yang sakit gerakannya tertinggal
c. Trakea dan jantung terdorong ke sisi yang sehat
2. Palpasi :
a. Pada sisi yang sakit, ruang antar iga dapat normal atau melebar
b. Iktus jantung terdorong ke sisi toraks yang sehat
c. Fremitus suara melemah atau menghilang pada sisi yang sakit
3. Perkusi :
a. Suara ketok pada sisi sakit, hipersonor sampai timpani dan tidak
menggetar
b. Batas jantung terdorong ke arah toraks yang sehat, apabila tekanan
intrapleura tinggi
Kepaniteraan Klinik Ilmu Penyakit DalamUniversitas TarumanagaraRumah Sakit Penyakit Infeksi Sulianti SarosoPeriode 2 Februari – 11 April 2015 44

Referat Kegawatdaruratan Paru
4. Auskultasi :
a. Pada bagian yang sakit, suara napas melemah sampai menghilang
b. Suara vokal melemah dan tidak menggetar serta bronkofoni negatif
II.5.5 Pemeriksaan Penunjang
1. Foto Röntgen
Gambaran radiologis yang tampak pada foto röntgen kasus pneumotoraks
antara lain (Malueka, et all, 2007):
a. Bagian pneumotoraks akan tampak lusen, rata dan paru yang kolaps akan
tampak garis yang merupakan tepi paru. Kadang-kadang paru yang kolaps
tidak membentuk garis, akan tetapi berbentuk lobuler sesuai dengan lobus
paru.
b. Paru yang mengalami kolaps hanya tampak seperti massa radio opaque
yang berada di daerah hilus. Keadaan ini menunjukkan kolaps paru yang
luas sekali. Besar kolaps paru tidak selalu berkaitan dengan berat ringan
sesak napas yang dikeluhkan.
c. Jantung dan trakea mungkin terdorong ke sisi yang sehat, spatium
intercostals melebar, diafragma mendatar dan tertekan ke bawah. Apabila
ada pendorongan jantung atau trakea ke arah paru yang sehat,
kemungkinan besar telah terjadi pneumotoraks ventil dengan tekanan
intra pleura yang tinggi.
d. Pada pneumotoraks perlu diperhatikan kemungkinan terjadi keadaan
sebagai berikut (Bowman, et all, 2011):
Pneumomediastinum, terdapat ruang atau celah hitam pada tepi
jantung, mulai dari basis sampai ke apeks. Hal ini terjadi apabila
pecahnya fistel mengarah mendekati hilus, sehingga udara yang
dihasilkan akan terjebak di mediastinum.
Emfisema subkutan, dapat diketahui bila ada rongga hitam dibawah
kulit. Hal ini biasanya merupakan kelanjutan dari
pneumomediastinum. Udara yang tadinya terjebak di mediastinum
Kepaniteraan Klinik Ilmu Penyakit DalamUniversitas TarumanagaraRumah Sakit Penyakit Infeksi Sulianti SarosoPeriode 2 Februari – 11 April 2015 45

Referat Kegawatdaruratan Paru
lambat laun akan bergerak menuju daerah yang lebih tinggi, yaitu
daerah leher. Di sekitar leher terdapat banyak jaringan ikat yang
mudah ditembus oleh udara, sehingga bila jumlah udara yang terjebak
cukup banyak maka dapat mendesak jaringan ikat tersebut, bahkan
sampai ke daerah dada depan dan belakang.
Bila disertai adanya cairan di dalam rongga pleura, maka akan tampak
permukaan cairan sebagai garis datar di atas diafragma
2. Analisa Gas Darah
Analisis gas darah arteri dapat memberikan gambaran hipoksemi meskipun
pada kebanyakan pasien sering tidak diperlukan. Pada pasien dengan gagal
napas yang berat secara signifikan meningkatkan mortalitas sebesar 10%.
3. CT-scan thorax
CT-scan toraks lebih spesifik untuk membedakan antara emfisema bullosa
dengan pneumotoraks, batas antara udara dengan cairan intra dan
ekstrapulmoner dan untuk membedakan antara pneumotoraks spontan primer
dan sekunder.
II.5.6 Penatalaksanaan
Tujuan utama penatalaksanaan pneumotoraks adalah untuk mengeluarkan udara
dari rongga pleura dan menurunkan kecenderungan untuk kambuh lagi. Pada
prinsipnya, penatalaksanaan pneumotoraks adalah sebagai berikut :
1. Observasi dan Pemberian O2
Apabila fistula yang menghubungkan alveoli dan rongga pleura telah
menutup, maka udara yang berada didalam rongga pleura tersebut akan
diresorbsi. Laju resorbsi tersebut akan meningkat apabila diberikan tambahan
O2. Observasi dilakukan dalam beberapa hari dengan foto toraks serial tiap 12-
24 jam pertama selama 2 hari (Sudoyo, et all, 2006).. Tindakan ini terutama
ditujukan untuk pneumotoraks tertutup dan terbuka.
2. Tindakan dekompresi
Kepaniteraan Klinik Ilmu Penyakit DalamUniversitas TarumanagaraRumah Sakit Penyakit Infeksi Sulianti SarosoPeriode 2 Februari – 11 April 2015 46

Referat Kegawatdaruratan Paru
Hal ini sebaiknya dilakukan seawal mungkin pada kasus pneumotoraks
yang luasnya >15%. Pada intinya, tindakan ini bertujuan untuk mengurangi
tekanan intra pleura dengan membuat hubungan antara rongga pleura dengan
udara luar dengan cara (Sudoyo, et all, 2006) :
a. Menusukkan jarum melalui dinding dada terus masuk rongga pleura,
dengan demikian tekanan udara yang positif di rongga pleura akan berubah
menjadi negatif karena mengalir ke luar melalui jarum tersebut.
b. Membuat hubungan dengan udara luar melalui kontra ventil :
Dapat memakai infus set
Jarum ditusukkan ke dinding dada sampai ke dalam rongga pleura,
kemudian infus set yang telah dipotong pada pangkal saringan tetesan
dimasukkan ke botol yang berisi air. Setelah klem penyumbat dibuka,
akan tampak gelembung udara yang keluar dari ujung infus set yang
berada di dalam botol (Alsagaff, et all, 2009).
Jarum abbocath
Jarum abbocath merupakan alat yang terdiri dari gabungan jarum
dan kanula. Setelah jarum ditusukkan pada posisi yang tetap di
dinding toraks sampai menembus ke rongga pleura, jarum dicabut
dan kanula tetap ditinggal. Kanula ini kemudian dihubungkan dengan
pipa plastik infus set. Pipa infuse ini selanjutnya dimasukkan ke botol
yang berisi air. Setelah klem penyumbat dibuka, akan tampak
gelembung udara yang keluar dari ujung infuse set yang berada di
dalam botol.
Pipa water sealed drainage (WSD)
Pipa khusus (toraks kateter) steril, dimasukkan ke rongga pleura
dengan perantaraan troakar atau dengan bantuan klem penjepit.
Pemasukan troakar dapat dilakukan melalui celah yang telah dibuat
dengan bantuan insisi kulit di sela iga ke-4 pada linea mid aksilaris
atau pada linea aksilaris posterior. Selain itu dapat pula melalui sela
iga ke-2 di garis mid klavikula.
Kepaniteraan Klinik Ilmu Penyakit DalamUniversitas TarumanagaraRumah Sakit Penyakit Infeksi Sulianti SarosoPeriode 2 Februari – 11 April 2015 47

Referat Kegawatdaruratan Paru
Setelah troakar masuk, maka toraks kateter segera dimasukkan ke
rongga pleura dan kemudian troakar dicabut, sehingga hanya kateter
toraks yang masih tertinggal di rongga pleura. Selanjutnya ujung
kateter toraks yang ada di dada dan pipa kaca WSD dihubungkan
melalui pipa plastik lainnya. Posisi ujung pipa kaca yang berada di
botol sebaiknya berada 2 cm di bawah permukaan air supaya
gelembung udara dapat dengan mudah keluar melalui perbedaan
tekanan tersebut.
Penghisapan dilakukan terus-menerus apabila tekanan intrapleura
tetap positif. Penghisapan ini dilakukan dengan memberi tekanan
negatif sebesar 10-20 cm H2O, dengan tujuan agar paru cepat
mengembang. Apabila paru telah mengembang maksimal dan
tekanan intra pleura sudah negatif kembali, maka sebelum dicabut
dapat dilakukuan uji coba terlebih dahulu dengan cara pipa dijepit
atau ditekuk selama 24 jam. Apabila tekanan dalam rongga pleura
kembali menjadi positif maka pipa belum bisa dicabut. Pencabutan
WSD dilakukan pada saat pasien dalam keadaan ekspirasi maksimal
(Sudoyo, et all, 2006).
3. Torakoskopi
Yaitu suatu tindakan untuk melihat langsung ke dalam rongga toraks dengan
alat bantu torakoskop.
4. Tindakan bedah (Alsagaff, et all, 2009)
a. Dengan pembukaan dinding toraks melalui operasi, kemudian dicari
lubang yang menyebabkan pneumotoraks kemudian dijahit
b. Pada pembedahan, apabila ditemukan penebalan pleura yang
menyebabkan paru tidak bias mengembang, maka dapat dilakukan
dekortikasi.
c. Dilakukan resesksi bila terdapat bagian paru yang mengalami robekan atau
terdapat fistel dari paru yang rusak
Kepaniteraan Klinik Ilmu Penyakit DalamUniversitas TarumanagaraRumah Sakit Penyakit Infeksi Sulianti SarosoPeriode 2 Februari – 11 April 2015 48

Referat Kegawatdaruratan Paru
d. Pleurodesis. Masing-masing lapisan pleura yang tebal dibuang, kemudian
kedua pleura dilekatkan satu sama lain di tempat fistel.
A. Pengobatan Tambahan
1. Apabila terdapat proses lain di paru, maka pengobatan tambahan ditujukan
terhadap penyebabnya. Misalnya : terhadap proses TB paru diberi OAT,
terhadap bronkhitis dengan obstruksi saluran napas diberi antibiotik dan
bronkodilator.
2. Istirahat total untuk menghindari kerja paru yang berat.
3. Pemberian antibiotik profilaksis setelah setelah tindakan bedah dapat
dipertimbangkan, untuk mengurangi insidensi komplikasi, seperti emfisema.
B. Rehabilitasi
1. Penderita yang telah sembuh dari pneumotoraks harus dilakukan pengobatan
secara tepat untuk penyakit dasarnya.
2. Untuk sementara waktu, penderita dilarang mengejan, batuk atau bersin
terlalu keras.
3. Bila mengalami kesulitan defekasi karena pemberian antitusif, berilah laksan
ringan.
4. Kontrol penderita pada waktu tertentu, terutama kalau ada keluhan batuk,
sesak napas.
II.6 Emboli Paru
II.6.1 Definisi
Emboli paru merupakan satu dari banyak penyakit pada vaskuler paru. Emboli
paru dapat terjadi karena substansi yang tidak larut masuk ke dalam vena sistemik,
terbawa aliran darah dan menyumbat di pembuluh darah pulmoner (Kusmana, et all,
2003). Secara terminologi, emboli paru atau lebih tepatnya tromboemboli paru
merupakan suatu trombus atau multipel trombus dari sirkulasi sistemik, masuk ke
Kepaniteraan Klinik Ilmu Penyakit DalamUniversitas TarumanagaraRumah Sakit Penyakit Infeksi Sulianti SarosoPeriode 2 Februari – 11 April 2015 49

Referat Kegawatdaruratan Paru
sirkulasi paru sehingga menyumbat satu atau lebih arteri pulmonalis di bronkus
(Sunu,2006).
II.6.2 Patofisiologi
Pada tahun 1856, Rudolf Virchow membuat suatu postulat bahwa ada tiga faktor
yang dapat menimbulkan suatu keadaan koagulasi intravaskuler, yaitu:
1. Trauma lokal pada dinding pembuluh darah
2. Hiperkoagulobilitas darah (blood hypercoagulability)
3. Statis vena (Fedullo, 2005).
Trauma lokal pada pembuluh darah dapat terjadi oleh karena cedera pada dinding
pembuluh darah, kerusakan endotel vaskuler khususnya dikarenakan tromboflebitis
sebelumnya. Sedangkan keadaan hiperkoagubilitas darah dapat disebabkan oleh
terapi obat-obat tertentu termasuk kontrasepsi oral, hormone replacement theraphy
dan steroid. Di samping itu masih ada sejumlah faktor genetik yang menjadi faktor
predisposisi suatu thrombosis. Sementara statis vena dapat terjadi akibat immobilisasi
yang berkepanjangan atau katup vena yang inkompeten yang dimungkinkan terjadi
oleh proses tromboemboli sebelumnya (Goldhaber, 2005).
Bila trombi vena terlepas dari tempat terbentuknya, emboli ini akan mengikuti
aliran system vena yang seterusnya akan memasuki sirkulasi arteri pulmonalis. Jika
emboli ini cukup besar, akan dapat menempati bifurkasio arteri pulmonalis dan
membentuk saddle embolus. Tidak jarang pembuluh darah paru tersumbat karenanya.
Keadaan ini akan menyebabkan peningkatan tekanan arteri pulmonalis yang akan
melepaskan senyawa-senyawa vasokontriktor seperti serotonin, refleks vasokontriksi
arteri pulmonalis dan hipoksemia yang pada akhirnya akan menimbulkan hipertensi
arteri pulmonalis.
Peningkatan arteri pulmonalis yang tiba-tiba akan meningkatkan tekanan
ventrikel kanan dengan onsekuensi dilatasi dan disfungsi ventrikel kanan yang pada
gilirannya akan menimbulkan septum interventrikuler tertekan ke sisi kiri dengan
dampak terjadinya gangguan pengisian ventrikel dan penurunan distensi diastolic.
Dengan berkurangnya pengisian ventrikel kiri maka curah jantung sistemik (systemic
Kepaniteraan Klinik Ilmu Penyakit DalamUniversitas TarumanagaraRumah Sakit Penyakit Infeksi Sulianti SarosoPeriode 2 Februari – 11 April 2015 50

Referat Kegawatdaruratan Paru
cardiac output) akan menurun yang akan mengurangi perfusi koroner dan
menyebakan iskemia miokard.
Peninggian tekanan dinding ventrikel kanan yang diikuti oleh adanya emboli paru
massif akan menurunkan aliran koroner kanan dan menyebabkan kebutuhan oksigen
ventrikel kanan meningkat yang selanjutnya menimbulkan iskemia dan kardiogenik
shock. Siklus ini dapat menimbulkan infark ventrikel kanan, kolap sirkulasi dan
kematian (Fedullo, 2005).
Secara garis besar emboli paru akan memberikan efek patofisiologi berikut:
1. Peningkatan resistensi vaskuler paru yang disebabkan obstruksi,
neuropulmoral, atau baroreseptor arteri pulmonalis atau peningkatan
tekanan arteri pulmonalis
2. Pertukaran gas terganggu dikarenakan peningkatan ruang mati alveolar dari
dampak obstruksi vaskuler dab hipoksemia karena hipoventilasi alveolar,
rendahnya unit ventilasi-perfusi dan shunt dari kanan ke kiri dan juga
gangguan transfer karbonmonoksida
3. Hiperventilasi alveolar dikarenakan stimulasi refleks oleh iritasi reseptor
4. Peningkatan resistensi jalan nafas oleh karena bronkokontriksi
5. Berkurangnya compliance paru disebabkan oleh edema paru, perdarahan
paru dan hilangnya surfaktan (Sunu, 2006).
II.6.3 Tanda dan Gejala
Gejala yang sering dijumpai adalah sulit bernafas, nyeri dada yang memburuk saat
bernafas, batuk dan hemoptisis, dan palpitasi. Tanda klinis yang ditemukan berupa
hipoksia, stenosis, pleural friction rub, takipnea, dan takikardia. Dispnoe merupakan
gejala yang paling sering muncul, dan takipnue adalah tanda emboli paru yang paling
khas. Pada umumnya dispneu berat, sinkop, atau sianosis merupakan tanda utama
emboli paru yang mengancam nyawa. Nyeri pleuritik menunjukkan bahwa emboli
paru kecil dan terletak di arteri pulmonalis distal, berdekatan dengan garis pleura
(Goldhaber,2005).
EP yang tidak diobati dapat menimbulkan kolaps, kegagalan kerdiovaskuler, dan
mati mendadak. Emboli paru perlu dicurigai pada penderita hipotensi jika:
Kepaniteraan Klinik Ilmu Penyakit DalamUniversitas TarumanagaraRumah Sakit Penyakit Infeksi Sulianti SarosoPeriode 2 Februari – 11 April 2015 51

Referat Kegawatdaruratan Paru
1. Adanya bukti thrombosis vena atau faktor predisposisi emboli paru
2. Adanya bukti klinis akut kor pulmonale (gagal ventrikel kanan akut) seperti
distensi vena leher, gallop, pulsasi jantung kanan di dinding dada, takikardia,
atau takipneu
3.Adanya temuan ekokardiografis berupa gagal jantung kanan dengan
hipokinesis atau bukti EKG yang menunjukkan manifestasi akut kor pulmonal.,
iskemia ventrikel kanan (Goldhaber,2005).
Berikut adalah 6 sindroma klinis emboli paru akut dengan gambarannya menurut
Goldhaber
1. Emboli paru massif
Presentasi klinis : sesak nafas, sinkop dan sianosis dengan hipotensi arteri
sistemik persisten; khas >50 % obstruksi pada vaskular paru. Dapat dijumpai
disfungsi ventrikel kanan.
2. Emboli paru sedang sampai besar (submasif)
Presentasi Klinis : Tekanan darah sistemik masih normal, gambaran khas >30
persen defek pada perfungsi scan paru dengan tanda-tanda difsungsi
ventrikel kanan
3. Emboli Paru Kecil sampai sedang
Presentasi Klinis :Tekanan darah arteri sistemik yang normal tanpa disertasi
tanda-tanda disfungsi ventrikel kanan
4. Infark Paru (Pulmonary Infarction)
Presentasi Klinis : nyeri pleuritik, hemoptisis, pleural friction rub, atau bukti
adanya konsolidasi paru, khasnya berupa emboli perifer yang kecil, jarang
disertai disfungsi ventrikel kanan
5. Emboli Paru Paradoksikal (Paradoxical Embolism)
Presentasi Klinis : kejadian emboli sistemik yang tiba-tiba seperti stroke,
jarang disertai disfungsi ventrikel kanan.
6. Emboli Nontrombus (Nonthrombotic Embolism)
Penyebab yang tersering berupa udara, lemak, fragmen tumor, atau cairan
amnion. Disfungsi ventrikel kanan jarang menyertai keadaan ini.11
Kepaniteraan Klinik Ilmu Penyakit DalamUniversitas TarumanagaraRumah Sakit Penyakit Infeksi Sulianti SarosoPeriode 2 Februari – 11 April 2015 52

Referat Kegawatdaruratan Paru
II.6.4 Pemeriksaan Penunjang
1. Foto Toraks
Pembesaran arteri pulmonal yang semakin bertambah pada serial foto toraks
adalah tanda spesifik emboli paru. Pada foto thoraks pasien dengan emboli paru
dapat ditemukan gambaran normal sebanyak 14 %, dan dengan kelainan laian
yaitu atelektasis 68%, efusi pleura 48%, gambaran opak basal paru (Hampton’s
Hump sign) 35%, elevasi diafragma 24%, pelebaran arteri pulmonal 15%,
westermark’s sign 7%, cardiomegaly 7% dan edema paru 5 %. Pemeriksaan ini juga
bermanfaat untuk menyingkirkan keadaan lainya khususnya pneumothorax.
2. Analisa Gas Darah
Gambaran khas berupa menurunnya kadar pO2 yang dikarenakan shunting
akibat ventilasi yang berkurang. Secara simultan pCO2 dapat normal atau sedikit
menurun disebabkan oleh keadaan hiperventilasi. Bagaimanapun juga sensivitas
dan spesifitas analisa gas darah untuk penunjang diagnostic emboli paru relative
rendah.
3. D-dimer
Plasma D-dimer merupakan hasil degradasi produk yang dihasilkan oleh proses
fibrinolisis endogen yang dilepas dalam sirkulasi saat adanya bekuan. Pemeriksaan
ini merupakan skrinning yang bermanfaat dengan sentivitas yang tinggi (94%)
namun kurang spesifitas (45%). D-Dimer dapat meningkat pada beberapa keadaan
seperti recent MCI. Spesifitas D-dimer secara ELISA untuk memprediksi emboli
paru meningkat bila ratio D-dimer / Fibrinogen > 1000. Plasma D-dimer yang
normal dapat menyingkirkan diagnosis emboli paru.
4. Elektrokardiogram (EKG)
Perubahan EKG tidak dapat dipercaya dalam diagnosis emboli paru terutama
pada kasus yang ringan sampai sedang. Pada keadaan emboli paru massif dapat
terjadi perubahan EKG antara lain :
Kepaniteraan Klinik Ilmu Penyakit DalamUniversitas TarumanagaraRumah Sakit Penyakit Infeksi Sulianti SarosoPeriode 2 Februari – 11 April 2015 53

Referat Kegawatdaruratan Paru
Pola S1Q3T3 , gelombang Q yang sempit diikuti T inverted di lead III, disetai
gelombang S di lead I menandakan perubahan posisi jantung yang dikarenakan
dilatasi atrium dan ventrikel kanan\
P Pulmonal
Right bundle branch block yang baru
Right ventricular stin idengan T iinverted di lead V1 sampai V4
5. Scanning Ventilasi-Perfusi
Pemeriksaan ini sudah menjadi uji diagnosis non invasive yang penting untuk
sangkaan emboli paru selama bertahun-tahun. Keterbatasan alat ini pada kasus
alergi konntras, insufisiensi ginjal, atau kehamilan. Pemeriksaan ini dilakukan
untuk melihat adanya mismatch antara ventilasi dan perfusi paru. Pada paru yang
normal, bahan tersebut akan terdistribusi ke seluruh lapangan paru. Hal ini
menunjukan ventilasi yang normal. Hal ini di bandingkan dengan perfusi, pada
emboli paru akan didaptkan bahwa bahan kontras yang diinjeksikan intra vena
tidak akan Nampak pada bagian distal dari emboli akibat oklusi.
6. Multislice Pulmonary Computed Tomography scanning
Tes ini sangat sensitive dan spesifik dalam mendiagnosis emboli paru dan dapat
dilakukan pada penderita yang tidak dapat menjalani pemeriksaan scanning
ventilasi-perfusi. Pemeriksaan ini dilakukan dengan memberikan injeksi kontras
medium melalui vena perifer dan dapat mencapai arteri pulmonalis yang
selanjutnya memberikan visualisasi arteri pulmonal sampai ke cabang
segmentalnya.
7. Pulmonary Scintigraphy
Dengan menggunakan radioaktif technetium, ini merupakan suatu teknik yang
cukup sensitive untuk mendeteksi gangguan perfusi. Deficit perfusi dapat
dikarenakan oleh ketidakseimbangan aliran darah ke bagian paru atau disebabkan
masalah paru seperti efusi atau kollapsn paru. Untuk menambah spesifitasnya,
teknik ini selalu dikombinasi dengan Ventilation scan dengan menggunakan
radioaktif gas xenon. Gambaran yang menunjukkan non perfusi tapi adanya zona
Kepaniteraan Klinik Ilmu Penyakit DalamUniversitas TarumanagaraRumah Sakit Penyakit Infeksi Sulianti SarosoPeriode 2 Februari – 11 April 2015 54

Referat Kegawatdaruratan Paru
ventilasi menunjukkan emboli paru. Bagaimanapun juga pada penderita dengan
penyakit paru sebelumnya, nilai diagnostic pemeriksaan ini manjadi menurun.
8. Angiografi paru
Pemeriksaan ini merupakan baku emas (gold standard) dalam diagnostik
emboli paru. Namun teknik ini merupaan penyelidikan invasif yang cukup berisiko
terutama pada penderita yang sudah kritis. karenanya saat ini peran angiografi
paru sudah digantikan oleh multislice CT scan yang memiliki akurasi yang sama.
9. Magnetic Resonance Angiografi (MRA)
Alat ini memiliki sensitifitas dan spesifitas yang sama dengan CT angiografi,
bahkan dapat digunakan tanpa kontras sehingga aman untuk pasien dengan
gangguan ginjal. Namun alat ini tidak dianjurkan pada pasien gawat karena adanya
bahan metal seperti infuse peralatan bantun nafas,dll.
10. Ekokardiografi
Ekokardiografi transtoralak muncul sebagai alat diagnostic non invasive yang
berperan dalam menilai suatu pressure overload dari ventrikel kanan yang dapat
diakibatkan oleh emboli paru massif. Penderita emboli paru akut
menunjukkanpergerakan dinding segmental abnormal yang spesifik yang sering
disebut sebagai tanda McConnell, hipokinesis dinding disertai pergerakan apeks
ventrikel kanan yang masih normal. Dilatasi ventrikel kanan merupakan tanda
tidak langsung dari beban ventrikel kanan yang berlebihan.
Rasio pengukuran ventrikel kanan disbanding ventrikel kiri ≥ 1 pada
pengambilan gambar apical four chamber. Pada teknik pengambilan gambar
parastenal short axis akan terlihat septum interventrikuler menjadi datar dan
menyebabkan gambaran ekokardiografi D shape ventrikel kiri. Tanda lain dari
disfungsi ventrikel kanan adalah regugitrasi tricuspid dengan kecepatan ≥
2,6m/detik dan dilatasi vena kava inferior.
II.6.5 Diagnosis Banding
Diagnose banding emboli paru secara klinis yaitu:
Kepaniteraan Klinik Ilmu Penyakit DalamUniversitas TarumanagaraRumah Sakit Penyakit Infeksi Sulianti SarosoPeriode 2 Februari – 11 April 2015 55

Referat Kegawatdaruratan Paru
Pneumonia
Asma bronchiale
Penyakit paru obstruktif menahun eksaserbasi
Edema paru
Pneumothorak
Tension Pneumothoraks
II.6.6 Diagnosis
Diagnosis emboli paru ternyata lebih sulit dibandingkan dengan pengobatan dan
pencegahannya. Pendekatan diagnostic non invasive, khususnya pemeriksaan D-
dimer, ELISA (Enzym-Linked Immunosorbent Assay), CT-scan dan ultrosonografi vena
saat ini semakin meningkatan nilai kepercayaan dalam menegakkan diagnosis emboli
paru. Bagaimanapun juga, di samping adanya kemajuan teknologi diagnosis, ternyata
emboli paru yang besar selalu tidak terdiagnosis dan hanya dijumpai saat autopsi
II.6.7 Penatalaksanaan
Penatalaksanaan emboli paru mencakup terapi yang bersifat umum dan khusus
(Kusmana, 2003). Tatalaksana yang umum antara lain:
1. Tirah baring di ruang intensif\
2. Pemberian oksigen 2-4 l/menit
3. Pemasangan jalur intravena untuk pemberian cairan
4. Pemantauan tekanan darah
5. Stocking pressure gradient (30-40 mmHg, bila tidak ditoleransi gunakan 20-30
mmHg)
Tatalaksana khusus antara lain:
1. Trombolitik : diindikasikan untuk emboli paru massif dan sub massif
Sediaan yang diberikan:
Streptokinase 1,5 juta dalam 1 jam
rt-PA (alteplase) 100 mg intravena dalam 2 jam
Urokinase 4400/kg/jam dalam 12 jam
Kepaniteraan Klinik Ilmu Penyakit DalamUniversitas TarumanagaraRumah Sakit Penyakit Infeksi Sulianti SarosoPeriode 2 Februari – 11 April 2015 56

Referat Kegawatdaruratan Paru
Dilanjutkan dengan unfractionated heparin/low molecular weight heparin
selama 5 hari
2. Ventilator mekanik diperlukan pada emboli paru massif
3. Heparinisasi sebagai pilihan pada emboli paru non massif / non sub massif
4. Anti inflamasi nonsteroid bila tidak ada komplikasi pendarahan
5. Embolektomi dilakukan bila ada kontraindikasi heparinisasi / trombolitik pada
emboli paru massif dan sub massif
6. Pemasangan filter vena cava dilakukan bila ada perdarahan yang memerlukan
tranfusi emboli paru berulang meskipun telah menggunakan antikoagulan
jangka panjang
Penggunaan trombolitik pada emboli paru masih menjadi perdebatan karena
masih sedikitnya uji klinis. Namun ada suatu konsesus yang merekomendasikan
penggunaanya pada kasus emboli paru massif tetapi kontroversi timbul dikarenakan
kebanyakan penderita yang akan di trombolitik memiliki disfungsi ventrikel kanan
yang berat. Food and Drug Administration (FDA) telah merekomendasian penggunaan
t-PA (alteplase) 100 mg diberikan perinfus selama 2 jam pada kasus emboli paru
massif (Piazza dan Goldhaber, 2006).
Dari data The International Cooperative Pulmonary Embolism Registry (ICOPER)
menunjukkan bahwa fibrinolitik tidak menurunkan angka kematian atau kekambuhan
emboli paru pada 90 hari. Sementara pada emboli paru submassif, The Management
Strategies and Prognosis of Pulmonary Embolism-3 Trial (MAPPET-3) menunjukkan
bahwa terjadi penurunan penggunaan terapi ekskalasi diantara penderita yang
mendapat alteplase (Piazza dan Goldhaber, 2006).
Penderita emboli paru massif atau submassif dengan kontraindikasi fibrinolitik,
maka embolektomi akan menjadi pilihan terapi. Indikasi embolektomi secara
pembedahan lainnya mencakup emboli paradoks (paradoxical emboli), emboli yang
menetap pada jantung kanan (persistent right heart thrombi), ketidakseimbangan
hemodinamik atau respiratorik yang memerlukan resusitasi kardiopulmoner (Piazza
dan Goldhaber, 2006).
Kepaniteraan Klinik Ilmu Penyakit DalamUniversitas TarumanagaraRumah Sakit Penyakit Infeksi Sulianti SarosoPeriode 2 Februari – 11 April 2015 57

Referat Kegawatdaruratan Paru
Embolektomi pulmoner dengan teknik kateterisasi (catheter-based pulmonary
embolectomy) saat ini berkembang menjadi terapi primer pilihan pada emboli paru
akut. Teknik ini diindikasikan bila fibrinolisis dan embolektomi pembedahan
merupakan kontraindikasi. Pada umumnya, embolektomi dengan kateterisasi akan
berhasil jika dilakukan pada fresh thrombus dalam kurun waktu 5 hari sejak ditemukan
gejala (Piazza dan Goldhaber, 2006).
Pemberian antikoagulan merupakan komponen utama dalam penatalaksanaan
emboli paru. Low-moleculer weight heparin (LMWH) seperti enoxaparin nyata-nyata
memberikan efek yang aman dan efektif dibandingkan dengan unfractionated heparin
intravena. Keuntungan LMWH dibandingkan dengan heparin antara lain LMWH
memiliki dosis yang lebih sesuai dan cukup respons, tidak perlu monitoring, tidak
memerlukan penyesuaian dosis, insidensi trombositopenia lebih kecil, tidak dapat
menyebabkan perdarahan berlebihan dan dapat dilakukan pasien sendiri di rumah
sehingga memperpendek masa rawatan (Piazza dan Goldhaber, 2006).
Antagonis vitamin K oral seperti walfarin masih tetap menjadi pilihan sebagai
antikoagulan oral pada kasus-kasus tromboemboli vena dengan target INR
(International Normalized Ratio) 2,0 sampai 3,0. Penggunaan optimal antikoagulan
bergantung pada risiko terjadinya kekambuhan tromboemboli. Beberapa studi
merekomendasikan penggunaan antikoagulasi tanpa bata waktu pada tromboemboli
idiopatik.
Saat ini telah berkrmbang teknik filter vena cava inferior (Inferior Vena Cava Filter)
yang prosedurnya dilakukan melalui vena jugularis interna atau vena femoralis yang
dengan panduan flouroskopi dimasukkan sampai ke vena cava inferior. Indikasi
pemasanagan ini adalah:
a. Penderita dengan risiko tinggi thrombosis vena dalam proksimal yang mana
antikoagulasi merupakan kontra indikasi
b. Tromboemboli vena yang rekuren walaupun dengan antikoagulasi
c. Tomboemboli vena rekuren ronis dengan hipertensi pulmonal
d. Dilakukan secara simultan bersamaan dengan operasi embolektomi atau
endarterectomy.
Kepaniteraan Klinik Ilmu Penyakit DalamUniversitas TarumanagaraRumah Sakit Penyakit Infeksi Sulianti SarosoPeriode 2 Februari – 11 April 2015 58

Referat Kegawatdaruratan Paru
DAFTAR PUSTAKA
Amin, Z., Purwoto, J. (2014) Buku Ajar Ilmu Penyakit Dalam, Jilid II, Edisi VI, Jakarta :
InternaPublishing. Hal : 218-21, 223-25, 235-38
Alfred P.F. (2008) . Fishman’s PULMONARY DISEASES AND DISORDERS. 4thedition.
Philadelpia. Page 2509-2520. Grippi Michael. 2008. Respiratory Failure: An Overview.
The McGraw-Hill Companies
Allergy and asthma proceedings : the official journal of regional and state allergy
societies 33Suppl 1: pg S47-50
Alsagaff, H. (2009). Dasar-dasar Ilmu Penyakit Paru. Surabaya : Airlangga University Press.
Amirullah, R. (2004). Gambaran dan Penatalaksanaan Batuk Darah di Biro Pulmonologi
RSMTH. Cermin Dunia Kedokteran No.33 : 30-32
Arief, N. (2009). Kegawatdaruratan Paru. Jakarta: Departemen Pulmonologi dan Ilmu
Kedokteran Respirasi FK UI.
http://repository.ui.ac.id/contents/koleksi/11/27bdd48b1f564a5010f814f09f2373c0d
805736c.pdf. Diakses pada tanggal 25 Februari 2015
Bowman, Jeffrey, Glenn. Pneumothorax, Tension and Traumatic. Available from
http://emedicine.medscape.com/article/827551
Fedullo PF: Pulmonary Embolism. Dalam:Robert AO, Valentin F,R.Wayne A, penyunting. The
Heart Manual of Cardiologi. Edisi ke-11. Boston:McGraw Hill, 2005.h.351-2
Goldhaber SZ, Elliot CG. Acute Pulmonary Embolism: Part II: Risk stratification, treatment,
and prevention. Circulation 2003;108:2834-2838
Goldhaber SZ: Pulmonary embolism. Dalam: Zipes, Libby, Bonow, Braunwald. Penyunting.
Braunwald’s heart disease, a textbook of cardiovascular medicine. Edisi ke-7.
Philadelphia: Elsevier saunders,2005.h.1789-06
Gunning, K.E.J. (2003). Patophysiology of Respiratory Failure and Indications for Respiratory
Support. The Medicine Publishing Company Ltd. 72-76
Kepaniteraan Klinik Ilmu Penyakit DalamUniversitas TarumanagaraRumah Sakit Penyakit Infeksi Sulianti SarosoPeriode 2 Februari – 11 April 2015 59

Referat Kegawatdaruratan Paru
Guyton, Arthur C., Hall, John E., (2005). Buku Ajar Fisiologi Kedokteran, Edisi 9, Jakarta : EGC
Kusmana D, dkk. Standar Pelayanan Medik RS. Jantung Pembuluh Darah Harapan Kita.Edisi
ke-2. Jakarta. 2003.h 209-11
Malueka, Rusdy, Ghazali. Radiologi Diagnostik. Yogyakarta : Pustaka Cendekia Press;
2007.
Perhimpunan Dokter Paru Indonesia. Asma : Pedoman Diagnosis dan Penatalaksaan di
Indonesia. Balai Penerbit FKUI : Jakarta, 2004.
Piazza G, Goldhaber SZ. Acute pulmonary embolism: Part II: Treatment and prophylaxis.
Circulation 2006;114:42-47
Pitoyo,C.W. (2006). Hemoptisis. Dalam: Sudoyo AW, Setiyohadi B, Alwi I, Simadibrata M,
Setiati S, penyunting. Buku ajar ilmu penyakit dalam, jilid II, edisi IV. Jakarta:Interna
Publishing. hal.294
Rogayah R. Penatalaksanaan asma bronkial prabedah. J Respir Indo2005;15:177-81
Sudoyo, Aru, W. Setiyohadi, Bambang. Alwi, Idrus. K, Marcellus, Simadibrata. Setiati, Siti.
Buku Ajar Ilmu Penyakit Dalam. Jilid II. Edisi IV. Jakarta : Pusat Penerbitan Departemen
Ilmu Penyakit Dalam Fakultas Kedokteran Universitas Indonesia; 2006.
Surjanto E, Hambali S, Subroto H. Pengobatan jalan untuk asma. J Respir Indo 2008
Sunu I.Emboli Paru: Pencegahan dan Tata Laksana Optimal Pasien Rawat Inap.Dalam:
Harimurti GM, dkk, penyunting. 18th Weekend Course on Cardiology, common soils in
atherosclerosis: The base for prevention and intervention Jakarta.2006.h.9-18
Tanto, C., Liwang, F., Hanifati, S., dan Pradipta, E.A. (2014). Kapita Selekta Kedokteran Edisi
IV. Jakarta : Media Aesculapius.
UniversitasSumateraUtara.http://repository.usu.ac.id/bitstream/123456789/23277/4/
Chapter%20II.pdf.
Kepaniteraan Klinik Ilmu Penyakit DalamUniversitas TarumanagaraRumah Sakit Penyakit Infeksi Sulianti SarosoPeriode 2 Februari – 11 April 2015 60