Referat Ca NF Edo.doc
-
Upload
brilli-bagus-dipo -
Category
Documents
-
view
23 -
download
7
Transcript of Referat Ca NF Edo.doc
LEMBAR PERSETUJUAN REFERATJUDUL REFERAT: Diagnosis Karsinoma NasofaringTelah diterima dan disetujui oleh pembimbing dr. Muchammad Agus Sugicharto, Sp. THT pada:
HARI:TANGGAL:
Sebagai salah satu syarat dalam mengikuti dan menyelesaikan Kepaniteraan Klinik Ilmu Penyakit THT RSAL dr. Mintohardjo Tegal, 19 Desember 2014 dr. Muchammad Agus Sugicharto, Sp.THTKATA PENGANTAR
Puji dan syukur penulis sampaikan kehadirat Allah SWT karena berkat rahmat dan karuniaNya penulis dapat menyelesaikan tugas referat DIAGNOSIS KARSINOMA NASOFARING. Makalah ini dibuat dalam rangka memperdalam pemahaman tentang salah satu penyakit dalam ilmu penyakit THT yaitu karsinoma nasofaring.
Pembahasan referat ini disusun sebagai salah satu tugas dalam pelaksanaan kepaniteraan klinik bagian Ilmu Penyakit THT RSAL dr. Mintohardjo, Jakarta periode 1 Desember 2014 3 Januari 2015. Penulis mengucapkan terima kasih kepada Dr. Agus,Sp.THT selaku pembimbing dalam penyusunan tugas ini serta seluruh pihak yang telah membantu, termasuk teman-teman mahasiswa yang telah memberi banyak masukan untuk makalah ini sehingga makalah ini dapat terselesaikan dengan baik dan tepat waktu.
Penulis menyadari bahawa tulisan ini jauh dari sempurna, karena itu kritik dan saran yang membangun sangat diharapkan untuk perbaikan referat ini.
Jakarta, 19 Desember 2014
DAFTAR ISI
1. Lembar persetujuan referat1
2. Kata pengantar...2
3. Daftar isi.3
4. Bab I: Pendahuluan......45. Bab II: Pembahasan..............56. Bab II.1: Definisi....57. Bab II.2: Epidemiologi .............58. Bab II.3: Etiologi.......................79. Bab II.4: Klasifikasi...910. Bab II.5: Anatomi dan Fisiologi Nasofaring......911. Bab II.6: Gejala dan Tanda Karsinoma Nasofaring.....1212. Bab II.7: Patofisiologi Karsinoma Nasofaring.1413. Bab II.8: Diagnosis Karsinoma Nasofaring.....1514. Bab II.9: Stadium.2515. Bab II.10: Prognosis.2716. Bab II.11: Komplikasi..2717. Bab II.12: Penatalaksanaan..2818. Bab III: Kesimpulan....3719. Daftar Pustaka..38BAB IPENDAHULUANKarsinoma nasofaring (KNF) merupakan tumor ganas yang paling banyak dijumpai di antara tumor ganas THT di Indonesia, dimana karsinoma nasofaring termasuk dalam lima besar tumor ganas, dengan frekuensi tertinggi (bersama tumor ganas serviks uteri, tumor payudara, tumor getah bening dan tumor kulit), sedangkan didaerah kepala dan leher menduduki tempat pertama (KNF mendapat persentase hampir 60% dari tumor di daerah kepala dan leher, diikuti tumor ganas hidung dan sinus paranasal 18%, laring 16%, dan tumor ganas rongga mulut, tonsil, hipofaring dalam persentase rendah).1,2Penanggulangan karsinoma nasofaring sampai saat ini masih merupakan suatu masalah, hal ini karena etiologi yang masih belum pasti, gejala dini yang tidak khas serta letak nasofaring yang tersembunyi dan tidak mudah diperiksa oleh mereka yg bukan ahli sehingga diagnosis sering terlambat, dengan ditemukannya metastasis pada leher sebagai gejala pertama. Dengan makin terlambatnya diagnosis maka prognosis (angka bertahan hidup 5 tahun) semakin buruk.Dengan melihat hal tersebut, diharapkan dokter dapat berperan dalam pencegahan, deteksi dini, terapi maupun rehabilitasi dari karsinoma nasofaring ini. Penulis berusaha untuk menuliskan aspek-aspek yang dirasakan perlu untuk dipahami melalui tinjauan pustaka dalam referat ini dan diharapkan dapat bermanfaat.BAB II
PEMBAHASANII.1 DefinisiKarsinoma adalah pertumbuhan baru yang ganas terdiri dari sel-sel epithelial yang cenderung menginfiltrasi jaringan sekitarnya dan menimbulkan metastasis. Sedangkan nasofaring merupakan suatu rongga dengan dinding kaku di atas, belakang dan lateral yang secara anatomi termasuk bagian faring.Karsinoma nasofaring merupakan tumor ganas yang berasal dari fossa rosenmuller pada nasofaring yang merupakan daerah transisional dimana epitel kuboid berubah menjadi epitel skuamosa.
II.2 EpidemiologiAngka kejadian Kanker Nasofaring (KNF) di Indonesia cukup tinggi, yakni 4,7 kasus/tahun/100.000 penduduk atau diperkirakan 70008000 kasus per tahun di seluruh Indonesia (Survei yang dilakukan oleh Departemen Kesehatan pada tahun 1980 secara pathology based). Santosa (1988) mendapatkan jumlah 716 (8,46%) penderita KNF berdasarkan data patologi yang diperoleh di Laboratorium Patologi anatomi FK Unair Surabaya (19731976) diantara 8463 kasus keganasan di seluruh tubuh. Di Bagian THT Semarang mendapatkan 127 kasus KNF dari tahun 20002002. Di RSCM Jakarta ditemukan lebih dari 100 kasus setahun, RS. Hasan Sadikin Bandung rata-rata 60 kasus, Ujung Pandang 25 kasus, Denpasar 15 kasus, dan di Padang dan Bukit tinggi (1977-1979). Dalam pengamatan dari pengunjung poliklinik tumor THT RSCM, pasien karsinoma nasofaring dari ras Cina relatif sedikit lebih banyak dari suku bangsa lainya.1,2Studi epidemiologi KNF dengan berfokus kepada etiologi dan kebiasaan biologi dari penyakit ini telah dikemukakan hasilnya oleh UICC (International Union against Cancer) dalam simposium kanker nasofaring yg diadakan di Singapura tahun 1964 dan dari investigasi dalam empat dekade terakhir telah ditemukan banyak temuan penting di semua aspek. KNF mempunyai gambaran epidemiologi yg unik, dalam daerah yg jelas, ras, serta agregasi family.1KNF mempunyai daerah distribusi endemik yang tidak seimbang antara berbagai negara maupun yang tersebar dalam lima benua. Tetapi, insiden KNF lebih rendah dari 1/105 di semua area. Insiden tertinggi terpusat pada di Cina bagian selatan (termasuk Hongkong), dan insiden ini tertinggi di provinsi Guangdong pada laki-laki mencapai 20-50/100000 penduduk. Berdasarkan data IARC (International Agency for Research on Cancer) tahun 2002 ditemukan sekitar 80,000 kasus baru KNF diseluruh dunia, dan sekitar 50,000 kasus meninggal dengan jumlah penduduk Cina sekitar 40%. Ditemukan pula cukup banyak kasus pada penduduk lokal dari Asia Tenggara, Eskimo di Artik dan penduduk di Afrika utara dan timur tengah.1,2Tumor ini lebih sering ditemukan pada pria dibanding wanita dengan rasio 2-3:1 dan apa sebabnya belum dapat diungkapkan dengan pasti, mungkin ada hubungannya dengan faktor genetik, kebiasaan hidup, pekerjaan dan lain-lain. Distribusi umur pasien dengan KNF berbeda-beda pada daerah dengan insiden yg bervariasi. Pada daerah dengan insiden rendah insiden KNF meningkat sesuai dengan meningkatnya umur, pada daerah dengan insiden tinggi KNF meningkat setelah umur 30 tahun, puncaknya pada umur 40-59 tahun dan menurun setelahnya.2
Ras mongoloid merupakan faktor dominan timbulnya KNF sehingga kekerapan cukup tinggi pada pendduduk Cina bagian selatan, Hongkong, Vietnam, Thailand, Malaysia, Singapura, dan Indonesia. Sekalipun termasuk ras Mongoloid, bangsa Korea, Jepang dan Tiongkok sebelah utara tidak banyak yang dijumpai mengidap penyakit ini. Berbagai studi epidemilogik mengenai angka kejadian ini telah dipublikasikan di berbagai jurnal. Salah satunya yang menarik adalah penelitian mengenai angka kejadian Kanker Nasofaring (KNF) pada para migran dari daratan Tiongkok yang telah bermukim secara turun temurun di China town (pecinan) di San Fransisco Amerika Serikat. Terdapat perbedaan yang bermakna dalam terjadinya Kanker Nasofaring (KNF) antara para migran dari daratan Tiongkok ini dengan penduduk di sekitarnya yang terdiri atas orang kulit putih (Caucasians), kulit hitam dan Hispanics, di mana kelompok Tionghoa menunjukkan angka kejadian yang lebih tinggi. Sebaliknya, apabila orang Tionghoa migran ini dibandingkan dengan para kerabatnya yang masih tinggal di daratan Tiongkok maka terdapat penurunan yang bermakna dalam hal terjadinya Kanker Nasofaring (KNF) pada kelompok migran tersebut. Jadi kesimpulan yang dapat ditarik adalah, bahwa kelompok migran masih mengandung gen yang memudahkan untuk terjadinya Kanker Nasofaring (KNF), tetapi karena pola makan dan pola hidup selama di perantauan berubah maka faktor yang selama ini dianggap sebagai pemicu tidak ada lagi maka kanker ini pun tidak tumbuh. Untuk diketahui bahwa penduduk di provinsi Guang Dong ini hampir setiap hari mengkonsumsi ikan yang diawetkan (diasap, diasin). Bahkan konon kabarnya seorang bayi yang baru selesai disapih, sebagai makanan pengganti susu ibu adalah nasi yang dicampur ikan asin ini. Di dalam ikan yang diawetkan dijumpai substansi yang bernama nitrosamine yang terbukti bersifat karsinogen bagi hewan percobaan.1,2
Dijumpai pula kenaikan angka kejadian ini pada komunitas orang perahu (boat people) yang menggunakan kayu sebagai bahan bakar untuk memasak. Hal ini tampak mencolok pada saat terjadi pelarian besar besaran orang Vietnam dari negaranya. Bukti epidemiologik lain adalah angka kejadian kanker ini di Singapura. Persentase terbesar yang dikenai adalah masyarakat keturunan Tionghoa (18,5/100.000 penduduk), disusul oleh keturunan Melayu (6,5/100.000) dan terakhir adalah keturunan Hindustan (0,5/100.000).2
Prevalensi KNF di Indonesia adalah 3,9 per 100.000 penduduk setiap tahun. Di rumah Sakit H. Adam Malik Medan, Provinsi Sumatera Utara, penderita KNF ditemukan pada lima kelompok suku. Suku yang paling banyak menderita KNF adalah suku Batak yaitu 46,7% dari 30 kasus.2II.3 Etiologi
Karsinoma nasofaring secara histopatologi dapat dibedakan menjadi Karsinoma nasofaring dengan keratinisasi dan karsinoma nasofaring non-keratinisasi, di mana karsinoma nasofaring non keratinisasi ada yang berdiferensisasi dan tidak berdiferensisasi. Pada penelitian ditemukan bahwa Ca Nasofaring non-keratinisasi merespons pengobatan dan terapi lebih baik dibandingkan Ca Nasofaring keratinisasi. Karsinoma nasofaring non-keratinisasi merupakan yang paling sering terjadi (75% dari kasus KNF yang ada).1,3Dijumpainya Epstein-Barr Virus (EBV), pada hampir semua kasus KNF non keratinisasi telah mengaitkan terjadinya kanker ini dengan keberadaan virus tersebut. Pada 1966, seorang peneliti menjumpai peningkatan titer antibodi terhadap EBV pada KNF serta titer antibodi IgG terhadap EBV, capsid antigen dan early antigen. Kenaikan titer ini sejalan pula dengan tingginya stadium penyakit. Namun virus ini juga acapkali dijumpai pada beberapa penyakit keganasan lainnya bahkan dapat pula dijumpai menginfeksi orang normal tanpa menimbulkan manifestasi penyakit. Jadi adanya virus ini tanpa faktor pemicu lain tidak cukup untuk menimbulkan proses keganasan.1,3Berbeda halnya dengan jenis kanker kepala dan leher lain, Kanker Nasofaring (KNF) jarang dihubungkan dengan kebiasaan merokok dan minum alkohol tetapi lebih dikaitkan dengan virus Epstein Barr, predisposisi genetik dan pola makan tertentu. Meskipun demikan tetap ada peneliti yang mencoba menghubungkannya dengan merokok, secara umum resiko terhadap KNF pada perokok 2-6 kali dibandingkan dengan bukan perokok (HSU dkk.2009). ditemukan juga bahwa menurunnya angka kematian KNF di Amerika utara dan Hongkong merupakan hasil dari mengurangi frekuensi merokok. Adanya hubungan antara faktor kebiasaan makan dengan terjadinya KNF dipelajari oleh Ho dkk. Ditemukan kasus KNF dalam jumlah yang tinggi pada mereka yang gemar mengkonsumsi ikan asin yang dimasak dengan gaya Kanton (Cantonese-style salted fish). Risiko terjadinya KNF sangat berkaitan dengan lamanya mereka mengkonsumsi makanan ini. Di beberapa bagian negeri Cina makanan ini mulai digunakan sebagai pengganti air susu ibu pada saat menyapih.3,4Tentang faktor genetik telah banyak ditemukan kasus herediter atau familier dari pasien KNF dengan keganasan pada organ tubuh lain. Suatu contoh terkenal di Cina selatan, satu keluarga dengan 49 anggota dari dua generasi didapatkan 9 pasien KNF dan 1 menderita tumor ganas payudara. Secara umum didapatkan 10% dari pasien karsinoma nasofaring menderita keganasan organ lain.3,4Penyebab lain yang dicurigai adalah pajanan di tempat kerja seperti formaldehid, debu kayu serta asap kayu bakar. Belakangan ini penelitian dilakukan terhadap pengobatan alami (Chinese herbal medicine=CHB). Hildesheim dkk memperoleh hubungan yang erat antara terjadinya KNF, infeksi EBV dan penggunaan CHB. Beberapa tanaman dan bahan CHB dapat menginduksi aktivasi dari virus EBV yang laten. Seperti pada TPA (Tetradecanoylyphorbol acetate) yaitu substansi yg ada di alam dan tumbuhan jika dikombinasi dengan N-Butyrate yang merupkan produk dari bakteri anaerob yang ditemukan di nasofaring dapat menginduksi sintesis antigen EBV di tikus, meningkatnya transformasi cell-mediated immunity dari EBV dan mempromosikan pembentukan KNF (genesis).5II.4 KlasifikasiSecara mikroskopis karsinoma nasofaring dapat dibedakan menjadi 3 bentuk yaitu :
1. Bentuk ulseratif
Bentuk ini paling sering terdapat pada dinding posterior dan di daerah sekitar fosa rosenmuller. Juga dapat ditemukan pada dinding lateral di depan tuba eustachius dan pada bagian atap nasofaring. Lesi ini biasanya lebih kecil disertai dengan jaringan yang nekrotik dan sangat mudah mengadakan infiltrasi ke jaringan sekitarnya. Gambaran histopatologik bentuk ini adalah karsinoma sel skuamosa dengan differensiasi baik.2. Bentuk noduler/lubuler/proliferatifBentuk noduler atau lobuler sangat sering dijumpai pada daerah sekitar muara tuba eustachius. Tumor jenis ini berbentuk seperti buah anggur atau polipoid. Jarang dijumpai adanya ulserasi, namun kadang-kadang dijumpai ulserasi kecil. Gambaran histopatologik bentuk ini biasanya karsinoma tanpa differensiasi.
3. Bentuk eksofitik
Bentuk eksofitik biasanya tumbuh pada satu sisi nasofaring, tidak dijumpai adanya ulserasi, kadang-kadang bertangkai dan permukaannya licin. Tumor jenis ini biasanya tumbuh dari atap nasofaring dan dapat mengisi seluruh rongga nasofaring. Tumor ini dapat mendorong palatum mole ke bawah dan tumbuh kearah koana dan masuk ke dalam rongga hidung. Gambaran histopatologik berupa limfosarkoma.II.5 Anatomi dan Fisiologi Nasofaring
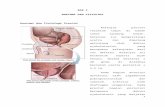
Nasofaring merupakan rongga dengan dinding kaku di atas, belakang dan lateral. Batas-batas nasofaring yaitu batas atas (atap) adalah os sphenoid dan pars basilaris ossis occipitalis, batas anterior adalah koana dan palatum molle, batas posterior adalah vertebra servikal dan batas inferior adalah permukaan atas palatum molle dan berhubungan dengan orofaring.6
Pada dinding lateral nasofaring lebih kurang 1,5 inci dari bagian belakang konka nasal inferior terdapat muara tuba eustachius. Pada bagian belakang atas muara tuba eustachius terdapat penonjolan tulang yang disebut torus tubarius dan dibelakangnya terdapat suatu lekukan dari fossa Rosenmuller dan tepat diujung atas posteriornya terletak foramen laserum. Pada daerah fossa ini sering terjadi pertumbuhan jaringan limfe yang menyempitkan muara tuba eustachius sehingga mengganggu ventilasi udara telinga tengah. Dinding lateral nasofaring merupakan bagian terpenting, dibentuk oleh lamina faringobasilaris dari fasia faringeal dan otot konstriktor faring superior. Fasia ini mengandung jaringan fibrokartilago yang menutupi foramen ovale, foramen jugularis, kanalis karotis dan kanalis hipoglossus. Struktur ini penting diketahui karena merupakan tempat penyebaran tumor ke intrakranial.
Gambar 1 Anatomi nasofaring
Gambar 2 Fossa of Rosenmuller
Nasofaring berbentuk kerucut dan selalu terbuka pada waktu respirasi karena dindingnya dari tulang, kecuali dasarnya yang dibentuk oleh palatum molle. Nasofaring akan tertutup bila paltum molle melekat ke dinding posterior pada waktu menelan, muntah, mengucapkan kata-kata tertentu.Fungsi nasofaring :
Sebagai jalan udara pada respirasi
Jalan udara ke tuba eustachii
Resonator
Sebagai drainage sinus paranasal kavum timpani dan hidungMukosa nasofaring dilapisi oleh epitel bersilia respiratory type. Setelah 10 tahun kehidupan, epitel secara lambat laun bertransformasi menjadi epitel nonkeratinizing squamous, kecuali pada beberapa area (transition zone). Mukosa mengalami invaginasi membentuk kripta. Stroma kaya akan jaringan limfoid dan terkadang dijumpai jaringan limfoid yang reaktif. Epitel permukaan dan kripta sering diinfiltrasi dengan sel radang limfosit dan terkadang merusak epitel membentuk reticulated pattern. Kelenjar seromucinous dapat juga dijumpai, tetapi tidak sebanyak yang terdapat pada rongga hidung.
Gambar 3. Sel epitel transisional, pelapis nasofaring II.6 Gejala dan Tanda Karsinoma Nasofaring Karsinoma nasofaring biasanya dijumpai pada dinding lateral dari nasofaring termasuk fossa rosenmuler. Yang kemudian dapat menyebar ke dalam ataupun keluar nasofaring ke sisi lateral lainnya dan atau posterosuperior dari dasar tulang tengkorak atau palatum, rongga hidung atau orofaring. Metastase khususnya ke kelenjar getah bening servikal. Metastase jauh dapat mengenai tulang, paru-paru, mediastinum dan hati (jarang). Gejala yang akan timbul tergantung pada daerah yang terkena.1 Sekitar separuh pasien memiliki gejala yang beragam, tetapi sekitar 10% asimptomatik. Pembesaran dari kelenjar getah bening leher atas yang nyeri merupakan gejala yang paling sering dijumpai.2 Gejala dini karsinoma nasofaring sulit dikenali oleh karena mirip dengan infeksi saluran nafas atas.
Gejala klinik pada stadium dini meliputi gejala hidung dan gejala telinga. Ini terjadi karena tumor masih terbatas pada mukosa nasofaring. Tumor tumbuh mula-mula di fossa Rosenmuller di dinding lateral nasofaring dan dapat meluas ke dinding belakang dan atap nasofaring, menyebabkan permukaan mukosa meninggi. Permukaan tumor biasanya rapuh sehingga pada iritasi ringan dapat tejadi perdarahan. Timbul keluhan pilek berulang dengan mukus yang bercampur darah. Kadang-kadang dapat dijumpai epistaksis. Tumor juga dapat menyumbat muara tuba eustachius, sehingga pasien mengeluhkan rasa penuh di telinga, rasa berdenging kadang-kadang disertai dengan gangguan pendengaran. Gejala ini umumnya unilateral, dan merupakan gejala yang paling dini dari karsinoma nasofaring. Sehingga bila timbul berulang-ulang dengan penyebab yang tidak diketahui perlu diwaspadai sebagai karsinoma nasofaring. Pada karsinoma nasofaring stadium lanjut gejala klinis lebih jelas sehingga pada umumnya telah dirasakan oleh pasien, hal ini disebabkan karena tumor primer telah meluas ke organ sekitar nasofaring atau mengadakan metastasis regional ke kelenjar getah bening servikal. Pada stadium ini gejala yang dapat timbul adalah gangguan pada syaraf otak karena pertumbuhan ke rongga tengkorak dan pembesaran kelenjar leher. Tumor yang meluas ke rongga tengkorak melalui foramen laserasum dan mengenai grup anterior saraf otak yaitu syaraf otak III, IV dan VI. Perluasan yang paling sering mengenai syaraf otak VI ( paresis abdusen) dengan keluhan berupa diplopia, bila penderita melirik ke arah sisi yang sakit. Penekanan pada syaraf otak V memberi keluhan berupa hipestesi (rasa tebal) pada pipi dan wajah. Gejala klinik lanjut berupa ophtalmoplegi bila ketiga syaraf penggerak mata terkena. Nyeri kepala hebat timbul karena peningkatan tekanan intrakranial. Metastasis sel-sel tumor melalui kelenjar getah bening mengakibatkan timbulnya pembesaran kelenjar getah bening bagian samping (limfadenopati servikal). Selanjutnya sel-sel kanker dapat mengadakan infiltrasi menembus kelenjar dan mengenai otot dibawahnya. Kelenjar menjadi lekat pada otot dan sulit digerakkan. Limfadenopati servikal ini merupakan gejala utama yang dikeluhkan oleh pasien.7Pada penderita KNF, sering ditemukan adanya tuli konduktif bersamaan dengan elevasi dan imobilitas dari palatum lunak serta adanya rasa nyeri pada wajah dan bagian lateral dari leher (akibat gangguan pada nervus trigeminal). Ketiga gejala ini jika ditemukan bersamaan, maka disebut Trotters Triad.
II.7 Patofisiologi Karsinoma Nasofaring
Virus Epstein Barr (EBV) merupakan virus DNA yang memiliki kapsid icosahedral dan termasuk dalam famili Herpesviridae. Infeksi EBV dapat berasosiasi dengan beberapa penyakit seperti limfoma Burkitt, limfoma sel T, mononukleosis dan karsinoma nasofaring (KNF). KNF merupakan tumor ganas yang terjadi pada sel epitel di daerah nasofaring yaitu pada daerah cekungan Rosenmuelleri dan tempat bermuara saluran eustachii. Banyak faktor yang diduga berhubungan dengan KNF, yaitu (1)Adanya infeksi EBV (2) Faktor lingkungan
(3) Genetik 1) Virus Epstein-Barr
Virus Epstein-Barr bereplikasi dalam sel-sel epitel dan menjadi laten dalam limfosit B. Infeksi virus epstein-barr terjadi pada dua tempat utama yaitu sel epitel kelenjar saliva dan sel limfosit. EBV memulai infeksi pada limfosit B dengan cara berikatan dengan reseptor virus, yaitu komponen komplemen C3d (CD21 atau CR2). Glikoprotein (gp350/220) pada kapsul EBV berikatan dengan protein CD21 dipermukaan limfosit B3. Aktivitas ini merupakan rangkaian yang berantai dimulai dari masuknya EBV ke dalam DNA limfosit B dan selanjutnya menyebabkan limfosit B menjadi immortal. Sementara itu, sampai saat ini mekanisme masuknya EBV ke dalam sel epitel nasofaring belum dapat dijelaskan dengan pasti. Namun demikian, ada dua reseptor yang diduga berperan dalam masuknya EBV ke dalam sel epitel nasofaring yaitu CR2 dan PIGR (Polimeric Immunogloblin Receptor). Sel yang terinfeksi oleh virus epstein-barr dapat menimbulkan beberapa kemungkinan yaitu: sel menjadi mati bila terinfeksi dengan virus epstein-barr dan virus mengadakan replikasi, atau virus epstein-barr yang menginfeksi sel dapat mengakibatkan kematian virus sehingga sel kembali menjadi normal atau dapat terjadi transformasi sel yaitu interaksi antara sel dan virus sehingga mengakibatkan terjadinya perubahan sifat sel sehingga terjadi transformsi sel menjadi ganas sehingga terbentuk sel kanker.Gen EBV yang diekspresikan pada penderita KNF adalah gen laten, yaitu EBERs, EBNA1, LMP1, LMP2A dan LMP2B. Protein EBNA1 berperan dalam mempertahankan virus pada infeksi laten. Protein transmembran LMP2A dan LMP2B menghambat sinyal tyrosine kinase yang dipercaya dapat menghambat siklus litik virus. Diantara gen-gen tersebut, gen yang paling berperan dalam transformasi sel adalah gen LMP1. Struktur protein LMP1 terdiri atas 368 asam amino yang terbagi menjadi 20 asam amino pada ujung N, 6 segmen protein transmembran (166 asam amino) dan 200 asam amino pada ujung karboksi (C). Protein transmembran LMP1 menjadi perantara untuk sinyal TNF (tumor necrosis factor) dan meningkatkan regulasi sitokin IL-10 yang memproliferasi sel B dan menghambat respon imun lokal. 2) Genetik Walaupun karsinoma nasofaring tidak termasuk tumor genetik, tetapi kerentanan terhadap karsinoma nasofaring pada kelompok masyarakat tertentu relatif menonjol dan memiliki agregasi familial. Analisis korelasi menunjukkan gen HLA (human leukocyte antigen) dan gen pengode enzim sitokrom p450 2E1 (CYP2E1) kemungkinan adalah gen kerentanan terhadap karsinoma nasofaring. Sitokrom p450 2E1 bertanggung jawab atas aktivasi metabolik yang terkait nitrosamine dan karsinogen
3) Faktor lingkungan
Sejumlah besar studi kasus yang dilakukan pada populasi yang berada di berbagai daerah di asia dan amerika utara, telah dikonfirmasikan bahwa ikan asin dan makanan lain yang diawetkan mengandung sejumlah besar nitrosodimethyamine (NDMA), N-nitrospurrolidene (NPYR) dan nitrospiperidine (NPIP) yang mungkin merupakan faktor karsinogenik karsinoma nasofaring. Selain itu merokok dan perokok pasif yang terkena paparan asap rokok yang mengandung formaldehide dan yang tepapar debu kayu diakui memilki faktor risiko karsinoma nasofaring dengan cara mengaktifkan kembali infeksi dari EBV.II.8. Diagnosis II.8.1. Berdasarkan Anamnesis dan Pemeriksaan Fisik Karsinoma nasofaring biasanya dijumpai pada dinding lateral dari nasofaring termasuk fossa rosenmuler. Yang kemudian dapat menyebar ke dalam ataupun keluar nasofaring ke sisi lateral lainnya dan atau posterosuperior dari dasar tulang tengkorak atau palatum, rongga hidung atau orofaring. Metastase khususnya ke kelenjar getah bening servikal. Metastase jauh dapat mengenai tulang, paru-paru, mediastinum dan hati (jarang). Gejala yang akan timbul tergantung pada daerah yang terkena.
Berdasarkan daerah yang terkena, pasien dengan karsinoma nasofaring dapat mengalami gejala yang asimptomatik dengan massa di leher akibat metastasis lymphadenopathy dengan serous otitis media akibat obstruksi tuba eustachi dan dengan gejala neurologi akibat saraf kranial posterior yang terganggu (IX,X,XI,XII) dalam kasus penyebaran tumor postolateral.
Gejala karsinoma nasofaring dapat dibagi menjadi 4 kelompok, yaitu:
Gejala nasofaring sendiri
Epistaksis ringan atau sumbatan hidung
Gejala telinga
Gejala dini yang timbul karena tempat asal tumor dekat muara tuba Eustachius (Fossa Rossenmuller). Gejala dapat berupa tinnitus, otalgia, kehilangan pendengaran konduktif unilateral.9 Gejala mata dan saraf
Gejala lanjut karsinoma nasofaring. Penjalaran melalui foramen laserum akan mengenai saraf otak ke III, IV, VI dan dapat pula ke V sehingga tidak jarang gejala diplopia membawa pasien lebih dahulu ke dokter mata. Trigeminal neuralgia merupakan gejala yang sering ditemukan jika belum terdapat keluhan lain yang berarti.
Jika penjalaran melalui foramen jugulare akan mengenai saraf otak ke IX, X, XI, dan XII yang akan menimbulkan sindrom Jackson. Bila sudah mengenai seluruh saraf otak disebut sindrom unilateral. Dapat pula disertai dengan destruksi tulang tengkorak.6,7 Metastasis atau gejala di leher
Untuk menegakkan diagnosis berdasarkan klinis, hal yang perlu kita lakukan adalah:
Anamnesis keluhan pasien
Pemeriksaan klinik/fisis terhadap ukuran dan lokasi kelenjar limfe servikal
Pemeriksaan neurologi saraf kranialII.8.2 Berdasarkan Pemeriksaan PenunjangII.8.2.1 Biopsi nasofaring
Diagnosis pasti dari KNF ditentukan dengan diagnosis klinik ditunjang dengan diagnosis histologik atau sitologik. Diagnosis histologik atau sitologik dapat ditegakan bila dikirim suatu material hasil biopsi cucian, hisapan (aspirasi), atau sikatan (brush). Biopsi dapat dilakukan dengan 2 cara, yaitu dari hidung atau dari mulut. Biopsi tumor nasofaring umunya dilakukan dengan anestesi topical dengan xylocain 10%.
Biopsi melalui hidung dilakukan tanpa melihat jelas tumornya (blind biopsy). Cunam biopsi dimasukan melalui rongga hidung menyelusuri konka media ke nasofaring kemudian cunam diarahkan ke lateral dan dilakukan biopsi.
Biopsi melalui mulut dengan memakai bantuan kateter nelaton yang dimasukan melalui hidung dan ujung kateter yang berada dalam mulut ditarik keluar dan diklem bersama-sama ujung kateter yang dihdung. Demikian juga kateter yang dari hidung disebelahnya, sehingga palatum mole tertarik ke atas. Kemudian dengan kaca laring dilihat daerah nasofaring. Biopsi dilakukan dengan melihat tumor melalui kaca tersebut atau memakai nasofaringoskop yang dimasukan melalui mulut, masaa tumor akan terlihat lebih jelas.
Bila dengan cara ini masih belum didapatkan hasil yang memuaskan mala dilakukan pengerokan dengan kuret daerah lateral nasofaring dalam narkosis.
II.8.2.2 Sitologi dan Histopatologi
Klasifikasi WHO tahun 1978 untuk karsinoma nasofaring (1) Keratinizing squamous cell carcinoma ditandai dengan adanya keratin atau intercellular bridge atau keduanya. (2) Non keratinizing squamous cell carcinoma yang ditandai dengan batas sel yang jelas (pavement cell pattern). (3) Undifferentiated carcinoma ditandai oleh pola pertumbuhan syncitial, sel-sel poligonal berukuran besar atau sel dengan bentuk spindel,anak inti yang menonjol dan stroma dengan infiltrasi sel-sel radang limfosit.7 Sedangkan klasifikasi WHO tahun 1991 membagi karsinoma nasofaring menjadi Keratinizing squamous cell carcinoma, Non keratinizing squamous cell carcinoma terdiri atas differentiated dan undifferentiated dan Basaloid Carcinoma. Tipe tanpa diferensiasi dan tanpa keratinisasi mempunyai sifat yang sama, yaitu bersifat radiosensitif. Sedangkan jenis dengan keratinisasi tidak begitu radiosensitif.II.8.2.2.1 Squamous Cell Carcinoma
Inti squamous cell carcinoma bentuknya lebih "spindel" dan lebih memanjang dengan kromatin inti yang padat dan tersebar tidak merata. Pleomorfisme dari inti dan membran inti lebih jelas. Selalu terlihat perbedaan (variasi) yang jelas dalam derajat kromasia di antara inti yang berdampingan. Nukleoli bervariasi dalam besar dan jumlahnya. Sitoplasma lebih padat, berwarna biru dan batas sel lebih mudah dikenal. Perbandingan inti, sitoplasma dan nukleolus adalah inti lebih kecil. Keratinisasi merupakan indikasi yang paling dapat dipercaya sebagai tanda adanya diferensiasi ke arah squamous cell. Bila keratinisasi tidak terlihat maka dijumpainya halo pada sitoplasma di sekitar inti dan kondensasi sitoplasma pada bagian pinggir sel merupakan penuntun yang sangat menolong untuk mengenal lesi tersebut sebagai squamous cell carcinoma.
Gambar 7 Cytology smear showing clusters of keratinizing squamous carcinoma indicating metastasis in the lymph node. (MGG X 400) (*cited from The Internet Journal of Pathology ISSN: 1528-8307)
II.8.2.2.2 Undifferentiated Carcinoma Gambaran sitologi yang dapat dijumpai pada undifferentiated carcinoma berupa kelompokan sel-sel berukuran besar yang tidak berdiferensiasi, inti yang membesar dan khromatin pucat, terdapat anak inti yang besar, sitoplasma sedang, dijumpai latar belakang sel-sel radang limfosit diantara sel-sel epitel. Dijumpai gambaran mikroskopis yang sama dari aspirat yang berasal dari lesi primer dan metastase pada kelenjar getah bening regional.
Gambar 8 Kelompokan sel-sel epitel undifferentiated, dengan latar belakang limfosit.
Tampak sitoplasma yang eosinofilik dan anak inti yang prominen (Dikutip dari: Orell, SR, Philips,J.
Fine-Needle Aspiration Cytology, Fourth Edition Elsevier, 2005).II.8.2.2.3 Keratinizing Squamous Cell Carcinoma Pada pemeriksaan histopatologi keratinizing squamous cell carcinoma memiliki kesamaan bentuk dengan yang terdapat pada lokasi lainnya. Dijumpai adanya diferensiasi dari sel squamous dengan intercellular bridge atau keratinisasi. Tumor tumbuh dalam bentuk pulau-pulau yang dihubungkan dengan stroma yang desmoplastik dengan infiltrasi sel-sel radang limfosit, sel plasma, neutrofil dan eosinofil yang bervariasi. Sel-sel tumor berbentuk poligonal dan stratified. Batas antar sel jelas dan dipisahkan oleh intercellular bridge. Sel-sel pada bagian tengah pulau menunjukkan sitoplasma eosinofilik yang banyak mengindikasikan keratinisasi. Dijumpai adanya keratin pearls.
Gambar 9 Keratinizing Squamous Cell Carcinoma (Dikutip dari: Rosai J. Rosai and
Ackermans Surgical Pathology,Volume one, Ninth Edition, Philadelphia: Mosby,
2004).
Gambar 10 Keratinizing Squamous Cell Carcinoma (Dikutip dari: Rosai J. Rosai and
Ackermans Surgical Pathology,Volume one, Ninth Edition, Philadelphia: Mosby,
2004).
II.8.2.2.4 Non Keratinizing Squamous Cell Carcinoma
Pada pemeriksaan histopatologi non keratinizing squamous cell carcinoma memperlihatkan gambaran stratified dan membentuk pulau-pulau. Sel-sel menunjukkan batas antar sel yang jelas dan terkadang dijumpai intercellular bridge yang samar-samar. Dibandingkan dengan undifferentiated carcinoma ukuran sel lebih kecil, rasio inti sitoplasma lebih kecil, inti lebih hiperkhromatik dan anak inti tidak menonjol.
Gambar 11 Non Keratinizing Squamous Cell Carcinoma. (Dikutip dari: Rosai J. Rosai
and Ackermans Surgical Pathology,Volume one, Ninth Edition, Philadelphia: Mosby,
2004).
II.8.2.2.5 Undifferentiated Carcinoma
Pada pemeriksaan undifferentiated carcinoma memperlihatkan gambaran sinsitial dengan batas sel yang tidak jelas,inti bulat sampai oval dan vesikular, dijumpai anak inti. Sel-sel tumor sering tampak terlihat tumpang tindih. Beberapa sel tumor dapat berbentuk spindel. Dijumpai infiltrat sel radang dalam jumlah banyak, khususnya limfosit, sehingga dikenal juga sebagai lymphoepithelioma. Dapat juga dijumpai sel-sel radang lain, seperti sel plasma, eosinofil, epitheloid dan multinucleated giant cell (walaupun jarang).
Terdapat dua bentuk pola pertumbuhan tipe undifferentiated yaitu tipe Regauds, yang terdiri dari kumpulan sel-sel epiteloid dengan batas yang jelas yang dikelilingi oleh jaringan ikat fibrous dan sel-sel limfosit. Yang kedua tipe Schmincke, sel-sel epitelial neoplastik tumbuh difus dan bercampur dengan sel-sel radang. Tipe ini sering dikacaukan dengan large cell malignant lymphoma.
Gambar 12 Undifferentiated Carcinoma terdiri dari sel-selyang membentuk sarang-sarang padat
( Regaud type). (Dikutip dari: Rosai J. Rosai and Ackermans Surgical Pathology,Volume one,
Ninth Edition, Philadelphia: Mosby, 2004).
Gambar 13 Undifferentiated Carcinoma terdiri sel-sel yang tumbuh membentuk gambaran
syncytial yang difus (Schmincke type). (Dikutip dari: Rosai J. Rosai and Ackermans Surgical
Pathology,Volume one, Ninth Edition, Philadelphia: Mosby, 2004).
Pemeriksaan yang teliti dari inti sel tumor dapat membedakan antara karsinoma nasofaring dan large cell malignant lymphoma, dimana inti dari karsinoma nasofaring memiliki gambaran vesikular, dengan pinggir inti yang rata dan berjumlah satu, dengan anak inti yang jelas berwarna eosinophil. Inti dari malignant lymphoma biasanya pinggirnya lebih iregular, khromatin kasar dan anak inti lebih kecil dan berwarna basofilik atau amphofilik. Terkadang undifferentiated memiliki sel-sel dengan bentuk oval atau spindle.II.8.2.2.6 Basaloid Squamous Cell Carcinoma
Bentuk mikroskopis lain yang jarang dijumpai adalah basaloid squamous cell carcinoma. Tipe ini memiliki dua komponen yaitu sel-sel basaloid dan sel-sel squamous. Sel-sel basaloid berukuran kecil dengan inti hiperkhromatin dan tidak dijumpai anak inti dan sitoplasma sedikit. Tumbuh dalam pola solid dengan konfigurasi lobular dan pada beberapa kasus dijumpai adanya peripheral palisading. Komponen sel-sel squamous dapat in situ atau invasif. Batas antara komponen basaloid dan squamous jelas.
Gambar 14 Basaloid Squamous Cell Carcinoma pada nasofaring.Sel-sel basaloid menunjukkan
festoonin growth pattern, sel-sel basaloid berselang-seling dengan squamous differentiaton.
(Dikutip dari: Barnes L. Eveson JW. Reichart P. Sidrasky D. Pathology and Genetic Head and
Neck Tumours. Lyon: IARC Press, 2003).
II.8.3 Pemeriksaan radiologi
Pemeriksaan radiologi pada kecurigaan KNF merupakan pemeriksaan penunjang diagnostik yang penting. Dapat dilakukan foto polos, CT Scan ataupun MRI. Saat ini untuk mendiagnosa secara pasti CT Scan dan MRI merupakan suatu modalitas utama. Melalui CT Scan dan MRI dapat dilihat secara jelas ada tidaknya massa dan sejauh apa penyebaran massa tersebut, hingga dapat membantu dalam menentukan stadium dan jenis terapi yang akan dilakukan.
Tujuan utama pemeriksaan radiologik tersebut adalah:
Memberikan diagnosis yang lebih pasti pada kecurigaan adanya tumor pada daerah nasofaring
Menentukan lokasi yang lebih tepat dari tumor tersebut
Mencari dan menetukan luasnya penyebaran tumor ke jaringan sekitarnya.
II.8.3.1 Pemeriksaan CT Scan Fig. 1.-Example of early nasopharyngeal
Fig. 2.-Tumor has spread through pharyngobasilar
carcinoma. There is blunting of left fossa of fascia to involve parapharyngeal fat space.
Rosenmuller and enlargement of levator palatini Note that normal fat density of this space is partlymuscle. Although there is asymmetry of superficial obliterated and that there is obvious asymmetry of the fossa
mucosal contours of nasopharynx, the changes can be of Rosenmuller.
quite subtle
Erosi tulang dapat dinilai dengan pemeriksaan CT resolusi tinggi, yang akan memperlihatkan obliterasi recessus pharyngeal lateral (fossa Rossenmuelleri) oleh tumor pada daerah tersebut. Obliterasi soft tissue yang ditunjukkan oleh CT merupakan penyebaran karsinoma postnasal space.Pada pemeriksaan CT-scan kepala dan leher ditemukan adanya infiltrasi soft tissue yang papiler atau polypoid berasal dari pharyngeal mucosal space nasofaring atau orofaring dengan invasi awal dari lemak pada parapharyngeal dan/atau retropharyngeal space.8II.8.3.2 Pemeriksaan Magnetic Resonance Imaging (MRI) Pada MRI, gambaran tumor isointens untuk otot pada nonenhanced-T1-weighted gambaran dan dari moderat sampai lebih tampak(kuat) hiperintens pada T2-weighted images. Pada kontras-enhanced imaging, tumor menunjukkan serapan homogen ringan yang memperlihatkan derajat vaskularisasi serta nekrosis intratumoral.8
II.8.4 Pemeriksaan serologi.
Pemeriksaan serologi IgA anti EA (early antigen) dan IgA anti VCA (capsid antigen) untuk infeksi virus E-B telah menunjukan kemajuan dalam mendeteksi karsinoma nasofaring. Tjokro Setiyo dari FK UI Jakarta mendapatkan dari 41 pasien karsinoma nasofaring stadium lanjut (stadium III dan IV) senstivitas IgA VCA adalah 97,5% dan spesifitas 91,8% dengan titer berkisar antara 10 sampai 1280 dengan terbanyak titer 160. IgA anti EA sensitivitasnya 100% tetapi spesifitasnya hanya 30,0%, sehingga pemeriksaan ini hanya digunakan untuk menetukan prognosis pengobatan, titer yang didpat berkisar antara 80 sampai 1280 dan terbanyak 160.6 II.9 Stadium Penentuan stadium yang terbaru berdasarkan atas kesepakatan antara UICC (Union Internationale Contre Cancer) pada tahun 1992 adalah sebagai berikut :
T = Tumor, menggambarkan keadaan tumor primer, besar dan perluasannya.
T0 : Tidak tampak tumor
T1 : Tumor terbatas pada 1 lokasi di nasofaring
T2 : Tumor meluas lebih dari 1 lokasi, tetapi masih di dalam rongga nasofaring
T3 : Tumor meluas ke kavum nasi dan / atau orofaring
T4 : Tumor meluas ke tengkorak dan / sudah mengenai saraf otak
N = Nodul, menggambarkan keadaan kelenjar limfe regional
N0 : Tidak ada pembesaran kelenjar
N1 : Terdapat pembesaran kelenjar homolateral yang masih dapat digerakkan
N2 : Terdapat pembesaran kelenjar kontralateral / bilateral yang masih dapat digerakkan
N3 :Terdapat pembesaran kelenjar baik homolateral, kontralateral atau bilateral, yang sudah melekat pada jaringan sekitar.
M = Metastase, menggambarkan metastase jauh
M0 : Tidak ada metastase jauh
M1 : Terdapat metastase jauh.2,3,9-13
Berdasarkan TNM tersebut di atas, stadium penyakit dapat ditentukan :
Stadium I: T1 N0 M0
Stadium II: T2 N0 M0
Stadium III: T3 N0 M0
T1,T2,T3 N1 M0
Stadium IV: T4 N0,N1 M0
Tiap T, N2,N3 M0
Tiap T, Tiap N, M12
Menurut American Joint Committee Cancer tahun 1988, tumor staging dari
nasofaring diklasifikasikan sebagai berikut :
Tis : Carcinoma in situ
T1 : Tumor yang terdapat pada satu sisi dari nasofaring atau tumor yang tak dapat dilihat, tetapi hanya dapat diketahui dari hasil biopsi.
T2 : Tumor yang menyerang dua tempat, yaitu dinding postero-superior dan dindinglateral.
T3 :Perluasan tumor sampai ke dalam rongga hidung atau orofaring.
T4 : Tumor yang menjalar ke tengkorak kepala atau menyerang saraf cranial (atau keduanya).11II.10 Prognosis Ditemukan bahwa karsinoma nasofaring tipe 1 (karsinoma sel skuamosa) memiliki prognosis yang lebih buruk dibandingkan dengan karsinoma nasofaring tipe 2 dan 3. Hal ini terjadi karena pada karsinoma nasofaring tipe 1, mestastasis lebih mudah terjadi. Secara keseluruhan, angka bertahan hidup 5 tahun adalah 45 %. Prognosis diperburuk oleh beberapa faktor, seperti :
Stadium yang lebih lanjut.
Usia lebih dari 40 tahun
Laki-laki dari pada perempuan
Ras Cina dari pada ras kulit putih
Adanya pembesaran kelenjar leher
Adanya kelumpuhan saraf otak adanya kerusakan tulang tengkorak Adanya metastasis jauh11II.11 Komplikasi
Metastasis ke kelenjar limfa dan jaringan sekitar merupakan suatu komplikasi yang selalu terjadi. Pada KNF, sering kali terjadi komplikasi ke arah nervus kranialis yang bermanifestasi dalam bentuk :1. Petrosphenoid sindrom
Tumor tumbuh ke atas ke dasar tengkorak lewat foramen laserum sampai sinus kavernosus menekan saraf N. III, N. IV, N.VI juga menekan N.II. yang memberikan kelainan :
Neuralgia trigeminus ( N. V ) : Trigeminal neuralgia merupakan suatu nyeri pada wajah sesisi yang ditandai dengan rasa seperti terkena aliran listrik yang terbatas pada daerah distribusi dari nervus trigeminus.
Ptosis palpebra ( N. III )
Ophthalmoplegia ( N. III, N. IV, N. VI )20
2. Retroparidean sindrom
Tumor tumbuh ke depan kearah rongga hidung kemudian dapat menginfiltrasi ke sekitarnya. Tumor ke samping dan belakang menuju ke arah daerah parapharing dan retropharing dimana ada kelenjar getah bening. Tumor ini menekan saraf N. IX, N. X, N. XI, N. XII dengan manifestasi gejala :
N. IX : kesulitan menelan karena hemiparesis otot konstriktor superior serta gangguan pengecapan pada sepertiga belakang lidah
N. X : hiper / hipoanestesi mukosa palatum mole, faring dan laring disertai gangguan respirasi dan saliva
N XI : kelumpuhan / atrofi oto trapezius , otot SCM serta hemiparese palatum mole
N. XII : hemiparalisis dan atrofi sebelah lidah. Sindrom horner : kelumpuhan N. simpaticus servicalis, berupa penyempitan fisura palpebralis, onoftalmus dan miosis.
3. Sel-sel kanker dapat ikut mengalir bersama getah bening atau darah, mengenai organ tubuh yang letaknya jauh dari nasofaring. Yang sering adalah tulang, hati dan paru. Hal ini merupakan hasil akhir dan prognosis yang buruk. Dalam penelitian lain ditemukan bahwa karsinoma nasofaring dapat mengadakan metastase jauh, ke paru-paru dan tulang, masing-masing 20 %, sedangkan ke hati 10 %, otak 4 %, ginjal 0.4 %, dan tiroid 0.4 %.II.12 Penatalaksanaan
II.12.1.RadioterapiSampai saat ini radioterapi masih memegang peranan penting dalam penatalaksanaan karsinoma nasofaring. Penatalaksanaan pertama untuk karsinoma nasofaring adalah radioterapi dengan atau tanpa kemoterapi.Sampai saat ini pengobatan pilihan terhadap tumor ganas nasofaring adalah radiasi, karena kebanyakan tumor ini tipe anaplastik yang bersifat radiosensitif. Radioterapi dilakukan dengan radiasi eksterna, dapat menggunakan pesawat kobal (Co60 ) atau dengan akselerator linier ( linier Accelerator atau linac). Radiasi pada jaringan dapat menimbulkan ionisasi air dan elektrolit dari cairan tubuh baik intra maupun ekstra seluler, sehingga timbul ion H+ dan OH- yang sangat reaktif. Ion itu dapat bereaksi dengan molekul DNA dalam kromosom, sehingga dapat terjadi :
1. Rantai ganda DNA pecah
2. Perubahan cross-linkage dalam rantai DNA
3. Perubahan base yang menyebabkan degenerasi atau kematian sel.
Dosis lethal dan kemampuan reparasi kerusakan pada sel-sel kanker lebih rendah dari sel-sel normal, sehingga akibat radiasi sel-sel kanker lebih banyak yang mati dan yang tetap rusak dibandingkan dengan sel-sel normal.
Sel-sel yang masih tahan hidup akan mengadakan reparasi kerusakan DNA-nya sendiri-sendiri. Kemampuan reparasi DNA sel normal lebih baik dan lebih cepat dari sel kanker. Keadaan ini dipakai sebagai dasar untuk radioterapi pada kanker.
Radiasi ini ditujukan pada kanker primer didaerah nasofaring dan ruang parafaringeal serta pada daerah aliran getah bening leher atas, bawah serta clavicula. Radiasi daerah getah bening ini tetap dilakukan sebagai tindakan preventif sekalipun tidak dijumpai pembesaran kelenjar. Metode brakhiterapi, yakni dengan memasukkan sumber radiasi kedalam rongga nasofaring saat ini banyak digunakan guna memberikan dosis maksimal pada tumor primer tetapi tidak menimbulkan cedera yang serius pada jaringan sehat disekitarnya. Kombinasi ini diberikan pada kasus-kasus yang telah memeperoleh dosis radiasi eksterna maksimum tetapi masih dijumpai sisa jaringan kanker atau pada kasus kambuh lokal. Perkembangan teknologi pada dasawarsa terakhir telah memungkinkan pemberian radiasi yang sangat terbatas pada daerah nasofaring dengan menimbulkan efek samping sesedikit mungkin. Metode yang disebut sebagai IMRT (Intersified Modulated Radiotion Therapy) telah digunakan dibeberapa negara maju.
Prinsip Pengobatan Radiasi, inti sel dan plasma sel terdiri dari (1) RNA Ribose Nucleic Acid dan (2) DNA Desoxy Ribose Nucleic Acid . DNA terutama terdapat pada kromosom ionizing radiation menghambat metabolisme DNA dan menghentikan aktifitas enzim nukleus. Akibatnya pada inti sel terjadi khromatolisis dan plasma sel menjadi granular serta timbul vakuola-vakuola yang akhirnya berakibat sel akan mati dan menghilang. Pada suatu keganasan ditandai oleh mitosis sel yang berlebihan stadium profase mitosis merupakan stadium yang paling rentan terhadap radiasi. Daerah nasofaring dan sekitarnya yang meliputi fosa serebri media, choana dan daerah parafaring sepertiga leher bagian atas. Daerah-daerah lainnya yang dilindungi dengan blok timah. Arah penyinaran dari lateral kanan dan kiri, kecuali bila ada penyerangan kerongga hidung dan sinus paranasal maka perlu penambahan lapangan radiasi dari depan. Pada penderita dengan stadium yang masih terbataas (T1,T2), maka luas lapangan radiasi harus diperkecil setelah dosis radiasi mencapai 4000 rad, terutama dari atas dan belakang untuk menghindari bagian susunan saraf pusat. Dengan lapangan radiasi yang terbatas ini, radiasi dilanjutkan sampai mencapai dosis seluruh antara 6000- 7000 rad. Pada penderita dengan stadium T3 dan T4, luas lapangan radiasi tetap dipertahankan sampai dosis 6000 rad. Lapangan diperkecil bila dosis akan ditingkatkan lagi sampai sekitar 7000 rad. Daerah penyinaran kelenjar leher sampai fosa supraklavikula. Apabila tidak ada metastasis kelenjar leher, maka radiasi daerah leher ini bersifat profilaktik dengan dosis 4000 rad, sedangkan bila ada metastasis diberikan dosis yang sama dengan dosis daerah tumor primer yaitu 6000 rad, atau lebih. Untuk menghindari gangguan penyinaran terhadap medulla spinalis, laring dan esofagus, maka radiasi daerah leher dan supraklavikula ini, sebaiknya diberikan dari arah depan dengan memakai blok timah didaerah leher tengah.
Hasil pengobatan yang dinyatakan dalam angka respons terhadap penyinaran sangat tergantung pada stadium tumor. Makin lanjut stadium tumor, makin berkurang responsnya. Untuk stadium I dan II, diperoleh respons komplit 80%-100% dengan terapi radiasi. Sedangkan stadium III dan IV, ditemukan angka kegagalan respons lokal dan metastasis jauh yang tinggi, yaitu 50% - 80%. Angka ketahanan hidup penderita karsinoma nasofaring tergantung beberapa faktor, diantaranya yang terpenting adalah stadium penyakit.12II.12.1.1 Tujuan Radioterapi 1. Radiasi Kuratif
Diberikan kepada semua tingkatan penyakit, kecuali pada penderita dengan metastasis jauh. Sasaran radiasi adalah tumor primer, KGB leher dan supraklavikular. Dosis total radiasi yang diberikan adalah 6600-7000 rad dengan fraksi 200 rad, 5x pemberian per minggu. Setelah dosis 4000 rad medulla spinalis di blok dan setelah 5000 rad lapangan penyinaran supraklavikular dikeluarkan.132. Radiasi Paliatif
Diberikan untuk metastasis tumor pada tulang dan kekambuhan lokal. Dosis radiasi untuk metastasis tulang 3000 rad dengan fraksi 300 rad, 5 x per minggu. Untuk kekambuhan lokal, lapangan radiasi terbatas pada daerah kambuh.12,13,14Bagian Radiologi FK UI / RSCM memberikan dosis per fraksi 200 cGy yang diberikan 5 x dalam seminggu untuk tumor primer maupun kelenjar. Setelah dosis mencapai 4000 cGy penderita mendapat istirahat selama 2-3 minggu, pada akhir istirahat dilakukan penilaian respon terhadap tumor untuk kemungkinan mengecilkan lapangan radiasi dan penilaian ada tidaknya metastasis jauh yang manifes. Setelah itu radiasi dilanjutkan 10-13 x 200 cGy lagi untuk tumor primer sehingga dosis total adalah 6000-6600 cGy. Bila tidak didapatkan pembesaran kelenjar regional maka radiasi efektif pada kelenjar leher dan supraklavikular cukup sampai 4000 cGy.Di bagian Radiologi FK USU / RS.Dr. Pirngadi Medan, radiasi diberikan secara bertahap dengan dosis 200 cGy dosis tumor 5 x per minggu untuk tumor primer dan KGB leher sampai mencapai dosis total 6000 cGy, dengan menggunakan pesawat megavoltage dan menggunakan radioisotop Cobalt60.II.12.1.2 Respon radiasi
Setelah diberikan radiasi, maka dilakukan evaluasi berupa respon terhadap radiasi. Respon dinilai dari pengecilan kelenjar getah bening leher dan pengecilan tumor primer di nasofaring. Penilaian respon radiasi berdasarkan kriteria WHO :
- Complete Response : menghilangkan seluruh kelenjar getah bening yang besar.
- Partial Response : pengecilan kelenjar getah bening sampai 50% atau lebih.
- No Change : ukuran kelenjar getah bening yang menetap.
- Progressive Disease : ukuran kelenjar getah bening membesar 25% atau lebih.
II.12.1.3 Komplikasi radioterapi
a) Komplikasi dini
Biasanya terjadi selama atau beberapa minggu setelah radioterapi, seperti :
Xerostomia - Mual-muntah
Mukositis (nyeri telan, mulut kering, dan hilangnya cita rasa) kadang diperparah dengan infeksi jamur pada mukosa lidah dan palatum
Anoreksia
Xerostamia (kekeringan mukosa mulut akibat disfungsi kelenjar parotis yang terkena radiasi)
Eritema
b) Komplikasi lanjut
Biasanya terjadi setelah 1 tahun pemberian radioterapi, seperti :
Kontraktur
Penurunan pendengaran
Gangguan pertumbuhan
Untuk menghindari efek samping semaksimal mungkin maka sebelum dan selama pengobatan, bahkan setelah selesai terapi, pasien akan selalu diawasi oleh dokter. Perawatan sebelum radiasi adalah dengan membenahi gigi geligi, memberikan informasi kepada pasien mengenai metode pembersihan ruang mulut dan gigi secara benar. Untuk mengurangi keluhan penderita juga dapat diberikan obat kumur yang mengandung adstringens, misalnya bactidol, efisol, gargarisma diberikan 3-4 kali sehari. Bila tampak tanda-tanda moniliasis diberikan antimikotik misalnya funfilin. Pemberian obat-obatan yang mengandung anestesi local seperti FG troches bias mengurangi keluhan nyeri telan. Untuk keluhan umum nausea, anorexia dan sebagainya bisa diberikan obat-obatan simptomatik terhadap keluhan tersebut.14II.12.2Kemoterapi
Kemoterapi sebagai terapi tambahan pada karsinoma nasofaring ternyata dapat meningkatkan hasil terapi. Terutama diberikan pada stadium lanjut atau pada keadaan kambuh.12,13,14,15II.12.2.1 Indikasi Kemoterapi
Terapi adjuvan tidak dapat diberikan begitu saja tetapi memiliki indikasi yaitu bila setelah mendapat terapi utamanya yang maksimal ternyata :
Kankernya masih ada, dimana biopsi masih positif Kemungkinan besar kankernya masih ada, meskipun tidak ada bukti secara makroskopis. Pada tumor dengan derajat keganasan tinggi (oleh karena tingginya resiko kekambuhan dan metastasis jauh).15II.12.2.2 Kemoterapi berdasarkan waktu pemberiannya Berdasarkan saat pemberiannya kemoterapi adjuvan pada tumor ganas kepala leher dibagi menjadi 1. neoadjuvant atau induction chemotherapy (yaitu pemberian kemoterapi mendahului pembedahan dan radiasi)
2. concurrent, simultaneous atau concomitant chemoradiotherapy (diberikan bersamaan dengan penyinaran atau operasi)3. post definitive chemotherapy (sebagai terapi tambahan paska pembedahan dan atau radiasi )14,15II.12.2.3 Efek Samping Kemoterapi
Agen kemoterapi tidak hanya menyerang sel tumor tapi juga sel normal yang membelah secara cepat seperti sel rambut, sumsum tulang dan sel pada traktus gastrointestinal. Akibat yang timbul bisa berupa perdarahan, depresi sumsum tulang yang memudahkan terjadinya infeksi. Pada traktus gastrointestinal bisa terjadi mual, muntah anoreksia dan ulserasi saluran cerna. Sedangkan pada sel rambut mengakibatkan kerontokan rambut. Jaringan tubuh normal yang cepat proliferasi misalnya sumsum tulang, folikel rambut, mukosa saluran pencernaan mudah terkena efek obat sitostatika. Untungnya sel kanker menjalani siklus lebih lama dari sel normal, sehingga dapat lebih lama dipengaruhi oleh sitostatika dan sel normal lebih cepat pulih dari pada sel kanker.15
Efek samping yang muncul pada jangka panjang adalah toksisitas terhadap jantung, yang dapat dievaluasi dengan EKG dan toksisitas pada paru berupa kronik fibrosis pada paru. Toksisitas pada hepar dan ginjal lebih sering terjadi dan sebaiknya dievalusi fungsi faal hepar dan faal ginjalnya. Kelainan neurologi juga merupakan salah satu efek samping pemberian kemoterapi.14,15Kemoradioterapi kombinasi adalah pemberian kemoterapi bersamaan dengan radioterapi dalam rangka mengontrol tumor secara lokoregional dan meningkatkan survival pasien dengan cara mengatasi sel kanker secara sistemik lewat mikrosirkulasi.14,15II.12.2.4 Manfaat Kemoradioterapi
Manfaat pemberian keoterapi adjuvan antara lain :
1. Mengecilkan massa tumor, karena dengan mengecilkan tumor akan memberikan hasil terapi radiasi lebih efektif. Telah diketahui bahwa pusat tumor terisi sel hipoksik dan radioterapi konvensional tidak efektif jika tidak terdapat oksigen. Pengurangan massa tumor akan menyebabkan pula berkurangnya jumlah sel hipoksia.
2. Mengontrol metastasis jauh dan mengontrol mikrometastase. 3. Modifikasi melekul DNA oleh kemoterapi menyebabkan sel lebih sensitif terhadap radiasi yang diberikan (radiosensitiser).
Terapi kombinasi ini selain bisa mengontrol sel tumor yang radioresisten, memiliki manfaat juga untuk menghambat pertumbuhan kembali sel tumor yang sudah sempat terpapar radiasi.Kemoterapi neoajuvan dimaksudkan untuk mengurangi besarnya tumor sebelum radioterapi. Pemberian kemoterapi neoadjuvan didasari atas pertimbangan vascular bed tumor masih intak sehingga pencapaian obat menuju massa tumor masih baik. Disamping itu, kemoterapi yang diberikan sejak dini dapat memberantas mikrometastasis sistemik seawal mungkin. Kemoterapi neoadjuvan pada keganasan kepala leher stadium II IV dilaporkan overall response rate sebesar 80 %- 90 % dan CR ( Complete Response ) sekitar 50%. Kemoterapi neoadjuvan yang diberikan sebelum terapi definitif berupa radiasi dapat mempertahankan fungsi organ pada tempat tumbuhnya tumor (organ preservation). Secara sinergi agen kemoterapi seperti Cisplatin mampu menghalangi perbaikan kerusakan DNA akibat induksi radiasi. Sedangkan Hidroksiurea dan Paclitaxel dapat memperpanjang durasi sel dalam keadaan fase sensitif terhadap radiasi.
Kemoterapi yang diberikan secara bersamaan dengan radioterapi (concurrent or concomitant chemoradiotherapy ) dimaksud untuk mempertinggi manfaat radioterapi. Dengan cara ini diharapkan dapat membunuh sel kanker yang sensitif terhadap kemoterapi dan mengubah sel kanker yang radioresisten menjadi lebih sensitif terhadap radiasi. Keuntungan kemoradioterapi adalah keduanya bekerja sinergistik yaitu mencegah resistensi, membunuh subpopulasi sel kanker yang hipoksik dan menghambat recovery DNA pada sel kanker yang sublethal. II.12.2.5 Kelemahan Kemoradioterapi
Kelemahan cara ini adalah meningkatkan efek samping antara lain mukositis, leukopeni dan infeksi berat. Efek samping yang terjadi dapat menyebabkan penundaan sementara radioterapi. Toksisitas kemoradioterapi dapat begitu besar sehingga berakibat fatal. Beberapa literatur menyatakan bahwa pemberian kemoterapi secara bersamaan dengan radiasi dengan syarat dosis radiasi tidak terlalu berat dan jadwal pemberian tidak diperpanjang, maka sebaiknya gunakan regimen kemoterapi yang sederhana sesuai jadwal pemberian.Untuk mengurangi efek samping dari kemoradioterapi diberikan kemoterapi tunggal (single agent chemotherapy) dosis rendah dengan tujuan khusus untuk meningkatkan sensitivitas sel kanker terhadap radioterapi (radiosensitizer). Sitostatika yang sering digunakan adalah Cisplatin, 5-Fluorouracil dan MTX dengan response rate 15%-47%.II.12.3 Operasi
Tindakan operasi pada penderita karsinoma nasofaring berupa diseksi leher radikal dan nasofaringektomi. Diseksi leher dilakukan jika masih ada sisa kelenjar pasca radiasi atau adanya kelenjar dengan syarat bahwa tumor primer sudah dinyatakan bersih yang dibuktikan dengan pemeriksaan radiologik dan serologi. Nasofaringektomi merupakan suatu operasi paliatif yang dilakukan pada kasus-kasus yang kambuh atau adanya residu pada nasofaring yang tidak berhasil diterapi dengan cara lain.
II.12.4 Imunoterapi
Dengan diketahuinya kemungkinan penyebab dari karsinoma nasofaring adalah virus Epstein-Barr, maka pada penderita karsinoma nasofaring dapat diberikan imunoterapi, yaitu dengan mengambil sampel darah tepi dari penderita, yang kemudian melalui suatu proses imunohistokimia, dibuat suatu vaksin yang kemudian diinjeksikan kembali ke tubuh pasien di mana diharapkan melalui injeksi vaksin tersebut, tubuh akan memberikan reaksi imunitas baru terhadap EBV. Namun teknik ini masih dalam penelitian sehingga belum dapat digunakan dalam terapi kanker nasofaring.14,15BAB III KESIMPULANLeukorea (white discharge, fluor albus, keputihan) adalah nama gejala yang diberikan kepada cairan yang dikeluarkan dari alat-alat genital yang tidak berupa darah. Dalam kondisi normal, kelenjar pada serviks menghasilkan suatu cairan jernih yang keluar, bercampur dengan bakteri, sel-sel vagina yang terlepas dan sekresi dari kelenjar Bartolini.Fluor albus atau leukorea merupakan gejala yang paling sering dijumpai pada penderita ginekologik, adanya gejala ini diketahui penderita karena mengotori celananya. Sumber cairan ini dapat berasal dari sekresi vulva, cairan vagina, sekresi serviks, sekresi uterus, atau sekresi tuba falopii, yang dipengaruhi fungsi ovarium. Dapat dibedakan antara leukorea yang fisiologik dan yang patologik. Leukorea fisiologik terdiri atas cairan yang kadang-kadang berupa mukus yang mengandung banyak epitel dengan leukosit yang jarang sedang pada leukorea patologik terdapat banyak leukosit.Penyebab paling penting dari leukorea patologik ialah infeksi. Di sini cairan mengandung banyak leukosit dan warnanya agak kekuning-kuningan sampai hijau, seringkali lebih kental dan berbau. Radang vulva, vagina, serviks dan kavum uteri dapat menyebabkan leukorea patologik; pada adneksitis gejala tersebut dapat pula timbul. Selanjutnya leukorea ditemukan pada neoplasma jinak atau ganas, apabila tumor itu dengan permukaannya untuk sebagian atau seluruhnya memasuki lumen saluran alat-alat genital.Terdapat dua penatalaksanaan leukorea yaitu preventif dan kuratif. Penatalaksanaan preventif seperti menggunakan kondom saat berhubungan seksual, menggunakan obat profilaksis dan pemeriksaan berkala untuk mencegah Ca cervix. Sedangkan penatalaksanaan kuratif harus disesuaikan dengan etiologinya. DAFTAR PUSTAKA1. Roezin A, Adham M. Karsinoma Nasofaring. Buku Ajar Ilmu Penyakit Telinga Hidung Tenggorok. ed.6. Editor: Soepardi EA, Iskandar N, Bashirudin J, Restuti RD. Jakarta: Fakultas Kedokteran Universitas Indonesia; 2007. p.182-7.2. Adham M, Kurniawan AN, Muhtadi AI, Roezin A, Hermani B, Gondhowiardjo S, et al. Nasopharyngeal carcinoma in Indonesia: Epidemiology, Incidence, Signs, and Symptoms at presentation. Chin J Cancer. 2012;31(4):185-96.
3. Lu Jiade J, Cooper Jay S, M Lee Anne WM. The Epidemiology of Nasopharingeal Carcinoma. In : Nasopharyngeal Cancer. Berlin: Springer; 2010. p. 1-9.4. Ahmad A. Diagnosis dan Tindakan Operatif pada Penatalaksanaan Karsinoma Nasofaring dan Pengobatan Suportif. Jakarta: FKUI; 2002. p. 1-13.5. Mansjoer A, Kapita Selekta Kedokteran. ed.3. Jakarta: Media Aesculapius FKUI; 1999. p.371-96.6. Moore KL, Agur AMR. Leher. Anatomi Klinis Dasar. Jakarta: Hipokrates; 2002. p.440-1.7. Tabuchi K, Nakayama M, Nishimura B, Hayashi K, Hara A. Early Detection of Nasopharyngeal Carcinoma. International Journal of Otolaryngology 2011;1: 1-68. Brennan B. Nasopharyngeal Carcinoma. Orphanet Journal of Rare Disease 2006;1: 23-279. Razek AKAK, King A. MRI and CT of Nasopharyngeal Carcinoma. American Journal of Roengentology 2012; 198: 11-1810. Smerq, J. Sharma, M. The Risk Factor: Nasopharyngeal Carcinoma. IJPCR. 2011;3(3):48-51.11. Cottrill, C.P., Nutting, C.M.. 2003. Tumours of The Nasopharynx. Dalam: Evans P.H.R., Montgomery P.Q., Gullane P.J. (Ed.). Principles and Practice of Head and Neck Oncology. United Kingdom: Martin-Dunitz. Hal. 473-81.
12. Zhang L, Chen QY, Liu H, Tang LQ, Mai HQ. Emerging Treatment Options For Nasopharyngeal Carcinoma. Dove Press Journal: Drug Design, Development and Therapy 2013;7: 37-52 13. Spratt DE, Lee N. Current and Emerging Treatment Options For Nasopharyngeal Carcinoma 2012; 5: 297-30814. Li JX, Huang SM, Jiang XH, Ouyang B, Han F, Liu S, et.al. Local Failure Patterns For Patients With Nasopharyngeal Carcinoma After Intensity-modulated Radiotherapy. Radiation Oncology Journal 2014; 9: 87-9515. Wildeman MA, Fles R, Herdini C, Indrasari RS, Vincent AD, Tjokronagoro M, et.al. Primary Treatment Results of Nasopharyngeal Carcinoma in Yogyakarta, Indonesia. PloS ONE 2013; 8: 1-52