PR Indrinata
-
Upload
friedi-kristian-carlos -
Category
Documents
-
view
240 -
download
10
description
Transcript of PR Indrinata

NAMA : INDRINATA SUNA LIA
NIM : 11-2013-152
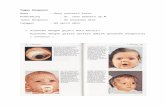
1. Steven-Johnson syndrome
Steven-Johnson syndrome dan toxic epidermal necrolytiasis adalah reaksi mukokutan akut
yang dapat mengancam jiwa, ditandai dengan nekrosis luas dan lepasnya lapisan epidermis.
Terdapat esamaan dalam klinis, histopatologi, faktor resiko, kausalitas obat dan mekanisme
terjadinya, kedua kondisi ini hanya berbeda dalam luasnya permukaan tubuh yang terlibat.
Meskipun insidensinya jarang namun memiliki angka kematian yang tinggi.
Etiologi
Etiologi SJS/TEN masih belum jelas, namun, obat-obatan meruppakan faktor penyebab yang
paling sering. Obat yanga paling tinggi menyebabkan SJS/TEN adalah sulfonamid, antikonvulsan
aromatik, allupurinol, obat antiinflamasi oxicam, lamotrigin, dan navirapin.resiko tampaknya
terbatas pada 8 minggu pertama pengobatan. Peningkaan dosis lambat menurunkan tingkat ruam
pada lamotrigin dan navirapin, tetapi tidak ada bukti bahwa hal itu mengurangi resiko terjadinya
SJS/TEN. Oxakarbamazepin, turunan 10-keto carbamazepin, yang dianggap membawa resiko yang
lebih rendah, tampaknya secara signifikan bereaksi silang dengan carbamazepine. Obat antiinflamasi
nonsteroid terutama derivat oxycam dan diklofenak) diduga terkait dengan SJS/TEN. Resiko yang
rendah juga telah dilaporkan untuk antibiotik nonsulfonamid seperti aminopenisilin, kuinolon,
sefalosporin, dan tetrasiklin.
Peran infeksi dalam epidermal nekrosis kurang menonjol dibandingkan dengan eritema
multiforme. Hubungan SJS/TEN dengan infeksi Mycoplasma pneumoniae, penyakit virus, dan
imunisasi, khususnya pada anak hanya memiliki sedikit bukti. Kasus SJS/TEN juga dilaporkan setelah
transplantasi sumsum tulang dan beberapa bentuk ekstrem dari graft-versus-host akut . hubungan
antara epidermal nekrolisis dan penyakit graft-versus-host sulit untuk dinilai karena bentuk klinis
kelainan kulit dan histologi hampir sulit untuk dibedakan. SLE dikaitkan dengan dengan peningkatan
resiko graft-versus-host. Dalam kasus tersebut, kausalitas obat sering diragukan dan nekrolisis
merupakan fenotipe ekstrem lupus. Terakhir selain obat-obatan, radiotherapi dapat memicu graft-
versus-host dengan lesi terlokalisir terutama pada tempat yang terpapar radiasi.

Manifestasi klinis
SSJ dan TEN biasanya mulai dengan demam, sakit kepala, batuk, dan pegal, yang dapat
berlanjut dari 1-14 hari.Kemudian pasien mengalami ruam datar berwarna merah pada muka dan
batang tubuh, sering kali kemudian meluas ke seluruh tubuh dengan pola yang tidak rata.Daerah
ruam membesar dan meluas, sering membentuk lepuh pada tengahnya.Kulit lepuh sangat longgar,
dan mudah dilepas bila digosok.
Pada TEN, bagian kulit yang luas mengelupas, sering hanya dengan sentuhan halus. Pada
banyak orang, 30 persen atau lebih permukaan tubuh hilang.Daerah kulit yang terpengaruh sangat
nyeri dan pasien merasa sangat sakit dengan panas-dingin dan demam.Pada beberapa orang, kuku
dan rambut rontok.
Pada SSJ dan TEN, pasien mendapat lepuh pada selaput mukosa yang melapisi mulut,
tenggorokan, dubur, kelamin, dan mata.
Kehilangan kulit dalam TEN serupa dengan luka bakar yang gawat dan sama-sama
berbahaya.Cairan dan elektrolit dalam jumlah yang sangat besar dapat merembes dari daerah kulit
yang rusak.Daerah tersebut sangat rentan terhadap infeksi, yang menjadi penyebab kematian utama
akibat TEN.
a. Kelainan kulit
Kelainan kulit terdiri dari eritema, vesikel dan bula.Vesikel dan bula kemudian
memecah sehingga terjadi erosi yang luas.Disamping itu dapat juga
terjadi purpura.Pada bentuk yang berat kelainannya generalisata.
b. Kelainan selaput lendir di orifisium
Kelainan selaput lendir yang tersering ialah pada mukosa mulut (100%) kemudian
disusul oleh kelainan dilubang alat genetal (50%) sedangkan dilubang hidung dan anus
jarang (masing-masing 8% dan 4%).Kelainan berupa vesikel dan bula yang cepat memecah
sehingga menjadi erosi dan ekskoriasi dan krusta kehitaman.Juga dalam terbentuk
pseudomembran.Dibibir kelainan yang sering tampak ialah krusta berwarna hitam yang
tebal.Kelainan dimukosas dapat juga terdapat difaring, traktus respiratorius bagian atas dan
esopfagus.Stomatitis ini dapat menyebabkan penderita sukar tidak dapat menelan.Adanya
pseudomembran di faring dapat menyebabkan keluhan sukar bernafas.

c. Kelainan mata
Kelainan mata merupakan 80% diantara semua kasus yang tersering ialah
konjungtifitis kataralis.Selain itu juga dapat berupa kongjungtifitis purulen, perdarahan,
ulkus korena, iritis dan iridosiklitis. Disamping trias kelainan tersebut dapat pula terdapat
kelainan lain, misalnya: nefritis dan onikolisis.
Tabel 1. Skala SCORTEN
SCORTEN
Faktor prognostik
Usia >40 tahun
Heart rate >120 x/menit
Kanker atau keganasan hematologis
BSA yang terkena >10%
Kadar urea serum >10 mM (BUN>27 mg/dL)
Kadar bikarbonat serum <20 mEq/L
Kadar glukosa serum >14 mM (<250 mg/dL)
NILAI
1
1
1
1
1
1
1
SCORTEN
0 - 1
2
3
4
>5
Mortality rate (%)
3,2
12,1
35,3
58,3
90
Sumber: Bastuji-Garin et al. SCORTEN: A severity-of-illness score for toxic epidermal necrolysis. J Invest Dermatol. 2000;115:149
TATALAKSANA
Steven-Johnson syndrome dan toxic epidermal necrolytiasis adalah penyakit yang
mengancam jiwa, memerlukan pengelolaan yang optimal, berupa pengenalan dan pemberhentian
obat yang terduga serta perawatan suportif. Apabila terdapat keraguan, semua obat yang tidak
dianggap sebagai penting untuk dipertahankan demi kelangsungan hdup harus dihentikan dalam
waktu 8 minggu sebelumnya.

Pengobatan simptomatik
Hanya penderita dengan keterlibatan terbatas pada kulit, skor SCORTEN 0 atau 1 yang
dirawat dibangsal biasa, selebihnya harus dipindahkan ke icu atau unit penanganan luka bakar.
Perawatan suportif terdiri atas mempertahankan keseimbangan hemodinamik dan mencegah
komplikasi yan mengancam jiwa. SJS atau TEN dikaitkan dengan kehilangan cairan yang signifikn dari
erosi yang menghasilkan hipovolemik dan gangguan keseimbangan elektrolit. Cairan pengganti harus
dimulai segera mungkin dan disesuaikan dengan segera. Volume infus biasanya tidak sebanyak
untuk luka bakar dari tingkat yang hampir serupa, karena edema interstisial tidak ada. Suhu
lingkungan harus dinaikkan menjadi 28 oC -30oC (82,4oF hingga 86oF). Dukungan nutrisi dini yang
diberikan melalui tabung nasogastrik mempercepat penyembuhan dan mengurangi resiko
translokasi bakteri dari saluran pencernaan. Kulit, darah, dan spesimen urin harus dikultur untuk
bakteri dan jamur.
Tidak disarankan debridement yang luas dan agresif epidermis yang mengalami nekrosis
pada SJS dan TEN karena nekrosis superfisial bukan penghalang untuk reepitalisasi, dan bahkan
mungkin mempercepat poliferasi sel induk karena inflamasi sitokin. Ini perbedaan yang
direkomendasikan pada luka bakar. Tidak ada kebijakan standar memberikan balut luka dan
penggunaan antiseptik. Mata harus dieriksa setiap hari oleh dokter mata. Emolien untuk mata,
antibiotik atau antiseptik tetes digunakan setiap 2 jam pada fase akut, vitamin A juga diberikan.
Mulut harus dibilas beberapa kali sehari dengan larutan antiseptik atau antijamur.
Pengobatan khusus pada fase akut
Karena pentingnya mekanisme imunologis dan sitotoksik, sejumlah besar imunosupresif dan
atau antiinflamasi therapi sudah dicoba untuk mengehentikan perkembangan penyakit. Tidak ada
yang jelas terbukti manfaatnya. Rendahnya prevalensi penyakit membuat uji klinis secara acak sulit
untuk dilakukan.
Kortikosteroid
Penggunaan kortikosteroid secara sistemik masih kontroversial, beberapa studi menemukan
bahwa terap tersebut dapat mencegah perburukan penyakit bila diberikan selama fase akut,
terutama secar puls intravenaselama beberapa hari. Penelitian lain menyimpulkan bahwa steroid
tidak menghentikan perkembangan penyakit dan bhakan dikaitkan dengan peningkatan mortalitas
dan efek samping seperti sepsis.

Araki dkk, di Kyoto, jepang membuktikan dengan terapi puls metilprednisolone IV dosis
tinggi 500 atau 1000 mg/hari selama 3 sampai 4 hari, dimulai dari 4 hari sejak timbulnya gejala
menghasilkan perbaikan dramatiskelainan kulit pada penderita dengan SJS/TEN. Penelitian kardaun
dan marcel, pemberian dexamethasone puls 1,5 mg/kgbb IV dalam 30-60 menit selama 3 hari
berturut-turut didapatkan para penderita stabil setelah rata-rata 2,3 hari , total reepitalisasi dicapai
setelah 13,9 hari. Pada penelitian oleh nadya di India, pada pemberian metilprednisolone
memberikan hasil terbaik dengan penyembuhan yang lebih cepat dibandingkan dengan terapi
kortikosteroid yang lain, sedangkan penderita yang tidak menerima kortikosteroid, proses
penyembuhan terjadi lebih lama.
Antibiotik
Antibiotik hanya diberikan apabila terdapat tanda-tanda infeksi, antibiotik empiris yang
dapat digunakan antara lain vancomycin, antipseudomonas seperti piperacilin-tazobactam dan
aminoglikosida.
IVIG
Dari beberapa penelitian yang dilakukan menunjukkan bahwa jumlah dosis IVIG yang
diberikan lebih dari 2 g/kgbb memberikan manfaat yang lebih besar dibandingkan dengan
pemberian dosis 2 g/kgbb atau kurang. Penderita yang diobatai dengan dosis tinggi IVIG memiliki
signifikan kematian yang lebih rendah dibandingkan dengan mereka yang dirawat dengan
pemberian IVIG dengan dosis rendah. Pemberian dosis tinggi IVIG dosis tinggi (3 g/kgbb dosis total
yang diberikan selama 3-4 hari)harus dipertimbangkan bersama perawatan suportif untuk
pengobatan TEN, mengingat tidak adanya validasi therapi spesifik.
2. Disseminated Intravascular Coagulation (DIC)
Penyakit Koagulasi Intravaskular Diseminata (KID) atau yang lebih dikenal sebagai Disseminated
Intravascular Coagulation (DIC) merupakan suatu gangguan pembekuan darah yang didapat, berupa
kelainan trombohemoragic sistemik yang hampir selalu disertai dengan penyakit primer yang
mendasarinya. Karakteristik ditandai oleh adanya gangguan hemostasis yang multipel dan kompleks
berupa aktivasi pembekuan darah yang tidak terkendali dan fibrinolisis (koagulopati konsumtif). DIC
merupakan salah satu kedaruratan medik, karena mengancam nyawa dan memerlukan penanganan
segera.

DIC merupakan kelainan perdarahan yang mengancam nyawa, terutama disebabkan oleh
kelainan obstetrik, keganasan metastasis, trauma masif, serta sepsis bakterial. Terjadinya DIC dipicu
oleh trauma atau jaringan nekrotik yang akan melepaskan faktor-faktor pembekuan darah.
Endotoksin dari bakteri gram negatif akan mengaktivasi beberapa langkah pembekuan darah.
Endotoksin ini pula yang akan memicu pelepasan faktor pembekuan darah dari sel-sel mononuklear
dan endotel. Sel yang teraktivasi ini akan memicu terjadinya koagulasi yang berpotensi menimbulkan
trombi dan emboli pada mikrovaskular. Fase awal DIC ini akan diikuti fase consumptive
coagulopathy dansecondary fibrinolysis.
Pembentukan fibrin yang terus menerus disertai jumlah trombosit yang terus menurun
menyebabkan perdarahan dan terjadi efek antihemostatik dari produk degradasi fibrin. Pasien akan
mudah berdarah di mukosa, tempat masuk jarum suntik/infus, tempat masuk kateter, atau insisi
bedah. Akan terjadi akrosianosis, trombosis, dan perubahan pregangren pada jari, genital, dan
hidung akibat turunnya pasokan darah karena vasospasme atau mikrotrombi. Pada pemeriksaan lab
akan ditemui trombositopenia, PT dan aPTT yang memanjang, penurunan fibrinogen bebas dibarengi
peningkatan produk degradasi fibrin, seperti D-dimer.
Ketentuan International Society on Thrombosis and Haemostasis: Penentuan risiko: apakah terdapat kelainan dasar atau etiologi yang mencetuskan DIC? Jika
tidak, Penilaian tidak dianjurkan, Uji koagulasi (Jumlah Trombosit, PT, Fibrinogen, FDP/D-Dimer) Skor:
Jumlah trombosit >100.000/mm3 50.000-100.000/mm3< 50.000/mm3
= 0= 1= 2
sFM/FDP/D-dimer - Tidak meningkat (D-dimer <500)- Meningkat sedang ( D-dimer 500-1.000)- Sangat meningkat ( D-dimer > 1.000)
= 0
= 2
= 3
Pemanjangan PT < 3 detik4-6 detik> 6 detik
= 0= 1= 2
Fibrinogen < 100 mg/dl> 100 mg/dl
= 1= 0

Keterangan jumlah skor:
> 5 : Sesuai DIC : Skor diulang tiap hari
< 5 : Sugestif DIC : Skor diulang dalam 1-2 hari
Selain itu, ada juga sistem skor yang digunakan dalam praktek praktis yang dikemukakan oleh Mujun Yu dan Nardella untuk dapat menduga terjadinya DIC sebagai berikut:
1. Diagnosis klinik2. Kejadian trombo hemorrhagic3. Meningginya PT atau PTT atau TT4. Trombositopeni5. Menurunnya kadar fibrinogen6. Meningginya FDP7. Meningginya D-dimer8. Menurunnya AT III
= 1 poin= 1 poin= 1 poin= 1 poin= 1 poin= 1 poin= 1 poin= 1 poinTotal: 8 poin
Nilai skor untuk menduga adanya DIC diperlukan 5 poin.
PENATALAKSANAAN
Penatalaksanaan utama DIC terdiri dari 2 bagian, yaitu: 1). Segera mengatasi penyakit yang
mendasari, dan 2) terapi suportif yang agresif, termasuk mengatasi hipovolemia dan hipoksemia.
Pemahaman mengenai patofisiologi dan perjalanan penyakit yang mendasari atau pencetus DIC
sangat diperlukan untuk penatalaksaan yang logis dan rasional.
Setelah mengidentifikasi dan mengatasi penyakit yang mendasari, yang harus ditentukan
adalah apakah diperlukan substitusi faktor pembekuan dan apakah pemberian heparin harus
dipertimbangkan. Karena penyebab dan manifestasi klinis yang sangat bervariasi, terapi DIC harus
dipertimbangkan secara individual berdasarkan usia, penyebab DIC, lokasi dan beratnya perdarahan
atau trombosis, keadaan hemodinamik saat itu dan pengobatan penyakit yang mendasari. Jika kadar
fibrinogen, trombosit dan faktor pembekuan rendah dan pasien mengalami perdarahan atau akan
menjalani prosedur invasif, pemberian faktor pembekuan seperti kriopresipitat, plasma beku segar
atau trombosit konsentrat mungkin diperlukan. Pendapat yang mengibaratkan terapi substitusi ini
seperti ‘menambah minyak ke api’, secara teori memungkinkan, meskipun ternyata tidak terbukti
baik secara klinis maupun pada penelitian eksperimental. Jika pasien memerlukan terapi substitusi
dengan/tanpa heparin, kadar trombosit dan fibrinogen harus diperiksa 30-60 menit setelah transfusi

dan setiap 6 jam. Hal ini diperlukan untuk menentukan apakah DIC masih aktif dan apakah masih
diperlukan substitusi.
Indikasi, dosis, dan cara pemberian heparin yang tepat masih merupakan hal yang
kontroversial. Jika terdapat tanda-tanda trombosis seperti nekrosis kulit pada purpura fulminan,
iskemia akral aatu kulit, atau tromboemboli vena, terapi heparin merupakan indikasi. Beberapa
indikasi dimana heparin mungkin diperlukan adalah: kematian janin intrauterin yang teretensi
(retained dead fetus syndrome), hemangioma raksasa (Kasabach-Merritt syndrome), anuerisma
aorta, tumor padat dan APL. Sedangkan keadaan-keadaan seperti sepsis, solusio plasenta, emboli air
ketuban, abortus septik atau provokatus dan eklamsia/sindrom HELLP (Hemolysis, Elevated Liver
Enzyme and Low Platelet) atau penyakit hati, secara umum heparin tidak terbukti bermanfaat,
bahkan kadang-kadang dapat berbahaya. Jumlah dan cara pemberian heparin harus ditentukan
berdasarkan gambaran dan situasi klinis. Sebagai contoh, pasien dengan emboli air ketuban dengan
obstruksi pembuluh darah paru akut, diberikan heparin 5000 unit secara bolus intravena, dilanjutkan
dengan infus kontinu 1000 unit per jam. Tetapi pada APL dengan hipofibrinogenemia berat,
pemberian heparin bolus dan kontinu dalam jumlah sedang atau berat dapat menyebabkan
perdarahan intraserebral yang fatal. Pada DIC kronik, tidak diperlukan pemberian heparin bolus dan
cukup diberikan dosis 15 unit per kg berat badan per jam dengan infus kontinu, dengan penyesuaian
dosis selanjutnya sesuai dengan respon pasien.
Modalitas terapi lainnya adalah antitrombin (AT)-III dan protein C. Pada DIC yang disebabkan
oleh sepsis, kadar AT menurun karena konsumsi yang berlebihan dalam proses koagulasi, sintesis
yang menurun dan inaktivasi oleh enzim elastase yang dilepaskan oleh neutrofil yang teraktivasi.
Berbagai penelitian mengenai pemberian AT pada pasien DIC yang disebabkan oleh sepsis
menunjukkan hasil yang bervariasi. Penelitian mengenai terapi protein C yang teraktivasi (activated
protein C/APC) menunjukkan berkurangnya mortalitas. Hasil ini juga didapat pada pasien sepsis
berat dengan risiko kematian tinggi. Pemberian obat fibrinolisis seperti EACA tidak diperbolehkan
karena dapat menyebabkan deposit fibrin yang luas di mikrosirkulasi dan disfungsi atau gagal organ
karena iskemia. Pemberian penghambat trombin (direct thrombin inhibitor) terbukti efektif pada
binatang tapi belum terbukti pada manusia, sedangkan terapi antibodi anti endotoksin tidak terbukti
memperbaiki survival pasien.

3. Tatalaksana status asmatikus anak umur 15 tahun dengan berat badan 30 kg
Protap penanganan status asmatikus di RS Dr. Soetomo Setelah diagnosis ditegakkan segera
diikuti dengan langkah langkah sebagai berikut
1. Menetapkan beratnya penyakit dan beratnya terapi dengan
menggunakan predictor index scoring system
Tanda-tanda fisik Score 0 Score 1
Nadi < 120 mmHg >120 mmHg
Pernapasan <30x/menit >30x/menit
Pulsus paradoxus <18 mmHg >18 mmHg
PEFR >120l/mnt <120l/mnt
Sesak napas Ringan Berat
Retraksi Tidak ada Ada
Wheezing Ringan berat
Catatan: bila score lebih dari 4 harus masuk rumah sakit
Bila ada silent chest merupakan tanda bahaya
Mengatasi Keadaan Gawat
a. Infus RL : D5 = 3: 1 dengan tetesan sesuai kebutuhan rehidrasi.
b. Oksigen 2 – 4 l/m melalui nasal prong.
c. Aminofilin bolus 5-6 mg / kgBB i.v pelan selama 20-30 menit dilanjutkan maintenance 20
mg/kgBB/hari diberikan secara drip.
d. Terbutalin 0,25 mg / 6 jam subcutan atau I.V. atau orciprenalin 0,25 mg / 6 jam subcutan atau I.V.
pelan (penelitian terakhir tidak berbeda bermakna9)
e. Hidrocortison sodium suksinat 4 mg / kgBB / 4 jam I.V ( 200 mg / 4 jam I.V. ) bisa juga memakai
dexamethason 20 mg / 6 jam I.V. selain itu dapat digunakan 160 mg methilprednisolon dalam
dosis terbagi 4 kali per hari, kortikosteroid diberikan sampai membaik secara klinis dan
laboratoris. Disamping parenteral diberikan juga Prednison peroral 3 x 10 mg per hari sampai
keadaan membaik diberhentikan secara tappering off.
f. Antibiotik bila jelas ada infeksi
Oksitetrasiklin 2 x 100 mg I. M. atau Amoxillin / Ampicillin 2 x 1 g I.V. atau golongan antibiotik
yang sesuai dngan sumber infeksinya.
g. Menilai hasil tindakan dan terapi

Dengan keadaan klinis ( scoring) dan secara laboratoris yaitu pemeriksaan faal paru, analisa gas
darah , elektrolit, leukosit dan eosinofil serta monitoring EKG.
Pemeriksaan analisis gas darah arteri sebaiknya dilakukan pada :
Serangan asma akut berat
Membutuhkan perawatan rumah sakit
Tidak respon dengan pengobatan/memburuk
Ada komplikasi antara lain pneumonia, pneuomothorax dll
Pada keadaan dibawah ini analisis gas darah mutlak dilakukan:
Mengancam jiwa
Tidak respon terhadap pengobatan/memburuk
Gagal napas
Sianosis, kesadaran menurun dan gelisah
Tindak lanjut
Bila terjadi kegagalan terapi
a. Asidosis respiratorik
Ventilasi diperbaiki
Pemberian Nabic
b. Hipoksia berat ( PaO2 < 50 mmHg )
Pemberian O2 4- 6 L/m dengan venturi mask
c. Gagal napas akut
alat bantu napas ( ventilator mekanik )
syarat :
apneu
kenaikan PaCO2 > 5 mmHg / jam disertai asidosis . respiratorik akut
Nilai absolut PaCO2 > 50 mmHg disertai asidosis . respiratorik akut
Hipoksia refrakter walau sudah diberi O2

Algoritma penatalaksanaan asma di rumah sakit
Penilaian awalRiwayat dan pemeriksaan fisik (auskultasi, otot bantu napas, denyut
jantung, frekuensi napas) dan bila mungkin faal paru (APE atau VEP1, saturasi O2). AGD dan pemeriksaan lain atas indikasi
Pengobatan awaloksigenasi dengan kanul nasalinhalasi agonis beta 2 kerja singkat (nebulisasi setiap 20 menit dalam satu jam) atau agonis beta2 injeksi ( terbutalin 0,5 cc subkutan atau adrenalin 1/1000 0,3 cc subkutan)kortikosteroid sistemik :serangan asma berattidak responsegera dengan bronkodilatordalam pengobatan kortikosteroid oral
Respon baikRespon baik dan stabil
dalam 60 menitPemeriksaan fisik
normalAPE>70% predikdi/nila
terbaikSaturasi O2 >90% (95%
pada anak)
Penilaian ulang setelah 1 jamPemeriksaan fisik, saturasi O2 dan pemeriksaan lain atas indikasi
Serangan asma ringan Serangan asma sedang/ berat Serangan asma mengancm jiwa
Respon tidak sempurna Resiko tinggi distressPemeriksaan fisik :
gejala ringan – sedangAPE> 50% tetapi <70%Saturasi O2 tidak
perbaikan
Respon buruk dalam 1 jamResiko tinggi disstresPemeriksaan fisik : berat,
gelisah dan kesadaran menurun
APE<30%PaCO2 > 45%PaO2 < 60%

Dirawat di ICUInhalasi agonis beta2 ± anti-
kolinergikKortikosteroid IVPertimbangkan agonis beta
2 injeksi SC/IM/IVTerapi oksigen
menggunakan masker venturi
Aminofilin dripMungkin perlu intubasi dan
ventilasi mekanik
Dirawat di RSInhalasi agonis beta2 ±
anti-kolinergikKortikosteroid sistemikAminofilin dripTerai oksigen
pertimbangkan kanul nasal atau masker venturi
Pantau APE, sat O2, nadi, kadar teofilin
Pulang Pengobatan dilanjutkan
dengan inhalasi agonis beta2
Membutuhkan kortikosteroid oral
Edukasi penderitaMemakai obat yang
benarIkuti rencana
pengonatan sekanjutnya
Tidak perbaikanperbaikan
Pulang Bila APE > 60% prediksi/terbaik. Tetap berikan pengobatan oral/ inhalasi
Dirawat di ICUBila tidak perbaikan dalam 6-12 jam

4. Tatalaksana anak umur 5 tahun dengan DSS (terdapat perdarahan lambung dan epistaksis)