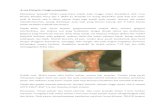
perikoronitis
-
Upload
kartikatriasulendra -
Category
Documents
-
view
265 -
download
11
description
Transcript of perikoronitis
BAB I
PENDAHULUAN
1.1 Latar Belakang
Dewasa ini, pasien seringkali datang ke dokter gigi dengan keluhan
nyeri pada gigi molar ketiga rahang bawah. Gigi molar ketiga rahang bawah
seharusnya bisa dipertahankan apabila gingiva sekitarnya normal, sedikit atau
bahkan tidak terdapat poket periodontal, tidak berdarah maupun tidak
mengeluarkan sekret purulen pada saat probing, akumulasi plak sedikit, tidak
ada keluhan rasa sakit, dan oklusi dengan gigi lawan normal.
Kondisi patologis yang umumnya ditemukan pada molar ketiga yang
impaksi baik total maupun sebagian meliputi karies, resorpsi akar,
terbentunya kista, periodontitis, infeksi periapikal, tumor odontogen jinak
maupun ganas, dan perikoronitis.
Perikoronitis merupakan suatu keradangan pada jaringan lunak
perikoronal (operculum) yang bagian paling besar / utama dari jaringan lunak
tersebut berada di atas / menutupi mahkota gigi. Gigi yang paling sering
mengalami perikoronitis adalah pada gigi molar ketiga mandibula. Infeksi
yang terjadi disebabkan oleh adanya mikroorganisme dan debris yang
terperangkap diantara mahkota gigi dan jaringan lunak diatasnya. (Anand
Collind, 2008)
Perikoronitis terjadi dari kontaminasi bakteri dibawah operculum,
mengakibatkan pembengkakan gingiva, kemerahan dan halitosis. Timbulnya
sakit merupakan salah satu variabel, tetapi ketidaknyamanan yang dirasa
biasanya mirip dengan gingivitis, abses periodontal dan tonsilitis. Sering
timbul gejala limphadenopati regional, malaise, dan demam. Jika edema atau
selulitis meluas mengenai otot masseter maka sering disertai trismus.
Perikoronitis sering kali diperparah oleh sakit yang ditimbulkan oleh trauma
dari gigi antagonisnya selama proses menutup mulut. (Anand Collind, 2008)
11
1.2 Rumusan Masalah
1. Bagaimana impaksi makanan menjadi faktor penyebab perikoronitis
khusunya pada molar ketiga rahang bawah?
2. Bagaimana cara mencegah terjadinya perikoronitis?
1.3 Tujuan
1. Mengetahui dampak impaksi makanan terutama pada operculum molar
ketiga rahang bawah.
2. Mengetahui cara mencegah terjadinya perikoronitis pada molar ketiga
rahang bawah
3. Mengetahui perawatan yang dilakukan pada molar ketiga rahang bawah
yang mengalami perikoronitis.
2
BAB II
TINJAUAN PUSTAKA
2.1 Definisi Perikoronitis
Perikoronitis adalah pembengkakan merah pada jaringan lunak yang
mengelilingi mahkota gigi yang baru sebagian tumbuh (erupsi). Pembengkakan
berkisar dari lunak ke keras dan dapat berkembang menjadi kumpulan bonggol-
bonggol kecil pada jaringan. Apabila sudah timbul pernanahan maka disebut abses
perikoronal. (Patterson, 2004)
Nyeri akan terasa pada saat mengunyah atau membuka dan menutup
mulut. Perikoronitis sering terjadi pada molar ketiga (wisdom teeth) tetapi dapat
pula terjadi pada setiap gigi yang belum erupsi sempurna. Perikoronitis umumnya
terjadi pada remaja dan dewasa muda, dan menyebabkan nyeri yang hebat,
pembengkakan, dan pengeringan spontan pada infeksi. Perikoronitis merupakan
suatu kondisi yang umum terjadi pada molar impaksi dan cenderung muncul
berulang bila molar belum erupsi sempurna. Akibatnya, dapat terjadi destruksi
tulang di antara gigi molar dan gigi sebelahnya. (Patterson, 2004)
Perikoronitis umumnya disebabkan oleh bakteri dan plak dari sisa-sisa
makanan yang terselip di interdental atau saku gusi (food impaction).
2.2 Epidemiologi
Perikoronitis lebih sering mengenai molar tiga pada rahang bawah
dibandingkan molar tiga rahang atas. Hal ini disebabkan insidensi terhadap
impaksi partial pada rahang atas lebih jarang terjadi dan juga berhubungan dengan
jarak dengan anterior border mandibula. Predileksi perikoronitis terhadap molar
tiga berkaitan dengan umur erupsi gigi. Sebagian besar kasus sering terjadi pada
umur dewasa muda. Tercatat dari 245 pasien didapatkan 81% berumur 20-29
tahun dan 13% berumur 30-39 tahun. (Mansjoer Arif, 2000)
33
2.3 Faktor Risiko
Faktor risiko perikoronitis menurut British Association of Oral and
Maxillofocal Surgeons meliputi :
1. Keadaan dimana gigi sedang mengalami erupsi, terutama gigi molar tiga.
2. Terbentuknya lapisan gusi karena erupsi gigi.
3. Keadaan gigi yang bersinggungan dengan jaringan perikoronal gigi yang
tidak erupsi atau erupsi sebagian.
4. Riwayat perikoronitis sebelumnya.
5. Oral hygiene yang buruk.
6. Infeksi saluran nafas.
2.4 Etiologi
Perikoronitis merupakan suatu proses infeksi yang sampai saat ini
penyebabnya belum diketahui dengan pasti. Beberapa literatur menghubungkan
penyebab infeksi ini dari flora normal mulut. Adanya keterlibatan Streptococcus
viridans, Spirochaeta dan Fussobacteria. Penelitian lain mengatakan adanya
campuran infeksi Prevotella intermedia, Peptostreptococcus micros,
Fusobacterium nucleatum, Actinomycetes comitans, Veilonella dan
Capnosytopaga. Walaupun infeksi perikoronitis berhubungan juga dengan bakteri
anaerob, tetapi penyebab mikro organismenya berbeda dengan yang melibatkan
periodontitis. Hal ini berkaitan erat dengan patogenesis dimana peradangan terjadi
akibat adanya celah pada perikoronal yang menjadi media subur bagi koloni
bakteri, disertai berbagai trauma dari gigi yang bersebelahan. Faktor lain yang
berperan diantaranya stress emosional, merokok, daya tahan tubuh yang rendah,
penyakit sistemik, dan infeksi saluran pernafasan atas. (Mansjoer Arif, 2000)
2.5 Gejala Klinis
a. Tampak berwarna merah
b. Bengkak
c. Lesi supuratif lunak
d. Nyeri menyebar ke telinga, tenggorokan, dan dasar mulut
4
(Carranza, 2006)
2.6 Komplikasi
Komplikasi perikoronitis antara lain:
1. Perikoronal abses terjadi apabila peradangan / infeksi lebih terlokalisasi.
2. Disfagia terjadi apabila infeksi menyebar ke arah posterior menuju ke
ruang oropharyngeal atau kearah medial pada bagian dasar lidah.
3. Trismus terjadi karena kelainan pada TMJ.
4. Komplikasi toksik sistemik seperti demam, leukositosis, dan malaise.
5. Pembesaran kelenjar getah bening submaxilla, servikal posterior, deep
cervical, dan retrofaring.
(Carranza, 2006)
2.7 Prognosis
Prognosis penyakit perikoronitis biasanya baik. Kebanyakan faktor lokal
dapat diobati dengan obat-obatan dari golongan antibiotik jika disebabkan oleh
infeksi. Pada kasus perikoronitis berulang sebaiknya dilakukan pencabutan untuk
menghindari berbagai komplikasi yang kemungkinan akan timbul jika tidak
dilakukan pencabutan sedini mungkin.
5
BAB III
PEMBAHASAN
3.1 Penyebab Perikoronitis
Penyebab perikoronitis yang paling umum adalah makanan, bakteri, dan
plak yang terjebak dalam celah jaringan gingiva yang tertutup. Celah tersebut
terjadi pada saat molar mulai erupsi ke permukaan jaringan gingiva. Sebelum
erupsi melalui gingiva, jaringan gingiva menutupi area tersebut seluruhnya,
namun seiring munculnya gigi ke permukaan, hanya sebagian gigi yang
terlindungi oleh gingiva.
Hal ini yang menyebabkan terbentuknya celah dimana makanan dan
bakteri dengan mudah terjebak tetapi sulit untuk dibersihkan. Kadangkala jika
gigi rahang atas telah erupsi sempurna sedangkan gigi rahang bawah masih
tertutupi oleh gingiva maka saat oklusi gigi rahang atas akan merusak gingiva
yang masih menutupi gigi rahang bawah sehingga akan memperburuk keadaan.
6
6
3.2 Patogenesis
Proses inflamasi pada perikoronitis terjadi karena terkumpulnya debris
dan bakteri di saku gusi perikoronal gigi yang sedang erupsi atau impaksi. Adanya
akumulasi dari plak dan sisa-sisa makanan di saku gusi perikoronal sulit diraih
saat membersihkan gigi. Pada saku gusi perikoronal ini akan terjadi proses
inflamasi akut dengan gejala-gejala inflamasi, sedangkan bila proses inflamasi
kronis bisa timbul gejala ataupun tanpa gejala. Apabila debris dan bakteri
terperangkap jauh ke dalam saku gusi perikoronal maka akan terbentuk abses.
Inflamasi bisa juga terjadi karena trauma yang dihasilkan dari erupsi gigi molar
rahang atas.
7
Perikoronitis dapat bersifat akut dan kronis. Gejala utama pada tahap
akut adalah rasa nyeri sedangkan perikoronitis kronis hanya menunjukkan sedikit
gejala. Eksudat dapat terjadi pada kedua tahap ini. Gejala pada tahap awal
mungkin tidak berbeda dengan gejala pada proses tumbuh gigi. Pertama kali
individu menyadari tumbuhnya gigi atau area di sekitar gigi kemudian timbul rasa
sedikit tidak nyaman yang dirasakan semakin bertambah parah karena area
retromolar tergigit atau tertekan.
Tahap berikutnya timbul nyeri dan terbatasnya gerakan rahang. Hal ini
disebabkan oleh stimulasi reseptor syaraf nyeri, namun bisa juga karena stimulasi
otot terdekat yaitu otot temporalis. Oleh karena itu observasi menggunakan
elektromiograf diperlukan pada kondisi seperti ini.
Daerah yang terinfeksi terlihat ginggiva yang hiperemi, bengkak, dan
mengkilat daripada daerah gingiva yang lain. Kadang sudah timbul pus, disebut
perikoronal abses, pus dapat keluar melalui marginal. Pada pemeriksaan fisik
ditemukan tanda-tanda keradangan yaitu:
1. rubor : permukaan kulit atau mukosa kemerahan akibat vasodilatasi dan
proliferasi pembuluh darah.
2. tumor : pembengkakan, terjadi karena akumulasi pus atau keluarnya
plasma ke jaringan.
3. calor : teraba hangat saat palpasi karena terjadi peningkatan aliran darah ke
area infeksi
4. dolor : terasa sakit karena adanya stimulasi ujung syaraf oleh mediator
inflamasi
5. fungsiolasea : terdapat masalah dengan proses mastikasi, trismus, disfagia,
dan gangguan pernafasan.
3.2 Pemeriksaan
Pemeriksaan fisik dimulai dari ekstra oral, lalu berlanjut ke intra oral.
Dilakukan pemeriksan itegral (inspeksi, palpasi, perkusi) kulit wajah, kepala,
8
leher, apakah ada pembengkakan, fluktuasi, eritema, pembentukan fistula dan
krepitasi subkutaneus. Dilihat adakah limfadenopati leher, keterlibatan ruang
fascia, trismus dan derajat dari trismus. Kemudian diperiksa gigi, adakah gigi
yang karies, kedalaman karies, vitalitas gigi, lokasi pembengkakan, fistula dan
mobilitas gigi.
Pemeriksaan penunjang yang bisa membantu menegakkan diagnosis
adalah pemeriksaan kultur, foto rongent dan CT scan (bila diperlukan). Bila
infeksi odontogen hanya terlokalisir di dalam rongga mulut, tidak memerlukan
pemeriksaan CT scan, foto rongent panoramik sudah cukup untuk menegakkan
diagnosis. CT scan harus dilakukan bila infeksi telah menyebar ke dalam ruang
fascia di daerah mata atau leher.
3.3 Manifestasi Klinis
Biasanya terjadi secara unilateral. Perikoronitis terbagi dalam bentuk
manifestasi :
i. Perikoronitis Akut:
a. Rasa sakit menusuk yang hilang timbul.
b. Trismus dan disfagia.
c. Operkulum gingiva di daerah infeksi bengkak, hiperemis, dan disertai
supurasi.
d. Limfadenopati submandibular.
e. Rasa sakit yang pada mulanya lebih terlokalisasi dan selanjutnya
menyebar ke bagian telinga, tenggorokan, serta dasar mulut.
f. Sakit pada palpasi.
g. Rasa tidak enak (foul taste).
ii. Perikoronitis subakut:
h. Peradangan dan supurasi di operkulum berkurang.
i. Rasa sakit tumpul yang terus menerus.
j. Gambaran sistemik seperti peningkatan suhu, nadi, frekuensi pernapasan,
dan sakit pada nodul submandibular.
iii. Perikoronitis kronik:
9
k. Rasa sakit tumpul yang kambuh secara periodik.
l. Pemeriksaan radiologis menunjukkan gambaran kawah yang radiolusen.
m. Pembentukkan kista paradental.
3.4 Pencegahan
a. Sikat gigi
Sikat gigi pertama ditemukan di Cina pada tahun 1600an dan kemudian
dipatenkan di Amerika tahun 1857. Sikat gigi berkembang di ukuran dan
desain seperti panjang, kekerasan dan pengaturan bulu sikatnya. American
Dental Association telah menggambarkan berbagai dimensi sikat gigi yang
baik. Sebuah sikat gigi harus dapat meraih dan secara efisien membersihkan
permukaan gigi sehingga tidak ada impaksi makanan yang menimbulkan plak
dan oral hygiene tetap terjaga. Jika oral hygiene baik maka koloni bakteri
tidak akan tumbuh subur sehingga tidak menimbulkan peradangan pada
perikoronal.
Pasta gigi membantu membersihkan dan memoles permukaan gigi.
Mereka banyak digunakan terutama dalam bentuk pasta, walaupun bubuk dan
gel juga tersedia. Pasta gigi terbuat dari bahan-bahan abrasif seperti silicon
oxides, aluminum oxides, and granular polyvinyl chlorides, air, humectants,
sabun atau detergent, flavoring and sweetening agents, therapeutic agents
seperti fluorides and pyrophospates, bahan pewarna dan pengawet.
Pasta gigi harus cukup abrasif untuk pembersihan dan pemolesan yang
memuaskan tetapi harus tetap memberikan perlindungan dari gerakan sikat
yang agresif.
10
b. Dental floss
Dental foss adalah alat yang paling banyak dianjurkan untuk menghapus
plak dari permukaan gigi proksimal. Floss tersedia sebagai benang nilon
multifilamen yang bengkok atau tak bengkok, terikat atau tak terikat, tebal atau
tipis, dan lain lain. Pemilihan tipe dental floss bergantung pada penggunaan
dan pribadi masing-masing.
3.4 Perawatan
Fokus perawatan adalah menanggulangi infeksi. Namun strategi
perawatan tergantung dari dua faktor, pertama dari beratnya infeksi dan yang
kedua penyebaran dari infeksi tersebut. Perikoronitis yang terlokalisasi dan dalam
tahap ringan-sedang dapat ditangani secara konservatif yaitu dengan debridemen
dan drainase dari pericoronal pocket. Jika terdapat abses maka harus dilakukan
drainase yang dilakukan dengan cara insisi. Monitoring pasca perawatan
diperlukan untuk memastikan resolusi dari fase akut. Setelah itu perlu dilakukan
koreksi secara operatif salah satunya adalah reseksi jaringan perikoronal untuk
mencegah berulangnya infeksi. Umumnya debridemen dan drainase memberikan
hasil berupa pengurangan gejala namun beberapa klinisi menggunakan antibiotik
sistemik dan sebagian lagi menggunakan antibiotik topikal walaupun keuntungan
baik dari segi efektifitas dan biaya belum diketahui.
Jika gigi yang terkena nonfungsional atau dianggap tidak dapat
digunakan karena malposisi atau alasan lain ekstraksi biasanya dianggap patut
untuk dilakukan. Jika perikoronitis terbatas dan tidak ada tanda-tanda abses, maka
dapat langsung dilakukan ekstraksi atau ditunggu sampai fase akut terlewati
namun jika terdapat pus sebelumnya dilakukan irigasi dan drainase, dan jika
dalam keadaan gawat darurat perlu diberikan antibiotik profilaksis sesudah
ektraksi. Dalam keadaan perikoronitis dengan tanda adanya penjalaran regional
maka terapi dilakukan seperti diatas dan ditambah dengan terapi antimikroba
secepatnya. Ekstraksi ditunda sampai infeksi telah terlokalisir atau hilang.
11
BAB IV
PENUTUP
4.1 Kesimpulan
a. Perikoronitis adalah pembengkakan merah pada jaringan lunak yang
mengelilingi mahkota gigi yang baru sebagian tumbuh (erupsi).
b. Penyebab perikoronitis yang paling umum adalah makanan, bakteri, dan
plak yang terjebak dalam celah antara jaringan gingiva dan gigi yang
belum erupsi sempurna.
c. Proses inflamasi pada perikoronitis terjadi karena terkumpulnya debris dan
bakteri di saku gusi perikoronal gigi yang sedang erupsi atau impaksi.
Akumulasi plak dari sisa-sisa makanan di saku gusi tersebut susah
dibersihkan, kemudian berkoloni dan tumbuh subur pada celah perikoronal
tersebut.
d. Perikoronitis terbagi menjadi perikoronitis akut, perikoronitis sub akut dan
perikoronitis kronis.
e. Pencegahan perikoronitis dapat dilakukan dengan pemakaian sikat gigi,
pasta gigi, dan dental floss.
f. Perawatan pada pasien perikoronitis bisa dilakukan dengan debridemen
dan drainase dari perikoronal pocket atau jika gigi yang terkena
nonfungsional bisa dilakukan ekstraksi.
4.2 Saran
Sebaiknya masyarakat selalu menjaga oral hygiene sehingga terhindar dari
macam-macam penyakit rongga mulut termasuk perikoronitis. Jika sudah
terasa ada gejala-gejala seperti nyeri segera memeriksakan giginya ke dokter
gigi agar tidak semakin parah sehingga perawatannya pun semakin komplek.
1212
BAB V
DAFTAR PUSTAKA
Newman, dkk. 2006 Carranza’s Clinical Periodontology. 10th ed Saunders
Elsevier.
Pericoronitis. [email protected]
Topazian et al. 2002 Oral and Maxilofacial Infection. 4th ed
Philadelphia:Saunders.
Kamus saku kedokteran Dorland / alih bahasa, Poppy Kumala ... [et al] ; copy
editor edisi bahasa Indonesia, Dyah Nuswantari. –Ed. 25.- Jakarta : EGC,
1998
Collin, Anand & McLennan. 2008. Acute leukaemia masquerading as lower third
molar pericoronitis. Oral Surgery ISSN 1752-2471 : UK.
13