PBL KARDIO S2L3.docx
-
Upload
cookiesncream31 -
Category
Documents
-
view
246 -
download
0
Transcript of PBL KARDIO S2L3.docx
PBL LANGKAH 3 SKENARIO 2 BLOK KARDIOVASKULAR
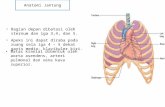
LI. 1. Memahami dan Menjelaskan Vaskularisasi dan Inervasi JantungLO.1.1. Memahami dan Menjelaskan Vaskularisasi JantungAorta Ascendens setelah keluar dari ventrikel kiri pada bagian pangkal, di atas katup semilunaris aorta mempercabangkan dua buah pembuluh darah untuk mendarahi otot jantung, terutama terjadi pada saat fase relaksasi (sebab pada saat kontraksi pembuluh darah jantung tertekan):Cabang cabang arteria coronaria sebagai berikut:1. Arteria coronaria dextra dengan cabang: Arteri marginalis untuk mendaarahi atrium dan ventricel dextra Arteri interventrikularis posterior untuk mendarahi kedua dinding belakang ventrikel, epicardium, atrium dextra, dan SA node.2. Arteria coronaria sinistra mempercabangkan dua buah yaitu : A. Interventrikulris anterior ( rami descendens anterior ) mendarahi bagian anterior ventricel dextra dan sinistra dan arteria marginalis sinistra untuk samping atas ventrikel sinistra. A. circumflexus mendarahi bagian belakang bawah ventrikel sinistra, atrium sinistra.
Pada permukaan jantung terdapat tiga buah alur (sulcus):1. Sulcus coronarius: melingkari seluruh permukaan luar jantung, membagi jantung atas dua bagian atrium dan ventricel. Pada alur tersebut dapat berjalan alat alat sebagai berikut: A. Coronaria sinistra dan dextra, sinus coronarius, vena cordis parva.2. Sulcus interventricularis anterior: pada alur ini berjalan A. Interventricularis anterior dikenal dengan rami descendens anterior, cabang dari A. Coronaria sinistra dan vena cordis magna. Sulcus ini memisahkan ventricel dextra dan sinistra.3. Sulcus interventricular posterior: pada alur ini berjalan A. Interventricularis posterior dikenal dengan rami descendens posterior cabang dari A. Coronaria dextra dan vena cordis media.
Pembuluh darah: Arteri BesarDindingnya terdiri dari lapisan lapisan: Tunika intima Lapisan endotel Subendotel mengandung serat elastin, kolagen, dan fibroblas. Membrana elastika interna: tidak begitu jelas Endotelium: merupakan epitel selapis gepeng yang berfungsi mengontrol aliran substansi darah yang melewati lumen Sel sel endotel dihubungkan oleh tight junction dan gap junction Tunika media Lapisan paling tebal Serat elastin dalam bentuk lamel diantara lapisan otot Serat kolagen Tidak terdapat tunika elastika eksterna Tunika adventitiaLapisan relatif tipis dan dijumpai vasa vasorum dan persarafan vaskuler
Arteri SedangPembuluh ini mempunyai lumen bulat atau lonjong. Tunika intima selapis sel endotel dan lapisan subendotel yang mengandung serat kolagen, serat elastin halus dan beberapa fibroblas. Tunika elastika interna sangat jelas berupa jalinan padat serat elastin yang bergelombang mengelilingi lumen. Tunika media tebal terdiri atas 40 lapisan sel otot polos yang tersusun melingkar dengan serat elastn, kolagen, retikulin, dan sedikit fibroblast di antaranya. Tunika elastika eksterna jelas. Tunika adventitia sering setebal tunika media, terdiri atas jaringan ikat longgar yang mengandung serat kolagen dan elastin yang hampir seluruhnya tersusun memanjang. Dijumpai adanya vasa vasorum berupa pembuluh darah yang kecil.
Arteri Kecil Tunika intima: tipis Tunika media: relati tebal, mempunyai otot polos 8 lapis Tunika adventitia: tipis Tidak mempunyai lamina elastika interna
MetarteriolYaitu arteri pra kapiler berupa peralihan antara arteri dan kapiler, mempunyai lumen lebih lebar daripada kapiler dan serat otot polosnya tersebar di sana sini pada dindingnya. Peralihan antara kapiler dan vena yaitu vena pasca kapiler, lumen lebih lebar daripada kapiler, dindingnya selapis sel endotel dengan membran basal dan dibungkus oleh jaringan ikat tipis yang mengandung perisit lebih banyak daripada yang terdapat pada kapiler.
Kapiler Menghubungkan arteri dan vena Pembuluh darah paling kecil Dindingnya hanya terdiri dari 1 lapis Sel endotel hanya dilalui 1 sel darah merah Sel endotel dihubungkan oleh tight junction Jaringan pembuluh darah bentuk kapiler yang mengalirkan cairan yang mengandung gas, metabolit, hasil limbah Tempat terjadinya proses pertukaran gas dan metabolit
Perisit Sel mesenkimal dengan cabang sitoplasma panjang yang memeluk sebagian sel endotel Sel perivaskuler ini juga berfungsi sebagai kontraktil Ada cedera, berproliferasi, berdiferensiasi membentuk pembuluh darah baru Inti menghadap ke luar lumen
ArteriolePembuluh ini mempunyai lumen bundar atau agak lonjong. Lapisan tunika intimanya terdiri dari selapis sel endotel dan tunika elastika interna yang terlihat sebagai garis tipis berkilau tepat di bawah sel endotel. Tunika media terdiri dari beberapa lapis sel otot polos yang tersusun melingkar dengan serat serat elastin tersebar di antaranya. Tidak terdapat tunika elastika eksterna. Tunika adventitia lebih tipis dari tunika media berupa selapis jaringan ikat yang mengandung serat kolagen dan elastin yang tersusun memanjang.
VenulaLumen pembuluh ini biasanya tidak bundar, tetapi lonjong mengarah gepeng, dan lebih besar dari arteriol yang setaraf. Tunika intimanya terdiri atas selapis sel endotel. Tidak ada tunika elastika interna.Tunika media terdiri dari beberapa lapis sel otot polos yang tersusun melingkar dengan serat serat elastin dan kolagen di antaranya. Tidak terdapat tunika elastika eksterna. Tunika adventitia lebih tebal dibandingkan keseluruhan dindingnya yang tipis.
Vena sedangPembuluh ini mempunyai dinding tipis dari arteri yang setaraf. Lumennya lebih lebar dan mirip ban kempis. Lapisan tunika intima yang tipis terdiri dari selapis sel endotel dan lapisan subendotel tidak jelas. Tunika elastika interna membentuk lapisan yang tidak kontinu.Tunika media terdiri atas berkas kecil sel otot polos yang tersusun melingkar, dipisahkan oleh serat kolagen dan jalinan halus serat elastin. Tidak ada tunika elastika eksterna. Tunika adventitia sangat berkembang dan membentuk sebagian besar dindingnya, terdiri atas jaringan ikat longgar dengan berkas serat kolagen yang tersusun memanjang. Dijumpai adanya vasa vasorum, juga pada lapisan yang lebih dalam.
Vena besarTunika intima terdiri dari lapisan endotel dengan lamina basal, dengan sedikit jaringan penyambung subendotel dan otot polos. Batas tunika intima dan tunika media tidak jelas. Tunika media relatif tipis dan mengandung otot polos, serat kolagen, dan fibroblas. Sel otot jantung meluas dalam tunika media vena besar. Tunika adventitia terdiri dari otot polos dengan serat kolagen, serat elastin, dan fibroblast.
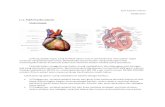
LO.1.2. Memahami dan Menjelaskan Inervasi JantungJantung dipersarafi oleh serabut simpatis dan parasimpatis susunan saraf otonom melalui pleksus kardiakus yang terletak di bawah arkus aorta. Saraf simpatis bersal dari bagian servikal dan torakal bagian atas trunkus simpatikus, dan persarapan parasimpatis bersal dari nervus vagus. Serabut serabut postganglionik simpatis berakhir di nodus atrioventrikularis, serabut serabut otot jatung, dan arteria koronaria. Perangsang serabut serabut saraf ini menghasilkan akselerasi jantung, meningkatnya daya kontriksi jantung dan dilatasi arteria koronaria. Serabut serabut postganglionik parasimpatis barakhir pada nodus sinu atrialis, nodus atrioventrikularis dan arteria koronaria. Perangsangan saraf parasimpatis mengakibatkan berkurangnya denyut dan daya kontriksi jantung dan kontriksi arteria koronaria.Serabut serabut aferen yang berjalan bersama saraf simpatis membawa impuls saraf yang biasanya tidak dapat disadari. Akan tetapi bila suplai darah dari miokardium terganggu, impuls rasa nyeri terasa melalui lintasan tersebut. Serabut serabut aferen yang berjalan bersama nervus vagus mengambil bagian dalam refleks kardiovaskuler. ( Snell, 2006 )
LI. 2. Memahami dan Menjelaskan EKGElektrokardiografi adalah ilmu yang mempelajari aktifitas listrik jantung. Sedangkan Elektrokardiogram (EKG) adalah suatu grafik yang menggambarkan rekaman listrik jantung. Kegiatan listrik jantung dalam tubuh dapat dicatat dan direkam melalui elektroda-elektroda yang dipasang pada permukaan tubuh.
Kertas EKGKertas EKG adalah kertas grafik terdiri dari kotak-kotak kecil dan besar yang diukur dalam milimeter. Garis horisontal merupakan waktu (1 kotak kecil = 1mm = 0,1 mV). Pada rekaman EKG standar dibuat dengan kecepatan 25 mm/ detik.
Dasar ElektrokardiografiElektrokardiograf adalah alat medis yang digunakan untuk merekam beda potensial bioelektrik di permukaan kulit yang dibangkitkan jantung dengan memasang elektroda rekam (Ag/AgCl) pada tempat tertentu di permukaan tubuh.Gambaran EKG normal menunjukkan bentuk dasar sebagai berikut :
Gelombang PBerukuran kecil dan merupakan hasil depolarisasi atrium kanan dan kiri. Segmen PRGaris isoelektrik yang menghubungkan gelombang P dan gelombang kompleks QRS. Gelombang Kompleks QRSSuatu kelompok gelombang yang merupakan hasil depolarisasi ventrikel kanan dan kiri. Segmen STGaris isoelektrik yang menghubungkan kompleks QRS dan gelombang T. Gelombang TPotensial repolarisasi ventrikel kanan dan kiri. Gelombang UBerukuran kecil dan sering tidak ada. Asal gelombang masih belum jelas.
a. Grafik EKG dibentuk oleh gelombang listrik yang mengalir melalui serabut syaraf khusus yang ada pada jantung. b. Listrik tersebut dibentuk oleh Nodus Sinuatria sebagai sumber primer dan nodus atrio-ventrikular sebagai cadangan listrik sekunder. tetapi listrik jantung ini dapat pula dibentuk oleh bagian lain dari jantung.c. Gelombang P dibentuk oleh aliran listrik yang berasal dari nodus SA di atrium sedangkan kompleks QRS terbentuk oleh aliran listrik di ventrikel. sedangkan PR interval terbentuk ketika aliran listrik tersebut melewati bundle His. gelombang T terbentuk ketika terjadi repolarisasi jantung.d. Arah aliran listrik ini mengarah ke apex jantung dan sejajar sumbu jantung.e. Setiap lead memandang aliran listrik jantung dari sudut pandang yang berbeda. Maka untuk mengatahui letak kelainan, perlu diperhatikan lead mana yang mengalami kelainan dan dari sudut pandang mana lead tersebut melihat jantung. lead dada melihat jantung dari sudut pandang horizontal, hal ini bisa dilihat dari tabel di bawah ini:
Sadapan dadaSudut pandang
V1, V2Lateral kanan jantung
V3, V4Septum
V5, V6Lateral kiri jantung
Lead ekstremitas melihat jantung secara vertikal. Hal ini bisa dijelaskan sebagai berikut:
Sebagai contoh: lead II melihat/mengintip jantung dari sudut pandang apex jantung.a. Setiap aliran listrik tersebut menuju ke arah sudut pandang tempat melihat EKG, maka pada lead tersebut harus positif. Sebagai contoh adalah lead II yang melihat jantung dari sudut pandang di sekitar apex. Maka normalnya lead ini harus positif.b. Karena otot jantung kiri lebih besar dari otot jantung kanan, maka yang terekam dominan pada EKG adalah bagian jantung kiri.
Teknik Sadapan EKGUntuk memperoleh rekaman EKG, pada tubuh dilekatkan elektroda-elektroda yang dapat meneruskan potensial listrik dari tubuh ke sebuah alat pencatat potensial yang disebut elektrokardiograf. Pada rekaman EKG yang konvensional dipakai 10 buah elektroda, yaitu 4 buah elektroda ekstremitas dan 6 buah elektroda prekordial. Elektroda-elektroda ekstremitas masing-masing dilekatkan pada : lengan kanan (LKa), lengan kiri (LKi), tungkai kanan (TKa), dan tungkai kiri (TKi).Elektroda-elektroda prekordial diberi nama V1 sampai V6, dengan lokalisasi sebagai berikut :Lead V1 ditempatkan di ruang intercostal IV di kanan sternum.Lead V2 ditempatkan di ruang intercostal IV di kiri sternum.Lead V3 ditempatkan di antara sadapan V2 dan V4.Lead V4 ditempatkan di ruang intercostal V di linea (sekalipun detak apeks berpindah).Lead V5 ditempatkan secara mendatar dengan V4 di linea axillaris anterior.Lead V6 ditempatkan secara mendatar dengan V4 dan V5 di linea axillaris medialis.
EKG NORMAL1. Lihat apakah EKG tersebut berirama sinus atau tidak. Irama sinus memiliki ciri sebagai berikut:a. Berasal dari SA node.b. Karena adanya gel P tapi belum tentu berasal dari SA node. Jadi anda harus bandingkan di dalam satu lead harus mempunyai bentuk gel P yang sama.c. Selalu ada satu gelombang P yang diikuti oleh satu komplek QRS dan satu gelombang T.2. Lihat irama yang terbentuk. Apakah reguler atau aritmia/disritmia. Caranya adalah memper-hatikan gelombang R. Jarak antar gelombang R atau R-R harus sama. Atau jarak gelombang P/P-P harus sama untuk sebuah EKG yang normal.3. Lihat HR.4. Lihat Axis.5. Lihat gelombang P, adakah kelainan dari gelombang P. Lihat pula bentuknya apakah P mitral atau P pulmonal.6. Hitung PR interval. Normalnya PR interval bernilai kurang dari 0,2 second. Jika PR interval memanjang curiga sebagai suatu block jantung.7. Hitung dan lihat bentuk QRS kompleks. Adanya kelainan kompleks QRS menunjukkan adanya kelainan pada ventrikel (bisa suatu block saraf jantung atau kelainan lainnya) karena komplek ini dibentuk oleh aliran listrik jantung di daerah ventrikel.8. Lihat apakah ada perubahan pada segmen ST dan gelombang T.9. Hitung jumlah kotak R di V5 atau V6 kemudian tambahkan dengan jumlah kotak S yang ada di V1. Normalnya akan bernilai dibawah 35. Jika > 35 maka bisa dianggap suatu LVH. Hati-hati, terkadang voltase tidak mencapai 10mV. Maka harus dikonversi dulu ke 10 mV (contoh: pada EKG tertulis 5 mV maka, untuk menjadi 10 mV, kotak tersebut harus dikalikan 2).10. Hitung jumlah kotak gelombang R di V5 atau V6 kemudian dibagi dengan jumlah kotak S di V5 atau V6 tersebut. (untuk yang ini tidak diperlukan konversi). Normalnya kurang dari 1. Jika lebih, maka dicurigai suatu RVH.
Kelainan pada Hasil EKGTerdapat 12 nilai yang memiliki arti klinis dari grafik keluaran EKG untuk menentukan kriteria kelainan, yaitu :1. Irama2. Frekuensi3. Amplitudo gelombang P4. Durasi gelombang P5. Interval PR6. Interval QRS 12. Keteraturan7. Interval Q8. Amplitudo R9. Segmen ST10. Interval QTc11. Amplitudo T12. Keteraturan
Beberapa kelainan yang sering terdeteksi dengan EKG adalah sebagai berikut :1. Kelainan kecepatanKecepatan denyut jantung yang melebihi 100 denyut per menit dikenal sebagai takikardia, sedangkan denyut yang lambat yang kurang dari 60 kali per menit disebut dengan brakikardia.
2. Kelainan iramaMengacu pada keteraturan diagram EKG. Setiap variasi irama normal dan urutan eksitasi jantung disebut aritmia. Dapat terjadi akibat adanya fokus ektopik, perubahan aktivitas pemacu nodus SA, atau gangguan hantaran. Kecepatan denyut jantung juga biasanya ikut terlibat. Ekstrasistol atau denyut prematur adalah deviasi dari irama normal yang sering terjadi. Selain itu, kelainan irama lainnya yg mudah terdeteksi adalah sbb : Flutter atriumDitandai dengan urutan depolarisasi atrium yang reguler tetapi cepat dengankecepatan antara 200-300 denyutan/menit. Ventrikel jarang dapat mengimbangi kecepatan atrium ini. Karena periode masa refrakter jaringan penghantaran otot jantung pada ventrikel lebih lama dibandingkan dengan otot jantung pada atrium, nodus AV tidak dapat merespons semua impuls yang datang dari atrium. Hanya satu dari 2 atau 3 impuls atrium berhasil melalui nodus AV ke ventrikel. Keadaan ini disebut dengan irama 2:1 atau 3:1. Kenyataan bahwa tidak setiap impuls atrium mencapai ventrikel pada flutter atrium ini adalah hal penting karena akan mencegah peningkatan kecepatan denyut ventrikel melebihi 200 kali/ menit. Kecepatan setinggi ini tidak akan memberikan yang cukup bagi pengisian ventrikel. Hal ini menyebabkan curah jantung menurun dan dapat menyebabkan terjadinya kematian akibat suplai darah ke otak yang tidak ada.
Fibrilasi atriumDitandai dengan depolarisasi atrium yang cepat, ireguler, dan tidak terkoordinasi tanpa gelombang P yang jelas. Akibatnya, kontraksi atrium menjadi kacau dan tidak sinkron. Karena impuls mencapai nodus AV secara tidak teratur, irama ventrikel menjadi tidak teratur. Kompleks QRS berbentuk normal tetapi muncul secara sporadis. Waktu denyutan 2 ventrikel tidak teratur sehingga ventrikel tidak mempunyai cukup waktu untuk pengisian. Hal ini menyebabkan sangat sedikitnya darah yang dapat dicurahkan keluar jantung sehingga tidak tercipta denyut jantung. Terjadi pula pulsus defisit yang pada orang normal tidak terjadi.
Fibrilasi ventrikelKelainan irama yang sangat serius denagn otot ventrikel jantung memperlihatkan kontraksi yang kacau dan tidak beraturan. Hal ini menunjukkan ventrikel tidak lagi dapat aktif memompa darah ke seluruh tubuh dan perlu dilakukan defibrilasi listrik
Blok jantungAdanya defek pada sistem penghantaran jantung. Kontraksi atrium tetap normal, namun ventrikel kadang-kadang tidak berkontraksi setelah kontraksi atrium. Blok yang terjadi dapat 2:1 atau 3:1 dan dapat dibedakan dengan flutter atrium. Pada blok jantung, kecepatan aliran atrium normal, tetapi kecepatan ventrikel di bawah normal. Sedangkan, pada flutter atrium, kecepatan atrium sangat tinggi sedangkan kecepatan ventrikel normal. Blok jantung total ditandai dengan impuls dari atrium sama sekali tidak dihantarkan ke ventrikel. Denyut atrium tetap diatur oleh nodus SA namun ventrikel menciptakan impuls sendiri yang jauh lebih rendah. Pada EKG, gelombang P memperlihatkan irama normal. Kompleks QRS dan gelombang T terjadi secara teratur namun dalam kecepatan yang jauh lebih rendah daripadagelombang P dan benar-benar independen terhadap gelombang P.
3. Miopati jantung (rusaknya otot jantung)Iskemia miokardium mengacu pada ketidakteraturan pasokan darah ke jaringan jantung. Kematian atau nekrosis sel-sel otot jantung biasanya disebabkan oleh penyumbatan pembuluh darah yang memperdarahinya. Hal ini dikenal dengan infark miokardium akut (serangan jantung). Terlihat gelombang QRS abnormal ketika sebagian otot jantung mengalami nekrosis.
a. STEMISebagian besar pasien dengan presentasi awal elevasi segmen ST mengalami evolusi menjadi gelombang Q pada EKG yang akhirnya didiagnosa infark miokard gelombang Q sebagian kecil menetap menjadi infark miokard gelombang non Q. Jika obstruksi trombus tidak total, obstruksi bersifat sementara atau ditemukan banyak kolateral, biasanya tidak ditemukan elevasi segmen ST. Pasien tersebut biasanya mengalami UAP atau NSTEMI. Pada sebagian pasien tanpa elevasi ST berkembang tanpa menunjukkan gelombang Q disebut infark non Q. Sebelumnya, istilah infark transmural digunakan jika EKG menunjukkan gelombang Q atau hilangnya gelombang R dan infark miokard non transmural jika EKG hanya menunjukkan perubahan sementara segmen ST dan gelombang T, namun ternyata tidak selalu ada korelasi gambaran patologis EKG dengan lokasi infark (mural/transmural) sehingga terminologi infark miokard gelombang Q dan non Q menggantikan infark miokard mural/transmural.b. NSTEMIGambaran EKG, secara spesifik berupa deviasi segmen ST merupakan hal penting yang menentukan risiko pada pasien. Pada Trombolysis in Myocardial Infarction (TIMI) III Registry; adanya depresi segmen ST baru sebanyak 0,05 mV merupakan prediktor outcome yang buruk. Kaul et al, menunjukkan peningkatan risiko outcome yang buruk meningkat secara progresif dengan memberatnya depresi segmen ST, dan baik depresi segmen ST maupun perubahan troponin T, keduanya memberikan tambahan informasi prognosis pasien-pasien dengan NSTEMI.
c. UAPPemeriksaan EKG sangat penting baik untuk diagnosis maupun stratifikasi risiko pasien UAP. Adanya depresi segmen ST yang baru menunjukkan kemungkinan adanya iskemia akut. Gelombang T negatif juga salah satu tanda iskemia atau NSTEMI. Perubahan gelombang ST dan T yang nonspesifik seperti depresi segmen ST kurang dari 0,05 mm dan gelombang T negatif kurang dari 2 mm, tidak spesifik untuk iskemia, dan dapat disebabkan karena hal lain. Pada UAP, sebanyak 4% mempunyai EKG yang normal, dan pada NSTEMI, sebanyak 1-6% EKG juga normal.
Letak Infark Berdasarkan Temuan EKGLetak infarkEKGA.KoronariaCab A.Koronaria
Anterior ektensifI, aVL, V1-6Kiri, LAMLAD, LCx
AnteroseptalV 1-3KiriLAD
AnterolateralI, aVL, V4-6KiriLCx
InferiorII, III, aVF80% kanan, 20% kiriPDA
Posterior murniV 1-2 (resiprok)Bervariasi kiri dan kananLCx, PLA
LAM = left main artery, LAD = left anterior descending, LCX = left circumflex, PDA = posterior descending artery, PLA = posteriolateral artery
Gambaran EKG pada Iskemia, Injuri, dan Infark MiokardSindroma koroner akut (SKA) merupakan suatu sindroma klinis yang terdiri dari angina pektoris tidak stabil, infark miokard akut (IMA) tanpa elevasi segmen ST dan IMA dengan elevasi segmen ST. Keadaan ini ditandai dengan ketidakseimbangan antara kebutuhan oksigen miokard dan kempampuan miokard. Mekanisme dasar SKA berupa disrupsi plak dan pembentukan trombus akut pada arteri koroner.
Segmen ST dan gelombang T pada iskemia miokardIskemia miokard akan memperlambat proses repolarisasi, sehingga pada EKG dijumpai perubahan segmen ST (depresi) dan gelombang T (inversi) tergantung beratnya iskemia serta waktu pengambilan EKG. Diduga iskemia jika depresi segmen ST lebih dari 0,5 mm (setengah kotak kecil) dibawah garis baseline (garis isoelektris) dan 0,04 detik dari point.
Contoh EKG pada Iskemia Miokard
Perubahan EKG pada injuri miokardSel miokard yang mengalami injuri tidak akan berdepolarisasi sempurna, secara elektrik lebih bermuatan positif dibanding daerah yang tidak mengalami injuri dan pada EKG tampak gambaran elevasi segmen ST pada sadapan yang berhadapan dengan lokasi injuri. Elevasi segmen ST bermakna jika elevasi 1mm (1 kotak kecil) pada sadapan ekstremitas dan 2mm pada sadapan prekordial di dua atau lebih sadapan yang menghadap daerah anatomi jantung yg sama. Aneurisma ventrikel harus dipikirkan jika elevasi segmen ST menetap beberapa bulan setelah infark miokard.
Perubahan EKG pada infark miokard kronisInfark miokard terjadi jika aliran darah ke otot jantung mati. Sel infark yang tidak berfungsi tersebut tidak mempunyai respon stimulus listrik sehingga arah arus yang menuju daerah infark akan meninggalkan daerah yang nekrosis tersebut dan pada EKG memberikan gambaran defleksi negatif berupa gelombang Q patologis dengan syarat durasi lebih dari 0,04 detik dan dalamnya harus minimal sepertiga tinggi gelombang R pada kompleks QRS yang sama.
LI. 3. Memahami dan Menjelaskan Penyakit Jantung KoronerLO.3.1. Memahami dan Menjelaskan Definisi Penyakit Jantung KoronerSindrom Koroner Akut (SKA) yang biasa dikenal dengan penyakit jantung koroner adalah suatu kegawatdaruratan pembuluh darah coroner. Penyakit Arteri Koroner / PJK (Coronary Artery Disease/Coronary Atherosclerosis Disease) adalah tidak cukupnya pasokan oksigen organ jantung yang diakibatkan adanya penyumbatan (endapan lemak) yang berkumpul di dalam sel yang melapisi dinding suatu arteri koroner dan menyebabkan penyempitan lumen pembuluh darah. Pada dasarnya gangguan tersebut terjadi akibat peningkatan kebutuhan O2 atau berkurangnya penyediaan O2.
LO.3.2. Memahami dan Menjelaskan Etiologi Penyakit Jantung KoronerA. FAKTOR UTAMA 1. Hipertensi Merupakan salah satu faktor resiko utama penyebab terjadinya PJK. Penelitian di berbagai tempat di Indonesia (1978) prevalensi Hipertensi untuk Indonesia berkisar 6-15%, sedang di negara maju mis : Amerika 15-20%. Lebih kurang 60% penderita Hipertensi tidak terdeteksi, 20% dapat diketahui tetapi tidak diobati atau tidak terkontrol dengan baik. Penyebab kematian akibat Hipertensi di Amerika adalah Kegagalan jantung 45%, Miokard Infark 35% cerebrovaskuler accident 15% dan gagal ginjal 5%. Komplikasi yang terjadi pada hipertensi esensial biasanya akibat perubahan struktur arteri dan arterial sistemik, terutama terjadi pada kasus-kasus yang tidak diobati. Mula-mula akan terjadi hipertropi dari tunika media diikuti dengan hialinisasi setempat dan penebalan fibrosis dari tunika intima dan akhirnya akan terjadi penyempitan pembuluh darah. Tempat yang paling berbahaya adalah bila mengenai miokardium, arteri dan arterial sistemik, arteri koroner dan serebral serta pembuluh darah ginjal. Komplikasi terhadap jantung Hipertensi yang paling sering adalah Kegagalan Ventrikel Kiri, PJK seperti angina Pektoris dan Miokard Infark. Dari penelitian 50% penderita miokard infark menderita Hipertensi dan 75% kegagalan Ventrikel kiri akibat Hipertensi. Perubahan hipertensi khususnya pada jantung disebabkan karena:
a. Meningkatnya tekanan darah. Peningkatan tekanan darah merupakan beban yang berat untuk jantung, sehingga menyebabkan hipertropi ventrikel kiri atau pembesaran ventrikel kiri (faktor miokard). Keadaan ini tergantung dari berat dan lamanya hipertensi. b. Mempercepat timbulnya arterosklerosis. Tekanan darah yang tinggi dan menetap akan menimbulkan trauma langsung terhadap dinding pembuluh darah arteri koronaria, sehingga memudahkan terjadinya arterosklerosis koroner (faktor koroner) Hal ini menyebabkan angina pektoris, Insufisiensi koroner dan miokard infark lebih sering didapatkan pada penderita hipertensi dibanding orang normal. Tekanan darah sistolik diduga mempunyai pengaruh yang lebih besar. Kejadian PJK pada hipertensi sering dan secara langsung berhubungan dengan tingginya tekanan darah sistolik. Penelitian Framingham selama 18 tahun terhadap penderita berusia 45-75 tahun mendapatkan hipertensi sistolik merupakan faktor pencetus terjadinya angina pectoris dan miokard infark. Juga pada penelitian tersebut didapatkan penderita hipertensi yang mengalami miokard infark mortalitasnya 3x lebih besar dari pada penderita yang normotensi dengan miokard infark.Hasil penelitian Framingham juga mendapatkan hubungan antara PJK dan Tekanan darah diastolik. Kejadian miokard infark 2x lebih besar pada kelompok tekanan darah diastolik 90-104 mmHg dibandingkan Tekanan darah diastolik 85 mmHg, sedangkan pada tekanan darah diastolik 105 mmHg 4x lebih besar. Penelitian stewart 1979 & 1982 juga memperkuat hubungan antara kenaikan takanan darah diastolik dengan resiko mendapat miokard infark. Apabila Hipertensi sistolik dari Diastolik terjadi bersamaan maka akan menunjukkan resiko yang paling besar dibandingkan penderita yang tekanan darahnya normal atau Hipertensi Sistolik saja. Lichenster juga melaporkan bahwa kematian PJK lebih berkolerasi dengan Tekanan darah sistolik diastolik dibandingkan Tekanan darah Diastolik saja.
Pemberian obat yang tepat pada Hipertensi dapat mencegah terjadinya miokard infark dan kegagalan ventrikel kiri tetapi perlu juga diperhatikan efek samping dari obat- obatan dalam jangka panjang. oleh sebab itu pencegahan terhadap hipertensi merupakan usaha yang jauh lebih baik untuk menurunkan resiko PJK. Tekanan darah yang normal merupakan penunjang kesehatan yang utama dalam kehidupan, kebiasaan merokok dan alkoholisme. Diet serta pemasukan Na dan K yang seluruhnya adalah faktor-faktor yang berkaitan dengan pola kehidupan seseorang. Kesegaran jasmani juga berhubungan dengan Tekanan darah sistolik, seperti yang didapatkan pada penelitian Fraser dkk. Orang-orang dengan kesegaran jasmani yang optimal tekanan darahnya cenderung rendah. Penelitian di Amerika Serikat melaporkan pada dekade terakhir ini telah terjadi penurunan angka kematian PJK sebayak 25%. Keadan ini mungkin akibat hasil dari deteksi dini dan pengobatan hipertensi, pemakaian betablocker dan bedah koroner serta perubahan kebiasaan merokok.
2. Hiperkolesterolemia. Hiperkolesterolemia merupakan masalah yang cukup panting karena termasuk faktor resiko utama PJK di samping Hipertensi dan merokok. Kadar Kolesterol darah dipengaruhi oleh susunan makanan sehari-hari yang masuk dalam tubuh (diet). Faktor lainnya yang dapat mempengaruhi kadar kolesterol darah disamping diet adalah Keturunan, umur, dan jenis kelamin, obesitas, stress, alkohol, exercise. Beberapa parameter yang dipakai untuk mengetahui adanya resiko PJK dan hubungannya dengan kadar kolesterol darah:
a. Kolesterol Total. Kadar kolesterol total yang sebaiknya adalah ( 200 mg/dl, bila > 200 mg/dl berarti resiko untuk terjadinya PJK meningkat . Kadar kolesterol Total
normal Agak tinggi (Pertengahan) Tinggi
< 200 mg/dl 2-239 mg/dl >240 mg/dl
b. LDL Kolesterol. LDL (Low Density Lipoprotein) kontrol merupakan jenis kolesterol yang bersifat buruk atau merugikan (bad cholesterol) : karena kadar LDL yang meninggi akan rnenyebabkan penebalan dinding pembuluh darah. Kadar LDL kolesterol lebih tepat sebagai penunjuk untuk mengetahui resiko PJK dari pada kolesterol total.Kadar LDL Kolesterol
Normal Agak tinggi (Pertengahan) Tinggi
< 130 mg/dl 130-159 mg/dl >160 mg/dl
c. HDL KoleserolHDL (High Density Lipoprotein) kolesterol merupakan jenis kolesterol yang bersifat baik atau menguntungkan (good cholesterol) : karena mengangkut kolesterol dari pembuluh darah kembali ke hati untuk di buang sehingga mencegah penebalan dinding pembuluh darah atau mencegah terjadinya proses arterosklerosis.Kadar HDL Kolesterol
Normal Agak tinggi (Pertengahan) Tinggi
< 45 mg/dl 35-45 mg/dl >35 mg/dl
Jadi makin rendah kadar HDL kolesterol, makin besar kemungkinan terjadinya PJK. Kadar HDL kolesterol dapat dinaikkan dengan mengurangi berat badan, menambah exercise dan berhenti merokok.
d. Rasio Kolesterol Total : HDL Kolesterol Rasio kolesterol total: HDL kolesterol sebaiknya (4.5 pada laki-laki dan 4.0 pada perempuan). makin tinggi rasio kolesterol total : HDL kolesterol makin meningkat resiko PJK.
e. Kadar Trigliserida. Trigliserid didalam yang terdiri dari 3 jenis lemak yaitu Lemak jenuh, Lemak tidak tunggal dan Lemak jenuh ganda. Kadar triglisarid yang tinggi merupakan faktor resiko untuk terjadinya PJK.
Kadar Trigliserid
Normal Agak tinggi Tinggi Sangat Sedang
< 150 mg/dl 150 250 mg/dl 250-500 mg/dl >500 mg/dl
Kadar trigliserid perlu diperiksa pada keadaan sbb : Bila kadar kolesterol total > 200 mg/dl, PJK, ada keluarga yang menderita PJK < 55 tahun, ada riwayat keluarga dengan kadar trigliserid yang tinggi, ada penyakit DM & pankreas.
3. Merokok. Pada saat ini merokok telah dimasukkan sebagai salah satu faktor resiko utama PJK disamping hipertensi dan hiperkolesterolami. orang yang merokok > 20 batang perhari dapat mempengaruhi atau memperkuat efek dua faktor utama resiko lainnya. Penelitian Framingham mendapatkan kematian mendadak akibat PJK pada laki-laki perokok 10X lebih besar dari pada bukan perokok dan pada perempuan perokok 4.5X lebih dari pada bukan perokok. Efek rokok adalah Menyebabkan beban miokard bertambah karena rangsangan oleh katekolamin dan menurunnya komsumsi 02 akibat inhalasi co atau dengan perkataan lain dapat menyebabkan Tahikardi, vasokonstrisi pembuluh darah, merubah permeabilitas dinding pembuluh darah dan merubah 5-10 % Hb menjadi carboksi -Hb. Disamping itu dapat menurunkan HDL kolesterol tetapi mekanismenya belum jelas . Makin banyak jumlah rokok yang dihidap, kadar HDL kolesterol makin menurun. Perempuan yang merokok penurunan kadar HDL kolesterolnya lebih besar dibandingkan laki laki perokok. Merokok juga dapat meningkatkan tipe IV abnormal pada diabetes disertai obesitas dan hipertensi, sehingga orang yan gmerokok cenderung lebih mudah terjadi proses aterosklerosis dari pada yang bukan perokok. Apabila berhenti merokok penurunan resiko PJK akan berkurang 50 % pada akhir tahun pertama setelah berhenti merokok dan kembali seperti yang tidak merokok setelah berhenti merokok 10 tahun.
B. FAKTOR RESIKO LAINNYA. 1. Umur Telah dibuktikan adanya hubungan antara umur dan kematian akibat PJK. Sebagian besar kasus kematian terjadi pada laki-laki umur 35-44 tahun dan meningkat dengan bertambahnya umur. Kadar kolesterol pada laki-laki dan perempuan mulai meningkat umur 20 tahun. Pada laki-laki kolesterol meningkat sampai umur 50 tahun. Pada perempuan sebelum menopause ( 45-0 tahun ) lebih rendah dari pada laki-laki dengan umur yang sama. Setelah menopause kadar kolesterol perempuan meningkat menjadi lebih tinggi dari pada laki-laki. 2. Jenis kelamin. Di Amerika Serikat gejala PJK sebelum umur 60 tahun didapatkan pada 1 dari 5 laki-laki dan 1 dari 17 perempuan . Ini berarti bahwa laki-laki mempunyai resiko PJK 2-3 X lebih besar dari perempuan. 3. Geografis. Resiko PJK pada orang Jepang masih tetap merupakan salah satu yang paling rendah di dunia. Akan tetapi ternyata resiko PJK yang meningkat padta orang jepang yang melakukan imigrasi ke Hawai dan Califfornia . Hal ini menunjukkan faktor lingkungan lebih besar pengaruhnya dari pada genetik. 4. Ras Perbedaan resiko PJK antara ras didapatkan sangat menyolok, walaupun bercampur baur dengan faktor geografis, sosial dan ekonomi . Di Amerika serikat perbedaan ras perbedaan antara ras caucasia dengan non caucasia ( tidak termasuk Negro) didapatkan resiko PJK pada non caucasia kira-kira separuhnya. 5. Diet. Didapatkan hubungan antara kolesterol darah dengan jumlah lemak di dalam susunan makanan sehari-hari ( diet ). Makanan orang Amerika rata-rata mengandung lemak dan kolesterol yang tinggi sehingga kadar kolesterol cendrung tinggi. Sedangkan orang Jepang umumnya berupa nasi dan sayur-sayuran dan ikan sehingga orang jepang rata-rata kadar kolesterol rendah dan didapatkan resiko PJK yang lebih rendah dari pada Amerika.6. Obesitas. Obesitas adalah kelebihan jumlah lemak tubuh > 19 % pada lakilaki dan > 21 % pada perempuan . Obesitas sering didapatkan bersama-sama dengan hipertensi, DM, dan hipertrigliseridemi. Obesitas juga dapat meningkatkan kadar kolesterol dan LDL kolesterol. Resiko PJK akan jelas meningkat bila BB mulai melebihi 20 % dari BB ideal. penderita yang gemuk dengan kadar kolesterol yang tinggi dapat menurunkan kolesterolnya dengan mengurangi berat badan melalui diet ataupun menambah exercise. 7. Diabetes. Intoleransi terhadap glukosa sejak dulu telah diketahui sebagai predisposisi penyakit pembuluh darah. Penelitian menunjukkan laki-laki yang menderita DM resiko PJK 50 % lebih tinggi daripada orang normal, sedangkan pada perempuaan resikonya menjadi 2x lipat. 8. Exercise. Exercise dapat meningkatkan kadar HDL kolesterol dan memperbaiki kolaterol koroner sehingga resiko PJK dapat dikurangi. Exercise bermanfaat karena: Memperbaiki fungsi paru dan pemberian 02 ke miokard Menurunkan BB sehingga lemak tubuh yang berlebihan berkurang bersama-sama dengan menurunkan LDL kolesterol. Membantu menurunkan tekanan darah Meningkatkan kesegaran jasmani.
9. Perilaku dan Kebiasaan lainnya. Dua macam perilaku seseorang telah dijelaskan sejak tahun 1950 yaitu : Tipe A dan Tipe B. Tipe A umumnya berupaya kuat untuk berhasil, gemar berkompetisi, agresif, ambisi, ingin cepat dapat menyelesaikan pekerjaan dan tidak sabar.Sedangkan tipe B lebih santai dan tidak terikat waktu . Resiko PJK pada tipe A lebih besar daripada tipe B. 10. Perubahan Keadaan Sosial Dan stress. Perubahan angka kematian yang menyolok terjadi di Inggris dan Wallas . Korban serangan jantung terutama terjadi pada pusat kesibukan yang banyak mendapat stress. Penelitian Supargo dkk ( 1981-1985 ) di FKUI menunjukkan orang yang stress 1 1/2 X lebih besar mendapatkan resiko PJK stress disamping dapat menaikkan tekanan darah juga dapat meningkatkan kadar kolesterol darah. 11. Keturunan Hipertensi dan hiperkolesterolemi dipengaruhi juga oleh faktor genetik.
LO.3.3. Memahami dan Menjelaskan Epidemiologi Penyakit Jantung KoronerData WHO, 17 juta orang meninggal setiap tahun karena penyakit jantung dan pembuluh darah di seluruh dunia. Di Amerika Serikat, setiap tahunnya, 1,5 juta orang mengalami serangan jantung dan 478000 orang meninggal karena penyakit jantung koroner,Data dari World Heart Federation, baik wanita maupun pria memiliki risiko yang sama terhadap risiko penyakit jantung. Di dunia hampir sekitar 8,5 juta wanita meninggal setiap tahunnya akibat penyakit jantung.Data dari RS Harapan Kita ternyata pasien penderita Penyakit Jantung Koroner baik yang rawat jalan maupun rawat inap terjadi pengingkatan 10% setiap tahun. Bahkan dalam setahun terdapat 500 orang pasien bedah jantung.
LO.3.4. Memahami dan Menjelaskan Klasifikasi Penyakit Jantung Koroner
JenisPenjelasan nyeri dadaTemuan EKGEnzim Jantung
Angina Pectoris Tidak Stabil (APTS)Angina pada waktu istirahat/ aktivitas ringan, Crescendo angina, Hilang dengan nitrat. Depresi segmen T Inversi gelombang T Tidak ada gelombang QTidak meningkat
NonST elevasi Miocard InfarkLebih berat dan lama (> 30 menit), Tidak hilang dengan pemberian nitrat. Perlu opium untuk menghilangkan nyeri. Depresi segmen ST Inversi gelombang TMeningkat minimal 2 kali nilai batas atas normal
ST elevasi Miocard InfarkLebih berat dan lama (> 30 menit), Tidak hilang dengan pemberian nitrat. Perlu opium untuk menghilangkan nyeri. Hiperakut T Elevasi segmen T Gelombang Q Inversi gelombang T
Meningkat minimal 2 kali nilai batas atas normal
ACS: Penyakit Arteri Koroner / PJK (Coronary Artery Disease/Coronary Atherosclerosis Disease) adalah tidak cukupnya pasokan oksigen organ jantung yang diakibatkan adanya penyumbatan (endapan lemak) yang berkumpul di dalam sel yang melapisi dinding suatu arteri koroner dan menyebabkan penyempitan lumen pembuluh darah. Pada dasarnya gangguan tersebut terjadi akibat peningkatan kebutuhan O2 atau berkurangnya penyediaan O2.
STABLE ANGINA: Peningkatan kerja jantung saat aktivitas misalnya berolah raga atau naik tangga. Tidak bersifat progresif dan reversibel
UNSTABLE ANGINA: Kombinasi angina stabil dengan angina prinzmetal Dijumpai pada individu dengan perburukan penyakit arteri koroner Biasanya disertai peningkatan beban kerja jantung akibat arterosklerosis koroner, yang ditandai oleh trombus yang tumbuh dan mudah mengalami spasme.
Menurut pedoman American College of Cardiology (ACC) dan American Heart Association (AHA) perbedaan angina tak stabil dan infark tanpa elevasi segmen ST (NSTEMI) ialah iskemi yang timbul cukup berat sehingga dapat menimbulkan kerusakan pada miokardium, sehingga adanya petanda kerusakan miokardium dapat diperiksa. Diagnosis angina tak stabil bila pasien mempunyai keluhan iskemi sedangkan tak ada kenaikan troponin maupun CK-MB, dengan ataupun tanpa perubahan ECG untuk iskemi, seperti adanya depresi segmen ST ataupun elevasi sebentar atau adannya gelombang T yang negatif.
STEMI: Serangan jantung atau infark miokard ini disebabkan oleh periode sumbatan pembuluh darah yang lanjut. Ini mempengaruhi atau merusakkan area besar dari otot jantung, dan menyebabkan perubahan EKG serta penanda kimia dalam darah.
NSTEMI: Serangan jantung atau infark miokard ini tidak menyebabkan perubahan khas pada elektrokardiogram (EKG). Tetapi, terdapat penanda kimia (chemical markers) dalam darah yang menunjukkan kerusakan yang telah terjadi pada otot jantung.
Berdasarkan berat/ ringannya Sindrom Koroner Akut (SKA) menurut Braunwald (1993) adalah: Kelas I : Serangan baru, yaitu kurang dari 2 bulan progresif, berat, dengan nyeri pada waktu istirahat, atau aktivitas sangat ringan, terjadi >2 kali per hari. Kelas II : Sub-akut, yakni sakit dada antara 48 jam sampai dengan 1 bulan pada waktu istirahat. Kelas III : Akut, yakni kurang dari 48 jam.
Secara Klinis Kelas A : Sekunder, dicetuskan oleh hal-hal di luar koroner, seperti anemia, infeksi, demam, hipotensi, takiaritmi, tirotoksikosis, dan hipoksia karena gagal napas. Kelas B : Primer Kelas C : Setelah infark (dalam 2 minggu IMA). Belum pernah diobati. Dengan anti angina (penghambat beta adrenergik, nitrat, dan antagonis kalsium ) Antiangina dan nitrogliserin intravena.
LO.3.5. Memahami dan Menjelaskan Patofisiologi dan Patogenesis Penyakit Jantung KoronerHampir semua kasus infark miokardium disebabkan oleh aterosklerosis arteri koroner.
Untuk memahaminya secara komprehensif diperlukan pengetahuan tentang patofi siologi iskemia miokardium. Iskemia miokardium terjadi bila kebutuhan oksigen lebih besar daripada suplai oksigen ke miokardium. Oklusi akut karena adanya trombus pada arteri koroner menyebabkan berkurangnya suplai oksigen ke miokardium . Contoh lain, pada pasien dengan plak intrakoroner yang bersifat stabil, peningkatan frekuensi denyut jantung dapat menyebabkan terjadinya iskemi karena meningkatkan kebutuhan oksigen miokardium, tanpa diimbangi kemampuan untuk meningkatkan suplai oksigen ke miokardium.
Jika terjadi penyempitan arteri koroner, iskemia miokardium merupakan peristiwa yang awal terjadi. Daerah subendokardial merupakan daerah pertama yang terkena, karena berada paling jauh dari aliran darah. Jika iskemia makin parah, akan terjadi kerusakan sel miokardium. Infark miokardium adalah nekrosis atau kematian sel miokardium. Infark miokardium dapat terjadi nontransmural (terjadi pada sebagian lapisan) atau transmural (terjadi pada semua lapisan).7 Faktor-faktor yang berperan dalam progresi SKA :
PEMBENTUKAN PLAK ATEROSKLEROTIKPada saat ini, proses terjadinya plak aterosklerotik dipahami bukan proses sederhana karena penumpukan kolesterol, tetapi telah diketahui bahwa disfungsi endotel dan proses infl amasi juga berperan penting. Proses pembentukan plak dimulai dengan adanya disfungsi endotel karena faktor-faktor tertentu. Pada tingkat seluler, plak terbentuk karena adanya sinyal-sinyal yang menyebabkan sel darah, seperti monosit, melekat ke lumen pembuluh darah.
1. Inisiasi proses aterosklerosis: peran endotelAterosklerosis merupakan proses pembentukan plak di tunika intima arteri besar dan arteri sedang. Proses ini berlangsung terus selama hidup sampai akhirnya bermanifestasi sebagai SKA. Proses aterosklerosis ini terjadi melalui 4 tahap, yaitu kerusakan endotel, migrasi kolesterol LDL (low-density lipoprotein) ke dalam tunika intima, respons infl amatorik, danpembentukan kapsul fi brosis. Beberapa faktor risiko koroner turut berperan dalam proses aterosklerosis, antara lain hipertensi, hiperkolesterolemia, diabetes, dan merokok.
Adanya infeksi dan stres oksidatif juga menyebabkan kerusakan endotel. Faktor faktor risiko ini dapat menyebabkan kerusakan endotel dan selanjutnya menyebabkan disfungsi endotel. Disfungsi endotel memegang peranan penting dalam terjadinya proses aterosklerosis. Jejas endotel mengaktifkan proses infl amasi, migrasi dan proliferasi sel, kerusakan jaringan lalu terjadi perbaikan, dan akhirnya menyebabkan pertumbuhan plak. Endotel yang mengalami disfungsi ditandai hal-hal sebagai berikut:a. Berkurangnya bioavailabilitas nitrit oksida dan produksi endothelin-1 yang berlebihan, yang mengganggu fungsi hemostasis vaskuler.b. Peningkatan ekspresi molekul adhesif (misalnya P-selektin, molekul adhesif antarsel, dan molekul adhesif sel pembuluh darah, seperti Vascular Cell Adhesion Molecules-1 [VCAM-1]).c. Peningkatan trombogenisitas darah melalui sekresi beberapa substansi aktif lokal.
2. Perkembangan proses aterosklerosis: peran proses inflamasiJika endotel rusak, sel-sel infl amatorik, terutama monosit, bermigrasi menuju ke lapisan subendotel dengan cara berikatan dengan molekul adhesif endotel. Jika sudah berada pada lapisan subendotel, sel-sel ini mengalami differensiasi menjadi makrofag.2 Makrofag akan mencerna LDL teroksidasi yang juga berpenetrasi ke dinding arteri, berubah menjadi sel foam dan selanjutnya membentuk fatty streaks. Makrofag yang teraktivasi ini melepaskan zat-zat kemoatraktan dan sitokin (misalnya monocyte chemoattractant protein-1, tumor necrosis factor , IL-1, IL-6, CD40, dan c-reactive protein) yang makin mengaktifkan proses ini dengan merekrut lebih banyak makrofag, sel T, dan sel otot polos pembuluh darah (yang mensintesis komponen matriks ekstraseluler) pada tempat terjadinya plak. Sel otot polos pembuluh darah bermigrasi dari tunika media menuju tunika intima, lalu mensintesis kolagen, membentuk kapsul fi brosis yang menstabilisasi plak dengan cara membungkus inti lipid dari aliran pembuluh darah.8 Makrofag juga menghasilkan matriks metaloproteinase (MMPs), enzim yang mencerna matriks ekstraseluler dan menyebabkan terjadinya disrupsi plak.
Komponen primer pembentukan plak aterosklerosis karena disfungsi endotel Peningkatan adhesivitas endotel Peningkatan permeabilitas endotel (memudahkan migrasi LDL dan monosit ke tunika intima pembuluh darah) Migrasi dan proliferasi sel otot polos dan makrofag Pelepasan enzim hidrolitik, sitokin, dan faktor pertumbuhan Nekrosis fokal dinding pembuluh darah Perbaikan jaringan dengan fibrosis
3. Stabilitas plak dan kecenderungan mengalami rupturStabilitas plak aterosklerosis bervariasi. Perbandingan antara sel otot polos dan makrofagmemegang peranan penting dalam stabilitas plak dan kecenderungan untuk mengalami ruptur. LDL yang termodifikasi meningkatkan respons infl amasi oleh makrofag. Respons inflamasi ini memberikan umpan balik, menyebabkan lebih banyak migrasi LDL menuju tunika intima, yang selanjutnya mengalami modifi kasi lagi, dan seterusnya. Makrofag yang terstimulasi akan memproduksi matriks metaloproteinase yang mendegradasi kolagen. Di sisi lain, sel otot pembuluh darah pada tunika intima, yang membentuk kapsul fi brosis, merupakan subjek apoptosis. Jika kapsul fi brosis menipis, ruptur plak mudah terjadi, menyebabkan paparan aliran darah terhadap zat-zat trombogenik pada plak. Hal ini menyebabkan terbentuknya bekuan. Proses proinfl amatorik ini menyebabkan pembentukan plak dan instabilitas.Sebaliknya ada proses antiinfl amatorik yang membatasi pertumbuhan plak dan mendukung stabilitas plak. Sitokin seperti IL-4 dan TGF- bekerja mengurangi proses infl amasi yang terjadi pada plak. Hal ini terjadi secara seimbang seperti pada proses penyembuhan luka. Keseimbangan ini bisa bergeser ke salah satu arah. Jika bergeser ke arah pertumbuhan plak, maka plak semakin besar menutupi lumen pembuluh darah dan menjadi rentan mengalami ruptur.
4. Disrupsi plak, trombosis, dan SKAKebanyakan plak aterosklerotik akan berkembangperlahan-lahan seiring berjalannya waktu. Kebanyakan akan tetap stabil. Gejala muncul bila stenosis lumen mencapai 70-80%. Mayoritas kasus SKA terjadi karena ruptur plak aterosklerotik. Plak yang ruptur ini kebanyakan hanya menyumbat kurang dari 50% diameter lumen. Mengapa ada plak yang ruptur dan ada plak yang tetap stabil belum diketahui secara pasti. Beberapa penelitian menunjukkan bahwa inti lipid yang besar, kapsul fi brosa yang tipis, dan infl amasi dalam plak merupakan predisposisi untuk terjadinya ruptur.Setelah terjadi ruptur plak maupun erosi endotel, matriks subendotelial akan terpapardarah yang ada di sirkulasi. Hal ini menyebabkan adhesi trombosit yang diikuti aktivasi dan agregasi trombosit, selanjutnya terbentuk trombus. Trombosit berperan dalam proses hemostasis primer. Selain trombosit, pembentukan trombus juga melibatkan sistem koagulasi plasma. Sistem koagulasi plasma merupakan jalur hemostasis sekunder. Kaskade koagulasi ini diaktifkan bersamaan dengan sistem hemostasis primer yang dimediasi trombosit. Ada 2 macam trombus yang dapat terbentuk:a. Trombus putih: merupakan bekuan yang kaya trombosit. Hanya menyebabkan oklusi sebagian.b. Trombus merah: merupakan bekuan yang kaya fi brin. Terbentuk karena aktivasi kaskade koagulasi dan penurunan perfusi pada arteri. Bekuan ini bersuperimposisi dengan trombus putih, menyebabkan terjadinya oklusi total.
Patofisiologi STEMI
STEMI umumnya terjadi jika aliran darah koroner menurun secara mendadak setelah oklusi trombus pada plak arterosklerosik yang sudah ada sebelumnya. Stenosis arteri koroner berat yang berkembang secara lambat biasanya tidak memicu STEMI karena berkembangnya banyak kolateral sepanjang waktu. STEMI terjadi jika trombus arteri koroner terjadi secara cepat pada lokasi injury vaskular, dimana injury ini di cetuskan oleh faktor-faktor seperti merokok,hipertensi dan akumulasi lipid. Pada sebagian besar kasus, infark terjadi jika plak arterosklerosis mengalami fisur, ruptur atau ulserasi dan jika kondisi lokal atau sistemik memicu trombogenesis, sehingga terjadi trombus mural pada lokasi ruptur yang mengakibatkan oklusi arteri koroner. Penelitian histologis menunjukkan plak koroner cenderung mengalami ruptur jika mempunyai fibrous cap yang tipis dan inti kaya lipid (lipid rich core). Pada STEMI gambaran patologis klasik terdiri dari fibrin rich red trombus, yang dipercaya menjadi dasar sehingga STEMI memberikan respon terhadap terapi trombolitik. Selanjutnya pada lokasi ruptur plak, berbagai agonis (kolagen, ADP, efinefrin, serotonin) memicu aktivasi trombosit, yang selanjutnya akan memproduksi dan melepaskan tromboxan A2 (vasokontriktor lokal yang poten). Selain aktivasi trombosit memicu perubahan konformasi reseptor glikoprotein IIb/IIIa. Setelah mengalami konversi fungsinya, reseptor mempunyai afinitas tinggi terhadap sekuen asam amino pada protein adhesi yang larut (integrin) seperti faktor von Willebrand (vWF) dan fibrinogen, dimana keduanya adalah molekul multivalen yang dapat mengikat 2 platelet yang berbeda secara simultan, menghasilkan ikatan silang platelets dan agregasi.Kaskade koagulasi di aktivasi oleh pajanan tissue factor pada sel endotel yang rusak. Faktor VII dan X di aktivasi, mengakibatkan konversi protrombin menjadi trombin, yang kemudian mengkonversi fibrinogen menjadi fibrin. Arteri koroner yang terlibat kemudian akan mengalami oklusi oleh trombus yang terdiri agregat trombosit dan fibrin. Pada kondisi yang jarang, STEMI dapat juga disebabkan oleh emboli koroner, abnormalitas kongenital, spasme koroner dan berbagai penyakit inflamasi sistemik.
LO.3.6. Memahami dan Menjelaskan Manifestasi Klinis Penyakit Jantung Koroner 1. Angina pectoris tak stabil: keluhan pasien umumnya berupa angina untuk pertama kali atau keluhan angina yang bertambah dari biasa. Nyeri dada seperti pada angina biasa tapi lebih berat dan lebih lama, mungkin timbul pada waktu istirahat, atau timbul karena aktivitas yang minimal. Nyeri dada dapat disertai keluhan sesak napas, mual, sampai muntah, kadang-kadang disertai keringat dingin. Pada pemeriksaan jasmani seringkali tidak ada yang khas.2. Infark Miokard Akut dengan Elevasi ST (STEMI): Nyeri dada tipikal (angina) merupakan gejala cardinal pasien IMA. Sifat nyeri dada angina:a. Lokasi di substernal, retrosternal, dan precordial. b. Sifat nyerinya sakit seperti ditekan, rasa terbakar, ditindih benda berat, seperti di-tusuk, rasa diperas dan dipelintir. c. Penjalaran biasanya ke lengan kiri, bisa juga ke leher, rahang bawah, gigi, pung-gung, perut, dan dapat juga ke lengan kanan. d. Nyeri membaik atau hilang dengan istirahat, atau obat nitrat.e. 25% pasien mengalami infark miokard akut yang asimptomatik, terutama pada pasien diabetes yang mengalami gangguan presepsi nyeri karena adanya neuropati perifer.f. Berkeringat serta kulit dingin dan lembab terjadi karena aktivasi simpatis. Efek vagal memicu timbulnya mual, muntah, serta lemas.3. Infark Miokard Akut tanpa Elevasi ST: nyeri dada dengan lokasi khas substernal atau di epigastrium. Sifat nyeri sama dengan STEMI. Pasien dengan onset baru angina berat me-miliki prognosis lebih baik dibandingan dengan yang memiliki nyeri pada waktu istirahat. Gejala tambahannya sama dengan STEMI (Trisnohadi, 2009).
Manifestasi klinis PJK:Penyakit jantung koroner pada pria berbeda dengan penyakit jantung pada wanita. Sebagai contoh seorang pria akan merasakan nyeri pada bagian dada, sedangkan pada wanita akan sering merasakan lebih cepat lelah dan lemah. Pria yang sedang berusia 40 tahun ke atas memiliki resiko lebih tinggi terkena penyakit jantung koroner dibandingkan dingan wanita. Berikut ini gejala yang umum terjadi pada penyakit jantung koroner :a. Perasaan nyeri yang terdapat pada dada seakan-akan ada sesuatu yang mengganjal di dalam dada dan meremas-remas atau disebut dengan angina. b. Perasaan terbakar pada bagian dada c. Sesak nafas d. Sesak di bagian dada e. Perasaan mual f. Sering pusing g. Mati rasa pada bagian dada h. Detak jantung tidak teratur dan sering kali cepat.i. Jika sesorang mengalami angina, gejala di atas akan sering muncul di saat melakukan aktifitas fisik seperti olahraga. Karena tubuh pada saat itu memerlukan banyak pasokan darah dan jantung pun menuntut arteri untuk memasok lebih banyak darah, namun karena plak atau timbunan kolesterol di dalam arteri dan pembuluh darah yang menyempit maka jantung tidak dapat memompa darah dengan banyak. Jika hal tersebut tidak segera ditangani akan membuat pembekuan darah di dalam arteri sehingga menjadi serangan jantung (Alwi, 2009).
LO.3.7. Memahami dan Menjelaskan Tatalaksana Penyakit Jantung KoronerANTIANGINA1. Nitrat organikNitrat organik adalah ester alkohol polisakarida dengan nitrat, sedangkan nitrit organik adalah ester asam nitrit. Amilnitrit, ester asam nitrit dengan alkohol merupakan cairan yang mudah menguap dan biasa diberikan melalui inhalasi. Sedangkan ester nitrat lainnya yang berat molekulnya lebih tinggi (misalnya pentaeritrol tetranirat dan isosorbit dinitrat berbentuk padat).Farmakodinamik: Nitrat organik (prodrug) yakni menjadi aktif setelah dimetabolisme dan mengeluarkan mitrogen monoksida. Biotransfromasi berlangsung di intraseluler, Mekanisme kerja dari nitrat dibagi menjadi 2:a. vasodilatasi non-endothelium dependent dengan cara nitrat organik melepas nitrit oksida, lalu merangsang penglepasan cGMP yang memperantarai defosforilasi miosin sehingga terjadilah relaksasi otot polos.b. vasodilatasi endothelium dependent dengan cara melepaskan prostasiklin yang menyebaban vasodilatasi pembulih darah. Efek kardiovaskular: Nitrat organik menurunkan dan dapat meningkatkan suplai oksigen dengan cara mempengaruhi tonus vaskular menimbulkan vasodilatasi sistem vaskular Nitrat organik memperbaiki sirkulasi koroner pada pasien aterosklerosis denagn menimbullkan redistribusi aliran darah menyebabkan dilatasi pembuluh darah koroner yang besar di daerah epikardial dan bukan pembuluh darah kecil (arteriol), sehingga tidak terjadi steal phenomenonFarmakokinetik Nitrat organik diabsorpsi baik lewat kulit, mukosa sublingual dan oral. Metabolisme obat dalam hati dilakukan oleh nitrat reduktase. Masa kerja lebih panjang bila menggunakan nitrat organik oral (isosorbid mononitrat, isosorbid dinitrat, eritritil tetranitrat) Nitrat organik dengan preparat transdermal (salep, plester). Plester nitrogliserin (penggunaan 24jam-melepaskan 0.2-0.8 mg obat tiap jam). Bentuk salep nitrogliserin (2%-pada kulit 2.5-5 cm) biasanya untuk mencegah angina yang timbul pada malam hari. Amilnitrit mempunyai bentuk cairan yang mudah menguap (volatile) cara inhalasi, lebih cepat diabsorpsi dan menghindari efek metabolisme pertama dihati)Tabel 2. Sediaan Nitrat OrganikSediaan NitratIntervalLama kerja
Nitrat Kerja Singkat Amilnitrit inhalasi Preparat sublingual1. Nitrogliserin2. Isosorb dinitrat0,18-0,3 ml
0,5-0,6 mg2,5-5 mg3-5 menit
10-30 menit10-60 menit
Nitrat Kerja Panjang Isoisorb dinitrat oral Nitrogliserin oral10-60 mg6,5-13 mg4-6 jam6-8 jam
KontraindikasiEfek samping nitrat organik berhubungan dengan efek vasodilatasinya. Pada awalnya ditemukan sakit kepala, flushing karena dilatasi arteri serebral. Bila hipotensi berarti terjadi bersama refleks takikardi yang akan memperburuk keadaan.Pada pasien stenosis aorta / kardiomiopati hipertrofik, nitrat organik menyebabkan penurunan curah jantung dan hipotensi refrakter. Pemberian nitrat organik dikontraindikasikan pada pasien yang mendapat slidenafil.Indikasia. Angina pektorisUntuk angina tidak stabil nitrat organik diberikan secara iv (dapat terjadi toleransi cepat 24-48jam). Untuk angina variant diperlukan nitrat organik kerja panjang dikombinasikan dengan antagonis Cab. Infark jantungNitrat organik dapat mengurangi luas infark dan memperbaiki fungsi jantungc. Gagal jantung kongesifNitrat organik untuk GJK dalam bentuk kombinasi dengan hidralazin (lini kedua), sedangkan lini pertama menggunakan vasodilator. Penggunaan nitrat organik sebagai obat tunggal memperbaiki gejala dan tanda gagal jantung terutama pasien tersebut menderita jantung iskemik2. Penghambat Adrenoreseptor Beta (-Bloker)-Bloker bermanfaat untuk mengobati angina pektoris stabil kronik. Golongan obat ini dapat menurunkan angka mortalitas infark jantung efek aritmianya. -Bloker menurunkan kebutuhan oksigen otot jantung dengan menurunkan frekuensi denyut jantung, tekanan darah dan kontraktilitass. Efek kurang menguntungkan -Bloker peningkatan volume diastolik akhir yang meningkatkan kebutuhan oksigen.Sifat farmakologi -Bloker diklasifikasikan sebagai kardioselektif , namun bisa menghilang sifatnya bila dosis ditinggikan. Sifat larut lemak menentukan tempat metabolisme (hati) dan waktu paruh memendek. -Bloker mempunyai aktivitas simpatomimetik intrinsik yakni kurang menimbulkan bradikardi atau penekanan kontraksi jantung.Tabel 3. Sediaan Obat -BlokerObatKelarutanDalam lemakEliminasiKardioselektifDosis antiangina
asebutololHati+kap 200 mg dan tab 400 mg
labetalolHati +100-600 mg/hari
bisoproltab 5 mg
nadololGinjaltab 40 dan 80 mg
atenololGinjal tab 50 dan 100 mg
metoprololSedangHati+tab 50 dan 100 mg, tab lepas lambat 100 mg
pindololSedangGinjal & hatitab 5 dan 10 mg
propanololHatitab 10 dan 40 mg, kapsul lepas lambat 160 mg
penbutololhati
Efek Samping Farmakologi: bradikardi, blok AV, gagal jantung, bronkospasme Sal cerna: mual, muntah, diare, konstipasi Sentral: mimpi buruk, insomnia, halusinasi, rasa capai, pusing, depresi Alergi: rash, demam dan purpuraKontraindikasia. hipotensib. bradikardi simptomatikc. blok AV derajat 2-3d. gagal jantung kongesife. ekserbasi serangan asma (bronkospasme)f. diabetes melitus dengan hipoglikemiaIndikasiAngina pectoris, aritmia, hipertensi, infark miokard3. Penghambat Kanal Ca (Calsium antagonis)Farmakodinamika. Secara umum ada 2 jenis kanal Ca, pertama voltage-sensitive (VSC)/potential-dependent calcium channels (PDC membuka bila ada depolarisasi membran. Kedua, receptor-operated calcium channel (ROC) membuka bila agonis menempati reseptor dalam kompleks sistem kanal ini (contoh : hormon, norepinefrin)b. Calsium antagonis mempunyai 3 efek hemodinamik yang berhubungan dengan pengurangan kebutuhan otot jantung:1) Vasodilatasi koroner dan perifer2) Penurunan kontraktilitas jantung3) Penurunan automatisitas serta konduksi pada nodus SA dan AVSedangkan untuk meningkatkan suplai oksigen otot jantung dengan cara : dilatasi koroner dan penurunan tekanan darah da denyut jantung (sehingga perfusi subendokardial membaik)FarmakokinetikFarmakokinetik penghambat kanal Calsium hampir semua absorpsi oralny sempurna tetapi bioavailabilitasnya berkurang karena metabolisme lintas pertama dalam hati. efek obat tampak 30-60 menit pemberian. Macam-macam Calsium antagonis Dihidropiridin: nifedipin, nikardipin, felodipin, amlodipin Difenilalkilamin: verapamil, galopamil, tiapamil Benzotizepin: diltiazem Piperazin: sinarizin, flunarizin Lain-lain: prenilamin, perheksilinTabel 4. Efek Kardivaskular Antagonis KalsiumEfek kardiovaskularNifedipin(N)Verapamil(V)Diltiazem(D)
1. Vasodilatasi koroner543
2. Vasodilatasi perifer543
3. Inotropik negatif142
4. Kronotropik negatif155
5. Dromotropik negatif054
* Angka menunjukkan perbandingan kekuatan relatif masing-masing obat
Pemberian nifedipin kerja singkat menyebabkan terjadinya penurunan tekanan darah, sebagian besar terikat pada protein plasma (70-98%) dengan waktu paruh 1.3-64 jam. Diltiazem mempunyai potensi vasodilator menyebabkan penurunan resistensi perifer dan tekanan darah disertai refleks takikardi dan peningkatan curah jantung kompensatoir Pemberian verapamil peroral menyebabkan penurunan tekanan darah dan resistensi perifer tanpa perubahan frekuensi denyut jantung.
Efek Samping Nyeri kepala berdenyut (*dihidropiridin) Muka merah (*verapamil) Pusing (*dihidropiridin) Edema perifer (*dihidropiridin) Hipotensi (*dihidropiridin) Takikardia (*dihidropiridin) Kelemahan otot (*nimodipin) Mual (*dihidropiridin) Konstipasidan hiperplasia ginggiva (*verapamil) Gagal jantung Syok kardiogenik
Penghambat kanal calsium dapat meningkatkan kadar digoksin plasma dan verapamil tidak boleh digunakan untuk mengatasi keracunan digitalis, sebab akan terjadi gangguan fungsi konduksi AV yang lebih berat. Penghambat kanal calsium dikontraindikasikan pada aritmia karena konduksi antegrad seperti Wolff-Parkinson-White atau fibrilasi atrium
ANTITROMBOTIK1. AspirinAspirin menghambat sintesis tromboksan A2 (TXA2) di dalam trombosit dan prostasiklin (PGI2) di pembuluh darah dengan menghambat secara ireversibel enzim sikloogsigenase (akan tetapi sikloogsigenase dapat dibentuk kembali oleh sel endotel). Penghambatan siklooksigenase terjadi karena aspirin mengasetilasi enzim tersebut. Aspirin dosis kecil hanya dapat menekan pembentukan TXA2, sebagai akibatnya terjadi pengurangan agregasi trombosit. Dosis lebih tinggi, selain meningkatkan toksisitas (terutama perdarahan), juga menjadi kurang efektif karena selain menghambat TXA2 juga menghambat pembentukan prostasiklin.Pada infark miokard akut nampaknya aspirin bermanfaat untuk mencegah kambuhnya infark miokard yang fatal maupun nonfatal. Pada pasien TIA (transient ischemic attack), penggunaan aspirin jangka panjang juga bermanfaat untuk mengurangi kambuhnya TIA, stroke karena penyumbatan, dan kematian akibat gangguan pembuluh darah. Berkurangnya kematian terutama jelas pada pria.Efek samping aspirin misalnya rasa tidak enak di perut, mual, dan perdarahan saluran cerna; biasanya dapat dihindarkan bila dosis per hari tidak lebih dari 325 mg. Penggunaan bersama antasid atau antagonis H2 dapat mengurangi efek tersebut. Obat ini dapat mengganggu hemostasis pada tindakan operasi dan bila diberikan bersama heparin atau antikoagulan oral dapat meningkatkan risiko perdarahan.
2. DipiridamolDipiridamol menghambat ambilan dan metabolisme adenosin oleh eritrosit dan sel endotel pembuluh darah, dengan demikian meningkatkan kadarnya dalam plasma. Adenosin menghambat fungsi trombosit dengan merangsang adenilat siklase dan merupakan vasodilator. Dipiridamol juga memperbesar efek antiagregasi prostasiklin. Dipiridamol sering digunakan bersama heparin pada pasien dengan katup jantung buatan. Obat ini juga banyak digunakan bersama aspirin pada pasien infark miokard akut untuk prevensi sekunder dan pada pasien TIA untuk mencegah stroke.Efek samping yang paling sering yaitu sakit kepala; biasanya jarang menimbulkan masalah dengan dosis yang digunakan sebagai antitrombotik. Bila digunakan untuk pasien angina pektoris, dipiridamol kadang-kadang memperberat gejala karena terjadinya fenomena coronary steal. Efek samping lain ialah pusing, sinkop, dan gangguan saluran cerna.Bioavailabilitas obat ini sangat bervariasi. Lebih dari 90% dipiridamol terikat protein dan mengalami sirkulasi enterohepatik. Masa paruh eliminasi bervariasi: 1 12 jam. Dosis untuk profilaksis jangka panjang pada pasien katup jantung buatan 400 mg/hari bersama dengan warfarin. Untuk mencegah aktivasi trombosit selama operasi by-pass, dosisnya 400 mg dimulai 2 hari sebelum operasi.
3. TiklopidinTiklopidin menghambat agregasi trombosit yang diinduksi oleh ADP. Berbeda Tiklopidin menghambat agregasi trombosit yang diinduksi oleh ADP. Berbeda dari aspirin, tiklopidin tidak mempengaruhi metabolisme prostaglandin. Dari uji klinik secara acak, dilaporkan adanya manfaat tiklopidin untuk pencegahan kejadian vaskular pada pasien TIA, stroke, dan angina pektoris tidak stabil.Efek samping yang paling sering mual, muntah, dan diare. Yang dapat terjadi sampai pada 20% pasien. Selain itu, antara lain, dapat terjadi perdarahan (5%), dan yang paling berbahaya leukopenia (1%). Leukopenia dideteksi dengan pemantauan hitung jenis leukosit selama 3 bulan pengobatan. Trombositopenia juga dilaporkan, sehingga perlu dipantau hitung trombosit.Tiklopidin terutama bermanfaat untuk pasien yang tidak dapat mentoleransi aspirin. Karena tiklopidin mempunyai mekanisme kerja yang berbeda dari aspirin, maka kombinasi kedua obat diharapkan dapat memberikan efek aditif atau sinergistik.
4. Klopidogrel
5. -blokerBanyak uji klinik dilakukan dengan -bloker untuk profilaksis infark miokard atau aritmia setelah mengalami infark pertama kali. Dari The Norwegian Multicenter Study, dengan timolol didapatkan bahwa obat ini dapat mengurangi secara bermakna jumlah kematian bila diberikan pada pasien yang telah mengalami infark miokard. Akan tetapi, tidak dapat dipastikan apakah hal tersebut disebabkan oleh efek langsung timolol terhadap pembekuan darah.
6. Penghambat Glikoprotein IIb/IIIa
Terapi BedahRevaskularisasi terapi untuk lesi aterosklerotik mencakup: Intervensi Koroner Perkutan atau Percutaneous Coronary Intervention (PCI) Percutaneous transluminal coronary angioplasty (PTCA)Prosedur Balloon AngioplastyProsedur ini dilakukan dengan menyisipkan sebuah tabung plastik tipis (Kateter) ke dalam arteri. Kateter disisipkan ke dalam arteri besar (aorta) ke arteri koroner. Setelah kateter disisipkan (pada bagian arteri yang menyempit), ujung balon mengembang dan mendorong plak terhadap dinding arteri. Angioplasty memungkinkan darah mengalir lebih leluasa ke jantung. Prosedur ini efektif sekitar 85-90% dari waktu, tetapi sampai 35% dari orang mengalami kembali pemblokiran arteri mereka dalam 6 bulan. Jika hal ini terjadi, angioplasty kedua dapat dipertimbangkan. Cutting balloon angioplasty Coronary stent placement Bare stents Drug-eluted stents Coronary atherectomy Directional coronary atherectomy Rotational coronary atherectomy or rotablator Transluminal extraction catheter atherectomy Excimer laser atherectomy AngioJet suction device Brachytherapy - Intracoronary radiation therapy Gamma-ray devices Beta-ray devices
Coronary artery bypass surgeryMelibatkan pengambilan bagian pembuluh darah dari bagian lain dari tubuh (misalnya kaki atau dada) dan relokasi itu di atas dan di bawah bagian yang tersumbat dari arteri yang telah menghalangi aliran darah bebas ke jantung. Operasi biasanya memakan waktu 3 sampai 6 jam, tergantung pada seberapa banyak pembuluh darah perlu dijahit bersama-sama (dicangkokkan). Penting untuk memahami bahwa operasi ini bukanlah obat untuk aterosklerosis. Oleh karena itu, sangat penting bahwa langkah-langkah untuk mencegah pengerasan pembuluh darah (misalnya olahraga, mendengar diet sehat, obat yang sesuai) dilanjutkan. Percutaneous transmyocardial laser Ileal bypass surgery Miscellaneous therapies Chelation therapy Ethylenediaminetetraacetic acid Hydrogen peroxide Plethysmography/extracorporeal counterpulsation for angina pectoris
Program Gaya Hidup Sehat Hal ini melibatkan membuat perubahan gaya hidup. Jika seseorang itu merokok, mereka harus berhenti merokok. Diet atau asupan makanan sehari-hari juga mungkin akan perlu dimodifikasi unutk mengurangi kadar kolesterol, sentiasa memeriksa dan menjaga tekanan darah, serta menjaga gula darah supaya terkawal jika seseorang itu menghidap diabetes. Makanan yang rendah lemak, rendah garam, dan rendah kolesterol juga dianjurkan. Seseorang itu juga perlu melakukan olahraga yang lebih untuk menjaga berat badan agar sentiasa ideal tetapi periksa terlebih dahulu dengan dokter sebelum memulai program olahraga (Robert Bryg, 2009). Mengamalkan gaya hidup sehat merupakan salah satu pengobatan terbaik untuk penderita PJK. PJK dapat dicegah dan diperlambatkan baik oleh diri sendiri ataupun dalam kombinasi dengan perawatan medis. Semua pasien dengan PJK akan mendapatkan manfaat dari gaya hidup sehat (Mayoclinic Staff, 2008).
LO.3.8. Memahami dan Menjelaskan Diagnosis dan Diagnosis Banding Penyakit Jantung KoronerTujuan dari pemeriksaan fisik adalah untuk mengidentifikasi faktor pencetus dan kondisi lain sebagai konsekuensi dari APTS/NSTEMI.Hipertensi tak terkontrol, anemia, tirotoksikosis, stenosis aorta berat, kardiomiopati hipertropik dan kondisi lain, seperti penyakit paru.Keadaan disfungsi ventrikel kiri (hipotensi, ronki dan gallop S3) menunjukkan prognosis yang buruk. Adanya bruit di karotis atau penyakit vaskuler perifer menunjukkan bahwa pasien memiliki kemungkinan juga penderita penyakit jantung koroner (PJK).
Anamnesis Diagnosis seringkali berdasarkan keluhan nyeri dada yang mempunyai ciri khas sebagai berikut: Letak Sering pasien merasakan nyeri dada di daerah sternum atau di bawah sternum (substernal), atau dada sebelah kiri dan kadang-kadang menjalar ke lengan kiri, dapat menjalar ke punggung, rahang, leher, atau ke lengan kanan. Nyeri dada juga dapat timbul di tempat lain seperti di daerah epigastrium, leher, rahang, gigi, bahu. Kualitas Pada angina, nyeri dada biasanya seperti tertekan benda berat, atau seperti di peras atau terasa panas, kadang-kadang hanya mengeluh perasaan tidak enak di dada karena pasien tidak dapat menjelaskan dengan baik, lebih-lebih jika pendidikan pasien kurang. Hubungan dengan aktivitas Nyeri dada pada angina pektoris biasanya timbul pada saat melakukan aktivitas, misalnya sedang berjalan cepat, tergesa-gesa, atau sedang berjalan mendaki atau naik tangga. Pada kasus yang berat aktivitas ringan seperti mandi atau menggosok gigi, makan terlalu kenyang, emosi, sudah dapat menimbulkan nyeri dada. Nyeri dada tersebut segera hilang bila pasien menghentikan aktivitasnya. Serangan angina dapat timbul pada waktu istirahat atau pada waktu tidur malam. Lamanya serangan Lamanya nyeri dada biasanya berlangsung 1-5 menit, kadang-kadang perasaan tidak enak di dada masih terasa setelah nyeri hilang. Bila nyeri dada berlangsung lebih dari 20 menit, mungkin pasien mendapat serangan infark miokard akut dan bukan angina pektoris biasa. Pada angina pektoris dapat timbul keluhan lain seperti sesak napas, perasaan lelah, kadang-kadang nyeri dada disertai keringat dingin.
Pemeriksaan fisikPasien tampak cemas, tidak dapat istirahat (gelisah), sering kali ekstremitas pucat disertai keringat dingin. Sekitar seperempat pasien infark anterior memiliki manifestasi hiperaktivitas saraf simpatis ( takikardia dan/atau hipotensi), dan hampir setengah pasien infark inferior menunjukkan hiperaktivitas saraf parasimpatis (bradikardia dan/atau hipotensi) tanda fisis lain pada disfungsi ventrikular adalah , dijumpai S4 dan S3 gallop, penurunan intensitas bunyi jantung pertama, split paradoksikal bunyi jantung kedua. Dapat ditemukan peningkatan suhu sampai 38C dalam minggu pertama pasca STEMI.
Perbedaan nyeri dada jantung dan non jantung: JantungNon Jantung
Tegang tidak enak Tajam
TertekanSeperti pisau
BeratDitusuk
MengencangkanDijahit
Nyeri/pegalDitimbulkan tekanan
MenekanTerus-menerus seharian
Angina pada wanita dan pria :a. Wanita: Paling sering angina (terkadang pasien hanya bilang sesak padahal maksudnya nyeri dada)b. Pria: Paling sering langsung miocard infark banyak yang sudden death.
EKGGambaran EKG saat istirahat dan bukan pada saat serangan angina sering masih normal. Gambaran EKG dapat menunjukkan bahwa pasien pernah mendapat infark miokard di masa lampau. Kadang-kadang menunjukkan pembesaran ventrikel kiri pada pasien hipertensi dan angina; dapat pula menunjukkan perubahan segmen ST dan gelombang T yang tidak khas. 9 Untuk mendiagnosa STEMI dari EKG adalah adanya elevasi segmen ST > 1mm pada 2 sadapan ekstremitas atau elevasi ST > 2mm pada 2 sadapan prekordial yang berhubungan, LBBB yang dianggap baru.
Perubahan EKG cukup spesifik, tetapi tidak peka untuk diagnosis IMA pada fase yang masih dini. Berdasarkan kelainan EKG IMA dibagi atas 2 yaitu: a. IMA dengan gelombang Q.Mula-mula terjadi elevasi segmen ST yang konveks pada hantaran yang mencerminkan daerah IMA. Kadang baru terjadi beberapa jam setelah serangan. Depresi segmen ST yang resiprokal terjadi pada hantaran yang berlawanan.Diikuti terbentuknya gelombang Q patologis yang menunjukkan IMA transmural (terjadi 24 jam pertama IMA). Setelah elevasi segmen ST berkurang, gelombang T terbalik (inversi). Keduanya dapat menjadi normal setelah beberapa hari atau minggu.b.IMA non gelombang QTidak ada Q patologis, hanya dijumpai depresi segmen ST dan inversi simetrik gelombang T
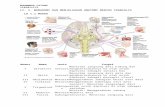
Berdasarkan ditemukannya kelainan EKG, dapat diprediksi lokasi infark myocard.
LOKASI INFARK QWAVE / ELEVASI STA. KORONER
AnteroseptalV1 dan V2LAD
AnteriorV3 dan V4LAD
LateralV5 dan V6LCX
Anterior ekstrinsifI, a VL, V1 V6LAD / LCX
High lateralI, a VL, V5 dan V6LCX
PosteriorV7 V9 (V1, V2*)LCX, PL
InferiorII, III, dan a VFPDA
Right ventrikelV2R V4RRCA
* Gelombang R yang tinggi dan depresi ST di V1 V2 sebagi mirror image dari perubahan sedapan V7 V9LAD = Left Anterior Descending arteryLCX = Left CircumflexRCA = Right Coronary ArteryPL= PosteriorDescending Artery
Foto DadaFoto rontgen dada sering menunjukkan bentuk jantung yang normal; pada pasien hipertensi dapat terlihat jantung membesar dan kadang-kadang tampak adanya kalsifikasi arkus aorta. Pemeriksaan radiologi tidak banyak menolong untuk menegakan diagnosis infark miokard akut. Walau demikian akan berguna bila ditemukan adanya bendungan pada paru (gagal jantung). Kadang-kadang dapat dilihat adanya kardiomegali.
Laboratorium CKMB: meningkat setelah 3 jam bila ada infark miokard dan mencapai puncak dalam 10-24 jam dan kembali normal dalam 2-4 hari. cTn: ada dua jenis, yaitu cTn T dan cTn I. Enzim ini meningkat setelah 2 jam bila ada infark miokard dan mencapai puncak dalam 10-24 jam dan cTn T masih dapat dideteksi setelah 5-14 hari, sedangkan cTn I setelah 5-10 hari. Mioglobin: dapat dideteksi satu jam setelah infark dan mencapai puncak dalam 4-8 jam. Ceratinin Kinase (CK) : meningkat setelah 3-8 jam bila ada infark miokard dan mencapai puncak dalam 10-36 jam dan kembali normal dalam 3-4 hari. Lactic dehydrogenase (LDH) : meningkat setelah 24-48 jam bila ada infark miokard, mencapai puncak 3-6 hari dan kembali normal dalam 8-14 hari.
a.CK (Kreatinin Fosfokinase)Pada IMA konsentrasi dalam serum meningkat 6-8 jam setelah onset infark, mencapai puncak setelah 24 jam dan turun kembali dalam waktu 3-4 hari. Enzim ini juga banyak terdapat pada paru, otot skelet, otak, uterus, sel, pencernaan dan kelenjar tiroid. Selain pada infark miokard, tingkat abnormalitas tinggi terdapat pada penyakit otot, kerusakan cerebrovaskular dan setelah latihan otot.b. SGOT (Serum Glutamic Oxalo-acetic Transaminase)Terdapat terutama di jantung, otot skelet, otak, hati dan ginjal. Dilepaskan oleh sel otot miokard yang rusak atau mati. Meningkat dalam 8-36 jam dan turun kembali menjadi normal setelah 3-4 hari.c. LDH (Lactat Dehidrogenase)Enzim ini terdapat di jantung dan eritrosit dan tidak spesifik. Dapat meninggi bila ada kerusakan jaringan tubuh. Pada IMA konsentrasi meningkat dalam waktu 24-48 jam, mencapai puncaknya dalam 3-6 hari dan bisa tetap abnormal 1-3 minggu. Isoenzimnya lebih spesifik.Sebagai indikator nekrosis miokard dapat juga dipakai troponin T, suatu kompleks protein yang terdapat pada filamen tipis otot jantung. Troponin T akan terdeteksi dalam darah beberapa jam sampai dengan 14 hari setelah nekrosis miokard.
1. Teknik non invasif penentuan klasifikasi koroner dan anatomi koroner : Computed Tomography Magnetic Resonance Arteriography2. Pemeriksaan invasif menetukan anatomi koroner Arteriografi koroner Ultrasound intravaskular (IVUS)
Diagnosa adanya suatu SKA harus ditegakkan secara cepat dan tepat dan didasarkan pada tiga kriteria, yaitu: Gejala klinis nyeri dada spesifik Gambaran EKG (elektrokardiogram) Evaluasi biokimia dari enzim jantung.1. Cardiac specific troponin (cTn)a. Paling spesifik untuk infark miokardb. Troponin C pada semua jenis otot c. Troponin I & T pada otot jantung d. Troponin I memiliki ukuran yang lebih kecil, sehingga mudah dideteksi2. Myoglobina. Marker paling cepat terdeteksi (hal ini karena ukuran molekulnya sangat kecil), 1-2 jam sejak onset nyerib. Ditemukan pada sitoplasma semua jenis otot 3. Creatine Kinase (CK)a. Ditemukan pada otot, otak, jantungb. Murah, mudah, tapi tidak spesifik4. Lactat Dehidrogenase (LDH)a. Ditemukan di seluruh jaringan b. LD1 & LD2 memiliki konsentrasi tinggi pada otot jantung, normalnya LD2 > LD1 c. Pada pasien infark jantung: LD1 > LD25. Creatine Kinase-Myocardial Band (CKMB)
Cardiac MarkerMeningkatPuncakNormal
cTn T3 jam12-48 jam5-14 hari
cTn I3 jam24 jam5-10 hari
CKMB3 jam10-24 jam2-4 hari
CK3-8 jam10-36 jam3-4 hari
Mioglobin1-2 jam4-8 jam24 jam
LDH24-48 jam3-6 hari8-14 hari
Angiografi dan TujuannyaAngiografi berfungsi untuk memperlihatkan tumpukan plak pada pembuluh darah jantung, mendeteksi plak pada arteri carotis di leher yang menggangu aliran darah ke otak yang menyebabkan stroke, mengetahui kelainan pada pembuluh darah di otak, serta mengidentifikasi aneurisma intracranial atau bahkan adanya aneurisma pembuluh darah aorta.Tujuan:1. Untuk mendeteksi problem pada pembuluh darah yang ada di dalam atau yang menuju otak (contohnya, aneurysma, malformasi pembuluh datah, trombosis, penyempitan atau penyumbatan)2. Untuk mempelajari pembuluh darah otak yang letaknya tidak normal (karena tumor, gumpalan darah, pembengkakan, spasme, tekanan otak meningkat, atau hydrocephalus)3. Untuk menentukan pemasangan penjepit pembuluh darah pada saat pembedahan dan untuk mencek kondisi pembuluh tersebut.
LO.3.9. Memahami dan Menjelaskan Pencegahan Penyakit Jantung Koronera. Upaya pencegahan primer, yaitu mencegah mereka yang sehat agar tidak mendapatkan penyakit jantung koroner/serangan jantung.b. Pencegahan sekunder adalah upaya pencegahan bagi penderita PJK agar tidak mendapatkan komplikasi akibat PJK, termasuk serangan jantung baik yang pertama maupun serangan jantung ulangan.c. Pencegahan tersier adalah upaya pencegahan bagi penderita PJK agar tidak mengalami komplikasi lanjut / kecacatan akibat PJK
Pencegahan primer, sekunder dan tersier dapat dilakukan dengan:1. Kenali dan Kendalikan Faktor Risiko TinggiKenali apakah anda mempunyai faktor risiko utama seperti diabetes melitus (kencing manis). Bila tidak tahu sebaiknya pernah melakukan srkining diabetes dengan melakukan tes gula darah. Bila terdapat kondisi diabetes kendalikan kadar gula darah dalam batas normal.Kenali apakah mempunyai faktor risiko tinggi sepertikadar kolesterol tinggi, tekanan darah tinggi(hipertensi), rokok, usia diatas 45 tahun (pria) atau diatas 55 tahun (wanita), serta ada serangan jantung pada ayah/ibu. Bila terdapat faktor risiko tinggi tersebut, kendalikan/terapi faktor risiko tersebut.Faktor risiko lain yang harus dikendalikan/diterapi adalah termasuk kegemukan, inaktifitas fisik (kebiasan hidup tidak aktif) dan stres. Kendali/terapi berbagai faktor risiko tersebut dapat dilakukan dengan upaya obat dan bukan obat.
2. Skrining Penyakit Jantung KoronerPenapisan ada tidaknya penyakit jantung koroner pada orang yang mempunyai keluhan khas maupun tidak dapat dikonsultasikan kepada dokter.
3. Diet Sehat dan Hidup AktifDiet sehat jantung:a. Hindari makanan berlemak tinggi, terutama kolesterol (lemak hewani) dan lemak jenuh.b. Hindari makanan yang padat kandungan energinya.c. Batasi asupan garam.d. Perbanyak makan sayur dan buah yang kaya akan serat.Hidup aktif:a. Lakukan berbagai pekerjaan rumahb. Perbanyak berjalan kaki atau bersepeda, kurangi menggunakan kendaraan bermotorc. Olah raga rutin, seperti brisk walking, jogging, bersepeda dan berenang, seminggu 3-4 kali latihan (Keluarga Jantung, 2012).
LO.3.10. Memahami dan Menjelaskan Komplikasi Penyakit Jantung Koroner1. Disfungsi Ventrikular Ventrikel kiri mengalami perubahan serial dalam bentuk ukuran, dan ketebalan pada segmen yang mengalami infark dan non infark. Proses ini disebut remodelling ventricular yang sering mendahului berkembangnya gagal jantung secara klinis dalam hitungan bulan atau 16 tahun pasca infark. Pembesaran ruang jantung secara keseluruhan yang terjadi dikaitkan dengan ukuran dan lokasi infark, dengan dilatasi terbesar pasca infark pada apeks ventrikel kiri yang mengakibatkan penurunan hemodinamik yang nyata, lebih sering terjadi gagal jantung dan prognosis lebih buruk.
Gagal Jantung: Gagal jantung adalah keadaan patofisiologik dimana jantung sebagai pompa tidak mampu memenuhi kebutuhan darah untuk metabolisme jaringan. Ciri-ciri yang penting dari defenisi ini adalah pertama defenisi gagal adalah relatif terhadap kebtuhan metabolic tubuh, kedua penekanan arti gagal ditujukan pada fungsi pompa jantung secara keseluruhan. Gagal jantung adalah komplikasi yang paling sering dari segala jenis penyakit jantung kongestif maupun didapat. Mekanisme fisiologis yang menyebabkan gagal jantung mencakup keadaan-keadaan yang meningkatkan beban awal, beban akhir atau menurunkan kontraktilitas miokardium. Keadaan-keadaan yang meningkatkan beban awal meliputi : regurgitasi aorta dan cacat septum ventrikel. Dan beban akhir meningkat pada keadaan dimana terjadi stenosis aorta dan hipertensi sistemik. Kontraktilitas miokardium dapat menurun pada imfark miokardium dan kardiomiopati.
Pada penyakit jantung koroner, arteri pemasok darah ke jantung menyempit atau tersumbat. Seseorang mengalami serangan jantung ketika aliran darah ke daerah jantung tersumbat seluruhnya. Otot jantung menderita kerusakan ketika asupan darah berkurang atau tersumbat. Jika kerusakan mempengaruhi kemampuan jantung untuk memompa darah, gagal jantung terjadi. Beberapa serangan jantung terjadi tanpa disadari.
Kardiomiopati mungkin disebabkan oleh penyakit arteri jantung dan berbagai masalah jantung lainnya. Kadang kala, penyebabnya tidak ditemukan, hal ini dikenal dengan kardiomiopati idiopatik. Kardiomiopati dapat melemahkan otot jantung, menyebabkan gagal jantung.
Tekanan darah tinggi merupakan penyebab umum gagal jantung lainnya. Tekanan darah tinggi membuat jantung bekerja berat untuk memompa darh. Beberapa saat kemudian, jantung tidak dapat menyesuaikan dan gejala gagal jantung timbul. Kerusakan katup jantung, penyakit jantung keturunan, alkoholisme, dan penggunaan obat sembarangan menyebabkan kerusakan jantung yang dapat menyebabkan gagal jantung.
2. Gangguan Hemodinamik Gagal pemompaan (pump failure) merupakan penyebab utama kematian di rumah sakit pada STEMI. Perluasan nekrosis iskemia mempunyai korelasi dengan tingkat gagal pompa dan mortalitas, baik pada awal (10 hari infark) dan sesudahnya.
3. Syok kardiogenik Syok kardiogenik ditemukan pada saat masuk (10%), sedangkan 90% terjadi selama pe-rawatan. Biasanya pasien yang berkembang menjadi syok kardiogenik mempunyai penyakit arteri koroner multivesel.
4. Infark ventrikel kanan Infark ventrikel kanan menyebabkan tanda gagal ventrikel kanan yang berat (distensi vena jugularis, tanda Kussmaul, hepatomegali) dengan atau tanpa hipotensi.
5. Aritmia paska STEMI Mekanisme aritmia terkait infark mencakup ketidakseimbangan sistem saraf autonom, gangguan elektrolit, iskemi, dan perlambatan konduksi di zona iskemi miokard.
6. Ekstrasistol ventrikel Depolarisasi prematur ventrikel sporadis terjadi pada hampir semua pasien STEMI dan tidak memerlukan terapi. Obat penyekat beta efektif dalam mencegah aktivitas ektopik ventrikel pada pasien STEMI.7. Takikardia dan fibrilasi ventrikel, dapat terjadi tanpa bahaya aritmia sebelumnya dalam 24 jam pertama. 8. Fibrilasi atrium 9. Aritmia supraventrikular 10. Asistol ventrikel 11. Bradiaritmia dan Blok 12. Komplikasi Mekanik : Ruptur muskulus papilaris, ruptur septum ventrikel, ruptur dinding ventrikel (Alwi, 2009).
LO.3.11. Memahami dan Menjelaskan Prognosis Penyakit Jantung KoronerKecirian prognosis penyakit jantung koroner1. Dalam satu tahun setelah kambuhnya penyakit jantung, sekitar 42 persen penderita wanita mungkin meninggal, angka itu lebih tinggi satu kali lipat daripada kaum lelaki.2. Sesudah pertama kali penyakit jantung kaum wanita kambuh, keadaan itu lebih mudah terjadi ulang dibandingkan dengan kaum lelaki.
Semua orang bisa sembuh dengan berbeda cara. Beberapa orang dapat mempertahankan kehidupan yang sehat dengan mengubah diet mereka, berhenti merokok, dan minum obat persis seperti resep dokter. Orang lain mungkin memerlukan prosedur medis seperti angioplasti atau operasi. Meskipun setiap orang berbeda, deteksi dini PJK umumnyamenghasilkan hasilyang lebih baik.Tergantung daerah jantung yang terkena, beratnya gejala, ada tidaknya komplikasi.
Klasifikasi Killip berdasarkan pemeriksaan fisik bedside sederhana, S3 gallop, kongesti paru dan syok kardiogenik.KlasDefinisiMortalitas (%)
ITak ada tanda gagal jantung kongestif6
II+S3 dan atau ronki basah17
IIIEdema paru30-40
IVSyok kardiogenik60-80
Semua penderita penyakit jantung koroner berisiko tinggi untuk mendapatkan serangan jantung. Prognosis penyakit jantung koroner tergantung pada kendali semua faktor risiko utama dan faktor risiko tinggi, seperti kadar kolesterol tinggi, hipertensi, rokok, diabetes melitus termasuk juga kegemukan. Kendali faktor risiko yang dapat dikendalikan lainnya seperti kebiasan tidak aktif dan stres. Bila kendali semua hal diatas buruk maka prognosis penyakit jantung koroner akan buruk, keluhan nyeri dada akan menjadi lebih sering seiring dengan semakin tebalnya plak stabil di dinding pembuluh darah koroner, risiko timbulnya serangan jantung menjadi meningkat.
Pada penderita paska angioplasti atau operasi pintas koroner, tanpa kendali faktor risiko maka sumbatan koroner dapat terbentuk kembali (Alwi, 2009).