PBL empatblas
-
Upload
kiky-hetharie -
Category
Documents
-
view
41 -
download
0
description
Transcript of PBL empatblas

BAB I
PENDAHULUAN
Artritis reumatoid (AR) adalah penyakit autoimun yang di tandai oleh inflamasi
sistemik kronik dan progresif, di mana sendi merupakan target utama. Manifestasi klinik
klasik AR adalah poliartritis sistemik yang terutama mengenai sendi-sendi kecil pada tangan
dan kaki. Selain lapisan sinovial sendi, AR juga bisa mengenai organ-organ di luar
persendian seperti kulit, jantung, paru-paru, dan mata. Mortalitasnya meningkat akibat
adanya komplikasi kardiovaskular, infeksi, penyakit ginjal, keganasan dan adanya
komorbiditas. Menegakan diagnosis dan memulai terapi sedini mungkin, dapat menurunkan
progresifitas penyakit. Metode terapi yang dianut saat ini adalah pendekatan piramid terbalik
(reverse pyramid), yaitu pemberian DMARD sedini mungkin untuk menghambat perburukan
penyakit. Bila tidak mendapat terapi yang adekuat, akan terjadi destruksi sendi, deformitas,
dan disabilitas. Morbiditas dan mortalitas AR berdampak terhadap kehidupan sosial ekonomi.
Kemajuan yang cukup pesat dalam pengembangan DMARD biologik, memberi harapan baru
dalam penatalaksanaan penderita AR.1,2

Analisis Masalah
Hipotesis
Nona O, 21 tahun, diduga menderita R.A
Nyeri bengkak pada jari dan pergelangan tangan di sertai kaku pada pagi hari
Pemeriksaan Working Diagnosis
Differential Diagnosis
Etiologi
Komplikasi
Prognosis
Terapi
Patofisiologi Epidemiologi
Medikamentosa
Non Medikamentosa
Umum
khusus Penunjang
Rontgent
Laboratorium
Anamnesis
Fisik

BAB II
PENDAHULUAN
A. ANAMNESIS
i. Riwayat Penyakit
Riwayat penyakit sangat penting dalam langkah awal diagnosis semua
penyakit, termasuk pula rematik. Sebagaimana biasanya diperlukan
riwayat penyakit yang deskriptif dan kronologis. Ditanyakan pula faktor
yang memperberat penyakit dan hasil pengobatan untuk mengurangi
keluhan pasien.
ii. Umur
Penyakit rematik dapat menyerang semua umur, tetapi frekuensi setiap
penyakit terdapat pada kelompok umur tertentu. Misalnya osteoartritis
lebih sering ditemukan pada pasien usia lanjut dibandingkan usia muda.
Sebaliknya SLE lebih sering ditemukan pada wanita usia muda
dibandingkan dengan kelompok usia lainnya.
iii. Jenis Kelamin
Misalnya pada RA yang lebih terserang yaitu perempuan, ada riwayat
keluarga yang menderita RA dan umur lebih tua.
iv. Nyeri Sendi
Nyeri sendi merupakan keluhan utama pasien rematik. Pasien sebaiknya
diminta menjelaskan lokasi nyeri serta punctum maximumnya karena
mungkin sekali nyeri tersebut menjalar ke tempat jauh merupakan
karakteristik yang disebabkan oleh penekanan radiks saraf. Pentingnya
untuk membedakan nyeri yang disebabkan perubahan mekanis dengan
nyeri yang disebabkan inflamasi. Nyeri yang timbul setelah aktivitas akan
hilang setelah istirahat serta tidak timbul di pagi hari merupakan nyeri
mekanis. Sebaliknya nyeri inflamasi akan bertambah berat pada pagi hari
saat bangun tidur dan disertai kaku sendi atau nyeri yang hebat pada awal
gerak dan berkurang setelah melakukan aktivitas.

Pada artritis reumatoid, nyeri yang paling berat biasanya pada pagi hari,
membaik pada siang hari dan sedikit lebih berat pada malam hari.
Sebaliknya pada osteoartritis, nyeri paling berat pada malam hari, pagi hari
terasa lebih ringan dan membaik di siang hari. Pada artritis gout, nyeri
yang terjadi biasanya berupa serangan yang hebat pada waktu bangun pagi
hari, sedangkan pada malam hari sebelumnya pasien tidak merasakan apa-
apa, nyeri ini biasanya self limiting dan sangat resposif dengan
pengobatan. Nyeri malam hari terutama bila dirasakan seperti suatu
regangan merupakan nyeri akibat peninggian tekanan intra artikular akibat
suatu nekrosis avaskular atau kolaps tulang akibat artritis yang berat. Nyeri
yang menetap sepanjang hari (siang dan malam) pada tulang merupakan
tanda proses keganasan.
v. Kaku Sendi
Kaku sendi merupakan rasa seperti diikat, pasien merasa sukar untuk
menggerakan sendi. Keadaan ini biasanya akibat desakan cairan yang
berada di sekitar jaringan yang mengalami inflamasi (kapsul sendi,
sinovial, atau bursa). Kaku sendi makin nyata pada pagi hari atau setelah
istirahat. Setelah digerak-gerakan, cairan akan menyebar dari jaringan
yang mengalami inflamasi dan pasien merasa terlepas dari ikatan. Lama
dan beratnya kaku sendi pada pagi hari atau setelah istirahat biasanya
sejajar dengan beratnya inflamasi sendi ( kaku sendi pada artritis
reumatoid lebih lama dari osteoartritis, kaku sendi pada artritis reumatoid
berat lebih lama daripada yang ringan).
vi. Gejala Sistemik
Penyakit sendi inflamator baik yang disertai maupun tidak disertai
keterlibatan multisistem lainnya akan mengakibatkan peningkatan reaktan
fase akut seperti peningkatan LED atau CRP. Selain itu terkadang akan
disertai gejala sistemik seperti panas, penurunan berat badan, kelelahan,
lesu dan mudah terangasang.

vii. Gangguan tidur dan depresi
Faktor yang berperan dalam gangguan pola tidur antara lain seperti nyeri
kronik, terbentuknya fase reaktan, obat anti inflamasi nonsteroid (seperti
indometasin).3, 4,5
B. PEMERIKSAAN FISIK
Pemeriksaan fisik pada sistem muskuloskeletal meliputi inspeksi pada saat
diam / istirahat, inspeksi pada saat gerak, dan Palpasi. Yang dinilai dalam
pemeriksaan fisik antara lain:
i. Gaya Berjalan
Gaya berjalan yang normal terdiri dari 4 fase, yaitu heel strike phase,
loading / stance phase , toe off phase dan swing phase. Pada heel strike
phase, lengan diayun diikuti gerakan tungkai yang berlawanan yang terdiri
dari fleksi sendi koksae dan ekstensi sendi lutut. Pada loading / stance
phase, pelvis bergerak secara simetris dan teratur melakukan rotasi ke
depan bersamaan dengan akhir gerakan tungkai pada heel strike phase.
Pada toe off phase, sendi koksae ekstensi dan tumit mulai terangkat dari
lantai. Pada swing phase, sendi lutut fleksi diikuti dorsofleksi sendi
talokruralis.
Gaya berjalan abnormal meliputi gaya berjalan antalgik (Gaya berjalan
pada pasien artritis dimana pasien akan segera mengangkat tungkai yang
nyeri), Trendelenburg (Disebabkan oleh abduksi koksae yang tidak efektif
sehingga panggul kontralateral akan jatuh pada swing phase), Waddle gait
(Gaya berjalan tendelenburg bilateral sehingga pasien akan berjalan
dengan pantat bergoyang), Paraparetik Spastik (Kedua tungkai melakukan
gerakan fleksi dan ekstensi secara kaku dan jari-jari kaki mencengkeram
kuat sebagai usaha agar tidak jatuh), Paraparetik flaksid (Gaya berjalan
seperti ayam jantan), hemiparetik (tungkai yang kesemutan akan digerakan
ke samping baru diayun ke depan karena koksae dan lutut tidak dapat
difleksikan), ataktik (Kedua tungkai dilangkahkan secara bergoyang ke
depan dan ditapakkan ke lantai secara ceroboh secara berjauhan satu sama

lain), parkinson (gerak berjalandilakukan perlahan, setengah diseret,
tertatih-tatih dengan jangkauan yang pendek-pendek), scissor gait (Gaya
berjalan dengan kedua tungkai bersikap genu velgum sehingga lutut yang
satu berada di depan lutut yang lain secara bergantian).
ii. Sikap / Postur Badan
Perlu diperhatikan bagaimana cara pasien menagtur posisi bagian badan
yang sakit. Sendi yang meradang biasanya mempunyai tekanan
intraartikular yang tinggi, oleh karena itu pasien akan berusaha
menguranginya dengan mengatur posisi sendi tersebut seenak mungkin,
biasanya dalam posisi setengah fleksi. Pada sendi lutut sering diganjal
dengan bantal. Pada sendi bahu dengan cara lengan diaduksi dan
endorotasi.
iii. Perubahan Kulit
Kelainan kulit sering menyertai penyakit rematik atau penyakit kulit sering
pula disertai dengan penyakit rematik. Kelainan kulit yang sering
ditemukan antara lain psoriasis dan eritema nodusum. Kemerahan disertai
deskuamasi pada kulit di sekitar sendi menunjukan adanya inflamasi
periartikular, yang sering pula merupakan tanda artritis septik atau artritis
kristal (gout).
iv. Kenaikan Suhu sekitar Sendi
Pada perabaan dengan menggunakan punggung tangan akan dirasakan
adanya kenaikan suhu di sekitar sendi yang mengalami inflamasi.
v. Bengkak Sendi
Bengkak sendi dapat disebabkan oleh cairan, jaringan lunak atau tulang.
Cairan sendi yang terbentuk biasanya akan menumpuk di sekitar daerah
kapsul sendi yang resistensinya paling lemah dan mengakibatkan bentuk
yang khas pada tempat tersebut.

vi. Nyeri Raba
Menentukan lokasi nyeri raba yang tepat merupakan hal yang penting
untuk menentukan penyebab keluhan pasien. Nyeri raba kapsular /
artikular terbatas pada daerah sendi merupakan tanda artropati atau
penyakit kapsular.
vii. Atrofi atau Penurunan Kekuatan Otot
Atrofi otot merupakan tanda yang paling sering ditemukan. Pada sinovitis
segera terjadi hambatan refleks spinal lokal terhadap otot yang bekerja
untuk sendi tersebut. Pada artropati berat dapat terjadi atrofi periartikular
yang luas. Sedangkan pada jepitan saraf, gangguan tendon atau otot terjadi
atrofi lokal. Perlu dinilai kekuatan otot, karena ini lebih penting dari besar
otot.5
C. PEMERIKSAAN PENUNJANG
a. Tes Serologi
i. Tes Faktor reumatoid (FR)
Faktor rematoid merupakan antibodi sendiri terhadap determinan antigenik
pada fragmen fc dari imunoglobulin. Imunoglobulin yang muncul dari
antibodi ini adalah igG, igM, igA, dan igE, tetapi yang diukur dalam faktor
rematoid ini umumnya adalah igM. Istilah reumatoid-nya diberikan karena
faktor ini kebanyakan muncul pada pasien artritis reumatoid.
Telah diketahui bahwa cairan sinovial reumatoid kaya akan igG-FR, igM-
FR, dan igA-FR. Jadi FR pada cairan sendi, kemungkinan besar diproduksi
secara lokal oleh limfosit-limfosit yang terletak dalam membran sinovial
ataupun cairan sendinya sendiri.
ii. Tes C-Reactive Protein (CRP)
CRP merupakan salah satu protein fase akut. CRP terapat dalam
konsentrasi rendah pada manusia. CRP adalah salah satu alfa globulin
yang timbul dalam serum setelah terjadinya proses inflamasi. CRP terdiri
atas berbagai ligan biologik berupa fosfokolin, fosfolipid dan lainnya yang
akan terpapar bila terjadi kerusakan jaringan.

Adanya stimulus inflamasi akut, konsentrasi CRP akan meningkat secara
cepat dan mencapai puncaknya setelah 2-3 hari. Bila tidak ada stimulus
inflamasi, maka konsentrasi CRP serum akan menurun dengan paruh
waktu sekitar 18 jam. Peningkatan konsentrasi CRP dapat terjadi pada
artritis reumatoid, TBC, dan keganasan.
Pengukuran CRP berguna untuk menegakkan diagnosis dan
penatalaksanaan penyakit rematik seperti halnya pengukuran LED (Laju
Endap Darah).
Berikut ini adalah kondisi yang berhubungan dengan peningkatan CRP:
1. < 1 mg/dL Normal, pada kerja berat, kehamilan, stroke, kejang
2. 1-10 mg/dL Sedang, pada infark miokard, keganasan, pankreatitis,
penyakit rematik
3. > 10 mg/dL Tinggi, pada infeksi bakteri akut, trauma berat, dan
vaskulitis sistemik
iii. Tes Antinuclear Antibodies (ANA)
Antinuklear antibodi merupakan suatu kelompok autoantibodi yang
spesifik terhadap asam nukleat dan nukleoprotein, ditemukan pada
connective tissue dissease seperti SLE, sklerosis sistemik, mixed
connective tissue dissease dan sindrom sjorgen’s primer. Pada reumatoid
artritis pemeriksaan ini tidak spesifik.
b. Pencitraan / radiologi
i. Foto polos
Pemeriksaan foto polos merupakan titik tolak sebagian besar pemeriksaan
pencitraan penyakit reumatik walaupun mungkin setelah itu akan
dilakukan pemeriksaan MRI. Biayanya murah dan resolusi spatial tinggi,
sehingga detail trabekula dan erosi kecil tulang dapat dilihat dengan baik.
Meskipun resolusikontrasnya tidak sebaik CT-Scan ataupun MRI, foto
polos merupakan sarana yang berguna untuk menilai pengaruh massa
jaringan lunak terhadap tulang yang berdekatan atau untuk mendeteksi
kalsifikasi dalam jaringan lunak. Namun teknik ini tidak cocok untuk
mengevaluasi jaringan lunak (soft tissue).

ii. Tomografi
Teknik ini sangat berguna untuk pemeriksaan daerah dengan anatomi yang
kompleks, dimana struktur yang berhimpitan akan mengaburkan gambaran
anatomi. Biasanya hampir sama dengan CT-Scan. Resolusi struktur tulang
sedikit lebih baik, sedangkan visualisasi jaringan lunak jauh lebih buruk.
Dalam prakteknya, teknik ini telah digantikan oleh CT-Scan.
iii. CT-Scan (Computed Tomography)
Meskipun relatif mahal, CT-Scan lebih murah daripada MRI. Resolusi
spasial lebih baik daripada MRI, tetapi lebih buruk daripada foto
konvensional. CT-Scan dapat memperlihatkan kelainan jaringan lunak
yang lebih baik daripada foto konvensional, walaupun tidak sebaik MRI.
CT-Scan merupakan teknik yang sangat baik untuk mengevaluasi penyakit
degenaratif diskus intervertebralis dan kemungkinan herniasi diskus pada
orang tua. Penekanan tulang pada kanalis spinalis dan foramen
intervertebralis lebih muda dievaluasi daripada MRI.
iv. MRI (Magnetic Resonance Imaging)
MRI membawa keuntungan besar bagi pencitraan muskuloskeletal karena
kesanggupannya memperlihatkan struktur jaringan lunak yang tidak dapat
diperlihatkan oleh pemeriksaan radiologi konvensional. Teknik ini
memperoleh informasi struktur berdasarkan densitas proton dalam jaringan
dan hubungan proton ini dengan lingkungan terdekatnya. MRI dapat
memberi penekanan pada jaringan atau status metabolik yang berbeda-
beda.
MRI relatif lebih mahal daaripada pemeriksaan pencitraan lain, terutama
karena harga peralatan dan waktu yang diperlukan untuk melakukan
pemeriksaan. Struktur jaringan lunak sendi seperti meniskus dan krusiatum
lutut dapat diperlihatkan dengan jelas. Jaringan sinovium juga dapat
dilihat, terutama dengan menggunakan bahan kontras paramagnetik
intravena seperti gadolinium. Demikian juga kelainan lain seperti efusi
sendi, kista poplitea, ganglioma, kista meniskus dan bursitis dapat dilihat

dengan jelas dan integritas tendo dapat dinilai. MRI makin populer untuk
mengevaluasi ligamen antara tulang karpal dan fibrokartilago trianguler.
Kalsifikasi jaringan ikat terlihat tidak sebaik foto biasa karena pancaran
sinyal yang rendah. Mula-mula diduga bahwa tulang juga mempunya
pancaran sinyal yang rendah akan menimbulkan masalah, tetapi karena
sumsum tulang memiliki sinyal yang tinggi, MRI menjadi sangat sensitif
untuk mendeteksi kelainan tulang.
v. Sintigrafi / Radiografi Nuklir
Teknik ini merupakan cara mudah untuk melihat pola keterlibatan sendi
dan keadaan aktivitas penyakit. Sintigrafi diberikan intravena dengan
memasukan bahan seperti 99m Teknisium Metilen Difosfat untuk scan
tulang, 99Tc Sulfur koloid untuk scan sumsum tulang.
vi. USG (Ultrasonografi)
USG tampak menjanjikan untuk evaluasi osteoporosis. Hantaran
gelombang melalui tulang memberikan informasi mengenai struktur
mikrotrabekula yang berkaitan dengan kekuatan tulang, tetapi tidak dapat
dinilai langsung dengan teknik radiografi. USG juga telah dipakai untuk
menilai sifat permukaan rawan sendi.
vii. Artrografi
Pada artrografi diperlukan suntikan bahan kontras ke dalam sendi diikuti
oleh pemeriksaan radiologi. Pada artrografi konvensional , ruang sendi
diisi dengan bahan kontras yang mengandung yodium dan kadang-kadang
udara. Biaya pemeriksaan lebih murah dibandingkan CT-Scan dan MRI
dan dapat dilakukan jika tersedia fluoroskopi. Tetapi kemungkinan
masuknya bakteri ke dalam sendi ataupun reaksi terhadap bahan kontras
dan anestesi lokal harus dipertimbangkan.
Salah satu alasan utama melakukan artrografi adalah untuk memeriksa
struktur dalam sendi seperti meniskus sendi lutut yang tak dapat dilihat
dengan pemeriksaan radiologi konvensional. Artrografi dengan kontras
digunakan untuk memastikan lokasi jarum intraartikuler setelah aspirasi

cairan sendi dari sendi yang diduga terinfeksi. Artrografi merupakan satu-
satunya cara yang dapat diandalkan untuk memastikan asal spesimen.
viii.Densitometri Tulang
Densitometri tulang digunakan terutama untuk mengevaluasi osteoporosis.
Dua teknik akurat yang telah dipergunakan secara luas adalah dual energy
x-ray absorptiometry (DEXA) dan quantitive computed tomography
(QCT). Keuntungan teknik ini adalah dapat mengevaluasi bagian tengah
vertebra karena korteks dan bagian posterior vertebra tidak diukur. Bagian
trabekular lebih cepat terpengaruh dibandingkan dengan korteks pada
waktu terjadi kehilangan massa tulang.
ix. Angiografi
Angiografi berguna dalam mendiagnosis penyakit reumatik dimana
terdapat komponen vaskular, misalnya pada SLE angiografi bermanfaat
dalam mendiagnosis keterlibatan susunan saraf pusat.
w. Pemilihan Pemeriksaan Radiologi
Hampir semua pemeriksaan pencitraan dimulai dengan foto polos. Jika
diperlukan informasi diagnostik lain yang mungkin akan mengubah
tindakan klinis, MRI sering merupakan pilihan kedua. Pada kebanyakan
kasus, hasil pemeriksaan MRI harus dikorelasikan dengan foto polos
karena MRI tidak dapat memperlihatkan kalsifikasi atau erosi ringan pada
korteks.5,6
Pemeriksaan Khusus
a. Artrosentesis
Merupakan teknik pengambilan cairan sendi (aspirasi) yang harus disesuaikan
dengan lokasi anatomi dan ukuran sendi. Pemeriksaan artrosentesis
diindikasikan (diagnostik) untuk membantu diagnosa artritis, memperbaiki
fungsi gerak persendian, dan digunakan selama pengobatan artritis septik
secara serial untuk menghitung jumlah leukosit, pengecatan gram dan kultur
cairan sendi. Sedangkan indikasi terapeutik pemeriksaan artrosentesis adalah

pemberian kortikosteroid intraartikular yang bertujuan untuk membantu terapi
fisik pada kontraktur sendi, menghilangkan nyeri inflamasi dengan cepat,
mempersingkat periode nyeri pada artritis gout, dan mengontrol inflamasi
steril pada sendi (bila obat non steroid telah gagal, kemungkinan akan gagal
atau kontraindikiasi).
Kontraindikasi diagnostik artrosentesis ialah apabila terdapat infeksi
jaringan lunak yang menutupi sendi, bakteremi, secara anatomis tidak dapat
dilakukan (fraktur intra artikuler, sendi yang tidak stabil), dan pasien tidak
kooperatif. Kontraindikasi terapeutik artrosentesis meliputi instabilitas
sendi, nekrosis avakular, artritis septik, dan telah kontraindikasi diagnostik.
b. Tes Makroskopis
Pemeriksaan makroskopis cairan sendi merupakan pemeriksaan bedside.
Tujuan pemeriksaan ini adalah untuk menentukan cairan sendi tersebut
termasuk dalam kelompok apa. Dalam pemeriksaan makroskopis, cairan sendi
dibedakan menjadi 5 macam kelompok. Kelompok 1 – Normal, Kelompok 2 –
Non Inflamasi, kelompok 3 – Inflamasi, Kelompok 4 – Purulen, dan kelompok
5 – Hemoragik. Diagnosis spesifik jarang bisa ditentukan hanya berdasarkan
pemeriksaan makroskopis saja. Dalam pemeriksaan makroskopis cairan sendi,
yang dilihat meliputi volume, viskositas, kejernihan dan warna, bekuan musin,
dan polimorfonuklear.
i. Volume
Sendi normal umumnya hanya mengandung sedikit cairan sendi, bahkan
pada sendi besar seperti lutut hanya mengandung 3-4 mL cairan sinovial.
ii. Viskositas
Cairan sendi normal sangat kental karena tingginya konsentrasi polimer
hyaluronat. Asam hyaluronat merupakan komponen non protein utama
cairan sinovial dan berperan penting pada lubrikasi cairan sinovial. Pada
penyakit sendi inflamasi , asam hyaluronat rusak dan menurunkan
viskositas cairan sendi. Viskositas merupakan penilaian tidak langsung
dari konsentrasi asam hyaluronat dalam cairan sinovial. Penilaian
viskositas cairan sendi dilakukan dengan pemeriksaan “string test” , yaitu

melihat cairan sendi pada saat dialirkan dari spuit ke tabung gelas. Pada
cairan sendi normal akan dapat membentuk juluran (string out) 7-10 cm
lebih. Pemeriksaan lain adalah dengan menggunakan viscometer.
iii. Warna dan Kejernihan
Cairan sendi yang normal tidak berwarna ( seperti air atau putih telur).
Pada sendi inflamasi , jumlah leukosit dan eritrosit pada cairan sinovial
meningkat. Eritrosit pada sinovial selanjutnya akan mengalami kerusakan
dan akan memberikan warna kekuningan (xantokrom) pada sendi
inflamasi. Leukosit akan membuat warna cairan sendi menjadi putih ,
sehingga semakin tinggi jumlah leukosit cairan sendi akan berwarna putih
seperti susu. Selain dipengaruhi oleh jumlah eritrosit dan leukosit, warna
cairan sendi juga dipengaruhi oleh kuman dan kristal yang ada dalam
cairan sendi. Staphylococcus aureus akan memberikan pigmen keemasan,
serratia marcescens akan memberikan warna kemerahan dan kristal
monosodium urat akan memberikan warna putih seperti susu.
iv. Bekuan
Cairan sinovial mengandung sedikit sekali kandungan protein pembekuan
seperti fibrinogen , protombin, fakto V, fakto VII dan tromboplastin
jaringan sehingga cairan sinovial normal tidak membeku. Tetapi pada
kondisi inflamasi membran dialisat sendi mnjadi rusak sehingga protein
berat molekul yang lebih besar seperti protein-protein pembekuan akan
menerobos masuk ke cairan sinovial, sehingga cairan sinovial pada
penyakit sendi inflamasi bisa membeku dan kecepatan terbentuknuya
bekuan tergantung dengan derajat inflamasi sinovial.
v. Bekuan Musin
Pemeriksaan bekuan musin juga merupakan pemeriksaan untuk menilai
konsentrasi polimer asam hyaluronat. Pemeriksaan ini dilakukan dengan
cara menambahkan 1 bagian sendi ke dalam 4 bagian asam asetat 2 %.
Pada cairan sendi normal atau kelompok 1 akan membentuk bekuan,
sedangkan pada cairan sendi kelompok III dan IV (Inflamasi dan purulen)
akan terbentuk bekuan yang buruk atau kurang baik.

c. Tes Mikroskopis
i. Jumlah dan Hitung Leukosit
Pemeriksaan jumlah dan hitung sel leukosit sangat membantu dalam
mengelompokan cairan sendi. Paling tidak pemeriksaan ini dapat
membedakan kelompok inflamasi dan non inflamasi. Pada cairan sendi
kelompok II seperti artritis reumatoid, jumlah leukosit umumnya 3000 –
50000 sel / mL sedangkan pada kelompok III , jumlah leukosit biasanya >
50000 / mL. Pada cairan sendi normal, umumnya PMN < 25 %, sedangkan
pada kelompok inflamasi PMN umumnya lebih dari 70%.
ii. Kristal
Pemeriksaan kristal sebaiknya dilakukan pada sediaan basah segera setelah
aspirasi cairan sendi. Kristal monosodium urat (MSU) dapat diperiksa
dengan mikroskop cahaya biasa, tetapi untuk pemeriksaan yang lebih baik
memerlukan polarisasi. Kristal MSU berbentuk batang dengan ukuran
sekitar 40 µm (4 x leukosit). Kristal ini sangat berpendar sehingga pada
mikroskop polarisasi tampak sangat terang.
d. Tes Mikrobiologi
Artritis septik harus selalu dipikirkan terutama pada artritis inflamasi yang
terjadi bersama dengan infeksi di tempat lain (misalnya endokarditis,
selulitis, pneumonia) atau sebelumnya terdapat kerusakan sendi serta pada
pasien-pasien diabetes pasca transplantasi. Pada pengelompokan cairan
sendi, artritis septik termasuk dalam kelompok III, yang jumlah leukositya
umumnya lebih dari 50000/mL. Tetapi kadang-kadang cairan sendi septik
dapat memberi gambaran sebagai kelompok II, sebaliknya cairan sendi
kelompok III dapat juga terjadi pada artritis inflamasi non infeksi seperti
pada gout. Pada umumnya pengecatan gram dan kultur bakteri cukup
untuk analisis cairan sendi, tetapi beberapa pengecatan dan biakan pada
media khusus saangat membantu pada kondisi tertentu misalnyab
mycobacterium tuberkulosis dan jamur.6

e. Tes Kimia
i. Tes Glukosa
Tes glukosa sendi harus dilakukan dengan tes glukosa darah untuk
membandingkan peningkatan glukosa pada pasien tersebut pada saat itu.
Tes ini dibagi menjadi 4 kelompok , yakni Normal (apabila perbedaan
antara glukosa serum dan glukosa cairan sendi < 10 mg%), Non
Inflamatorik (Perbedaan < 10 mg%), kelompok inflamatorik ( pada artritis
reumatoid rata-rata 12 mg%, Faktor reumatoid : perbedaan 6 mg%), dan
kelompok septik (Pada artritis tuberkulosa dapat mencapai 57 mg% dan
pada Artritis gonore dapat mencapai 26 mg%)
ii. Laktat dehidrogenase
Nilai normal sekitar 100 – 190 U/L. Meningkat pada reumatoid artritis ,
gout , dan artritis karena infeksi.5,6
D. ETIOLOGI
1. Kompleks Histokompatibilitas Utama Kelas II (MHC Class II)
Bukti terkuat menunjukan bahwa Artritis Reumatoid memiliki predisposisi
genetik diketahui dari terdapatnya hubungan antara produk kompleks
histokompatibilitas utama kelas II (MHC Class II Determinants), khususnya HLA-
DR4 dengan Artritis Reumatoid Seropositif. Data dari beberapa penelitian
menunjukan bahwa pasien yang mengemban HLA-DR4 memiliki resiko relatif
25% untuk menderita penyakit ini.
2. Hubungan Hormon Seks dengan Artritis Reumatoid
Prevalensi Artritis Reumatoid diketahui 3 kali lebih banyak diderita kaum wanita
dibandingkan kaum pria. Resiko ini dapat mencapai 20% pada wanita dalam usia
subur. Demikian pula remisi seringkali dijumpai pada pasien artritis reumatoid
yang sedang hamil.
3. Faktor Infeksi Sebagai Penyebab Artritis Reumatoid
Sejak tahun 1930, faktor infeksi telah diduga merupakan penyebab artritis
reumatoid. Pada saat itu, Nanna Svartz seorang ahli dari Swedia telah

menciptakan Sulfasalazine yang terdiri dari 2 gabungan konstituen kimia yakni
Sulfapiridin yang bersifat antimikroba dan asam 5-aminosalisilat yang memiliki
khasiat seperti obat antiinflamasi non steroid. Dugaan faktor infeksi sebagai
penyebab artritis reumatoid juga timbul karena umumnya penyakit ini timbul
secara mendadak disertai gambaran inflamasi yang mencolok. Dengan demikian,
timbul dugaan kuat bahwa penyakit ini sangat mungkin disebabkan oleh
tercetusnya suatu proses autoimun oleh suatu antigen tunggal atau beberapa
antigen tertentu saja. Agen infeksius yang diduga merupakan penyebab artritis
reumatoid antara lain adalah bakteri, mycoplasma, dan virus. Walaupun hingga
saat ini belum berhasil dilakukan isolasi suatu mikroorganisme dari jaringan
sinovial, hal ini tidak menyingkirkan kemungkinan bahwa terdapat suatu
komponen peptidoglikan atau endotoksin dari mikroorganisme yang dapat
mencetuskan terjadinya artritis reumatoid.
Pada percobaan binatang telah terbukti bahwa mycoplasma arthritidis dapat
menimbulkan gejala artritis pada kelinci dan virus HTLV-1 dapat menimbulkan
artropati inflamatif pada tikus. Pada manusia, gejala artritis dapat juga dijumpai
pada pasien hepatitis virus B dan demam reumatik. Pada pasien yang mengalami
infeksi Epstein Barr Virus (EBV), seringkali dijumpai gejala artralgia, walaupun
jarang dijumpai gejala artritis yang jelas. Infeksi virus rubela dapat pula
menimbulkan berbagai manifestasi artikular, yang walupun jarang dapat pula
menimbulkan gejala poliartritis simetris kronik.1,2,3
E. EPIDEMIOLOGI DAN FAKTOR RESIKO
epidemiologi
Artritis Reumatoid umumnya dijumpai pada wanita. Prevalensi artritis reumatoid
diketahui 3 kali lebih banyak diderita kaum wanita dibandingkan kaum pria. Rasio ini
dapat mencapai 5 : 1 pada wanita dalam usia subur.
Faktor resiko
Faktor risiko yang berhubungan dengan peningkatan terjadinya AR antara lain
jenis kelamin perempuan, ada riwayat keluarga yang menderita AR, umur lebih
tua, paparan salisilat dan merokok. Konsumsi kopi lebih dari tiga cangkir sehari,

khusus kopi decaffeinated mungkin juga berisiko. Makanan tinggi vitamin D,
konsumsi teh dan penggunaan kontrasepsi oral berhubungan dengan penurunan
resiko. Tiga dari empat perempuan dengan AR mengalami perbaikan gejala yang
bermakna selama kehamilan dan biasanya akan kambuh kembali setelah
melahirkan.1,2
F. PATOFIOLOGI
Membran syinovial pada pasien rheumatoid arthritis mengalami hiperplasia,
peningkatan vaskulariasi, dan ilfiltrasi sel-sel pencetus inflamasi, terutama sel T
CD4+. Sel T CD4+ ini sangat berperan dalam respon immun. Pada penelitian terbaru
di bidang genetik, rheumatoid arthritis sangat berhubungan dengan major-
histocompatibility-complex class II antigen HLA-DRB1*0404 dan DRB1*0401.
Fungsi utama dari molekul HLA class II adalah untuk mempresentasikan antigenic
peptide kepada CD4+ sel T yang menujukkan bahwa rheumatoid arthritis disebabkan
oleh arthritogenic yang belim teridentifikasi. Antigen ini bisa berupa antigen eksogen,
seperti protein virus atau protein antigen endogen. Baru-baru ini sejumlah antigen
endogen telah teridentifikasi, seperti citrullinated protein dan human cartilage
glycoprotein 39.
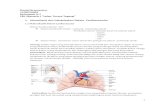
Gambar 1. Peran sitokin dalam patogenesis artritis reumatoid
Antigen mengaktivasi CD4+ sel T yang menstimulasi monosit, makrofag dan
syinovial fibroblas untuk memproduksi interleukin-1, interleukin-6 dan TNF-α untuk
mensekresikan matrik metaloproteinase melalui hubungan antar sel dengan bantuan

CD69 dan CD11 melalui pelepasan mediator-mediator pelarut seperti interferon-γ dan
interleukin-17. Interleukin-1, interlukin-6 dan TNF-α merupakan kunci terjadinya
inflamasi pada rheumatoid arthritis.
Arktifasi CD4+ sel T juga menstimulasi sel B melalui kontak sel secara langsung dan
ikatan dengan α1β2 integrin, CD40 ligan dan CD28 untuk memproduksi
immunoglobulin meliputi rheumatoid faktor. Sebenarnya fungsi dari rhumetoid faktor
ini dalam proses patogenesis rheumatoid arthritis tidaklah diketahui secara pasti, tapi
kemungkinan besar rheumatoid faktor mengaktiflkan berbagai komplemen melalui
pembentukan immun kompleks.aktifasi CD4+ sel T juga mengekspresikan
osteoclastogenesis yang secara keseluruhan ini menyebabkan gangguan sendi.
Aktifasi makrofag, limfosit dan fibroblas juga menstimulasi angiogenesis sehingga
terjadi peninkatan vaskularisasi yang ditemukan pada synovial penderita rheumatoid
arthritis.1,2
G. GEJALA KLINIS
H. DIAGNOSIS
Diagnosis kerja (DIAGNOSIS WORKING)
Artritis Reumatoid
Artritis Reumatoid adalah suatu penyakit inflamasi kronik dengan manifestasi utama
poliartritis progresif yang melibatkan seluruh organ tubuh. Terlibatnya sendi pada
pasien-pasien artritis reumatoid terjadi setelah penyakit ini berkembang lebih lanjut
sesuai dengan sifat progresivitasnya. Pasien dapat pula menunjukan gejala
konstitusional berupa kelemahan umum, cepat lelah, atau gangguan nonartikular lain.
Penyakit ini merupakan suatu penyakit autoimun yang ditandai dengan terdapatnya
sinovitis erosif simetrik yang walaupun terutama mengenai jaringan
persendian,seringkali juga melibatkan organ tubuh lainnya. Sebagian besar pasien
menunjukkan gejala penyakit kronik yang hilang timbul. Walaupun faktor genetik,

hormon seks, infeksi dan umur telah diketahui berpengaruh kuat dalam menentukan
pola morbiditas penyakit ini, hingga saat ini, etiologi artritis reumatoid yang
sebenarnya tetap belum dapat diketahui secara pasti.
Diagnosis banding (DIFFERENTIAL DIAGNOSIS)
Penyakit reumatik yang selalu menimbulkan positif palsu dengan reumatik arthritis
adalah:
Ciri-ciri Osteoathritis SLE Athritis Gout Rheumatoid
Athritis
Nyeri + + + +
Kristal - - + -
LED Normal + - + tinggi
CRP - - + tinggi + tinggi
F.Reumatoid Normal - - +
ANA Normal + - +
Inlamasi + + - +
Merah + + - +
Erosi - - - +
Cairan sendi Normal Normal + warna susu
kental
+ tidak jernih
Ada sekitar 200 jenis penyakit artritis, namun yang umum dikenal adalah jenis artritis
reumatoid, osteoatritis dan artritis pirai (gout).
Jenis penyakit artritis yang sering dijumpai antara lain:
Artritis reumathoid

Adalah suatu penyakit inflamasi sistematik yang paling sering dijumpai, menyerang
sekitar 1% populasi dunia. Penyakit ini menyebabkan sinovitis, nyeri, kerusakan
sendi, dan gangguan fungsional. Dikarenakan kerusakan sendi yang ditimbulkan tidak
dapat diperbaiki, hal ini dapat dicegah dengan intervensi pada bulan pertama setelah
terserang penyakit. Artritis reumatoid menyerang persendian kecil. Penyebabnya
sejenis virus dan juga faktor genetik. Terapi yang diberikan dengan pemberian obat
anti inflamasi non steroid untuk menghilangkan nyeri.
Berbagai keadaan yang menyerupai artritis reumatoid seperti :
1. pseudogout, 2. demam reumatik, 3. osteoatritis, 4. Spondilitis ankilosing , 5.
Penyakit lyme, 6. artritis gonokokal, 7. atritis psoriatic, 8. sindroma reiter, 9. gout
Artritis pirai (gout), penyebab utama
penyakit ini adalah hiperurisemia atau
kelebihan asam urat dalam darah. Biasanya
menyerang ibu jari kaki, dan sering muncul
pada tengah malam. Penyakit ini umumnya
menyerang orang dengan gaya hidup yang
tidak sehat, terkait pula oleh pola makan
seseorang. Misalnya orang yang sering mengonsumsi jerohan, ikan laut,
mengonsumsi alkohol dan berbagai makanan yang tinggi purin (seperti bayam,
buncis, jamur, asparagus, ragi). Penderita disarankan mengkonsumsi makanan rendah
purin seprti buah-buahan, sereal, gelatin, susu, gula, telur, tepung, mentega.
Osteoartritis, penyakit ini merupakan
penyakit artritis kronik yang angka
kejadiannya meningkat seiring dengan
bertambahnya umur oleh karna itu disebut
penyakit degeneratif sendi sinovial. Terdapat
kerusakan kartilago hialin disertai sklerosis,
pembentukan kista dan osteofit pada tulang
subkondral yang mendasari, dan penyempitan
rongga sendi. Ada dua jenis osteoartritis, yaitu osteoartritis primer (tidak diketahui
penyebabnya), dan osteoartritis sekunder (pencetusnya adalah penyakit lain).Baik RA

maupun OA, keduanya menyebabkan terjadinya radang sendi sehingga
mengakibatkan nyeri (hebat), kaku, kerusakan jaringan sendi dan hilangnya fungsi.
Pada dasarnya RA sangat berbeda dengan OA, RA adalah penyakit autoimun, artinya,
sistem imun tubuh menyerang jaringan sehat sehingga mengakibatkan rusaknya sendi,
inflamasi kronik yang ditambah dengan rusaknya organ-organ lain dan sistem organ.
RA cenderung muncul pada usia yang lebih muda, dan tidak terbatas pada sendi-sendi
penyangga (berat) tubuh. Sebaliknya pada OA, rusaknya sendi dikarenakan oleh
penggunaan dan usia, OA biasanya menyerang sendi penyangga (berat) tubuh, tidak
menyerang organ-organ lain, dan biasanya berkaitan dengan bertambahnya usia. 5,6,7
I. PROGNOSIS
Pada pasien harus diberitahukan bahwa semakin lama diagnosis artritis reumatoid
tidak dapat ditegakkan dengan pasti oleh seorang dokter yang berpengalaman,
umumnya akan semakin baik pula prognosis artritis reumatoid yang dideritanya.1
J. KOMPLIKASI
Kelainan sistem pencernaan yang paling sering dijumpai adalah gastritis dan ulkus
peptik yang merupakan komplikasi utama penggunaan obat antiinflamasi nonsteroid
(OAINS) atau obat pengubah perjalanan penyakit / disease modifying antirheumatoid
drugs (DMARD) yang menjadi faktor penyebab morbiditas dan mortalitas utama pada
artritis reumatoid.
Komplikasi saraf yang terjadi tidak memberikan efek yang jelas, sehingga sukar
dibedakan antara lesi artikular dan lesi neuropatik. Umumnya berhubungan dengan
mielopati akibat ketidakstabilan vertebra servikal dan neuropati iskemik akibat
vaskulitis.1
K. PENATALAKSANAAN
1. Medika Mentosa
a. Obat Anti Inflamasi Non Steroid (OAINS)
OAINS diberikan sejak dini untuk mengatasi rasa nyeri akibat inflamasi yang
sering dijumpai. OAINS yang dapat diberikan :
i. Aspirin

ii. Ibuprofen, Naproksen, Piroksikam, Diklofenak, dan sebagainya
OAINS bekerja dengan cara memungkinkan stabilitas membran
lisosomal, Menghambat pembebasan dan aktivitas mediator inflamasi
(seperti histamin, serotonin, enzim lisosomal, dan enzim lainnnya),
Menghambat migrasi sel ke tempat peradangan, Menghambat proliferasi
selular, Menetralisasi Radikal Oksigen, dan Menekan rasa nyeri.
b. Disease Modifying Antirheumatoid Drugs (DMARD)
DMARD digunakan untuk melindungi rawan sendi dan tulang dari proses
destruksi akibat artritis reumatoid. Khasiatnya baru terlihat setelah 3-12
bulan kemudian. Setelah 2-5 tahun, maka efektivitasnya dalam menekan
reumatoid akan berkurang. Keputusan penggunaannya bergantung pada
pertimbangan resiko dan manfaat oleh dokter. Umumnya segera diberikan
setelah diagnosis artritis reumatoid ditegakkan atau bila respon OAINS
tidak baik. Jenis DMARD yang umumnya digunakan ialah :
i. Klorokuin
Paling banyak digunakan karena harganya terjangkau, namun
efektivitasnya lebih rendah dibandingkan dengan yang lain. Efek samping
bergantung pada dosis harian berupa penurunan ketajaman penglihatan,
dermatitis makulopapular, nausea, diare, dan anemia hemolitik.
ii. Sulfasalazin
Jika dalam waktu 3 bulan tidak terlihat khasiatnya , obat ini dihentikan
dan digantikan dengan yang lain atau dikombinasi. Efek sampingnya
nausea, muntah, dan dispepsia.
iii. D-Penisilamin
Kurang disukai karena kerjanya lambat.
iv. Garam Emas
Merupakan gold Standar bagi DMARD, yakni Auro Sodium Timalat
(AST) diberikan intramuskular, dimulai dengan dosis percobaan pertama
sebesar 10 mg, seminggu kemudian disusul dosis kedua sebesar 20 mg dan

seminggu kemudian diberikan dosis penuh 50 mg/minggu selama 20
minggu. Efek samping terberat ialah aplasia sumsum tulang.
v. Obat Imunosupresif
Metotreksat sangat mudah digunakan dan waktu mula kerjanya relatif
pendek dibandingkan dengan yang lain.
vi. Kortikosteroid
Hanya dipakai untuk pengobatan artritis reumatoid dengan komplikasi
berat yang mengancam jiwa, seperti vaskulitis, karena obat ini memilkiki
efek samping yang sangat berat.
2. Non Medika Mentosa
a. Peranan Pendidikan dalam Pengobatan Artritis Reumatoid
Penerangan tentang kemungkinan faktor etiologi, patogenesis, riwayat
alamiah penyakit dan penatalaksanaan artritis reumatoid kepada pasien
merupakan hal yang amat penting untuk dilakukan. Dengan penerangan
yang baik mengenai penyakitnya, pasien artritis reumatoid diharapkan
dapat melakukan kontrol atas perubahan emosional, motivasi, dan kognitif
yang terganggu akibat penyakit ini.
Saat ini telah banyak publikasi tentang manfaat pendidikan dini pada
pasien artritis reumatoid. Salah satu yang banyak dilaksanakan di Amerika
Serikat dan Kanada adalah The Arthritis Self Management Program.
Peningkatan pengetahuan pasien tentang penyakitnya telah terbukti akan
meningkatkan motivasinya untuk melakukan latihan yang dianjurkan
sehingga dapat mengurangi rasa nyeri yang dialaminya.
b. Rehabilitasi
Bertujuan meningkatkan kualitas hidup pasien walaupun tidak 100 %
dapat kembali sempurna. Caranya antara lain dengan mengistirahatkan

sendi yang terlibat, latihan, pemanasan, dan sebagainya. Fisioterapi
dimulai segera setelah rasa sakit pada sendi berkurang atau minimal. Bila
tidak juga berhasil, mungkin diperlukan pertimbangan untuk tindakan
operatif. Sering pula diperlukan alat-alat. Karena itu, pengertian tentang
rehabilitasi termasuk:
i. Pemakaian alat bidai, tongkat penyangga, walking machine, kursi
roda, sepatu, alat.
ii. Alat ortotik protetik lainnya.
iii. Terapi mekanik
iv. Pemanasan baik hidroterapi maupun elektroterapi
v. Occupational theraphy
3. Surgikal / Pembedahan
Jika berbagai cara pengobatan telah dilakukan dan tidak berhasil serta
terdapat alasan yang cukup kuat, dapat dilakukan pengobatan dengan
pembedahan. Jenis pengobatan ini pada pasien artritis reumatoid umumnya
bersifat ortopedik, misalnya sinovektomi, artrodesis, total hip replacement,
memperbaiki deviasi ulnar, dan sebagainya.6,7
L. PENCEGAHAN
Selain obat-obatan yang di gunakan untuk menguranggi rasa nyeri,ada juga
tanpa obat seperti :
Kompres es : dapat menurunkan ambang nyeri dan mengguranggi
fungsi ensim
Banyak sayuran yang dapat di konsumsi seperti : jus seledri, wortel
yang bisa mengguranggi gejala rhematik
Beberapa jenis herbal juga bisa membantu melawan rhematik : jahe,
kunyit, biji seledri, daun lidah buaya, atau minyak jupiner untuk
mengguranggi bengkak pada sendi
Menjaga berat badan ideal

Olahraga ringan : seperti jalan kaki dapat berguna untuk penderita
rhematik
\
BAB III
PENUTUP

DAFTAR PUSTAKA
1. Aru WS, Bambang Setiyohadi, Idrus Alwi, Marcellus SK, Siti Setiati. Ilmu penyakit
dalam. In : Inyoman Suarjana. Artritis reumatoid. Jakarta : EGC;2009.
2. D Rizasyah. Artritis reumatoid. Buku ajar ilmu penyakit dalam edisi IV
2006;275:1174-81
3. Kasjmir YI, Arnadi, dan Suryadhana NG. Pemeriksaan CRP, Faktor Reumatoid,
Autoantibodi dan Komplemen. Buku ajar ilmu penyakit dalam edisi IV
2006;271:1152-61.
4. Harry I dan Banbang S. Anamnesis dan pemeriksaan fisis penyakit Muskuloskeletal.
Buku ajar ilmu penyakit dalam edisi IV 2006;269:1139-41.
5. Sumariyono. Artrosentesis dan Analisis Cairan Sendi. Buku ajar ilmu penyakit dalam
edisi IV 2006;270:1147-50
6. Theophilopoulos AN. Autoimmunity. In : Stites DP., Stobo JD., Fudenberg HH., Wells
JV., penyunting. Basic & Clinical Immunology. Edisi kelima, Los Altos, Lange, 1984 :
152-86.
7. Miller ML, Cassidy JT. Juvenile Rheumatoid arthritis. In: Behrman RE, Kliegman RM,
Jenson HB (eds) : Textbook of Pediatrics. 17th Ed Philadelphia, WB Saunders 2004.
pp. 799-804.
8. http://www.nlm.nih.gov/medlineplus/spanish/ency/images/ency/fullsize/17130.jpg

9. http://www.tripleomega3.es/castellano/fotos/imagen_artritis.jpg