Myoma Uteri Three Mbak Kentir PRINT
-
Upload
shesilia-agnesti -
Category
Documents
-
view
147 -
download
17
Transcript of Myoma Uteri Three Mbak Kentir PRINT

REFRAT
PENATALAKSANAAN MIOMA UTERI
Pembimbing :
dr. Hardjono Purwadhi, Sp.OG
Disusun Oleh :
Fitriana Rahmawati : G1A212007
Wida Novia I : G1A212008
Shesilia Agnesti : 111 0221 131
SMF OBSTETRI DAN GINEKOLOGI
RSUD PROF. DR. MARGONO SOEKARJO
PURWOKERTO
2013

2
HALAMAN PENGESAHAN
REFRAT
PENATALAKSANAAN MIOMA UTERI
Disusun Oleh :
Fitriana Rahmawati : G1A212007
Wida Novia I : G1A212008
Shesilia Agnesti : 111 0221 131
Disusun untuk memenuhi syarat mengikuti program pendididkan profesi dokter
Kepaniteraan Klinik Obstetri dan Ginekologi
RSUD PROF. DR. Margono Soekarjo
Purwokerto
Telah diperiksa, disetujui dan disahkan
Hari :
Tanggal: Maret 2013
Pembimbing
dr. Hardjono Purwadhi, Sp.OG

3
KATA PENGANTAR
Puji syukur kehadirat Tuhan Yang Maha Esa atas berkat dan karunia-
Nya, penulis dapat menyelesaikan tugas refrat berjudul : “Current and
Emerging treatment of myoma uteri”. Refrat ini menguraikan tentang
manejemen dari penatalaksanaan mioma uteri yang terbaru.
Dalam kesempatan ini penulis mengucapkan bayak terima kasih
kepada :
1. dr. Hardjono SpOG, selaku pembimbing dalam penulisan refrat ini.
2. Staf medis fungsional bagian OBSGYN RSMS.
Penulis menyadari bahwa refrat ini jauh dari sempurna, untuk itu
penulis membuka diri atas kritik dan sarannya. Akhirnya semoga refrat ini
berguna untuk pembaca dan penulis pada khususnya.
Purwokerto, Maret 2013
Penulis

4
DAFTAR ISI
HALAMAN JUDUL ...........................................................................................1.
HALAMAN PENGESAHAN ............................................................................2
KATA PENGANTAR .........................................................................................3
DAFTAR ISI ....................................................................................................4
DAFTAR GAMBAR ........................................................................................6
DAFTAR TABEL.................................................................................................7
BAB I PENDAHULUAN ...................................................................................8
1.1 LATAR BELAKANG .........................................................................8
1.2 TUJUAN ..............................................................................................9
BAB II TINJAUAN PUSTAKA . ......................................................................10
A. ANATOMI ORGAN REPRODUKSI WANITA..................................10
1. ANATOMI ORGAN REPRODUKSI WANITA..............................10
2. FISIOLOGI HORMON SISTEM REPRODUKSI............................13
3. SIKLUS MENSTRUASI...................................................................14
B. MIOMA UTERI.....................................................................................15
1. DEFENISI MIOMA UTERI..............................................................15
2. EPIDEMIOLOGI...............................................................................15
3. ETIOLOGI ............................ ...........................................................16
4. FAKTOR RESIKO ...........................................................................17
5. GEJALA KLINIS .............................................................................19
6. MIOMA UTERI DAN KEHAMILAN..............................................20
7. PATOGENESIS DAN PATOFISIOLOGI.................. .....................20
8. KLASIFIKASI................. .................................................................21
9. PERUBAHAN SEKUNDER.............................................................24
10. DIAGNOSIS.................. .................................................................25
11. DIAGNOSIS BANDING.................................................................26
12. PENATALAKSANAAN.................................................................26
13. KOMPLIKASI.................................................................................40
14. PROGNOSIS...................................................................................40

5
BAB III PEMBAHASAN.....................................................................................41
BAB IV KESIMPULAN.......................................................................................45
DAFTAR PUSTAKA............................................................................................46

6
DAFTAR GAMBAR
GAMBAR 1 GENITALIA EKSTERNA..............................................................10
GAMBAR 2 GENITALIA INTERNA.................................................................11
GAMBAR 3 PELVIC VISERA AND PERITONEUM........................................12
GAMBAR 4 SIKLUS MENSTRUASI.................................................................14
GAMBAR 5 LOKASI MIOMA............................................................................22
GAMBAR 6 MIOMA UTERI...............................................................................37
GAMBAR 7 HISTEREKTOMI............................................................................39

7
DAFTAR TABEL
TABEL 1 REKOMENDASI PEMILIHAN TERAPI PADA TUMOR
FIBROID .........................................................................................43
TABEL 2 PERBANDINGAN KEUNTUNGAN DAN KERUGIAN
PEMILIHAN TERAPI LEIOMYOMA
UTERI .............................................................................................44

8
BAB I
PENDAHULUAN
A. Latar Belakang
Mioma uteri adalah suatu tumor jinak yang tumbuh dalam otot uterus
dan jaringan ikat sekitarnya. Biasa juga disebut fibromioma uteri, leiomioma
uteri atau uterine fibroid. Mioma uteri bukanlah suatu keganasan. 1,2
Berdasarkan hasil otopsi, ditemukan 27% wanita berumur 25 tahun
mempunyai sarang mioma. Belum pernah dilaporkan terjadinya mioma uteri
sebelum menarke, dan mioma uteri setelah menopause juga hanya sekitar 10
%. Diperkirakan insiden mioma uteri sekitar 20 – 30% dari seluruh wanita. Di
Indonesia 2,39-11,7% dari pasien ginekologi, menderita mioma uteri. Tumor
ini paling sering ditemukan pada wanita umur 35 – 45 tahun (kurang lebih
25%). Statistik menunjukkan 60% mioma uteri berkembang pada wanita yang
tak pernah hamil atau hanya hamil 1 kali. 2,3
Penyebab pasti terjadinya mioma uteri belum diketahui. Mioma uteri
mulai tumbuh dibagian atas (fundus) rahim dan sangat jarang tumbuh dimulut
rahim. Bentuk tumor bisa tunggal atau multiple (banyak), umumnya tumbuh
didalam otot rahim yang dikenal dengan intramural mioma. Tumor mioma ini
akan cepat memberikan keluhan, bila mioma tumbuh kedalam mukosa rahim,
keluhan yang biasa dikeluhkan berupa perdarahan saat siklus dan diluar siklus
haid. Sedangkan pada tipe tumor yang tumbuh dikulit luar rahim yang dikenal
dengan tipe subserosa tidak memberikan keluhan perdarahan, akan tetapi
seseorang baru mengeluh bila tumor membesar yang dengan perabaan
didaerah perut dijumpai benjolan keras, benjolan tersebut kadang sulit
digerakkan bila tumor sudah sangat besar. 4
Terdapat berbagai macam pilihan penatalaksanaan untuk mioma uteri.
Pemilihan penatalaksanaan harus berdasarkan pada pertimbangan biaya,
keinginan memiliki anak, keinginan mempertahankan uterus, gejala penyakit
dan komplikasi.

9
B. Tujuan
Tujuan dari penyusunan refrat ini adalah untuk mengetahui penatalaksanaan
pada mioma uteri.

10
BAB II
TINJAUAN PUSTAKA
A. Anatomi dan Fisiologi
1. Anatomi organ reproduksi wanita
Secara umum alat reproduksi wanita dibagi atas organ genitalia
eksterna dan interna. Organ genitalia eksterna terdiri atas mons pubis,
labia mayora, labia minora, klitoris, vestibulum, perineum, introitus vagina
dan hymen. Organ genitalia interna terdiri atas vagina, uterus, tuba falopi
dan ovarium5,6.
Gambar 1 genitalia eksterna
Salah satu organ genitalia interna tempat terjadinya kehamilan
adalah uterus. Uterus adalah struktur otot yang cukup kuat, bagian luarnya
ditutupi oleh peritoneum sedangakan rongga dalamnya dilapisi oleh
mukosa. Dalam keadaan tidak hamil, uterus terletak dalam rongga panggul
kecil di antara vesika urinaria dan rektum. Uterus berbentuk seperti bola
lampu pijar atau buah pear, mempunyai rongga yang terdiri dari tiga
bagian besar, yaitu5,6:
a. Badan rahim (korpus uteri) berbentuk segitiga,
b. Leher rahim (serviks uteri) berbentuk silinder, dan

11
c. Rongga rahim (kavum uteri)
Gambar 2 genitalia interna
Ukuran uterus setiap orang bervariasi, bergantung pada usia dan
paritas. Ukuran uterus rata-rata adalah sebesar telur ayam. Pada nullipara
ukurannya 5,5-8 cm x 3,5-4cm x 2-2,5 cm; multipara 9-9,5 cm x 5,5-6 cm
x 3-3,5 cm. Beratnya 40-50 gram pada nulipara dan 60-70 gram pada
multipara5,6.
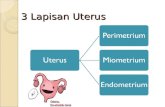
Dinding rahim secara histologik terdiri dari 3 lapisan 5,6:
a. Lapisan serosa (laspisan peritoneum), di luar
b. Lapisan otot (lapisan miometrium), di tengah
c. Lapisan mukosa (endometrium), di dalam
Sikap dan letak uterus dalam rongga panggul terfiksasi dengan
baik karena disokong dan dipertahankan oleh 5,6:
a. Tonus rahim
b. Tekanan intra-abdominal
c. Otot-otot dasar panggul
d. Ligamentum penggantung uterus :

12
1) Lig. Kardinal kanan dan kiri (mackenrodt)
2) Lig. Sakro-uterina
3) Lig. Rotundum
4) Lig. Latum
5) Lig. Infundibulo-pelvikum.
Letak uterus dalam keadaan fisiologis adalah anteversiofleksi.
Letak-letak lainnya adalah antefleksi (tengadah ke depan), retrofleksi
(tengadah ke belakang), anteversi (terdorong ke depan), retroversi
(terdorong ke belakang). Suplai darah rahim dialiri oleh a. Uterina yang
berasal dari a.iliaka interna (a. hipogastrika) dan a. Ovarika.
Fungsi utama uterus adalah (a) setiap bulan berfungsi dalam siklus
haid, (b) tempat janin tumbuh dan berkembang, (c) berkontraksi terutama
sewaktu bersalin dan sesudah bersalin.
Gambar 3 potongan sagital organ interna wanita

13
2. Fisiologi hormon sistem reproduksi
Hormon-hormon reproduksi terdiri dari : 5
a. FSH (Follicle Stimulating Hormone) dikeluarkan oleh hipofise lobus
depan
b. Esterogen
Esterogen yang terdapat secara alamiah adalah 17β-estradiol,
estron, dan estriol. Hormon-hormon ini disekresikan oleh teka interna
dan sel granulosa folikel ovarium, korpus luteum, dan plasenta. Puncak
sekresi esterogen tepat sebelum ovulasi dan satu selama fase midluteal.
Esterogen mempercepat pertumbuhan folikel ovarium dan
meningkatkan motilitas tuba uterina. Hormon ini meningkatkan aliran
darah uterus dan memiliki efek penting pada otot polos uterus.
Esterogen meningkatkan jumlah otot uterus dan kandungan protein
kontraktilnya. Pemberian esterogen jangka panjang menyebabkan
endometrium mengalami hipertrofi. Bila terapi esterogen dihentikan,
terjadi peluruhan disertai withdrawal bleeding 4.
c. LH (Luteinizing Hormone) dihasilkan hipofise, dan
d. Progesteron
Progesteron adalah suatu steroid C21 yang disekresikan oleh
korpus luteum, plasenta dan folikel. Organ sasaran utama progesteron
adalah uterus, payudara, dan otak. Hormon ini memiliki efek
antiesterogenik pada sel miometrium serta menurunkan kontraksi otot.
Hormon ini juga menurunkan jumlah reseptor esterogen di
endometrium dan meningkatkan kecepatan perubahan 17β-estradiol
menjadi esterogen yang kurang aktif. Progesteron dosis besar
menghambat sekresi LH dan meningkatkan efek inhibisi esterogen
yang mencegah ovulasi 4.

14
Gambar 4 siklus menstruasi
3. Siklus Menstruasi 7
Siklus menstruasi normal terjadi antara 21 sampai 35 hari, rata-rata
terjadi selama 28 hari. Siklus menstruasi hari 1 sampai 28 adalah
sebagai berikut :
a. Hari ke-1
Awal perdarahan menstruasi (lamanya sekitar 2-6 hari)
b. Hari ke-5 sampai ke-14 (bervariasi)
Fase folikular atau proliferatif mulai terjadi pada akhir menstruasi
dan berlanjut sampai ovulasi berlangsung. Mukosa uterus
(endometrium) dibangun untuk menerima ovum yang sudah
dibuahi, sehingga mukosa uterus disiapkan untuk kehamilan.
Selama fase ini peningkatan sekresi FSH merangsang
perkembangan dan pematangan folikel ovarium yang menyebabkan
peningkatan jumlah estradiol.

15
c. Hari ke-14 (bervariasi) Ovulasi
Produksi E2 dari folikel meningkat dengan tajam sejak sekitar hari
ke – 13 . E2 melakukan feed back positif ke hipotalamus, akibatnya
terjadi pelepasan LH yang tinggi sehingga menyebabkan ovulasi.
d. Hari ke-14 sampai ke-28
Fase luteal atau fase sekretori ditandai dengan pembentukan korpus
luteum pada ovarium dan proses sekretori pada endometrium uterus.
Kelenjar endometrium menjadi berkelok-kelok, arteriol berbentuk
spiral, dan kelenjar menghasilkan suatu sekret. Reaksi yang paling
kuat dari mukosa uterus terhadap progesteron tampak pada hari ke-
22, dimana pada hari itu akan terjadi nidasi. Bila nidasi tidak
berlangsung, esterogen dan progesteron menyebabkan suatu
penghambatan terhadap pelepasan Gn-RH, yang menyebabkan
degenerasi korpus luteum. Penurunan kadar Esterogen dan
progesteron yang cepat dalam darah menyebabkan konstriksi
pembuluh darah endometrium dan iskemia mukosa uterus
dilepaskan, sehingga mulai terjadi perdarahan menstruasi.
B. Mioma Uteri
1. Definisi
Mioma uteri adalah suatu pertumbuhan jinak dari sel-sel otot polos
uterus (myometrium). Mioma uteri adalah noplasma jinak yang berasal
dari otot uterus dan jaringan ikat sehingga disebut juga Leiomioma,
fibroma, atau fibroid8.
Mioma uteri adalah tumor jinak miometrium uterus dengan
konsistensi padat kenyal, batas jelas, mempunyai pseudo kapsul, tidak
nyeri, bisa soliter atau multipel. Mioma uteri bukanlah suatu keganasan
dan tidak juga berhubungan dengan keganasan.6,9
2. Epidemiologi
Berdasarkan hasil otopsi 27% wanita berumur 25 tahun
mempunyai sarang mioma. Mioma uteri belum pernah dilaporkan terjadi
sebelum menarke. Setelah menopause hanya sekitar 10% mioma yang

16
masih tumbuh. Diperkirakan insiden mioma uteri sekitar 20 – 30% dari
seluruh wanita. Di Indonesia mioma uteri ditemukan pada 2,39 – 11,7%
pada semua penderita ginekologi yang dirawat. Tumor ini paling sering
ditemukan pada wanita umur 35 – 45 tahun (kurang lebih 25%) dan jarang
pada wanita 20 tahun dan wanita post menopause. Statistik menunjukkan
60% mioma uteri berkembang pada wanita yang tak pernah hamil atau
hanya hamil 1 kali. Prevalensi meningkat apabila ditemukan riwayat
keluarga, ras, kegemukan dan nullipara. 10
3. Etiologi
Sampai saat ini mioma uteri belum diketahui penyebab pastinya.
Hasil penelitian Miller dan Lipschlutz dikatakan bahwa mioma uteri
terjadi tergantung pada sel-sel otot imatur yang terdapat pada “Cell Nest”
yang selanjutnya dapat dirangsang terus menerus oleh hormon esterogen 6.
Mioma uteri diduga sebagai penyakit multifaktorial Faktor-faktor yang
mempengaruhi pertumbuhan mioma uteri adalah sebagai berikut:
a. Esterogen
Mioma uteri banyak ditemukan pada usia reproduktif dan angka
kejadiannya rendah pada usia menopause, belum pernah terjadi
sebelum menarche, maka diduga penyebab timbulnya mioma uteri
paling banyak oleh stimulasi hormon esterogen. Mioma uteri akan
mengecil pada saat menopause dan pengangkatan ovarium.
Miometrium pada penderita mioma uteri mempunyai jumlah reseptor
esterogen yang lebih banyak daripada miometrium normal. 6,10
b. Progesteron
Progesteron merupakan antagonis natural dari esterogen. Progesteron
menghambat pertumbuhan tumor dengan dua cara yaitu: mengaktifkan
17B hidroxydesidrogenase dan menurunkan jumlah reseptor esterogen
pada tumor. 6,10
c. Human growth hormon
Hormon pertumbuhan menurun selama kehamilan, tetapi hormon yang
mempurnyai struktur dan aktivitas biologik serupa yaitu HPL, terlihat
pada periode ini, memberi kesan bahwa pertumbuhan yang cepat dari

17
leiomioma selama kehamilan mungkin merupakan hasil dari aksi
sinergistik antara HPL dan esterogen. 6,10
4. Faktor resiko
Penelitian Gordon P.F (2003) menyebutkan beberapa faktor resiko yang
berpengaruh terhadap kejadian mioma uteri :
a. Menarche
Onset awal siklus menstruasi dapat meningkatkan jumlah pembelahan
sel yang dialami miometrium selama tahun-tahun reproduksi, sehingga
meningkatkan peluang mutasi pada gen yang mengendalikan
proliferasi miometrium11.
b. Paritas
Beberapa studi telah menunjukkan hubungan terbalik antara paritas
dan risiko fibroid. Kehamilan mengurangi waktu paparan estrogen,
sedangkan pada nulliparity atau infertilitas yang kurang dapat
dikaitkan dengan siklus anovulasi ditandai oleh paparan jangka
panjang estrogen11.
c. Usia
Beberapa penelitian telah membuktikan bahwa prevalensi fibroid
meningkat pada usia reproduktif. Akan tetapi, kemungkinan
perkembangan dan pertumbuhan fibroid sebenarnya terakselerasi
selama tahun-tahun akhir reproduksi. Kenaikan angka kejadian mioma
yang tampak dalam tahun-tahun reproduksi akhir mungkin hanya
merupakan puncak kumulatif oleh stimulasi estrogen dan progesteron.
d. Menopause
Penurunan risiko mioma uteri pada pasien pascamenopause bisa
disebabkan karena tidak adanya stimulus hormonal setelah menopause 11.
e. Obesitas
Beberapa studi telah menemukan hubungan antara obesitas dan
peningkatan insiden leiomioma rahim. Dalam sebuah studi prospektif
dari Inggris, risiko fibroid meningkat sekitar 21% untuk setiap
kenaikan 10-kg berat badan, hasil yang sama diperoleh ketika

18
dilakukan analisis terhadap indeks massa tubuh (IMT). Hubungan
obesitas dan mioma uteri disebabkan oleh peningkatan konversi
androgen adrenal menjadi estrone oleh jaringan adiposa 11.
f. Diet
Telah dilakukan sebuah penelitian terhadap wanita vegetarian dan
nonvegetarian premenopause. Pada wanita vegetarian esterogen yang
dieksresikan melalui tinja 3 kali lipat lebih banyak dibandingkan
dengan kelompok non-vegetarian, sehingga kadar esterogen plasma
lebih sedikit. Rose dkk menunjukkan bahwa baik diet tinggi serat dan
diet rendah lemak akan mengurangi kadar estrogen serum11.
g. Olahraga
Kemungkinan hubungan antara olahraga dan terjadinya fibroid diamati
dengan membandingkan prevalensi di antara kelompok besar atlet dan
nonathletes. Pada kelompok nonathletes resiko terjadinya fibroid 1,4
kali lebih besar dibandingkan dengan kelompok atlet. Hal tersebut
terjadi karena pada kelompok atlet tingkat aktivitas fisik tinggi, gaya
hidup dan pengaturan diet jangka panjang akan menyebabkan konversi
androgen menjadi estrogen dalam jaringan adiposa berkurang11.
h. Perbedaan ras
Pada wanita ras kulit hitam memiliki angka kejadian mioma uteri yang
lebih tinggi dibandingkan dengan kulit putih. Terlepas dari faktor ras,
kejadian tumor ini tinggi pada wanita dengan riwayat mioma uteri
pada keluarga11.
i. Rokok
Korelasi terbalik antara merokok dan fibroid telah sering dikaitkan
dengan efek antiestrogenik dari rokok. Merokok juga penurunan risiko
kanker endometrium, menopause dini, dan osteoporosis. Nikotin
mengurangi konversi androgen menjadi estron, sehingga kadar
esterogen darah menurun dan mencegah terjadinya mioma uteri 11.
j. Kontrasepsi oral
Sebuah penelitian menunjukan penurunan risiko mioma uteri pada
pengguna kontrasepsi oral. Rose dkk menyebutkan bahwa penggunaan

19
kontrasepsi oral selama 5 tahun dapat menurunkan kejadian mioma
uteri sebanyak 17%. Efek perlindungan kontrasepsi oral ini disebabkan
oleh penurunan paparan estrogen karena efek dari progesteron
termodifikasi yang terdapat pada kontrasepsi oral 11.
k. Terapi penggantian hormon
Terapi penggantian hormon (esterogen) sering kali diberikan kepada
wanita pasca menopause. Hal tersebut meningkatkan risiko terjadinya
mioma uteri11.
5. Gejala klinis
Hampir separuh kasus mioma uteri ditemukan secara kebetulan
pada pemeriksaan ginekologik karena tumor ini jarang menimbulkan
gejala. Gejala yang timbul sangat tergantung pada tempat sarang mioma
ini berada, besarnya tumor dan komplikasi. Sarang mioma dapat tumbuh
pada serviks, intramural, submukus dan subserus. Gejala mioma uteri
dapat digolongkan sebagai berikut6:
a. Perdarahan abnormal
Gangguan perdarahan yang terjadi umumnya adalah
hipermenore, menoragia dan dapat juga terjadi metroragia. Beberapa
faktor yang menjadi penyebab perdarahan ini, antara lain adalah :
1) Pengaruh ovarium sehingga terjadilah hyperplasia endometrium
sampai adeno karsinoma endometrium.
2) Permukaan endometrium yang lebih luas daripada biasa.
3) Atrofi endometrium di atas mioma submukosum.
4) Miometrium tidak dapat berkontraksi optimal karena adanya
sarang mioma diantara serabut miometrium, sehingga tidak dapat
menjepit pembuluh darah yang melaluinya dengan baik 6.
b. Rasa nyeri
Pada mioma submukosum (mioma geburt) tangkai mioma dapat
terjepit oleh kanalis servikalis sehingga dapat menyebabkan
dismenore. Gangguan tersebut terjadi karena adanya gangguan
sirkulasi darah pada sarang mioma, yang disertai nekrosis setempat
dan peradangan 6.

20
c. Gejala dan tanda penekanan
Gangguan yang timbul akibat penekanan tergantung dari besar
dan tempat mioma uteri. Penekanan pada kandung kemih akan
menyebabkan poliuri, pada uretra dapat menyebabkan retensio urine,
pada ureter dapat menyebabkan hidroureter dan hidronefrosis, pada
rektum dapat menyebabkan obstipasi dan tenesmia, pada pembuluh
darah dan pembuluh limfe dipanggul dapat menyebabkan edema
tungkai dan nyeri panggul 6.
d. Infertilitas dan abortus
Infertilitas dapat terjadi apabila sarang mioma menutup atau
menekan pars intertisialis tuba, sedangkan mioma submukosum juga
memudahkan terjadinya abortus oleh karena distorsi rongga uterus.
Rubin dkk menyatakan bahwa apabila penyebab lain infertilitas sudah
disingkirkan, dan mioma merupakan penyebab infertilitas tersebut,
maka merupakan suatu indikasi untuk dilakukan miomektomi 6.
6. Mioma uteri dan kehamilan
Kehamilan pada mioma uteri memerlukan pengamatan yang
cermat secara ekspektatif. Hal tersebut karena mioma uteri dapat
mempengaruhi kehamilan, diantaranya dapat menyebabkan infertilitas,
abortus, kelainan letak janin, menghalangi kemajuan persalinan dan
menyebabkan inersia maupun atonia uteri 6.
Kehamilan sendiri dapat menimbulkan perubahan pada mioma
uteri, antara lain 6:
a. Tumor membesar terutama pada bulan-bulan pertama karena pengaruh
esterogen yang kadarnya meningkat.
b. Dapat terjadi degenerasi merah pada waktu hamil maupun masa nifas
c. Meskipun jarang mioma uteri bertangkai dapat juga mengalami torsi
dengan gejala dan tanda sindrom abdomen akut.
7. Patogenesis dan Patofisiologi
Meyer dan De Snoo mengajukan teori Cell nest atau teori
genitoblast. Teori ini menyatakan bahwa mioma uteri terjadi akibat adanya
rangsangan esterogen yang terus menerus terhadap sel imatur (sel nest).

21
Puukka dan kawan-kawan menyatakan bahwa reseptor esterogen pada
myometrium penderita mioma uteri lebih banyak dari pada miometrium
normal6,8,12,13.
Teori lain menyebutkan bahwa pembentukan mioma uteri terjadi
akibat adanya mutasi somatik dari sel-sel miometrium. Mutasi ini
mencakup rentetan perubahan kromosom baik secara parsial maupun
secara keseluruhan. Aberasi kromosom ditemukan pada 23-50% dari
mioma uteri yang diperiksa dan yang terbanyak (36,6%) ditemukan pada
kromosom 7(del(7)(q 21)/q 21 q 32). Keberhasilan pengobatan
medikamentosa mioma uteri sangat tergantung apakah telah terjadi
perubahan pada kromosom atau tidak.14,1
Pada penelitian klasik ditemukan perubahan fundamental struktur
vaskuler uterus miomatosus berupa angiogenesis. Hal ini disebabkan oleh
disregulasi Local Vasoactive growth factor atau growth factor receptors
pada miometrium mioma uteri.
Pada siklus menstruasi normal, perubahan siklik estrogen dan
progesteron akan mempengaruhi stroma dan glandular endometrium.
Perubahan morfologi glandular dan stroma ini diikuti dengan perubahan
struktur vaskular, dimana perubahan ini dimulai dari miometrium sampai
sampai ke endometrium melepaskan cabang arteri radialis yang menjadi
berkelok-kelok dan disebut arteri spiralis yang masuk ke dalam
endometrium. Menstruasi merupakan fase iskemik akibat adanya
vasokonstriksi arteri spiralis yang mengakibatkan luruhnya dinding
endometrium. Komponen darah termasuk faktor pembekuan dan platelet
muncul untuk membentuk bekuan yang membatasi kehilangan darah
sampai regenerasi selesai. Pada mioma uteri kadar esterogen yang tinggi
mengganggu proses pembentukan faktor pembekuan darah di hati,
sehingga perdarahan pada menstruasi berlangsung lebih lama.
8. Klasifikasi
Klasifikasi mioma berdasarkan lokasi dan lapisan uterus yang terkena
adalah sebagai berikut :10
a. Lokasi

22
1) Cerivical (2,6%), umumnya tumbuh ke arah vagina menyebabkan
infeksi.
2) Isthmica (7,2%), lebih sering menyebabkan nyeri dan gangguan
traktus urinarius.
3) Corporal (91%), merupakan lokasi paling lazim, dan seringkali
tanpa gejala.
Gambar 5 lokasi mioma
b. Lapisan Uterus
Mioma uteri pada daerah korpus, sesuai dengan lapisannya dibagi
menjadi 3 jenis, yaitu : 6,8,9,10
1) Mioma Uteri Submukosa
Mioma submukosa dapat tumbuh bertangkai menjadi polip,
kemudian dilahirkan melalui saluran serviks yang disebut mioma
geburt. Hal ini dapat menyebabkan dismenore, namun ketika telah
dikeluarkan dari serviks dan menjadi nekrotik, akan memberikan
gejala pelepasan darah yang tidak regular dan dapat disalahartikan
dengan kanker serviks. Dari sudut klinik mioma uteri submukosa
mempunyai arti yang lebih penting dibandingkan dengan jenis
yang lain. Pada mioma uteri subserosa ataupun intramural
walaupun ditemukan cukup besar tetapi sering kali memberikan
keluhan yang tidak berarti. Sebaliknya pada jenis submukosa
walaupun hanya kecil selalu memberikan keluhan perdarahan

23
melalui vagina. Perdarahan sulit untuk dihentikan sehingga sebagai
terapinya dilakukan histerektomi.
2) Mioma Uteri Subserosa
Lokasi tumor di subserosa korpus uteri dapat hanya sebagai
tonjolan saja, dapat pula sebagai satu massa yang dihubungkan
dengan uterus melalui tangkai. Pertumbuhan ke arah lateral dapat
berada di dalam ligamentum latum dan disebut sebagai mioma
intraligamenter. Mioma yang cukup besar akan mengisi rongga
peritoneal sebagai suatu massa. Perlengketan dengan usus,
omentum atau mesenterium di sekitarnya menyebabkan sistem
peredaran darah diambil alih dari tangkai ke omentum. Akibatnya
tangkai makin mengecil dan terputus, sehingga mioma akan
terlepas dari uterus sebagai massa tumor yang bebas dalam rongga
peritoneum. Mioma jenis ini dikenal sebagai jenis parasitik.
3) Mioma Uteri Intramural
Disebut juga sebagai mioma intraepitelial. Biasanya multipel
apabila masih kecil tidak merubah bentuk uterus, tetapi bila besar
akan menyebabkan uterus berbenjol-benjol, uterus bertambah besar
dan berubah bentuknya. Mioma sering tidak memberikan gejala
klinis yang berarti kecuali rasa tidak enak karena adanya massa
tumor di daerah perut sebelah bawah. Kadang kala tumor tumbuh
sebagai mioma subserosa dan kadang-kadang sebagai mioma
submukosa. Di dalam otot rahim dapat besar, padat (jaringan ikat
dominan), lunak (jaringan otot rahim dominan). Secara
makroskopis terlihat uterus berbenjol-benjol dengan permukaan
halus. Pada potongan, tampak tumor berwarna putih dengan
struktur mirip potongan daging ikan. Tumor berbatas tegas dan
berbeda dengan miometrium yang sehat, sehingga tumor mudah
dilepaskan. Konsistensi kenyal, bila terjadi degenerasi kistik maka
konsistensi menjadi lunak.
Bila terjadi kalsifikasi maka konsistensi menjadi keras. Secara
histologik tumor ditandai oleh gambaran kelompok otot polos

24
yang membentuk pusaran, meniru gambaran kelompok sel otot
polos miometrium. Fokus fibrosis, kalsifikasi, nekrosis iskemik
dari sel yang mati. Setelah menopause, sel-sel otot polos
cenderung mengalami atrofi, ada kalanya diganti oleh jaringan
ikat. Pada mioma uteri dapat terjadi perubahan sekunder yang
sebagian besar bersifat degenerasi. Hal ini oleh karena
berkurangnya pemberian darah pada sarang mioma. Perubahan ini
terjadi secara sekunder dari atropi postmenopausal, infeksi,
perubahan dalam sirkulasi atau transformasi maligna.
9. Perubahan sekunder
Perubahan sekunder yang terjadi pada mioma uteri sebagian besar
bersifat degenerasi. Hal ini oleh karena berkurangnya sirkulasi darah pada
sarang mioma. Perubahan sekunder tersebut antara lain : 6
a. Atrofi
Sesudah menopause ataupun sesudah kehamilan mioma uteri menjadi
kecil.
b. Degenerasi hialin
Perubahan ini sering terjadi pada penderita berusia lanjut. Tumor
kehilangan struktur aslinya menjadi homogen. Dapat meliputi sebagian
besar atau hanya sebagian kecil dari padanya seolah-olah memisahkan
satu kelompok serabut otot dari kelompok lainnya.
c. Degenerasi kistik
Dapat meliputi daerah kecil maupun luas, dimana sebagian dari mioma
menjadi cair, sehingga terbentuk ruangan-ruangan yang tidak teratur
berisi cairan. Selain itu, dapat juga terjadi pembengkakan yang luas
dan bendungan limfe sehingga menyerupai limfangioma. Dengan
konsistensi yang lunak ini tumor sukar dibedakan dari kista ovarium
atau suatu kehamilan.
d. Degenerasi membatu (calcereus degeneration)
Terutama terjadi pada wanita berusia lanjut oleh karena adanya
gangguan dalam sirkulasi. Dengan adanya pengendapan garam kapur

25
pada sarang mioma maka mioma menjadi keras dan memberikan
bayangan pada foto rontgen.
e. Degenerasi merah (carneus degeneration)
Perubahan ini terjadi pada kehamilan dan nifas. Patogenesisnya
diperkirakan karena suatu nekrosis subakut sebagai akibat gangguan
vaskularisasi. Pada pembelahan dapat dilihat sarang mioma seperti
daging mentah berwarna merah disebabkan pigmen hemosiderin dan
hemofusin. Degenerasi merah tampak khas apabila terjadi pada
kehamilan muda disertai emesis, haus, sedikit demam, kesakitan,
tumor pada uterus membesar dan nyeri pada perabaan. Penampilan
klinik ini seperti pada putaran tangkai tumor ovarium atau mioma
bertangkai.
f. Degenerasi lemak
Jarang terjadi, merupakan kelanjutan degenerasi hialin
10. Diagnosis
a. Anamnesis
Dalam anamnesis dicari keluhan utama serta gejala klinis mioma
lainnya, faktor resiko serta kemungkinan komplikasi yang terjadi.
Penderita seringkali datang dengan keluhan yang sudah berat dan
adanya benjolan pada perut bagian bawah6.
b. Pemeriksaan fisik
Pada pemeriksaan bimanual dapat ditemukan uterus yang padat, yang
umumnya terletak di garis tengah atau pun agak kesamping, dan teraba
terbenjol-benjol. Mioma subserosum dapat mempunyai tangkai yang
berhubungan dengan uterus. Mioma intramular akan menyebabkan
kavum uteri menjadi luas, yang ditegakkan dengan pemeriksaan
dengan uterus sonde. Mioma subnukosum kadang-kala dapat teraba
dengan jari yang masuk kedalam kanalis servikalis dan terasanya
benjolan pada permukaan kavum uteri6.
c. Pemeriksaan penunjang6
1) Pemeriksaan laboratorium

26
Akibat yang terjadi pada mioma uteri adalah anemia akibat
perdarahan uterus yang berlebihan dan kekurangan zat besi. Oleh
karena itu, pemeriksaaan laboratorium yang perlu dilakukan adalah
darah lengkap untuk mengetahui kadar Hb6.
2) Imaging
a) Pemeriksaaan dengan USG akan didapatkan massa padat dan
homogen pada uterus. Mioma uteri berukuran besar terlihat
sebagai massa pada abdomen bawah dan pelvis dan kadang
terlihat tumor dengan kalsifikasi.
b) Histerosalfingografi digunakan untuk mendeteksi mioma uteri
yang tumbuh ke arah kavum uteri pada pasien infertil.
c) MRI lebih akurat untuk menentukan lokasi, ukuran, jumlah
mioma uteri, namun biaya pemeriksaan lebih mahal.
11. Diagnosis banding
Diagnosis banding yang perlu dipikirkan pada tumor abdomen di
bagian bawah atau panggul ialah mioma subserosum dan kehamilan;
mioma submukosum yang harus dibedakan dengan inversio uteri; mioma
intramural harus dibedakan dengan suatu adenomiosis, khoriokarsinoma,
karsinoma korporis uteri atau suatu sarkoma uteri6.
12. Penatalaksanaan
a. Konservatif dengan pemeriksaan periodik
Penderita dengan mioma uteri kecil dan tanpa gejala tidak
memerlukan pengobatan tetapi harus diawasi perkembangan tumornya.
Jika mioma lebih besar dari kehamilan 10-12 minggu tumor yang
berkembang cepat dan terjadi torsi pada tangkai perlu diambil tindakan
operasi. 6
Bila seorang wanita dengan mioma uteri mencapai menopause
biasanya tidak mengalami keluhan, bahkan dapat mengecil, oleh
karena itu sebaiknya mioma pada wanita premenopause tanpa gejala
diobservasi saja. Bila mioma besarnya sebesar kehamilan 12-14
minggu apalagi disertai pertumbuhan yang cepat sebaiknya dioperasi,

27
walaupun tidak ada gejala/keluhan. Sebabnya mioma yang besar,
kadang-kadang memberikan kesukaran pada operasi. 6
Pada masa post menopause, myoma biasanya tidak
memberikan keluhan. Tetapi bila ada pembesaran myoma pada masa
post menopause harus dicurigai kemungkinan keganasan (sarcoma). 6
b. Terapi medikamentosa
Terapi yang dapat memperkecil volume atau menghentikan
pertumbuhan mioma uteri secara menetap belum tersedia pada saat ini.
Terapi medikamentosa masih merupakan terapi tambahan atau terapi
sementara dari operatif. Preparat yang selalu digunakan untuk terapi
medikamentosa adalah analog GnRH, progesteron, danazol, gestrinon,
tamoksifen, goserelin, antiprostagalndin dan agen-agen lain (gossipol,
amantadine). 6,16
1) Antifibrinolitik
Asam traneksamat adalah sebuah derivat sintetik dari lisin yang
memiliki bobot molekul rendah. Bekerja dengan cara menghambat
pemecahan ikatan peptida dengan memblok perubahan
plasminogen menjadi plasmin. Asam traneksamat secara reversibel
memblok tempat ikatan lisin dengan plasminogen sehingga akan
menghambat aktivasi plasminogen menjadi plasmin, yang pada
akhirnya bertanggung jawab untuk degradasi fibrin.
Obat ini telah digunakan sebagai terapi nonhormonal lini pertama
untuk perdarahan berat yang terkait dengan fibroid uterus dan
perdarahan uterus disfungsional. Hal ini telah disetujui oleh Food
and drug administration of America (FDA) pada tahun 2009.
Namun, pengobatan jangka panjangnya secara teoritis dapat
meningkatkan resiko deep vein thrombosis, kebanyakan studi
mengungkapkan bahwa kejadian thrombosis pada wanita yang
diobati dengan agen ini serupa dengan kasus yang tidak
diobati16,17,18,19.

28
2) NSAID
Obat anti inflamasi nonsteroid efektif dalam mengurangi
dismenore dan gejala menstruasi yang berat melalui aksinya
sebagai antagonis prostaglandin. Dimana prostaglandin merupakan
agen yang merangsang kontraktilitas uterus yang mengakibatkan
rasa sakit . NSAID bekerja dengan cara menghambat enzim
cyclooxygenase (COXs). Penghambatan terhadap enzim
cyclooxygenase-2 (COX-2) diperkirakan memediasi efek
antipiretik, analgesik, dan antiinflamasi. NSAID mengurangi
kepekaan pembuluh darah terhadap bradikinin dan histamin,
dengan mempengaruhi produksi limfokin dari limfosit T dan
membalikkan vasodilatasi. Namun penghambatan enzim COX-1
menyebabkan gangguan pada pencernaan.
Aspirin, ibuprofen, dan naproxen efektif untuk mengobati
dismenore. Namun penggunaan jangka panjang dapat
menyebabkan ulkus lambung dan peradarahan
gastrointestinal16,17,18,19.
3) Kontrasepsi oral
Obat-obatan ini sering digunakan untuk mengontrol menoragia dan
dismenore. Namun, karena mioma tergantung pada esterogen, obat
ini dapat menunjukkan peningkatan ukuran mioma pada
penggunaan pil kombinasi. Bagi beberapa wanita, manfaat dari
kontrasepsi hormonal lebih banyak dibandingkan dengan efek
samping yang ditimbulkan. 16,17,18,19
Sejumlah besar konsentrasi oral mengandung esterogen dan
progestin. Dua tipe preparat yang digunakan untuk kontrasepsi oral
adalah gabungan esterogen dan progestin, dan terapi progestin
secara terus menerus tanpa pemberian esterogen secara bersamaan.
Preparat-preparat untuk digunakan secara oral diabsorbsi dengan
baik. 16,17,18,19
Kombinasi esterogen dan progestin menyebabkan efek kontrasepsi
yang umumnya melalui hambatan selektif fungsi pituitari yang

29
menyebabkan hambatan ovulasi. Agen kombinasi ini juga
menyebabkan perubahan mukosa serviks dalam endometrium
rahim, dan menyebabkan perubahan motilitas dan sekresi dalam
tube uterina, yang semuanya menurunkan kemungkinan terjadinya
konsepsi dan implantasi. 16,17,18,19
4) Progesteron
Progesteron memiliki efek antiesterogenik pada sel miometrium
dan menurunkan kontraksi otot uterus. Hormon ini juga
menurunkan jumlah reseptor esterogen di endometrium dan
meningkatkan kecepatan perubahan 17β-estradiol menjadi
esterogen yang kurang aktif. 16,17,18,19
Agen progestasional diperkirakan menghasilkan efek
hipoesterogenik dengan cara menginhibisi sekresi gonadotropin
dan mensupresi fungsi ovarium, terpisah dari efek antiesterogen
langsung pada tingkatan seluler. Bagaimanapun, bukti-bukti terbaru
yang menunjukkan bahwa mifepriston sebagai antiprogesteron
ternyata terbukti dapat menurunkan ukuran dari mioma, hal ini
menimbulkan pertanyaan tentang mekanisme progesteron. Terlebih
lagi efek yang ditimbulkan oleh agen progestasional ini hanya
bersifat sementara16,17,18,19.
Asoprisnil secara oral aktif sebagai Selective Progesterone
Receptor Modulator (SPRM) sedang dipelajari sebagai terapi untuk
leiomyomata uterin simptomatik, dengan cara mensupresi baik
durasi dan intensitas perdarahan menstruasi yang bergantung
dengan dosis. Penggunaan asoprinisil secara statistik 91%
signifikan untuk menurunkan frekuensi dan intensitas perdarahan
uteri pada wanita. Mekanisme pasti dari agen ini masih belum jelas,
tetapi downregulasi dari sintesis kolagen melalui upregulation
matiks ekstraselular metalloproteinase inducer diduga
memperantarai efek ini. 16,17,18,19
5) Danazol

30
Danazol,suatu derivat isoxazole dari ethioterone (17α-
ethinyltestosterone) dengan aktivitas progestin, androgen, dan
glucocorticoid yang rendah, digunakan untuk mensupresi fungsi
ovarium. Danazol menghambat aliran LH dan FSH pada
pertengahan siklus dan dapat mencegah kenaikan kompensasi LH
dan FSH setelah katastrasi pada hewan, tetapi secara signifikan
tidak menurunkan atau mensupresi kadar LH dan FSH basal pada
wanita-wanita normal. Danazol berikatan dengan reseptor
androgen, progesteron, dan glukokortikoid dan mentranslokasi
reseptor androgen ke dalam nukleus untuk memulai sintesis RNA
spesifik-androgen. Ia tidak berikatan dengan reseptor esterogen
intraseluler, tetapi ia berikatan dengan globulin pengikat-hormon
seks (SHBG) dan globulin pengikat-corticosteroid16,17,18,19.
Danazol tidak menghambat aromatase, suatu enzim yang
diperlukan untuk sintesis esterogen. Ia meningkatkan rata-rata
klirens progesterone, mungkin dengan cara kompetitif
memperebutkan protein-protein pengikat dan mempunyai efek
serupa pada hormon steroid aktif lain. Ethisterone, metabolit utama
dari danazol, mempunyai efek progestin dan androgen
ringan16,17,18,19.
Sebagai terapi pada myoma uteri, danazol menciptakan keadaan
tinggi androgen dan rendah esterogen sehingga menyebabkan
peluruhan endometrium dan mengecilkan fibroid. Disamping efek
yang menguntungkan ini berbagai efek samping yang tidak
diinginkan berkaitan dengan penggunaannya telah dilaporkan
contohnya; jerawat, hirsutism, peningkatan berat badan, iritabilitas,
musculoskeletal pain, hot flushes, dan atofi payudara16,17,18,19.
6) Analog GnRH
Penelitian multi senter yang dilakukan pada 114 penderita dengan
mioma uteri yang diberikan GnRHa Leuprorelin asetat selama 6
bulan dapat menyebabkan pengurangan volume uterus. Efek
maksimal dari GnRHa baru terlihat setelah 3 bulan dimana cara

31
kerjanya menekan produksi esterogen dengan sangat kuat, sehingga
kadarnya dalam darah menyerupai kadar esterogen wanita usia
menopause. Setiap mioma uteri memberikan hasil yang berbeda-
beda terhadap pemberian GnRHa12,16,17,18,19.
Mioma submukosa dan mioma intramural merupakan mioma uteri
yang paling responsif terhadap pemberian GnRH ini. Keuntungan
pemberian pengobatan medikamentosa dengan GnRHa
adalah12,16,17,18,19:
1. Mengurangi volume uterus dan volume mioma uteri
2. Mengurangi anemia akibat perdarahan
3. Mengurangi perdarahan pada saat operasi
4. Tidak diperlukan insisi yang luas pada uterus saat
pengangkatan mioma
5. Mempermudah tindakan histerektomi vaginal
6. Mempermudah pengangkatan mioma submukosa dengan
histeroskopi.
Analog Gonadotropin-releasing hormon telah berhasil digunakan
untuk mencapai hipoesterogenisme baik sebagai terapi konservatif
untuk mioma maupun sebagi tambahan untuk miomektomi. Efek
GnRHa adalah sementara dan biasanya mioma kembali kedalam
ukuran preterapi dalam beberapa bulan penghentian 12,16,17,18,19.
7) Aromatase inhibitor
Aromatase merupakan anggota dari sitokrom P450 yang berisi
enzim yang kompleks. Enzim ini mengkatalisis tahap akhir proses
pembentukan estrogen yaitu hidrosilaksi androstenedion menjadi
estron dan testosteron menjadi estradiol 17β. Aktivitasnya dapat
dilihat dalam beberapa jaringan seperti ovari, jaringan adipose,
plasenta, otak, otot, fibroblas, osteoblas, hati dan payudara16,17,18,19,21.
Seiring dengan perkembangan oosit di dalam folikel ovarium maka
gonadotropin juga berpengaruh terhadap biosintesis hormon-
hormon steroid. Proses biosintesis hormon steroid dimediasi oleh
hidroksisteroid dehidrogenase dan sitokrom P45016,17,18,19,21.

32
Baru-baru ini, letrozole , inhibitor aromatase nonsteroid yang
umum digunakan dalam infertilitas anovulasi dalam fase folikuler
telah disarankan sebagai terapi potensial dalam pengobatan
leiomyoma. Aromatase adalah enzyme mikrosomal yang
mengkatalisis konversi androgen menjadi esterogen. Dalam
leiomyom, baik aromatase dan 17β-hidroksisteroid dehidrogenase
tipe 1 diekspresikan berlebihan dibandingkan dengan miometrium
normal. Penghambatan enzim aromatase dengan letrozole akan
memblokir konversi ini dan karenanya menghasilkan lingkungan
hipoesterogenik. Pertumbuhan leiomyoma secara positif
berkorelasi dengan tingkat esterogen, lingkungan hipoesterogenik
dapat menghambat pertumbuhan mioma16,17,18,19,21.
8) Mifepristone
Mifepristone adalah derivat 19-norprogestin noretindron yang
mengandung substitusi dimetil-aminofenil pada posisi 11β,
merupakan antagonis potent reseptor progesteron dan
glukokortikoid. Selain itu juga dikenal onapriston yang strukturnya
mirip mifepriston tetapi mengandung substitusi metil lebih ke arah
13α. Preparat ini merupakan antagonis kompetitif progestin pada
PR-A dan PR-B. Penggunaan untuk terminasi kehamilan pada
kehamilan fase awal, karena adanya hambatan pada PR di uterus,
menyebabkan hancurnya desidua dan blastokist terlepas diikuti
menurunya produksi hCG. Hal ini menyebabkan sekresi
progesteron menurun dan menambah hancurnya desidua.
Menurunnya progesteron endogen dan blokade PR menyebabkan
meningkatnya kadar prostaglandin diuterus dan hal ini akan
mesensitisasi miometrium untuk berkontraksi. Juga terjadi
pelunakan serviks yang akan mempermudah keluarnya
blastokist16,17,18,19.
Esterogen dan progesteron diduga menyebabkan pertumbuhan dari
leiomyoma uteri. Oleh karena itu, terapi dengan menggunakan
antiprogestin , mifepriston pun dipelajari. Efek dari agen ini pada

33
petumbuhan folikuler, ovulasi, pertumbuhan endometrium, dan
fungsi nya bergantung pada dosis dan waktu pemberian.
Endometriosis maupun fibroid sama-sama bergantung dengan
steroid ovarium, mifepristone dapat menginhibisi ekshibisi efek
dari perkembangan mioma. Engman dkk memberikan terapi
mifepritone pada 30 orang wanita dengan leiomioma uteri selama 3
bulan sebelum operasi dan menemukan adanya 28% reduksi dari
volume leiomioma dibandingan dengan 6% kelompok yang
diberikan dengan plasebo. Mifepritone mungkin dapat dijadikan
sebagai alternatif dari penggunaan GnRHa sebagai aplikasi
preoperatif16,17,18,19.
9) CDB-291416
Agen ini merupakan sebuah antiprogestin yang diberikan dalam
dosis harian 10-20 mg selama tiga siklus. CDB-2914 dilaporkan
dapat mengurangi ukuran fibroid sebesar 36%, dibandingkan
dengan placebo16.
c. Mekanis
1) Levonorgestrel intrauterine device
IUD (intra uterine device) hormonal adalah suatu benda kecil yang
terbuat dari plastik yang lentur, mempunyai lilitan tembaga atau
juga mengandung hormon progesteron dan dimasukkan ke dalam
rahim melalui vagina. Mekanisme kerja IUD yang mengandung
hormon progesteron yaitu dengan menimbulkan gangguan proses
pematangan proliferatif-sekretoir sehingga timbul penekanan
terhadap endometrium dan terganggunya proses implantasi
(endometrium tetap berada dalam fase decidual/progestational) dan
juga menyebabkan lendir serviks yang menjadi lebih kental16,22.
Penggunaan dari levonorgestrel intrauterine device (LNG-IUD)
telah menunjukan hubungannya dengan reduksi pada perdarahan
menstruasi pada wanita dengan mioma uteri. Bagaimanapun,
laporan pada efeknya terhadap ukuran mioma uteri dan ukuran
uteri masih menjadi perdebatan Jindabenjerd dkk melaporkan

34
adanya reduksi yang signifikan pada volume mioma total dan
ukuran rata-rata uterine dan menunjukkan adanya reduksi pada
perdarahan menstruasi. Wanita dengan mioma yang besar juga
lebih sering mengalami ekspulsi spontan pada alat ini. Alat ini
mungkin lebih cocok digunakan pada cavum uteri tanpa distorsi
dengan ukuran uteri yang setara dengan kurang dari 12 minggu
kehamilan.
2) Embolisasi arteri uterina
Suatu tindakan yang menghambat aliran darah ke uterus dengan
cara memasukkan agen emboli ke arteri uterina. Arteri uterina yang
mensuplai aliran darah ke mioma dihambat secara permanen
dengan agen emboli (partikel polivynil alkohol). Keamanan dan
kemudahan embolisasi arteri uterina tidak dapat dipungkiri, karena
tindakan ini efektif16.
Proses embolisasi dilakukan dengan menggunakan angiografi
digital substraksi dan dibantu fluoroskopi. Hal ini dibutuhkan untuk
memetakan pengisian pembuluh darah atau memperlihatkan
ekstravasasi darah secara tepat23. Agen emboli yang digunakan
adalah polivinyl alkohol yang merupakan partikel plastik dengan
ukuran yang bervariasi. Tingkat keberhasilan penatalaksanaan
mioma uteri dengan embolisasi adalah 85-90% 16.
d. Pembedahan
Tidak semua mioma uteri memerlukan pengobatan bedah. Sebanyak
55% dari semua mioma uteri tidak membutuhkan suatu pengobatan
dalam bentuk apapun terutama apabila mioma itu masih kecil dan
tidak menimbulkan gangguan atau keluhan. Walaupun demikian,
mioma uteri memerlukan pengamatan setiap 3-4 bulan. Pada wanita
menopause pertumbuhan mioma uteri dapat terhenti. Indikasi
pembedahan pada mioma uteri adalah sebagai berikut :
1) Perdarahan uteri abnormal yang tidak responsif terhadap
pemberian terapi konservatif
2) Kecurigaan yang mengarah keganasan

35
3) Pertumbuhan mioma pada masa menopause
4) Infertilitas karena gangguan pada cavum uteri maupun karena
oklusi tuba
5) Abortus berulang akibat distorsi dari cavum endometrium
6) Nyeri dan penekanan yang sangat menganggu
7) Gangguan berkemih maupun obstruksi traktus urinarius
8) Anemia akibat perdarahan
Terdapat beberapa macam tindakan bedah yang dapat dilakukan pada
mioma uteri yaitu:
1) Magnetic resonance-guided focused ultrasound surgery
Pada bulan Oktober tahun 2004, FDA menyetujui magnetic
resonance imaging (MRI)-guided focused ultrasound sebagai
terapi dari fibroid pada mioma uteri. Peningkatan temperatur dari
jaringan yang menerima intensitas tinggi ultrasound terfokus dan
denaturasi protein yang menyebabkan kerusakan sel ireversibel
adalah bentuk dari modalitas utama terapi ini. MRI tidak hanya
menyediakan gambaran tiga demensional yang akurat pada target
jaringan, tetapi juga menyediakan kuantitatif, gambaran real time
termal pada area yang akan diterapi. Kebanyakan mioma muncul
dalam batas area yang jelas dengan intensitas sinyal dari rendah
sampai dengan intermediate16.
2) Miomektomi abdominal
Miomektomi adalah suatu prosedur mengeksisi fibroid tanpa
disertai pengangkatan uterus, sehingga fertilitas tetap
dipertahankan. Miomektomi dilakukan dengan pertimbangan jika
diharapkan pada proses selanjutnya penderita masih
menginginkan keturunan. Apabila miomektomi dikerjakan karena
alasan keinginan memperoleh keturunan, maka kemungkinan
akan terjadinya kehamilan setelah miomektomi berkisar ± 30%
sampai 50%. Selain alasan tersebut miomektomi juga dilakukan
pada kasus mioma yang mengganggu proses persalinan6,16.
3) Miomektomi histeroskopi16

36
Prosedur ini diindikasikan untuk perdarahan yang abnormal,
riwayat keguguran, infertilitas, dan rasa sakit. Sementara itu
keganasan endometrium, ketidakmampuan mendistensi kavitas,
dan ekstensi tumor yang dalam kedalam miometrium adalah
kontraindikasi utama.
Pengurangan volume mioma dengan menggunakan terapi GnRHa
preoperative dapat memfasilitasi reseksi histeroskopi dari mioma
submucus dengan resiko kehilangan darah yang lebih sedikit.
Akan tetapi jaringan ini cenderung menjadi lebih fibrotik,
adherent, dan kurang jelas setelah tindakan ini16.
4) Miomektomi Vaginal
Mioma besar yang tumbuh dari badan rahim dapat mengisi vagina
dan menyebabkan pendarahan intermenstrual, discharge yang
tidak biasanya, atau retensi urin. Sebagian besar dapat dilakukan
enukleasi per vaginam dan dilakukan ligasi pada tangkai. Sangat
jarang kondisi ini menjadi basis etiologi dari inversi uterus,
khususnya yang besar yang tumbuh dari fundus. Gambar 3 adalah
sebuah foto intraoperatif klinis inversi ipsilateral dari sisi kanan
fundus sebagai konsekuensi dari suatu myoma besar hingga
mencapai introitus dan mengisi vagina16.
5) Laparoskopi/miomektomi laparoskopi terasisteni secara robotik
Gambar 6 mioma uteri

37
Laparoscopic myomectomy (LM)/miomektomi laparoskopik
adalah prosedur yang kurang invasif untuk tata laksana mioma,
membutuhkan ahli bedah berketrampilan khusus dan sudah
terlatih. LM memberikan beberapa keuntungan seperti perawatan
di rumah sakit yang lebih singkat, penyembuhan pascaoperasi
yang lebih cepat, dan kehilangan darah lebih sedikit daripada
miomektomi abdominal. Namun, teknik ini berisiko
menyebabkan perlekatan pasca operasi yang dapat mempengaruhi
fertilitas, meningkatkan rasa nyeri, dan meningkatkan risiko
kehamilan ektopik16,23.
Saat ini ada teknik operasi yang diasistensi robot dan merupakan
salah satu inovasi terbaru dengan tindakan invasif minimal.
Penggunaan sistem robotik pada operasi ginekologi ini baru
digunakan di Amerika pada tahun 2005. Nama sistem robotik ini
adalah da Vinci16,23.
Mioma subserous superfisial atau pedunkulata lebih baik diangkat
dengan laparoskopi atau dengan robotically assisted laparoscopic
myomectomy. Pengangkatan ini dipengaruhi oleh morcellation,
utilisasi insisi colpotomy, atau myolysis. Miomektomi laparoskopi
pada wanita infertil dengan mioma intramural memberikan hasil
yang sebanding dengan laparotomi, dan tingkat kehamilan
cenderung dipengaruhi oleh faktor-faktor infertilitas terkait.
Ruptur uterus selama kehamilan setelah miomektomi laparoskopi
telah dikaitkan dengan rekonstruksi miometrium yang tidak
memadai selama operasi. Jika perlu semua wanita yang ingin
menjalani miomektomi harus bersedia untuk dilakukan
histerektomi. Temuan dari leiomyomatosis difus pada wanita
yang dikirim untuk dilakukan miomektomi tidak lazim. Bagi
mereka yang menginginkan konsepsi, penundaan 4-6 bulan
sebelum mencoba hamil dianjurkan setelah miomektomi untuk
sehingga memungkinkan penyembuhan miometrium16,23.

38
Kontraindikasi dari miomektomi laparoskopik ini antara lain,
leiomioma yang difus; fibroid dengan jumlah lebih dari 3 dan
masing-masing berukuran lebih dari 7 cm; ukuran uterus yang
lebih dari 2 minggu; adanya 1 fibroid yang lebih dari 15 cm; dan
wanita yang menginginkan histerektomi; serta kondisi medis yang
tidak cocok untuk anestesia umum16,23.
6) Histerektomi
Histerektomi merupakan prosedur pembedahan ginekologi mayor
yang paling umum dilakukan pada wanita, dan 33,5% di
antaranya dilakukan untuk mioma. Histerektomi telah menjadi
prosedur pembedahan pilihan untuk mioma ketika pertimbangan
banyaknya anak telah terpenuhi atau ketika ada kemungkinan
kearah keganasan yang beralasan. Baru-baru ini, histerektomi
vaginal dari rahim myomatous telah memberikan hasil yang
cukup memuaskan. Namun, prosedur ini hanya cocok sampai
ukuran rahim 12 minggu. Prosedur seperti morcellation,
pembelahan, coring, atau reseksi irisan rahim mungkin bisa
berhasil dalam tangan-tangan terampil jika ukuran rahim melebihi
12 minggu. Selain kehadiran mioma / ukuran rahim, adhesi,
operasi panggul/perut bawah sebelumnya, dan ketidak
tersediaannya ahli bedah yang terampil dalam prosedur
merupakan kontraindikasi lain untuk histerektomi vaginal.
Gambar 5 menunjukkan histerektomi vaginal nondescent pada
uterus myomatous. Adhesi dan distorsi anatomi uterus
menimbulkan peningkatan risiko kerusakan pada saluran kemih
dan usus pada histerektomi16.

39
Histerektomi untuk mioma ligamenter yang luas telah dilaporkan
membawa risiko cedera ureter dari 0.4/1000. Pengetahuan tentang
lokasi yang tepat dan asal mioma serta keterampilan dan
pengalaman dari ahli bedah itu sangat penting untuk menghindari
cedera ke saluran kemih. Demikian pula, mioma serviks yang
besar menimbulkan kesulitan besar serta meningkatkan risiko
cedera saluran kemih16.
7) Miolisis
Berbagai bentuk myolysis yaitu; bipolar, cryo, frekuensi radio,
laparoskopi, dan MRI-dipandu laser telah dicoba sebagai
alternatif konservatif untuk miomektomi pada wanita yang ingin
mempertahankan rahim. Karbon dioksida Laser telah digunakan
untuk menguapkan secara langsung mioma kecil pada laparotomi.
Peningkatan hemostasis dan presisi yang lebih besar pada
pengangkatan tampaknya memiliki keuntungan utama. Namun,
teknik ini belum diuji dalam serangkaian besar pasien. Beberapa
mioma submukosa telah berhasil diobati dengan Nd: YAG
(neodymium-doped yttrium aluminium garnet) laser, yang bekerja
men-devascularisasi mioma, namun, pengangkatan yang tidak
lengkap dapat menjadi masalah yang serius16.
Gambar 7 Histerektomi

40
8) Ligasi arteri uterina
Prosedur ini mencoba untuk membatasi suplai darah ke rahim
oleh ligasi vagina atau laparoskopi arteri rahim16.
13. Komplikasi
Komplikasi yang terjadi pada mioma uteri :
a. Degenerasi ganas.
Mioma uteri yang menjadi leiomiosarkoma ditemukan hanya 0,32-
0,6% dari seluruh mioma; serta merupakan 50-75% dari semua
sarkoma uterus. Keganasan umumnya baru ditemukan pada
pemeriksaan histologi uterus yang telah diangkat. Kecurigaan akan
keganasan uterus apabila mioma uteri cepat membesar dan apabila
terjadi pembesaran sarang mioma dalam menopause6.
b. Torsi (putaran tangkai).
Sarang mioma yang bertangkai dapat mengalami torsi yang akan
menimbulkan gangguan sirkulasi akut sehingga mengalami nekrosis.
Dengan demikian terjadilah sindrom abdomen akut. Jika torsi terjadi
perlahan-lahan, gangguan akut tidak terjadi6.
c. Nekrosis dan infeksi.
Sarang mioma dapat mengalami nekrosis dan infeksi yang
diperkirakan karena gangguan sirkulasi darah6.
14. Prognosis
Histerektomi dengan mengangkat seluruh mioma adalah tindakan
kuratif. Miomektomi yang extensif dan secara signifikan melibatkan
miometrium atau menembus endometrium, maka diharusken SC (Sectio
caesaria) pada persalinan berikutnya. Mioma yang kambuh kembali
(rekurens) setelah miomektomi terjadi pada 15-40% pasien dan 2/3nya
memerlukan tindakan lebih lanjut.

41
BAB III
PEMBAHASAN
Leiomyoma uteri atau fibroid uteri adalah tumor pelvis paling umum
pada wanita. Kebanyakan dari tumor benigna ini adalah asimptomatik dan
tidak memerlukan pengobatan. Oleh sebab itu diperlukan Guideline yang
bertujuan untuk menyediakan rekomendasi berdasarkan evidence-based
untuk membantu paramedis dalam melakukan penatalaksanaan yang tepat
pada masalah ginekologi umum ini. Tingkat dari evidence dan grading dari
rekomendasi berikut adalah berdasarkan skema RCOG.23
Lebih dari 50% wanita dengan leiomyoma adalah asimptomatik dan
baru akan ditemukan pada saat dilakukan pemeriksaan pelvis rutin atau saat
hamil. Lokasi dan ukuran dari leiomyoma memiliki peranan yang besar
dalam tipe dan tingkat beratnya simptom yang ditimbulkan. Gejala yang
umum dari leiomyoma termasuk menorrhagia, kongesti pelvis dan nyeri
pelvis, gejala tekanan, atau ditemukannya massa pada abdomen. Secara
umum, semakin dalam letak leiomyoma (tipe submukosa) akan semakin
sering gejala menstruasi terjadi, sementara letak yang lebih superfisial (tipe
subserosa) yang memiliki ukuran signifikan dapat menyebabkan gejala
tekanan. 23
Hubungan antara leiomyoma dengan perdarahan selama menstruasi
yang berat (heavy menstrual bleeding) diperkirakan disebabkan oleh adanya
peningkatan area permukaan dari endometrium. Baik leiomyoma
submukosa maupun intramural memiliki potensi untuk menyebabkan hal
ini. Penjelasan lain yang mungkin adalah adanya peningkatan produksi
prostaglandin dan kompresi preferensi pada aliran balik vena dari
endometrium. 23
Gejala tekanan dari leiomyoma dapat ditemukan sebagai peningkatan
frekuensi berkemih atau konstipasi bergantung dari pertumbuhan arah
Leiomyoma apakah kearah dinding anterior atau posterior dari uterus.
Terkadang retensi urin akut dapat terjadi oleh karena adanya kompresi pada
urethra oleh uterus leiomyomatosus. Nyeri pelvis akut dapat terjadi oleh

42
karena adanya perubahan degeneratif dan jarang disebabkan oleh torsi
leiomyoma pedunculata. Penilaian yang akurat dalam jumlah, ukuran dan
lokasi dari leiomyoma adalah penting dalam menentukan penatalaksanaan
yang tepat. 23
Tidak ada pendekatan mutlak untuk mengevaluasi leiomioma.
Berbagai pilihan tersedia dengan menawarkan perbedaan dalam biaya
maupun kenyamanan bagi wanita. 23
1. Pemeriksaan klinis dengan menggunakan pemeriksaan bimanual adalah
merupakan basis dalam mendeteksi mioma uteri. Bagaimanapun
diagnosis dapat saja meleset jika leiomyoma berukuran kecil dan wanita
yang dilakukan pemeriksaan adalah wanita obese atau tegang saat
dilakukan pemeriksaan. Pemeriksaan pelvis tidak dapat mendeteksi
leiomyoma submukosa23.
2. USG pelvis, baik trans-abdomina ataupun trans-vaginal, adalah akurat
dalam menegakkan diagnosis. Leiomyoma subserosa yang cukup besar
lebih baik dengan menggunakan pendekatan USG trans-abdominal
sementara leiomyoma submukosa lebih baik diperiksa dengan
menggunakan USG trans-vaginal23.
3. Histeroskopi diagnostik yang dapat dilakukan dengan atau tanpa
anestesi lokal adalah merupakan prosedur yang berguna dalam
membedakan leiomyoma submukosa dengan polip endometrium dan
dapat memeriksa untuk menilai kelayakan dilakukannya reseksi
histereskopi pada leiomyoma23.
4. MRI menyediakan gambar yang lebih baik dalam menentukan lokasi
dan karakteristik leiomyoma dengan tepat tetapi informasi tambahan
yang berasal dari MRI ini tidak begitu penting dalam managemen bagi
paramedis kecuali berfokus dalam terapi Ultrasound23.
5. Tidak ada bukti yang cukup dalam merekomendasikan CT scan pada
pemeriksaan Leiomyoma23.
Sementara itu, tidak ada bukti yang cukup dalam merekomendasikan
terapi medikamentosa yang tepat dalam penatalaksanaan leiomyoma jangka
panjang. Berbagai macam terapi telah dievaluasi sebagai managemen

43
leiomyoma termasuk didalam nya agonis GnRH, progestin, mifepristone,
SERMs dan selective progesterone receptor modulator. Kebanyakan dari
penelitian yang telah dilakukan memiliki durasi follow up pendek dengan
yang paling lama adalah hanya 2 tahun. 23
Adapun pemilihan dari managemen pembedahan untuk leiomyoma
adalah bergantung dari usia wanita, keinginan untuk memiliki
keturunan,keinginan untuk mempertahankan uterus dan jumlah dari
leiomyoma itu sendiri. Berikut ini adalah tabel berisi rekomendasi pemilihan
terapi bagi wanita dengan tumor fibroid pada uterus yang direkomendasikan
oleh Patricia Evans (2007)24
Tabel 1 rekomendasi pemilihan terapi pada tumor fibroid

44
Tabel 2 diatas membandingkan keuntungan dan kerugian dalam
pemilihan terapi leiomyoma uteri

45
BAB IV
KESIMPULAN
1. Manajemen medis harus disesuaikan dengan kebutuhan wanita yang
mengalami fibroid dan ditujukan untuk mengurangi gejala. Biaya dan efek
samping dari terapi medis dapat membatasi penggunaan jangka panjang.
2. Pada wanita yang tidak ingin mempertahankan kesuburan dan yang telah
konseling mengenai alternatif dan risiko. Histerektomi dapat ditawarkan
sebagai pengobatan definitif untuk fibroid simptomatik.
3. Miomektomi merupakan pilihan bagi wanita yang ingin mempertahankan
rahim mereka, tapi perempuan tersebut harus diberi konseling mengenai
risiko yang memerlukan intervensi lebih lanjut.
4. Miomektomi histeroskopi harus dipertimbangkan sebagai terapi bedah
first line konservatif untuk pengelolaan fibroid bergejala Intracavitary.
5. Myolysis Laparoskopi dapat menyajikan alternatif untuk miomektomi atau
histerektomi bagi perempuan terpilih dengan fibroid intramural atau
subserous gejala yang ingin melestarikan rahim mereka tetapi tidak
menginginkan kesuburan di masa depan.
6. Kekhawatiran dari kemungkinan komplikasi yang berhubungan dengan
fibroid pada kehamilan bukan merupakan indikasi untuk miomektomi,
kecuali pada wanita yang telah mengalami kehamilan sebelumnya dengan
komplikasi yang berhubungan dengan fibroid.
7. Pada wanita yang hadir dengan perdarahan akut terkait dengan fibroid
rahim, manajemen konservatif yang terdiri dari estrogen, histeroskopi,
atau dilatasi dan kuretase dapat dipertimbangkan, tetapi histerektomi dapat
menjadi diperlukan dalam beberapa kasus.

46
DAFTAR PUSTAKA
1. Achadiat C.M. 2004. Prosedur tetap obstetri & Ginekologi. Jakarta : EGC.
P 94-97
2. Fradhan P, Acharya N, Kharel B. 2006. Uterine myoma : profile of
nepalese women. Nj obstetgynaecal 1(2) : 47-50
3. Djuwantono T. 2004. Terapi GnRH agonis sebelum histerektomi mioma.
Farmacia 3:38-41
4. Ganong, William F. 2008. Buku ajar fisiologi kedokteran. Edisi 2. Jakarta :
E
5. GC. P 417-431
6. Mochtar R. 2007. Sinopsis obstetri : obstetro fisiologi obstetri patologi.
Edisi 2. Jakarta : EGC p:5-12;p:12-16
7. Sarwono. 2007. Ilmu kandungan. Edisi 2. Jakarta:yayasan bina pustaka.
P7-26;p:338-345
8. Sibbernagl S, Despopoulos A.2003. Atlas berwarna & teks fisiologi. Edisi
4. Jakarta : hipokrates. P:264-267
9. Hacker & Moore. 2003. Essensial obstetri dan ginekologi. Edisi 2.
Jakarta : hipokrates. P:379-385
10. Suwiyoga K.2003. mioma uterus dalam buku pedoman diagnosis-terapi
dan bagan alir pelayanan pasien. SMF obsgin FK UNUD RS Sangloh.
Denpasar
11. Jevuska O.2007. mioma geburt. Available fraom :
http://www.onvejevuska.com accesed : march 01,2013
12. Flake G P, janet A, Durlene D.2003. etiology and pathogenesis of uterine
leiomyoma: a review. Environmental health perspectives. P:1037-1049
13. Baziad A. 2003. Pengobatan medikamentosa mioma uteri dengan analog
GnRH. Dalam : endokrinologi. Edisi 2. Jakarta : media Aesculapius FKUI.
P:151-156
14. Friedman AJ, Rein MS, Murungan R, Pandian, Barbieri RL. 1990. Fasting
serum growth hormone and insuline like groth factor-I and II concentration

47
in women with leiomyoma uteri trated with leuprolide acetate or placebo.
Vol 53;P:250-253
15. Thomas EJ. 1992. The aetiology and pathogenesis of fibroid. In : shaw
RW.eds.Advances in reproductive endocrinology uterine fibroids.
England-New Jersey. The phartenon publishing group. P:1-8
16. Lepine L, Hillis S, Marchbanks P. 1997. Hysterectomy surveilance united
states 1980-1993. MMWR Mortal Morbidity Wkly Rep. CDC Surveill
Summ. Vol 46;P:1-15
17. Duhan N.2011. current and emerging treatments for uterine myoma an
update. International journal of woman’s health. P:231-241
18. Katzung BG.2002. farmakologi dasar dan klinik. Buku 2 edisi 8. Jakarta :
salemba medika. P:403;p:609-648
19. Mutschler E. 1991. Buku ajar dinamika obat farmakologi dan toksikologi.
Edisi 5. Bandung : penerbit ITB. P: 433-434
20. Gunawan SG.2008. Farmakologi dan terapi. Edisi 5. Jakarta : UI
21. Schweppe KW.2003. GnRH analogues in treatment uterine fibroid : result
of clinical studies. In : Shaw RW,eds. Advances in reproductive
endocrinology uterine fibroids. England-New Jersey: The Parthenon
Publishing Group. P:103-105
22. Permana D. 2009. Skripsi. Efektifitas aromatase inhibitor dalam
pematangan gonad dan stimulasi ovulasi pada ikan sumatra. Bogor : IPB
23. Fitriana F.2012. Skripsi. Perbandingan pengaruh kontrasepsi oral,suntik
dan implant terhadap perubahan tekanan darah pada akseptor KB di
puskesmas jalan emas kabupaten Tanggerang periode Desember 2011.
Jakarta : FKUPN
24. Khusen D. 2012. Miomektomi dengan teknik laparoskopi konvensional
dan laparoskopi robotik. Jakarta : RSCM
25. The Hong Kong College of Obstricians and Gynaecologist Guidelies
number 13. 2009.
26. Evans P. 2007. Uterine fibroid tumors : diagnosis and treatment. American
Academy of Family Physician

48
27. SOGC clinical practice guidelines.2003. the management of uterine
leiomyoma.