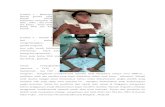
LAPORAN KASUS SSJ
-
Upload
audra-firthi-dea-noorafiatty -
Category
Documents
-
view
859 -
download
193
description
Transcript of LAPORAN KASUS SSJ

LAPORAN KASUS
SINDROM STEVENS-JOHNSON
Oleh : Audra Firthi Dea Noorafiatty
Pembimbing : dr. Sri Primawati Indraswari, Sp. KK
PENDAHULUAN
Sindrom Stevens-Johnson, biasanya disingkatkan sebagai SSJ, adalah suatu
kumpulan gejala klinis erupsi mukokutaneus yang ditandai oleh trias kelainan pada
kulit vesikulobulosa, mukosa orifisium serta mata disertai gejala umum berat. Juga
ada efek samping \ yang lebih buruk, yang disebut sebagai nekrolisis epidermis toksik
(toxik epidermal necrolysis/TEN). Ada juga versi yang lebih ringan, disebut sebagai
eritema multiforme (EM).
Sindroma Stevens-Johnson diduga disebabkan oleh berbagai faktor.
Seringkali yang diduga sebagai penyebabnya adalah obat-obatan. Etiologi Sindroma
Stevens Johnson dapat dikategorikan menjadi 4 golongan berikut:
Infeksi : Herpes simplex virus (masih dalam perdebatan), AIDS, Cox,
influenza, hepatitis, mumps, EBV, enterovirus, Streptococcus Beta-
Haemolyticus Group A, Diphteria, Brucellosis, Mycobacteria, parasit
malaria dan trikomoniasis.
Drug-induced: Antibiotik (penisilin dan golongan sulfa), analgesik, obat
batuk dan pilek, OAINS, psikoepileptik (Fenitoin, Karbamazepin, Trileptal,
Asam Valproat dan Barbiturat), obat anti asam urat, obat anti retroviral
(Nevirapin dan Indinavir).
Berhubungan dengan keganasan
Idiopatik
Sindroma Stevens-Johnson yang bersifat idiopatik terdapat pada 25-
50% kasus. Obat-obatan dan keganasan adalah yang paling sering dihubungkan
sebagai etiologi Sindroma Stevens-Johnson pada pasien dewasa dan lanjut usia.
Sedangkan kasus pediatrik lebih sering berhubungan dengan infeksi.
1

Insidens Sindroma Stevens Johnson dan Nekrosis Epidermal Toksik
diperkirakan 2-3% per juta populasi setiap tahun di Eropa dan Amerika Serikat.
Umumnya terdapat pada dewasa, lebih sering terdapat pada ras kulit putih. Pada suatu
penelitian Sindroma Stevens-Johnson dilaporkan mengenai 39.9% wanita pada 315
pasien yang diteliti. Sepanjang tahun 2012, di RSUD Kardinah Kota Tegal terdapat
10 kasus baru Sindroma Stevens-Johnson, dengan perincian sebagai berikut:
Tabel 1. Kasus Baru Sindroma Stevens-Johnson di RSUD Kardinah Kota Tegal
Tahun 2012
BULAN
Jumlah Kasus Baru menurut Umur PasienJenis
Kelamin Jumlah Kasus Baru< 1
thn1-4 thn
5-14 thn
15-24 thn
25-44 thn
45-64 thn
>66 thn
♂ ♀
Januari - - - 1 - 1 - 2 - 2
Februari - - - - 1 1 - - 2 2
Maret - - - - - - - - - 0
April - - - 1 1 - - - 2 2
Mei - - - 1 1 - - 1 1 2
Juni - - - - - - - - - 0
Juli - - - - - - - - - 0
Agustus - 1 - - - 1 - 1 1 2
September - - - - - - - - - 0
Oktober - - - - - - - - - 0
November - - - - - - - - - 0
Desember - - - - - - - - - 0
TOTAL 0 1 0 3 3 3 0 4 6 10
SSJ merupakan kelainan hipersensitivitas tioe lambat yang dimediasi
kompleks imun yang disebabkan oleh obat-obatan, infeksi virus dan keganasan.
Asetilator lambat (orang yang heparnya tidak mampu mendetoksifikasi metabolit
obat reaktif secara sempurna), pasien imunokompromais (terutama akibat infeksi
2

HIV) dan pasien tumor otak yang menjalani radioterapi dengan obat antiepilepsi
merupakan populasi dengan risiko paling tinggi.
Pada pasien dengan asetilator lambat, detoksifikasi metabolit obat tidak
sempurna, metabolit obat ini memiliki efek toksik langsung atau dapat bertindak
sebagai hapten yang akan menyebabkan reaksi antigen. Presentasi antigen dan
produksi Tumor Necrosis Factor (TNF)-alpha oleh dendrosit jaringan lokal
menyebabkan terjadinya peningkatan proliferasi limfosit T dan meningkatkan
sitotoksisitas sel efektor imun lainnya. Limfosit CD8+ yang teraktivasi ini akan
merangsang apoptosis sel epidermis lewat beberapa mekanisme, salah satunya
melalui pelepasan granzyme B dan perforin. Perforin merupakan granul
monomer yang dilepaskan dari sel natural killer dan limfosit T sitotoksik.
Apoptosis keratinosit juga dapat terjadi akibat dari ligasi permukaan reseptor
yang mati dengan molekul tertentu yang dapat mencetuskan aktivasi sistem
sehingga menyebabkan disorganisasi DNA dan kematian sel. Kematian
keratinosit menyebabkan terpisahnya epidermis dari dermis. Sehingga ketika
terjadi apoptosis, sel yang mati tersebut memicu terjadinya penambahan lebih
banyak kemokin sehingga dapat memperparah proses inflamasi yang berakhir
pada nekrolisis epidermal yang lebih luas.
Proses hipersensitivitas tersebut menyebabkan kerusakan kulit sehingga
terjadi :
1. Kegagalan fungsi kulit yang menyebabkan kehilangan cairan.
2. Stres hormonal diikuti peningkatan resisitensi terhadap insulin,
hiperglikemia dan glukosuria.
3. Kegagalan termoregulasi.
4. Kegagalan fungsi imun.
5. Infeksi
Biasanya Sindroma Stevens-Johnson dimulai dengan infeksi saluran napas
atas yang tidak spesifik. Gejala prodromal ini biasanya berlangsung 1-14 hari dengan
gejala berupa demam, nyeri tenggorok, menggigil, sakit kepala dan malaise. Muntah
dan diare kadang kala dapat pula menyertai gejala prodromal ini. Lesi mukokutaneus
berkembang secara tiba-tiba dan dapat berlangsung hingga 2-4 minggu. Lesi ini
biasanya tidak gatal (non pruritik). Lesi pada mukosa mulut dan/atau membrana
mukosa lain dapat terjadi sangat parah sehingga pasien kesulitan untuk makan dan
3

minum. Pasien dengan gejala genitourinarius dapat mengeluhkan adanya disuria atau
kesulitan untuk berkemih. Pada pasien dapat pula ditemukan adanya riwayat
Sindroma Stevens-Johnson atau eritema multiforme sebelumnya. Rekurensi tersebut
dapat muncul kembali jika agen penyebabnya tidak tereliminasi secara sempurna atau
jika pasien terekspos kembali. Selain lesi pada kulit, lesi Sindroma Stevens-Johnson
dapat mengenai bagian tubuh lainnya misalnya pada mukosa oral, esofagus, faring,
laring, anus, trakea, vagina dan uretra. Dapat pula menyebabkan gejala pada mata
seperti mata merah, berair, nyeri, blefarospasme, gatal, rasa terbakar, dll. Sindroma
Stevens-Johnson biasanya secara klinis terjadi dalam 8 minggu (biasanya 4-30 hari)
setelah onset paparan obat.
Distribusi erupsi kulit awalnya bersifat simetris pada wajah, badan bagian
atas dan ekstremitas bagian proksimal, namun ruam kulit ini dapat berkembang secara
cepat pada seluruh tubuh dalam beberapa hari bahkan dalam beberapa jam. Ruam
kulit awalnya berupa makula yang berkembang menjadi papul, vesikel, bula, plak
urtikaria atau eritema konfluens. Pada bagian tengah lesi ini biasanya bersifat
vesikular, purpurik, atau nekrotik. Lesi tipikal biasanya berbentuk target yang bersifat
patognomonik untuk lesi awal Sindroma Stevens-Johnson. Namun, berbeda dengan
eritema multiforme, lesi ini hanya memiliki dua zona warna. Lesi bagian inti dapat
bersifat vesikular, purpura atau nekrotik, sedangkan zona yang mengelilinginya
berupa makula eritema. Sehingga lesi ini seringkali disebut sebagai lesi target. Dapat
ditemukan tanda Nikolsky positif pada zona eritema tersebut. Lesi ini kemudian
menjadi bulla dan lama kelamaan akan ruptur, sehingga menjadi kulit yang
mengelupas dan kulit menjadi terekspos, kemerahan dan oozing (tampak basah).
Kondisi ini memungkinkan kulit menjadi rentan untuk terjadinya infeksi sekunder.
Lesi pada membrana mukosa (biasanya selalu melibatkan sedikitnya dua
tempat). Biasanya dimulai dengan eritema yang diikuti dengan erosi yang terasa nyeri
pada mukosa mulut, mata dan genital. Rongga mulut meruapakan lesi yang hampir
selalu ditemukan pada setiap kasus dan menyebabkan erosi hemoragik yang terasa
nyeri dan dilapisi oleh pseudomembran berwarna putih keabuan dan krusta pada bibir.
Lesi pada mukosa ini dapat berupa eritema, edema, blister, ulserasi dan nekrosis.
Sekitar 85% pasien memiliki lesi pada konjungtiva, yang biasanya berupa
hiperemis, erosi, kemosis, fotofobia dan lakrimasi. Selain itu dapat pula ditemukan
pengelupasan bulu mata. Pada kasus yang berat, dapat disertai dengan ulserasi kornea,
4

uveitis anterior, dan konjungtivitis purulen. Sinekia antara kelopak mata dan
konjungtiva (simblefaron) juga dapat ditemukan.
Berikut ini dilaporkan sebuah kasus dermatitis seboroik dan tinea
korporis pada anak laki-laki berumur 15 bulan.
LAPORAN KASUS
I. IDENTITAS PASIEN
Nama : Tn. S
Jenis Kelamin : Laki-laki
Umur : 15 tahun
Alamat : Jatirawa RT 04 RW 03 Tegal
Agama : Islam
Pekerjaan : Pelajar
Pendidikan : SMP
Status Pernikahan : Belum menikah
Suku Bangsa : Jawa
II. ANAMNESIS
Autoanamnesis dan Alloanamnesis (Ibu pasien) dilakukan pada hari
Kamis, tanggal 28 Februari 2013 pukul 12.00 WIB di bangsal Menur RSU
Kardinah Tegal.
Keluhan Utama
Seorang laki-laki berusia 15 tahun datang ke Instalasi Gawat Darurat
RSUD Kardinah Tegal pada tanggal 23 Februari 2013 pukul 19.00 WIB
dibawa ibunya dengan keluhan seluruh badan terasa panas dan timbul
gelembung-gelembung berisi cairan pada hampir seluruh badan kecuali
disekitar alat kelamin dan disertai bercak berwarna kemerahan sejak 2 hari
SMRS.
5

Riwayat Penyakit Sekarang
Seorang laki-laki berusia 15 tahun datang ke Instalasi Gawat Darurat
RSUD Kardinah Tegal pada tanggal 23 Februari 2013 pukul 19.00 WIB
dibawa ibunya dengan keluhan seluruh badan terasa panas dan timbul
gelembung-gelembung berisi cairan pada hampir seluruh badan kecuali
disekitar alat kelamin dan disertai bercak berwarna kemerahan sejak 2 hari
SMRS.
3 minggu SMRS OS pergi ke poli saraf untuk kontrol epilepsi, dan
mengaku diberikan 2 buah obat tablet salah satunya karbamazepin yang biasa
diminum selama setahun ini.
2 minggu SMRS OS mengeluh demam, demam yang dirasakan tidak
begitu tinggi, terus menerus, dan tidak pernah turun. Selain itu juga timbul
bintik-bintik merah pada kulit seperti bruntusan kemerahan, awalnya muncul
di wajah dan kaki serta tangan, lama-lama menyebar hampir keseluruh tubuh,
bintik-bintik ini terasa gatal dan badannya terasa panas, bruntusan ini kecil
hanya sebesar ujung jarum pentul. OS tidak menggaruk sampai lecet bagian
tubuh yang gatal. OS juga mengeluh sakit kepala, badannya terasa lemas dan
nyeri diseluruh badan. OS juga mengeluh batuk tidak berdahak. OS mengaku
pernah muntah darah 1x/hari , banyaknya kurang lebih sekitar satu sendok
makan. Selama sakit OS mengaku tidak minum obat lain, tapi tetap meminum
obat epilepsinya.
2 hari SMRS OS mengeluh timbul gelembung-gelembung berisi cairan
hampir diseluruh tubuhnya kecuali di daerah kelamin, kulit sekitar gelembung
makin kemerahan dan mengelupas, gelembung-gelembung tersebut ukurannya
kira-kira berdiameter 3cm-5cm, di beberapa daerah seperti wajah gelembung-
gelembung ini telah pecah dan kulit nya mengelupas, terlihat kemerahan dan
basah serta terasa perih dan panas. OS mengaku nyeri saat menelan dan
mulutnya terasa perih. OS mengaku ketika kencing tidak terasa nyeri dan tidak
ada kesulitan untuk BAK. OS merasa matanya lebih merah dan terasa lebih
berair serta gatal.
Pasien tinggal di rumah sederhana dengan kawasan cukup padat dan
ventilasi baik. Pasien mandi memakai sabun, 2 kali sehari. Punggung pasien
selalu dikeringkan seusai mandi. Handuk maupun pakaian tidak pernah
bergantian memakainya. Sumber air mandi di rumah pasien adalah dari
6

PDAM. Aktivitas pasien cukup tinggi, setelah bermain dengan teman-
temannya dan berkeringat, bagian yang paling basah dengan keringat di daerah
punggung.
Riwayat Penyakit Dahulu
OS sebelumnya tidak pernah mengalami penyakit yang sama. OS juga
mengaku tidak pernah merasa gatal-gatal sehabis makan makanan tertentu
ataupun minum obat-obatan tertentu. OS mempunyai riwayat penyakit epilepsi
sejak 2 tahun yang lalu dan rutin minum obat karbamazepin sekitar sejak 1
tahun yang lalu.
Riwayat Penyakit Keluarga
Keluarga pasien tidak ada yang pernah mengalami penyakit yang
sama. Tidak ada juga yang mempunyai riwayat alergi makanan ataupun alergi
obat.
III. PEMERIKSAAN FISIK
Status Generalis
Keadaan umum : Tampak sakit berat
Kesadaran : Compos mentis
Tanda vital :
Tekanan darah : 120/80 mmHg
Nadi : 82 x/menit, regular
Suhu : 38°C
Pernafasan : 24 x/menit
Tinggi badan : 165 cm
Berat badan : 55 kg
Status gizi : Gizi baik
Kepala : Normocephali, rambut hitam, distribusi merata,
terdapat kelainan kulit wajah (sesuai status
dermatologikus)
Mata : Konjungtiva hiperemis, sklera tidak ikterik, alis
7

mata hitam, tidak ada madarosis
Telinga : Normotia, terdapat kelainan kulit (lihat status
dermatologis)
Hidung : Normal, deviasi (-), sekret (-), tidak ada kelainan kulit
Mulut : Bibir tidak pucat, terdapat kelainan kulit (sesuai status
dermatologikus)
Thorax
Inspeksi : Bentuk normal, pergerakan simetris, terdapat
kelainan kulit (sesuai status dermatologikus)
Palpasi : Tidak dilakukan
Perkusi : Tidak dilakukan
Auskultasi
o Paru : Suara nafas vesikuler, ronkhi -/-, wheezing -/-
o Jantung: Bunyi jantung I-II reguler, murmur (-), gallop (-)
Abdomen
Inspeksi : Datar, terdapat kelainan kulit (sesuai status
dermatologikus)
Palpasi : Supel, hepar dan lien tidak teraba membesar
Perkusi : Tidak dilakukan
Auskultasi : Tidak dilakukan
Genitalia : Tidak diperiksa
Ekstremitas atas : Akral hangat, tidak ada edema, tidak sianosis,
terdapat kelainan kulit (sesuai status dermatologikus)
Ekstremitas bawah : Akral hangat, tidak ada edema, tidak sianosis,
terdapat kelainan kulit (sesuai status dermatologikus)
Status Dermatologikus
Distribusi : Universal
Ad regio : fasialis, thorakalis, abdomen, punggung, ekstremitas atas dan
bawah
Lesi : Multipel, konfluens, berbatas tegas,
8

berukuran bervariasi dari lentikular sampai plakat
Efloresensi : Erosi, skuama, krusta, bullae, dan makula hiperpigmentasi
Gambar 1. Ad regio fasialis
Gambar 2. Ad regio thorakalis dan abdomen
9

Gambar 3. Ad regio punggung
Gambar 4. Ad regio ekstremitas atas
10

Gambar 5. Ad regio ekstremitas bawah
Gambar 6. Ad regio mata
11

IV. PEMERIKSAAN PENUNJANG
Dilakukan pemeriksaan penunjang berupa pemeriksaan laboratorium
darah pada tanggal 23 Februari 2013, adalah sebagai berikut:
Hemoglobin : 12,9 g/dl ( N: 12-16)
Eritrosit : 6,3 [10^6/uL] (N: 4,2-5,4)
Leukosit : 6,6 [10^3/uL] (N: 4,8-10,8)
Hematokrit : 37,5 % (N: 37-47)
Trombosit : 120 [10^3/uL] (N:150-450)
MCV : 59,3 U (N : 76-96)
MCH : 20,4 Peg (N : 27-35)
MCHC : 34,4 g/dL (N : 33-37)
DIFFCOUNT
Neutrofil : 72,2 [%] (N:50-70)
Lymfosit : 23,2 [%] ( N:25-40)
Monosit : 3,9 [%] ( N:2-8 )
Eosinofil : 1 [%] ( N:2-4 )
Basofil : 0,2 [%] ( N:0-1 )
LED 1 : 5 mm/jam (N: 0-15)
LED 2 : 12 mm/jam (N: 0-35)
GDS : 109 md/dL (N : 70-160)
SGOT : 110 u/L (N: 0-32)
SGPT : 72 u/L (N: 0-32)
Ureum : 44 mg/dl (N: 10-50)
Kreatinin : 1,28 mg/dl (N: 0,6-1,2)
Asam urat : 3,5 mg/dL (N: 3,4-7,0)
Total protein : 4,85 g/dL (N: 6,30-8,60)
Albumin : 3,69 g/dL (N: 3,70-5,60)
Globulin : 1,16 g/dL (N: 2,30-3,50)
Widal : negatif (negatif)
HbsAg : positif (negatif)
12

V. RESUME
Seorang laki-laki berusia 15 tahun datang ke Instalasi Gawat Darurat
RSUD Kardinah Tegal pada tanggal 23 Februari 2013 pukul 19.00 WIB
dibawa ibunya dengan keluhan seluruh badan terasa panas dan timbul
gelembung-gelembung berisi cairan pada hampir seluruh badan kecuali
disekitar alat kelamin dan disertai bercak berwarna kemerahan sejak 2 hari
SMRS. 3 minggu SMRS OS pergi ke poli saraf untuk kontrol epilepsi, dan
mengaku diberikan 2 buah obat tablet salah satunya karbamazepin yang biasa
diminum selama setahun ini. 2 minggu SMRS OS mengeluh demam, demam
yang dirasakan tidak begitu tinggi, terus menerus, dan tidak pernah turun.
Selain itu juga timbul bintik-bintik merah pada kulit seperti bruntusan
kemerahan, awalnya muncul di wajah dan kaki serta tangan, lama-lama
menyebar hampir keseluruh tubuh, bintik-bintik ini terasa gatal dan badannya
terasa panas, bruntusan ini kecil hanya sebesar ujung jarum pentul. OS juga
mengeluh sakit kepala, badannya terasa lemas dan nyeri diseluruh badan. 2
hari SMRS OS mengeluh timbul gelembung-gelembung berisi cairan hampir
diseluruh tubuhnya kecuali di daerah kelamin, kulit sekitar gelembung makin
kemerahan dan mengelupas, gelembung-gelembung tersebut ukurannya kira-
kira berdiameter 3cm-5cm, di beberapa daerah seperti wajah gelembung-
gelembung ini telah pecah dan kulit nya mengelupas, terlihat kemerahan dan
basah serta terasa perih dan panas. OS mengaku nyeri saat menelan dan
mulutnya terasa perih. OS merasa matanya lebih merah dan terasa lebih berair
serta gatal. OS sebelumnya tidak pernah mengalami penyakit yang sama. OS
juga mengaku tidak pernah merasa gatal-gatal sehabis makan makanan
tertentu ataupun minum obat-obatan tertentu. OS mempunyai riwayat penyakit
epilepsi sejak 2 tahun yang lalu dan rutin minum obat karbamazepin sekitar
sejak 1 tahun yang lalu.
Pada pemeriksaan fisik, status generalis didapatkan pada pemeriksaan
mata ditemukan konjungtiva hiperemis, lainnya dalam batas normal. Pada
status dermatologikus distribusi: universal; ad regio: fasialis, thorakalis,
abdomen, punggung, ekstremitas atas dan bawah; lesi: Multipel, konfluens,
13

berbatas tegas, berukuran bervariasi dari lentikular sampai plakat; efloresensi:
Erosi, skuama, krusta, bullae, dan makula hiperpigmentasi.
Dari pemeriksaan penunjang dilakukan pemeriksaan laboratorium
darah pada tanggal 23 Februari 2013 dengan hasil eritrosit, netrofil, SGOT,
SGPT dan kreatinin meningkat. Trombosit, MCV, MCH, limfosit, eosinophil,
total protein, dan globulin menurun
VI. DIAGNOSIS BANDING
Sindroma Stevens-Johnson
Nekrolisis Epidermal Toksik (NET)
Eritema Multiformis
VII. DIAGNOSIS
Sindroma Steven-Johnson disertai infeksi virus hepatitis B
VIII. USULAN PEMERIKSAAN
Untuk menunjang diagnosis sindroma stevens-johnson dapat
dilakukan biopsi kulit untuk pemeriksaan histopatologi rutin dan pemeriksaan
imunofluorensi.
IX. PENATALAKSANAAN
1. UMUM
Memberikan penjelasan pada orangtua pasien tentang penyakit yang
diderita dan pengobatannya.
Menghentikan obat yang diduga menyebabkan penyakit yang diderita
Stabilisasi jalan napas dan hemodinamik, perawatan luka, dan
mengontrol nyeri.
Terapi cairan yang adekuat serta koreksi elektrolit.
Konsultasi dengan dokter spesialis lain (seperti spesialis mata,
penyakit dalam dan saraf)
14

2. KHUSUS
Sistemik (oral) :
o Dexamethasone inj 2x1 ampul
o Ranitidin inj 2x1 ampul
o Cetirizine 1x1 tab
Topikal :
o NaCl 0,9% untuk kompres mata dan bibir
o Ikaderm 20 mg dan decubal 20 mg dioleskan di seluruh tubuh
X. PROGNOSIS
Quo ad vitam : Ad bonam
Quo ad fungtionam : Ad bonam
Quo ad sanationam : Ad bonam
Quo ad kosmetikum : Dubia Ad bonam
15

PEMBAHASAN
Diagnosis sindroma Stevens-Johnson ini sesuai dengan adanya trias
kelainan kulit, mukosa, dan mata, serta hubungannya dengan faktor
penyebabnya. Dari anamnesis diketahui bahwa terdapat kelainan pada kulit yang
awalnya berupa seperti beruntusan berwarna kemerahan lalu berkembang jadi timbul
gelembung-gelembung berisi cairan pada hampir seluruh badan dan pada beberapa
tempat mengelupas terlihat kemerahan dan terasa perih. Diketahui juga dari
anamnesis adanya riwayat pengunaan obat karbamazepin sejak 1 tahun SMRS. OS
mengaku nyeri saat menelan dan mulutnya terasa perih. OS merasa matanya lebih
merah dan terasa lebih berair serta gatal.
Pada pemeriksaan fisik, status generalis didapatkan pada pemeriksaan mata
ditemukan konjungtiva hiperemis, lainnya dalam batas normal. Pada status
dermatologikus distribusi: universal; ad regio: fasialis, thorakalis, abdomen,
punggung, ekstremitas atas dan bawah; lesi: Multipel, konfluens, berbatas tegas,
berukuran bervariasi dari lentikular sampai plakat; efloresensi: Erosi, skuama, krusta,
bullae, dan makula hiperpigmentasi.
Secara klinis terdapat lesi berbentuk target, iris atau mata sapi (tetapi pada
pasien ini tidak terlihat), kelainan pada mukosa, mata, serta dapat disertai dengan
demam. Selain itu dapat didukung dengan pemeriksaan laboratorium antara lain
pemeriksaan darah tepi, pemeriksaan imunologik, biakan kuman serta uji resistensi
dari darah dan tempat lesi, serta pemeriksaan histopatologik biopsi kulit. Anemia
dapat dijumpai pada kasus berat dengan perdarahan, leukosit biasanya normal atau
sedikit meninggi, dapat pula terjadi peningkatan eosinophil, tetapi pada pasien ini
tidak terjadi. Biopsi kulit dapat direncanakan bila lesi klasik tak ada.
Imunoflurosesensi direk bisa membantu diagnosa kasus-kasus yang atipik.
Pasien dapat diklasifikasikan menjadi tiga grup berdasarkan luas area
epidermis yang mengelupas atau dapat dikelupas (tanda Nikolsky positif), yaitu:
1. Sindroma Stevens-Johnson; bila kurang dari 10% luas permukaan tubuh
(BSA)
2. SJS/TEN overlap bila antara 10-30% luas permukaan tubuh
16

3. TEN (Toxic Epidermal Necrolysis) bila lebih dari 30% luas permukaan
tubuh
Penyakit ini perlu dibedakan dengan Eritema Multiforme Majus (EMM).
Lesi target yang menimbul (raised) baik yang tipikal maupun atipikal merupakan lesi
karakteristik untuk EMM. Lesi ini kebanyakan muncul pada ekstremitas, namun
kadangkala dapat pula terdapat pada wajah dan tubuh, terutama pada anak-anak.
Sebaliknya, lesi target yang tersebar luas, seringkali berupa makula konfluens atau
lesi target atipikal datar yang dominan di tubuh merupakan gambaran lesi yang khas
pada Sindroma Stevens-Johnson. Perbedaan Eritema Multiforme, Sindroma Stevens-
Johnson dan Epidermal Nekrolisis Toksik:
Tabel 2. Perbedaan Eritema Multiforme dan Epidermal Necrolysis (SSJ/ENT)
17

DAFTAR PUSTAKA
Hamzah M. Erupsi Obat Alergik. In: Ilmu Penyakit Kulit dan Kelamin. 5th
edition. Bagian Ilmu Penyakit Kulit dan Kelamin Fakultas Kedokteran
Universitas Indonesia. Balai Penerbit Fakultas Kedokteran Universitas
Indonesia. Jakarta. 2007. p:154-158.
Djuanda A. Sindrom Stevens-Johnson. In: Ilmu Penyakit Kulit dan Kelamin. 5th
edition. Bagian Ilmu Penyakit Kulit dan Kelamin Fakultas Kedokteran
Universitas Indonesia. Balai Penerbit Fakultas Kedokteran Universitas
Indonesia. Jakarta. 2007. p:163-165.
Adithan C. Stevens-Johnson Syndrome. In: Drug Alert. Volume 2. Issue 1.
Departement of Pharmacology. JIPMER. India. 2006. Access on: June 3,
2007. Available at: www.jipmer.edu
Mansjoer A, Suprohaita, Wardhani WI, Setiowulan W. Erupsi Alergi Obat. In:
Kapita Selekta Kedokteran. Volume 2. 3rd edition. Fakultas Kedokteran
Universitas Indonesia. Media Aesculapius. Jakarta. 2002. p:133-139
Ilyas, S. Sindrom Steven Johnson. In Ilmu Penyakit Mata. 3rd edition. Fakultas
Kedokteran Universitas Indonesia. Jakarta. 2004. Hal 135-136.
Siregar, R.S. Sindrom Stevens Johnson. In : Saripati Penyakit Kulit. 2nd edition.
EGC. Jakarta. 2004. hal 141-142.
Carroll MC, Yueng-Yue KA, Esterly NB. Drug-induced hypersensitivity
syndrome in pediatric patients. Pediatrics 2001; 108 : 485-92.
Parrilo, S. : Steven Johnson Syndrome In Emergency Medicine. Philadelphia
University. 2010. Access on : May 15, 2011. Available at :
http://emedicine.medscape.com/article/756523-overview.
18