Konsep Teoritis KDM Oksigenasi
-
Upload
maya-harnila -
Category
Documents
-
view
77 -
download
9
Transcript of Konsep Teoritis KDM Oksigenasi

KONSEP TEORITIS KDM OKSIGENASI
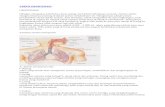
1.1 Pengertian
Oksigen(O2) adalah salah satu komponen gas dan unsur vital dalam proses metabolisme
untuk mempertahankan kelangsungan hidupseluruh sel – sel tubuh.Secara normal elemen ini
diperoleh dengan cara menghirup oksigen setiap kali bernapas. Masuknya oksigen ke jaringan
tubuh ditentukan oleh sistem respirasi kardiovaskuler dan keadaan hematologi (Wartonah &
Tarwoto 2003).
Oksigen adalah kebutuhan dasar manusia yang digunakan untuk kelangsungan
metabolisme sel tubuh mempertahankan dan aktivitas berbagai organ atau sel (Carpenito,
2006).
1.2 Etiologi
Faktor yang mempengaruhi kebutuhan oksigen:
1. Faktor Fisiologi
a. Menurunnya kemampuan mengikat O2 seperti pada anemia
b. Menurunnya konsetrasi O2 yang diinspirasi seperti pada obstruksi saluran pernapasan
atas, peningkatan sputumyang berlebihan pada saluran pernapasan.
c. Hipovolemia sehingga tekanan darah menurun yang mengakibatkan terganggunya O2.
d. Meningkatnya metabolisme seperti adanya infeksi,demam, ibu hamil,luka,dll.
e. Kondisi yang mempengaruhi pergerakan dinding dada seperti pada kehamilan, obesitas,
muskuloskletal yang abnormal, penyakit kronik seperti TBC paru.
2. Faktor Perkembangan
a. Bayi prematur, yang disebabkan kurangnya surfaktan.
b. Bayi dan balita, adanya risiko infeksi saluran pernapasan akut.
c. Anak usia sekolah dan remaja, resiko saluran pernapasan dan merokok.
d. Dewasa muda dan pertengahan, diet yang tidak sehat, kurang aktivitas, stress yang
mengakibatkan penyakit jantungdan paru-paru.
e. Dewasa tua, adanya proses penuaan yang mengakibatkan kemungkinan arteriosklerosis,
elastisitas menurun, ekspansi paru menurun.

3. Faktor Perilaku
a. Nutrisi: misalnya pada obesitas menyebabkan penurunan ekspansi paru, gizi yang buruk
menyebabkan anemia, sehingga daya ikat oksigen menurun, diet yang tinggi lemak
menimbulkan arteriosklerosis.
b. Aktivitas fisik: latihan akan meningkatkan kebutuhan oksigen (meningkatkan heart rate
dan respirasi).
c. Merokok: nikotin menyebabkan vasokonstriksi pembuluh darah perifer dan koroner.
d. Alkohol dan obat-obatan: menyebabkan asupan nutrisi dan Fe menurun yang
mengakibatkan penurunan hemoglobin.Alkohol menyebabkan depresi pusat pernapasan.
e. Kecemasan: Menyebabkan metabolisme meningkat.
4. Faktor Lingkungan
a. Tempat kerja (polusi)
b. Suhu lingkungan
c. Ketinggian tempat dari permukaan laut (Konsentrasi oksigen pada dataran tinggi
cenderung lebih rendah, sehingga tubuh berespon untuk meningkatkan frekuensi dan
kedalaman pernafasan untuk memenuhi oksigenasi jaringan).
1.3 Patofisiologi
Proses pertukaran gas dipengaruhi oleh ventilasi, difusi dan trasportasi. Proses ventilasi
adalah proses penghantaran jumlah oksigen yang masuk dan keluar dari dan ke paru-paru,
apabila pada proses ini terdapat obstruksi maka oksigen tidak dapat tersalur dengan baik dan
sumbatan tersebut akan direspon jalan nafas sebagai benda asing yang menimbulkan
pengeluaran mukus.
Proses difusi adalah penyaluran oksigen dari alveoli ke jaringan, yang terganggu akan
menyebabkan ketidakefektifan pertukaran gas. Selain kerusakan pada proses ventilasi, difusi,
maka kerusakan pada transportasi seperti perubahan volume sekuncup, afterload, preload, dan
kontraktilitas miokard juga dapat mempengaruhi pertukaran gas (Brunner & Suddarth, 2002).
1.4 Manifestasi Klinis
Adanya penurunan tekanan inspirasi/ ekspirasi menjadi tanda gangguan oksigenasi.
Penurunan ventilasi permenit, penggunaaan otot nafas tambahan untuk bernafas, pernafasan
nafas flaring (nafas cuping hidung), dispnea, ortopnea, penyimpangan dada, nafas pendek,
posisi tubuh menunjukan posisi 3 poin, nafas dengan bibir, ekspirasi memanjang, peningkatan

diameter anterior-posterior, frekuensi nafas kurang, penurunan kapasitas vital menjadi tanda
dan gejala adanya pola nafas yang tidak efektif sehingga menjadi gangguan oksigenasi
(NANDA, 2011).
Beberapa tanda dan gejala kerusakan pertukaran gas yaitu takikardi, hiperkapnea,
kelelahan, somnolen, iritabilitas, hipoksia, kebingungan, AGS abnormal, sianosis, warna kulit
abnormal (pucat, kehitam-hitaman), hipoksemia, hiperkarbia, sakit kepala ketika bangun,
abnormal frekuensi, irama dan kedalaman nafas (NANDA, 2011).
1.5 Komplikasi
1. Hipoksia
2. Hipoksemia
3. Hiperkapnia
4. Gagal napas
5. Gagal Jantung
6. Kematian
1.6 Gangguan pada saluran pernapasan
Secara garis besar, gangguan respirasi dikelompokkan menjadi tiga. yaitu:
1. Gangguan irama/frekuensi pernapasan
a. Gangguan irama pernafasan antara lain :
1. Pernafasan 'cheyne-stokes' yaitu siklus pernafasan yang amplitudonya mula-
mula dangkal, makin naik kemudian makin menurun dan berhenti. Lalu
pernafasan dimulai lagi dengan siklus baru. Jenis pernafasan ini biasanya
terjadi pada klien gagal jantung kongesti, peningkatan tekanan intrakranial,
overdosis obat. Namun secara fisiologis, jenis pernafasan ini terutama terdapat
pada orang di ketinggian 12.000-15.000 kaki diatas permukaan laut dan pada
bayi saat tidur.
2. Pernafasan 'biot' yaitu pernafasan yang mirip dengan pernafasan cheyne-stokes,
tetapi amplitudonya rata dan disertai apnea, keadaan pernafasan ini kadang
ditemukan pada penyakit radang selaput otak.
3. Pernafasan 'kussmaul' yaitu pernafasan yang jumlah dan kedalaman meningkat
sering melebihi 20 kali/menit. Jenis pernafasan ini dapat ditemukan pada klien
dengan asidosis metabolik dan gagal ginjal.

b. Gangguan frekuensi pernafasan
1. Takipnea/ hipernea, yaitu frekuensi pernafasan yang jumlah nya meningkat
diatas frekuensi pernafasan normal.
2. Bradipnea, yaitu kebalikan dari takipnea dimana frekuensi pernafasan yang
jumlahnya menurun dibawah frekuensi pernafasan normal.
2. Insufisiensi pernafasan
Penyebab insufisiensi pernafasan dapat dibagi menjadi 3 kelompok yaitu:
a. Kondisi yang menyebabkan hipoventilasi alveolus
b. Kelainan yang menurunkan kapasitas difusi paru.
c. Kondisi yang menyebabkan terganggunya pengangkutan oksigen dari paru-
paru ke jaringan.
3. Hipoksia.
Hipoksia adalah kekuranga oksigen dijaringan, istilah ini lebih tepat daripada anoksia.
Sebab jarang terjadi tidak ada oksigen sama sekali dalam jaringan. Hipoksia dapat
dibagi kedalam kelompok yaitu :
a. Hipoksemia
b. Hipoksia hipokinetik (stagnant anoksia/anoksia bendunga)
c. Overventilasi hipoksia
d. Hipoksia histotoksik
1.7 Pemeriksaan diagnostic.
Pemeriksaan diagnostik yang dapat dilakukan untuk mengetahui adanya gangguan
oksigenasi yaitu:
1. EKG: menghasilkan rekaman grafik aktivitas listrik jantung, mendeteksi transmisi
impuls dan posisi listrik jantung.
2. Pemeriksaan stres latihan, digunakan untuk mengevaluasi respond jantung terhadap
stres fisik. Pemeriksaan ini memberikan informasi tentang respond miokard terhadap
peningkatan kebutuhan oksigen dan menentukan keadekuatan aliran darah koroner.
3. Pemeriksaan untuk mengukur keadekuatan ventilasi dan oksigenasi ; pemeriksaan
fungsi paru, analisis gas darah (AGD).

1.8 Penatalaksanaan medis
Secara umum, langkah awal untuk mengatasi gangguan oksigen adalah dengan terapi
oksigen.
Metode pemberian O2 dapat dibagi atas 2 teknik:
a. Sistem aliran rendah
Teknik sistem aliran rendah diberikan untuk menambah konsentrasi udara ruangan.
Teknik ini menghasilkan FiO2 yang bervariasi tergantung pada tipe pernafasan dengan
patokan volume tidal pasien. Pemberian O2 sistem aliran rendah ini ditujukan untuk klien
yang memerlukan O2 tetapi masih mampu bernafas dengan pola pernafasan normal,
misalnya klien dengan Volume Tidal 500 ml dengan kecepatan pernafasan 16 – 20 kali
permenit (Harahap, 2005). Yang termasuk dalam sistem aliran rendah yaitu
1. Kateter nasal
Kecepatan aliran yang disarankan (L/menit): 1-6. Keuntungan pemberian O2
stabil, klien bebas bergerak, makan dan berbicara, murah dan nyaman serta dapat
juga dipakai sebagai kateter penghisap. Kerugian Tidak dapat memberikan
konsentrasi O2 lebih dari 45%, tehnik memasuk kateter nasal lebih sulit dari pada
kanula nasal, dapat terjadi distensi lambung, dapat terjadi iritasi selaput lendir
nasofaring, aliran lebih dari 6 L/mnt dapat menyebabkan nyeri sinus dan
mengeringkan mukosa hidung, kateter mudah tersumbat (Harahap, 2005).
2. Kanul nasal
Kecepatan aliran yang disarankan (L/menit): 1-6. Keuntungan Pemberian O2
stabil dengan volume tidal dan laju pernafasan teratur, mudah memasukkan kanul
dibanding kateter, klien bebas makan, bergerak, berbicara, lebih mudah ditolerir
klien. Kerugian tidak dapat memberikan konsentrasi O2 lebih dari 44%, suplai O2
berkurang bila klien bernafas lewat mulut, mudah lepas karena kedalam kanul hanya
1 cm, mengiritasi selaput lender (Harahap, 2005).
3. Sungkup muka sederhana
Kecepatan aliran yang disarankan (L/menit): 5-8. Keuntungan konsentrasi O2
yang diberikan lebih tinggi dari kateter atau kanula nasal, system humidifikasi dapat
ditingkatkan melalui pemilihan sungkup berlobang besar, dapat digunakan dalam
pemberian terapi aerosol. Kerugian Tidak dapat memberikan konsentrasi O2 kurang

dari 40%, dapat menyebabkan penumpukan CO2 jika aliran rendah (Harahap,
2005).
4. Sungkup muka dengan kantong rebreathing
Kecepatan aliran yang disarankan (L/menit): 8-12. Keuntungan Konsentrasi O2
lebih tinggi dari sungkup muka sederhana, tidak mengeringkan selaput lender.
Kerugian Tidak dapat memberikan O2 konsentrasi rendah, jika aliran lebih rendah
dapat menyebabkan penumpukan CO2, kantong O2 bisa terlipat (Harahap, 2005).
5. Sungkup muka dengan kantong non rebreathing
Kecepatan aliran yang disarankan (L/menit): 8-12. Keuntungan konsentrasi O2
yang diperoleh dapat mencapai 98%, tidak mengeringkan selaput lendir. Kerugian
kantong O2 bisa terlipat (Harahap, 2005)
b. Sistem aliran tinggi
Suatu teknik pemberian O2 dimana FiO2 lebih stabil dan tidak dipengaruhi
oleh tipe pernafasan, sehingga dengan teknik ini dapat menambahkan konsentrasi
O2 yang lebih tepat dan teratur. Adapun contoh teknik sistem aliran tinggi yaitu
sungkup muka dengan ventury. Prinsip pemberian O2 dengan alat ini yaitu gas yang
dialirkan dari tabung akan menuju ke sungkup kemudian dihimpit untuk mengatur
suplai O2 sehingga tercipta tekanan negatif, akibat udara luar dapat diisap dan aliran
udara yang dihasilkan lebih banyak. Aliran udara pada alat ini ± 4–14 L/mnt dan
konsentrasi 30 – 55% (Harahap, 2005).
Keuntungan : Konsentrasi O2 yang diberikan konstan sesuai dengan petunjuk
pada alat dan tidak dipengaruhi perubahan pola nafas terhadap FiO2, suhu dan
kelembapan gas dapat dikontrol serta tidak terjadi penumpukan CO2(Harahap,
2005).Kerugian sistem ini hampir sama dengan sungkup muka yang lain pada aliran
rendah.
1.9 Asuhan Keperawatan Teoritis
1. Pengkajian
a. Biodata pasien (umur, sex, pekerjaan, pendidikan)
Umur pasien bisa menunjukkan tahap perkembangan pasien baik secara fisik
maupun psikologis, jenis kelamin dan pekerjaan perlu dikaji untuk mengetahui
hubungan dan pengaruhnya terhadap terjadinya masalah/penyakit, dan tingkat

pendidikan dapat berpengaruh terhadap pengetahuan klien tentang
masalahnya/penyakitnya.
b.Riwayat Keperawatan
1. Masalah pernapasan yang pernah dialami
a. Pernah mengalami perubahan pola pernapasan
b. Pernah mengalami batuk dengan sputum
c. Pernah mengalami nyeri dada.
d. Aktifitas apa saja yang menyebabkan terjadinya gejala diatas
2. Riwayat penyakit pernapasan
Apakah sering mengalami ISPA, alergi, batuk, asma, TBC, dll.
3. Riwayat kardiovaskuler
Pernah mengalami penyakit jantung atau peredaran darah.
4.Gaya Hidup
Merokok, keluarga perokok,lingkungan kerja dengan perokok.
c.Pemeriksaan Fisik
1. Mata : konjungtiva pucat ( karena anemia), konjungtiva sianosis (karena
hipoksemia), konjungtiva terdapat petekia (karena emboli lemak atau
endokarditis).
2. Kulit: Sianosis perifer(vasokonstriksi dan menurunnya aliran darah perifer),
sianosis secara umum (hipoksemia), penurunan turgor (dehidrasi).
3. Jari dan kuku: sianosis , clubbing finger (jari tabuh)
4. Mulut dan bibir: membrane mukosa sianosis, bernapas dengan mengerutkan
mulut.
5. Hidung: pernapasan dengan cuping hidung.
6. Vena leher: adanya distensi/bendungan.
7. Dada:
a. Retraksi otot bantu pernapasan( karena peningkatan aktivitas pernapasan,
dispnea, atau obstruksi jalan napas)
b. Pergerakan tidak simeris antara dada kiri dan dada kanan.
c. Taktil fremitus, thrill(getaran pada dada karena udara/suara melewati
saluran/rongga pernapasan)

d. Suara napas tidak normal(creckler/rales, ronki, mengi)
8. Pola napas: takipnea (napas cepat), bradipnea (napas lambat).
2.Diagnosa Keperawatan
a. Ketidakefektifan bersihan jalan nafas kemungkinan berhubungan dengan
lingkungan(perokok pasif, mengisap asap, merokok), obstruksi jalan napas (spasme
jalan napas, mucus dalam jumlah berlebihan, eksudt dalam alveoli, materi asing
dalam jalan napas, adanya jalan napas buatan, sekresi yang tertahan atau sisa sekresi,
sekresi dalam bronki), fisiologis(jalan napas alergik,asma,penyakit paru obstruksi
kronis, hyperplasia dinding bronchial, infeksi, disfungsi neuromuscular).
b. Gangguan pertukaran gas kemungkinan berhubungan dengan perubahan membrane
alveolar kapiler dan ventilasi perfusi.
c. Ketidakefektifan pola nafas kemungkinan berhubungan dengan ansietas, posisi
tubuh, deformitas tulang, deformitas dinding dada, keletihan, hiperventilasi sindrom
hipoventilasi, gangguan muskuloskletal, kerusakan neurologis, imaturitas neurologis,
disfungsi neuromuscular, obesitas, nyeri, keletihan otot pernapasan, cedera medulla
spinalis.
3. Intervensi
a. Ketidakefektifan bersihan jalan nafas
Hasil NOC
1. Pencegahan aspirasi : tindakan personal untuk mencegah masuknya cairan dan
partikel padat ke dalam paru
2. Status pernapasan : kepatenan jalan napas : jalan napas trakeobronkial terbuka dan
bersih untuk pertukaran gas
3. Status pernapasan : ventilasi : pergerakan udara masuk dan keluar paru
Tujuan atau Kriteria evaluasi
1. Menggunakan pembersihan jalan napas yang efektif, yang dibuktikan oleh
pencegahan aspirasi, status pernapasan, kepatenan jalan napas, dan status
pernapasan, ventilasi tidak terganggu

2. Menunjukkan status : kepatenan jalan napas, yang dibuktikan oleh indikator
gangguan sebagai berikut (sebutkan 1-5 : gangguan ekstrem, berat, sedang, ringan,
atau tidak ada gangguan):
Kemudahan bernapas
Frekuensi dan irama pernapasan
Pergerakan sputum keluar dari jalan napas
Pergerakan sumbatan keluar dari jalan napas
Contoh lain
Pasien akan :
1. Batuk efektif
2. Mengeluarkan secret secara efektif
3. Mempunyai jalan napas yang paten
4. Pada pemeriksaan auskultasi memiliki suara napas yang jernih
5. Mempunyai irama dan frekuensi pernapasan dalam rentang normal
6. Mempunyai fungsi paru dalam batas normal
7. Mampu mendeskripsikan rencana untuk perawatan dirumah
Intervensi NIC
1. Manajemen jalan napas : memfasilitasi kepatenan jalan udara
2. Pengisapan jalan napas : mengeluarkan secret dari jalan napas dengan memasukkan
sebuah kateter penghisap ke dalam jalan napas oral atau trakea
3. Kewaspadaan aspirasi : mencegah atau meminimalkan faktor risiko pada pasien
yang berisiko mengalami aspirasi
4. Majemen asma : mengidentifikasi, mengenai dan mencegah reaksi inflamasi atau
konstriksi di dalam jalan napas
5. Peningkatan batuk : meningkatkan inhalasi dalam pada pasien yang memiliki
riwayat keturunan mengalami tekanan intratoraksik dan kompresi parenkim paru
yang mendasari untuk pengerahan tenaga dalam menghembuskan udara
6. Pengaturan posisi : mengubah posisi : mengubah posisis pasien atau bagian tubuh
pasien secara sengaja untuk memfasilitasi kepatenan jalan napas dan pertukaran gas
yang adekuat

7. Bantuan ventilasi : meningkatkan pola napas spontan yang optimal, yang
memaksimalkan pertukaran oksigen dan karbon dioksida dalam paru
Aktivitas keperawatan
Pengkajian
1. Kaji dan dokumentasikan hal-hal berikut ini
- Keefektifan pemberian oksigen dan terapi lain
- Keefektifan obat resep
- Kecenderungan pada gas darah arteri, jika tersedia
- Frekuensi, kedalaman dan upaya pernapasan
- Faktor yang berhubungan, seperti nyeri, batuk tidak efektif, mucus kental dan
keletihan
2. Auskultasi bagian dada anterior dan posterior untuk mengetahui penurunan atau
ketiadaan ventilasi dan adanya suara napas tambahan
3. Pengisapan jalan napas (NIC) :
Tentukan kebutuhan penghisapan oral atau trakea
Pantau status oksigen pasien (tingkat SaO2 dan SvO2) dan status hemodinamika
(tingkat MAP (mean areterial pressure) dan irama jantung) segera sebelum,
selama dan setelah penghisapan
Catat jenis dan jumlah secret yang dikumpulkan
Penyuluhan untuk pasien atau keluarga
1. Jelaskan penggunaan yang benar peralatan pendukung (misalnya oksigen, mesin
penghisap, spirometer, inhaler, dan intermittent positive pressure breathing
(IPPB))
2. Informasikan kepada pasien dan keluarga tentang larangan merokok di dalam
ruang perawatan , beri penyuluhan tentang pentingnya berhenti merokok
3. Instruksikan kepada pasien tentang batuk dan teknik napas d lam untuk
memudahkan pengeluaran secret
4. Ajarkan pasien untuk membebat atau mengganjal luka insisi pada saat batuk
5. Ajarkan pasien dan keluarga tentang makna perubahan pada sputum, seperti
warna, karakter, jumlah dan bau

6. Penghisapan jalan napas (NIC) : instruksikan kepada pasien atau keluarga tentang
cara penghisapan jalan napas, jika perlu
Aktivitas Kolaboratif
1. Rundingkan dengan ahli terapi pernapasan, jika perlu
2. Konsultasikan dengan dokter tentang kebutuhan untuk perkusi atau peralatan
mendukung
3. Berikan udara atau oksigen yang telah dihumidifikasi (dilembapkan) sesuai
dengan kebijakan institusi
4. Lakukan atau bantu dalam terapi aerosol, mebulizer ultrasonic dan perawatan paru
lainnya sesuai dengan kebijakan pada protocol institusi
5. Beri tahu dokter tentang hasil gas darah yang abnormal
Aktivitas lain
1. Anjurkan aktivitas fisik untuk memfasilitasi pengeluaran secret
2. Anjurkan penggunaan spirometer intensif (Smith-Sims, 2001)
3. Jika pasien tidak mampu ambulasi, pindahkan pasien dari satu sisi tempat tidur ke
sisi tempat tidur yang lain sekurangnya setiap dua jam sekali
4. Informasikan kepada pasien sebelum memulai prosedur, untuk menurunkan
kecemasan dan meningkatkan control diri
5. Berikan pasien dukungan emosi (misalnya meyakinkan pasien bahwa batuk tidak
akan menyebabkan robekan atau kerusakan )
6. Atur posisi pasien yang memungkinkan untuk pengembangan maksimal rongga
dada (misalnya bagian kepala tempat tidur ditinggikan 45o kecuali ada
kontraindikasi
7. Pengisapan nasofaring atau orofaring untuk mengeluarkan secret
8. Lakukan penghisapan endotrakea, jika perlu
9. Pertahankan keadekuatan hidrasi untuk mengencerkan secret
10. Singkirkan atau tangani faktor, seperti nyeri, keletihan, dan secret yang kental.
b. Gangguan pertukaran gas
Hasil NOC
1. Respon alergik : sistemik : keparahan respon hipersensitivitas imun sistemik terhadap
antigen lingkungan (eksogenus) tertentu

2. Keseimbangan elektrolit dan asam basa : keseimbangan elektrolit dan nonelektrolit
dam kompartemen intrasel dan ekstrasel tubuh
3. Respon ventilasi mekanis : orang dewasa: pertukaran alveolar dan perfusi jaringan
yang disokong oleh ventilasi mekanis
4. Status pernapasan : perukaran gas : pertukaran CO2 atau O2 di alveoli untuk
mempertahankan konsentrasi gas darah arteri
5. Status pernapasan : ventilasi : perpindahan udara masuk dan keluar paru-paru
6. Perfusi jaringan : paru : keadekuatan aliran darah melewati vaskulatur paru yang utuh
untuk perfusi unit alveoli kapiler
7. Tanda-tanda vital : kondisi suhu, nadi, pernapasan, dan tekana darah dalam rentang
normal
Tujuan atau Kriteria evaluasi
1. Gangguan pertukaran gas akan berkurang, yang dibuktikan oleh tidak terganggunya
respon alergik, sistemik, keseimbangan elektrolit, dan asam basa, respon ventilasi
mekanis, orang dewasa, status pernapasan, pertukaran gas, status pernapasan,
ventilasi, perfusi jaringan paru, dan tanda-tanda vital
2. Status pernapasan : pertukaran gas tidak akan terganggu yang dibuktikan oleh
indikator gangguan sebagai berikut (sebutkan 1-5 ghangguan ekstrem,berat, sedang,
ringan atau tidak ada gangguan) :
Status kognitif
PaO2, PaCO2, pH arteri, dan saturasi O2
Tidal akhir CO2
3. Status pernapasan : pertukaran gas: tidak akan terganggu yang dibuktikan oleh
indikator gangguan sebagai berikut (sebutkan 1-5: gangguan ektrem, berat, sedang,
ringan dan tidak ada gangguan) :
Dispnea saat istirahat
Dispnea saat aktivitas berat
Gelisah, sianosis dan somnolen
4. Status pernapasan : ventilasi : tidak akan terganggu yang dibuktikan oleh indikator
gangguan sebagai berikut (sebutkan 1-5: gangguan ektrem, berat, sedang, ringan dan
tidak ada gangguan) :

Frekuensi pernapasan
Irama pernapasan
Kedalaman pernapasan
Ekspulsi udara
Dispnea saat istirahat
Bunyi napas auskultasi
Contoh lain
Pasien akan :
1. Mempunyai fungsi paru dalam batas normal
2. Memiliki ekspansi paru yang simetris
3. Menjelaskan rencana perawatan di rumah
4. Tidak menggunakan pernapasan bibir mencucu
5. Tidak mengalami napas dangkal atau ortopnea
6. Tidak menggunakan otot aksesoris untuk bernapas
Intervensi NIC
1. Manajemen asam-basa : meningkatkan keseimbangan asam-basa dan mencegah
komplikasi akibat ketidakseimbangan asam-basa
2. Manajemen asam-basa: asidosis repiratori : meningkatkan keseimbangan asam-
basa dan mencegah komplikasin akibat kadar pCO2 serum yang lebih tinggi dari
yang diharapkan
3. Manajemen asam-basa: alkaliosis repiratori : meningkatkan keseimbangan asam-
basa dan mencegah komplikasin akibat kadar pCO2 serum yang lebih rendah dari
yang diharapkan
4. Manajemen jalan napas : memfasilitasi kepatenan jalan napas
5. Manajemen anafilaksi : meningkatkan keadekuatan ventilasi dan perfusi jaringan
untuk individu yang mengalami reaksi alergi (antigen-antibodi) berat
6. Manajemen asma : mengidentifikasi, mengatasi, dan mencegah reaksi terhadap
inflamasi atau konstriksi di jalan napas
7. Manajemen elektrolit : meningkatkan keseimbangan elektrolit dan mencegah
komplikasi akibat kadar elektrolit serum yang tidak normal atau di luar harapan

8. Perawatan emboli : paru : membatasi komplikasi pada pasien yang mengalami atau
beresiko terhadap oklusi sirkulasi paru
9. Pengaturan hemodinamika : mengoptimalkan frekuensi jantung, preload,afterload,
dan kontraktilitas jantung
10. Interprestasi data laboratorium : menganalisis secara kritis data laboratorium
pasien untuk membantu pengambilan keputusan klinis
11. Ventilasi mekanis : penggunaan alat buatan untuk membantu pasien bernapas
12. Terapi oksigen : memberikan oksigen dan memantau efektivitasnya
13. Pemantauan pernapasan : mengumpulkan dan menganalisa data pasien untuk
memastikan kepatenan jalan napas dan adekutnya pertukaran gas
14. Bantuan ventilasi : meningkatkan pola pernapasan spontan yang optimal dalam
memaksimalkan pertukaran oksigen dan karbondioksida di dalam paru
15. Pemantaun tanda-tanda vital : mengumpulkan dan menganalisa data
kardiovaskuler pernapasan, dan suhu tubuh untuk menentukan dan mencegah
komplikasi
Aktivitas keperawatan
Pengkajian
1. Kaji suara napas paru, frekuensi napas, kedalaman, dan usha napas, dan produksi
sputum sebagai indikator keefektifan penggunaan alat penunjang
2. Pantau saturasi O2 dengan oksimeter nadi
3. Pantau hasil gas darah (misalnya, kadar PaO2 yang rendah, dan PaCO2 yang tinggi
menunjukkan perburukan pernapasan)
4. Pantau kadar elektrolit
5. Pantau status mental (misalnya, tingkat kesadaran, gelisah dan konfusi)
6. Peningkatan frekuensi pemantauan pada saat pasien tampak somnolen
7. Observasi terhadap sianosis, terutama membrane mukosa mulut
8. Manajemen jalan napas (NIC) :
Indentifikasi kebutuhan pasien terhadap pemasangan jalan napas aktula taua
potensial
Auskultasi jalan napas tandai area penurunan atau hilangnya ventilasi dan adanya
bunyi tambahan

Pantau status pernapasan dan oksigenasi sesuai dengan kebutuhan
9. Pengaturan hemodinamik (NIC) :
Auskultasi bunyi jantung
Pantau dan dokumentasikan frekuensi, irama, dan denyut jantung
Pantau adanya edema perifer, distensi vena jugularis, dan bunyi jantung S3 dan S4
Pantau fungsi alat pacu jantung, jika sesuai
Penyuluhan untuk pasien atau keluarga
1. Jelaskan penggunaan alat bantu yang diperlukan (oksigen, pengisap, spirometer,
dan IPPB)
2. Ajarkan kepada pasien teknik bernapas dan relaksasi
3. Jelaskan kepada pasien dan keluarga alas an pemberian oksigen dan tindakan
lainnya
4. Informasikan kepada pasien dan keluarga bahwa merokok itu dilarang
5. Manajemen jalan napas (NIC) :
Ajarkan tentang batuk efektif
Ajarkan kepada pasien bagaimana menggunakan inhaler yang dianjurkan, sesuai
dengan kebutuhan
Aktivitas kolaboratif
1. Konsultasikan dengan dokter tentang pentingnya pemeriksaan gas darah arteri
(GDA) dan penggunan alat bantu yang dianjurkan sesuai dengan adanya
perubahan kondisi pasien
2. Laporkan perubahan pada data pengkajian terkait (misalnya : sensorium pasien,
suara napas, pola napas, analisis gas darah arteri, sputum, efek obat)
3. Berikan obat yang diresepkan (misalnya, natrium bikarbonat)untuk
mempertahankan keseimbangan asam-basa
4. Persiapkan pasien untuk ventilasi mekanis, bila perlu
5. Manajemen jalan napas (NIC)
Berikan udara yang dilembapkan atau oksigen, jika perlu
Berikan bronkodilator, jika perlu
Berikan terapi aerosol, jika perlu
Berikan terapi nebulasi ultrasonic, jika perlu

6. Pengaturan hemodinamik (NIC) : berikan obat antiaritmia, jika perlu
Aktivitas lain
1. Jelaskan kepada pasien sebelum memulai pelaksanaan prosedur, untuk menurunkan
ansietas dan meningkatkan rasa kendali
2. Beri penenangan kepada pasien selama periode gangguan atau kecemasan
3. Lakukan hygiene oral secara teratur
4. Lakukan tindakan untuk menurunkan konsumsi oksigen (misalnya pengendalian
demam dan nyeri,mengurangi ansietas)
5. Apabila oksigen diprogramkan bagi pasien yang memilki masalah pernapasan
kronis, pantau aliran oksigen dan pernapasan secara hati-hati karena danya resiko
depresi pernapasan akibat oksigen
6. Buat rencana perawatan untuk pasien yang menggunakan ventilator, yang meliputi :
- Meyakinkan keadekuatan pemberian oksigen dengan melaporkan ketidak
normalan gas darah arteri, memggunakan abu bag yang dilekatkan pada sumber
oksigen di sisi tempat tidur dan lakukan hiper oksigenasi sebelum melakukan
penghisapan
- Meyakinkan keefektifan pola pernapasa dengan mengkaji sinkronasi dan
kemungkinan kebutuhan sedasi
- Mempertahankan kepatenan jalan napas dengan melakukan pengisapan dan
mempertahankan slang enditrakea atau penggantian slang endotrakea di tempat
tidur
- Memantau komplikasi (misalnya, pneumotoraks, aerasi unilateral)
- Memastikan ketepatan penempatan slang ET
7. Manajemen jalan napas (NIC) :
- Atur posisi untuk memaksimalkan potensi ventilasi
- Atur posisi untuk mengurangi dispnea
- Pasang jalan napas melalui mulut atau nasofaring, sesuai dengan kebutuhan
- Bersihkan secret dengan menganjurkan batuk atau melalui penghisapan
- Dukung untuk bernapas pelan, dalam, berbalik dan batuk
- Bantu dengan spirometer intensif, jika perlu
- Lakukan fisioterapi dada, jika perlu

8. Pengaturan hemodinamik (NIC) :
- Meninggikan bagian kepala tempat tidur, jika perlu
- Atur posisi pasien ke posisi trendelenburg, jika perlu
c. Ketidakefektifan Pola Napas
Hasil NOC
1. Respon alergik sistemik : tingkat keparahan respon imun hipersensitif sistemik
terhadap antigen tertentu dari lingkunga (eksogen)
2. Respon ventilasi mekanis : orang dewasa : pertukaran alveolar dan perfusi jaringan
yang dibantu oleh ventilasi mekanis
3. Respon penyapihan ventilasi mekanis : orang dewasa : penyesuaian system
pernapasan dan fisiologis terhadap proses pelepasan dari ventilasi mekanis secara
bertahap
4. Status pernapasan : kepatenan jalan napas: jalur napas trakeobronkial bersih dan
terbuka untuk pertukaran gas
5. Status respirasi : ventilasi : pergerakan udara kedalam dan keluar paru
6. Status tanda vital : tingkat suhu, nadi, pernapasan, dan tekanan darah dalam rentang
normal
Tujuan atau Kriteria evaluasi
1. Menunjukkan pole pernapasan efektif, yang dibuktikan oleh status pernapasan,
status ventilasi, dan pernapasa yang tidak terganggu, kepatenan jalan napas, dan
tidak ada penyimpangan tanda vital dari rentang normal
2. Menunjukkan status pernapasa: ventilasi tidak terganggu, yang dibuktikan oleh
indikator gangguan sebagai berikut(sebutkan 1-5, gangguan ekstrem, berat,
sedang, ringan, tidak ada gangguan) :
Kedalaman inspirasi dan kemudahan bernapas
Ekspirasi dada simetris
3. Menunjukkan tidak adanya gangguan status pernapasan : ventilasi, yang
dibuktikan oleh indikator berikut (sebutkan 1-5 : gangguan ekstrem, berat,
sedang, ringan, tidak ada gangguan) :
Penggunaan otot aksesoris
Suara napas tambahan

Pendek napas
Contoh lain
Pasien akan
1. Menunjukkan pernapasan optimal pada saat terpasang ventilator mekanis
2. Mempunyai kecepatan dan irama pernapasan dalam batas normal
3. Mempunyai fungsi paru dalam batas normal untuk pasien
4. Meminta bantuan pernapasan saat dibutuhkan
5. Mampu menggambarkan rencana untuk perawatan di rumah
6. Mengidentifikasi faktor (misalnya alergen) yang memicu ketidakefektifan pola
napas,dan tindakan yang dapat dilakukan untuk menghindarinya
Intervensi NIC :
1. Manajemen jalan napas : memfasilitasi kepatenan jalan napas
2. Pengisapan jalan napas : mengeluarkan secret jalan napas dengan cara
memasukkan kateter penghisap kedalam jalan napas oral atau trakea pasien
3. Manajemen anafilaksi : meningkatkan ventilasi dan perfusi jaringan yang adekuat
untuk individu yang mengalami reaksi alergi berat (antigen-antibodi)
4. Manajemen jalan napas buatan : memelihara slang endotrakea dan slang
trakeostomi serta mencegah komplikasi yang berhubungan dengan penggunaannya
5. Manajemen asma : mengidentifikasi, mengobati, dan mencegah reaksi inflamasi
atau kontriksi di jalan napas
6. Ventilasi mekanis : menggunakan alat buatan untuk membantu pasien bernapas
7. Penyapihan ventilator mekanis : membantu pasien untuk bernapas tanpa bantuan
ventilator mekanis
8. Pemantauan pernapasan : memgumpulkan dan menganalisis data pasien untuk
memastikan kepatenan jalan napas dan pertukaran gas yang adekuat
9. Bantuan ventilasi : meningkatkan pola pernapasan spontan yang optimal sehingga
memaksimalkan pertukaran oksigen dan karbondioksida di dalam paru
10. Pemantauan tanda vital : mengumpulkan dan menganalisis data kardiovaskular,
pernapasan, dan suhu tubuh pasien untuk menentukan dan mencegah komplikasi

Aktivitas Keperawatan
Berfokus pada pengkajian penyebab ketidakefektifan pernapasan, pemantauan
status pernapasan, penyuluhan mengenai penatalaksanaan mandiri terhadap alergi,
membimbing pasien untuk memperlambat pernapasan dan mengendalikan respon
dirinya, membantu pasien menjalani pengobatan pernapasan, dan menenagkan pasie
selama periode dispnea dan napas pendek
Pengkajian
1. Pantau adanya pucat dan sianosis
2. Pantau efek obat pada status pernapasan
3. Tentukan lokasi dan luasnya krepitasi di sangkar iga
4. Kaji kebutuhan insersi jalan napas
5. Observasi dan dokumentasikan ekspansi dada bilateral pada pasien yang
terpasang ventilator
6. Pemantauan pernapasa (NIC) :
- Pantau kecepatan, irama, kedalaman, dan upaya pernapasan
- Perhatikan pergerakan dada, amati kesimetrisan, penggunan otot bantu, serta
retraksi otot supraklavikular dan intercosta
- Pantau pernapasan yang berbunyi, seperti mendengkur
- Pantau pola pernapasan : bradipnea, takipnea, hiperventilasi, pernapasan
kussmaul, pernapasan cheyne-stokes, dan pernapasan apneastik, pernapasan
biot, dan pola ataksik
- Perhatikan lokasi trakea
- Auskultasi suara napas, perhatikan area penurunan atau tidak adanya
ventilasi dan adanya suara napas tambahan
- Pantau peningkatan kegelisahan, ansietas, dan lapar udara
- Catat perubahan pada SaO2, SvO2, CO2, akhir tidal, dan nilai gas darah arteri
(GDA), jika perlu
Penyuluhan untuk pasien atau keluarga
1. Informasikan kepada pasien dan keluarga tentak teknik relaksasi untuk memperbaiki
pola napas. Uraikan teknik

2. Diskusikan perencanaan untuk perawatan di rumah, meliputi pengobatan, peralatan
pendukung, tanda dan gejala komplikasi yang dapat dilaporkan, sumber-sumber
komunitas
3. Diskusikan cara menghindari alergen , sebagai contoh :
- Memeriksa rumah untuk adanya jamurdi dinding rumah
- Tidak menggunakan karpet di lantai
- Menggunakan filter elektronik alat perapian dan AC
4. Ajarkan teknik batuk efektif
5. Informasikan kepada pasien dan keluarga bahwa tidak boleh merokok di dalam
ruangan
6. Instruksikan kepada pasien daka keluarga bahwa mereka harus member tahu
perawat pada saat terjadi ketidakefektifan pola pernapasan
Aktivitas kolaboratif
1. Konsultasikan dengan ahli terapi pernapasa untuk memastikan keadekuatan fungsi
ventilator mekanis
2. Laporkan perubahan sensori, bunyi napas, pola pernapasan, nilai GDA, sputum, dan
sebagainya, jika perlu atau sesuai protokol
3. Berikan obat (misalnya bronkodilator) sesuai dengan program atau protokol
4. Berikan terapi nebulizer ultrasonic dan udara oksigen yang dilembapkan sesuai
program atau protokol institusi
5. Berikan obat nyeri untuk mengoptimalkan pola pernapasan. Uraikan jadwal
Aktivitas lain
1. Hubungkan dan dokumentasikan semua data hasil pengkajia (misalnya, sensori,
suara napas, pola pernapasan, nilai GDA, sputum, dan efek obat pada pasien)
2. Bantu pasien untuk menggunakan spirometer insensif, jika perlu
3. Tenangkan pasien selama periode gawat napas
4. Anjurkan napas dalam melalui abdomen selama periode gawat napas
5. Untuk membantu memperlambat frekuensipernapasan, bombing pasien
menggunakan teknik pernapasan bibir mencucu dan pernapasan terkontrol
6. Lakukan pengisapan sesuai dengan kebutuhan untuk membersihkan secret
7. Minta pasien untuk mengubah posisi, batuk dan napas

8. Informasikan kepada pasien sebelum memulai prosedur, untuk menurunkan ansietas
dan meningkatkan perasaan kendali
9. Pertahankan oksigen aliran rendah dengan kanula nasal, masker atau sungkup.
Uraikan kecepatan aliran
10. Atur posisi pasien untuk mengoptimalkan pernapasan. Uraikan posisi
Sinkronasikan antara pola pernapasan klien dan kecepatan ventilasi
4. Implementasi
Implementasi keperawatan adalah serangkaian kegiatan yang dilakukan oleh perawat
untuk membantu klien dari masalah status kesehatan yang dihadapi kestatus kesehatan
yang baik yang menggambarkan kriteria hasil yang diharapkan (Gordon, 1994, dalam
Potter & Perry, 1997).
5. Evaluasi
Perawat menentukan apakah hasil yang diharapkan telah terpenuhi atau tidak.
Tindakan evaluasi dapat dilakukan sesaat setelah terapi dicoba (misalnya apakah pasien
sudah dapat bernapas dengan baik).
1. Bersihan jalan napas pasien efektif.
2. Gangguan pertukaran gas tidak terjadi.
3. Pola napas efektif .

DAFTAR PUSTAKA
Heriana,Pelapina,S.Kep.Ners.2014.Kebutuhan Dasar Manusia. Tangerang:Binarupa Aksara.
Herdman,T.Heather.2012. Diagnosa Keperawatan: definisi dan klasifikasi 2012-2014. Jakarta:
EGC.
Wartonah dan Tarwoto. 2003. Kebutuhan Dasar Manusia & Proses Keperawatan. Jakarta:
Salemba Medika.

Mengetahui
Pembimbing Ruangan Mahasiswa
( I Gusti Ngurah Putu Susila, SKM) ( Maria Yoheni Harnila)
Pembimbing Akademik
(Ns. I Nengah Adiana. S.Kep)