INFEKSI LEHER DALAM
-
Upload
ferry-effendi -
Category
Documents
-
view
36 -
download
0
description
Transcript of INFEKSI LEHER DALAM
INFEKSI LEHER DALAM(DEEP NECK INFECTION)
Konsulen: dr. Edy R Sp THT-KLPembimbing: dr. Ismi dan dr. Amaludin
Oleh :Nuchty Ambarsari
110170049
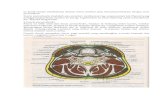
• Ruang potensial dibatasi oleh fasia servikal. Yang dibagi 2, yaitu :ofasia superfisial : di bawah dermisofasia profunda : mengelilingi daerah
leher, dibagi 3 lapisan :lapisan superfisialLapisan tengahLapisan dalam
Deep Neck Infection
• Definisi infeksi yang terjadi di dalam ruang potensial leher biasanya terbentuk pada submandibular, ruang sublingual, ruang parafaringeal dan ruang retrofaringeal yang disebabkan oleh penjalaran infeksi dari tempat lain. Gejala dan tanda klinik berupa nyeri dan pembengkakan.
Huang dkk, dalam penelitiannya pada tahun 1997 sampai 2002
Sales
Abses submandibulaAbses parafaringLudwig's anginaParotisRetrofaring
Etiologi Deep Neck InfectionPenyebab Jumlah %
GigiPenyalahgunaan obat suntikFaringotonsilitisFraktur mandibulaInfeksi kulitTuberculosisBenda asingPeritonsil absesTraumaSialolitiasisParotisLain-lainTidak diketahui
772112109976653
1035
43126,75,65,15,13,93,43,42,81,75,6
Pola BakteriAerob Anaerob Fakultatif anaerob
StafilokokusStreptococcus SpHaemofilus InfluenzaStreptococcus PeneumoniaMoraxtella CatarrhalisKlebsiell SpNeisseria Sp
PeptostreptococcusFusobacteriumBacteroides spPseudomanas aeruginosBacteroidesPrevotellaFusobacterium
StafilokokusStreptococcus
Patofisiologi Deep Neck Infection
Infeksi leher dalam berawal dari berbagai kejadian, yaitu13,14,15 :– Penjalaran infeksi dari rongga mulut, wajah atau
ruang leher bagiansuperficial hingga dalam melalui system limfatik.
– Limfadenopati yang berubah menjadi supuratif dan akhirnya membentuk abses fokal.
– Infeksi bisa menyebar diantara ruang leher dalam melalui hubungan antara ruang.
– Infeksi langsung dapat terjadi akibattrauma tusukan.
Abses peritonsil
• DefinisiAbses peritonsil merupakan kumpulan pus yang terlokalisir pada jaringan peritonsillar yang terbentuk sebagai hasil dari suppurative tonsillitis.
• EpidemiologiDapat terjadi pada umur 10-60 tahun(sering pada umur
20-40 tahun).Pada anak-anak jarang terjadi kecuali pada mereka yang
menurun sistem immunnya.Laki-laki = Perempuan
• Organisme aerob : Streptococcus pyogenes (Group A Beta-hemolitik streptoccus), Staphylococcus aureus, dan Haemophilus influenzae.
• Organisme anaerob : Fusobacterium, Prevotella, Porphyromonas, Fusobacterium, dan Peptostreptococcus spp.
Patofisiologi
• Patofisiologi PTA belum diketahui sepenuhnya.• Teori yang paling banyak diterima adalah kemajuan
(progression) episode tonsillitis eksudatif pertama menjadi peritonsillitis dan kemudian terjadi pembentukan abses yang sebenarnya.
Infiltratpembengkakanhiperemislebih lunak warna kekuningantonsil terdorong ke tengah, depan, bawahuvula bengkakperadangan iritasi m.pterigoidtrismusabses.
Gejala klinis
• Odinofagia (nyeri menelan)• Disfagia yang nyata• Nyeri alih ke telinga pada sisi yang terkena• Hipersalivasi• Gangguan artikulasi• Demam• Muntah (regurgitasi)• Mulut berbau (foeter ex ore)• Suara sengau (rinolalia)• Sukar membuka mulut (trismus)• Pembengkakan kelenjar submandibula dengan nyeri tekan
Diagnosis
• Anamnesis : Terdapat keluhan abses peritonsil• Pemeriksaan fisik :
Terlihat pembengkakan peritonsilaris yang luas, mendorong uvula melewati garis tengah, dengan edema dari palatum mole dan penonjolan dari jaringan ini ke arah garis tengah.Tonsil bengkak, hiperemis, mungkin banyak detritus dan terdorong kearah tengah, depan dan bawah.Palpasi, jika mungkin, membantu membedakan abses dari selulitis.
• Pemeriksaan penunjang : Aspirasi jarum (needle aspiration). Hitung darah lengkap (complete blood count), elektrolit dan
kultur darah. Tes Monospot (antibodi heterophile) . Jika hasilnya
positif, penderita memerlukan evaluasi/penilaian hepatosplenomegaly.
“Throat culture” atau “throat swab and culture”: diperlukan untuk identifikasi organisme yang infeksius.
Plain radiographs: pandangan jaringan lunak lateral (Lateral soft tissue views) dari nasopharynx dan oropharynx.
Computerized tomography (CT scan): biasanya tampak kumpulan cairan hypodense di apex tonsil yang terinfeksi (the affected tonsil).
Ultrasound, contohnya: intraoral ultrasonography.
• Diagnosis banding : abses peritonsil, abses retrofaring.
• Terapi :Obat Antibiotik : penisilin,
ampisilin/amoksisilin, sefalosporin, metronidazol.
Obat simtomatik
• Komplikasi Abses pecah spontanperdarahanaspirasi paru atau piemia. Penjalaran infeksi dan abses ke daerah parafaringabses
parafaringmediastinummediastinitis. Bila terjadi penjalaran ke daerah intrakranialthrombus sinus
kavernosus, meningitis, dan abses otak.• Prognosis
Abses peritonsil hampir selalu berulang bila tidak diikuti dengan tonsilektomi. Tonsilektomi sebaiknya ditunda sampai 6 minggu setelah episode infeksi. Pada saat tersebut peradangan telah mereda, biasanya terdapat jaringan fibrosa dan granulasi pada saat operasi.
Abses retrofaring
• Definisisuatu peradangan yang disertai pembentukan pus pada daerah retrofaring. Sumber infeksi berasal dari proses infeksi di hidung, adenoid, nasofaring dan sinus paranasal, yang menyebar ke kelenjar limfe retrofaring.
• Epidemiologianak <5 tahun
Etiologi
• Infeksi saluran napas atas yang menyebabkan limfadenitis retrofaring.
• Trauma dinding belakang faring oleh benda asing seperti tulang ikan atau tindakan medis, seperti adenoidektomi, intubasi endotrakea dan endoskopi.
• Tuberkulosis vertebra servikalis bagian atas dimana pus secara langsung menyebar melalui ligamentum longitudinal anterior.
• Klasifikasi :• Akut
<4-5 tahunsaluran napas atasmeluas ke kelenjar limfe retrofaring (limfadenitis)supurasi pada daerah tersebut.
Dewasainfeks langsung oleh karena trauma akibat penggunaan instrumen (limfadenitis)supuratif pada daerah tersebut.
• KronisDewasa atau anak-anak yang lebih tuainfeksi TB pada vertebra servikalispus secara langsung menyebar melalui ligamen longitudinal anterior. Selain itu abses dapat terjadi akibat infeksi TB pada kelenjar limfe retrofaring yang menyebar dari kelenjar limfe servikal.
Gejala klinis
• Demam• Sukar dan nyeri menelan, menyebabkan anak menangis
terus (rewel) dan tidak mau makan atau minum.• Croupy cough• Suara sengau• Dinding posterior faring membengkak (bulging) dan
hiperemis pada satu sisi.• Pada palpasi teraba massa yang lunak, berfluktuasi dan
nyeri tekan.• Pembesaran kelenjar limfe leher (biasanya unilateral).
Diagnosis
• Anamnesis
Dewasa Anak > 1 tahun Bayi
Nyeri tenggorokanDemamDisfagiaOdinofagiaNyeri leherDispnea
Nyeri tenggorokan (84%)Demam (64%)Kaku leher (64%)Odinofagia (55%)Batuk
Demam (85%)Bengkak pada leher (97%)Intake oral buruk (55%)Rhinorrhea (55%)Letargi (38%)Batuk (33%)
Pemeriksaan fisikDewasa Anak dan Bayi
Edema posterior faring (37%)Kaku leherAdenopati servikalDemamDroolingStridor
Adenopati servikal (36%)Bulging retrofaring (55%, jangan lakukan palpasi pada anak)Demam (64%)Stridor (3%)Tortikolis (18%)Kaku leher (64%)Drooling (22%)Agitasi (43%)Masa pada leher (55%)Letargi (42%)Distres pernapasan (4%)Tanda-tanda terkait termasuk tonsilitis, perotonsilitis, faringitis, dan otitis media.
Pemeriksaan penunjang• Rontgen : pelebaran ruang retrofaring
(level C2) lebih dari 7 mm pada anak dan dewasa serta pelebaran retrotrakeal (level C6) lebih dari 14 mm pada anak dan lebih dari 22 mm pada orang dewasa.
• Radiografi jaringan lunak lateral leher menunjukkan bayangan jaringan lunak yang jelas antara saluran udara faring dan korpus vertebra servikalis. Pada fase akut dapat ditemukan air-fluid level dan gas. Pada fase kronis ditemukan bayangan homogenous pada prevertebral.
Diagnosis banding
• Epiglotis• Laringotrakeobronkotis (croup)• Meningitis • Tonsilitis• Abses peritonsiler• Limfadenopati retrofaring• Infeksi virus Epstein-Baarr• Retropharyngeal calcific tendonitis• Penyakit Kawasaki
Terapi • Mempertahankan jalan nafas yang adekuat• Medikamentosa
Antibiotik parenteral AB gram positip dan gram negatif. Kombinasi Penisilin G dan Metronidazole sebagai terapi utama. Pemberian antibiotik biasanya dilakukan selama lebih kurang 10 hari. Simtomatis Bila terdapat dehidrasicairan elektrolit. Pada infeksi Tuberkulosis diberikan obat tuberkulostatika.
• Operatif :o Aspirasi pus (needle aspiration)o Insisi dan drainase :
Pendekatan intra oral (transoral) : untuk abses yang kecil dan terlokalisir Pendekatan eksterna (external approach) baik secara anterior atau posterior : untuk abses yang besar dan meluas ke arah
hipofaring. Pendekatan anterior dilakukan dengan membuat insisi secara horizontal mengikuti garis kulit setingkat krikoid atau pertengahan
antara tulang hioid dan klavikula. Pendekatan posterior dibuat dengan melakukan insisi pada batas posterior m. sternokleidomastoideus.
• Komplikasi(1) penjalaran ke ruang parafaring, ruang vaskuler visera(2) Mediastinitis(3) obstruksi jalan napas sampai asfiksia(4) bila pecah spontan, dapat menyebkan pneumonia dan abses paru
• PrognosisPrognosis baik apabila abses retrofaring diidentifikasi dini. Meskipun demikian tingkat mortalitas mencapai 40-50% apabila timbul komplikasi serius (misalnya meingitis) meskipun komplikasi jarang terjadi dan secara umum akibat penyebaran inferior atau superior.
Abses parafaring• DefinisiAbsen parafaring adalah abses leher dalam paling sering terjadi kedua
setelah abses peritonsilar. Insiden kejadian abses parafaring diseluruh dunia adalah 1 dalam 6-10.000 orang setiap tahun.3
• Etiologio Bagian anterior (prestiloideus) merupakan bagian yang lebih besar. Dan bagian ini dapat
terkena proses supuratif sebagai akibat dari tonsil yang terinfeksi.o Ruang parafaring dapat mengalami infeksi dengan cara:
(1) Langsung, yaitu akibat tusukan jarum pada saat melaukan tonsilektomi dengan analgesia.
(2) Proses supurasi kelenjar limfa leher bagian dalam, gigi, tonsil, faring, hidung, sinus paranasal, mastoid (mastoiditis sebagai komplikasi dari otitis media dengan penetrasi
dari digastric ridge/ abses Bezold. Pasien biasanya memiliki infeksi telinga dengan spasme dari m.sternocleidomastoid dan kepala cenderung fleksi dan rotasi kea rah berlawanan) dan vertebra servikalis dapat merupakan sumber infeksi untuk terjadinya abses ruang parafaring. (3) Penjalaran infeksi dari ruang peritonsil, retrofaring atau submandibula.
• Patologi
Infeksi jaringan lunak lehertidak segera terdeteksimeluas ke salah satu ruang fasia leher yang paling lemahmengalir ke atas, ke bawah, atau ke lateral, mengikuti ruang-ruang fasiaInfeksi menyebar dari anterior ke bagian posteriorperluasan ke bawah sepanjang sarung-sarung pembuluh darah besartrombosis v.jugularis atau suatu mediastitisInfeksi dari bagian posterior akan meluas ke atas sepanjang pembuluh-pembuluh darah dan mengakibatkan infeksi intrakranial atau erosi a.karotis interna.
• Gejala : trismus, indurasi atau pembengkakan di sekitar angulus mandibula, demam tinggi, odinofagia, torticollis.
• Diagnosis : Diagnosis ditegakkan berdasarkan riwayat penyakit, gejala dan tanda klinik. Bila meragukan, dapat dilakukan pemeriksaan penunjang berupa foto rontgen jaringan lunak AP atau CT Scan
• Terapi : Antibiotik secara parenteral terhadap kuman aerob dan
aerob.Evakuasi abseb bila tidak ada perbaikan dalam 24-48 jam.Insisi eksternalInsisi intraoral
• Komplikasi :Peradangan intrakranialTromboflebitisSepticemia
Abses submandibula
• Definisi : Abses submandibula adalah suatu peradangan yang di sertai pembentukan pus pada daerah submandibula. Pada umumnya sumber infeksi pada ruang submandibula berasal dari proses infeksi dari gigi, dasar mulut, faring, dan kelenjar.
• Etiologi : infeksi yang berasal dari gigi. Penyebab lainnya adalah infeksi pada kelenjar air liur dan sinus. Kuman dapat berupa aerob dan anaerob.
• Infeksi gigimenyebar ke tulang spongiosa sampai tulang corticalinfeksi akan menembus dan masuk ke jaringan lunak.
• infeksi pada rahang atas dapat membentuk abses palatal, abses submukosa, abses gingiva, cavernous sinus thrombosis, abses labial, dan abses fasial.
• infeksi pada rahang bawah dapat membentuk abses subingual, abses submental, abses submandibular, abses submaseter, dan angina Ludwig.
• Gejala• Pembengkakan dan nyeri tekan terjadi di atas
ramus mandibula demikian juga dengan kekerasan yang timbul sepanjang lateral dasar mulut. Fetor ex ore, hipersalivasi, disfagia, odinofagia, dan obstruksi jalan nafas juga ditemukan. Lidah tidak mungkin ditekan karena pembengkakan dan edema dari dasar mulut. Trismus sering ditemukan.
Diagnosa• Anamnesis dan gejala klinis
demam, air liur yang banyak, trismus, disfagia dan nafas sesak.• Pemeriksaan fisik
Pembengkakan didaerah submandibula, fluktuatif, dan nyeri tekan. Pada insisi didapatkan material yang bernanah atau purulen (merupakan tanda khas). Angulus mansibula dapat diraba. Lidah terangkat keatas dan terdorong ke belakang.2,7,8
• Pemeriksaan penunjangLaboratorium : Pada pemeriksaan darah rutinleukositosis. Aspirasi material yang bernanah (purulen).Radiologis :Rontgen jaringan lunak kepala APRontgen panoramikDilakukan apabila penyebab berasal dari gigi.Rontgen thorakDapat dilakukan untuk evaluasi mediastinum, empisema subkutis, pendorongan saluran nafas, dan pneumonia akibat aspirasi abses.
• CT-scanCT-scan dengan kontras untuk estimasi terhadap luasnya. Gambaran abses yang tampak adalah lesi dengan hipodens (intensitas rendah), batas yang lebih jelas, dan kadang ada air fluid level
• Terapi• Antibiotika yang sesuai. Jika satu minggu
dengan terapi antibiotik yang intesif gagaldrainase.
• Insisi dibuat pada tempat yang paling berfluktuasi atau setinggi os hioid, tergantung letak dan luas abses.
• KomplikasiAngina Ludwig merupakan infeksi berat dari lantai dasar mulut dan ruang submental dan submandibular.
Angina Ludwig• Definisi
Angina Ludwig ialah infeksi ruang submandibula berupa selulitis atau flegmon yang progresif dengan tanda khas berupa pembengkakan seluruh ruang submandibula, tidak membentuk abses dan tidak ada limfadenopati, sehingga keras pada perabaan submandibula.
• EtiologiInfeksi odontogenikmenyebar ke ruang submandibula. Organisme yang paling banyak ditemukan pada penderita angina Ludwig melalui isolasi adalah Streptococcus viridians dan Staphylococcus aureus.
• GejalaTerdapat nyeri tenggorokan dan leher, disertai pembengkakan di daerah submandibula, yang tampak hiperemis dan keras pada perabaan, disfonia, hipersalivasi, dan disarthria. Dasar mulut membengkak, dapat mendorong lidah ke atas belakang, sesak napas, akipnea, dispnea, dan stridor
• DiagnosisRiwayat sakit gigi, mengorek atau cabut gigi. Infeksi pada angina Ludwig harus memenuhi kriteria: Proses selulitis dari ruang submandibula, bukan pembentukan abses Melibatkan hanya ruang submandibula secara bilateral Terdapat gangren serosanguis, infiltrasi pus sedikit/ tidak ada Melibatkan jaringan ikat, fascia, dan muskulus tetapi tidak melibatkan glandula Penyebaran secara langsung, bukan secara limfatik
• PenangananSetelah diagnosis angina Ludwig ditegakkan, maka penanganan yang utama adalah menjamin jalan nafas yang stabil melalui trakeostomi yang dilakukan dengan anestesia lokal. Antibiotik yang digunakan adalah Penicilin G dosis tinggi, kadang-kadang dapat dikombinasikan dengan obat antistaphylococcus atau Metronidazole. Jika pasien alergi penicillin, maka Clindamycin adalah pilihan yang terbaik. Dexamethasone yang disuntikkan secara intravena, diberikan dalam 48 jam untuk mengurangi edem dan perlindungan jalan nafas.8
Selain itu dilakukan eksplorasi yang dilakukan untuk tujuan dekompresi (mengurangi ketegangan) dan evakuasi pus atau jaringan nekrosis.
• Komplikasi1) Sumbatan jalan napas2) Penjalaran abses ke ruang leher dalam lain (abses parafaring dan retrofaring) dan mediastinum3) Aspirasi pneumonia4) Sepsis.
• PrognosisPrognosis angina Ludwig tergantung pada kecepatan proteksi jalan napas untuk mencegah asfiksia, eradikasi infeksi dengan antibiotik, serta pengurangan radang. Angina Ludwig dapat berakibat fatal karena membahayakan jiwa. Namun dengan diagnosis dini, perlindungan jalan nafas yang segera ditangani, pemberian antibiotik intravena yang adekuatserta penanganan dalam ICU, penyakit ini dapat sembuh tanpa mengakibatkan komplikasi.
Abses prevertebral• Definisi
Penyebab iatrogenik dan trauma adalah peenyebab tersering dari abses tersebut.
• EtiologiPenyebaran infeksi dari tulang vertebra atau ruang leher lainnya, antara lain osteomyelitis servikal , infeksi post operative; atau penyebaran tuberkulosis dari tulang vertebra dan membentuk abses dingin (cervical Pott’s abscess), Trauma
• Gejala Keluhan nonspesifik seperti nyeri pada leher, punggung, atau Erosi tulang vertebra, limfositosis, demam ringan, infeksi kronis pada
pembentukan abses dingin posterior dari faring dari tuberkulosis tulang verterbra Pembentukan pus di daerah ini biasanya tidak menyebar dengan cepat karena
ruang yang sempit
• PenangananAspirasi dengan terapi antibiotik atau terapi anti
tuberculosisStabilisasi dari vertebra
• KomplikasiInfeksi yang berkelanjutan pada prosesus vertebra menyebabkan instabilitas tulang vertebra.
Abses parotis
• DefinisiAbses parotis adalah penumpukan bahan nanah dan terinfeksi di kelenjar parotis. Kondisi ini paling sering berkembang sebagai konsekuensi dari perawatan mulut yang buruk.
• EtiologiPenyebaran dari infeksi oleh Stapylococcus, Haemophillus, Streptococcus dari kelenjar parotis yang kering; supurasi dari kelenjar limfe intra parotid; dan penyebaran dari fissura kartilago Santorini atau foramen tulang Huschke. Penyebab dehidrasi kelenjar parotis adalah postoperative dan obat-obatan (antihistmain, antidepresan trisiklik, barbiturat, diuretik, dan parasimpatomimetik).
• Gejala klinis Manifestasi dari abses parotis adalah pembengkakan dari sudut rahang tanpa trismus atau edema faring, demam tinggi, malaise, nyeri tekan dan pitting edema pada kelenjar parotis, fluktuasi, pus pada Stensen’s duct.
• PatofisiologiPerkembangan dari flora normal dalam tubuh daerah steril dari tubuh baik secara perluassan langsung, maupun melalui laserasi atau perforasi. Sebagian besar abses leher dalam disebabkan campuran berbagai kuman, baik kuman aerob, anaerob, maupun fakultatif anaerob.
• Diagnosis• Anamnesis
iwayat tertusuk benda asing pada dinding posterior faring, pasca tindakan endoskopi atau ada riwayat batuk kronis. Gejala yang dapat dijumpai adalah : demam tinggi, sukar, dan nyeri menelan, rasa sakit dileher, keterbatasan gerak leher, dispneu, dan malaise.
• Pemeriksaan fisikManifestasi dari abses parotis adalah : pembengkakan dari sudut rahang tanpa trismus atau edema faring, nyeri tekan, dan pitting edema pada kelenjar parotis, fluktuasi, pus pada Stensen’s duct, napas berbau, terkadang ada nanah di dalam mulut.
• Pemeriksaan penunjangRontgen panoramik : Dilakukan pada kasus abses leher dalam yang dicurigai berasal dari gigi.Rontgen thorak :Dapat dilakukan untuk evaluasi mediastinum, empisema subkutis, pendorongan saluran nafas, dan pneumonia akibat aspirasi abses.Pemeriksaan bakteriologikPemeriksaan bakteriologik pus dari lesi yang dalam atau tertutup harus meliputi biakan anaerob. Setelah disinfeksi kulit, pus dapat diambil dengan aspirasi memakai jarum aspirasi atau dilakukan insisi.
• CT-scanCT-scan dengan kontras merupakan pemeriksaan baku emas pada abses leher dalam mengakibatkan estimasi terhadap luasnya abses. Gambaran abses yang tampak adalah lesi dengan hipodens (intensitas rendah), batas yang lebih jelas, dan kadang ada air fluid level Kirse dan Robinson, mendapatkan ada hubungan antara ketidaktentraman dinding abses dengan adanya pus pada rongga atau organ tersebut.
• TerapiPenanganan adalah drainase eksternal dengan insisi parotidektomi. Antibiotik dosis tinggi tehadap kuman aerob dan anaerob harus diberikan secara parenteral.
• KomplikasiKomplikasi yang sering terjadi adalah penyebaran infeksi melalui ruang faringomaksilar menuju mediastinum. Obstruksi jalan nafas dan asfiksia merupakan komplikasi yang potensial terjadi pada abses leher dalam terutama Ludwig’s angina. Ruptur abses, baik spontan atau akibat manipulasi, dapat mengakibatkan terjadinya pneumonia. Abses paru, maupun empiema.Komplikasi yang paling berbahaya adalah terjadinya tromboflebitis pada v.jugularis.