ERITRODERMA (isi).docx
-
Upload
mmama-hakimah -
Category
Documents
-
view
107 -
download
10
Transcript of ERITRODERMA (isi).docx
1
BAB I
PENDAHULUAN
1.1 Latar Belakang
Kulit merupakan organ yang istimewa pada manusia. Berbeda dengan
organ lain, kulit yang terletak pada sisi terluar manusia ini memudahkan
pengamatan, baik dalam kondisi normal maupun sakit. Salah satu kelainan
kulit yang dapat menyebabkan terganggunya fungsi kulit adalah eritroderma.1
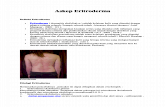
Eritroderma adalah kelainan kulit yang ditandai dengan adanya
kemerahan atau eritema yang bersifat universalis yang mencakup 90%-100%
permukaan tubuh, biasanya disertai skuama. Eritroderma berlangsung dalam
beberapa hari sampai beberapa minggu.2 Eritroderma disebut dermatitis
eksfoliatif yang merupakan satu perjalanan klinis, yakni tahap awal berupa
kulit eritema generalisata yang kemudian diikuti dengan pengelupasan kulit.11
Pada banyak kasus eritroderma umumnya disebabkan kelainan kulit yang ada
sebelumnya (misalnya psoriasis atau dermatitis atopik), cutaneous T-cell
lymphoma (CTCL) atau reaksi obat.10
Eritroderma merupakan salah satu kelainan kulit yang jarang.
Diperkirakan angka kejadiannya adalah 1 sampai 2 orang per 100.000
populasi.3 Kelompok usia yang paling sering terkena adalah pada pasien
berusia >50 tahun, dan lebih banyak diderita oleh laki-laki dibanding
perempuan. Pada anak-anak yang menderita eritroderma biasanya merupakan
hasil dari pitiriasis rubra pilaris maupun dermatitis atopik yang meluas. Pada
eritroderma sebesar 30,4% disebabkan karena perluasan penyakit kulit,
2
cutaneus T cell lymphoma sebesar 3,2% dan idiopatik yang memiliki proporsi
terbesar pada kasus eritroderma yaitu sebesar 49,5%.4,5
Eritroderma merupakan penyakit yang kronis, etiologinya cukup
banyak dan prognosisnya tidak begitu baik. Hal yang sering menyulitkan
adalah menentukan etiologi dari eritroderma tersebut. Untuk menentukan
penyebab yang menjadi dasar timbulnya eritroderma diperlukan pengalaman
dan pemeriksaan seksama. Apabila penyebab timbulnya eritroderma tidak
dapat ditemukan atau tidak tepat, maka penanganan yang akan diberikan juga
tidak tepat, sehingga penyakitnya bertambah berat dengan berbagai akibat
antara lain hilangnya kemampuan pengaturan suhu tubuh yang dapat
mengakibatkan hipotermia, anemia, penurunan protein tubuh, kegagalan
jantung, dan kematian karena gangguan keseimbangan cairan dan elektrolit.6
1.2 Tujuan Penulisan
1.2.1 Tujuan Umum
Memenuhi salah satu syarat dalam mengikuti kepaniteraan klinik di SMF
Kulit dan Kelamin Rumah Sakit Umum Daerah Gambiran, Kediri.
1.2.2 Tujuan Khusus
Mempelajari dan mengetahui definisi, etiologi, patofisiologi, gambaran
klinis, diagnosis dan diagnosis banding, pemeriksaan penunjang,
penatalaksanaan, komplikasi, serta prognosis dari kelainan kulit
eritroderma.
3
BAB II
TINJAUAN PUSTAKA
2.1 Definisi
Eritroderma yaitu kelainan kulit yang ditandai dengan eritema di
seluruh tubuh/hampir seluruh tubuh, biasanya disertai skuama.7
Eritroderma adalah kelainan kulit yang ditandai dengan adanya eritema
universalis (90-100%), biasanya disertai skuama. Bila eritemanya antara
50%-90% dinamakan pre-eritroderma. Pada definisi tersebut yang mutlak
harus ada ialah eritema, sedangkan skuama tidak selalu terdapat, misalnya
pada eritroderma karena alergi obat sistemik, pada mulanya tidak disertai
skuama, baru kemudian pada stadium penyembuhan timbul skuama. Pada
eritroderma yang kronik, eritema tidak begitu jelas, karena bercampur dengan
hiperpigmentasi.2
Eritroderma adalah kemerahan pada kulit (eritema) secara menyeluruh
melibatkan lebih dari 90% permukaan tubuh yang terjadi dalam beberapa hari
sampai beberapa minggu. Umumnya, skuama muncul seiring pembentukan
eritema.8
Eritroderma merupakan suatu kondisi di mana seluruh badan tampak
kemerahan (eritema), terasa sakit, gatal, dan bersisik halus.9
2.2 Epidemiologi
Eritroderma merupakan salah satu kelainan kulit yang jarang.
Diperkirakan angka kejadiannya adalah 1 sampai 2 orang per 100.000
populasi.3 Kelompok usia yang paling sering terkena adalah pada pasien
4
berusia >50 tahun, dan lebih banyak diderita oleh laki-laki dibanding
perempuan. Pada eritroderma sebesar 30,4% disebabkan karena perluasan
penyakit kulit, cutaneus T cell lymphoma sebesar 3,2% dan idiopatik yang
memiliki proporsi terbesar pada kasus eritroderma yaitu sebesar 49,5%.4,5
Insidens eritroderma sangat bervariasi, menurut penelitian dari 0,9-70
dari 100.000 populasi. Penyakit ini dapat mengenai pria ataupun wanita
namun paling sering pada pria dengan rasio 2:1 sampai 4:1, dengan onset usia
rata-rata >40 tahun, meskipun eritroderma dapat terjadi pada semua usia.6
Dari 101 kasus eritroderma didapatkan 75% adalah pria dengan usia rata-rata
50 tahun, dengan durasi penyakit adalah 5 tahun.10
Penyakit kulit yang sedang diderita memegang peranan penting lebih
dari setengah kasus dari eritroderma. Insiden eritroderma makin bertambah.
Penyebab utamanya adalah psoriasis. Hal tersebut seiring dengan
meningkatnya insidens psoriasis.2 Identifikasi psoriasis mendasari penyakit
kulit lebih dari seperempat kasus. Didapatkan laporan bahwa terdapat 87 dari
160 kasus adalah psoriasis berat.6
Anak-anak bisa menderita eritroderma diakibatkan alergi terhadap obat.
Alergi terhadap obat bisa karena pengobatan yang dilakukan sendiri ataupun
penggunaan obat secara tradisional.11 Pada anak-anak yang menderita
eritroderma biasanya merupakan hasil dari pitiriasis rubra pilaris maupun
dermatitis atopik yang meluas.4,5
2.3 Etiologi
Eritroderma dapat disebabkan oleh akibat alergi obat secara sistemik,
perluasan penyakit kulit, penyakit sistemik termasuk keganasan. Penyakit
5
kulit yang dapat menimbulkan eritroderma di antaranya adalah psoriasis 23%,
dermatitis spongiotik 20%, alergi obat 15%, CTCL atau sindrom Sézary 5%.6
Secara morfologis gambaran eritroderma menyerupai beberapa kelainan
kulit dan penyakit sistemik, begitu pula akibat alergi obat-obatan tertentu.
1) Eritroderma yang disebabkan oleh alergi obat secara sistemik
Keadaan ini banyak ditemukan pada dewasa muda. Obat yang
dapat menyebabkan eritroderma di antaranya arsenik organik, emas,
merkuri (jarang), penisilin, barbiturat. Insiden ini dapat lebih tinggi
karena kebiasaan masyarakat orang sering melakukan pengobatan sendiri
dan pengobatan secara tradisional.11 Waktu mulainya obat ke dalam
tubuh hingga timbul penyakit bervariasi dapat segera sampai 2 minggu.
Gambaran klinisnya adalah eritema universal. Bila ada obat yang masuk
lebih dari satu yang masuk ke dalam tubuh diduga sebagai penyebabnya
ialah obat yang paling sering menyebabkan alergi.2,12
2) Eritroderma yang disebabkan oleh perluasan penyakit kulit
Eritroderma sering terjadi akibat psoriasis. Psoriasis dapat menjadi
eritroderma yang disebabkan oleh penyakitnya sendiri atau karena
pengobatan yang terlalu kuat, misalnya pengobatan topikal dengan ter
dengan konsentrasi yang terlalu tinggi.2
Dermatitis seboroik pada bayi juga dapat menyebabkan eritroderma
yang juga dikenal sebagai penyakit Leiner. Etiologinya belum diketahui
pasti, tetapi umumnya penyakit ini disebabkan oleh dermatitis seboroik
yang meluas. Usia penderita antara 4 minggu sampai 20 minggu.2
6
Ptyriasis rubra pilaris yang berlangsung selama beberapa minggu
dapat pula menjadi eritroderma. Selain itu yang dapat menyebabkan
eritroderma adalah pemfigus foliaseus, dermatitis atopik dan liken
planus.11
3) Eritroderma akibat penyakit sistemik
Berbagai penyakit atau kelainan alat dalam termasuk infeksi fokal
dapat memberi kelainan kulit berupa eritroderma. Jadi setiap kasus
eritroderma yang tidak termasuk akibat alergi obat dan akibat perluasan
penyakit kulit harus dicari penyebabnya, yang berarti perlu pemeriksaan
menyeluruh (termasuk pemeriksaan laboratorium dan sinar-X toraks),
untuk melihat adanya infeksi penyakit pada alat dalam dan infeksi fokal.
Ada kalanya terdapat leukositosis namun tidak ditemukan penyebabnya,
jadi terdapat infeksi bakterial yang tersembunyi (occult infection) yang
perlu diobati.2
Ada pasien-pasien eritroderma yang meskipun telah dicari kausanya
belum juga dapat ditemukan. Mereka hendaknya diobservasi kemungkinan
kelak akan menjadi limfoma.2
2.4 Patofisiologi
Patofisiologi eritroderma belum jelas, yang dapat diketahui ialah akibat
suatu agent dalam tubuh, baik itu obat-obatan, perluasan penyakit kulit dan
penyakit sistemik, maka tubuh beraksi berupa pelebaran pembuluh darah
kapiler (eritema) yang generalisata. Eritema berarti terjadi pelebaran
pembuluh darah yang menyebabkan aliran darah ke kulit meningkat sehingga
kehilangan panas bertambah. Akibatnya pasien merasa dingin dan menggigil.
7
Pada eritroderma kronis dapat terjadi gagal jantung. Juga dapat terjadi
hipotermia akibat peningkatan perfusi kulit. Penguapan cairan yang makin
meningkat dapat menyebabkan dehidrasi. Bila suhu badan meningkat,
kehilangan panas juga meningkat. Pengaturan suhu terganggu. Kehilangan
panas menyebabkan hipermetabolisme kompensator dan peningkatan laju
metabolisme basal. Kehilangan cairan oleh transpirasi meningkat sebanding
laju metabolisme basal.2
Seperti pada jaringan lainnya, epidermis melakukan regenerasi secara
rutin yang terjadi pada membrana basalis, dan sel-sel ini berubah menjadi
struktur keratin yang utuh melalui proses selama 10-12 hari. Pada umumnya,
sel-sel ini membutuhkan tambahan sekitar 12-14 hari lagi di stratum korneum
sebelum sel ini dilepaskan. Berdasarkan penelitian, jumlah skuama yang
hilang pada manusia normal antara 500-1000 mg/hari. Pengelupasan keratin
paling banyak terjadi pada telapak tangan, kulit kepala, dan dahi (kurang
lebih 2-3,5 gr/m2 per 24 jam) dan paling sedikit pada dada, lengan bawah dan
tungkai bawah (0,1 gr/m2 per 24 jam). Karena tubuh mengkatabolisme 50-60
gr protein per hari, pengelupasan kulit yang fisiologis ini berperan penting
dalam metabolisme protein secara keseluruhan. Pada eritroderma terjadi
peningkatan pengelupasan epidermis. Meskipun beberapa peneliti
memperkirakan sekitar 100 gram epidermis hilang setiap harinya, tetapi pada
beberapa literatur menyatakan bahwa hanya 20-30 gram yang hilang.6
Kehilangan skuama dapat mencapai 9 gram/m2 permukaan kulit atau
lebih sehari sehingga menyebabkan kehilangan protein (hipoproteinemia)
dengan berkurangnya albumin dan peningkatan relatif globulin terutama
8
gammaglobulin merupakan kelainan yang khas. Edema sering terjadi,
kemungkinan disebabkan oleh pergesaran cairan ke ruang ekstravaskuler.2
Eritroderma akut dan kronis dapat menganggu mitosis rambut dan
kuku berupa kerontokan rambut difus dan kehilangan kuku. Pada eritroderma
yang telah berlangsung berbulan-bulan dapat terjadi perburukan keadaan
umum yang progresif.2
2.5 Manifestasi Klinis
Gambaran klinis eritroderma beraneka ragam dan bervariasi tiap
individu. Kelainan yang paling pertama muncul adalah eritema, yang
disebabkan oleh pelebaran pembuluh darah, yang umumnya terjadi pada area
genetalia, ekstremitas, atau kepala. Eritema ini akan meluas sehingga dalam
beberapa hari atau minggu seluruh permukaan kulit akan terkena, yang akan
menunjukan gambaran yang disebut red man syndrome.6
Skuama muncul setelah eritema, biasanya setelah 2-6 hari. Skuama
adalah lapisan stratum korneum yang terlepas dari kulit. Skuama
berkonsistensi mulai dari halus sampai kasar.6 Ukuran skuama bervariasi; pada
proses akut akan berukuran besar, sedangkan pada proses kronis akan
berukuran kecil. Warna skuama juga bervariasi, dari putih hingga kekuningan.
Deskuamasi yang difus dimulai dari daerah lipatan, kemudian menyeluruh.
Dapat juga mengenai membran mukosa, terutama yang disebabkan oleh obat.
Bila kulit kepala sudah terkena, dapat terjadi alopesia, perubahan kuku, dan
kuku dapat lepas. Pada eritroderma, skuama tidak selalu terdapat, misalnya
eritroderma karena alergi obat sistemik, pada mulanya tidak disertai skuama,
skuama kemudian timbul pada stadium penyembuhan timbul.6,13
9
Kulit kepala dapat terlibat, yang akan meluas ke folikel rambut dan
matriks kuku. Kurang lebih 25% dari pasien mengalami alopesia, dan pada
banyak kasus, kuku akan mengalami kerapuhan sebelum lepas seluruhnya.
Telapak tangan dan kaki biasanya ikut terlibat, namun jarang mengenai
membran mukosa. Sering terjadi pula bercak hiper dan hipopigmentasi. Pada
eritroderma kronis, eritema tidak begitu jelas karena bercampur dengan
hiperpigmentasi.6,11
Epidermis berukuran tipis pada awal proses penyakit dan akan terlihat
dan terasa tebal pada stadium lanjut. Kulit akan terasa kering dengan krusta
berwarna kekuningan yang disebabkan serum yang mengering dan
kemungkinan karena infeksi sekunder. Pada beberapa kasus, manifestasi klinis
yang muncul pada eritroderma yang akut menyerupai nekrolisis epidermal
toksik, walaupun secara patofisiologi sangat berbeda.6
Pada eritroderma karena penyakit kulit, penyakit sistemik dan obat-
obatan, sering dijumpai kelainan-kelainan yang mendasarinya, yang
membantu dalam menegakan diagnosis. Sering ditemukan plak psioriasis yang
masih tersisa; papul atau lesi oral liken planus; gambaran pulau yang khas
dari pitiriasis rubra; dan lesi papular dari drug eruption.6 Gejala dari penyakit
yang mendasari ini sering sulit ditemukan dan harus diperiksa dengan cermat.2
Pasien mengeluh kedinginan. Pengendalian regulasi suhu tubuh
menjadi hilang, sehingga sebagai kompensasi terhadap kehilangan panas
tubuh, sekujur tubuh pasien menggigil untuk dapat menimbulkan panas
metabolik. Eritroderma akibat alergi obat secara sistemik diperlukan
anamnesis yang teliti untuk mencari obat penyebabnya. Umumnya alergi
10
timbul akut dalam waktu 10 hari. Pada mulanya kulit hanya eritema saja,
setelah penyembuhan barulah timbul skuama.2,11 Pada eritroderma akibat
alergi obat, dapat disertai edema pada wajah dan leher.12
Eritroderma akibat perluasan penyakit kulit seringkali pada psoriasis
dan dermatitis seboroik bayi. Psoriasis dapat menjadi eritroderma karena dua
hal yaitu: karena penyakitnya sendiri atau karena pengobatan yang terlalu
kuat. Psoriasis yang menjadi eritroderma tanda khasnya akan menghilang.
Pada eritroderma et causa psoriasis, merupakan eritroderma yang disebabkan
oleh penyakit psoriasis atau pengobatan yaitu kortikosteroid sistemik, steroid
topikal, komplikasi fototerapi, stress emosional yang berat, penyakit terdahulu
misalnya infeksi.2,11
(a) (b)Gambar 1. Eritroderma karena alergi obat (a); Eritroderma karena psoriasis (b)11
2.6 Diagnosis
Diagnosis agak sulit ditegakkan, harus melihat dari tanda dan gejala
yang sudah ada sebelumnya misalnya, warna hitam-kemerahan di psoriasis
dan kuning-kemerahan di pilaris rubra pityriasis; perubahan kuku khas
11
psoriasis; likenifikasi, erosi, dan ekskoriasi di dermatitis atopik dan eksema
menyebar, relatif hiperkeratosis tanpa skuama, dan pityriasis rubra; ditandai
bercak kulit dalam eritroderma. Dengan beberapa biopsi biasanya dapat
menegakkan diagnosis.6,11
+
--
Gambar 2. Diagram diagnosis pasien yang dicurigai11
(CBC = pemeriksaan sel darah, CXR = x-ray thoraks)
mencari tanda dari etiologi dari riwayat dan pemeriksaan fisik
terlihat multiple pada biopsy punch; diulangi biopsy 3-6 bulan untuk
menentukan diagnosis pasti
pikirkan DD lain
diagnosis pasti dan pengobatan yang tepat
dilakukan pemeriksaan tambahan : biopsy untuk immunofluorescence,
CBC, CD4: ratio CD8, CXR, biopsy kelenjar limfa
+
+
+
+
-
-
-
12
Gambar 3. Bagan alur diagnosis eritroderma19
2.7 Diagnosis Banding
Ada beberapa diagnosis banding pada eritroderma :
a. Dermatitis Atopik
Dermatitis atopik adalah peradangan kulit berupa dermatitis yang
kronis residif, disertai rasa gatal, dan mengenai bagian tubuh tertentu
terutama di wajah pada bayi dan bagian fleksural ekstremitas. Dermatitis
atopik sering berhubungan dengan riwayat atopik, seperti asma bronchial,
rhinitis alergi, dan konjungtivitis. Atopik terjadi di antara 15-25%
populasi, berkembang dari satu menjadi banyak kelainan dan
memproduksi sirkulasi antibodi IgE yang tinggi, lebih banyak karena
alergi inhalasi. Dermatitis atopik adalah penyakit kulit yang mungkin
terjadi pada usia berapapun, tetapi biasanya timbul sebelum usia 5 tahun.
Biasanya, ada tiga tahap: balita, anak-anak dan dewasa.10,14
13
Dermatitis atopik merupakan salah satu penyebab eritroderma pada
orang dewasa. Tempat predileksi mirip dengan fase anak, dapat meluas
mengenai kedua telapak tangan, jari-jari, pergelangan tangan, bibir, leher
bagian anterior, skalp, dan puting susu. Gambaran klinis bersifat kronis,
berupa plak hiperpigmentasi, hiperkeratosis, likenifikasi, ekskoriasi dan
skuamasi. Rasa gatal lebih hebat saat beristirahat, udara panas dan
berkeringat.14
Gambar 4. Dermatitis atopik15
b. Psoriasis
Eritroderma psoriasis dapat disebabkan oleh karena pengobatan
topikal yang terlalu kuat atau oleh penyakitnya sendiri yang meluas.
Ketika psoriasis menjadi eritroderma biasanya lesi yang khas untuk
psoriasis tidak tampak lagi karena dapat menghilang di mana plak-plak
psoriasis menyatu, eritema dan skuama tebal universal. Psoriasis mungkin
menjadi eritroderma dalam proses yang berlangsung lambat dan tidak
dapat dihambat atau sangat cepat. Faktor genetik berperan. Bila orang
tuanya tidak menderita psoriasis resiko mendapat psoriasis 12%,
sedangkan jika salah seseorang orang tuanya menderita psoriasis
resikonya mencapai 34 – 39%.11
14
Psoriasis ditandai dengan adanya bercak-bercak, eritema berbatas
tegas dengan skuama yang kasar, berlapis-lapis dan transparan disertai
fenomena tetesan lilin, Auspitz sign, dan Kobner phenomenon.2
Gambar 5. Psoriasis15
c. Dermatitis seboroik
Dermatitis seboroik adalah peradangan kulit yang kronis ditandai
dengan plak eritema yang sering terdapat pada daerah tubuh yang banyak
mengandung kelenjar sebasea seperti kulit kepala, alis, lipatan nasolabial,
belakang telinga, cuping hidung, ketiak, dada, antara skapula. Dermatitis
seboroik dapat terjadi pada semua umur, dan meningkat pada usia 40
tahun. Biasanya lebih berat apabila terjadi pada laki-laki daripada wanita
dan lebih sering pada orang-orang yang banyak memakan lemak dan
minum alkohol.11,13
Pada kepala tampak eritema dan skuama halus sampai kasar. Kulit
tampak berminyak dan menghasilkan skuama putih yang berminyak pula.
Penderita akan mengeluh rasa gatal yang hebat.2 Dermatitis seboroik dapat
diakibatkan oleh ploriferasi epidermis yang meningkat seperti pada
psoriasis. Hal ini dapat menerangkan mengapa terapi dengan sitostatik
15
dapat memperbaikinya. Pada orang yang telah mempunyai faktor
predisposisi, timbulnya dermatitis seboroik dapat disebabkan oleh faktor
kelelahan, stress, emosional, infeksi, atau defisiensi imun.13
Gambar 6. Dermatitis seboroik16
2.8 Pemeriksaan Penunjang
2.8.1 Pemeriksaan Laboratorium
Pada pemeriksaan laboratorium darah, didapatkan penurunan
hemoglobin, peningkatan eosinofil, dan peningkatan leukosit (pada infeksi
sekunder). Kadar imunoglobulin dapat meningkat, khususnya IgE. Albumin
serum menurun dan gamma globulin meningkat relatif. Didapatkan pula
ketidakseimbangan elektrolit karena dehidrasi.6
Pasien dengan eritrodetma yang luas dapat ditemukan tanda-tanda dari
ketidakseimbangan nitrogen: edema, hipoalbuminemia, dan hilangnya masa
otot. Beberapa penelitian menunjukan terdapat perubahan keseimbangan
nitrogen dan potasium ketika laju pembentukan skuama mencapai 17 g/m2
per 24 jam.6
16
2.8.2 Pemeriksaan Histopatologi
Pada kebanyakan pasien dengan eritroderma, histopatologi dapat
membantu mengidentifikasi penyebab eritroderma sampai dengan 50%
kasus, biopsi kulit dapat menunjukkan gambaran yang bervariasi,
tergantung berat dan durasi proses inflamasi. Pada tahap akut, spongiosis
dan parakeratosis menonjol, terjadi edema. Pada stadium kronis, akantosis
dan perpanjangan rete ridge lebih dominan.11
Eritroderma akibat limfoma yang infiltrasi bisa menjadi semakin
pleomorfik, dan mungkin akhirnya memperoleh fitur diagnostik spesifik,
seperti bandlike limfoid infiltrate di epidermis–dermis, dengan sel
cerebriform mononuclear atipikal dan Pautrier’s microabscesses. Pada
pasien dengan Sindrom Sézary ditemukan limfosit atipik yang disebut sel
Sézary. Sel ini besarnya 10-20 µm, mempunyai sifat khas, inti homogn,
lobular dan tak teratur. Selain terdapat dalam darah, sel tersebut juga
terdapat dalam kelenjar getah bening dan kulit. Biopsi pada kulit juga
memberi kelainan yang agak khas, yakni terdapat infiltrat pada dermis
bagian atas dan terdapatnya sel Sézary. Disebut sindrom Sézary, jika jumlah
sel Sézary yang beredar 1000/mm3 atau lebih atau melebihi 10% sel-sel
yang beredar. Bila jumlah sel tersebut di bawah 1000/mm3 dinamai sindrom
pre-Sézary.2
2.9 Tatalaksana
Beberapa prinsip tatalaksana eritroderma adalah sebagai berikut:17
a. Menghentikan semua obat yang mempunyai potensi menyebabkan
terjadinya penyakit ini.
17
b. Merawat pasien di ruangan yang hangat.
c. Memperhatikan kemungkinan terjadinya masalah medis sekunder
(misalnya dehidrasi, gagal jantung, dan infeksi).
d. Biopsi kulit untuk menegakkan diagnosis pasti.
e. Memberikan steroid sistemik jangka pendek (apabila pada permulaan
sudah dapat didiagnosis adanya psoriasis, maka mengganti dengan obat-
obat anti psoriasis).
f. Memberikan pengobatan yang diperlukan untuk penyakit yang
melatarbelakanginya.
Terapi yang optimal untuk eritroderma tergantung pada penegakan
penyebab penyakit.11 Pada eritroderma golongan I, obat yang diduga sebagai
penyebab harus segera dihentikan. Umumnya pengobatan eritroderma adalah
kortikosteroid. Pada golongan I, yang disebabkan oleh alergi obat secara
sistemik, dosis prednison 4 x 10 mg. Penyembuhan terjadi cepat, umumnya
dalam beberapa hari sampai beberapa minggu.2
Pada golongan II akibat perluasan penyakit kulit juga diberikan
kortikosteroid. Dosis mula prednison 4 x 10 mg sampai 15 mg sehari. Jika
setelah beberapa hari tidak tampak perbaikan, dosis dapat dinaikkan. Setelah
tampak perbaikan, dosis diturunkan perlahan-lahan. Jika eritroderma terjadi
akibat pengobatan dengan ter pada psoriasis, maka obat tersebut harus
dihentikan. Eritroderma karena psoriasis dapat pula diobati dengan asetretin
(pengobatan sistemik psoriasis). Lama penyembuhan golongan II ini
bervariasi beberapa minggu hingga beberapa bulan, jadi tidak secepat seperti
golongan I.2
18
Pada pengobatan dengan kortikosteroid jangka lama (long term), yakni
jika melebihi 1 bulan lebih baik digunakan metilprednisolon daripada
prednison dengan dosis ekuivalen karena efeknya lebih sedikit.2
Pengobatan penyakit Leiner dengan kortikosteroid memberi hasil yang
baik. Dosis prednisone 3 x 1-2 mg sehari. Pada sindrom Sézary
pengobatannya terdiri atas kortikosteroid (prednisone 30 mg sehari) atau
metilprednisolon ekuivalen dengan sitostatik, biasanya digunakan
klorambusil dengan dosis 2-6 mg sehari.2
Karena terdapat peningkatan kehilangan cairan transepidermal,
dehidrasi sering ditemukan sebagai komplikasi. Input dan output cairan harus
dipantau secara hati-hati. Pemberian kortikosteroid topikal efektif dalam
mengatasi inflamasi pada kulit. Pemberian antihistamin ditujukan untuk
mengatasi pruritus.11
Pada eritroderma idiopatik, pemberian steroid diindikasikan apabila
pengunaan terapi konservatis tidak menunjukan perbaikan. Rata-rata 100-300
mg kortison diberikan per hari dan biasanya digunakan sebagai terapi awal,
walaupun dosis rumatan harian hanya 50 mg kortison. Pemberian
kortikosteroid harus dipantau secara ketat dalam hal efek samping, terutama
pada pasien usia lanjut.11
Pada eritroderma kronis diberikan pula diet tinggi protein, karena
terlepasnya skuama mengakibatkan kehilangan protein. Kelainan kulit perlu
pula diolesi emolien untuk mengurangi radiasi akibat vasodilatasi oleh
eritema, misalnya dengan salep lanolin 10% atau krim urea 10%.2
2.10 Komplikasi
19
Banyak sistem organ selain epidermis dan dermis juga terlibat pada
eritroderma. Limpadenopati terjadi 60% dari sebagian besar kasus,
hepatomegali ditemukan 20% kasus, spenomegali ditemukan 3% kasus baik
pada stadium awal dan pada hampir 20% stadium akhir.6
Rusaknya barier kulit pada eritroderma menyebabkan peningkatan
extrarenal water lost (karena penguapan air berlebihan melalui barrier kulit
yang rusak). Peningkatan extrarenal water lost ini menyebabkan kehilangan
panas tubuh yang menyebabkan hipotermia dan kehilangan cairan yang
menyebabkan dehidrasi.6,11 Respon tubuh terhadap dehidrasi dengan
meningkatkan cardiac output, yang bila terus berlanjut akan menyebabkan
gagal jantung, dengan manifestasi klinis seperti takikardia, sesak, dan edema.
Oleh karena itu evaluasi terhadap balans cairan sangatlah penting pada pasien
eritroderma.6
Pasien dengan eritroderma yang luas dapat ditemukan tanda-tanda dari
ketidakseimbangan nitrogen: edema, hipoalbuminemia, dan hilangnya masa
otot. Pada eritroderma kronik dapat mengakibatkan kakeksia, alopesia,
palmoplantar keratoderma, kelainan pada kuku and ektropion.11
2.11 Prognosis
Prognosis eritroderma tergantung pada proses penyakit yang
mendasarinya. Prognosis pada kasus alergi obat adalah baik setelah obat
dihentikan. Penyembuhan golongan ini adalah yang tercepat dibandingkan
dengan golongan lain. Pada eritroderma yang belum diketahui sebabnya,
pengobatan dengan kortikosteroid hanya mengurangi gejalanya, penderita
akan mengalami ketergantungan kortikosteroid. Psoriasis, dermatitis
20
seboroik, dan dermatitis atopik mungkin memiliki respon yang lambat namun
hampir selalu dapat tertangani. Prognosis kasus akibat gangguan sistemik
seperti limfoma, leukemia, atau tumor malignan lainnya akan tergantung pada
keberhasilan pengobatan penyakitnya itu sendiri. Kasus idiopatik adalah
kasus yang sulit diramalkan, dapat bertahan dalam waktu yang lama, dan
seringkali disertai dengan keadaan umum yang lemah.2,18
Sindrome Sézary prognosisnya buruk, penderita pria umumya akan
meninggal setelah 5 tahun, sedangkan penderita wanita setelah 10 tahun.
Kematian disebabkan oleh infeksi atau penyakit berkembang menjadi mikosis
fungoides.2
BAB III
21
KESIMPULAN
Eritroderma adalah suatu kelainan kulit yang ditandai dengan adanya
eritema universalis (90-100% permukaan tubuh), biasanya disertai dengan
pembentukan skuama pada hampir atau di seluruh tubuh, berlangsung dalam
beberapa hari sampai beberapa minggu. Eritroderma merupakan gangguan kulit
dengan angka kejadian yang rendah tetapi diagnosis serta penanganan yang tepat
bagi penderita eritroderma merupakan masalah yang cukup sulit bagi para dokter.
Diagnosa eritroderma secara klinis yaitu didapatkannya eritema dengan
skuama lebar, sedang atau halus yang terletak di hampir atau seluruh tubuh dan
menetap. Hal yang sering menyulitkan adalah menentukan etiologi dari
eritroderma tersebut. Berdasarkan penyebabnya, eritroderma dapat diakibatkan
oleh penggunaan obat secara sistemik, perluasan dermatosis ke seluruh tubuh dan
penyakit sistemik.
Patofisiologi eritroderma hingga kini belum jelas, yang dapat diketahui ialah
akibat suatu agen dalam tubuh, maka tubuh bereaksi berupa pelebaran pembuluh
darah kapiler (eritema) yang universal. Apabila tidak diobati dengan tepat dan
adekuat dapat menimbulkan keadaan yang lebih berat seperti hilangnya
kemampuan dalam pengaturan suhu tubuh yang dapat mengakibatkan hipotermia,
anemia, penurunan protein tubuh dan albumin serum, kegagalan jantung dan
kematian karena gangguan keseimbangan cairan dan elektrolit.
22
Untuk menemukan penyebab eritroderma diperlukan anamnesa yang teliti,
pemeriksaan fisik, pemeriksaan laboratorium dan juga biopsi kulit untuk
pemeriksaan histopatologi.
Beberapa prinsip tatalaksana pada kasus eritroderma yaitu menghentikan
semua obat yang berpotensi menyebabkan eritroderma, merawat pasien di ruang
hangat atau tirah baring, memperhatikan kemungkinan terjadinya masalah medis
sekunder, biopsi kulit untuk menegakkan diagnosis pasti, memberikan steroid
sistemik jangka pendek (prednison 4x10-15 mg sehari), memberikan pengobatan
berdasarkan penyakit yang melatarbelakanginya. Selain itu dapat diberikan diet
tinggi protein, diolesi emolien, serta koreksi keseimbangan cairan dan elektrolit.
Prognosis eritroderma tergantung pada proses penyakit yang mendasarinya.
Apabila penyebab dapat segera diketahui maka pengobatan dapat dilakukan secara
tepat. Prognosis juga lebih baik apabila tidak ada penyulit atau komplikasi yang
menyertai.
23
DAFTAR PUSTAKA
1. Rihatmadja, R. Anatomi dan Faal Kulit. Ilmu Penyakit Kulit dan Kelamin. 7th
ed. Jakarta: Fakultas Kedokteran Universitas Indonesia. 2015. p:1-2.
2. Djuanda, A. Eritroderma. Ilmu Penyakit Kulit dan Kelamin. 7 th ed. Jakarta: Fakultas Kedokteran Universitas Indonesia. 2015. p:228-230.
3. Sigurdsson, V., Steegmans, P.H., van Vloten, W.A. The Incidence of Erythroderma: A Survey Among All Dermatologists in The Netherlands. J Am Acad Dermatol. 2001. 45(5): 675-8
4. Wolff, K., Johnson, R.A., Saavedra, A.P. Exfoliative Erythroderma Syndrome (EES). in: Fitzpatrick’s Color Atlas and Synopsis of Clinical Dermatology. 7th ed. New York: The McGraw-Hill Companies. 2013. p:127-132
5. Zalman, S. and Agus, M.D. Idiopathic Erythroderma May Signal Undiagnosed Cancer. ICD. 2009. online 28 September 2015 (http://www.medpagetoday.com/erythroderma/)
6. Grant-Kels, J.M., Bernstin, M.L., Rothe, M.J. Exfoliative Dermatitis. in: Fitzpatrick’s Dermatology in General Medicine. 7th ed. New York: The McGraw-Hill Companies. 2008. p:225-232
7. Siregar, R.S. Atlas Berwarna Saripati Penyakit Kulit. 2nd ed. Jakarta: EGC. 2005. p:236-238
8. Garg, A., Levin, A.N., Bernhard, J.D. Structure of Skin Lesions and Fundamentals of Clinical Diagnosis. in: Fitzpatrick’s Dermatology in General Medicine. 7th ed. New York: The McGraw-Hill Companies. 2008. p:30-31
9. Bruno, T.F., Grewal, P. Erythroderma: A Dermatologic Emergency. CJEM. 2009. 11(3):244-246
10. Shimizu, H. Erythroderma. in: Shimizu’s Textbook of Dermatology. 1st ed. Hokkaido: Nakayama Shoten Publishers. 2007. p:122-125
11. Berth-Jones, J. Eczema, Lichenification, Prurigo and Erythroderma. in: Rook’s Textbook of Dermatology. 8th ed. United Kingdom: Wiley-Blackwell 2010. p:23.46-23.50
12. Gupta, S., et al. Allergic Contact Dermatitis with Exfoliation Secondary to Calamine/Diphenhydramine Lotion in a 9 Years Old Girl. Journal of Clinical and Diagnostic Research. 2007. 1:147-150.
24
13. Utama, H.W., and Kurniawan, D. Erupsi Alergi Obat. Tesis. Palembang: Fakultas Kedokteran Universitas Sriwijaya. 2007. p:11
14. Boediardja, S.A. Dermatitis Atopik. in: Ilmu Penyakit Kulit dan Kelamin. 7th
ed. Jakarta: Fakultas Kedokteran Universitas Indonesia. 2015. p:167-168,174-175
15. Gawkrodger, J.D. Dermatology an Illustrated Colour Text. 3rd ed. United kingdom: ICT. 2002. p: 40
16. William D. James, Timothy G. Berger, Dirk M. Elston. 2011. Exfoliative Dermatitis (Erythroderma). in: Andrew's Diseases of The Skin Clinical Dermatology 11th ed. United Kingdom: Saunders Elsevier. p:189,211-212
17. Hall, J.C. and Gordon, C. Sauer’s Manual of Skin Diseases 8th edition. USA: Lippincott Williams & Wilkins Publishers. 2000
18. Bondi, E.E., Jegasothy, B.V., Lazarus, G.S. Papulosquamous Lesions. in: a Lange Clinical Manual Dermatology Diagnosis and Therapy. Philadelphia: Departement of Dermatology University of Pennsylvania School of Medicine. p:48-49.
19. PERDOSKI. Panduan Pelayanan Medis Dokter Spesialis Kulit dan Kelamin. Jakarta: Departemen Ilmu Kesehatan Kulit dan Kelamin Fakultas Kedokteran Universitas Indonesia. 2011. p:48