Digestive-1 Blok 9
-
Upload
antonius-joo -
Category
Documents
-
view
89 -
download
1
Transcript of Digestive-1 Blok 9
Faktor-faktor yang Dapat Menyebabkan Gangguan Mekanisme PencernaanAntonius Jonathan*NIM 102011182Mahasiswa Fakultas Kedokteran UKRIDA, Jakarta
Pendahuluan
Tubuh memerlukan energi untuk dapat terus bekerja. Selain itu untuk mempertahankan homeostasis, molekul nutrien yang digunakan untuk menghasilkan energi harus terus-menerus diganti dengan nutrien baru kaya energi. Molekul nutrien, khususnya protein, juga diperlukan untuk sintesis sel baru dan bagian sel yang berlangsung terus-menerus dalam proses pengantian dan pertumbuhan jaringan. Demikian juga, air dan elektrolit yang secara konstan keluar melalui urin dan keringat serta melalui jalur lain harus diganti secara teratur. Sistem pencernaan berperan dalam homeostasis dengan memindahkan nutrien, air, dan elektrolit dari lingkungan eksternal ke lingkungan intenal.1 Sistem pencernaan tidak secara langsung mengatur konsentrasi konstituen-konstituen ini di lingkungan internal. Sistem ini tidak mengubah penyerapan nutrien, air, atau elektrolit sesuai kebutuhan tubuh. Sistem pencernaan mengoptimalkan kondisi untuk pencernaan dan penyerapan apa yang di telan. Asupan-asupan energi yang masuk ke dalam tubuh dapat berupa makanan dengan senyawa molekul yang besar, Untuk dapat mencerna senyawa-senyawa tersebut sistem pencernaan akan meminimalisasikannya hingga ke bentuk yang sederhana sehingga dapat dengan mudah di serap oleh sel-sel dalam tubuh. Dalam hal inilah metabolisme enzimatik dalam tubuh berperan membantuk proses mekanisme pencernaan yang berlangsung. Dalam skenario ini, dimana seorang mahasiswa berusia 19 tahun merasa mual, kembung, dan nyeri ulu hati. Dia tidak pernah sarapan pagi dan selalu minum kopi. Ia didiagnosa menderita penyakit lambung. Oleh karena itu dalam pembahasan ini akan dibahas lebih lanjut lagi mengenai hal-hal apa saja yang dapat mempengaruhi proses pada sistem pencernaan.
*Alamat Korespondensi:Fakultas Kedokteran Universitas Kristen Krida WacanaArjuna Utara No. 6 Jakarta 11510Telephone: (021) 5694-2061 (hunting),Fax: (021) 563-1731Email: [email protected] dan MikroskopikGaster Lambung adalah rongga seperti kantung berbentuk J yang terletak di antara esofagus dan usus halus. Lambung merupakan bagian yang paling lebar dari saluran pencernaan. Pada posisi berbaring, lambung terletak di region hypochondriaca kiri, epigastrica dan umbilicalis. Lambung mempunyai peritoneum visceral yang meliputi permukaan anterior dan posterior. Kedua lapisan tersebut dari curvature minor ke arah hepar membentuk ligamentum hepatogastrica yang merupakan bagian dari omentum minus. Ke bawah kedua lapisan pada curvature major berhubungan dengan omentum gastrolienalis dan mesocolon transversum, membentuk omentum majus.1,2
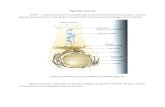
Gambar 1. Gaster.3Lambung mempunyai dua lubang (ostium cardiacum dan pylorus), dua lengkungan (curvature major dan minor) dan dua permukaan (fascies anterior dan posterior). Lambung terdiri dari lima bagian, yaitu cardia, fundus, corpus, pars pyloric dan pylorus. Cardia merupakan tempat masuknya esophagus ke dalam lambung. Fundus gastricus yang berbentuk kubah merupakan nagian lambung yang berada di atas kiri dari ostium cardiacum. Antara fundus dan pars abdominalis esophagei terdapat sudut tajam, disebut incisura cardiac. Corpus gastricum yang merupakan bagian utama, terletak kurang lebih vertical antara fundus dan incisura angularis beralih menjadi pars pylorica. Curvature minor yang merupakan batas kanan lambung terbentang dari cardiac sampai pylorus. Curvature major yang lebih besar terbentang dari incisura cardiac terus ke fundus dan pinggir kiri lambung sampai pylorus. Pada curvature minor di batas antara corpus dengan pars pyloric terbentuk sudut yang disebut incisura angularis. Pars pylorica terdiri dari antrum pyloricum yang lebar disebelah proximalis dan canalis pyloricus yang lebih sempit disebelah distalis yang berakhir pada pylorus. Pylorus merupakan daerah terdapatnya penyempitan berupa sphincter yang umumnya berada dalam keadaan kontraksi tonik. Sphincter pylorus mempunyai otot sircularis tebal (musculus sphincter pylorus) yang mengatur aliran isi lambung ke duodenum.2,4
Gaster berhubungan dengan sejumlah alat, yaitu hepar diatas, kanan, dan depan, diaphragm diatas, limpa ke arah kiri, pankreas, ginjal dan glandula suprenalis kiri dibelakang, kebawah dengan colon dan omentum majus, serta dengan dinding depan abdomen dan thorax ke depan. Gaster mempunyai permukaan anterior dan posterior yang bertemu pada curvature major dan minor. Fascies anterior diliputi oleh peritoneum visceralis dari cavum pertonei dan berhubungan dengan lobus kiri hepar, diaphragm, iga-iga dan dinding depan abdomen. Hubungan dengan costae dan dinding depan abdomen tergambar pada apa yang disebut lapang lambung (magenfeld), yaitu hubungan lambung langsung dengan dinding depan thorax dan dinding depan abdomen. Batas-batas lapang lambung adalah pada hepar disebelah kanan, diaphragma dan paru-paru kiri disebelah atas, limpa disebelah kiri dan mesocolon transversum dibawah. Bagian lapang lambung yang berada dibelakang iga yang disebut ruang traube dengan batas-batasnya di medial pada pinggir kiri sternum, diatas pada garis dari rawan iga ke-6 ke pinggir bawah rawan iga ke-9 pada medioclavicularis, dan dibawah pada arcus costarum.2Gambar 2. Tampak ventral gaster.3Facies posterior diliputi peritoneum visceral dari bursa omentalis yang tepat berada dibelakang lambung. Hubungan fascies posterior dengan bursa omentalis dan sejumlah alat membentuk palungan lambung, lekukan yang terbentuk oleh bursa omentalis, bersama diaphragma, lien dan glandula suprarenalis kiri kearah atas, serta bagian atas ren kiri, corpus dan cauda pankreas, dan mesocolon transversum kearah bawah. Fundus lambung terletak pada kubah diaphragma.2,4
Lambung mendapat darah dari cabang-cabang arteria celiaca, yaitu arteriae gastrica sinistra et dextra, gastro-omentalis ( epiploica) dextra et sinistra, dan gestricae breves. A. gastrica sinistra yang merupakan cabang langsung dari a. celiac berjalan ke esophagus dan turun kembali ke curvature minor. A. gastroomentalis dextra merupakan cabang dari a. gastroduodenalis (yang merupakan cabang dari a. hepatica communis). A. gastroomentalis sinistra dan a. gastricae breves merupakan cabang dari a. Lienalis. Vena gastrica dextra dan sinistra mengalirkan darah langsung ke dalam vena porta hepatis, sedang v. gastroomentalis kiri dan venae gastricae breves masuk ke vena lienalis, sedang v. gastroomentalis kanan masuk ke v. mesenterica superior terus ke v. porta hepatica.2,4
Saluran limfe lambung mengikuti perjalanan arteriae sepanjang curvature major dan minor sebagai nodi limphatici. gastroomentalis, nodi lymphatici. Gastrica, pancreaticolienalis dan nodi lymphatici. pyloric (didepan caput pankreas) yang semuanya dialirkan ke nodi lymphatici. Celiac.Persarafan parasimpatis berasal dari cabang-cabang n. vagus, sedang yang dari sistem simpatis berasal dari plexus celiacus. Serabut-serabut eferen dari sistem simpatis berasal dari segmen thoracal 6-9..2
Gambar 3. Lapisan dinding gaster.3Secara mikroskopis dinding lambung terdapat tiga lapisan jaringan mukosa, submukosa, dan jaringan muskularis beserta modifikasinya. Jaringan muskularis eksterna terletak pada bagian fundus dan badan lambung mengandung lapisan otot melintang tambahan. Membrane mukosa di dalam yang membentuk lipatan-lipatan longitudinal yang menonjol sehingga memungkinkan peregangan dinding lambung. Lambung proksimal (corpus) mengandung banyak komplemen lambung sel parietalis, sumber asam klorida (HCL) dan faktor intrinsik serta sel principalis sumber utama pepsinogen. Jenis sel tambahan mencakup sel epitel permukaan , yang mensekresi mucus dan bikarbonat ke dalam lumen lambung. Muskularis eksterna pada bagian fundus dan badan lambung yang mengandung lapisan otot melintang (oblik) tambahan. Lapisan otot ini membantu ke efektifan pencampuran dan penghancuran isi lambung.4-7HeparHepar menempati sebagian besar rongga abdomen kanan atas. Konsistensi hati, kenyal seperti jeli. Hati adalah organ viseral terbesar dan terletak di bawah kerangka iga. Beratnya 1,500 g (3 lbs) dan pada kondisi hidup berwarna merah tua karena kaya akan persediaan darah. Hati menerima darah teroksigenasi dari arteri hepatika dan darah yang tidak teroksigenasi tetapi kaya akan nutrien dari vena portal hepatika. Hepar dilapisi peritonium, kecuali bagian belakang yang langsung melekat pada diaphragma dan disebut bare area atau area nuda hepatis. Pada penampang sagital hepar, tampak bagian depan lebih rendah daripada bagian belakang. Hepar dibedakan menjadi dua lobus, yaitu lobus kanan dan kiri. Batas lobus kanan dan kiri adalah sebuah alur berbentuk huruf H yang ditempati oleh lig. Teres hepatis dan lig. Venosum Arantii diselah caudal, dan lig. Falciforme hepatis disebelah cranial. Secara anatomis dan fungsional batas lobus kanan dan kiri sesuai bidang yang melalui alur yang dibentuk oleh kantung empedu dan V. Cava inferior ( tidak terlihat dari luar ). Lobus kanan terbagi menjadi lobus caudatus dan quadratus oleh porta hepatis dan fossa sagitalis dextra.2,4
Gambar 4. Hepar anterior.3
Gambar 5. Hepar posterior.3Lobulus hepar dibangun sekeliling vena sentralis dan terutama terdiri dari banyak lempengan sel hepatika yang tersebar secara sentrifugal dari vena sentralis seperti jari-jari roda. Tiap lempengan hepatika biasanya mempunyai tebal dua sel dan antara sel-sel yang berdekatan terletak kanalikulus biliaris yang kecil, yang mengosongkan isinya ke ductus biliaris terminalis di dalam septum di antara lobulus hepar yang berdekatan. Juga di dalam septum ada venula porta yang kecil, yang menerima darah dari vena porta. Dari venula ini, darah mengalir ke sinusoid hepatika yang bercabang-cabang dan rata di antara lempengan hepatika, dan dari sini ke vena sentralis lobulus ini. Jadi sel-sel hepar terpapar secara kontinu dengan darah vena porta. Di samping ke venula porta, juga terdapat arteriola hepatika di dalam septum interlobularis. Ia memberikan darah arteri ke jaringan septa dan banyak di anataranya juga dikosongkan langsung ke arah sinusoid hepatika. Sinusoid vena dilapisi oleh dua jenis sel yaitu sel endotel yang khas dan sel-sel kupffer yang besar. Yang merupakan sel-sel retikuloendotel yang dapat memfagositosis bakteri dan benda asing lainnya di dalam darah. Lapisan endotel sinusoid vena mempunyai pori yang sangat besar, beberapa di antaranya berdiameter hampir 1 mikron.5-8Vesica FelleaVesica fellea umumnya berbentuk seperti buah pear, terletak pada fossa vesica fellea yang berada pada fascies visceralis hepatis diantara lobus dexter hepatis dan lobus quadratus hepatis Corpus vesica fellea yang merupakan bagian utama terletak pada permukaan visceralis hepar, menghadap ke superior, posterior, dan sinistra. Permukaan bawahnya bersama collum dihubungkan oleh peritoneum pada permukaan visceralis hepar. Corpus mempunyai hubungan dengan pars superior duodeni dan colon transversum. Collum vesica fellea sempit, membentuk lengkungan huruf S, dan menyempit pada waktu beralih dari ductus cysticus. Pada batasnya dengan ductus kadang-kadang terdapat suatu pengantongan kecil pada dinding posteromedialis yang disebut kantong hartmann. Collum ini dipakai sebagai patokan untuk menentukan letak foramen epiploicum, yang terletak tepat disebelah kirinya, di belakang pinggir bebas dari omentum minus.2,4
Gambar 6. Vesica fellea.3Vesica fellea divaskularisasi oleh a. cystic cabang ramus dexter a. hepatica propria. V. cystica merupakan venosa nya ke vena porta hepatis. Inervasi dari vesica fellea adalah cabang dari plexus hepaticus dimana mengandung serabut-serabut saraf parasimpatis dan simpatis.4Secara mikroskopis dinding vesica fellea terdiri atas mukosa dengan epitel selapis torak biasanya tidak mempunyai sel goblet dan kemudian bersama lamina propria membentuk lipatan mirip vilus intestinalis. Mukosa vesica fellea memiliki banyak lipatan yang terutama dijumpai ketika vesica fellea sedang kosong. Tunika mukosa organ ini dilapisi Epitel bersama lamina propria Didalam lamina propria terdapat sejumlah bangunan bulat atau lonjong dilapisi epitel yang sama dengan epitel mukosa. Ini adalah potongan lipatan mukosa dan disebut sinus rokitansky-Aschoff. Dinding vesika velea tidak mempunya tunika muskularis mukosa. Tunika serosa / adventisia terdiri atas jaringan ikat longgar. Pada daerah yang berhadapan dengan jaringan hati kadang-kadang dijumpai sisa saluran keluar empedu yang rudimenter, disebut duktus aberans Luschka. Sel-sel epitelnya kaya akan mitokondria. Semua sel ini mampu menyekresi sejumlah kecil mukus. Kelenjar mukosa tubuloasinar dekat dengan duktus sistikus berperan pada produksi sebagian besar mukus yang terdapat dalam empedu.5,6
PankreasPankreas adalah sebuah kelenjar memanjang yang terletak di belakang dan di bawah lambung, diatas lengkung pertama duodenum. Kelenjar campuran ini mengandung jaringan eksokrin dan endokrin. Bagian eksokrin yang predominan terdiri dari kelompok-kelompok sel sekretorik mirip anggur yang membentuk kantung yang dikenal sebagai asinus, yang berhubungan dengan ductus yang akhirnya bermuara di duodenum. Bagian endokrin yang lebih kecil terdiri dari pulau-pulau jaringan endokrin terisolasi, Pulau-pulau Langerhans, yang tersebar di seluruh pankreas. Hormon-hormon terpenting yang disekresikan oleh sel pulau-pulau Langerhans adalah insulin dan glukagon.1 pankreas terletak dibelakang membrane peritoneum posterior dan terbentang dari cekungan duodenum sampai hilum splenikum setinggi vertebra lumbalis kedua.2Produk gabungan sel-sel eksokrin mengalir melalui ductus pankreas yang menyatu dengan ductus empedu komunis dan masuk ke duodenum di titik ampula hepatopankreas, walaupun ductus pankreas dan ductus empedu komunis membuka secara terpisah pada duodenum. Sfingter oddi secara normal mempertahankan keadaan mulut ductus agar tetap tertutup.2Peritoneum yang menutupi collum, corpus dan cauda membentuk lantai posterior bursa omentalis, anterior terhadap daerah ini terletak dinding posterior lambung. Di belakang caput pankreas terletak vena cava inferior, vena renalis dan arteria renalis dextra. Bagian medial prosessus unsinatus terletak tepat anterior terhadap aorta, dibawah pangkal arteria mesenterica superior. Corpus pankreas terletak tepat anterior terhadap glandula adrenalis sinistra serta cauda berakhir dalam daerah hilum splenikum bawah. Sementara arteri splenika biasanya sedikit superior terhadap permukaan posterior corpus dan cauda pankreas, vena splenica umumnya terletak di dalam alur sepanjang permukaan posterior kelenjar ini serta menerima banyak cabang pankreatika yang halus. Ductus koleodukus turun dibelakang duodenum bagian atas, kemudian berjalan ke dalam permukaan posterior caput pankreas sebelum berakhir bersama dengan ductus pankreatikus utama pada ampulla vateri dalam dinding medial duodenum.2
Gambar 7. pankreas.3pankreas menerima banyak suplai darah dari berbagai sumber arteri besar. Truncus seliacus dan arteria mesenterika member cabang ke pankreas. Caput pankreas superior di suplai oleh arteria pancreaticoduodenalis superior anterior dan posterior, yang berasal dari arteria gastroduodenalis. Di inferior caput disuplai oleh arteri pancreatikoduodenalis inferior anterior dan posterior, yang berasal dari arteria mesenterica superior. Arteria splenica memberikan beberapa cabang arteri ke corpus dan cauda pankreas, yang mencakup arteria pankreatika dorsalis, arteria pankreatika inferior dan arteria pankreatika magna. di samping itu banyak cabang kecil dari arteria splenika, hepatica dan gastroduodenalis memberikan aliran darah ke kelenjar. Aliran darah vena dari pankreas akhirnya mengalir ke vena porta, dan hubungan vena porta dan vena mesenterica superior ke pankreas sangat penting. Vena pancreatikus umumnya mengikuti pola arteria dengan masing-masing vena terletak superficialis terhadap arteri. Drainase vena utama terdiri dari vena porta suprapancreatika, porta retropancreatika dan vena splenika serta vena mesenterica superior infrapancreatica.2Secara mikroskopis pankreas adalah kelenjar asinus kompleks terdiri atas banyak lobules kecil dibungkus jaringan ikat longgar, yang dilalui pembuluh darah, saraf, dan ductus interlobular. Asinus itu bulat dan sedikit lonjong dan terdiri atas 40-50 sel epithelial berbentuk pyramid sekitar lumennya yang sempit. Epitel ductus ekskretoriusnya bervariasi dari epitel torak rendah bersel goblet sampai ke kubus. ductus interkalarisnya panjang-panjang dan tersusun dari epitel selapis gepeng.5-7Usus halusUsus halus adalah tempat sebagian besar pencernaan dan penyerapan berlangsung. Tidak terjadi pencernaan lebih lanjut setelah isi lumen mengalir melewati usus halus, dan tidak terjadi penyerapan nutrien lebih lanjut, meskipun usus besar menyerap sejumlah kecil garam dan air. Usus halus terletak bergelung di dalam rongga abdomen, terbentang antara lambung dan usus besar.1 Intestinum tenue atau usus halus terdiri dari duodenum yang retroperitonealis dan jejunum dan ileum yang intraperitonealis. Bagian usus kecil mulai distalis dari pylorus yaitu awal duodenum, yang dilanjutkan pada flexura duodenojejunalis menjadi jejunum dan seterusnya menjadi ileum sampai bermuara ke caecum.2 Usus halus di bagi menjadi tiga segmen, yaitu : 2,5,7-91. DuodenumDuodenum merupakan bagian paling proximal usus halus. Dimulai pada pylorus dan meluas sekitar 20-30 cm panjangnya ke distal, duodenum terfiksasi terutama dalam posisi retroperitoneum. Duodenum dibagi ke dalam empat bagian. Bagian pertama atau pars superior duodeni hampir selalu ditutupi oleh peritoneum. Peritoneum ini terbentang ke sefalad untuk menjadi ligamentum hepatoduodenale dan hepatogastricum. Di posterior inferior, perluasan peritoneum menutupi caput pancreatic. Bagian kedua duodenum terletak dalam garis vertical yang terbentang dari apex pars superior duodeni ke inferior menuju ke sepertiga bagian duodenum yang horizontal. Bagian superiornya setinggi vertebra lumbalis pertama dan terbentang ke vertebra lumbalis ketiga sebelum bersatu dengan bagian ketiga duodenum. Ia terletak di kanan garis tengah, mempunyai kecekungan pada sisi kirinya dan dekat dengan caput pancreatic. Pada dinding medial, ductus choleoduchus dan ductus pancreaticus utama masuk melalui papilla vater. Ductus pancreaticus accesorius santorini bisa masuk beberapa sentimeter proximal terhadap ampulla. Seluruh duodenum descenden dalam posisi retroperitoneum. Bagian ketiga atau pars horizontalis duodeni terbentang ke kiri dari sambungannya dengan duodenum descendens distal melintasi garis tengah setinggi vertebra lumbalis ketiga. Ia juga terutama terletak dalam posisi retroperineum. Tetapi ada lipatan peritoneum pada sambungan sepertiga tengah dan distal dari bagian duodenum ini, yang membentuk pangkal mesenterium dari usus halus serta mencakup nervus, vena dan arteria mesenterica superior di anterior terhadap duodenum. Vena cava inferior dan aorta terletak dibelakang duodenum ini. Bagian keempat atau ascendens duodenum terletak di anterior kiri aorta. Ia berjalan superior terhadap tingkat vertebra lumbalis kedua dan kemudian membelok ke anterior dan kaudal. Pada tempat ini dia terfiksasi oleh ligamentum treitz (perluasan crus dextrum diaphragm) dan berlanjut sebagai jejunum.Vaskularisasi duodenum dilakukan oleh dua sumber, yaitu truncus coeliacus yang secara berurutan memberi cabang arteri hepatica, arteri gastroduodenalis dan arteria pancreaticoduodenalis superior serta arteria mesenterica superior, oleh cabang pancreaticoduodenalis inferiornya. Dua arteria pancreaticoduodenalis superior dan inferior, membentuk suatu anastomosis dalam caput pancreatic. Ia memungkinkan penyediaan darah yang kontinu ke caput pancreatic dan duodenum, bahkan jika salah satu pembuluh darah yang melayani menyempit atau tersumbat.Usus halus mesenterica seluruhnya dilayani oleh arteria mesenterica superior melalui 12 sampai 15 cabang yang dicabangkan ke mesenterium. Ia membentuk arcade, yang kemudian menimbulkan arteria lurus yang menyilang mesenterium langsung ke dinding usus halus.Drainase vena duodenum dan usus halus mesenterica menuju ke sistem vena porta. Duodenum di drainasse oleh vena pancreatica yang memasuki vena mesenterica superior dan vena porta langsung. Drainase vena usus halus mesenterica langsung ke dalam vena mesenterica superior.
Gambar 8. Dodenum tampak ventral.3Tunika mukosa diliputi epitel selapis torak yang mempunyai mikrovili (brush borders). Di anatara sel epitel ada sel goblet yang jumlahnya di sini belum begitu banyak. Tunika mukosa membentuk vilus intestinalis yang gemuk-gemuk. Lamina propria terdapat dibawah epitel vilus intestinalis maupun disekitar kriptus Lieberkuhn. Di dasar kriptus dapat ditemukan sel Paneth, suatu sel berbentuk kerucut dengan puncaknya menghadap lumen. Di dalam sitoplasmanya terdapat granula kasar berwarna merah. Tunika muskularis mukosa tidak into membentuk vilus intestinal. Lapisan ini sering terlihat terpenggal-penggal karena ditembusi perluasan massa kelenjar Brunner. Tunika submukosa dipenuhi kelenjar Brunner. Tunika mukosa dan submukosa bersama-sama membentuk plica sirkularis Kerckringi. Artinya, pada setiap plika sirkularis terdapat banyak vilus intestinalis. Pleksus submukosa Meissneri juga dapat ditemukan disini. Sedangkan pada tunika muskularis sirkularis dan longitudinal, diantaranya terdapat pleksus mienterikus Aurbach. Tunika adventisia berupa jaringan ikat jarang. Pada peralihan Pylorus-Duodenum, dapat dipelajari perbedaan pada lapisan- lapisannya. Pada tunika mukosa, di pylorus epitelnya selapis toraks dan pada duodenum epitelnya juga selapis toraks namun sudah mulai terdapat sel goblet diantara sel-sel epitelnya. Pada pylorus terdapat foveola gastrika, sedangkan pada duodenum terdapat vilus intestinalis walaupun pada sajian keduanya terlihat mirip. Pada pyloarus terdapat kelenjar pylorus di dalam lamina propria, sedangkan pada duodenum terdapat kriptus Lieberkuhn, berupa kelenjar tubulosa simpleks. Dan kadang dalam lamina propria tampak nodule limfatikus. Tunika submukosa pada pylorus tidak terdapat kelenjar, sedangkan di duodenum dipenuhi kelenjar Brunner yang merupakan kelenjar tubulosa bercabang dan bergelung dan bersifat mukosa. Pada pylorus, tunika muskularis sirkularis tebal sedangkan di duodenum biasa. Tunika muskularis longitudinalis dan serosa / adventisia gambarannya sama.
Gambar 9. Lapisan dinding usus halus.32. Jejunum Jejunum dan ileum digantung dari suatu mesenterium, pangkalnya meluas sekitar 15 cm. dari ligamentum treitz. Setinggi L2 ke valve ileocaecalis di kuadran kanan bawah setinggi L4-5. Sehingga jejunum cenderung terletak dalam kuadran kiri atas dan ileum dalam kuadran kanan bawah abdomen. Ada perbedaan dalam mesenterium antara usus halus proximal dan distal. Dalam mesenterium jejunum, lemak yang terkandung di antara lembaran berakhir tepat sebelum mencapai batas usus, yang meninggalkan area bening, yang melalui ini dapat terlihat pembuluh darah yang mendarahi jejunum. Lemak dalam mesenterium ileum terbentang sampai dinding usus mesenterica, sehingga menyebabkan visualisasi yang buruk bagi pembuluh darah.Tunika mukosa jejunum gambarannya mirip duodenum tetapi vilus intestinalisnya lebih langsing dan sel gobletnya lebih banyak. Sel paneth lebih mudah dikenali pada sajian jejunum. Tunika submukosa disini tidak mengandung kelenjar, hanya terdiri atas jaringan ikat jarang dengan pleksus Meissneri di dalamnya. Lapisan ini juga ikut membentuk plika sirkularis Kerckringi. Tunika muskularis dan serosanya memiliki susunan yang sama seperti pada duodenum.3. IleumTunika mukosa mirip dengan jejunum, tetapi sel goblet jauh lebih banyak lagi. Di dalam lamina propria terdapat kelompokan nodulus limfatikus yang membentuk bangunan khusus disebut Plaque Peyeri. Kelompokan nodulus limfatikus ini sering terlihat meluas ke dalam tunika submukosa sehingga sering menjadikan tunika muskularis mukosa terpenggal penggal. Tunika submukosa terdiri atas jaringan ikat jarang dengan pleksus Meissneri di dalam nya. Disini juga tidak terdapat kelenjar. Plika sirkularis Kerckringi tampak lebih pendek dibanding yang terdapat pada duodenum maupun jejunum. Tunika muskularis dan tunika serosanya memiliki gambaran yang sama dengan duodenum dan jejunum.Usus besar (Colon)Usus besar atau yang disebut juga colon dimulai sebagai kantong yang mekar dan terdapat apendiks verniformis atau umbai cacing. Apendiks juga terdiri atas keempat lapisan dinding yang sama seperti usus lainnya, hanya lapisan submukosanya berisi sejumlah jaringan limfe. Sebagian terletak di bawah caecum dan sebagian dibelakang saecum atau retrocaecum. Caecum terletak di daerah illiaca kanan dan menempel pada otot illiopsoas. Dari sini colon naik melalui daerah sebelah kanan lumbal dan di sebut colon ascendens. Dibawah hati berbelaok pada tempat yang disebut flexura hepatica, lalu berjalan melalui tepi daerah epigastrik dan umbilical sebagai colon transverses. Di bawah limpa membelok sebagai flexura sinistra atau flexura lienalis dan kemudian berjalan melalui daerah kanan lumbal sebagai colon descendens. Di daerah kanan illiaca terdapat belokan yang disebut flexura sigmoid dan dibentuk colon sigmoideus, dan kemudian masuk pelvis besar dan menjadi rektum.2,4
Gambar 10. Usus besar.3Struktur colon terdiri atas keempat lapisan dinding yang sama seperti usus halus. Serabut longitudinal pada dinding berotot tersusun dalam tiga jalur yang memberi rupa berkerut-kerut dan berlubang-lubang. Mukosa colon tidak mengadakan lipatan seperti plika sirkularis, dan tidak ditemukan vili usus sesudah valvula ileosekal. Lamina propria colon serupa dengan yang ada pada usus halus. Limfonodulis selalu ada dan dapat meluas sampai ke dalam submukosa, muskularis mukosa berkembang baik, terdiri atas serat-serat memanjang dan melingkar, dan dapat memberi bekas halus serat ke arah permukaan. Submukosanya tidak ada yang khas. Muskularis colon tersusun dari serat-serat memanjang mengelompok menjadi tiga pita memanjang terpisah berjarak sama yang disebut taenia coli. Diantara taenia, serat-serat otot polos memanjang membentuk lapis sangat tipis, dan tidak utuh. Lapis melingkar dalam serupa dengang yang ada pada usus halus. Serosa colon agak lain karena memiliki kumpulan sel-sel adipose mencolok di bawah mesotel yang membentuk tonjolan-tonjolan yang disebut appendices epiploicae.5-7
Gambar 11. Lapisan dinding usus besar.3
Mekanisme Pencernaan Pada dasarnya, mekanisme kerja sistem pencernaan terdiri atas 4 proses yakni motilitas, sekresi, pencernaan dan penyerapan, berikut penjelasannya :1,9,101. MotilitasKata motilitas merujuk kepada kontraksi otot yang mencampur dan mendorong isi saluran cerna. Saluran cerna mempertahankan suatu kontraksi tingkat rendah yang menetap yang dikenal sebagai tonus. Tonus penting untuk mempertahankan tekanan tetap pada isi saluran cerna dan mencegah peregangan permanen pada saluran cerna setelah mengalami distensi. Pada aktivitas tonus ini terdapat dua tipe dasar motilitas saluran cerna yaitu gerakan mendorong (propulsif) dan gerakan mencampur. Tugas propulsif yang dilakukan oleh gerak peristaltik untuk mendorong maju isi saluran cerna dengan kecepatan yang disesuaikan dengan tugas tiap saluran cerna. Sedangkan gerakan mencampur memiliki fungsi ganda. Pertama, mencampur makanan dengan getah pencernaan (gerakan ini meningkatkan pencernaan makanan) dan kedua, gerakan ini mempermudah penyerapan dengan memajankan semua bagian isi saluran cerna ke permukaan serap saluran cerna. Pada lambung, ada empat aspek dasar motilitas yang berlaku, yaitu pengisian, penyimpanan, pencampuran, dan pengosongan. 1) PengisianKetika kosong, lambung memiliki volume sekitar 50 ml, tetapi volume lambung dapat bertambah hingga sekitar satu liter saat makan. Lambung dapat menampung penigkatan volume yang sekitar 20 kali lipat tersebut dengan tidak banyak mengalami perubahan tegangan di dindingnya dan perubahan tekanan intra lambung melalui mekanisme berikut. Bagian interior lambung membentuk lipatan-lipatan dalam. Sewaktu makan lipatan-lipatan tersebut mengecil dan nyaris mendatar sewaktu lambung sedikit melemas setiap kali makanan masuk.Relaksasi refleks lambung sewaktu menerima makanan ini disebut relaksasi reseptif yang dipicu oleh tindakan makan dan diperantarai oleh saraf vagus; relaksasi ini meningkatkan kemampuan lambung menampung tambahan volume makanan dengan hanya menyebabkan sedikit peningkatan tekanan intralambung. Namun, jika makanan yang dikonsumsi lebih dari satu liter, maka lambung mengalami peregangan berlebih dan tekanan intralambung hingga dapat menyebabkan rasa tidak nyaman.
2) PenyimpananMakanan yang telah masuk ke lambung akan disimpan di korpus lambung sambil terus mengalami pencernaan dan pendorongan ke duodenum. Sekelompok sel pemacu yang terletak di regio fundus bagian atas lambung menghasilkan potensial gelombang lambat yang menyapu ke bawah sepanjang lambung menuju sfingter pilorus dengan frekuensi tiga kali per menit. Pola ritmik depolarisasi spontan ini disebut irama listrik dasar atau BER (Basic Electrical Rhytm). BER terjadi terus menerus dan mungkin disertai oleh kontraksi lapisan otot polos sirkular. Lapisan otot polos ini dapat mencapai ambang oleh aliran arus dan mengalami potensial aksi, tergantung pada tingkat eksitabilitas lapisan tersebut, yang pada gilirannya memulai gelombang peristaltik yang menyapu ke seluruh lambung seiring frekuensi pelepasan BER. Sekali dimulai, gelombang peristaltik menyebar melalui fundus dan korpus ke antrum dan sfingter pilorus. Karena lapisan otot di fundus dan korpus tipis maka kontraksi di bagian ini lemah. Ketika mencapai antrum gelombang kontraksi menjadi lebih kuat karena lapisan otot di sini lebih tebal. Karena di fundus dan korpus gerakan mencampur berlangsung lemah maka makanan yang disalurkan ke lambung dari esofagus disimpan di bagian korpus yang relatif tenang tanpa mengalami pencampuran. Daerah fundus biasanya tidak menyimpan makanan tetapi hanya mengandung kantung gas. Makanan secara bertahap disalurkan dari korpus ke antrum tempat makanan mengalami pencampuran.
3) PencampuranKontraksi peristaltik antrum yang kuat mencampur makanan dengan sekresi lambung untuk menghasilkam kimus. Setiap gerakan peristaltik antrum akan mendorong kimus maju menuju sfingter pilorus. Kontraksi tonik sfingter pilorus umumnya meyebabkan sfingter ini nyaris tertutup. Lubang sfingter cukup besar untuk dilewati oleh air dan cairan lain tetapi terlalu kecil untuk dilewati oleh kimus yang kental, kecuali dengan dorongan peristaltik antrum yang kuat. Dari sekitar 30 ml kimus di antrum, biasanya hanya beberapa mililiter kimus yang mampu terdorong ke duodenum oleh setiap gerakan peristaltik antrum. Sebelum terlalu banyak kimus yang masuk ke duodenum, gelombang peristaltik yang mencapai sfingter pilorus akan menyebabkan kontraksi sfingter lebih kuat untuk mencegah aliran kimus lebih lanjut ke duodenum. Massa kimus antrum yang terdorong tetapi tidak dapat melewati sfingter pilorus akan terpantul kembali ke antrum dan akan didorong oleh gerakan peristaltik berikutnya. Gerakan maju mundur ini mencampur kimus secara merata di antrum.
4) Selain mencampur isi lambung, kontraksi peristaltik antrum adalah gaya pendorong untuk mengosongkan isi lambung. Jumlah kimus yang lolos ke duodenum pada setiap gelombang kontraksi sebelum sfingter pilorus menutup erat terutama bergantung pada kekuatan peristaltis. Intensitas peristaltis antrum dapat sangat bervariasi di bawah pengaruh berbagai sinyal dari lambung dan duodenum; karena itu, pengosongan lambung diatur secara baik oleh faktor dari lambung dan duodenum. Faktor-faktor ini memengaruhi eksitabilitas lambung dengan sedikit mendepolarisasi atau menghiperpolarisasi otot polos lambung. Eksitabilitas ini, selanjutnya adalah penentu derajat aktivitas peristaltis antrum. Semakin besar eksitabilitas, semakin sering BER menghasilkan potensial aksi, semakin besar aktivitas peristaltis di antrum, dan semakin cepat laju pengosongan lambung.
Faktor di lambung yang memengaruhi pengosongan lambungFaktor utama di lambung yang memengaruhi pengosongan lambung adalah volume kimus. Peregangan lambung memicu peningkatan motilitas lambung melalui efek langsung peregangan pada otot polos serta melalui keterlibatan pleksus saraf intrinsik, saraf vagus, dan hormon lambung gastrin. Selain itu, derajat fluiditas kimus di lambung memengaruhi pengosongan lambung. Isi lambung harus diubah menjadi bentuk cair kental sebelum dapat disalurkan ke duodenum. Semakin cepat tingkat keenceran kimus dicapai makan semakin cepat isi lambung siap dievakuasi.
Faktor di duodenum yang memengaruhi pengosongan lambungMeskipun lambung berpangaruh terhadap laju pengosongannya, namun faktor-faktor di duodenum sangat penting dalam mengontrol laju pengosongan lambung. Adanya satu atau lebih dari empat rangsang di duodenum yaitu lemak, asam, hipertonisitas, dan peregangan akan mengaktifkan reseptor di duodenum yang sesuai, memicu respon saraf atau hormon yang mengerem motilitas lambung dengan mengurangi eksitabilitas otot polos. Respon saraf diperantarai melalui pleksus saraf intrinsik (refleks pendek) dan saraf otonom (refleks panjang). Secara kolektif, disebut refleks enterogastrik. Respon hormon melibatkan pelepasan beberapa hormon yang secara kolektif disebut enterogastron dari mukosa duodenum. Darah membawa hormon-hormon ini ke lambung tempat mereka menghambat kontraksi antrum untuk mengurangi pengosongan lambung. Dua enterogastron yang penting adalah sekretin dan kolesistokinin (CCK).
2. SekresiSetiap hari lambung mensekresikan sekitar 2 liter getah lambung. Sel-sel yang mengeluarkan getah lambung ada di lapisan dalam lambung, mukosa lambung, yang dibagi menjadi dua daerah berbeda: (1) mukosa oksintik yang melapisi korpus dan fundus; (2) daerah kelenjar pilorus yang melapisi antrum. Permukaan luminal lambung berisi lubang-lubang kecil (foveola) dengan kantung dalam yang terbentuk dari pelipatan masuk mukosa lambung. Bagian pertama dari invaginasi ini disebut foveola gastrica, yang di dasarnya terletak kelenjar lambung. Berbagai sel sekretorik melapisi bagian dalam invaginasi ini, sebagian sel eksokrin dan sebagian sel endokrin. Selain sel-sel yang mensekresikan mukus yang melapisi seluruh permukaan lambung, mukosa lambung memiliki dua jenis kelenjar tubulosa: kelenjar gastrik atau oksintik, dan kelenjar pilorus. Kelenjar gastrik terutama mensekresikan getah pencernaan, dan kelenjar pilorus terutama mensekresikan mukus untuk perlindungan mukosa pilorus. Kelenjar gastrik terdapat di dalam mukosa korpus dan fundus, dan kelenjar pilorus terletak di dalam antrum.Glandula gastrika terdiri dari tiga jenis sel: sel leher mukosa yang mensekresi mukus, sel peptik (atau utama) yang mensekresi enzim-enzim pencernaan pepsin, dan sel parietal (atau oksintik) yang mensekresikan asam hidroklorida.1) Mekanisme dasar sekresi HclSel parietal mensekresikan HCl dengan pH mendekati 0,8 yang melukiskan suasana yang sangat asam. Pada pH ini konsentrasi ion hidrogen sekitar empat juta kali konsentrasi ion hidrogen darah arteri. Akibat sekresi HCl seasam itu, pH isi lumen lambung dapat turun hingga 2. H+ yang disekresikan tidak dipindahkan dari plasma tetapi berasal dari proses metabolik di dalam sel parietal. Secara spesifik, H+ yang akan disekresikan berasal dari penguraian molekul H2O menjadi H+ dan OH- di dalam sel parietal. H+ ini disekresikan ke dalam lumen oleh H+-K+ ATPase di membran luminal sel parietal. Pembawa transpor aktif primer ini juga memompa K+ ke dalam ke dalam sel dari lumen, serupa dengan pompa Na+-K+ ATPase. K+ yang dipindahkan tersebut kemudian secara pasif mengalir kembali ke dalam lumen melalui saluran K+ sehingga kadar K+ tidak berubah oleh proses sekresi H+ ini. Sementara itu OH- yang dihasilkan oleh penguraian H2O dinetralkan dengan berikatan dengan H+ yang baru hasil dari asam karbonat. Sel parietal mengandung banyak enzim karbonat anhidrase (ca). Dengan keberadaan karbonat anhidrase, H2O cepat berikatan dengan CO2, yang diproduksi oleh sel parietal dari proses metabolik atau berdifusi masuk dari darah. Kombinasi H2O dan CO2 menyebabkan terbentuknya H2CO3 yang mengalami penguraian parsial untuk menghasilkan H+ dan HCO3-. H+ yang dihasilkan pada hakikatnya menggantikan H+ yang disekresi. HCO3- yang terbentuk dipindahkan ke dalam plasma oleh pemukar Cl--HCO3- di membran basolateral sel parietal. Penukar ini memindahkan Cl- ke dalam sel parietal melalui transpor aktif sekunder. Terdorong oleh gradien HCO3-, pembawa ini memindahkan HCO3-, keluar sel menuju plasma menuruni gradien konsentrasinya dan secara bersamaan memindahkan Cl- dari plasme ke dalam sel parietal melawan gradien elektrokimiawinya.Penukar ini meningkatkan konsentrasi Cl- di dalam sel parietal, membentuk gradien konsentrasi antara sel parietal dan lumen lambung. Berkat gradien konsentrasi ini dan karena interior sel lebih negatif daripada isi lumen maka Cl- yang bermuatan negatif berdifusi keluar sel parietal melalui saluran di membran luminal menuju lumen lambung, menyelesaikan proses sekresi Cl-. HCl tidak mencerna apapun, tetapi melakukan fungsi-fungsi spesifik yang membantu pencernaan: Mengaktifkan prekursor enzim pepsonogen menjadi pepsin dan menyediakan suasana asam bagi aktivitas pepsin. Membantu memecahkan jaringan ikat dan serat otot, mengurangi ukuran partikel makanan menjadi lebih kecil. Mendenaturasi protein: menguraikan bentuk gulungan molekul protein sehingga ikatan peptida lebih terpajan ke enzim. Bersama lisozim liur mematikan sebagian besar mikroorganisme yang tertelan bersama makanan, meskipun sebagian besar tetap lolos dan terus tumbuh dan berkembang di usus besar.
2) Sekresi PepsinKonstituen pencernaan utama sekresi lambung adalah pepsinogen, suatu molekul enzim inaktif yang diproduksi oleh chief cell. Pepsinogen disimpan di dalam sitoplasma chief cell dalam vesikel sekretorik yang dikenal sebagai granula zimogen. Dari granula ini enzim tersebut dibebaskan secara eksositosis dengan stimulasi yang sesuai. Di lumen lambung, HCl memotong sepotong kecil molekul pada pepsinogen dan mengaktifkannya menjadi pepsin. Pepsin yang terbentuk itu kemudian akan bekerja pada molekul pepsinogen lain untuk menghasilkan lebih banyak pepsin. Pengaktifan oleh pepsin disebut otokatalis. 3) Sekresi mukusPermukaan mukosa lambung ditutupi oleh suatu lapisan mukus yang berasal dari sel epitel permukaan dan sel mukus. Mukus ini berfungsi sebagai sawar protektif terhadap beberapa bentuk cedera yang dapat mengenai mukosa lambung seperti cedera mekanis dan cedera akibat pencernaan dinding lambung oleh pepsin bila terpajan langsung pada mukosa lambung. Selain itu, mukus juga melindungi cedera akibat pajanan HCl dengan menetralkan pH di dekat lapisan dalam lambung sehingga tidak mengganggu aktivitas HCl di dalam lumen. 4) Sekresi faktor intrinsikFaktor intrinsik merupakan produk sekretorik lain dari sel parietal selain HCl, yang penting dalam penyerapan vitamin B12. Vitamin ini hanya diserap bila berikatan dengan faktor intrinsik.Laju sekresi lambung dipengaruhi oleh faktor-faktor yang muncul bahkan sebelum makanan mencapai lambung, faktor-faktor akibat keberadaan makanan di lambung, dan faktor-faktor di duodenum setelah makanan meninggalkan lambung. 1) Fase sefalikMerujuk kepada peningkatan sekresi HCl dan pepsinogen yang terjadi melalui mekanisme umpan sebagai respon terhadap rangsang yang bekerja di kepala bahkan sebelum makanan mencapai lambung. Memikirkan, mencicipi, mencium, mengunyah, dan menelan makanan meningkatkan sekresi lambung oleh aktivitas vagus melalui dua cara. Pertama, stimulasi vagus terhadap pleksus intrinsik meningkatkan sekresi Ach, yang pada gilirannya meningkatkan sekresi HCl dan pepsinogen oleh sel sekretorik. Kedua, stimulasi vagus pada sel G pada PGA menyebabkan pembesaran gastrin, yang pada gilirannya semakin meningkatkan sekresi HCl dan pepsinogen, dengan efek HCl mengalami potensiasi (diperkuat) oleh pelepasan histamin yang dipicu gastrin.
2) Fase lambungBerawal ketika makanan benar-benar mencapai lambung. Rangsangan yang bekerja di lambung: yaitu protein, khususnya potongan peptida; peregangan; kafein; dan alkohol meningkatkan sekresi lambung melalui jalur-jalur eferen yang tumpang-tindih. Sebagai contoh, protein di lambung, perangsang paling kuat, merangsang kemoreseptor yang mengaktifkan pleksus saraf intrinsik, yang selanjutnya merangsang sel sekretorik. Selain itu, protein mengaktifkan serat vagus ekstrinsik ke lambung. Aktivitas vagus meningkatkan stimulasi saraf intrinsik pada sel sekretorik dan memicu pelepasan gastrin. Protein juga secara langsung merangsang pelepasan gastrin yang merupakan perangsang kuat bagi pengeluaran HCl dan pepsinogen lebih lanjut, juga menyebabkan pengeluaran histamin yang semakin meningkatkan sekresi HCl. Ketika lambung teregang oleh makanan kaya protein yang perlu dicerna, respon-respon sekretorik ini merupakan hal yang sesuai. Kafein dan, dengan tingkat yang lebih rendah, alkohol juga merangsang sekresi getah lambung yang sangat asam, meskipun tidak terdapat makanan. Asam yang tidak dibutuhkan ini dapat mengiritasi lapisan dalam lambung dan duodenum.
3) Fase ususMencakup faktor-faktor yang berasal dari usus halus yang memengaruhi sekresi lambung. Sementara fase-fase lain bersifat eksitatorik, fase ini inhibitorik. Fase usus penting untuk menghentikan aliran getah lambung sewaktu kimus mulai mengalir ke dalam usus halus. Fase usus meliputi inhibisi aktivitas sekresi usus lambung oleh beberapa faktor yang berubah di lambung akibat evakuasi kimus keluar lambung. Pertama, karena berkurangnya protein di dalam lumen lambung akibat pengosongan lambung ke usus (protein adalah perangsang utama meningkatnya sekresi lambung). Kedua, penurunan pH di dalam lambung karena berkurangnya jumlah protein makanan yang sebelumnya mendapar asam lambung. Ketiga, rangsangan yang sama yang menghambat motilitas lambung (lemak, asam, hipertonisitas, atau peregangan di duodenum yang ditimbulkan oleh pengosongan isi lambung ke dalam duodenum) juga menghambat sekresi lambung. Refleks enterogastrik dan enterogastron menekan sel-sel sekretorik lambung sementara keduanya secara bersamaan mengurangi eksitabilitas sel otot polos lambung. Respon inhibitorik ini adalah fase usus sekresi lambung.
3. PencernaanPencernaan mengacu pada proses peng-uraian makanan dari yang strukturnya kompleks diubah menjadi satuan-satuan lebih kecil yang dapat diserap oleh enzim-enzim yang diproduksi di dalam sistem pencernaan. Manusia mengkonsumsi tiga kategori bio-kimiawi makanan kaya-energi; karbohidrat, protein, dan lemak. Molekul-molekul besar tersebut tidak mampu menembus membran plasma utuh untuk diserap dari lumen saluran pencernaan ke dalam darah atau limfe. Proses pencernaan menguraikan molekul-molekul makanan besar ini menjadi molekul nutrien yang lebih kecil yang dapat diserapBentuk karbohidrat paling sederhana adalah gula sederhana atau monosakarida, misalnya glukosa, fruktosa, dan galaktosa, yang dalam keadaan normal jumlahnya sangat sedikit dalam makanan. Sebagian besar karbohidrat yang dimakan adalah dalam bentuk polisakarida, yang terdiri dari rantai-rantai molekul glukosa yang saling berhubungan. Polisakarida yang paling banyak dikonsumsi adalah tepung kanji (starch) yang berasal dari makanan nabati. Selain itu, daging mengan-dung glikogen, bentuk simpanan glukosa di dalam otot. Selulosa, polisakarida makanan lain yang ditemukan pada dinding tumbuhan, tidak dapat dicerna menjadi konstituen-konstituen monosakaridanya oleh getah pencernaan yang disekresi oleh manusia; dengan demikian, bahan ini membentuk serat yang tidak tercerna atau bulk dalam makanan kita. Selain polisakarida, sumber karbohidrat makanan lainnya dalam jumlah yang lebih sedikit adalah karbohidrat dalam bentuk disakarida, termasuk sukrosa dan laktosa. Kanji, glikogen, dan disakarida diubah melalui proses pencernaan menjadi konstituen-konstituen monosakarida mereka, terutama glukosa dengan sedikit fruktosa dan galaktosa. Berbagai monosakarida ini merupakan satuan (unit) karbohidrat yang dapat diserap.Kategori kedua makanan adalah protein, yang terdiri dari berbagai kombinasi asam amino yang disatukan oleh ikatan peptida. Melalui proses pencernaan, protein diuraikan terutama menjadi konstituen mereka, yaitu asam amino serta beberapa polipeptida kecil (beberapa asam amino yang disatukan oleh ikatan peptida), keduanya merupakan satuan protein yang dapat diserap. Lemak merupakan kategori ketiga makanan. Sebagian besar lemak dalam makanan berada dalam bentuk trigliserida, yaitu lemak netral, yang masing-masing terdiri dari kombinasi gliserol dengan tiga molekul asam lemak melekat padanya. Selama pencernaan, dua molekul asam lemak dipisahkan, me-ninggalkan sebuah monogliserol, satu molekul gliserol dengan satu molekul asam lemak melekat padanya. Dengan demikian, produk akhir pencernaan lemak adalah monogliserida dan asam lemak, yang merupakan satuan lemak yang dapat diserap. Pencernaan dilakukan melalui proses hidrolisis enzimatik. Dengan menambahkan H2O di tempat ikatan, enzim dalam sekresi pencernaan4. PenyerapanTidak ada makanan atau air yang diserap ke dalam darah melalui mukosa lambung. Namun, dua bahan non-nutrien dapat diserap langsung dari lambung yaitu etil alkohol dan aspirin. Alkohol bersifat agak larut lemak sehingga zat ini dapat berdifusi melalui membran lemak sel sel epitel yang melapisi bagian dalam lambung dan masuk ke darah melalui kapiler submukosa. Meskipun dapat diserap oleh mukosa lambung namun alkohol bahkan diserap lebih cepat oleh mukosa usus halus karena luas penyerapan usus halus jauh lebih besar dari lambung. Karena itu, penyerapan alkohol bisa lebih lambat jika pengosongan lambung tertunda. Sehingga alkohol berada lebih lama di lambung yang penyerapannya lebih lama. Kategori lain bahan yang mudah diserap lambung mencakup asam lemah, terutama asam asetilsalisilat (aspirin). Dalam lumen lambung yang sangat asam, asam lemah hampir tidak mengalami ionisasi sama sekali. Dalam bentuk tidak terionisasi, asam-asam ini larut lemak sehingga dapat diserap cepat dengan menembus membran plasma sel epitel yang melapisi lambung.
Enzim-Enzim dan Hormon PencernaanEnzim adalah substansi dengan dasar protein yang terdapat pada manusia, hewan, maupun tumbuhan. Enzim membantu proses metabolisme tubuh yang memungkinkan proses kehidupan dapat berjalan. Salah satu jenis enzim yang mempunyai peranan penting adalah enzim pencernaan. Enzim ini merupakan bagian integral dari proses pencernaan. Enzim pencernaan sudah mulai bekerja dari saat makanan masuk ke dalam mulut sampai makanan masuk ke dalam lambung, usus halus dan usus besar. Enzim berguna untuk memecah makanan menjadi bagian yang lebih kecil. Bagian yang lebih kecil inilah yang akan diserap melalui dinding usus. Secara umum enzim memiliki sifat : bekerja pada substrat tertentu, memerlukan suhu tertentu dan keasaman (pH) tertentu pula. Suatu enzim tidak dapat bekerja pada substrat lain. Molekul enzim juga akan rusak oleh suhu yang terlalu rendah atau terlalu tinggi. Demikian pula enzim yang bekerja pada keadaan asam tidak akan bekerja pada suasana basa dan sebaliknya. Macam-macam enzim pencernaan yang dapat dilihat pada tabel bawah ini.1,4Tabel 1. Pencernaan Karbohidrat, Protein, dan Lemak.4EnzimSumber SekresiAksi
Karbohidrat
Amilase saliva (ptialin)Kelenjar salivaZat tepung menjadi Maltosa
Amilase pankreaspankreasZat tepung menjadi Disakarida dan maltosa
MaltaseUsus halusMaltosa menjadi Glukosa
SukraseUsus halus Sukrosa menjadi Glukosa dan fruktosa
LaktaseUsus Halus Laktosa menjadi Glukosa dan galaktosa
Protein
PepsinLambung (pepsinogen diaktivasi oleh HCL lambung)Protein menjadi Polipeptida
TripsinPankreas (tripsinogen diaktivasikan oleh enterokinase)Protein dan peptida menjadi Peptida yang lebih kecil
KimotripsinPankreas (kimotripsin diaktivasikan oleh tripsin)Protein dan peptida menjadi Peptida yang lebih kecil
PeptidaseUsus halus Dipeptida menjadi asam amino
Lemak
Lipase pankreaspankreas (dengan garam empedu)Trigliserida menjadi Monogliserida dan asam lemak
Lipase ususUsus halusMonogliserida menjadi Asam lemak dan gliserol
Selain itu terdapat tiga hormon pencernaan yang utama adalah gastrin dari mukosa lambung serta sekretin dan koleisitokinin dari mukosa duodenum. Masing-masing hormon ini melakukan banyak fungsi yang saling berkaitan, yaitu: 11. Gastrin dibebaskan terutama sebagai respons terhadap adanya produk protein di lambung, dan efeknya adalah meningkatkan pencernaan protein, pergerakan bahan melalui saluran cerna, dan pemeliharaan integritas mukosa lambung dan usus halus.2. Sekretin dibebaskan terutama sebagai respon terhadap keberadaan asam di duodenum serta memilihara integritas pankreas eksokrin,3. Kolesitokinin terutama dibebaskan sebagai respons terhadap adanya produk lemak di duodenum, dan efeknya mengoptimalkan kondisi untuk perncernaan lemak dan nutrien lain serta untuk mempertahankan integritas pankreas eksokrin.PenutupLambung merupakan organ yang berfungsi untuk menyimpan, menampung, dan mencampur makanan agar siap untuk dicerna dan diserap oleh saluran pencernaan berikutnya. Berlaku tiga aspek dasar pencernaan di lambung, yaitu motilitas, sekresi, dan pencernaan. Sedangkan penyerapan hanya berlaku bagi alkohol dan aspirin. Motilitas lambung berfungsi untuk mendorong dan mencampur makanan yang ada di dalamnya. Lambung mensekresikan HCl dan pepsin untuk memulai pencernaan protein. Gangguan penncernaan salah satunya dapat diakibatkan oleh gangguan sekresi pada asam lambung. Asam lambung yang disekresikan secara berlebihan dapat disebabkan oleh beberapa faktor dalam dinding lambung seperti jenis sel-sel yang menghasilkan asam lambung juga senyawa hormonal maupun enzim yang mempengaruhi sekresi asam lambung.
DAFTAR PUSTAKA1. Sherwood L. Fisiologi manusia dari sel ke sistem. 6th ed. Jakarta: Penerbit Buku Kedokteran EGC; 2012.h.604-696.2. Widjaja IH. Anatomi abdomen. Jakarta: Penerbit Buku Kedokteran EGC; 2008. h. 52-59.3. Putz R, Pabst R. Sobotta atlas of human anatomy. Vol 2. 14th ed. Munich: Urban & Fischer verlag; 2006.p.128-140.4. Sloane E. Anatomi dan fisiologi untuk pemula. Jakarta: Penerbit Buku Kedokteran EGC; 2004.h.281-295.5. Fawcett D. Buku ajar histologi. 12th ed. Jakarta: Penerbit Buku Kedokteran EGC; 2002.h.520-613.6. Junqueira LC, Carneiro J. Histologi dasar. Jakarta: Penerbit Buku Kedokteran EGC; 2007.h.290-295.7. Gunawijaya FA, Kartawiguna E. Histologi penuntun praktikum kumpulan foto mikroskopik. Jakarta: Penerbit Universitas Trisakti; 2007.h.116-121.8. Gibson J. Fisiologi & anatomi. 2nd ed. Jakarta: Penerbit Buku Kedokteran EGC: 2004.h.96-109.9. Pearce EC. Anatomi dan fisiologi untuk paramedis. Jakarta: Penerbit PT. Gramedia; 2008.h.176-201. 10. Hall J, Guyton A. Buku ajar fisiologi kedokteran. 11th ed. Jakarta: Penerbit Buku Kedokteran EGC; 2008.h.1037-1049.