Case - HSP
-
Upload
evan-luke-aditya -
Category
Documents
-
view
214 -
download
1
description
Transcript of Case - HSP

STATUS ILMU KESEHATAN ANAKSMF KESEHATAN ANAK
FAKULTAS KEDOKTERAN UKRIDASMF ANAK
RUMAH SAKIT UMUM DAERAH TARAKAN
Nama Mahasiswa : Evan Luke Aditya TandaTangan :NIM : 11.2014.178Dokter Pembimbing : dr. Melanie R. Mantu, SpA.
IDENTITAS PASIENNama : An.SA Jenis Kelamin : Laki-LakiTanggal lahir : 1 Maret 2010 Suku Bangsa : Jawa Umur : 5 Tahun Agama : IslamPendidikan : PelajarAlamat : Jl. Tomang Tinggi
IDENTITAS ORANG TUA
Nama Ayah : Bp. MH Nama Ibu : Ny. YHUmur : 33 tahun Umur : 31 tahunPendidikan Terakhir : SLTA Pendidikan terakhir : SLTAPekerjaan : Karyawan Swasta Pekerjaan : Ibu Rumah TanggaAlamat : Jl. Tomang Tinggi
Tanggal Masuk RS : 25 Juli 2015
Tanggal Pemeriksaan : 28 Juli 2015
Dilakukan di : Ruang Bougenville 6302
ANAMNESIS
Diambil dari : Alloanamnesis dengan ibu pasien
Tanggal : 28 Juli 2015, pukul 15.00 WIB
Keluhan Utama: Bengkak pada kedua kaki sejak 4 hari SMRS.
Riwayat Penyakit Sekarang :
Pasien datang ke poli anak RSUD Tarakan dengan keluhan bengkak pada kedua kaki
sejak 4 hari SMRS. Bengkak terutama pada kedua sendi lutut. Pasien menjadi sulit berjalan.
Keluhan disertai dengan rasa sakit pada persendian tangan dan kaki serta nyeri pada perut.
1

Nafsu makan dan minum berkurang karena pasien merasa sakit ketika makan dan minum.
BAB berwarna kuning agak encer. BAK berwarna kuning.
Dua hari sebelumnya muncul bintik-bintik merah berukuran tidak sama pada kedua
kaki pasien. Bintik-bintik merah tersebut bertambah banyak namun tidak menjalar ke bagian
tubuh lainnya.
Delapan hari SMRS, pasien beserta keluarganya pergi berkunjung ke rumah saudara
dan pasien tidur di kasur yang berkutu. Pasien digigit kutu di daerah kaki dan tangan.
Status imunisasi pada pasien lengkap. Tumbuh kembang pada pasien ini termasuk
sesuai dengan anak seusianya menurut kronologis dari ibu pasien.
Riwayat alergi pada keluarga disangkal orangtua pasien.
Riwayat Penyakit Dahulu
Dua minggu SMRS, pasien sempat batuk pilek disertai dengan demam yang
berlangsung selama 1 minggu dan sembuh dengan pengobatan.
Sebelumnya pasien tidak pernah muncul bintik-bintik pada kaki seperti ini. Kejadian
ini merupakan pertama kali.
Riwayat Penyakit Keluarga
Keterangan:
Penyakit Ya Tidak Hubungan
Alergi - -
Tuberkulosis - -
Kejang Demam - -
2
: Pria :Perempuan :Penderita

Diare - -
RIWAYAT KEHAMILAN DAN KELAHIRAN
1. Kehamilan
Perawatan antenatal : Teratur
Tempat perawatan : Puskesmas
Penyakit kehamilan : Tidak ada
2. Kelahiran
Tempat kelahiran : Puskesmas
Penolong persalinan : Bidan
Cara persalinan : Spontan
Masa gestasi : 38 minggu
Keadaan bayi
o Berat badan lahir : 2800 gram
o Panjang badan lahir : Tidak diketahui
o Lingkar kepala : Tidak diketahui
o Langsung menangis : Langsung menangis kuat
o Pucat/Biru/Kuning/Kejang : Tidak ada
o Nilai APGAR : Tidak diketahui
o Kelainan bawaan : Tidak ada
Kesan : Neonatus cukup bulan, sesuai masa kehamilan (NCB-SMK)
RIWAYAT PERTUMBUHAN DAN PERKEMBANGAN
Pertumbuhan gigi pertama : ± 6-8 bulan (normal 5-9 bulan)
Psikomotor
Tengkurap : ± 4-5 bulan (normal 4-6 bulan)
Duduk : ± 6 bulan (normal 6 bulan)
Merangkak : ± 8 bulan (normal 7-10 bulan)
Berdiri : ± 10 bulan (normal 9-12 bulan)
Menyebut ”mama” : ± 11 bulan (normal 10-12 bulan)
Berjalan : 12 Bulan (normal 13-18 bulan)
Kesan : Tumbuh kembang sesuai dengan usia
3

RIWAYAT IMUNISASI
Ibu pasien mengaku imunisasi anaknya lengkap.
Kesan : Imunisasi lengkap
PEMERIKSAAN FISIK (dilakukan pada tanggal 28 Juli 2015)
Pemeriksaan Umum
Keadaan umum : Pasien tampak sakit ringan
Tanda Vital
Frekuensi Nadi : 100 x/menit
Tekanan Darah : 100/60 mmHg
Frekuensi Napas : 22 x/menit
Suhu tubuh : 36,0 0C
Data antropometri
Berat badan : 17 kg
Tinggi badan : 107 cm
Status Gizi :
BB/U : 94 %
TB/U : 98 %
BB/TB : 94 %
Kesan : Gizi Baik
PEMERIKSAAN SISTEMATIS
Kepala
Bentuk dan ukuran : tidak tampak kelainan.
Rambut & kulit kepala: warna hitam, tebal, distribusi merata, tidak mudah dicabut
Mata : bentuk normal, kelopak mata cekung (-), konjungtiva
anemis (-), sklera ikterik (-).
4

Telinga : normotia, liang telinga lapang.
Hidung : septum deviasi (-), sekret -/-, napas cuping hidung (-)
Mulut : bibir kering (-), sianosis (-).
Leher : pembesaran KGB (-).
Thoraks
1. Paru
Inspeksi : bentuk dada normal, simetris dalam keadaan statis maupun dinamis,
retraksi iga (-).
Palpasi : fremitus baik simetris, nyeri tekan (-)
Perkusi : sonor di seluruh lapangan paru
Auskultasi : suara napas vesikuler, rhonki -/-, wheezing -/-
2. Jantung
Inspeksi : iktus kordis tidak terlihat
Palpasi : iktus cordis teraba pada sela iga 4 linea midklavikularis kiri
Perkusi : batas atas jantung di ICS II linea parasternal kiri.
batas kiri jantung di ICS IV, linea midclavicula kiri.
batas kanan jantung di ICS IV, linea sternal kanan.
Auskultasi : BJ I/II murni reguler, murmur (-), gallop (-)
Abdomen
Inspeksi : supel, sikatrik (-)
Palpasi : distensi (-), nyeri tekan (-), hepatomegali (-), spleenomegali (-),
turgor kulit baik, ballotement (-)
Perkusi : timpani di seluruh lapang perut, nyeri ketuk CVA (-)
Auskultasi : bising usus (+) 6x/menit
Extremitas
Ekstremitas superior : akral hangat, deformitas (-), Edema -/- , CRT < 2 detik.
Ekstremitas Inferior : akral hangat, deformitas (-), Edema -/- , CRT < 2 detik.
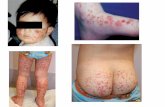
purpura (+) pada kedua ekstremitas bawah, edema (+) pada
5

kedua articulatio genu.
Tulang belakang : skoliosis (-), lordosis (-), kifosis (-)
Anus dan Rektum : -
Genitalia : laki-laki
Kulit : turgor kulit normal, warna kulit sawo matang, purpura (+) di kedua
kaki.
PEMERIKSAAN LABORATORIUM
Tanggal 24 Juli 2015, pukul 15.00
Hematologi
Darah Rutin
Hemoglobin 11.4 g/dL 13.0 – 18.0
Hematokrit 34.3 % 40 – 50
Eritrosit 4.59 juta/uL 4.11 – 5.95
Lekosit 12,900 /mm3 4000 – 10000
Trombosit 440,800 /mm3 150000 – 450000
Kimia Klinik
Elektrolit
Natrium (Na) 139 mEq/L 135 – 150
Kalium (K) 3.3 mEq/L 3.6 – 5.5
Clorida (Cl) 103 mEq/L 94 – 111
Gula Darah
Gula Darah Sewaktu 107 mg/dL < 140
Tanggal 27 Juli 2015, pukul 10:34
Urine Lengkap
Makroskopik Urine
Warna Kuning Kuning
Kejernihan Agak Keruh Jernih
6

Berat Jenis 1.025 1.002 – 1.030
pH 6.0
Protein Urine Neg (-) Negatif
Reduksi Neg (-) Negatif
Keton Neg (-) Negatif
Darah Samar POS (+) Negatif
Bilirubin Neg (-) Negatif
Urobilinogen 0.2 mg/dL 0.1 – 1.0
Nitrit Neg (-) Negatif
Lekosit Neg (-) Negatif
Mikroskopik Urine
Eritrosit 12 – 15 /lpb < 3
Lekosit 1 – 2 /lpb < 5
Silinder Neg (-) /lpb Negatif
Sel Epitel Positif /lpb < 7/lp
Kristal Neg (-) Negatif
Bakteri Neg (-) Negatif
Lain-lain Neg (-) Negatif
Tanggal 28 Juli 2015, pukul 13:57
Feses
Makroskopis Feses
Warna Coklat Coklat
Konsistensi Lembek Lembek
Lendir Negatif Negatif
Darah Negatif Negatif
Nanah Negatif Negatif
Mikroskopis Feses
Lekosit 0-1 /lpb Negatif
Eritrosit 0-1 /lpb Negatif
Amoeba Negatif Negatif
Telur Cacing Negatif Negatif
7

Pencernaan Negatif
Jamur Neg (-) Negatif
Lain-lain Negatif
Darah Samar Feses Negatif Negatif
RINGKASAN
Pasien datang ke poli anak RSUD Tarakan dengan keluhan edema pada ekstremitas
bawah sejak 4 hari SMRS disertai dengan atralgia pada ekstremitas atas dan bawah serta
nyeri abdomen. Nafsu makan dan minum kurang.
Sebelumnya muncul purpura progresif sebatas ekstremitas bawah saja. Riwayat
gigitan serangga (+) pada ekstremitas atas dan bawah.
Status imunisasi lengkap dan tumbuh kembang pasien sesuai dengan anak seusianya
menurut ibu pasien.
Riwayat alergi disangkal oleh orangtua pasien. Riwayat infeksi saluran napas (+) 2
minggu SMRS. Sebelumnya pasien belum pernah menderita penyakit seperti ini.
Pada pemeriksaan fisik ditemukan nyeri tekan abdomen, purpura hanya pada kedua
ekstremitas bawah, dan edema pada articulatio genu dekstra et sinistra. Pemeriksaan darah
tidak menunjukan trombositopenia. Pemeriksaan urin makroskopik menunjukan urin agak
keruh dan darah samar (+) dan mikroskopik ditemukan eritrosit > 3/lpb. Pada pemeriksaan
mikroskopis feses ditemukan eritrosit 0-1/lpb.
DIAGNOSA KERJA
Henoch Schonlein Purpura
DIAGNOSIS BANDING
- Systemic Lupus Erythematous
- Kawasaki Disesase
PENATALAKSANAAN
- Prednison 3x10mg sesudah makan
- Antaside 3x1/2cth
- Ranitidin 3x20mg
- Diet MB 3x sehari
8

PROGNOSIS
- Ad vitam : ad bonam
- Ad functionam : ad bonam
- Ad sanactionam : ad bonam
FOLLOW UP
Hari 4 (28/07/2015)
S : BAB berdarah (-), nyeri abdomen (+).
O : Kesadaran : CM
KU : tampak sakit ringan
HR : 100 x/menit RR : 24 x/menit Suhu : 36oC TD : 100/60 mmHg
Kepala : normocephali
Mata : CA -/-, SI -/-
Telinga: normotia
Hidung: NCH(-)
Mulut : sianosis (-)
Leher : KGB membesar (-)
Dada : simetris, retraksi (-)
Pulmo : SN vesikuler, rhonki -/-, wheezing (-)
Cor : BJ I-II murni reguler, murmur (-), gallop (-)
Abdomen : supel, nyeri abdomen (-), BU (+)
Ekstremitas : akral hangat, CRT < 2 detik, purpura (+) pada kedua ekstremitas bawah,
edema (+) pada kedua articulatio genu.
A : Henoch Schonlein Purpura
P :
- Prednison dan ranitidin lanjut
- Rencana benzidin test (bila tidak bisa, lakukan pemeriksaan feses lengkap)
- Diet MB 3x1 porsi
Hari 5 (29/07/2015)
S : BAB berdarah (-), nyeri abdomen (-)
O : Kesadaran : CM
KU : tampak sakit ringan
9

HR : 96 x/menit RR : 24 x/menit Suhu : 36oC TD : 100/60 mmHg
Kepala : normocephali
Mata : CA -/-, SI -/-
Telinga: normotia
Hidung: NCH(-)
Mulut : sianosis (-)
Leher : KGB membesar (-)
Dada : simetris, retraksi (-)
Pulmo : SN vesikuler, rhonki -/-, wheezing (-)
Cor : BJ I-II murni reguler, murmur (-), gallop (-)
Abdomen : supel, nyeri abdomen (-), BU (+)
Ekstremitas : akral hangat, CRT < 2 detik, purpura (+) pada kedua ekstremitas bawah,
edema (+) pada kedua articulatio genu.
A : Henoch Schonlein Purpura
P : Terapi lanjut
10

ANALISA KASUS
Pasien didiagnosa henoch schonlein purpura (HSP) berdasarkan gejala yang
mendukung yaitu berupa ruam purpura pada kulit ekstremitas bawah disertai atralgia, nyeri
abdomen, perdarahan gastroinstestinal yang ditandai dengan BAB kehitaman, dan atralgia.
Pada hasil pemeriksaan laboratorium yaitu berupa pemeriksaan darah tidak menunjukan
trombositopenia yang sesuai dengan sifat ruam purpura pada HSP yaitu non-trombositopenia.
Pemeriksaan urin makroskopik menunjukan urin agak keruh dan darah samar (+) dan
mikroskopik ditemukan eritrosit > 3/lpb menandakan adanya hematuria. Pada pemeriksaan
mikroskopis feses ditemukan eritrosit 0-1/lpb menandakan adanya perdarahan
gastroinstestinal.1
Tidak ada pemeriksaan penunjang spesifik untuk mendiagnosa HSP. Pemeriksaan
penunjang yang dilakukan bertujuan untuk menyingkirkan diagnosa lainnya serta mengetahui
fungsi dari ginjal pasien. Beberapa pemeriksaan laboratorium yang berguna yaitu :2,3
1. Antinuclear antibody (ANA) dan rheumatoid factor (RF)
2. Faktor VIII dan XIII
3. Urinalisis
4. Pemeriksaan darah lengkap
5. PT dan APTT
6. Serum IgA
7. Antistreptolisin O (ASO)
8. Urine kidney injury molecule-1 (KIM-1) untuk deteksi kerusakan ginjal awal
Pemeriksaan radiologi yang dapat dipikirkan untuk dilakukan yaitu :2
1. USG abdomen, skrotal / testikular
2. X-foto thoraks, polos abdomen, barium enema
3. CT-Scan kepala / abdomen
Etiologi penyebab penyakit ini sampai sekarang belum diketahui. Pada riwayat
penyakit dahulu pasien pernah mengalami ISPA 2 minggu SMRS yang berlangsung selama 1
minggu. Selain itu juga, 8 hari SMRS ada riwayat gigitan serangga yaitu kutu busuk pada
kaki dan tangan. Kedua hal ini merupakan faktor yang diduga memegang peranan. Faktor-
faktor lainnya yaitu faktor genetik, makanan, imunisasi, dan obat-obatan.1,4
Dari biopsi lesi pada kulit atau ginjal diketahui adanya deposit kompleks imun yang
mengandung IgA dan adanya aktivasi komplemen jalur alternatif. Kedua hal ini
11

mengakibatkan aktivasi mediator inflamasi termasuk prostaglandin vaskular yang
mengakibatkan inflamasi pada pembuluh darah kecil pada kulit, ginjal, sendi dan abdomen
sehingga terjadi purpura pada kulit, nefritis, artritis, dan perdarahan gastrointestinal. Secara
histologis terlihat vaskulitis leukositoklastik yaitu infiltrasi leukosit polimorfonuklear di
pembuluh darah yang menyebabkan nekrosis.1
Tindakan yang dilakukan bersifat suportif dan simtomatis. Tindakan pada pasien ini
sudah sesuai yaitu pemberian kortikosteroid prednison dengan dosis 1-2 mg/kgBB/hari
peroral terbagi dalam 3-4 dosis selama 5-7 hari. Kortikosteroid diberikan bila gejala sangat
berat, artritis, manifestasi pada paru, testis, nyeri abdomen hebat, perdarahan gastrointestinal,
edema dan sindrom nefrotik. Pada pasien terdapat artritis, perdarahan gastrointestinal, dan
edema ekstremitas bawah. Pemberian dini fase akut dapat mencegah perdarahan, obstruksi,
intususepsi, dan perforasi gastrointestinal.1,5 Bila perdarahan gastrointestinal berat dan tidak
teratasi dengan pemberian kortikosteroid dapat digunakan siklofosfamid IV 500 mg/m2 dosis
tunggal.6 Kemudian pada pasien juga diberikan antasida dan ranitidin untuk mengatasi gejala
pada abdomen.
Prognosis pada umumnya baik, dapat sembuh secara spontan dalam beberapa hari
atau minggu (biasanya dalam 4 minggu setelah onset). Namun dapat terjadi rekurensi sekitar
50% kasus. Komplikasi yang dapat terjadi nefritis kronik (15% kasus) dan gagal ginjal (1%).
Oleh karena itu perlu dilakukan pemeriksaan fungsi ginjal berupa pemeriksaan darah lengkap
dan urinalisis dalam 6 bulan setelah pengobatan.1,5
12

DAFTAR PUSTAKA
1. Matondang CS, Roma J. Purpura henoch-schonlein. Dalam : Buku Ajar Alergi-
Imunologi Anak. Edisi 2. Jakarta : Balai Penerbit IDAI; 2008.
2. Henoch-Schonlein Purpura : Practice Essentials, Background, Pathophysiology.
Diunduh dari : http://emedicine.medscape.com/article/984105-overview. 3 Agustus
2015.
3. Zhang J, Zeng H, dkk. Beneficial effects of creatine phosphate sodium for the
treatment of Henoch-Schönlein purpura in patients with early renal damage detected
using urinary kidney injury molecule-1 levels. Eur J Pediatr. 30 Juli 2015.
4. Henoch-Schonlein Purpura Symptoms. Diunduh dari :
http://www.mayoclinic.org/diseases-conditions/henoch-schonlein-purpura/basics/
symptoms/con-200. 5 Agustus 2015.
5. Henoch-Schonlein Purpura. Diunduh dari : http://www.niddk.nih.gov/health-
information/health-topics/kidney-disease/henoch-schönlein-purpura. 5 Agustus 2015.
6. Uluca U, Ece A, dkk. Management of intestinal bleeding with single-dose
cyclophosphamide in Henoch-Schönlein purpura. Pediatr Int. Juni 2015.
13