BP Dan Bronkiolitis Pada Anak
-
Upload
cempaka-kusuma-dewi -
Category
Documents
-
view
32 -
download
5
description
Transcript of BP Dan Bronkiolitis Pada Anak
-
SMF/Laboratorium Ilmu Kesehatan Anak Tutorial Klinik
Fakultas Kedokteran
Universitas Mulawarman
BRONKOPNEUMONIA DAN BRONKIOLITIS PADA ANAK
Disusun oleh :
Cempaka Kusuma Dewi & Mirza Syarischa
Pembimbing
dr. Hj. Sukartini, Sp. A
PROGRAM STUDI PENDIDIKAN PROFESI DOKTER
FAKULTAS KEDOKTERAN UNIVERSITAS MULAWARMAN
SAMARINDA
2015
-
LEMBAR PENGESAHAN
BRONKOPNEUMONIA DAN BRONKIOLITIS PADA ANAK
Tutorial Klinik
Diajukan Dalam Rangka Tugas Ilmiah Kepaniteraan Klinik
pada Bagian Ilmu Kesehatan Anak
Disusun oleh:
Cempaka Kusuma Dewi & Mirza Syarischa
Dipresentasikan pada 24 Maret 2015
Pembimbing
dr. Hj. Sukartini, Sp. A
PROGRAM STUDI PENDIDIKAN PROFESI DOKTER
FAKULTAS KEDOKTERAN UNIVERSITAS MULAWARMAN
SAMARINDA
2015
-
DAFTAR ISI
DAFTAR ISI .................................................................................... iii
BAB 1 PENDAHULUAN ................................................................ 1
1.1 Latar Belakang ................................................................. 1
BAB 2 LAPORAN KASUS ............................................................. 2
2.1 Identitas Pasien ................................................................. 2
2.2 Anamnesis ........................................................................ 2
2.3 Pemeriksaan Fisik ............................................................ 2
2.4 Pemeriksaan Penunjang ................................................... 3
2.5 Diagnosis Kerja ................................................................ 4
2.6 Penatalaksanaan ............................................................... 4
2.7 Prognosis .......................................................................... 4
2.8 Lembar Follow-Up ........................................................... 5
BAB 3 TINJAUAN PUSTAKA ....................................................... 8
3.1 Pneumonia ........................................................................ 8
3.1.1 Definisi ................................................................... 8
3.1.2 Fisiologi ................................................................ 8
3.1.3 Klasifikasi ............................................................. 9
3.2 Bronkopneumonia ............................................................ 9
3.2.1 Definisi .................................................................. 9
3.2.2 Epidemiologi ......................................................... 9
3.2.3 Etiologi .................................................................. 9
3.2.4 Patogenesis .......................................................... 10
3.2.5 Manifestasi Klinis ............................................... 12
3.2.6 Diagnosis ............................................................. 12
3.2.7 Diagnosis Banding .............................................. 13
3.2.8 Penatalaksanaan .................................................. 13
3.2.9 Komplikasi .......................................................... 16
3.2.10 Prognosis ............................................................ 16
3.3 Bronkiolitis ..................................................................... 16
3.3.1 Definisi ................................................................ 16
3.3.2 Etiologi ................................................................ 16
3.3.3 Epidemiologi ....................................................... 17
3.3.4 Patogenesis .......................................................... 17
3.3.5 Manifestasi Klinis ............................................... 18
3.3.6 Diagnosis ............................................................. 18
-
3.3.7 Penatalaksanaan .................................................. 20
3.3.8 Prognosis ............................................................. 21
BAB 4 PEMBAHASAN ................................................................. 22
4.1 Anamnesis ...................................................................... 22
4.2 Pemeriksaan Fisik .......................................................... 23
4.3 Penatalaksanaan ............................................................. 24
BAB 5 PENUTUP .......................................................................... 28
5.1 Kesimpulan .................................................................... 28
DAFTAR PUSTAKA ..................................................................... 29
-
1
BAB 1
PENDAHULUAN
1.1 Latar Belakang
Dunia Internasional tahun 2000 dalam menyongsong abad ke 21 bersepakat menetapkan
Tujuan Pembangunan Milenium (Millenium Development Goals/MDG). Ada 8 tujuan yang
ingin dicapai satu di antaranya adalah MDG-4 penurunan angka kematian anak dengan target
Angka Kematian Anak-Balita berkurang dua-pertiga. Tujuan ini hanya dapat dicapai melalui
upaya-upaya intensif yang fokus pada penyebab utama kematian anak, yaitu : pneumonia,
diare, malaria, kekurangan gizi, dan masalah neonatal. Diperkirakan dari 8,8 juta kematian
anak di dunia pada tahun 2008, 1,6 juta adalah akibat pneumonia dan 1,3 juta karena diare.
Kematian karena penyakit ini sangat terkait dengan kekurangan gizi, kemiskinan dan
kurangnya akses perawatan kesehatan. Lebih dari 98% kematian pneumonia dan diare pada
anak-anak terjadi di 68 negara berkembang.
Pneumonia di Indonesia dari tahun ke tahun pneumonia selalu menduduki peringkat teratas
penyebab kematian bayi dan anak balita. Menurut Riskesdas 2007, pneumonia merupakan
penyebab kematian kedua setelah diare (15,5% diantara semua balita) dan selalu berada pada
daftar 10 penyakit terbesar setiap tahunnya di fasilitas kesehatan. Prevalensi pada anak balita
(1-4 tahun) adalah 1,00% dengan prevalensi tertinggi adalah provinsi Gorontalo (19,9%) dan
Bali (13,2%), sedangkan Kalimantan Timur menempati posisi ke 20 dengan prevalensi
sebesar 0,9% menurut Survei Demografi Kesehatan Indonesia 2007.
-
2
BAB 2
LAPORAN KASUS
2.1 Identitas Pasien
Nama : An. J
Jenis kelamin : Perempuan
Umur/TTL : 4 bulan
Alamat : Desa Muara Cepak, Muara Kaman
Anak ke : 1 (tunggal)
Tanggal MRS : 5 Maret 2015
2.2 Anamnesis
Anamnesis dilakukan pada tanggal 9 Maret 2015 pukul 11.00 WITA, di ruang Melati
RSUD A.W. Sjahranie Samarinda berupa alloanamnesa kepada ibu kandung pasien.
1. Keluhan Utama
Sesak napas
2. Riwayat Penyakit Sekarang
Sesak napas dialami tiba-tiba malam hari, kemudian pasien batuk-batuk sampai
memerah wajahnya dan pucat bibirnya. Sebelumnya pasien mengalami demam dan
rewel dari biasanya. Batuk berdahak hingga suaranya serak dan pilek dengan ingus
berwarna putih kental sejak 1 hari sebelum MRS. Pasien muntah susu dan lendir setelah
batuk-batuk sebanyak 1 kali 2 sdm. Ibu menyangkal riwayat tersedak sebelumnya.
Semua gejala muncul dalam 1 hari. Tidak ada mencret maupun perut kembung.
3. Riwayat Penyakit Dahulu
MRS 3 Februari 2015 dengan keluhan sesak napas dan batuk disertai BAB cair
(riwayat tersedak (+))
Sakit campak saat usia 2 bulan
4. Riwayat Penyakit Keluarga
Riwayat mengalami keluhan yang serupa disangkal
Riwayat DM (-), asma (+) [kakak ayah], tumor (-), penyakit jantung (-), hipertensi
(+) [ibu], alergi dingin (+) [ayah]
-
3
5. Faktor Lingkungan
Pasien tinggal bersama orang tuanya di rumah bersama (bangsal) milik PT K dimana
ayah pasien bekerja. Rumah berisi 10 orang pekerja, dengan 2 orang pekerja sudah
menikah dan termasuk ayah pasien ini yang sudah memiliki anak. Kondisi rumah cukup
besar, namun tidak memiliki sekat dan jendela hanya ada satu. Di dalam rumah banyak
pekerja yang merokok termasuk ayahnya.
6. Pertumbuhan dan Perkembangan Anak
Berat badan lahir : 2.800 grm
Panjang badan lahir : 43 cm
Berat badan sekarang : 5,2 kg
Tinggi badan sekarang : 58 cm
Gigi keluar : ibu lupa
Tersenyum : 3 bulan
Miring : 4 bulan
Tengkurap : belum
Duduk : belum
Merangkak : belum
Berdiri : belum
Berjalan : belum
Berbicara 2 kata : belum
7. Makan dan Minum Anak
ASI : sejak lahir usia 1 minggu, karena bayi menolak ASI
Susu formula : 1 minggu sekarang, susu Lactogen (2 sdt + 60 cc air)
8. Pemeriksaan Prenatal
Periksa di : bidan (kontrol 1 x saat usia kehamilan 8 bulan)
Penyakit kehamilan : -
Obat-obatan : vitamin
9. Riwayat Kelahiran
Lahir di : klinik
Ditolong oleh : bidan
Usia dalam kandungan : cukup bulan (9 bulan)
Jenis partus : spontan
10. Pemeliharaan Postnatal
Jumat, 14 Nov 2015 (22.00 WITA), bayi terlahir tidak menangis dan membiru, namun
setelah dirangsang dan dihisap lendir dari hidung dan mulutnya bayi kemudian
menangis kuat dan memerah kulitnya.
-
2
11. Jadwal Imunisasi
Imunisasi Usia Saat Imunisasi
I II III IV Booster I Booster II
BCG 2 bulan //////////// //////////// //////////// //////////// ////////////
Polio 0 bulan 1 bulan - - - -
Campak - //////////// //////////// //////////// //////////// ////////////
DPT 1 bulan 2 bulan - //////////// - -
Hepatitis B 0 bulan - - //////////// - -
2.3 Pemeriksaan Fisik
Kesan umum : sakit berat
Kesadaran : E4V5M6
Tanda Vital
Nadi : 120 x/menit
Pernapasan : 60 x/menit
Temperatur : 38,4o C
Berat badan : 5,2 kg
Panjang badan : 58 cm
Status gizi : baik
Kepala
Rambut : warna hitam, tidak mudah dicabut
Mata : konjungtiva anemis (-/-), sklera ikterik (-/-), pupil isokor diameter
3mm/3mm, refleks cahaya (+/+)
Hidung : sekret hidung (+), pernafasan cuping hidung (-)
Mulut : mukosa bibir tampak lembab, sianosis (-), faring hiperemis (-)
Leher : kaku kuduk (-), pembesaran kelenjar getah bening (-)
Toraks
a. Pulmo
Inspeksi : bentuk dan pergerakan dada simetris, retraksi subkostal (+)
Palpasi : fremitus raba simetris D = S
Perkusi : sonor di semua lapangan paru
Auskultasi : vesikuler, rhonki (+/+), wheezing (-/-)
-
3
b. Cor
Inspeksi : ictus cordis tidak tampak
Palpasi : ictus cordis teraba di ICS V MCLS
Perkusi : batas jantung
kanan : ICS III right parasternal line
kiri : ICS V left midclavicular line
Auskultasi : S1, S2 tunggal reguler, gallop (-), murmur (-)
Abdomen
Inspeksi : flat
Palpasi : soefl, nyeri tekan (-), hepatomegali (-), splenomegali (-), turgor kulit
baik
Perkusi : timpani
Auskultasi : bising usus (+) kesan normal
Ekstremitas : akral hangat (+), edem (-)
2.4 Pemeriksaan Penunjang
Pemeriksaan Laboratorium (IGD)
Laboratorium 5/Maret/2015
Darah Lengkap
Hb [g/dL] 11,2
HCT [%] 32,1
Leukosit [103/L] 21,9
Trombosit [103/L] 370
Kimia Darah
GDS [mg/dl] 93
Natrium [mmol/L] 135
Kalium [mmol/L] 4,9
Chloride [mmol/L] 97
-
4
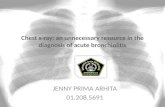
Roentgen toraks (IGD)
2.5 Diagnosis Kerja
Suspek bronkopneumonia ddx. bronkiolitis
2.6 Penatalaksanaan
IGD :
O2 - 1 lpm (nasal kanula)
Nebulisasi combivent flz
Ruangan Melati :
IVFD D5 NS 520 cc/ 24 jam
O2 1 lpm (nasal kanula)
Nebulisasi combivent flz + NACL 0,9% 2 cc per 8 jam
Paracetamol syr 3 x cth
Cefotaxime 3 x 180 mg, IV
2.7 Prognosis
Dubia ad bonam
-
5
2.8 Lembar Follow-Up
Tanggal Perjalanan Penyakit Pengobatan
9/3/2015
BB = 5,2 kg
S : sesak napas, batuk berdahak dan
pilek, demam, muntah susu dan lendir
putih
O :
KU : tampak sakit berat
Kesadaran : E4V5M6
TTV :
N 100 x/i, RR 42 x/i, T 35,9o C
ane (-), ikt (-), limfadenopati (-),
vesikuler +/+, Rh +/+, Wh +/+,
ekspirasi memanjang(+), retraksi
subkostal (+), S1/S2 tunggal reguler,
murmur (-), BU(+)N, NTE (-), akral
hangat, edema (-)
A : Bronkopneumonia dan bronkiolitis
ddx. wheezing atopi
O2 1 lpm (nasal kanula)
IVFD D5 NS 520 cc/ 24
jam
Cefotaxime 3 x 180 mg, IV
Dexamethasone 3 x 1 mg,
IV
Nebulisasi ventolin amp
+ NaCl 0,95% 2 cc, per 8
jam
Puyer (ambroxol 2,5 mg,
salbutamol 0,5 mg, CTM
0,5 mg dan efedrin 2,5 mg)
3 x 1 pulv
10/3/2015
BB = 5,2 kg
S : sesak napas, batuk berdahak dan
pilek, dan demam
O :
KU : tampak sakit sedang
Kesadaran : E4V5M6
TTV : N 110 x/i, RR 41 x/i, T 36,3o C
ane (-), ikt (-), limfadenopati (-),
vesikuler +/+, Rh +/+, Wh +/+, retraksi
subkostal (+), S1/S2 tunggal reguler,
murmur (-), BU(+)N, NTE (-), akral
hangat, edema (-)
A : Bronkopneumonia dan bronkiolitis
ddx. wheezing atopi
O2 1 lpm (nasal kanula)
IVFD D5 NS 520 cc/ 24
jam
Cefotaxime 3 x 180 mg, IV
Dexamethasone 3 x 1 mg,
IV
Nebulisasi ventolin amp
+ NaCl 0,95% 2 cc, per 8
jam
Puyer (ambroxol 2,5 mg,
salbutamol 0,5 mg, CTM
0,5 mg dan efedrin 2,5 mg)
3 x 1 pulv
-
6
11/3/2015
BB = 5 kg
S : sesak napas berkurang, batuk
berdahak dan pilek berkurang, masih
demam
O :
KU : tampak sakit sedang
Kesadaran : E4V5M6
TTV : N 100 x/i, RR 37 x/i, T 35,8o C
ane (-), ikt (-), limfadenopati (-),
vesikuler +/+, Rh +/+, Wh +/+,
ekspirasi memanjang(+), retraksi
subkostal (+), S1/S2 tunggal reguler,
murmur (-), BU(+)N, NTE (-), akral
hangat, edema (-)
A : Bronkopneumonia dan bronkiolitis
ddx. wheezing atopi
O2 1 lpm (nasal kanula)
stop
IVFD D5 NS 520 cc/ 24
jam
Cefotaxime 3 x 180 mg, IV
Dexamethasone 3 x 1 mg,
IV
Nebulisasi ventolin amp
+ NaCl 0,95% 2 cc, per 8
jam
Puyer (ambroxol 2,5 mg,
salbutamol 0,5 mg, CTM
0,5 mg dan efedrin 2,5 mg)
3 x 1 pulv
Susu PHP pro 8 x 30 cc, PO
[saran dokter tidak dipenuhi
orang tua]
12/3/2015
BB = 5 kg
S : sesak napas berkurang, batuk
berdahak dan pilek berkurang, disertai
demam
O :
KU : tampak sakit sedang
Kesadaran : E4V5M6
TTV : N 130 x/i, RR 59 x/i, T 36,3o C
ane (-), ikt (-), limfadenopati (-),
vesikuler +/+, Rh +/+, Wh +/+,
ekspirasi memanjang(+), retraksi
subkostal (+), S1/S2 tunggal reguler,
murmur (-), BU(+)N, NTE (-), akral
hangat, edema (-)
A : Bronkopneumonia dan bronkiolitis
ddx. wheezing atopi
IVFD D5 NS 520 cc/ 24
jam
Cefotaxime 3 x 180 mg, IV
Dexamethasone 3 x 1 mg,
IV
Nebulisasi ventolin 1 amp +
NaCl 0,95% 4 cc, selang-
seling dengan budesonide 1
amp + NaCl 0,95% 4 cc, per
8 jam
Puyer (ambroxol 2,5 mg,
salbutamol 0,5 mg, CTM
0,5 mg dan efedrin 2,5 mg)
3 x 1 pulv
-
7
Susu PHP pro 8 x 30 cc, PO
[saran dokter tidak dipenuhi
orang tua]
13/3/2015
BB = 5,2 kg
S : sesak napas berkurang, batuk
berdahak dan pilek berkurang, tidak
ada demam
O :
KU : tampak sakit sedang
Kesadaran : E4V5M6
TTV : N 120 x/i, RR 57 x/i, T 36,7o C
ane (-), ikt (-), limfadenopati (-),
vesikuler +/+, Rh +/+, Wh +/+,
ekspirasi memanjang(+), retraksi
subkostal (-), S1/S2 tunggal reguler,
murmur (-), BU(+)N, NTE (-), akral
hangat, edema (-)
A : Bronkopneumonia dan bronkiolitis
ddx. wheezing atopi
IVFD D5 NS 520 cc/ 24
jam
Cefotaxime 3 x 180 mg, IV
Dexamethasone 3 x 1 mg,
IV
Nebulisasi ventolin 1 amp +
NaCl 0,95% 4 cc, selang-
seling dengan budesonide 1
amp + NaCl 0,95% 4 cc, per
8 jam
Puyer (ambroxol 2,5 mg,
salbutamol 0,5 mg, CTM
0,5 mg dan efedrin 2,5 mg)
3 x 1 pulv
Susu PHP pro 8 x 30 cc, PO
[saran dokter tidak dipenuhi
orang tua]
-
8
BAB 3
TINJAUAN PUSTAKA
3.1 Pneumonia
3.1.1 Definisi
Pneumonia adalah inflamasi yang mengenai parenkim paru (Said, 2010) yang biasanya
disebabkan oleh infeksi (Kabra, 2013) bakteri, virus, jamur dan benda asing (Hassan &
Alatas, 1998), serta secara radiografik diasosiasikan sebagai suatu opacity parenkimal
(Haddad & Cornfield, 2009).
Definisi klasik dari pneumonia adalah penyakit respiratorik yang ditandai dengan batuk,
sesak napas, demam, ronki basah halus, dengan gambaran infiltrat pada foto polos dada
(Retno, Landia, & Makmuri, 2006).
3.1.2 Fisiologi
Mekanisme daya tahan traktus respiratorius bagian bawah sangat efisien untuk mencegah
infeksi dan terdiri dari (Hassan & Alatas, 1998) :
susunan anatomis rongga hidung
jaringan limfoid di naso-oro-faring
bulu getar yang meliputi sebagian besar epitel traktus respiratorius dan sekret lain yang
dikeluarkan oleh sel epitel tersebut
refleks batuk
refleks epiglotis yang mencegah terjadinya aspirasi sekret yang terinfeksi
drainase sistem limfatik dan fungsi menyaring kelenjar limfe regional
fagositosis, aksi enzimatik dan respon imunohumoral terutama dari IgA
Anak dengan daya tahan yang terganggu akan mudah menderita pneumonia berulang atau
tidak mampu mengatasi penyakit ini dengan sempurna. Faktor lain yang mempengaruhi
timbulnya pneumonia adalah daya tahan tubuh yang menurun, misalnya akibat malnutrisi
energi protein, penyakit menahun, faktor iatrogenik seperti trauma pada paru, anestesi,
aspirasi, maupun pengobatan dengan antibiotika yang tidak sempurna (Hassan & Alatas,
1998).
-
9
3.1.3 Klasifikasi
Pembagian pneumonia tidak ada yang memuaskan. Pada umumnya dibedakan berdasarkan
anatomis dan etiologis. Secara anatomis, pneumonia dibagi menjadi (1) pneumonia lobaris,
(2) pneumonia lobularis (bronkopneumonia), dan (3) pneumonia interstisialis (bronkiolitis).
Sedangkan secara etiologis, pneumonia dibagi menjadi : (1) bakteri, (2) virus, (3)
Mycoplasma pneumonia, (4) jamur, (5) aspirasi, (6) pneumonia hipostatik, (7) sindrom
Loeffler (Hassan & Alatas, 1998).
3.2 Bronkopneumonia
3.2.1 Definisi
Bronkopneumonia adalah peradangan pada parenkim paru yang melibatkan bronkus
atau bronkiolus yang berupa distribusi berbentuk bercak-bercak (patchy distribution)
(Rahajoe, Supriyatno, & Setyanto, 2010).
Bronkopneumonia adalah radang paru-paru yang mengenai satu atau beberapa lobus
paru-paru yang ditandai dengan adanya bercak-bercak infiltrat (WHO, 2013).
3.2.2 Epidemiologi
Pneumonia di Indonesia dari tahun ke tahun pneumonia selalu menduduki peringkat teratas
penyebab kematian bayi dan anak balita. Menurut Riskesdas 2007, pneumonia merupakan
penyebab kematian kedua setelah diare (15,5% diantara semua balita) dan selalu berada pada
daftar 10 penyakit terbesar setiap tahunnya di fasilitas kesehatan. Prevalensi pada anak balita
(1-4 tahun) adalah 1,00% dengan prevalensi tertinggi adalah provinsi Gorontalo (19,9%) dan
Bali (13,2%), sedangkan Kalimantan Timur menempati posisi ke 20 dengan prevalensi
sebesar 0,9% menurut Survei Demografi Kesehatan Indonesia 2007 (Kemenkes RI, 2010).
3.2.3 Etiologi
Penyebab bronkopneumonia yang biasa dijumpai adalah :
-
10
Faktor Infeksi
Faktor Non Infeksi (Fadhila, 2013)
Terjadi akibat disfungsi menelan atau refluks esophagus meliputi :
Bronkopneumonia hidrokarbon. Terjadi oleh karena aspirasi selama penelanan muntah
atau sonde lambung (zat hidrokarbon seperti pelitur, minyak tanah dan bensin).
Bronkopneumonia lipoid. Terjadi akibat pemasukan obat yang mengandung minyak
secara intranasal, termasuk jeli petroleum. Setiap keadaan yang mengganggu
mekanisme menelan seperti palatoskizis, pemberian makanan dengan posisi horizontal,
atau pemaksaan pemberian makanan seperti minyak ikan pada anak yang sedang
menangis. Keparahan penyakit tergantung pada jenis minyak yang terinhalasi. Jenis
minyak binatang yang mengandung asam lemak tinggi bersifat paling merusak
contohnya seperti susu dan minyak ikan.
3.2.4 Patogenesis
Dalam keadaan sehat pada paru tidak akan terjadi pertumbuhan mikroorganisme, keadaan
ini disebabkan oleh adanya mekanisme pertahanan paru. Terdapatnya bakteri di dalam paru
merupakan ketidakseimbangan antara daya tahan tubuh, sehingga mikroorganisme dapat
berkembang biak dan berakibat timbulnya infeksi penyakit. Masuknya mikroorganisme ke
-
11
dalam saluran nafas dan paru dapat melalui berbagai cara, antara lain : inhalasi langsung dari
udara, aspirasi dari bahan-bahan yang ada di nasofaring dan orofaring, perluasan langsung
dari tempat-tempat lain, penyebaran secara hematogen (Retno, Landia, & Makmuri, 2006).
Bila pertahanan tubuh tidak kuat maka mikroorganisme dapat melalui jalan nafas sampai ke
alveoli yang menyebabkan radang pada dinding alveoli dan jaringan sekitarnya. Setelah itu
mikroorganisme tiba di alveoli membentuk suatu proses peradangan yang meliputi empat
stadium, yaitu (Setyoningrum, Setiawati, & Makmuri, 2006) :
Stadium I (4 12 jam pertama/kongesti) disebut hiperemia, mengacu pada respon
peradangan permulaan yang berlangsung pada daerah baru yang terinfeksi (Secticsh &
Prober, 2003). Hal ini ditandai dengan peningkatan aliran darah dan permeabilitas kapiler di
tempat infeksi. Hiperemia ini terjadi akibat pelepasan mediator-mediator peradangan dari
sel-sel mast setelah pengaktifan sel imun dan cedera jaringan. Mediator-mediator tersebut
mencakup histamin dan prostaglandin. Degranulasi sel mast juga mengaktifkan jalur
komplemen. Komplemen bekerja sama dengan histamin dan prostaglandin untuk
melemaskan otot polos vaskuler paru dan peningkatan permeabilitas kapiler paru. Hal ini
mengakibatkan perpindahan eksudat plasma ke dalam ruang interstisium sehingga terjadi
pembengkakan dan edema antar kapiler dan alveolus. Penimbunan cairan di antara kapiler
dan alveolus meningkatkan jarak yang harus ditempuh oleh oksigen dan karbondioksida
maka perpindahan gas ini dalam darah paling berpengaruh dan sering mengakibatkan
penurunan saturasi oksigen hemoglobin.
Stadium II (48 jam berikutnya) disebut hepatisasi merah, terjadi sewaktu alveolus terisi oleh
sel darah merah, eksudat dan fibrin yang dihasilkan oleh penjamu (host) sebagai bagian dari
reaksi peradangan. Lobus yang terkena menjadi padat oleh karena adanya penumpukan
leukosit, eritrosit dan cairan, sehingga warna paru menjadi merah dan pada perabaan seperti
hepar, pada stadium ini udara alveoli tidak ada atau sangat minimal sehingga anak akan
bertambah sesak, stadium ini berlangsung sangat singkat, yaitu selama 48 jam.
Stadium III (3 8 hari) disebut hepatisasi kelabu yang terjadi sewaktu sel-sel darah putih
mengkolonisasi daerah paru yang terinfeksi. Pada saat ini endapan fibrin terakumulasi di
seluruh daerah yang cedera dan terjadi fagositosis sisa-sisa sel. Pada stadium ini eritrosit di
alveoli mulai diresorbsi, lobus masih tetap padat karena berisi fibrin dan leukosit, warna
merah menjadi pucat kelabu dan kapiler darah tidak lagi mengalami kongesti.
Stadium IV (7 11 hari) disebut juga stadium resolusi yang terjadi sewaktu respon imun
dan peradangan mereda, sisa-sisa sel fibrin dan eksudat lisis dan diabsorsi oleh makrofag
sehingga jaringan kembali ke strukturnya semula.
-
12
3.2.5 Manifestasi Klinis
Bronkopneumonia biasanya didahului oleh infeksi saluran nafas bagian atas selama
beberapa hari. Suhu dapat naik secara mendadak sampai 39-40C dan mungkin disertai
kejang karena demam yang tinggi. Anak sangat gelisah, dispnea, pernafasan cepat dan
dangkal disertai pernafasan cuping hidung dan sianosis di sekitar hidung dan mulut. Batuk
biasanya tidak dijumpai pada awal penyakit, anak akan mendapat batuk setelah beberapa
hari, di mana pada awalnya berupa batuk kering kemudian menjadi produktif (Hassan &
Alatas, 1998).
3.2.6 Diagnosis
Diagnosis etiologi dibuat berdasarkan pemeriksaan mikrobiologi serologi, karena
pemeriksaan mikrobiologi tidak mudah dilakukan dan bila dapat dilakukan kuman penyebab
tidak selalu dapat ditemukan. Oleh karena itu, WHO (2013) mengajukan pedoman diagnosa
dan tata laksana yang lebih sederhana. Berdasarkan pedoman tersebut bronkopneumonia
dibedakan berdasarkan :
Bronkopneumonia sangat berat :
Bila terjadi sianosis sentral dan anak tidak sanggup minum,maka anak harus dirawat di
rumah sakit dan diberi antibiotika.
Bronkopneumonia berat :
Bila dijumpai adanya retraksi, tanpa sianosis dan masih sanggup minum,maka anak
harus dirawat di rumah sakit dan diberi antibiotika.
Bronkopneumonia :
Bila tidak ada retraksi tetapi dijumpai pernafasan yang cepat :
60 x/menit pada anak usia < 2 bulan
50 x/menit pada anak usia 2 bulan 1 tahun
40 x/menit pada anak usia 1 - 5 tahun.
Bukan bronkopenumonia :
Hanya batuk tanpa adanya tanda dan gejala seperti diatas, tidak perlu dirawat dan tidak
perlu diberi antibiotika. Diagnosis pasti dilakukan dengan identifikasi kuman penyebab:
Kultur sputum atau bilasan cairan lambung
Kultur nasofaring atau kultur tenggorokan (throat swab), terutama virus
Deteksi antigen bakteri
-
13
Pemeriksaan Penunjang (IDAI, 2009)
Radiologi : direkomendasikan pada pasien yang dirawat inap atau bila tanda klinis membingungkan.
Laboratorium : pemeriksaan jumlah leukosit, kultur dan pewarnaan gram sputum, kultur darah, kultur
virus, pungsi pleura (jika ada efusi pleura), pemeriksaan CRP, LED, uji tuberkulin (jika ada riwayat
kontak TB).
3.2.7 Diagnosis Banding
Bronkiolitis
Aspirasi benda asing
Asma
Bronkiektasis
(Bennett, 2014)
3.2.8 Penatalaksanaan
Sebaiknya pengobatan diberikan berdasarkan etiologi dan uji resistensi tetapi hal ini tidak
dapat selalu dilakukan dan memakan waktu yang cukup lama, maka dalam praktek diberikan
pengobatan empiris (WHO, 2013) :
Antibiotik (WHO, 2013)
- Beri ampisilin/amoksisilin (25-50 mg/kgBB/kali IV atau IM setiap 6 jam), yang
harus dipantau dalam 24 jam selama 72 jam pertama. Bila anak memberi respons
yang baik maka diberikan selama 5 hari. Selanjutnya terapi dilanjutkan di rumah atau
di rumah sakit dengan amoksisilin oral (15 mg/ kgBB/kali tiga kali sehari) untuk 5
hari berikutnya.
- Bila keadaan klinis memburuk sebelum 48 jam, atau terdapat keadaan yang berat
(tidak dapat menyusu atau minum/makan, atau memuntahkan semuanya, kejang,
letargis atau tidak sadar, sianosis, distres pernapasan berat) maka ditambahkan
kloramfenikol (25 mg/kgBB/kali IM atau IV setiap 8 jam).
- Bila pasien datang dalam keadaan klinis berat, segera berikan oksigen dan
pengobatan kombinasi ampilisin-kloramfenikol atau ampisilin-gentamisin.
- Sebagai alternatif, beri seftriakson (80-100 mg/kgBB IM atau IV sekali sehari).
- Bila anak tidak membaik dalam 48 jam, maka bila memungkinkan buat foto dada.
- Apabila diduga pneumonia stafilokokal (dijelaskan di bawah untuk pneumonia
stafilokokal), ganti antibiotik dengan gentamisin (7.5 mg/kgBB IM sekali sehari) dan
kloksasilin (50 mg/kgBB IM atau IV setiap 6 jam) atau klindamisin (15
-
14
mg/kgBB/hari 3 kali pemberian). Bila keadaan anak membaik, lanjutkan kloksasilin
(atau dikloksasilin) secara oral 4 kali sehari sampai secara keseluruhan mencapai 3
minggu, atau klindamisin secara oral selama 2 minggu.
- Terapi berdasarkan usia (IDAI, 2009) :
Neonatus 2 bulan : ampisilin + gentamisin
2 bulan 5 tahun :
Ampisilin/amoksisilin (bila dalam 3 hari tidak membaik bisa ditambahkan
kloramfenikol)
Seftriakson
Co-amoxiclav
Cefaclor
Eritromisin
Claritromisin
Azitromisin
Anak 5 tahun : makrolid
(IDAI, 2009)
Terapi oksigen (WHO, 2013)
- Beri oksigen pada semua anak dengan pneumonia berat. Bila tersedia pulse oximetry,
gunakan sebagai panduan untuk terapi oksigen (berikan pada anak dengan saturasi
oksigen < 90%, bila tersedia oksigen yang cukup). Lakukan periode uji coba tanpa
-
15
oksigen setiap harinya pada anak yang stabil. Hentikan pemberian oksigen bila
saturasi tetap stabil > 90%. Pemberian oksigen setelah saat ini tidak berguna
Gunakan nasal prongs, kateter nasal, atau kateter nasofaringeal.
- Penggunaan nasal prongs adalah metode terbaik untuk menghantarkan oksigen pada
bayi muda. Masker wajah atau masker kepala tidak direkomendasikan.
- Oksigen harus tersedia secara terus-menerus setiap waktu.
- Lanjutkan pemberian oksigen sampai tanda hipoksia (seperti tarikan dinding dada
bagian bawah ke dalam yang berat atau napas > 70/menit) tidak ditemukan lagi.
- Perawat sebaiknya memeriksa sedikitnya setiap 3 jam bahwa kateter atau prong tidak
tersumbat oleh mukus dan berada di tempat yang benar serta memastikan semua
sambungan baik.
- Sumber oksigen utama adalah silinder. Penting untuk memastikan bahwa semua alat
diperiksa untuk kompatibilitas dan dipelihara dengan baik, serta staf diberitahu
tentang penggunaannya secara benar.
Perawatan suportif (WHO, 2013)
- Bila anak disertai demam (> 39o C) yang tampaknya menyebabkan distres, beri
parasetamol.
- Bila ditemukan adanya wheeze, beri bronkhodilator kerja cepat. Bila terdapat sekret
kental di tenggorokan yang tidak dapat dikeluarkan oleh anak, hilangkan dengan alat
pengisap secara perlahan.
- Pastikan anak memperoleh kebutuhan cairan rumatan sesuai umur anak, tetapi hati-
hati terhadap kelebihan cairan/overhidrasi.
o Anjurkan pemberian ASI dan cairan oral.
o Jika anak tidak bisa minum, pasang pipa nasogastrik dan berikan cairan
rumatan dalam jumlah sedikit tetapi sering. Jika asupan cairan oral
mencukupi, jangan menggunakan pipa nasogastrik untuk meningkatkan
asupan, karena akan meningkatkan risiko pneumonia aspirasi.
- Jika oksigen diberikan bersamaan dengan cairan nasogastrik, pasang keduanya pada
lubang hidung yang sama.
- Bujuk anak untuk makan, segera setelah anak bisa menelan makanan.
- Beri makanan sesuai dengan kebutuhannya dan sesuai kemampuan anak dalam
menerimanya.
-
16
3.2.9 Komplikasi
Efusi pleura
Empiema
Pneumotoraks
Pneumatokel
Abses paru
Sepsis
Gagal napas
(Retno, Landia, & Makmuri, 2006)
3.2.10 Prognosis
Secara keseluruhan prognosis bronkopneumonia cukup baik. Kebanyakan pneumonia yang
disebabkan oleh virus dapat sembuh sendiri tanpa pengobatan. Bakteri patogen tipikal dan
organisme atipikal penyebab pneumonia berespon baik terhadap terapi yang diberikan.
Gangguan fungsi paru jangka panjang sangatlah arang, bahkan pada anak-anak yang telah
berkomplikasi empiema dan abses paru (Bennett, 2014).
3.3 Bronkiolitis
3.3.1 Definisi
Bronkiolitis adalah penyakit IRA-bawah yang ditandai dengan adanya inflamasi pada
bronkiolus (Zain, 2010) dan manifestasi berupa panas, pilek, batuk dan mengi (IDAI, 2009).
Infeksi saluran respiratorik bawah yang disebabkan virus ini biasanya lebih berat pada bayi
muda, terjadi epidemik setiap tahun dan ditandai dengan obstruksi saluran pernapasan dan
wheezing (WHO, 2013).
3.3.2 Etiologi
Penyebab tersering adalah Respiratory Syncytial Virus (RSV) (Zain, 2010). Penyebab
lainnya adalah rhinovirus, adenovirus, parainfluenza virus, enterovirus, influenza virus
(WHO, 2013), mycoplasma pneumoniae (Hassan & Alatas, 1998), tetapi belum ada bukti
kuat bahwa bronkiolitis disebabkan oleh bakteri (Zain, 2010). Infeksi bakteri sekunder bisa
terjadi dan biasa terjadi pada keadaan tertentu (WHO, 2013).
-
17
3.3.3 Epidemiologi
Penyakit bronkiolitis akut merupakan infeksi respiratorik akut bagian bawah (IRA-B) yang
sering pada bayi. Sekitar 20% anak pernah mengalami satu episode IRA-B dengan mengi
pada tahun pertama (Subanada, Setyanto, Supriyatno, & Boediman, 2009). Paling sering
terjadi pada usia 2-24 bulan, puncaknya pada usia 2-8 bulan. Bayi laki-laki berusia 3-6 bulan
yang tidak mendapatkan ASI dan hidup di lingkungan padat penduduk dikatakan paling
sering mengalami bronkiolitis (Zain, 2010).
3.3.4 Patogenesis
Infeksi virus pada epitel bersilia bronkiolus menyebabkan respon inflamasi akut, ditandai
dengan obstruksi bronkiolus akibat edema, sekresi mukus, timbunan debris seluler/sel-sel
mati yang terkelupas, kemudian diikuti dengan infiltrasi limfosit peribronkial dan edema
submukosa. Karena tahanan aliran udara berbanding terbalik dengan diameter penampang
saluran respiratorik, maka sedikit saja penebalan mukosa akan memberikan hambatan aliran
udara yang besar, terutama pada bayi yang memiliki penampang saluran respiratori kecil.
Resistensi pada bronkiolus meningkat selama fase inspirasi dan ekspirasi, tetapi karena
radius saluran respiratori lebih kecil selama ekspirasi, maka akan menimbulkan air trapping
dan hiperinflasi. Atelektasi dapat terjadi pada saat obstruksi total dan udara yang terjebak
diabsorpsi (Zain, 2010).
Proses patologis ini akan mengganggu pertukaran gas normal di paru. Penurunan kerja
ventilasi paru akan menyebabkan ketidakseimbangan ventilasi-perfusi yang berikutnya
akan menyebabkan terjadinya hipoksemia dan kemudian terjadi hipoksia jaringan. Retensi
karbondioksida tidak selalu terjadi, kecuali pada beberapa pasien. Semakin tinggi laju
respirasi, maka semakin rendah tekanan oksigen arteri. Kerja pernapasan akan meningkat
selama end-expiratory lung volume meningkat dan komplians paru menurun. Hiperkapnea
biasanya baru terjadi apabila respirasi mencapai 60x/menit (Zain, 2010).
Pemulihan sel epitel paru tampak setelah 3-4 hari. Tetapi silia akan diganti setelah 2 minggu.
Jaringan mati akan dibersihkan oleh makrofag (Zain, 2010).
Anak besar dan orang dewasa jarang mengalami bronkiolitis bila terserang infeksi virus.
Perbedaan anatomi antara paru-paru bayi muda dan anak yang lebih besar mungkin
merupakan kontribusi terhadap hal ini. Respon proteksi imunologi terhadap RSV bersifat
transien dan tidak lengkap. Infeksi berulang akan meningkatkan resistensi terhadap penyakit
karen terjadi cumulative imunity, sehingga pada anak yang lebih besar dan orang dewasa
-
18
cenderung resisten terhadap infeksi bronkiolitis dan pneumonia akibat RSV (Landia, Retno,
& Makmuri, 2005).
3.3.5 Manifestasi Klinis
Mula-mula bayi mengalami ISPA atas ringan berupa pilek yang encer dan bersin. Gejala ini
berlangsung beberapa hari, kadang-kadang disertai demam dan nafsu makan berkurang.
Kemudian timbul distres napas yang ditandai oleh batuk paroksismal, wheezing, dan sesak
napas. Bayi akan menjadi rewel, muntah, serta sulit makan dan minum. Bronkiolitis biasanya
terjadi setelah kontak dengan orang dewasa atau anak besar yang menderita ISPA yang
ringan (Landia, Retno, & Makmuri, 2005).
Biasanya tanpa disertai kenaikan suhu atau hanya subfebris. Anak mulai mengalami sesak
napas, makin lama makin hebat, pernapasan dangkal dan cepat, serta retraksi interkostal dan
supra sternal, anak gelisah dan sianotik. Perkusi ditemukan hipersonor, eksperium
memanjang disertai mengi (Hassan & Alatas, 1998).
3.3.6 Diagnosis
Diagnosis ditegakkan berdasarkan serangkaian proses, meliputi anamnesis, pemeriksaan
fisik dan pemeriksaan penunjang (IDAI, 2009), yakni :
Anamnesis
- Sering terjadi pada anak usia < 2 tahun. Insiden tertinggi pada usia 3-6 bulan.
- Mengalami demam atau riwayat demam, namun jarang terjadi demam tinggi.
- Rhinorrhe, nasal discharge, sering timbul sebelum gejala lain seperti batuk,
takipneu, sesak napas dan kesulitan makan.
- Batuk disertai gejala nasal adalah gejala yang pertama muncul pada bronkiolitis.
Batuk kering dan mengi khas untuk bronkiolitis.
- Poor feeding. Banyak penderita mempunyai kesulitan makan yang berhubungan
dengan sesak napas, namun gejala tersebut bukanlah hal mendasar untuk diagnosis
bronkiolitis.
- Bayi dengan bronkiolitis tampak toksik (mengantuk, letargis, gelisah, pucat,
mottling dan takikardi) membutuhkan penanganan segera.
Pemeriksaan Fisik
- Takikardia
- Peningkatan suhu diatas 38,5oC
-
19
- Dapat ditemukan konjungtivitis ringan dan faringitis
- Napas cepat sebagai gejala utama LRTI terutama pada bronkiolitis dan pneumonia
- Retraksi dinding dada sering terjadi. Batuk dada tampak hiperinflasi dan keadaan
tersebut membedakan bronkiolitis dengan pneumonia
- Fine inspiratory crackles pada seluruh lapangan paru sering ditemukan pada
bronkiolitis. Bayi dengan mengi tanpa crackles lebih sering dikelompokkan sebagai
viral induced wheeze
- High pitched expiratory wheeze
- Apnea dapat terjadi terutama pada bayi prematur, BBLR atau usia yang sangat muda
(< 6 minggu)
- Untuk menilai berat-ringannya penyakit secara klinis dapat menggunakan skor
Respiratory Distress Assessment Instrument (RDAI), yakni bila skor >15
dimasukkan kategori berat, bila skor < 3 dimasukkan kategori ringan (Landia, Retno,
& Makmuri, 2005).
Pemeriksaan Penunjang
- Saturasi oksigen dengan pulse oxymetry
- Analisis gas darah, untuk menilai bayi dengan distres napas berat dan kemungkinan
gagal napas
- Foto toraks, dipertimbangkan pada bayi dengan diagnosis meragukan atau penyakit
atipikal
- Pemeriksaan virologi
- Pemeriksaan bakteriologi secara rutin tidak diindikasikan pada kasus tipikal.
Bakteriologi urin dipertimbangkan pada bayi berusia < 60 hari
- Hematologi
- CRP
-
20
3.3.7 Penatalaksanaan
Sebagian besar tatalaksana bronkiolitis pada bayi bersifat suportif, yakni pemberian oksigen,
minimal handling pada bayi, IVFD, kecukupan cairan, penyesuaian suhu lingkungan agar
konsumsi oksigen minimal, tunjangan respirasi bila perlu dan nutrisi. Setelah itu barulah
digunakan bronkodilator, anti inflamasi, anti viral dan preventif dengan vaksin RSV (Zain,
2010).
Antibiotik (WHO, 2013)
- Apabila terdapat napas cepat saja, pasien dapat rawat jalan dan diberikan
kotrimoksazol (4 mg TMP/kgBB/kali) 2 kali sehari, atau amoksisilin (25
mg/kgBB/kali), 2 kali sehari, selama 3 hari.
- Apabila terdapat tanda distres pernapasan tanpa sianosis tetapi anak masih bisa
minum, rawat anak di rumah sakit dan beri ampisilin/amoksisilin (25-50 mg/
kgBB/kali IV atau IM setiap 6 jam), yang harus dipantau dalam 24 jam selama 72
jam pertama. Bila anak memberi respons yang baik maka terapi dilanjutkan di rumah
atau di rumah sakit dengan amoksisilin oral (25 mg/kgBB/kali, dua kali sehari) untuk
3 hari berikutnya. Bila keadaan klinis memburuk sebelum 48 jam, atau terdapat
keadaan yang berat (tidak dapat menyusu atau minum/makan, atau memuntahkan
semuanya, kejang, letargis atau tidak sadar, sianosis, distres pernapasan berat) maka
ditambahkan kloramfenikol (25 mg/kgBB/kali IM atau IV setiap 8 jam) sampai
keadaan membaik, dilanjutkan per oral 4 kali sehari sampai total 10 hari.
- Bila pasien datang dalam keadaan klinis berat (pneumonia berat) segera berikan
oksigen dan pengobatan kombinasi ampilisin-kloramfenikol atau ampisilin-
gentamisin.
- Sebagai alternatif, beri seftriakson (80-100 mg/kgBB/kali IM atau IV sekali sehari).
Oksigen (WHO, 2013)
- Beri oksigen pada semua anak dengan wheezing dan distres pernapasan berat.
- Metode yang direkomendasikan untuk pemberian oksigen adalah dengan nasal
prongs atau kateter nasal. Bisa juga menggunakan kateter nasofaringeal.
- Pemberian oksigen terbaik untuk bayi muda adalah menggunakan nasal prongs.
- Teruskan terapi oksigen sampai tanda hipoksia menghilang
Perawatan suportif (WHO, 2013)
- Jika anak demam ( 390 C) yang tampak menyebabkan distres, berikan parasetamol.
-
21
- Pastikan anak yang dirawat di rumah sakit mendapatkan cairan rumatan harian secara
tepat sesuai umur, tetapi hindarkan kelebihan cairan/overhidrasi.
- Anjurkan pemberian ASI dan cairan oral.
- Bujuk anak untuk makan sesegera mungkin setelah anak sudah bisa makan.
3.3.8 Prognosis
Anak biasanya dapat mengatasi serangan sesudah 48-72 jam. Anak biasanya meninggal
karena jatuh dalam keadaan apneu yang lama, asidosis respiratorik yang tidak terkoreksi atau
karena dehidrasi yang disebabkan oleh takipneu dan kurang makan minum (Hassan &
Alatas, 1998).
Beberapa studi menemukan bahwa 23% dari bayi dengan riwayat bronkiolitis akan
berkembang menjadi asma pada usia 3 tahun dan penurunan fungsi paru saat berusia 7 tahun
(Zain, 2010).
-
22
BAB 4
PEMBAHASAN
4.1 Anamnesis
Teori Fakta
1. Bronkopneumonia biasanya didahului
oleh infeksi saluran nafas bagian atas
selama beberapa hari. Suhu dapat naik
secara mendadak sampai 39-40C dan
mungkin disertai kejang karena demam
yang tinggi. Anak sangat gelisah, dispnea,
pernafasan cepat dan dangkal disertai
pernafasan cuping hidung dan sianosis di
sekitar hidung dan mulut. Batuk biasanya
tidak dijumpai pada awal penyakit, anak
akan mendapat batuk setelah beberapa hari,
di mana pada awalnya berupa batuk kering
kemudian menjadi produktif.
2. Pada bronkiolitis, mula-mula bayi
mengalami ISPA atas ringan berupa pilek
yang encer dan bersin. Gejala ini
berlangsung beberapa hari, kadang-kadang
disertai demam dan nafsu makan
berkurang. Kemudian timbul distres napas
yang ditandai oleh batuk paroksismal,
wheezing, dan sesak napas. Bayi akan
menjadi rewel, muntah, serta sulit makan
dan minum. Bronkiolitis biasanya terjadi
setelah kontak dengan orang dewasa atau
anak besar yang menderita ISPA yang
ringan (Landia, Retno, & Makmuri, 2005).
1. Keluhan Utama
Sesak napas
2. Riwayat Penyakit Sekarang
Sesak napas dialami tiba-tiba malam hari,
kemudian pasien batuk-batuk sampai
memerah wajahnya dan pucat bibirnya.
Sebelumnya pasien mengalami demam dan
rewel dari biasanya. Batuk berdahak hingga
suaranya serak dan pilek dengan ingus
berwarna putih kental. Pasien muntah susu
dan lendir setelah batuk-batuk sebanyak 1
kali 2 sdm. Ibu menyangkal riwayat
tersedak sebelumnya. Semua gejala muncul
dalam 1 hari. Tidak ada mencret maupun
perut kembung.
-
23
Anak mulai mengalami sesak napas, makin
lama makin hebat, pernapasan dangkal, dan
cepat serta retraksi interkostal dan supra
sternal, anak gelisah dan sianotik (Hassan &
Alatas, 1998).
4.2 Pemeriksaan Fisik
Teori Fakta
1. Bronkopneumonia
Hasil pemeriksaan fisik tergantung pada
luasnya daerah yang terkena.
Pada perkusi toraks sering tidak dijumpai
adanya kelainan.
Pada auskultasi mungkin hanya terdengar
ronki basah gelembung halus sampai
sedang.
Bila sarang bronkopneumonia menjadi
satu (konfluens) mungkin pada perkusi
terdengar suara yang meredup dan suara
pernafasan pada auskultasi terdengar
mengeras. Pada stadium resolusi ronki
dapat terdengar lagi. Tanpa pengobatan
biasanya proses penyembuhan dapat
terjadi antara 2-3 minggu.
2. Bronkiolitis :
- Takikardia
- Peningkatan suhu diatas 38,5oC
- Dapat ditemukan konjungtivitis
ringan dan faringitis
Kesan umum : sakit berat
Kesadaran : E4V5M6
Tanda Vital
Nadi : 120 x/menit
Pernapasan : 60 x/menit
Temperatur : 38,4o C
Berat badan : 5,2 kg
Panjang badan : 58 cm
Status gizi : baik
Kepala
Rambut :
warna hitam, tidak mudah dicabut
Mata :
konjungtiva anemis (-/-), sklera ikterik (-
/-), pupil isokor diameter 3mm/3mm,
refleks cahaya (+/+)
Hidung :
sekret hidung (-), napas cuping hidung (-)
Mulut :
mukosa bibir tampak lembab, sianosis (-),
lidah bersih, faring hiperemis (-)
Leher : kaku kuduk (-), pembesaran KGB (-)
-
24
- Napas cepat sebagai gejala utama
LRTI terutama pada bronkiolitis
dan pneumonia
- Retraksi dinding dada sering
terjadi. Batuk dada tampak
hiperinflasi dan keadaan tersebut
membedakan bronkiolitis dengan
pneumonia
- Fine inspiratory crackles pada
seluruh lapangan paru sering
ditemukan pada bronkiolitis. Bayi
dengan mengi tanpa crackles lebih
sering dikelompokkan sebagai
viral induced wheeze
- High pitched expiratory wheeze
- Apnea dapat terjadi terutama pada
bayi prematur, BBLR atau usia
yang sangat muda (< 6 minggu)
- Untuk menilai berat-ringannya
penyakit secara klinis dapat
menggunakan skor Respiratory
Distress Assessment Instrument
(RDAI), yakni bila skor >15
dimasukkan kategori berat, bila
skor < 3 dimasukkan kategori
ringan (Landia, Retno, &
Makmuri, 2005)
Thoraks
a. Pulmo
Inspeksi : bentuk dan pergerakan
dada simetris, retraksi
subkostal (+)
Palpasi : fremitus raba simetris D =S
Perkusi : sonor di semua lapangan
paru
Auskultasi : vesikuler, rhonki
(+/+), wheezing (-/-)
b. Cor
Inspeksi : ictus cordis tidak tampak
Palpasi : ictus cordis teraba di ICS V
MCLS
Perkusi : batas jantung dbn
Auskultasi : S1, S2 tunggal reguler,
gallop (-), murmur (-)
Abdomen
Inspeksi : flat
Palpasi : soefl, nyeri tekan (-),
hepatomegali (-),
splenomegali (-),
turgor kulit baik
Perkusi : timpani
Auskultasi : bising usus (+) N
Ekstremitas : akral hangat (+), edem (-)
4.3 Penatalaksanaan
Teori Fakta
Bronkopneumonia
1. Antibiotik
IVFD D5 NS 520 cc/ 24 jam
Cefotaxime 3 x 180 mg, IV
-
25
- Beri ampisilin/amoksisilin (25-50
mg/kgBB/kali IV atau IM setiap 6
jam), yang harus dipantau dalam 24
jam selama 72 jam pertama. Bila
anak memberi respons yang baik
maka diberikan selama 5 hari.
Selanjutnya terapi dilanjutkan di
rumah atau di rumah sakit dengan
amoksisilin oral (15 mg/ kgBB/kali
tiga kali sehari) untuk 5 hari
berikutnya.
- Bila keadaan klinis memburuk
sebelum 48 jam, atau terdapat
keadaan yang berat (tidak dapat
menyusu atau minum/makan, atau
memuntahkan semuanya, kejang,
letargis atau tidak sadar, sianosis,
distres pernapasan berat) maka
ditambahkan kloramfenikol (25
mg/kgBB/kali IM atau IV setiap 8
jam).
- Bila pasien datang dalam keadaan
klinis berat, segera berikan oksigen
dan pengobatan kombinasi ampilisin-
kloramfenikol atau ampisilin-
gentamisin.
- Sebagai alternatif, beri seftriakson
(80-100 mg/kgBB IM atau IV sekali
sehari).
- Bila anak tidak membaik dalam 48
jam, maka bila memungkinkan buat
foto dada.
Dexamethasone 3 x 1 mg, IV
Nebulisasi ventolin 1 amp + NaCl
0,95% 4 cc, selang-seling dengan
budesonide 1 amp + NaCl 0,95% 4 cc,
per 8 jam
Puyer (ambroxol 2,5 mg, salbutamol 0,5
mg, CTM 0,5 mg dan efedrin 2,5 mg) 3
x 1 pulv
Susu PHP pro 8 x 30 cc, PO
[saran dokter tidak dipenuhi orang tua]
-
26
Terapi oksigen
- Beri oksigen pada semua anak
dengan pneumonia berat Bila
tersedia pulse oximetry, gunakan
sebagai panduan untuk terapi
oksigen (berikan pada anak dengan
saturasi oksigen < 90%, bila tersedia
oksigen yang cukup). Lakukan
periode uji coba tanpa oksigen
setiap harinya pada anak yang
stabil. Hentikan pemberian oksigen
bila saturasi tetap stabil > 90%.
Pemberian oksigen setelah saat ini
tidak berguna Gunakan nasal
prongs, kateter nasal, atau kateter
nasofaringeal.
- Penggunaan nasal prongs adalah
metode terbaik untuk
menghantarkan oksigen pada bayi
muda. Masker wajah atau masker
kepala tidak direkomendasikan.
- Oksigen harus tersedia secara terus-
menerus setiap waktu.
- Lanjutkan pemberian oksigen
sampai tanda hipoksia (seperti
tarikan dinding dada bagian bawah
ke dalam yang berat atau napas >
70/menit) tidak ditemukan lagi.
Perawatan suportif
- Bila anak disertai demam (> 390 C)
yang tampaknya menyebabkan
distres, beri parasetamol.
-
27
- Bila ditemukan adanya wheeze, beri
bronkhodilator kerja cepat. Bila
terdapat sekret kental di
tenggorokan yang tidak dapat
dikeluarkan oleh anak, hilangkan
dengan alat pengisap secara
perlahan.
- Pastikan anak memperoleh
kebutuhan cairan rumatan sesuai
umur anak, tetapi hati-hati terhadap
kelebihan cairan/overhidrasi.
2. Bronkiolitis
Sebagian besar tatalaksana bronkiolitis
pada bayi bersifat suportif, yakni pemberian
oksigen, minimal handling pada bayi,
IVFD, kecukupan cairan, penyesuaian suhu
lingkungan agar konsumsi oksigen
minimal, tunjangan respirasi bila perlu dan
nutrisi. Setelah itu barulah digunakan
bronkodilator, anti inflamasi, anti viral dan
preventif dengan vaksin RSV (Zain, 2010).
-
28
BAB 5
PENUTUP
5.1 Kesimpulan
Bronkopneumonia dan bronkiolitis adalah penyakit saluran napas bawah yang seringkali
dialami oleh anak-anak. Penyebabnya bervariasi, mulai dari virus, bakteri, jamur, aspirasi,
dsb. Diagnosis dini dan terapi yang adekuat diharapkan mampu menurunkan angka
morbiditas dan mortalitas pada anak, yang pada akhirnya bertujuan agar tercapainya MDG
poin ke-4 yakni penurunan angka kematian anak dengan target Angka Kematian Anak-Balita
berkurang dua-pertiga.
-
29
DAFTAR PUSTAKA
Bennett, N. J. (2014). Pediatric Pneumonia. Medscape.
Fadhila, A. (2013). Penegakan Diagnosis Dan Penatalaksanaan Bronkopneumonia
Pada Pasien Bayi Laki-Laki Berusia 6 Bulan. Medula.
Haddad, I. Y., & Cornfield, D. N. (2009). Pneumonia and Empyema. In D. S.
Wheeler, H. R. Wong, & T. P. Shanley, The Respiratory Tract in Pediatric Critical Illness
and Injury. London: Springer.
Hassan, R., & Alatas, H. (1998). Buku Kuliah Ilmu Kesehatan Anak. Jakarta: Bagian
IKA FK UI.
IDAI. (2009). Pedoman Pelayanan Medis Ikatan Dokter Anak Indonesia. Jakarta:
IDAI.
Kabra, S. K. (2013). Community Acquired Pneumonia. In A. Parthasarathy,
Textbook of Pediatric Infectious Diseases (pp. 147-153). New Delhi: Jaypee Brothers
Medical Publisher.
Kemenkes RI. (2010). Situasi Pneumonia Balita di Indonesia. Buletin Jendela
Epidemiologi.
Landia, S., Retno, A. S., & Makmuri, M. (2005, September). Tata Laksana
Bronkiolitis. Continuing Education : Ilmu Kesehatan Anak XXXV, Kapita Selekta IKA IV.
Surabaya: SMF IKA FK UNAIR.
Rahajoe, N. N., Supriyatno, B., & Setyanto, D. B. (2010). Buku Ajar Respirologi
Anak, Edisi Pertama. Jakarta: Badan Penerbit IDAI.
Retno, A. S., Landia, S., & Makmuri, M. (2006, Juli). Pneumonia. Continuing
Education : Ilmu Kesehatan Anak XXXVI, Kapita Selekta IKA VI. Surabaya: SMF IKA FK
UNAIR.
Said, M. (2010). Pneumonia. In N. N. Rahajoe, B. Supriyatno, & D. B. Setyanto,
Buku Ajar Respirologi Anak, Edisi Pertama (pp. 350-365). Jakarta: Penerbit IDAI.
Secticsh, T., & Prober, C. (2003). Pneumonia. In R. Behrman, R. Kliegman, & H.
Jenson, Nelson Textbook of Pediatrics, 17th. Philadelphia: Saunders.
Setyoningrum, R., Setiawati, L., & Makmuri, M. (2006). Pneumonia. Continuing
Education Ilmu Kesehatan Anak XXXVI.
Subanada, I. B., Setyanto, D. B., Supriyatno, B., & Boediman, I. (2009). Faktor-
Faktor yang Berhubungan dengan Bronkiolitis Akut. Saripediatri, 392-396.
-
30
WHO. (2013). Pocket Book of Hospital Care for Children, 2nd Ed. Geneva: World
Health Organization.
Zain, M. S. (2010). Bronkiolitis. In N. N. Rahajoe, B. Supriyatno, & D. B. Setyanto,
Buku Ajar Respirologi Anak, Edisi Pertama (pp. 333-349). Jakarta: Penerbit IDAI.