ARTRITIS REUMATOID
-
Upload
icha-maidinah -
Category
Documents
-
view
29 -
download
2
description
Transcript of ARTRITIS REUMATOID
ARTRITIS REUMATOID
I. Definisi
Penyakit artritis reumatoid (AR) merupakan penyakit sistemik yang bersifat progresif, yang mengenai jaringan lunak dan cenderung untuk menjadi kronis. Jadi, sebenarnya terlibatnya sendi pada penderita-penderita penyakit AR ini pada tahap berikutnya setelah penyakit ini berkembang lebih lanjut sesuai dengan sifat progresivitasnya. Penyakit ini disebabkan karena adanya inflamasi dari membran sinovial dari sendi diartroidial. Artritis rematoid adalah suatu penyakit autoimun dimana persendian (biasanya sendi tangan dan kaki) secara simetris mengalami peradangan, sehingga terjadi pembengkakan, nyeri dan seringkali akhirnya menyebabkan kerusakan bagian dalam sendi. Artritis reumatoid juga bisa menyebabkan sejumlah gejala di seluruh tubuh. Penyakit ini terjadi pada sekitar 1% dari jumlah penduduk, dan wanita 2-3 kali lebih sering dibandingkan pria. Biasanya pertama kali muncul pada usia 25-50 tahun, tetapi bisa terjadi pada usia berapapun.
II. Etiologi
Artritis reumatoid ini merupakan bentuk artritis yang serius, disebabkan oleh peradangan kronis yang bersifat progresif, yang menyangkut persendian. Ditandai dengan sakit dan bengkak pada sendi-sendi terutama pada jari-jari tangan, pergelangan tangan, siku, dan lutut. Penyebab artritis reumatoid masih belum diketahui walaupun banyak hal mengenai patogenesisnya telah terungkap. Penyakit ini tidak dapat ditunjukkan memiliki hubungan pasti dengan genetik. Terdapat kaitan dengan penanda genetik seperti HLA-DW4 (Human Leukocyte Antigens) dan HLA-DR5 pada orang Kaukasia. Namun pada orang Amerika, Afrika, Jepang, dan Indian Chippewa hanya ditentukan kaitan dengan HLA-DW4. Destruksi jaringan sendi terjadi melalui dua cara. Pertama adalah destruksi pencernaan oleh produksi, protease, kolagenase, dan enzim hidrolitik lainnya. Enzim ini memecah kartilago, ligamen, tendon, dan tulang pada sendi, serta dilepaskan bersama – sama dengan radikal O2 dan metabolit asam arakidonat oleh leukosit polimorfonuklear dalam cairan sinovial. Proses ini diduga adalah bagian dari respon autoimun terhadap antigen yang diproduksi secara lokal Destruksi jaringan juga terjadi melalui kerja panus reumatoid. Panus merupakan jaringan granulasi atau vaskuler yang terbentuk dari sinovium yang meradang dan kemudian meluas ke sendi. Di sepanjang pinggir panus terjadi destruksi, kolagen, dan proteoglikan melalui produksi enzim oleh sel di dalam panus tersebut.
Artritis Reumatoid
Artritis Reumatoid (AR) merupakan suatu penyakit yang tersebar luas serta melibatkan semua kelompok ras dan etnik di dunia. Penyakit ini merupakan suatu penyakit autoimun yang ditandai dengan terdapatnya sinovitis erosif simetrik yang walaupun terutama mengenai jaringan persendian, seringkali juga melibatkan organ tubuh lainnya
Sebagian besar penderita menunjukkan gejala penyakit kronik yang hilang timbul, yang jika tidak diobati akan menyebabkan terjadinya kerusakan persendian dan deformitas sendi yang progresif yang menyebabkan disabilitas bahkan kematian dini. Walaupun faktor genetik, hormon sex, infeksi dan umur telah diketahui berpengaruh kuat dalam menentukan pola morbiditas penyakit ini.hingga etiologi AR yang sebenarnya tetap belum dapat diketahui dengan pasti.
Gejala Klinis
Gejala klinis utama AR adalah poliartritis yang mengakibatkan terjadinya kerusakan pada rawan sendi dan tulang disekitarnya. Kerusakan ini terutama mengenai sendi perifer pada tangan dan kaki yang umum nya bersifat simetris. Pada kasus AR yang jelas diag-nosis tidak begitu sulit untuk ditegakkan. Akan tetapi pada masa permulaan penyakit, seringkali gejala AR tidak bermanifestasi dengan jelas, sehingga kadang kadang timbul kesulitan dalam menegakkan diagnosis. Walaupun demikian dalam menghadapi AR yang pada umumnya berlangsung kronis ini, seorang dokter tidak perlu terlalu cepat untuk menegakkan diagnosis yang pasti. Adalah lebih baik untuk menunda diagnosis AR selama beberapa bulan dari pada gagal mendiagnosis terdapatnya jenis artritis lain yang seringkali memberi-kan gejala yang serupa5. Pada penderita harus diberi tahukan bahwa semakin lama diagnosis AR tidak dapat ditegakkan dengan pasti oleh seorang dokter yang berpengalaman, umumnya akan semakin baik pula prognosis AR yang dideritanya.
Kriteria Diagnosis
Kriteria diagnostik AR disusun untuk pertama kalinya oleh suatu komite khusus dari American Rheumatism Association (ARA) pada tahun 1956. Karena kriteria tersebut dianggap tidak spesifik dan terlalu rumit untuk digunakan dalam klinik, komite tersebut melakukan peninjauan kembali terhadap kriteria klasifikasi AR tersebut pada tahun 1958.
Dengan kriteria tahun 1958 ini ini seseorang dikatakan menderita AR klasik jika memenuhi 7 dari 11 kriteria yang ditetapkan, definit jika memenuhi 5 kriteria, probable jika memenuhi 3 kriteria dan possible jika hanya memenuhi 2 kriteria saja. Walaupun kriteria tahun 1958 ini telah digunakan selama hampir 30 tahun, akan tetapi dengan terjadinya perkembangan pengetahuan yang pesat mengenai AR, ternyata diketahui bahwa dengan menggunakan kriteria tersebut banyak dijumpai kesalahan diagnosis atau dapat me-masukkan jenis artritis lain seperti spondyloarthro-pathy seronegatif, penyakit pseudorheumatoid akibat deposit calcium
pyrophosphate dihydrate, lupus erite-matosus sistemik, polymyalgia rheumatica, penyakit Lyme dan berbagai jenis artritis lainnya sebagai AR.
Pembagian AR sebagai classic, definite, probable dan possible, secara klinis juga dianggap tidak relevan lagi. Hal ini disebabkan karena dalam praktek sehari hari, tidak perlu dibedakan penata-laksanaan AR yang classic dari AR definite. Selain itu seringkali penderita yang terdiagnosis sebagai menderita AR probable ternyata menderita jenis artritis yang lain.
Walaupun peranan faktor reumatoid dalam pato-genesis AR belum dapat diketahui dengan jelas, da-hulu dianggap penting untuk memisahkan kelompok penderita seropositif dari seronegatif. Akan tetapi pada faktanya, faktor reumatoid seringkali tidak dapat dijumpai pada stadium dini penyakit atau pembentukan nya dapat ditekan oleh disease modifying anti-rheumatic drugs (DMARD). Selain itu spesifisitas faktor reumatoid ternyata tidak dapat diandalkan karena dapat pula dijumpai pada beberapa penyakit lain. Dua kriteria tahun 1958 yang lain seperti analisis bekuan musin dan biopsi membran sinovial memerlukan prosedur invasif sehingga tidak praktis untuk digunakan dalam diagnosis rutin.
Dengan menggabungkan variabel yang paling sensitif dan spesifik pada 262 penderita AR dan 262 penderita kontrol, pada 1987 ARA berhasil dilakukan revisi susunan kriteria klasifikasi reumatoid artritis dalam format tradisional yang baru. Susunan kriteria tersebut adalah sebagai berikut:
1987 Revised A.R.A. Criteria for Rheumatoid Arthritis
1. Kaku pagi hari 2. Artritis pada 3 daerah persendian atau lebih
3. Artritis pada persendian tangan
4. Artritis simetris
5. Nodul reumatoid
6. Faktor reumatoid serum positif
7. Perubahan gambaran radiologis
Penderita dikatakan menderita AR jika memenuhi sekurang kurangnya kriteria 1 sampai 4 yang diderita sekurang kurangnya 6 minggu.
Konsep Pengobatan AR
Walaupun hingga kini belum berhasil didapatkan suatu cara pencegahan dan pengobatan AR yang sempurna, saat ini pengobatan pada penderita AR ditujukan untuk:
1. Menghilangkan gejala inflamasi aktif baik lokal maupun sistemik 2. Mencegah terjadinya destruksi jaringan
3. Mencegah terjadinya deformitas dan memelihara fungsi persendian agar tetap dalam keadaan baik.
4. Mengembalikan kelainan fungsi organ dan persen dian yang terlibat agar sedapat mungkin menjadi normal kembali.
Dalam pengobatan AR umumnya selalu dibutuh kan pendekatan multidisipliner. Suatu team yang idealnya terdiri dari dokter, perawat, ahli fisioterapi, ahli terapi okupasional, pekerja sosial, ahli farmasi, ahli gizi dan ahli psikologi, semuanya memiliki peranan masing masing dalam pengelolaan penderita AR baik dalam bidang edukasi maupun penatalaksanaan pengobatan penyakit ini. Pertemuan berkala yang teratur antara penderita dan keluarganya dengan team pengobatan ini umumnya akan memungkinkan penatalaksanaan penderita menjadi lebih baik dan juga akan meningkatkan kepatuhan penderita untuk berobat.
Setelah diagnosis AR dapat ditegakkan, pendekatan pertama yang harus dilakukan adalah segera berusaha untuk membina hubungan yang baik antara penderita dan keluarganya dengan dokter atau team pengobatan yang merawatnya. Tanpa hubungan yang baik ini agaknya akan sukar untuk dapat memelihara ketaatan penderita untuk tetap berobat dalam suatu jangka waktu yang cukup lama.
Peranan Pendidikan dalam Pengobatan AR
Penerangan tentang kemungkinan faktor etiologi, patogenesis, riwayat alamiah penyakit dan penatalaksanaan AR kepada penderita merupakan hal yang amat penting untuk dilakukan. Dengan penerangan yang baik mengenai penyakitnya, penderita AR diharapkan dapat melakukan kontrol atas perubahan emosional, motivasi dan kognitif yang terganggu akibat penyakit ini.
Saat ini terdapat telah banyak publikasi tentang manfaat pendidikan dini pada penderita AR. Salah satu yang banyak dilaksanakan di Amerika Serikat dan Kanada adalah adalah The Arthritis Self Management Program, yang diperkenalkan oleh Lorig dkk. dari Stanford University. Peningkatan pengetahuan penderita tentang penyakitnya telah terbukti akan meningkatkan motivasinya untuk melakukan latihan yang dianjurkan, sehingga dapat mengurangi rasa nyeri yang dialaminya.
Trend Pengobatan AR Saat Ini
Berbeda dengan trend pada dekade yang lalu, saat ini banyak di antara para ahli penyakit reumatik yang telah meninggalkan cara pengobatan tradisional yang menggunakan 'piramida terapeutik. Beberapa ahli bahkan menganjurkan untuk menggunakan pendekatan step down
bridge dengan menggunakan kombinasi beberapa jenis DMARD yang dimulai pada saat yang dini untuk kemudian dihentikan secara bertahap pada saat aktivitas AR telah dapat terkontrol.
Hal ini didasarkan pada pendapat bahwa penatalaksanaan yang efektif hanya dapat dicapai bila pengobatan dapat diberikan pada masa dini penyakit.
Penggunaan OAINS dalam Pengobatan AR
Obat Anti Inflamasi Non Steroid (OAINS) umum nya diberikan pada penderita AR sejak masa dini penyakit yang dimaksudkan untuk mengatasi nyeri sendi akibat inflamasi yang seringkali dijumpai walaupun belum terjadi proliferasi sinovial yang bermakna. Selain dapat mengatasi inflamasi, OAINS juga memberikan efek analgesik yang sangat baik.
OAINS terutama bekerja dengan menghambat enzim siklooxygenase sehingga menekan sintesis prostaglandin. Masih belum jelas apakah hambatan enzim lipooxygenase juga berperanan dalam hal ini, akan tetapi jelas bahwa OAINS berkerja dengan cara:
o Memungkinkan stabilisasi membran lisosomal
o Menghambat pembebasan dan aktivitas mediator inflamasi (histamin, serotonin, enzim lisosomal dan enzim lainnya).
o Menghambat migrasi sel ke tempat peradangan
o Menghambat proliferasi seluler
o Menetralisasi radikal oksigen
o Menekan rasa nyeri
Selama ini telah terbukti bahwa OAINS dapat sangat berguna dalam pengobatan AR, walaupun OAINS bukanlah merupakan satu satunya obat yang dibutuhkan dalam pengobatan AR. Hal ini di sebabkan karena golongan OAINS tidak memiliki khasiat yang dapat melindungi rawan sendi dan tulang dari proses destruksi akibat AR. Untuk mengatasi proses destruksi tersebut masih diperlukan obat obatan lain yang termasuk dalam golongan DMARD.
Efek Samping OAINS pada Pengobatan Penderita AR
Semua OAINS secara potensial umumnya ber-sifat toksik. Toksisitas OAINS yang umum dijumpai adalah efek sampingnya pada traktus gastrointestinalis terutama jika OAINS digunakan bersama obat obatan lain, alkohol, kebiasaan merokok atau dalam keadaan stress. Usia juga merupakan suatu faktor risiko untuk mendapatkan efek samping gastrointestinal akibat OAINS. Pada penderita yang sensitif dapat digunakan preparat OAINS yang berupa suppositoria, pro drugs, enteric coated, slow release atau non-acidic. Akhir akhir ini juga sedang dikembangkan
OAINS yang bersifat selektif terhadap jalur COX-2 metabolisme asam arakidonat. OAINS yang selektif terhadap jalur COX-2 umumnya kurang berpengaruh buruk pada mukosa lambung dibandingkan dengan preparat OAINS biasa.
Efek samping lain yang mungkin dijumpai pada pengobatan OAINS antara lain adalah reaksi hiper-sensitivitas, gangguan fungsi hati dan ginjal serta pe-nekanan sistem hematopoetik.
Selama duapuluh tahun terakhir ini, berbagai jenis OAINS baru dari berbagai golongan dan cara penggunaan telah dapat diperoleh di pasaran. Dalam memilih suatu OAINS untuk digunakan pada seorang penderita AR, seorang dokter umumnya harus mempertimbangkan beberapa hal seperti:
o Khasiat anti inflamasi
o Efek samping obat
o Kenyamanan / kepatuhan penderita
o Biaya.
Karena faktor seperti khasiat anti inflamasi, efek analgesik, beratnya efek samping atau biaya dari berbagai jenis OAINS saat ini umumnya masih tidak jauh berbeda, sejak beberapa tahun terakhir ini pilihan OAINS lebih banyak bergantung pada faktor kenyamanan dan kepatuhan penderita dalam menggunakan OAINS.
Penggunaan DMARD pada Penderita AR
Pada dasarnya saat ini terdapat terdapat dua cara pendekatan pemberian DMARD pada pengobatan penderita AR. Cara pertama adalah pemberian DMARD tunggal yang dimulai dari saat yang sangat dini. Pendekatan ini didasarkan pada pemikiran bahwa destruksi sendi pada AR terjadi pada masa dini penyakit. Brook and Corbett, pada penelitiannya menemukan bahwa 90% penderita AR telah menunjukkan gambaran erosi secara radiologis pada dua tahun pertama setelah menderita penyakit. Hasil pengobatan jangka panjang yang buruk pada sebagian besar penelitian sangat mungkin disebabkan karena pengobatan baru dimulai setelah masa kritis ini dilampaui.
Cara pendekatan lain adalah dengan menggunakan dua atau lebih DMARD secara simultan atau secara siklik seperti penggunaan obat obatan imunosupresif pada pengobatan penyakit keganasan. Kecenderungan untuk menggunakan kombinasi DMARD dalam pengobatan AR ini timbul sejak dekade yang silam karena banyak diantara para ahli reumatologi beranggapan bahwa terapi DMARD secara sekwensial, pada jangka panjang tidak berhasil mencegah terjadinya kerusakan sendi yang progresif.
Sebenarnya tidak terdapat suatu batasan yang tegas mengenai kapan kita harus mulai menggunakan DMARD. Hal ini disebabkan karena hingga kini belum terdapat suatu cara yang tepat untuk dapat mengukur beratnya sinovitis atau destruksi tulang rawan pada penderita AR. Dengan demikian, keputusan untuk menggunakan DMARD pada seorang penderita AR akan sepenuhnya bergantung pada pertimbangan dokter yang mengobatinya. Umumnya pada penderita yang diagnosisnya telah dapat ditegakkan dengan pasti, OAINS harus diberikan dengan segera. Pada penderita yang tersangka menderita AR yang tidak menunjukkan respons terhadap OAINS yang cukup baik dalam beberapa minggu, DMARD dapat dimulai diberikan untuk dapat mengontrol progresivitas penyakitnya.
Beberapa jenis DMARD yang lazim digunakan untuk pengobatan AR adalah:
Klorokuin
Klorokuin merupakan DMARD yang paling banyak digunakan di Indonesia. Hal ini disebabkan karena klorokuin sangat mudah didapat dengan biaya yang amat terjangkau sesuai dengan kebijaksanaan pemerintah Indonesia dalam hal eradikasi penyakit malaria.
Sebagai DMARD, klorokuin memiliki beberapa keterbatasan. Banyak diantara para ahli yang ber-pendapat bahwa khasiat dan efektivitas klorokuin agaknya lebih rendah dibandingkan dengan DMARD lainnya, walaupun toksisitasnya juga lebih rendah dibandingkan dari DMARD lainnya. Dari pengalaman penggunaan klorokuin di Indonesia diketahui bahwa sebagian penderita akan menghentikan penggunaan klorokuin pada suatu saat karena merasa bahwa obat ini kurang bermanfaat bagi penyakitnya.
Toksisitas klorokuin sebenarnya tidak perlu terlalu dikhawatirkan. Klorokuin dapat digunakan dengan aman jika dilakukan pemantauan yang baik selama penggunaannya dalam jangka waktu yang panjang. Efek samping pada mata, sebenarnya hanya terjadi pada sebagian kecil penderita saja. Mackenzie and Scherbel, pada penelitiannya telah dapat menunjukkan bahwa toksisitas klorokuin pada retina hanya bergantung pada dosis harian saja dan bukan dosis kumulatifnya. Dosis antimalaria yang dianjurkan untuk pengobatan AR adalah klorokuin fosfat 250 mg/hari atau hidroksiklorokuin 400 mg/hari. Pada dosis ini jarang sekali terjadi komplikasi penurunan ketajaman penglihatan. Efek samping lain yang mungkin dijumpai pada penggunaan antimalaria adalah dermatitis makulopapular, nausea, diare dan anemia hemolitik. Walaupun sangat jarang dapat pula terjadi diskrasia darah atau neuromiopati pada beberapa penderita.
Sulfazalazine
Sulfasalazine (SASP,salicyl-azo-sulfapyridine) diperkenalkan untuk pertama kalinya oleh Nana Svartz di Swedia pada sekitar tahun 1930. Pada mulanya obat ini digunakan untuk mengobati artritis inflamatif yang diduga disebabkan karena infeksi, akan tetapi setelah digunakan beberapa waktu, perhatian terhadap obat ini menurun akibat dipublikasikannya laporan Sinclair dan Duthie mengenai pengaruh yang kurang baik pada penggunaan obat ini di Inggris. Obat ini kemudian kembali menjadi populer setelah di publikasikannya laporan McConkey, Bird dan
kawan kawan yang meneliti kembali khasiat SASP pada penderita AR dengan metodologi penelitian yang lebih baik.
Untuk pengobatan AR sulfasalazine dalam bentuk enteric coated tablet digunakan mulai dari dosis 1 x 500 mg / hari, untuk kemudian ditingkatkan 500 mg setiap minggu sampai mencapai dosis 4 x 500 mg. Setelah remisi tercapai dengan dosis 2 g / hari, dosis diturunkan kembali sehingga mencapai 1 g /hari untuk digunakan dalam jangka panjang sampai remisi sempurna terjadi. Jika sulfasalazine tidak menunjukkan khasiat yang di kehendaki dalam 3 bulan, obat ini dapat dihentikan dan digantikan dengan DMARD lain atau tetap digunakan dalam bentuk kombinasi dengan DMARD lainnya.
Kurang lebih 20% penderita AR menghentikan pengobatan SASP karena mengalami nausea, mun-tah atau dispepsia. Gangguan susunan syaraf pusat seperti pusing atau iritabilitas dapat pula dijumpai. Neutropenia, agranulositosis dan pansitopenia yang reversibel telah pernah dilaporkan terjadi pada penderita yang mendapatkan SASP. Ruam kulit terjadi kurang lebih pada 1% sampai 5% dari penderita yang menggunakan SASP. Penurunan jumlah sel spermatozoa yang reversibel juga pernah dilaporkan walaupun belum pernah dilaporkan adanya pening-katan abnormalitas foetus.
D-penicillamine
D-penicillamine (DP) mulai meluas penggunaannya sejak tahun tujuhpuluhan. Walaupun demikian, karena obat ini bekerja sangat lambat, saat ini DP kurang disukai lagi untuk digunakan dalam pengobatan AR. Umumnya diperlukan waktu pengobatan kurang lebih satu tahun untuk dapat mencapai keadaan remisi yang adekwat, dan rentang waktu ini dianggap terlalu lama bagi sebagian besar penderita AR
Dalam pengobatan AR, DP (Cuprimin 250 mg atau Trolovol 300 mg) digunakan dalam dosis 1 x 250 sampai 300 mg/hari kemudian dosis ditingkatkan setiap dua sampai 4 minggu sebesar 250 sampai 300 mg/hari untuk mencapai dosis total 4 x 250 sampai 300 mg/hari.
Efek samping DP antara lain adalah ruam kulit urtikarial atau morbilformis akibat reaksi alergi, stomatitis dan pemfigus. DP juga dapat menyebabkan trombositopenia, lekopenia dan agranulositosis. Pada ginjal DP dapat menyebabkan timbulnya proteinuria ringan yang reversible sampai pada suatu sindroma nefrotik. Efek samping lain yang juga dapat timbul adalah lupus like syndrome, polimiositis, neuritis, miastenia gravis, gangguan mengecap, nausea, muntah, kolestasis intrahepatik dan alopesia.
Garam emas
Auro Sodium Thiomalate (AST) intramuskular telah dianggap sebagai suatu gold standard bagi DMARD sejak 20 tahun terakhir ini. Khasiat obat ini tidak diragukan lagi, walaupun penggunaan obat ini seringkali menyertakan efek samping dari yang ringan sampai yang cukup berat.
AST (Tauredon ampul 10, 20 dan 50 mg) diberikan secara intramuskular yang dimulai dengan dosis percobaan pertama sebesar 10 mg, disusul dengan dosis percobaan kedua sebesar 20 mg setelah 1 minggu kemudian. Setelah 1 minggu, dosis penuh diberikan sebesar 50 mg / minggu selama 20 minggu. Jika respons penderita belum memuaskan setelah 20 minggu, pengobatan dapat dilanjutkan dengan pemberian dosis tambahan sebesar 50 mg setiap 2 minggu sampai 3 bulan. Kalau masih diperlukan AST kemudian dapat diberikan dalam dosis sebesar 50 mg setiap 3 minggu sampai keadaan remisi yang memuaskan dapat tercapai.
Efek samping AST antara lain adalah pruritus, stomatitis, proteinuria, trombositopenia dan aplasia sumsum tulang. Efek samping AST agaknya terjadi lebih sering pada pengemban HLA- DR3A. Jika timbul efek samping yang ringan, dosis AST dapat dikurangi atau dihentikan untuk sementara. Jika gejala efek samping tersebut menghilang, AST kemudian dapat diberikan lagi dalam dosis yang lebih rendah.
Ridaura (auranofin tablet 3 mg) adalah preparat garam emas oral telah dikenal sejak awal dekade yang lalu dan dianggap sebagai DMARD yang berlainan sifatnya dari AST. Walaupun obat ini terbukti berkhasiat dalam pengobatan AR, lebih mudah digunakan serta tidak memerlukan pemantauan yang ketat seperti AST, banyak para ahli yang berpendapat bahwa khasiat auranofin tidaklah lebih baik dibandingkan dengan AST.
Auranofin sangat berguna bagi penderita AR yang menunjukkan efek samping terhadap AST. Auranofin diberikan dalam dosis 2 x 3 mg sehari. Efek samping proteinuria dan trombositopenia lebih jarang dijumpai dibandingkan dari penggunaan AST. Pada awal penggunaan auranofin, banyak penderita yang mengalami diare, yang dapat diatasi dengan menurun- kan dosis pemeliharaan yang digunakan.
Methotrexate
Methotrexate (MTX) adalah suatu sitostatika golongan antagonis asam folat yang banyak digunakan sejak 15 tahun yang lalu. Obat ini sangat mudah digunakan dan rentang waktu yang dibutuhkan untuk dapat mulai bekerja relatif lebih pendek (3 - 4 bulan) jika dibandingkan dengan DMARD yang lain. Dalam pengobatan penyakit keganasan, MTX bekerja dengan menghambat sintesis thymidine sehingga menyebab-kan hambatan pada sintesis DNA dan proliferasi selular. Apakah mekanisme ini juga bekerja dalam penggunaannya sebagai DMARD belum diketahui dengan pasti.
Pemberian MTX umumnya dimulai dalam dosis 7.5 mg (5 mg untuk orang tua) setiap minggu. Walaupun dosis efektif MTX sangat bervariasi, sebagian besar penderita sudah akan merasakan manfaatnya dalam 2 sampai 4 bulan setelah pengobatan. Jika tidak terjadi kemajuan dalam 3 sampai 4 bulan maka dosis MTX harus segera ditingkatkan.
Efek samping MTX dalam dosis rendah seperti yang digunakan dalam pengobatan AR umumnya jarang dijumpai akan tetapi juga dapat timbul berupa kerentanan terhadap infeksi, nausea, vomitus, diare, stomatitis, intoleransi gastrointestinal, gangguan fungsi hati, alopesia, aspermia
atau leukopenia. Efek samping ini biasanya dapat diatasi dengan mengurangi dosis atau menghentikan pemberian MTX. Kelainan hati dapat dicegah dengan tidak menggunakan MTX pada penderita AR yang obese, diabetik, peminum alkohol atau penderita yang sebelumnya telah memiliki kelainan hati.
Pada penderita AR yang menunjukkan respons yang baik terhadap MTX, pemberian asam folinat (Leucovorin) dapat mengurangi beratnya efek samping yang terjadi. Leucovorin diberikan dalam dosis 6 sampai 15 mg/m2 luas permukaan badan setiap 6 jam selama 72 jam jika terdapat efek samping MTX yang dapat membahayakan penderita.
Walaupun penggunaan MTX memberikan harapan yang baik dalam pengobatan AR, akan tetapi seperti halnya penggunaan sitostatika lain, MTX sebaiknya hanya diberikan kepada penderita AR yang progresif dan gagal di kontrol dengan DMARD standard lainnya.
Cyclosporin - A
Cyclosporin - A (CS-A), adalah suatu undeca-peptida siklik yang di isolasi dari jamur Tolypocladium inflatum Gams pada tahun 1972. Dalam dosis rendah, CS-A telah terbukti khasiatnya sebagai DMARD dalam mengobati penderita AR. Pengobatan dengan CS-A terbukti dapat menghambat progresivitas erosi dan kerusakan sendi. Kendala utama penggunaan obat ini adalah sifat nefrotoksik yang sangat bergantung pada dosis yang digunakan. Gangguan fungsi ginjal ini dapat menyebabkan terjadinya peningkatan kadar kreatinin serum atau hipertensi. Efek samping lain CS-A adalah gangguan fungsi hati, hipertrofi gingiva, hipertrikosis, rasa terbakar pada ekstremitas dan perasaan lelah.
Dosis awal CS-A yang lazim digunakan untuk pengobatan AR adalah 2,5 mg/KgBB/hari yang diberikan terbagi dalam 2 dosis setiap 12 jam. Dosis dapat ditingkatkan sebesar 25% dosis awal setelah 6 minggu hingga mencapai 4 mg/KgBB/hari sehingga sehingga tercapai kadar CS-A serum sebesar 74 - 150 ng/ml atau jika kadar kreatinin serum meningkat mencapai lebih dari 50% nilai basal. Dosis peme-liharaan rata rata berkisar antara 4 mg/KgBB/hari. Dalam dosis tersebut ternyata terjadi perbaikan yang bermakna dalam beberapa outcome yang diukur.
Bridging Therapy dalam Pengobatan AR
Bridging therapy adalah pemberian glukokortikoid dalam dosis rendah (setara dengan prednison 5 sampai 7,5 mg/hari) sebagai dosis tunggal pada pagi hari. Walaupun pemberian glukokortikoid dosis rendah tidak menimbulkan perubahan yang bermakna kadar dan irama kortisol plasma atau growth hormone, pemberian glukokortikoid dosis rendah ini akan sangat berguna untuk mengurangi keluhan penderita sebelum DMARD yang diberikan dapat bekerja.
Pengobatan AR Eksperimental
Selain dari cara pengobatan di atas, terdapat pula beberapa cara lain yang dapat dipakai untuk mengobati penderita AR, akan tetapi karena belum dilakukan uji klinik mengenai khasiat dan
efektivitas dari modalitas tersebut, cara pengobatan tersebut masih bersifat eksperimental dan belum digunakan secara luas dalam pengobatan AR. Pengobatan eksperimental AR ini antara lain meliputi penggunaan plasmaferesis, thalidomide, J-interferon, inhibitor IL-1 dan antibodi monoclonal.
Peranan Dietetik dalam Pengobatan AR
AR adalah suatu penyakit inflamasi sistemik kronik dan bukan suatu penyakit metabolik. Walaupun beberapa jenis modifikasi dietetik, antara lain yang terakhir berupa suplementasi asam lemak omega 3 seperti asam eikosapentanoat pernah dicoba dalam beberapa penelitian, ternyata hasilnya tidak begitu meyakinkan. Dengan demikian hingga saat ini sebagian besar para ahli berpendapat bahwa selain untuk mencapai berat badan ideal, agaknya modifikasi dietetik saat ini belum jelas kegunaannya dalam merubah riwayat alamiah penyakit ini
http://www.naturindonesia.com/artikel-berbagai-penyakit-degeneratif/449-artritis-reumatoid-.html
BAB I
PENDAHULUAN
I.1 Latar Belakang
Artritis reumatoid merupakan kasus panjang yang sangat sering diujikan. Bisanya
terdapat banyak tanda- tanda fisik. Diagnosa penyakit ini mudah ditegakkan. Tata laksananya
sering merupakan masalah utama. Insiden pucak dari artritis reumatoid terjadi pada umur dekade
keempat, dan penyakit ini terdapat pada wanita 3 kali lebih sering dari pada laki- laki. Terdapat
insiden familial ( HLA DR-4 ditemukan pada 70% pasien ).
Artritis reumatoid diyakini sebagai respon imun terhadap antigen yang tidak diketahui.
Stimulusnya dapat virus atau bakterial. Mungkin juga terdapat predisposisi terhadap penyakit.
I.2 Tujuan
1.2.1. Tujuan Umum
Untuk meningkatkan pengetahuan dan keterampilan perawat dalam memberikan
asuhan keperawatan pada pasien dengan penyakit Artritis Reumatoid, dan sebagai
bahan literatur bagi mahasiswa keperawatan.
1.2.2. Tujuan Khusus
Untuk meningkatkan pengetahuan dan keterampilan perawat dan mahasiswa
keperawatan dalam :
1. Mengidentifikasi tanda dan gejala Artritis Reumatoid.
2. Memberikan asuhan keperawatan yang tepat pada penderita Artritis Reumatoid.
3. Mencegah untuk tidak terjadinya komplikasi pada penderita Artritis.
BAB II
TINJAUAN PUSTAKA
2.1. PENGERTIAN
Artritis Reumatoid adalah penyakit autoimun sistemik kronis yang tidak diketahui
penyebabnya dikarekteristikan dengan reaksi inflamasi dalam membrane sinovial yang mengarah
pada destruksi kartilago sendi dan deformitas lebih lanjut.
( Susan Martin Tucker.1998 )
Artritis Reumatoid ( AR ) adalah kelainan inflamasi yang terutama mengenai mengenai
membran sinovial dari persendian dan umumnya ditandai dengan dengan nyeri persendian, kaku
sendi, penurunan mobilitas, dan keletihan.
( Diane C. Baughman. 2000 )
Artritis rematoid adalah suatu penyakit inflamasi kronik dengan manifestasi utama
poliartritis progresif dan melibatkan seluruh organ tubuh.
( Arif Mansjour. 2001 )
2.2. INSIDEN
AR terjadi antara usia 30 tahun dan 50 tahun dengan puncak insiden antara usia 40 tahun
dan 60 tahun. Wanita terkena dua sampai tiga kali lebih sering dari pada pria.
2.3. ETIOLOGI
AR adalah suatu penyakit otoimun yang timbul pada individu – individu yang rentang
setelah respon imun terhadap agen pencetus yang tidak diketahui. Faktor pencetus mungkin
adalah suatu bakteri, mikoplasma, virus yang menginfeksi sendi atau mirip dengan sendi secara
antigenis. Biasanya respon antibodi awal terhadap mikro-organisme diperatarai oleh IgG.
Walaupun respon ini berhasil mengancurkan mikro-organisme, namun individu yang mengidap
AR mulai membentuk antibodi lain biasanya IgM atau IgG, terhadap antibodi Ig G semula.
Antibodi ynng ditujukan ke komponen tubuh sendiri ini disebut faktor rematoid ( FR ). FR
menetap di kapsul sendi, dan menimbulkan peradangan kronik dan destruksi jaringan AR
diperkirakan terjadi karena predisposisi genetik terhadap penyakit autoimun.
2.4. PATOFISIOLOGI
Faktor genetik, infeksi
Sasaran primer Sinovium
Sinovitis Proliferatif
Pelepasan kolagenesa & produksi lisozim o/ fagosit Pembengkakan, kekakuan pergelangan tangan & sendi jari tangan
Erosi sendi & periartikularis P’katan tekanan sendi distensi serta putusnya kapsula & ligamentum
Kista dan kolaps sendi Sublaksasi sendi MCP & p’kembangan penyimpangan ulna klasik sering
timbul
Hiperekstensi / deformitas fleksi bisa b’kembang dlm sendi IP ibu jari tangan, sendi
PIP jr tgn, sendi MCP & IP jr tgn
Tenosinovitis, jari tng pelatuk, rupture tendo & sindroma terowongan kaspal lazim
di temukan
2.5. MANIFESTASI KLINIS
1. Ditetapkan dengan tahapan dan keparahan penyakit.
2. Nyeri sendi, bengkak, hangat, eritema, dan kurang berfungsi adalah gambaran klinis yang
klasik.
3. Palpitasi persendian menunjukan jaringan spon atau boggi.
4. Seringkali dapat diaspirasi cairan dari sendi yang mengalami pembengkakan.
Pola karakteristik dari persendian yang terkena
1. Mulai pada persendian kecil ditangan, pergelangan , dan kaki.
2. Secara progresif menenai persendian, lutut, bahu, pinggul, siku, pergelangan kaki, tulang
belakang serviks, dan temporomandibular.
3. Awitan biasnya akut, bilateral, dan simetris.
4. Persendian dapat teraba hangat, bengkak, dan nyeri ; kaku pada pagi hari berlangsung
selama lebih dari 30 menit.
5. Deformitasi tangan dan kaki adalah hal yang umum.
Gambaran Ekstra-artikular
1. Demam, penurunan berat badan, keletihan, anemia
2. Fenomena Raynaud.
3. Nodulus rheumatoid, tidak nyeri tekan dan dapat bergerak bebas, di temukan pada
jaringan subkutan di atas tonjolan tulang.
2.6. EVALUASI DIAGNOSIS
1. Beberapa faktor yang menujang diagnosa AR: nodulus reumatoid, inflamasi sendi,
temuan laboraturium.
2. Faktor reumatoid ( FR ) terdapat lebih dari 80% pada darah pasien.
3. jumlah sel darah merah dan komponen komplemen C4 menurun.
2.7. PEMERIKSAAN FISIK
Pemeriksaan umum yang lengkap penting di lakukan. Disamping menilai adanya sinovasi
pada setiap sendi, perhatian juga hal –hal berikut ini :
1. Keadaan umum – komplikasi steroid, berat badan.
2. Tangan – meliputi vaskulitasi dan fungsi tangan.
3. Lengan – siku dan sendi bahu, nodul rematoid dan pembesaran kelenjar limfe aksila.
4. Wajah. Periksa mata untuk sindroma Sjorgen, skleritis, episkleritis, skleromalasia
perforans, katarak, anemia dan tanda – tanda hiperviskositas pada fundus. Kelenjar
parotis membesar ( sinroma Sjogren ). Mulut ( kering, karies dentis, ulkus ), suara serak,
sendi temporomandibula ( krepitus ). Catatan : artritis rematoid tidak menyebabkan
iritasi.
5. Leher – adanya tanda – tanda terkenanya tulang servikal.
6. Toraks. Jantung ( adanya perikarditis, defek konduksi, inkompetensi katup aorta dan
mitral ). Paru – paru ( adanya efusi pleural, fibrosis, nodul infark, sindroma Caplan ).
7. Abdomen – adanya splenomegali dan nyeri tekan apigastrik.
8. Panggul dan lutut.
9. Tungkai bawah – adanya ulkus, pembengkakan betis ( kista Baker yang reptur )
neuropati, mononeuritis multipleks dan tanda – tanda kompresi medulla spinalis.
10. Kaki.
11. Urinalisis untuk protein dan darah, serta pemeriksaan rektum untuk menentukan adanya
darah.
2.8. PEMERIKSAAN PENUNJANG
Untuk menyokong diagnosa (ingat bahwa ini terutama merupakan diagnosa klinis)
1. Tes serologik
(a) faktor rematoid – 70% pasien bersifat seronegatif.
Catatan: 100% dengan factor rematoid yang positif jika terdapat nodul
atasindroma
Sjogren
(b) Antibodi antinukleus (AAN)- hasil yang positif terdapat pada kira-kira 20 kasus
2. Foto sinar X pada sendi-sendi yang terkena. Perubahan-perubahan yang dapat di te
mukan adalah:
(a) pembekakan jaringan lunak;
(b) penympitan rongga sendi;
(c) erosi sendi;
(d) osteoporosis juksta artikuler;
Untuk menilai aktivitas penyakit:
1. Erosi progresif pada foto sinar X serial.
2. LED. Ingat bahwa diagnosis banding dari LED yang meningkat pada artritis reumatoid
meliputi :
(a) penyakit aktif ;
(b) amiloidosis ;
(c) infeksi ;
(d) sindroma Sjorgen ;
3. Anemia – berat ringannya anemia normakromik biasanya berkaitan dengan aktifitas.
4. Titer factor rematoid – makin tinggi titernya makin mungkin terdapat kelainan ekstra
artikuler. Faktor ini terkait dengan aktifitas artritis.
2.9. KOMPLIKASI
Kelainan sistem pencernaan yang sering dijumpai adalah gastritis dan ulkus peptik yang
merupakan komlikasi utama penggunaan obat anti inflamasi nonsteroid (OAINS) atau obat
pengubah perjalanan penyakit ( disease modifying antirhematoid drugs, DMARD ) yang menjadi
faktor penyebab morbiditas dan mortalitas utama pada arthritis reumatoid.
Komlikasi saraf yang terjadi memberikan gambaran jelas , sehingga sukar dibedakan
antara akibat lesi artikuler dan lesi neuropatik. Umumnya berhubungan dengan mielopati akibat
ketidakstabilan vertebra servikal dan neuropati iskemik akibat vaskulitis.
2.10. PENATALAKSANAAN
Tujuan dari penatalaksanaan termasuk penyuluhan, keseimbangan antara istirahat dan latihan,
dan rujukan lembaga di komunitas untuk mendapatkan dukungan.
1. AR dini : penatalaksanaan pengobatan termasuk dosis terapeutik salisilat atau obat – obat
antiinflamasi nonsteroid ( NSAIDS ); antimalaria emas, pensilamin, atau sulfasalazin,
methotreksat; analgetik selama periode nyeri hebat.
2. AR sedang , erosit: program formal terapi okupasi dan terapi fisik.
3. AR persisten, erisif; pembedahan rekonstruksi dan kortikosteroid.
4. AR tahap lanjut yang tak pulih: preparat immunosupresif, seperti metotreksat,
siklosfosfamid, dan azatioprin.
5. Pasien AR sering mengalami anoreksia, penurunan berat badan, dan anemia, sehingga
membutuhkan pengkajian riwayat diit yang sangat cermat untuk mengidntifikasi
kebiasaan makan dan makanan yang disukai. ( kortikosteroid dapat menstimulasi napsu
makan dan menyebabkan penambahan berat badan ).
2.11. PROGNOSIS
Perjalanan penyakit artritis reumatoid sangat bervariasi, bergantung pada ketaatan pasien
untuk berobat dalam jangka waktu lama. Sekitar 50 – 70% pasien artritis reumatoid akan
mengalami prognosis yang lebih buruk. Golongan ini umumya meninggi 10 – 15 tahun lebih
cepat dari pada orang tanpa arthritis rheumatoid. Penyebab kematiannya adalah infeksi, penyakit
jantung, gagal pernapasan, gagal ginjal, dan penyakit saluran cerna. Umumnya mereka memiliki
keadaan umum yang buruk, lebih dari 30 buah sendi yang mengalami peradangan, dengan
manifestasi ekstraartikuler, dan tingkat pendidikan yang rendah. Golongan ini memerlukan terapi
secara agresif dan dini karena kerusakan tulang yang luas dapat terjadi dalam 2 tahun pertama.
Istilah rheumatism berasal dari bahasa Yunani, rheumatismos, yang berarti mukus; suatu cairan yang dianggap jahat, mengalir dari otak ke sendi dan struktur lain tubuh sehingga menimbulkan rasa nyeri. Beberapa penelitian menunjukkan memang ada perubahan struktur mucine sendi (mukopolisakarida, asam hialuronat) pada beberapa jenis penyakit reumatik, sehingga istilah yang telah agak lama dipakai itu agaknya masih sesuai sampai saat ini.
Setiap kondisi yang disertai nyeri dan kaku pada sistem muskuloskeletal disebut reumatik, termasuk penyakit jaringan ikat (penyakit kolagen). Sedangkan istilah artritis, umumnya dipakai bila sendi merupakan tempat utama penyakit reumatik.
Reumatologi adalah ilmu yang mempelajari penyakit sendi, termasuk penyakit artritis, fibrositis, bursitis, neuralgia dan kondisi lainnya yang menimbulkan nyeri somatik dan kekakuan.
Hingga kini dikenal lebih dari 100 macam penyakit sendi yang seringkali memberikan gejala yang hampir sama. Oleh karena itu pendekatan diagnostik sangat diperlukan agar didapatkan diagnosis yang tepat, sehingga pasien akhirnya memperolah penatalaksanaan yang adekuat. Perlu diingat pula bahwa gangguan reumatik dapat merupakan manifestasi artikular berbagai penyakit dan sebaliknya beberapa penyakit reumatik mempunyai manifestasi ekstra-artikular pada berbagai organ. (1)
2.1. Definisi
Artritis Reumatoid (AR) merupakan suatu penyakit inflamasi sistemik kronik yang walaupun manifestasi utamanya adalah poliartritis yang progesif, akan tetapi penyakit ini juga melibatkan seluruh organ tubuh.7 Terlibatnya sendi pada pasien artritis reumatoid terjadi setelah penyakit ini berkembang lebih lanjut sesuai dengan sifat progesifitasnya.3 Pada umumnya selain gejala artikular, AR dapat pula menunjukkan gejala konstitusional berupa kelemahan umum, cepat lelah atau gangguan organ non artikular lainnya.7
Artritis Reumatoid ditandai dengan adanya peradangan dari lapisan selaput sendi (sinovium) yang mana menyebabkan sakit, kekakuan, hangat, bengkak dan merah. Peradangan sinovium dapat menyerang dan merusak tulang dan kartilago. Sel penyebab radang melepaskan enzim yang dapat mencerna tulang dan kartilago. Sehingga dapat terjadi kehilangan bentuk dan kelurusan pada sendi, yang menghasilkan rasa sakit dan pengurangan kemampuan bergerak.2
Artritis adalah inflamasi dengan nyeri, panas, pembengkakan, kekakuan dan kemerahan pada sendi. Akibat artritis, timbul inflamasi umum yang dikenal sebagai artritis reumatoid yang merupakan penyakit autoimun.14
Manifestasi tersering penyakit ini adalah terserangnya sendi yang umumnya menetap dan progresif. Mula-mula yang terserang adalah sendi kecil tangan dan kaki. Seringkali keadaan ini mengakibatkan deformitas sendi dan gangguan fungsi disertai rasa nyeri.16
2.2. Epidemiologi
Artritis Reumatoid merupakan suatu penyakit yang telah lama dikenal dan tersebar luas di seluruh dunia serta melibatkan semua ras dan kelompok etnik.
Prevalensi Artritis Reumatoid adalah sekitar 1 persen populasi (berkisar antara 0,3 sampai 2,1 persen).15 Artritis Reumatoid lebih sering dijumpai pada wanita, dengan perbandingan wanita dan pria sebesar 3:1.7 Perbandingan ini mencapai 5:1 pada wanita dalam usia subur.8
Artritis Reumatoid menyerang 2,1 juta orang Amerika, yang kebanyakan wanita. Serangan pada umumnya terjadi di usia pertengahan, nampak lebih sering pada orang lanjut usia. 1,5 juta wanita mempunyai artritis reumatoid yang dibandingkan dengan 600.000 pria.2
2.3. Etiologi
Penyebab Artritis Reumatoid masih belum diketahui. Faktor genetik dan beberapa faktor lingkungan telah lama diduga berperan dalam timbulnya penyakit ini. Hal ini terbukti dari terdapatnya hubungan antara produk kompleks histokompatibilitas utama kelas II, khususnya HLA-DR4 dengan AR seropositif. Pengemban HLA-DR4 memiliki resiko relatif 4:1 untuk menderita penyakit ini.8
Kecenderungan wanita untuk menderita AR dan sering dijumpainya remisi pada wanita yang sedang hamil menimbulkan dugaan terdapatnya faktor keseimbangan hormonal sebagai salah satu faktor yang berpengaruh pada penyakit ini. Walaupun demikian karena pemberian hormon estrogen eksternal tidak pernah menghasilkan perbaikan sebagaimana yang diharapkan, sehingga
kini belum berhasil dipastikan bahwa faktor hormonal memang merupakan penyebab penyakit ini.8
Sejak tahun 1930, infeksi telah diduga merupakan penyebab AR. Dugaan faktor infeksi sebagai penyebab AR juga timbul karena umumnya onset penyakit ini terjadi secara mendadak dan timbul dengan disertai oleh gambaran inflamasi yang mencolok. Walaupun hingga kini belum berhasil dilakukan isolasi suatu mikroorganisme dari jaringan sinovial, hal ini tidak menyingkirkan kemungkinan bahwa terdapat suatu komponen peptidoglikan atau endotoksin mikroorganisme yang dapat mencetuskan terjadinya AR. Agen infeksius yang diduga merupakan penyebab AR antara lain adalah bakteri, mikoplasma atau virus.8,10
Heat shock protein (HSP) adalah sekelompok protein berukuran sedang (60 sampai 90 kDa) yang dibentuk oleh sel seluruh spesies sebagai respons terhadap stress. Walaupun telah diketahui terdapat hubungan antara HSP dan sel T pada pasien AR, mekanisme ini belum diketahui dengan jelas.10
2.4. Patogenesis
Dari penelitian mutakhir diketahui bahwa patogenesis AR terjadi akibat rantai peristiwa imunologis sebagai berikut :
Suatu antigen penyebab AR yang berada pada membran sinovial, akan diproses oleh antigen presenting cells (APC) yang terdiri dari berbagai jenis sel seperti sel sinoviosit A, sel dendritik atau makrofag yang semuanya mengekspresi determinan HLA-DR pada membran selnya. Antigen yang telah diproses akan dikenali dan diikat oleh sel CD4+ bersama dengan determinan HLA-DR yang terdapat pada permukaan membran APC tersebut membentuk suatu kompleks trimolekular. Kompleks trimolekular ini dengan bantuan interleukin-1 (IL-1) yang dibebaskan oleh monosit atau makrofag selanjutnya akan menyebabkan terjadinya aktivasi sel CD4+.
Pada tahap selanjutnya kompleks antigen trimolekular tersebut akan mengekspresi reseptor interleukin-2 (IL-2) Pada permukaan CD4+. IL-2 yang diekskresi oleh sel CD4+ akan mengikatkan diri pada reseptor spesifik pada permukaannya sendiri dan akan menyebabkan terjadinya mitosis dan proliferasi sel tersebut. Proliferasi sel CD4+ ini akan berlangsung terus selama antigen tetap berada dalam lingkunan tersebut. Selain IL-2, CD4+ yang telah teraktivasi juga mensekresi berbagai limfokin lain seperti gamma-interferon, tumor necrosis factor b (TNF-b), interleukin-3 (IL-3), interleukin-4 (IL-4), granulocyte-macrophage colony stimulating factor (GM-CSF) serta beberapa mediator lain yang bekerja merangsang makrofag untuk meningkatkan aktivitas fagositosisnya dan merangsang proliferasi dan aktivasi sel B untuk memproduksi antibodi. Produksi antibodi oleh sel B ini dibantu oleh IL-1, IL-2, dan IL-4.
Setelah berikatan dengan antigen yang sesuai, antibodi yang dihasilkan akan membentuk kompleks imun yang akan berdifusi secara bebas ke dalam ruang sendi. Pengendapan kompleks imun akan mengaktivasi sistem komplemen yang akan membebaskan komponen-komplemen C5a. Komponen-komplemen C5a merupakan faktor kemotaktik yang selain meningkatkan permeabilitas vaskular juga dapat menarik lebih banyak sel polimorfonuklear (PMN) dan monosit ke arah lokasi tersebut. Pemeriksaan histopatologis membran sinovial menunjukkan
bahwa lesi yang paling dini dijumpai pada AR adalah peningkatan permeabilitas mikrovaskular membran sinovial, infiltrasi sel PMN dan pengendapan fibrin pada membran sinovial.
Fagositosis kompleks imun oleh sel radang akan disertai oleh pembentukan dan pembebasan radikal oksigen bebas, leukotrien, prostaglandin dan protease neutral (collagenase dan stromelysin) yang akan menyebabkan erosi rawan sendi dan tulang.8,10 Radikal oksigen bebas dapat menyebabkan terjadinya depolimerisasi hialuronat sehingga mengakibatkan terjadinya penurunan viskositas cairan sendi. Selain itu radikal oksigen bebas juga merusak kolagen dan proteoglikan rawan sendi.
Prostaglandin E2 (PGE2) memiliki efek vasodilator yang kuat dan dapat merangsang terjadinya resorpsi tulang osteoklastik dengan bantuan IL-1 dan TNF-b.
Rantai peristiwa imunologis ini sebenarnya akan terhenti bila antigen penyebab dapat dihilangkan dari lingkungan tersebut. Akan tetapi pada AR, antigen atau komponen antigen umumnya akan menetap pada struktur persendian, sehingga proses destruksi sendi akan berlangsung terus.10 Tidak terhentinya destruksi persendian pada AR kemungkinan juga disebabkan oleh terdapatnya faktor reumatoid. Faktor reumatoid adalah suatu autoantibodi terhadap epitop fraksi Fc IgG yang dijumpai pada 70-90 % pasien AR. Faktor reumatoid akan berikatan dengan komplemen atau mengalami agregasi sendiri, sehingga proses peradangan akan berlanjut terus. Pengendapan kompleks imun juga menyebabkan terjadinya degranulasi mast cell yang menyebabkan terjadinya pembebasan histamin dan berbagai enzim proteolitik serta aktivasi jalur asam arakidonat.
Masuknya sel radang ke dalam membran sinovial akibat pengendapan kompleks imun menyebabkan terbentuknya pannus yang merupakan elemen yang paling destruktif dalam patogenesis AR. Pannus merupakan jaringan granulasi yang terdiri dari sel fibroblas yang berproliferasi, mikrovaskular dan berbagai jenis sel radang. Secara histopatologis pada daerah perbatasan rawan sendi dan pannus terdapatnya sel mononukleus, umumnya banyak dijumpai kerusakan jaringan kolagen dan proteoglikan.7
2.5. Gambaran Klinis
Ada beberapa gambaran klinis yang lazim ditemukan pada penderita artritis reumatoid. Gambaran klinis ini tidak harus timbul sekaligus pada saat yang bersamaan oleh karena penyakit ini memiliki gambaran klinis yang sangat bervariasi.
1. Gejala-gejala konstitusional, misalnya lelah, anoreksia, berat badan menurun dan demam. Terkadang kelelahan dapat demikian hebatnya.
2. Poliartritis simetris terutama pada sendi perifer, termasuk sendi-sendi di tangan, namun biasanya tidak melibatkan sendi-sendi interfalangs distal. Hampir semua sendi diartrodial dapat terserang.
3. Kekakuan di pagi hari selama lebih dari 1 jam: dapat bersifat generalisata tatapi terutama menyerang sendi-sendi. Kekakuan ini berbeda dengan kekakuan sendi pada osteoartritis, yang biasanya hanya berlangsung selama beberapa menit dan selalu kurang dari 1 jam.
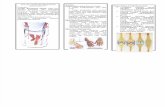
Gambar 1. Rheumatoid Arthritis Versus Osteoarthritis. 4
4. Artritis erosif merupakan ciri khas penyakit ini pada gambaran radiologik. Peradangan sendi yang kronik mengakibatkan erosi di tepi tulang dan ini dapat dilihat pada radiogram.
5. Deformitas: kerusakan dari struktur-struktur penunjang sendi dengan perjalanan penyakit. Pergeseran ulnar atau deviasi jari, subluksasi sendi metakarpofalangeal, deformitas boutonniere dan leher angsa adalah beberapa deformitas tangan yang sering dijumpai pada penderita. Pada kaki terdapat protrusi (tonjolan) kaput metatarsal yang timbul sekunder dari subluksasi metatarsal. Sendi-sendi besar juga dapat terserang dan mengalami pengurangan kemampuan bergerak terutama dalam melakukan gerak ekstensi.
6. Nodula-nodula reumatoid adalah massa subkutan yang ditemukan pada sekitar sepertiga orang dewasa penderita arthritis rheumatoid. Lokasi yang paling sering dari deformitas ini adalah bursa olekranon (sendi siku ) atau di sepanjang permukaan ekstensor dari lengan; walaupun demikian nodula-nodula ini dapat juga timbul pada tempat-tempat lainnya. Adanya nodula-nodula ini biasanya merupakan suatu petunjuk suatu penyakit yang aktif dan lebih berat.
7. Manifestasi ekstra-artikular: artritis reumatoid juga dapat menyerang organ-organ lain di luar sendi. Jantung (perikarditis), paru-paru (pleuritis), mata, dan pembuluh darah dapat rusak.13
Tabel 2. Kriteria American Rheumatism Association untuk Artritis Reumatoid, Revisi 1987. 5
Kriteria Definisi
1. Kaku pagi hari Kekakuan pada pagi hari pada persendian dan disekitarnya, sekurangnya selama 1 jam sebelum perbaikan maksimal
2. Artritis pada 3 daerah
Pembengkakan jaringan lunak atau persendian atau lebih efusi (bukan pertumbuhan tulang) pada sekurang-kurangnya 3 sendi secara bersamaan yang diobservasi oleh seorang dokter. Dalam kriteria ini terdapat 14 persendian yang memenuhi kriteria yaitu PIP, MCP, pergelangan tangan, siku pergelangan kaki dan MTP kiri dan kanan.
3. Artritis pada persendian tangan
Sekurang-kurangnya terjadi pembengkakan satu persendian tangan seperti yang tertera diatas.
4. Artritis simetris Keterlibatan sendi yang sama (seperti yang tertera pada kriteria 2 pada kedua belah sisi, keterlibatan PIP, MCP atau MTP bilateral dapat diterima walaupun tidak mutlak bersifat simetris.
5. Nodul rheumatoid Nodul subkutan pada penonjolan tulang atau permukaan ekstensor atau daerah juksta-artrikular yang diobservasi oleh seorang dokter.
6. Faktor rheumatoid serum
Terdapatnya titer abnormal faktor reumatoid serum yang diperiksa dengan cara yang memberikan hasil positif kurang dari 5% kelompok kontrol yang diperiksa.
7. Perubahan gambaran
Perubahan gambaran radiologis yang radiologis khas bagi arthritis reumotoid pada periksaan sinar X tangan posteroanterior atau pergelangan tangan yang harus menunjukkan adanya erosi atau dekalsifikasi tulang yang berlokalisasi pada sendi atau daerah yang berdekatan dengan sendi (perubahan akibat osteoartritis saja tidak memenuhi persyaratan).
Untuk keperluan klasifikasi, seseorang dikatakan menderita artritis reumatoid jika ia sekurang-kurangnya memenuhi 4 dari 7 kriteria di atas. Kriteria 1 sampai 4 harus terdapat minimal selama 6 minggu. Pasien dengan dua diagnosis tidak dieksklusikan. Pembagian diagnosis sebagai artritis reumatoid klasik, definit, probable atau possible tidak perlu dibuat.
* PIP : Proximal Interphalangeal, MCP : Metacarpophalangeal, MTP: Metatarsophalangeal
2.1. Manivestasi Klinis Artritis Reumatoid
Walaupun gejala AR dapat timbul berupa serangan poliartritis akut yang berkembang cepat dalam beberapa hari, pada umumnya gejala penyakit berkembang secara perlahan dalam masa beberapa minggu. Dalam keadaan dini, AR dapat bermanifestasi sebagai palindromic rheumatism, yaitu timbulnya gejala monoartritis yang hilang timbul yang berlangsung antara 3 sampai 5 hari dan diselingi dengan masa remisi sempurna sebelum bermanifestasi sebagai AR yang khas. Dalam keadaan ini AR juga dapat bermanifestasi sebagai paurciarticular rheumatism, yaitu gejala poliartritis yang melibatkan 4 persendian atau kurang. Kedua gambaran klinis seperti ini seringkali menyebabkan kesukaran dalam menegakkan diagnosis AR dalam masa dini.1
2.2. Manivestasi Neurologis
Manivestasi neurologis sering terjadi pada penderita artritis reumatoid kronis dengan faktor reumatoid positif. Sering terjadi neuropati. Neuropati kompresi atau jepitan terjadi akibat pembengkakan jaringan ikat yang menekan saraf tepi. Paling sering terjadi kompresi saraf medianus pada pergelangan tangan yang dikenal sebagai sindroma terowongan karpal (CTS); carpal tunnel syndrome). Neuropati sensoris bagian distal dengan disestesia atau rasa terbakar pada tangan atau kaki yang terjadi kadang sukar dibedakan dengan gejala artritisnya. Jarang terjadi neuropati sensorimotor, tetapi bila terjadi bersifat progresif dan dapat menyebabkan suatu penurunan kemampuan penderita dalam melakukan aktivitas. Mielopati dapat terjadi pada penderita AR karena sering terlibatnya vertebra servikalis dan menimbulkan penyempitan kanalis spinalis pada fleksi leher setelah terjadi subluksasi atlantoaksial. Gejala akibat gangguan sirkulasi posterior berupa vertigo dan kelemahan akibat kompresi atau trombosis arteria vertebralis. Penderita artritis reumatoid lanjut harus mengenakan bidai leher bila mengendarai mobil atau motor dan harus dilakukan foto leher posisi fleksi sebelum menjalani anestesi umum. Artritis reumatoid juga dapat mengakibatkan miopati.11
2.3. Manivestasi Artikular
Manifestasi artikular ini dapat dibagi menjadi 2 kategori :
1. Gejala inflamasi akibat aktivitas sinovitis yang bersifat reversibel.
2. Gejala akibat kerusakan struktur persendian yang bersifat ireversibel.
Adalah sangat penting untuk membedakan kedua hal ini karena penatalaksanaan kedua kelainan tersebut sangat berbeda. Sinovitis merupakan kelainan yang umumnya bersifat reversibel dan dapat diatasi dengan pengobatan medikamentosa atau pengobatan non-surgikal lainnya. Pada fihak lain kerusakan struktur persendian akibat kerusakan rawan sendi atau erosi tulang periartikular merupakan proses yang tidak dapat diperbaiki lagi dan memerlukan modifikasi mekanik atau pembedahan rekonstruktif.
Gejala klinis yang berhubungan dengan aktivitas sinovitis adalah kaku pagi hari. Kekakuan pada pagi hari merupakan gejala yang selalu dijumpai pada AR aktif. Berbeda dengan rasa kaku yang dapat dialami oleh pasien osteoartritis atau kadang-kadang oleh orang normal, kaku pagi hari pada AR berlangsung lebih lama, yang pada umumnya lebih dari 1 jam. Lamanya kaku pagi hari pada AR agaknya berhubungan dengan lamanya imobilisasi pada saat pasien sedang tidur serta beratnya inflamasi. Gejala kaku pagi hari akan menghilang jika remisi dapat tercapai. Faktor lain penyebab kaku pagi hari adalah inflamasi akibat sinovitis. Inflamasi akan menyebabkan terjadinya imobilisasi persendian yang jika berlangsung lama akan mengurang pergerakan sendi baik secara aktif maupun secara pasif.1
Otot dan tendon yang berdekatan dengan persendian yang mengalami peradangan cenderung untuk mengalami spasme dan pemendekan. Fenomen ini terutama jelas terlihat pada otot intrinsik tangan yang berjalan sepanjang persendian metacarpophalangeal, (MCP) dan otot peroneus anterior yang berjalan sepanjang persendian talonavikularis pada arkus pedis.
Deformitas persendian pada AR dapat terjadi akibat beberapa mekanisme yang berhubungan dengan terjadinya sinovitis dan pembentukan pannus. Sinovitis akan menyebabkan kerusakan rawan sendi dan erosi tulang periartikular sehingga menyebabkan terbentuknya permukaan sendi yang tidak rata. Jika kerusakan rawan sendi terjadi pada daerah yang luas dan imobilisasi berlangsung lama, akan terjadi fusi tulang-tulang yang membentuk persendian. Lebih jauh pannus yang menginvasi jaringan kolagen serta proteoglikan rawan sendi dan tulang dapat menghancurkan struktur persendian sehingga terjadi ankilosis.
Ligamen yang dalam keadaan normal berfungsi untuk mempertahankan kedudukan persendian yang stabil dapat pula menjadi lemah akibat sinovitis yang menetap atau pembentukan pannus yang memiliki kemampuan melarutkan kolagen tendon, ligamen atau rawan sendi. Gangguan stabilitas dapat jelas terlihat pada subluksasio persendian MCP akibat terjadinya perubahan arah gaya tarik tendon sepanjang aksis rotasi sehingga menyebabkan terbentuknya deviasi ulnar yang khas dan AR.1
Walaupun peran sinovitis dalam menyebabkan deformitas persendian berlaku bagi semua persendian, terdapat beberapa aspek khusus yang berhubungan dengan sendi tertentu.
Vertebra Servikalis
Walaupun AR jarang melibatkan segmen vertebralis lainnya, vertebra servikalis merupakan segmen yang sering terlibat pada AR. Proses inflamasi ini melibatkan persendian diartrodial
yang tidak tampak atau teraba oleh pemeriksaan. Gejala dini AR pada Vertebra servikalis umumnya bermanifestasi sebagai kekakuan pada seluruh segmen leher disertai dengan berkurangnya lingkup gerak sendi secara menyeluruh.1 Tenosinovitis ligamen transversum C1
yang mempertahankan kedudukan prosesus odontoid C2 dapat menyebabkan timbulnya gangguan stabilitas C1- C2. Mielopati dapat timbul akibat terjadinya erosi prosesus odontoin yang menyebabkan pengenduran dan ruptura ligamen sehingga menimbulkan penekanan pada medulla spinalis. Gangguan stabilitas sendi akibat peradangan dan kerusakan pada permukaan sendi apofiseal dan pengenduran ligamen juga dapat menyebabkan terjadinya subluksasio yang sering dijumpai pada C4-C5 atau C5 -C6.
Gelang Bahu
Peradangan pada gelang bahu akan mengurangi lingkup gerak sendi gelang bahu. Karena dalam aktivitas sehari-hari gerakan bahu tidak memerlukan lingkup gerak yang luas, umumnya pada keadaan dini pasien tidak merasa terganggu dengan keterbatasan tersebu. Walaupun demikian, tanpa latihan pencegahan akan mudah terjadi kekakuan gelang bahu yang berat yang disebut sebagai frozen shoulder syndrome.
Siku
Karena terletak superfisial, sinovitis artikulasio kubiti dapat dengan mudah teraba oleh pemeriksa. Sinovitis dapat menimbulkan penekanan pada nervus ulnaris sehingga menimbulkan gejala neuropati tekanan. Gejala ini bermanifestasi sebagai parestesia jari 4 dan 5 akan kelemahan otot fleksor jari 5
Gambar 2. Arthritis, Rheumatoid. Rheumatoid nodules at the elbow.
Photograph by David Effron MD, FACEP.17
Tangan
Berlainan dengan persendian distal interphalangeal (DIP) yang relatif jarang dijumpai, keterlibatan persendian pergelangan tangan, MCP dan PIP hampir selalu dijumpai pada AR. Gambaran swan neck deformities akibat fleksi kontraktur MCP, heperekstensi PIP dan fleksi DIP serta boutonniere akibat fleksi PIP dan hiperekstensi DIP dapat terjadi akibat kontraktur otot serta tendon fleksor dan interoseus merupakan deformitas patognomonik yang banyak dijumpai pada AR
Selain gejala yang berhubungan dengan sinovitis, pada AR juga dapat dijumpai nyeri atau disfungsi persendian akibat penekana nervus medianus yang terperangkap dalam rongga karpalis yang mengalami sinovitis sehingga menyebabkan gejala carpal tunnel syndrome. Walaupun jarang, nervus ulnaris yang berjalan dalam kanal Guyon dapat pula mengalami penekanan dengan mekanisme yang sama.
AR dapat pula menyebabkan terjadinya tenosinovitis akibat pembentukan nodul reumatoid sepanjang sarung tendon yang dapat menghambat gerakan tendon dalam sarungnya. Tenosinovitis pada AR dapat menyebabkan terjadinya erosi tendon dan mengakibatkan terjadinya ruptur tendon yang terlibat.
Gambar 3. Arthritis, Rheumatoid. Rheumatoid changes in the hand.
Photograph by David Effron MD, FACEP. 17
Panggul
Karena sendi panggul terletak jauh di dalam pelvis, kelainan sendi panggul akibat AR umumnya sulit dideteksi dalam keadaan dini. Pada keadaan dini keterlibatan sendi panggul mungkin hanya dapat terlihat sebagai keterbatasan gerak yang tidak jelas atau gangguan ringan pada kegiatan tertentu seperti saat mengenakan sepatu. Walaupun demikian, jika destruksi rawan sendi telah terjadi, gejala gangguan sendi panggul akan berkembang lebih cepat dibandingkan gangguan pada persendian lainnya.
Lutut
Penebalan sinovial dan efusi lutut umumnya mudah dideteksi pada pemeriksaan. Herniasi kapsul sendi kearah posterior dapat menyebabkan terbentuknya kista Baker.
Kaki dan Pergelangan Kaki
Keterlibatan persendian MTP, talonavikularis dan pergelangan kaki merupakan gambaran yang khas AR. Karena persendian kaki dan pergelangan kaki merupakan struktur yang menyangga berat badan, keterlibatan ini akan menimbulkan disfungsi dan rasa nyeri yang lebih berat dibandingkan dengan keterlibatan ekstremitas atas. Peradangan pada sendi talonavikularis akan menyebabkan spasme otot yang berdekatan sehingga menimbulkan deformitas berupa pronasio dan eversio kaki yang khas pada AR. Walaupun jarang, nervue tibialis posterior dapat pula mengalami penekanan akibat sinovitis pada rongga tarsalis (tarsal tunnel) yang dapat menimbulkan gejala parestesia pada telapak kaki.
2.4. Komplikasi
Kelainan sistem pencernaan yang sering dijumpai adalah gastritis dan ulkus peptik yang merupakan komplikasi utama penggunaan obat antiinflamasi nonsteroid (OAINS) atau obat pengubah perjalanan penyakit (disease modifying antirheumatoid drugs, DMARD) yang menjadi faktor penyebab morbiditas dan mortalitas utama pada artritis reumatoid.
Komplikasi saraf yang terjadi tidak memberikan gambaran jelas, sehingga sukar dibedakan antara akibat lesi artikular dan lesi neuropatik. Umumnya berhubungan dengan mielopati akibat ketidakstabilan vertebra servikal dan neuropati iskemik akibat vaskulitis.
2.5. Pemeriksaan Penunjang
Tidak banyak berperan dalam diagnosis artritis reumatoid, namun dapat menyokong bila terdapat keraguan atau untuk melihat prognosis pasien. Pada pemeriksaan laboraturium terdapat:
1. Tes faktor reuma biasanya positif pada lebih dari 75% pasien artritis reumatoid terutama bila masih aktif. Sisanya dapat dijumpai pada pasien lepra, tuberkulosis paru, sirosis hepatis, hepatitis infeksiosa, lues, endokarditis bakterialis, penyakit kolagen, dan sarkoidosis.
2. Protein C-reaktif biasanya positif.
3. LED meningkat.
4. Leukosit normal atau meningkat sedikit.
5. Anemia normositik hipokrom akibat adanya inflamasi yang kronik.
6. Trombosit meningkat.
7. Kadar albumin serum turun dan globulin naik.
Pada periksaan rontgen, semua sendi dapat terkena, tapi yang tersering adalah sendi metatarsofalang dan biasanya simetris. Sendi sakroiliaka juga sering terkena. Pada awalnya terjadi pembengkakan jaringan lunak dan demineralisasi juksta artikular. Kemudian terjadi penyempitan sendi dan erosi.
2.6. Penatalaksanaan
Setelah diagnosis AR dapat ditegakkan, pendekatan pertama yang harus dilakukan adalah segera berusaha untuk membina hubungan yang baik antara pasien dengan keluarganya dengan dokter atau tim pengobatan yang merawatnya. Tanpa hubungan yang baik ini agaknya akan sukar untuk dapat memelihara ketaatan pasien untuk tetap berobat dalam suatu jangka waktu yang cukup lama.6
1. Pendidikan pada pasien mengenai penyakitnya dan penatalaksanaan yang akan dilakukan sehingga terjalin hubungan baik dan terjamin ketaatan pasien untuk tetap berobat dalam jangka waktu yang lama.
2. OAINS diberikan sejak dini untuk mengatasi nyeri sendi akibat inflamasi yang sering dijumpai. OAINS yang dapat diberikan:
a. Aspirin
Pasien dibawah 50 tahun dapat mulai dengan dosis 3-4 x 1 g/hari, kemudian dinaikkan 0,3-0,6 g per minggu sampai terjadi perbaikan atau gejala toksik. Dosis terapi 20-30 mg/dl.
b. Ibuprofen, naproksen, piroksikam, diklofenak, dan sebagainya.
3. DMARD digunakan untuk melindungi rawan sendi dan tulang dari proses destruksi akibat artritis reumatoid. Mula khasiatnya baru terlihat setelah 3-12 bulan kemudian. Setelah 2-5 tahun, maka efektivitasnya dalam menekan proses reumatoid akan berkurang. Keputusan penggunaannya bergantung pada pertimbangan risiko manfaat oleh dokter. Umumnya segera diberikan setelah diagnosis artritis reumatoid ditegakkan, atau bila respon OAINS tidak baik, meski masih dalam status tersangka.
Jenis-jenis yang digunakan adalah:
a. Klorokuin, paling banyak digunakan karena harganya terjangkau, namun efektivitasnya lebih rendah dibandingkan dengan yang lain. Dosis anjuran klorokuin fosfat 250 mg/hari hidrosiklorokuin 400 mg/hari. Efek samping bergantung pada dosis harian, berupa penurunan ketajaman penglihatan, dermatitis makulopapular, nausea, diare, dan anemia hemolitik.
b. Sulfasalazin dalam bentuk tablet bersalut enteric digunakan dalam dosis 1 x 500 mg/hari, ditingkatkan 500 mg per minggu, sampai mencapai dosis 4 x 500 mg. Setelah remisi tercapai, dosis dapat diturunkan hingga 1 g/hari untuk dipakai dalam jangka panjang sampai tercapai remisi sempurna. Jika dalam waktu 3 bulan tidak terlihat khasiatnya, obat ini dihentikan dan diganti dengan yang lain, atau dikombinasi. Efek sampingnya nausea, muntah, dan dyspepsia.
c. D-penisilamin, kurang disukai karena bekerja sangat lambat. Digunakan dalam dosis 250-300 mg/hari, kemudian dosis ditingkatkan setiap 2-4 minggu sebesar 250-300 mg/hari untuk mencapai dosis total 4x 250-300 mg/hari. Efek samping antara lain ruam kulit urtikaria atau mobiliformis, stomatitis, dan pemfigus.
d. Garam emas adalah gold standard bagi DMARD. Khasiatnya tidak diragukan lagi meski sering timbul efek samping. Auro sodium tiomalat (AST) diberikan intramuskular, dimulai dengan dosis percobaan pertama sebesar 10 mg, seminggu kemudian disusul dosis kedua sebesar 20 mg. Seminggu kemudian diberikan dosis penuh 50 mg/minggu selama 20 minggu. Dapat dilanjutkan dengan dosis tambahan sebesar 50 mg tiap 2 minggu sampai 3 bulan. Jika diperlukan, dapat diberikan dosis 50 mg setiap 3 minggu sampai keadaan remisi tercapai. Efek samping berupa pruritis, stomatitis, proteinuria, trombositopenia, dan aplasia sumsum tulang.
Jenis yang lain adalah auranofin yang diberikan dalam dosis 2 x 3 mg. Efek samping lebih jarang dijumpai, pada awal sering ditemukan diare yang dapat diatasi dengan penurunan dosis.
e. Obat imunosupresif atau imunoregulator.
Metotreksat sangat mudah digunakan dan waktu mula kerjanya relatif pendek dibandingkan dengan yang lain. Dosis dimulai 5-7,5 mg setiap minggu. Bila dalam 4 bulan tidak menunjukkan perbaikan, dosis harus ditingkatkan. Dosis jarang melebihi 20 mg/minggu. Efek samping jarang ditemukan. Penggunaan siklosporin untuk artritis reumatoid masih dalam penelitian.
f. Kortikosteroid hanya dipakai untuk pengobatan artritis reumatoid dengan komplikasi berat dan mengancam jiwa, seperti vaskulitis, karena obat ini memiliki efek samping yang sangat berat. Dalam dosis rendah (seperti prednison 5-7,5 mg satu kali sehari) sangat bermanfaat sebagai bridging therapy dalam mengatasi sinovitis sebelum DMARD mulai bekerja, yang kemudian dihentikan secara bertahap. Dapat diberikan suntikan kortikosteroid intraartikular jika terdapat peradangan yang berat. Sebelumnya, infeksi harus disingkirkan terlebih dahulu.3
4. Riwayat Penyakit alamiah
Riwayat penyakit alamiah AR sangat bervariasi. Pada umumnya 25% pasien akan mengalami manifestasi penyakit yang bersifat monosiklik (hanya mengalami satu episode AR dan selanjutnya akan mengalami remisi sempurna). Pada pihak lain sebagian besar pasien akan menderita penyakit ini sepanjang hidupnya dengan hanya diselingi oleh beberapa masa remisi yang singkat (jenis polisiklik). Sebagian kecil lainnya akan menderita AR yang progresif yang disertai dengan penurunan kapasitas fungsional yang menetap pada setiap eksaserbasi.12
Penelitian jangka panjang menunjukkan bahwa dengan pengobatan yang digunakan saat ini, sebagian besar pasien AR umumnya akan dapat mencapai remisi dan dapat mempertahankannya dengan baik pada 5 atau 10 tahun pertamanya. Setelah kurun waktu tersebut, umumnya pasien akan mulai merasakan bahwa remisi mulai sukar dipertahankan dengan pengobatan yang biasa digunakan selama itu. Hal ini mungkin disebabkan karena pasien sukar mempertahankan ketaatannya untuk terus berobat dalam jangka waktu yang lama, timbulnya efek samping jangka panjang kortikosteroid. Khasiat DMARD yang menurun dengan berjalannya waktu atau karena timbulnya penyakit lain yang merupakan komplikasi AR atau pengobatannya. Hal ini masih merupakan persoalan yang banyak diteliti saat ini, karena saat ini belum berhasil dijumpai obat yang bersifat sebagai disease controlling antirheumatic therapy (DC-ART).9
5. Rehabilitasi pasien AR
Rehabilitasi merupakan tindakan untuk mengembalikan tingkat kemampuan pasien AR dengan cara:1
· Mengurangi rasa nyeri
· Mencegah terjadinya kekakuan dan keterbatasan gerak sendi
· Mencegah terjadinya atrofi dan kelemahan otot
· Mencegah terjadinya deformitas
· Meningkatkan rasa nyaman dan kepercayaan diri
· Mempertahankan kemandirian sehingga tidak bergantung kepada orang lain.
Rehabilitasi dilaksanakan dengan berbagai cara antara lain dengan mengistirahatkan sendi yang terlibat, latihan serta dengan menggunakan modalitas terapi fisis seperti pemanasan, pendinginan, peningkatan ambang rasa nyeri dengan arus listrik. Manfaat terapi fisis dalam pengobatan AR telah ternyata terbukti dan saat ini merupakan salah satu bagian yang tidak terpisahkan dalam penatalaksanaan AR.7
6. Pembedahan
Jika berbagai cara pengobatan telah dilakukan dan tidak berhasil serta terdapat alasan yang cukup kuat, dapat dilakukan pengobatan pembedahan. Jenis pengobatan ini pada pasien AR umumnya bersifat ortopedik, misalnya sinovektoni, artrodesis, total hip replacement, memperbaiki deviasi ulnar, dan sebagainya.
2.7. Artritis Reumatoid Juvenilis
Anak-anak dapat terkena AR seperti orang dewasa. Di Amerika Serikat 13,9/ 100.000. Terdapat tiga subtipe AR juvenilis bila dipandang dari awitan gejalanya.
Awitan sistemik (penyakit still) mengenai sekitar 20% dari semua kasus. Anak laki-laki dan perempuan terserang dalam jumlah yang sebanding. Bentuk ini dapat terjadi pada setiap usia. Sesuai dengan namanya penyakit ini melibatkan berbagai sistem organ, namun disamping itu juga mengakibatklan poliartritis klinik. Subtipe ini memiliki prognosis terburuk dari antara ketiga tipe dan dapat menyebabkan keterlambatan dalam pertumbuhan.
Awitan poliartikular bertanggung jawab atas sekitar 40% dari semua kasus. Anak perempuan diserang dengan rasio 2:1 bila dibandingkan dengan anak laki-laki, dan bentuk ini juga dapat terjadi pada semua umur. Lima atau lebih sendi terserang pada saat yang bersamaan tetapi biasanya hanya mengkibatkan kelainan ekstra artikular yang tidak berat. Bentuk ini memiliki prognosis yang lebih baik daripada awitan sistemik, tetapi dapat juga menyebabkan keterlambatan pertumbuhan.
Awitan pausiartikular bertanggung jawab atas kira-kira 40 dari semua kasus. Anak perempuan yang diserang dengan rasio 6:1 bila dibandingkan dengan laki-laki. Bentuk ini biasanya terjadi sebelum usia 6 tahun. Tidak lebih dari 4 sendi akan diserang, dan biasanya tidak ada atau jarang terjadi kelainan ekstra-artikular. Bentuk ini memiliki prognosis yang paling baik dari ketiga bentuk.
Penatalaksanaan artritis reumatoid juvenilis serupa dengan penatalaksanaan penyakit ini pada orang dewasa, tetapi ada beberapa perbedaan penting. Beberapa obat yang dipakai untuk orang dewasa tidak boleh diberikan pada anak-anak. Kortikosteroid sistemik dapat menyebabkan keterlambatan pertumbuhan, osteoporosis dan katarik. Beberapa obat imunosupresif dapat menekan fungsi sumsum tulang, sterilitas, dan keganasan pada anak-anak.13
Kesimpulan
1. Artritis Reumatoid merupakan suatu penyakit autoimun sistemik menahun yang proses patologi utamanya terjadi di cairan sinovial.
2. Penderita Artritis Reumatoid seringkali datang dengan keluhan artritis yang nyata dan tanda-tanda keradangan sistemik. Baisanya gejala timbul perlahan-lahan seperti lelah, demam, hilangnya nafsu makan, turunnya berat badan, nyeri, dan kaku sendi.
3. Meskipun penderita artritis reumatoid jarang yang sampai menimbulkan kematian, namun apabila tidak segera ditangani dapat menimbulkan gejala deformitas/cacat yang menetap. Selain itu karena penyakit ini bersifat kronis dan sering kambuh, maka penderita akan mengalami penurunan produktivitas pekerjaan karena gejala dan keluhan yang timbul menyebabkan gangguan aktivitas fisik, psikologis, dan kualitas hidup menderita.
4. Meskipun prognose untuk kehidupan penderita tidak membahayakan, akan tetapi kesembuhan penyakit sukar tercapai.
5. Tujuan pengobatan adalah menghasilkan dan mempertahankan remisi atau sedapat mungkin berusaha menekan aktivitas penyakit tersebut. Tujuan utama dari program terapi adalah meringankan rasa nyeri dan peradangan, mempertahankan fungsi sendi dan mencegah dan/atau memeperbaiki deformaitas.
http://medlinux.blogspot.com/2009/02/artritis-reumatoid.html