ABSES LEHER DALAM 5.19.28 PM.docx
-
Upload
dila-junita -
Category
Documents
-
view
70 -
download
3
description
Transcript of ABSES LEHER DALAM 5.19.28 PM.docx
KATA PENGANTAR
Dengan penuh rasa syukur penulis panjatkan kepada Tuhan Yang Maha Esa atas berkat, rahmat dan petunjuk yang dilimpahkan-Nya sehingga penulis dapat menyelesaikan referat yang berjudul Abses Leher Dalam guna memenuhi salah satu persyaratan dalam menempuh Kepaniteraan Klinik Bagian Ilmu Telinga Hidung Tenggorok Fakultas Kedokteran Universitas Pelita Harapan. Referat ini ditulis selama menjalankan kepaniteraan klinik ilmu telinga hidung tenggorok di Rumah Sakit Marinir Cilandak Jakarta Selatan mulai 17 Agustus 2015 hingga 18 September 2015. Penulis mengucapkan terima kasih yang sebesar-besarnya kepada dr. M. Agus. S, Sp.THT, M.Kes yang telah membimbing penulis dalam mengerjakan referat ini, serta kepada seluruh dokter yang telah membimbing penulis selama di kepaniteraan klinik Ilmu Telinga Hidung Tenggorok di Rumah Sakit Angkatan Laut Marinir Cilandak. Selain itu juga penulis mengucapkan terima kasih kepada teman-teman seperjuangan di kepaniteraan ini, serta kepada semua pihak yang telah memberi dukungan dan bantuan. Penulis menyadari bahwa referat ini masih jauh dari sempurna, mengingat terbatasnya kemampuan dan waktu yang ada. Oleh karena itu, saran dan kritik yang membangun sangat penulis harapkan. Besar harapan penulis agar referat ini dapat bermanfaat bagi kita semua.Akhir kata, penulis mohon maaf yang sedalam-dalamnya bilamana ada kesalahan dalam penyusunan referat ini, juga selama menjalankan kepaniteraan klinik ilmu telinga hidung tenggorok di RS Marinir Cilandak.
Jakarta, 06 september 2015
Penulis
1
DAFTAR ISI
Kata Pengantar ........... 1Daftar Isi 2BAB I Pendahuluan ... 3BAB II Tinjauan Pustaka ... 42.1 Anatomi .. 42.2 Definisi ... 72.3 Epidemiologi .. 82.4 Etiologi dan Patogenesis . 82.5 Gambaran Klinis ... 102.5.1 Abses Retrofaring ... 102.5.2 Abses Parafaring 122.5.3 Abses Peritonsil .. 142.5.4 Abses Submandibula .. 202.5.5 Angina Ludovici . 23Penutup . 27Daftar Pustaka . 28BAB IPENDAHULUAN
Abses leher dalam terbentuk di dalam ruang potensial di antara fasia leher dalam sebagai akibat penjalaran infeksi dari berbagai sumber, seperti gigi, mulut, tenggorok, sinus paranasal, telinga tengah dan leher. Gejala dan tanda klinik biasanya berupa nyeri dan pembengkakan di ruang leher dalam yang terlibat. Nyeri tenggorok dan demam yang disertai dengan terbatasnya gerakan membuka mulut dan leher, harus dicurigai kemungkinan disebabkan oleh abses leher dalam.1 Kebanyakan kuman penyebab adalah golongan Streptococcus, Staphylococcus, kuman anaerob Bacteroides atau kuman campuran. Abses leher dalam dapat berupa abses peritonsi, abses retrofiring, abses parafaring, abses submandibular dan angina ludovici.1Abses leher dalam terbentuk dalam ruang potensial diantara fasia leher dalam sebagai akibat dari penjalaran infeksi dari berbagai sumber, seperti gigi, mulut, tenggorok, sinus paranasal, telinga tengah dan leher tergantung ruang mana yang terlibat. Penyebab paling sering dari abses leher dalam adalah infeksi gigi (43%) dan penyalahgunaan narkoba suntikan (12%).2Disamping drainase abses yang optimal, pemberian antibiotik diperlukan untuk terapi yang adekuat. Untuk mendapatkan antibiotik yang efektif terhadap pasien, diperlukan pemeriksaan kultur kuman dan uji kepekaan antibiotik terhadap kuman. Namun ini memerlukan waktu yang cukup lama, sehingga diperlukan pemberian antibiotik secara empiris. Berbagai kepustakaan melaporkan pemberian terapi antibiotik spektrum luas secara kombinasi. Kombinasi yang diberikan pun bervariasi.2Tujuan dari penulisan referat ini adalah mengenali gejala-gejala dan masing-masing jenis abses leher dalam serta memahami penatalaksanaan baik secara medikamentosa maupun pembedahan.
BAB IITINJAUAN PUSTAKA
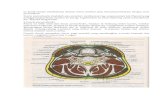
2.1 ANATOMIAnatomi LeherPada daerah leher terdapat beberapa ruang potensial yang dibatasi oleh fasia servikal. Fasia servikal dibagi menjadi dua yaitu fasia superfisial dan fasia profunda. Kedua fasia ini dipisahkan oleh otot platisma yang tipis dan meluas ke anterior leher. Otot platisma sebelah inferior berasal dari fasia servikal profunda dan klavikula serta meluas ke superior untuk berinsersi di bagian inferior mandibula.3,5Fasia superfisial terletak dibawah dermis. Ini termasuk sistem muskuloapenouretik, yang meluas mulai dari epikranium sampai ke aksila dan dada, dan tidak termasuk bagian dari daerah leher dalam. Fasia profunda mengelilingi daerah leher dalam dan terdiri dari 3 lapisan, yaitu:2,3 Lapisan superfisial Lapisan tengah Lapisan dalamRuang Potensial Leher DalamRuang potensial leher dalam dibagi menjadi ruang yang melibatkan daerah sepanjang leher, ruang suprahioid dan ruang infrahioid.3,6Ruang yang melibatkan sepanjang leher terdiri dari : Ruang retrofiring Ruang bahaya (danger space) Ruang prevertebraRuang suprahioid terdiri dari: Ruang submandibula Ruang parafaring Ruang parotis Ruang mastikor Ruang peritonsil Ruang temporalisRuang Infrahioid terdiri dari : Ruang pretrakeal
Gambar 1. Potongan Aksial Leher Setinggi Orofaring5
Gambar 2. Potongan Sagital Leher5
Anatomi TonsilTonsil adalah massa yang terdisir dari jaringn limfoid dan ditunjang oleh jaaringan ikat dengan kriptus didalamnya.1 Terdapat 4 macam tonsil yaitu tonsil faringeal (adenoid), tonsil tuba, tonsil palatina, dan tonsil lingual yang membentuk lingkaran yang disebut cincin Waldeyer. Selain itu terdapat tambahan jaringan limfoepitelial yang lebih kecil pada resesus faring yaitu lateral pharyngeal band (lipatan tubofaringeal) di dinding posterior orofaring dan nasofaring. Tonsil palatina yang biasanya disebut tonsil saja terletak di dalam fosa tonsil.7
Gambar 3. Cincin Weldeyer8
Pada kutub atas tonsil seringkali ditemukan celah intratonsil yang merupakan sisa kantong faring yang kedua. Kutub bawah tonsil biasanya melekat pada dasar lidah. Permukaan medial tonsil bentuknya beraneka ragam dan mempunyai celah yang disebut kriptus. Di dalam kriptus biasanya ditemukan leukosit, limfosit, epitel yang terlepas, bakteri, dan sisa makanan. Permukaan lateral tonsil melekat pada fasia faring yang sering juga disebut kapsul tonsil. Kapsul ini tidak melekat erat pada otot farings sehingga mudah dilakukan diseksi pada tonsilektomi. 1Tonsil mendapat darah dari a.palatina minor, a.palatina asendens, cabang tonsil a.maksila eksterna, a.faring asendens, dan a.lingualis dorsal. Tonsil lingual terletak di dasar lidah dan dibagi menjadi dua oleh ligamentum glosoepiglotika. Di garis tengah, di sebelah anterior massa ini terdapat foramen sekum pada apeks, yaitu sudut yang terbentuk oleh papila sirkumvalata. Tempat ini kadang-kadang menunjukkan penjalaran duktus tiroglosus dan secara klinik merupakan tempat penting bila ada massa tiroid lingual (lingual thyroid) atau kista duktus tiroglosus.1,6Fosa tonsil dibatasi oleh arkus faring anterior dan posterior. Batas lateralnya adalah m.konstriktor faring superior. Pada batas atas yang disebut kutub atas (upper pole) terdapat suatu ruang kecil yang dinamanakan fosa supratonsil. Fosa ini berisi jaringan ikat jarang dan biasanya merupakan tempat nanah memecah ke luar bila terjadi abses. Fosa tonsil diliputi oleh fasia yang merupakan bagian dari fasia bukofaring, dan disebut kapsul yang sebenarnya bukan merupakan kapsul yang sebenarnya.1,6
2.2 DEFINISIAbses adalah kumpulan nanah (netrofil yang telah mati) yang terakumulasi di sebuah kavitas jaringan karena adanya proses infeksi (biasanya oleh bakteri atau parasit) atau karena adanya benda asing (misalnya serpihan, luka peluru, atau jarum suntik). Proses ini merupakan reaksi perlindungan oleh jaringan untuk mencegah penyebaran/perluasan infeksi ke bagian lain dari tubuh.67Abses leher dalam adalah terkumpulnya nanah (pus) di dalam ruang potensial di antara fasia leher dalam sebagai akibat penjalaran dari berbagai sumber infeksi, seperti gigi, mulut, tenggorok, sinus paranasal, telinga dan leher.3
2.3 EPIDEMIOLOGIHuang dkk, dalam penelitiannya pada tahun 1997 sampai 2002, menemukan kasus infeksi leher dalam sebanyak 185 kasus. Abses submandibula (15,7%) merupakan kasus terbanyak ke dua setelah abses parafaring (38,4), diikuti oleh Ludwigs angina (12,4%), parotis (7%) dan retrofaring (5,9%).2Yang dkk, pada 100 kasus abses leher dalam yang diteliti April 2001 sampai Oktober 2006 mendapatkan perbandingan antara laki-laki dan perempuan 3:2. Lokasi abses lebih dari satu ruang potensial 29%. Abses submandibula 35%, parafaring 20%, mastikator 13%, peritonsil 9%, sublingual 7%, parotis 3%, infra hyoid 26%, retrofaring 13%, ruang karotis 11%.2Di bagian THT-KL Rumah Sakit dr. M. Djamil Padang selama 1 tahun terakhir (Oktober 2009 sampai September 2010) didapatkan abses leher dalam sebanyak 33 orang, abses peritonsil 11 (32%) kasus, abses submandibula 9 (26%) kasus, abses parafaring 6 (18%) kasus, abses retrofaring 4 (12%) kasus, abses mastikator 3(9%) kasus, abses pretrakeal 1 (3%) kasus.2
2.4 ETIOLOGI DAN PATOGENESISPembentukan abses merupakan hasil perkembangan dari flora normal dalam tubuh. Flora normal dapat tumbuh dan mencapai daerah steril dari tubuh baik secara perluasan langsung maupun melalui laserasi atau perforasi. Berdasarkan kekhasan flora normal yang ada di bagian tubuh tertentu, maka kuman dari abses yang terbentuk dapat diprediksi berdasar lokasinya. Sebagian besar abses leher dalam disebabkan oleh campuran berbagai kuman, baik kuman aerob, anaerob, maupun fakultatif anaerob.2 Pada kebanyakan membran mukosa, kuman anaerob lebih banyak dibanding dengan kuman aerob dan fakultatif, dengan perbandingan mulai 10:1 sampai 10000:1. Bakteriologi dari daerah gigi, oro-fasial, dan abses leher, kuman yang paling dominan adalah kuman anaerob yaitu, Prevotella, Porphyromonas, Fusobacterium spp, dan Peptostreptococcus spp. Bakteri aerob dan fakultatif adalah Streptococcus pyogenic dan Stapylococcus aureus.2Sumber infeksi paling sering pada abses leher dalam berasal dari infeksi tonsil dan gigi. Infeksi gigi dapat mengenai pulpa dan periodontal. Penyebaran infeksi dapat meluas melalui foramen apikal gigi ke daerah sekitarnya. Apek gigi molar I yang berada di atas mylohyoid menyebabkan penjalaran infeksi akan masuk terlebih dahulu ke daerah sublingual, sedangkan molar II dan III apeknya berada di bawah mylohyoid sehingga infeksi akan lebih cepat ke daerah submaksila. 2Parhischar dkk mendapatkan, dari 210 abses leher dalam, 175 (83,3%) dapat diidentifikasi penyebabnya (tabel 1). Penyebab terbanyak infeksi gigi 43%. Tujuh puluh enam persen Ludwigs angina disebabkan infeksi gigi, abses submandibula 61% disebabkan oleh infeksi gigi.2 Yang dkk melaporkan dari 100 orang abses leher dalam, 77 (77%) pasien dapat diidentifikasi sumber infeksi sebagai penyebab. Penyebab terbanyak berasal dari infeksi orofaring 35%, odontogenik 23%. Penyebab lain adalah infeksi kulit, sialolitiasis, trauma, tuberkulosis, dan kista yang terinfeksi.2Pola kuman penyebab abses leher dalam berbeda sesuai dengan sumber infeksinya. Infeksi yang berasal dari orofaring lebih banyak disebabkan kuman flora normal di saluran nafas atas seperti streptokokus dan stafilokokus. Infeksi yang berasal dari gigi biasanya lebih dominan kuman anaerob seperti, Prevotella, Fusobacterium spp,. 2Penyebaran abses leher dalam dapat melalui beberapa jalan yaitu hematogen, limfogen, dan celah antar ruang leher dalam. Beratnya infeksi tergantung dari virulensi kuman, daya tahan tubuh dan lokasi anatomi.2 Infeksi dari submandibula dapat meluas ke ruang mastikor kemudian ke parafaring. Perluasan infeksi ke parafaring juga dapat langsung dari ruang submandibula. Selanjutnya infeksi dapat menjalar ke daerah potensial lainnya.2
Pola KumanPada umumnya abses leher dalam disebabkan oleh infeksi campuran beberapa kuman. Baik kuman aerob, anaerob maupun kuman fakultatif anaerob. Kuman aerob yang sering ditemukan adalah stafilokokus, Streptococcus sp, Haemofilus influenza, Streptococcus Peneumonia, Moraxtella catarrhalis, Klebsiell sp, Neisseria sp. Kuman anaerob yang sering adalah Peptostreptococcus, Fusobacterium dan bacteroides sp. Pseudomanas aeruginosa merupakan kuman yang jarang ditemukan. Kuman anaerob yang sering ditemukan pada abses leher dalam adalah kelompok batang gram negatif, seperti Bacteroides, Prevotella, maupun Fusobacterium. Gejala klinis yang menandakan adanya infeksi anaerob adalah:1,2 Sekret yang berbau busuk akibat produk asam lemak rantai pendek dari metabolism anaerob Infeksi di proksimal permukaan mukosa Adanya gas dalam jaringan Hasil biakan aerob negatifInfeksi yang penting secara klinis akibat kuman anaerob sering terjadi. Infeksi sering bersifat polimikroba yaitu bersamaan dengan kuman anaerob lainnya, fakultatif anaerob, dan aerob. Bakteri anaerob ditemukan hampir disemua bagian tubuh. Infeksi terjadi ketika bakteri anaerob dan bakteri flora normal lainnya mengontaminasi yang secara normal steril.1,2
2.5 GAMBARAN KLINIS DAN DIAGNOSISGejala klinis abses leher dalam secara umum sama dengan gejala infeksi pada umumnya yaitu demam, nyeri, pembengkakan, dan gangguan fungsi. Abshirini H, dkk melaporkan gejala klinis dari abses leher dalam pada 147 kasus didapatkan: bengkak pada leher 87%, trismus 53%, disfagia 45%, dan odinofagia 29,3%. Berdasarkan ruang yang dikenai akan menimbulkan gejala spesifik yang sesuai dengan ruang potensial yang terlibat.1,2,3
2.5.1 ABSES RETROFARINGEtiologi dan PatologiAbses retrofiring merupakan abses leher dalam yang jarang terjadi, terutama terjadi pada bayi atau anak di bawah dua tahun dan merupakan abses leher dalam yang terbanyak pada anak. Kelenjar getah bening ini biasanya mengalami atropi pada usia 3-4 tahun. Pada anak biasanya abses terjadi mengikuti infeksi saluran nafas atas dengan supurasi pada kelenjar getah bening yang terdapat pada daerah retrofaring. Pada orang dewasa abses retrofaring sering terjadi akibat adanya trauma tumpul pada mukosa faring, perluasan abses dari struktur yang berdekatan.1,3,7Gambar 4. Ruang di sekitar faring dimana abses dapat terbentuk6
Manifestasi KlinisGejala utama berupa rasa nyeri (odinofagia) dan sukar menelan (disfagia) di samping juga gejala-gejala lain berupa demam, pergerakan leher terbatas, dan sesak nafas. Sesak nafas timbul jika abses sudah menimbulkan sumbatan jalan nafas, terutama di hipofaring. Bila peradangan sudah sampai laring, dapat timbul stridor. Abses retrofaring sebaiknya dicurigai jika pada bayi atau anak kecil terdapat demam yang tidak dapat dijelaskan setelah infeksi pernapasan bagian atas dan terdapat gejala-gejala hilangnya nafsu makan, perubahan dalam berbicara, dan kesulitan menelan. Pada pemeriksaan didapatkan pembengkakan dinding posterior faring.1,3,7
TerapiTerapi dengan medikamentosa, yakni antibiotika dosis tinggi untuk kuman aerob dan anaerob, dan tindakan bedah. Pungsi dan insisi abses dilakukan melalui laringoskop langsung dalam posisi pasien Trendelenburg. Pus yang keluar segera diisap agar tidak terjadi aspirasi. Tindakan dapat dilakukan dalam analgesia lokal atau umum.1,3,7
Gambar 5. (A)Insisi pada abses retrofaring dengan posisi Trendelenburg.(B) Insisi pada abses peritonsil.
KomplikasiKomplikasi yang mungkin terjadi ialah penjalaran ke ruang parafaring, ruang vaskuler visera, mediastinitis, obstruksi jalan nafas sampai asfiksia, bila pecah spontan dapat menyebabkan penummonia aspirasi dan abses paru.1,3,7
2.5.2 ABSES PARAFARINGEtiologi dan PatologiAbses parafaring dapat terjadi setelah infeksi faring, tonsil, adenoid, gigi, parotis, atau kelenjar limfatik. Pada banyak kasus abses parafaring merupakan perluasan dari abses leher dalam yang berdekatan seperti; abses peritonsil, abses submandibula, abses retrofaring maupun masticator.6,7
Manifestasi KlinisGejala dan tanda pada abses parafaring berdasarkan dari kompartemen yang terlibat. Infeksi pada kompartemen anterior menyebabkan gejala trias: (i) tonsil dan fossa tonsillar prolaps, (ii) trismus (dikarenakan spasme otot pterygoid medial), (iii) edema dibelakang sudut rahang. Tanda dan gejala tersebut menyebabkan odinofagia.6,7Infeksi pada kompartemen posterior menyebabkan gejala berupa (i) menonjolnya faring dibelakang pilar posterior, (ii) paralisis nervus kranial IX, X, XI, dan XII dan sympathetic chain, dan (iii) pembengkakkan pada regio parotis. Pada infeksi kompartemen posterior dapat menyebabkan trismus, meski tidak seberat trismus pada infeksi kompartemen anterior.6,7Demam, odinofagia, sakit pada leher, torticollis (disebabkan karena spasme otot prevertebral) dan tanda dari toxaemia merupakan gejala dan tanda yang dapat ditemui pada infeksi kedua kompartemen.6,7
TerapiSelain pemberian antibiotika dosis tinggi, evakuasi abses harus segera dilakukan bila tidak ada perbaikan dengan antibiotika dalam 24-48 jam dengan cara eksplorasi dalam narkosis. Drainase sebaiknya dilakukan melalui insisi servikal pada 2 jari di bawah dan sejajar mandibula. Secara tumpul eksplorasi dilanjutkan dari batas anterior M. Sternocleidomastoideus ke arah atas belakang menyusuri bagian medial mandibula dan M. Pterigoideus interna mencapai mencapai ruang parafaring dengan terabanya prosesus stiloid. Bila nanah terdapat di dalam selubung karotis, insisi dilanjutkan vertikal dari pertengahan insisi horizontal ke bawah di depan M. Sternocleidomastoideus (cara Mosher).6,7
Gambar 6. Insisi Mosher.KomplikasiProses peradangan dapat menjalar secara hematogen, limfogen atau langsung (per kontinuitatum) ke daerah sekitarnya. Penjalaran ke atas dapat mengakibatkan peradangan intrakranial, ke bawah menyusuri selubung karotis mencapai mediastinum. Abses juga dapat menyebabkan kerusakan dinding pembuluh darah. Bila pembuluh karotis mengalami nekrosis, dapat terjadi ruptur, sehingga terjadi perdarahan hebat. Bila terjadi periflebitis atau endoflebitis, dapat timbul tromboflebitis dan septikemia.7 Dapat terjadi akut edema pada laring disertai dengan obstruksi saluran pernafasan.6,7
2.5.3 ABSES PERITONSILARAbses peritonsil merupakan akumulasi pus terlokalisir di jaringan peritonsil yang terbentuk akibat dari tonsilitis supuratif. Penjelasan lain adalah abses peritonsil merupakan abses yang terbentuk di kelompok kelenjar air liur di fosa supratonsil, yang disebut sebagai kelenjar Weber. Nidus akumulasi pus terletak antara kapsul tonsil palatina dan muskulus konstiktor faringeus. Pilar anterior dan posterior, torus tubarius (superior), dan sinus piriformis (inferior) membentuk batas ruang peritonsil potensial. Karena terbentuk dari jaringan ikat longgar, infeksi parah area ini bisa secara cepat membentuk material purulen. Inflamasi dan supurasi progresif bisa menyebar langsung melibatkan palatum mole, dinding lateral faring, dan kadang-kadang dasar dari lidah.9
ETIOLOGIProses ini terjadi sebagai komplikasi tonsilitis akut atau infeksi yang bersumber dari kelenjar mukus Weber di kutub atas tonsil. Biasanya kuman penyebab sama dengan penyebab tonsilitis, dapat ditemukan kuman aerob dan anaerob. Organisme Gram positif aerob dan anaerob diidentifikasi melalui kultur. Kultur menunjukkan -hemolyticus Streptococcus yang paling sering. Selanjutnya, yang paling sering adalah Staphlococcus, Pneumococcus, dan Haemophilus. Terakhir, organisme lain yang bisa dikultur adalah Lactobacillus, bentuk-bentuk filamentosa seperti Actinomyces sp., Micrococcus, Neisseria sp., diphteroid, Bacteroides sp., dan bakteri tidak bersporulasi. Beberapa bukti menunjukkan bakteri anaerob sering menyebabkan infeksi ini.10
PATOFISIOLOGIDaerah superior dan lateral fosa tonsilaris merupakan jaringan ikat longgar, oleh karena itu infiltrasi supurasi ke ruang potensial peritonsil tersering menampati daerah ini, sehingga tampak palatum mole membengkak. Proses inflamasi dan supurasi dapat melebar melibatkan palatum mole, dinding lateral faring, dan kadang-kadang, dasar lidah. Walaupun sangat jarang, abses peritonsil dapat terbentuk di bagian inferior.1Patofisiologi abses peritonsil tidak diketahui. Teori yang paling banyak diterima adalah kelanjutan dari episode tonsilitis eksudatif yang menjadi peritonsilitis terlebih dahulu dan lalu membentuk abses. Progresifitas proses inflamasi dapat terjadi pada populasi yang diobati dan yang tidak diobati. Abses peritonsil juga ditemukan tanpa riwayat tonsilitis rekuren atau kronis. Abses peritonsil juga bisa merupakan manifestasi dari infeksi Epstein Barr Virus (misalnya mononucleosis).10Teori lain menunjukkan asal abses peritonsil ada di kelenjar Weber. Kelenjar air liur kecil ini ditemukan di ruang peritonsil dan disebutkan membantu membersihkan debris dari tonsil. Saat obstruksi terjadi sebagai hasil dari jaringan parut karena infeksi, nekrosis jaringan dan pembentukan abses terjadi, sehingga terjadilah abses peritonsil.10Pada stadium permulaan (stadium infiltrat), selain pembengkakan tampak permukaannya hiperemis, bila proses berlanjut, terjadi supurasi sehingga daerah tersebut lebih lunak. Pembengkakan peritonsil akan mendorong tonsil dan uvula ke arah kontralateral.1Bila proses berlangsung terus, peradangan jaringan di sekitarnya akan menyebabkan iritasi pada m.pterigoid interna, sehingga timbul trismus. Abses dapat pecah spontan, mungkin dapat terjadi aspirasi ke paru.1,9Fosa tonsiler kaya akan pembuluh limfa menuju ke ruang parafaring dan kelenjar limfa servikal superior, yang menjelaskan pola limfadenopati secara klinis. 1,9MANIFESTASI KLINISPada abses peritonsil didapatkan gejala demam, odinofagia (nyeri menelan) yang hebat, biasanya pada sisi yang sama juga terjadi nyeri telinga (otalgia), mungkin terdapat muntah (regurgitasi), mulut berbau, banyak ludah (hipersalivasi), suara gumam (hot potato voice) dan kadang-kadang sukar membuka mulut (trismus), serta pembengkakan kelenjar submandibula dengan nyeri tekan. Karena limfadenopati dan inflamasi otot servikal, pasien sering mengalami nyeri leher dan bahkan keterbatasan gerak leher.9,10Pada pemeriksaan fisik mungkin hasil bervariasi dari tonsilitis akut dengan faring asimetris unilateral sampai dehidrasi dan sepsis, Kebanyakan pasien memiliki nyeri berat. Pemeriksaan rongga mulut menunjukkan tanda-tanda eritem, palatum mole asimetris, eksudasi tonsil, dan uvula disposisi kontralateral.9,10
Gambar 7. Abses peritonsil dengan deviasi uvula.Kadang-kadang sukar memeriksa seluruh faring, karena trismus. Palatum mole tampak membengkak dan menonjol ke depan, dapat teraba fluktuasi. Uvula bengkak dan terdorong ke sisi kontralateral. Tonsil bengkak, hiperemis, mungkin banyak detritus dan terdorong ke arah tengah, depan dan bawah.9,10Abses peritonsil biasanya unilateral dan terletak di kutub superior tonsil yang terkena, pada fosa supratonsil. Pada tingkat lipatan supratonsil, mukosa dapat tampak pucat dan mungkin menunjukkan bintil-bintil kecil. Palpasi pada palatum mole sering menunjukkan fluktuasi. Nasofaringoskopi dan laringoskopi fleksibel dianjurkan untuk pasien dengan airway distress. Laringoskopi adalah kunci untuk menyingkirkan epiglotitis dan supraglotitis, juga kelainan pita suara.9,10TATALAKSANAPada stadium infiltrasi, diberikan antibiotika dosis tinggi dan obat simtomatik. Juga perlu kumur-kumur dengan air hangat dan kompres dingin pada leher. Pasien dengan dehidrasi membutuhkan cairan intravena sampai inflamasi hilang dan pasien bisa melanjutkan intake cairan oral adekuat. Antipiretik dan analgetik digunakan untuk meredakan demam dan rasa tidak nyaman. Terapi antibiotik sebaiknya dimulai setelah kultur diperoleh dari abses. Penggunaan penisilin intravena dosis tinggi tetap sebagai pilihan baik untuk terapi empiris untuk abses peritonsil.1Bila telah terbentuk abses, memerlukan pembedahan drainase, baik dengan teknik aspirasi jarum atau dengan teknik insisi dan drainase. Tempat insisi ialah di daerah yang paling menonjol dan lunak, atau pada pertengahan garis yang menghubungkan dasar uvula dengan geraham atas terakhir. Intraoral incision dan drainase dilakukan dengan mengiris mukosa overlying abses, biasanya diletakkan di lipatan supratonsillar. Drainase atau aspirate yang sukses menyebabkan perbaikan segera gejala-gejala pasien.1,8,9
Aspirasi Jarum10 Aspirasi jarum dapat dilakukan pada anak berumur 7 tahun, khususnya jika sedasi sadar dilakukan. Aspirasi jarum dapat digunakan untuk diagnostik dan terapeutik karena bisa menentukan lokasi rongga abses secara akurat. Cairan aspirasi dapat dikirim untuk kultur dan pada beberapa kasus, dapat tidak dilanjutkan dengan insisi dan drainase.
Gambar 8. Aspirasi jarum
Insisi dan Drainase9 Insisi dan drainase intraoral dilakukan dengan menginsisi mukosa di atas abses, biasanya terletak di lipatan supratonsil. Setelah abses terlihat lokasinya, diseksi tumpul dilakukan untuk memecahkan lokulisasi. Pembukaan dibiarkan terbuka untuk drainase, dan pasien diminta untuk berkumur dengan larutan NaCl, supaya material yang terakumulasi keluar dari rongga abses. Aspirasi atau drainase yang berhasil menuju ke perbaikan segera gejala-gejala pasien.
Gambar 9. Insisi dan drainaseKemudian pasien dinjurkan untuk operasi tonsilektomi a chaud. Bila tonsilektomi dilakukan 3-4 hari setelah drainase abses disebut tonsilektomi a tiede, dan bila tonsilektomi 4-6 minggu sesudah drainase abses disebut tonsilektomi a froid. Pada umumnya tonsilektomi dilakukan sesudah infeksi tenang, yaitu 2-3 minggu sesudah drainase abses.1,9Tonsilektomi merupakan indikasi absolut pada orang yang menderita abses peritonsilaris berulang atau abses yang meluas pada ruang jaringan sekitarnya. Abses peritonsil mempunyai kecenderungan besar untuk kambuh. Sampai saat ini belum ada kesepakatan kapan tonsilektomi dilakukan pada abses peritonsil. Sebagian penulis menganjurkan tonsilektomi 68 minggu kemudian mengingat kemungkinan terjadi perdarahan atau sepsis, sedangkan sebagian lagi menganjurkan tonsilektomi segera.1,9
KOMPLIKASI Abses pecah spontan, dapat mengakibatkan perdarahan, aspirasi paru atau piemia. Penjalaran infeksi atau abses ke daerah parafaring, sehingga terjadi abses parafaring. Pada penjalaran selanjutnya, masuk ke mediastinum sehingga terjadi mediastinitis. Bila terjadi penjalaran ke daerah intrakranial, dapat mengakibatkan trombus sinus kavernosus, meningitis, dan abses otak. Penjalaran dapat berlanjut ke ruang submandibular dan sublingual di dasar mulut (Angina Ludovici). Perdarahan merupakan komplikasi potensial jika arteri karotid eksterna atau cabangnya terluka. Perdarahan dapat terjadi intraoperatif atau periode awal pascaoperasi.
2.5.4 ABSES SUBMANDIBULARAbses submandibula adalah suatu peradangan yang disertai pembentukan pus pada daerah submandibula.1,2,3 Keadaan ini merupakan salah satu infeksi pada leher bagian dalam (deep neck infection). Pada umumnya sumber infeksi pada ruang submandibula berasal dari proses infeksi dari gigi, dasar mulut, faring, kelenjar limfe submandibula. Mungkin juga kelanjutan infeksi dari ruang leher dalam lain.1
ETIOLOGI DAN PATOFISIOLOGIInfeksi dapat bersumber dari gigi, dasar mulut, faring, kelenjar liur, atau kelenjar limfa submandibula. Mungkin juga sebagian kelanjutan infeksi ruang leher dalam lain.1Infeksi pada ruang ini berasal dari gigi molar kedua dan ketiga dari mandibula, jika apeksnya ditemukan di bawah perlekatan dari musculus mylohyoid. Infeksi dari gigi dapat menyebar ke ruang submandibula melalui beberapa jalan yaitu secara langsung melalui pinggir myolohioid, posterior dari ruang sublingual, periostitis dan melalui ruang mastikor.11Sebagian besar abses leher dalam disebabkan oleh campuran berbagai kuman, baik kuman aerob, anaerob, maupun fakultatif anaerob. Kuman aerob yang sering ditemukan adalah Staphylococcus, Streptococcus sp, Haemofilus influenza, Streptococcus Pneumonia, Moraxtella catarrhalis, Klebsiell sp, Neisseria sp. Kuman anaerob yang sering ditemukan pada abses leher dalam adalah kelompok batang gram negatif, seperti Bacteroides, Prevotella, maupun Fusobacterium.11Patofisiologi abses submandibula melalui gigi antara lain, iritasi pulpa, pulpa hiperemis, pulpitis, ganggren pulpa, dan abses.10
MANIFESTASI KLINISTerdapat demam dan nyeri leher disertai pembengkakan di bawah mandibula dan atau di bawah lidah. Pasien juga biasanya akan mengeluhkan air liur yang banyak, trismus akibat keterlibatan muskulus pterigoideus, disfagia dan sesak nafas akibat sumbatan jalan nafas oleh lidah yang terangkat ke atas dan terdorong ke belakang. Pada pemeriksaan fisik didapatkan adanya pembengkakan di daerah submandibula, fluktuatif, dan nyeri tekan. Pada insisi didapatkan material yang bernanah atau purulent (merupakan tanda khas). Angulus mandibula dapat diraba. Lidah terangkat ke atas dan terdorong ke belakang.6
Gambar 10. Ruang potensial leher dalam (A) Potongan aksial, (B) potongan sagital.Ket : SMS: submandibular space; SLS: sublingual space; PPS: parapharyngeal space; CS: carotid space; MS: masticatory space. SMG: submandibular gland; GGM: genioglossus muscle; MHM: mylohyoid muscle; MM: masseter muscle; MPM: medial pterygoid muscle; LPM: lateral pterygoid muscle; TM: temporal muscle.
TATALAKSANA1. Antibiotik (parenteral)Untuk mendapatkan jenis antibiotik yang sesuai dengan kuman penyebab, uji kepekaan perlu dilakukan. Antibiotik kombinasi (mencakup terhadap kuman aerob dan anaerob, gram positip dan gram negatif) adalah pilihan terbaik mengingat kuman penyebabnya adalah campuran dari berbagai kuman. Berdasarkan uji kepekaaan, kuman aerob memiliki angka sensitifitas tinggi terhadap terhadap ceforazone sulbactam, moxyfloxacine, ceforazone, ceftriaxone, yaitu lebih dari 70%. Antibiotik biasanya dilakukan selama lebih kurang 10 hari.6,101. Bila abses telah terbentuk, maka evakuasi abses dapat dilakukan. Evakuasi abses dapat dilakukan dalam anestesi lokal untuk abses yang dangkal dan terlokalisasi atau eksplorasi dalam narkosis bila letak abses dalam dan luas. Insisi dibuat pada tempat yang paling berfluktuasi atau setinggi os hioid, tergantung letak dan luas abses. Pasien dirawat inap sampai 1-2 hari gejala dan tanda infeksi reda.101. Mengingat adanya kemungkinan sumbatan jalan nafas, maka tindakan trakeostomi perlu dipertimbangkan.10
Gambar 11. Insisi pada abses submandibula atau parotid. Pada saat insisi kutaneus, perjalanan arteri dan vena fasialis harus diperhatikan.
KOMPLIKASIProses peradangan dapat menjalar secara hematogen, limfogen atau langsung (perkontinuitatum) ke daerah sekitarnya. Infeksi dari submandibula paling sering meluas ke ruang parafaring karena pembatas antara ruangan ini cukup tipis.35 Perluasan ini dapat secara langsung atau melalui ruang mastikor melewati muskulus pterigoideus medial kemudian ke parafaring. Selanjutnya infeksi dapat menjalar ke daerah potensial lainnya.3Penjalaran ke atas dapat mengakibatkan peradangan intrakranial, ke bawah menyusuri selubung karotis mencapai mediastinum menyebabkan medistinitis. Abses juga dapat menyebabkan kerusakan dinding pembuluh darah. Bila pembuluh karotis mengalami nekrosis, dapat terjadi ruptur, sehimgga terjadi perdarahan hebat, bila terjadi periflebitis atau endoflebitis, dapat timbul tromboflebitis dan septikemia.3
2.5.5 ANGINA LUDOVICI (LUDWIGS ANGINA)Angina Ludovici ialah infeksi ruang submandibula berupa selulitis (peradangan jaringan ikat) dengan tanda khas berupa pembengkakan seluruh ruang submandibula, tidak membentuk abses, sehingga keras pada perabaan submandibula. Penyakit ini termasuk dalam grup penyakit infeksi odontogen, di mana infeksi bakteri berasal dari rongga mulut seperti gigi, lidah, gusi, tenggorokan, dan leher. Karakter spesifik yang membedakan angina Ludovici dari infeksi oral lainnya ialah infeksi ini harus melibatkan dasar mulut serta kedua ruang submandibularis (sublingualis dan submaksilaris) pada kedua sisi (bilateral). 6
ETIOLOGISumber infeksi seringkali berasal dari gigi atau dasar mulut, oleh kuman aerob maupun anaerob 10
MANIFESTASI KLINISAngina Ludovici ialah infeksi ruang submandibula berupa selulitis (peradangan jaringan ikat) dengan tanda khas berupa pembengkakan seluruh ruang submandibula, tidak membentuk abses, sehingga keras pada perabaan submandibula. Penyakit ini termasuk dalam grup penyakit infeksi odontogen, di mana infeksi bakteri berasal dari rongga mulut seperti gigi, lidah, gusi, tenggorokan, dan leher. Karakter spesifik yang membedakan angina Ludovici dari infeksi oral lainnya ialah infeksi ini harus melibatkan dasar mulut serta kedua ruang submandibularis (sublingualis dan submaksilaris) pada kedua sisi (bilateral). Terdapat nyeri tenggorokan dan leher, pembengkakan di daerah submandibular yang hiperemis dank eras. Dasar mulut membengkak, dapat mendorong lidah ke atas belakang, sehingga menimbulkan sesak nafas, karena sumbatan jalan nafas. 10
TATALAKSANAPenatalaksaan angina Ludwig memerlukan tiga fokus utama, yaitu:11,12 pertama dan paling utama, menjaga patensi jalan napas. kedua, terapi antibiotik secara progesif, dibutuhkan untuk mengobati dan membatasi penyebaran infeksi. ketiga, dekompresi ruang submandibular, sublingual, dan submental.Trakeostomi awalnya dilakukan pada kebanyakan pasien, namun dengan adanya teknik intubasi serta penempatan fiber-optic Endotracheal Tube yang lebih baik, maka kebutuhan akan trakeostomi berkurang. Intubasi dilakukan melalui hidung dengan menggunakan teleskop yang fleksibel saat pasien masih sadar dan dalam posisi tegak. Jika tidak memungkinkan, dapat dilakukan krikotiroidotomi atau trakheotomi dengan anestesi lokal.11Pemberian dexamethasone IV selama 48 jam, di samping terapi antibiotik dan operasi dekompresi, dilaporkan dapat membantu proses intubasi dalam kondisi yang lebih terkontrol, menghindari kebutuhan akan trakheotomi/krikotiroidotomi, serta mengurangi waktu pemulihan di rumah sakit. Diawali dengan dosis 10mg, lalu diikuti dengan pemberian dosis 4 mg tiap 6 jam selama 48 jam.11Setelah patensi jalan napas telah teratasi maka antibiotik IV segera diberikan. Awalnya pemberian Penicillin G dosis tinggi (2-4 juta unit IV terbagi setiap 4 jam) merupakan lini pertama pengobatan angina Ludwig. Namun, dengan meningkatnya prevalensi produksi beta-laktamase terutama pada Bacteroides sp, penambahan metronidazole, clindamycin, cefoxitin, piperacilin-tazobactam, amoxicillin-clavulanate harus dipertimbangkan. Kultur darah dapat membantu mengoptimalkan regimen terapi.11,12Selain itu, dilakukan pula eksplorasi dengan tujuan dekompresi (mengurangi ketegangan) dan evaluasi pus, di mana pada umumnya angina Ludwig jarang terdapat pus atau jaringan nekrosis. Eksplorasi lebih dalam dapat dilakukan memakai cunam tumpul. Jika terbentuk nanah, dilakukan insisi dan drainase. Insisi dilakukan di garis tengah secara horisontal setinggi os hyoid (3-4 jari di bawah mandibular.3,11
Gambar 12. Insisi pada angina Ludovici.KOMPLIKASIKomplikasi yang sering terjadi ialah sumbatan jalan nafas, penjalaran abses ke ruang leher dalam lain dan mediastinum, dan sepsis.3
2.6 PEMERIKSAAN PENUNJANG1. Rontgen Cervikal LateralDapat memberikan gambaran adanya pembengkakan jaringan lunak pada daerah prevertebra, adanya benda asing, gambaran udara di subkutan, air fluid levels, erosi dari korpus vertebre. Penebalan jaringan lunak pada prevertebre setinggi servikal II (C2), lebih 7mm, dan setinggi servikal VI yang lebih 14mm pada anak, lebih 22mm pada dewasa dicurigai sebagai suatu abses retrofaring.5,6,8 2. Rontgen PanoramiksDilakukan pada kasus abses leher dalam yang dicurigai berasal dari gigi.3. Rontgen toraks Perlu dilakukan untuk evaluasi mediastinum, empisema subkutis, pendorongan saluran nafas, pneumonia yang dicurigai akibat aspirasi dari abses.8 4. Tomografi Komputer (TK/ CT Scan) Tomografi komputer dengan kontras merupakan pemeriksaan baku emas pada abses leher dalam. Berdasarkan penelitian Crespo dkk, seperti dikutip Murray AD dkk, bahwa dengan hanya pemeriksaan klinis tanpa tomografi komputer mengakibatkan estimasi terhadap luasnya abses yang terlalu rendah pada 70% pasien. TK memberikan gambaran abses berupa lesi dengan hipodens (intensitas rendah), batas yang lebih jelas, kadang ada air fluid levels. Kirse dan Robenson, mendapatkan ada hubungan antara ketidakteraturan dinding abses dengan adanya pus pada rongga tersebut. Pemeriksaan TK toraks diperlukan jika dicurigai adanya perluasan abses ke mediastinum.5,85. Pemeriksaan BakteriologiPemeriksaan bakteriologi pus dari lesi yang dalam atau tertutup harus meliputi biakan metoda anaerob. Setelah desinfeksi kulit, pus dapat diambil dengan aspirasi memakai jarum aspirasi atau dilakukan insisi. Pus yang diambil sebaiknya tidak terkontaminasi dengan flora normal yang ada di daerah saluran nafas atas atau rongga mulut. Aspirasi dilakukan dari daerah yang sehat dan dilakukan lebih dalam.5
BAB IIIPENUTUPAbses leher dalam terbentuk di dalam ruang potensial di antara fasia leher dalam sebagai akibat penjalaran infeksi dari berbagai sumber, seperti gigi, mulut, tenggorok, sinus paranasal, telinga tengah dan leher. Gejala dan tanda klinik biasanya berupa nyeri dan pembengkakan di ruang leher dalam yang terlibat. Nyeri tenggorok dan demam yang disertai dengan terbatasnya gerakan membuka mulut dan leher, harus dicurigai kemungkinan disebabkan oleh abses leher dalam. Abses leher dalam dapat berupa abses peritonsi, abses retrofiring, abses parafaring, abses submandibular dan angina ludovici.Abses leher dalam merupakan suatu kondisi yang mengancam jiwa akibat komplikasi-komplikasinya yang serius seperti obstruksi jalan napas, kelumpuhan saraf kranial, mediastinitis, dan kompresi hingga ruptur arteri karotis interna. Lokasinya terletak di dasar mulut dan dapat menjadi ancaman yang sangat serius. Oleh karena itu, penatalaksanaan abses leher dalam meliputi operasi untuk evakuasi dan drainase abses, identifikasi kuman penyebab dan pemberian antibiotik. Hal ini akan mengurangi komplikasi yang mengancam jiwa dan mempercepat perbaikan.
DAFTAR PUSTAKA
1. Fachruddin D. Abses leher dalam. Dalam: Iskandar M, Soepardi AE editor. Buku ajar ilmu penyakit telinga hidung tenggorok. Edisi ke 7. Jakarta: Balai Penerbit FK-UI. 2012:p. 185-82. Novialdi, Pulungan Mr. Pola Kuman Abses Leher Dalam. Bagian Telinga Hidung Tenggorok Bedah Kepala Leher Fakultas Kedokteran Universitas Andalas. 2003;1(1): 1-9.3. Grade AK, Gadre KC. Infection of the deep Space of the neck. Dalam: Bailley BJ, Jhonson JT, editors. Otolaryngology Head and neck surgery. Edisi ke-4. Philadelphia: JB.Lippincott Company 2006.p.666-814. Berger TJ, Shahidi H. Retropharyngeal Abscess. Emedicine Journal. 2001, Volume 2, Number 8. Diunduh dari: author.emedicine.com/PED/topic2682.html pada tanggal 7 September 2015.5. Dhingra PL. Diseases of Ear, Nose, and Throat. (4th ed.). United States: Elsevier; 2014.6. Murray A.D. MD, Marcincuk M.C. MD. Deep neck infections. [Diperbaharui Juli 2009] Diunduh dari: www.eMedicine Specialties//Otolaringology and facial plastic surgery.com pada tanggal 06 September 20157. Probst R, Grevers G, Iro H. Basic Otorhinolaryngology. Thieme. New York. 20068. Anonim. Diunduh di http://www.imagekb.com/pharyngeal-lymphoid-ring pada tanggal 05 September 20159. Galioto NJ. Peritonsillar Abscess. American Academy of Family Physician. Diunduh dari www.afp.org/afp pada tanggal 02 September 2015.10. Gosselin BJ, Geibel J. Peritonsillar Abscess. Terakhir diperbaharui: 4 Februari 2010. Diakses: 05 September 20151. Terdapat pada: http://emedicine.medscape.com/ article/194863-overview#showall.11. Ariji Y, Gotoh M, Kimura Y, Naitoh K, Kurita K, Natsume N, et all. Odontogenic infection pathway to the submandibular space: imaging assessment. Int. J. Oral Maxillofac. Surg. 2002; 31: 1659.12. Balakrishman a, Thenmozhi Ms. Ludwigs angina : Causes Symptoms and Treatment. Saveetha Dental College. J. Pharm. Sci & Res. Vol 6(10), 2014, 328-330.