ABSES LEHER DALAM (2)
-
Upload
mohd-fahamy -
Category
Documents
-
view
181 -
download
9
description
Transcript of ABSES LEHER DALAM (2)

TINJAUAN PUSTAKA
DIAGNOSIS DAN PENATALAKSANAAN ABSES LEHER DALAM
oleh :
Tris Sudyartono
BAGIAN I. K. THT- KL FK UNDIP / SMF IK THT- KL RS DR. KARIADI SEMARANG
1

PENDAHULUAN
Abses leher dalam atau Deep Neck Abscess, terbentuk di dalam ruang
potensial di antara fasia leher dalam sebagai akibat perluasan infeksi dari berbagai
sumber, seperti dari gigi, mulut, tenggorok, sinus paranasal, telinga tengah dan leher.
Sumber infaksi yang paling sering berasal dari gigi dan tonsilofaring. Gejala dan
tanda klinik yang ditemukan sesuai ruang potensial yang terlibat 1,2.
Berdasarkan data dari RSU Taiwan periode 1997 sampai dengan 2002, bahwa
sebanyak 185 pasien dewasa menderita abses leher dalam dengan keterlibatan ruang
potensial yang terbanyak adalah ruang parafaring (38,4%) kemudian disusul pada
ruang submandibula dan retrofaring. Sedangkan sebanyak 169 pasien anak-anak
dengan abses leher dalam yang dirawat di RS Ohio periode tahun 1989 sampai 1999,
dilaporkan paling banyak melibatkan ruang retrofaring atau parafaring (43%)2,3.
Sebanyak lebih dari 50 % pasien rawat inap di RSDK bagian THT selama periode
tahun 2004 sampai dengan 2009, tercatat sebanyak 36 pasien dengan abses leher
dalamn. Penderita dengan abses peritonsil sebanyak 17 orang, abses submandibula
sebanyak 17 orang, abses parafaring 1 orang dan 1 orang menderita abses retrofaring
dengan mengalami komplikasi sampai meninggal dunia.
Diagnosis dan penatalaksanaan infeksi rongga leher dalam adalah merupakan
tantangan dan kesulitan tersendiri, mengingat kompleksifitas dan dalamnya lokasi dari
regio ini. Infeksi ini meninggalkan suatu masalah kesehatan penting dengan resiko
angka kejadian dan kematian yang signifikan karena dapat melibatkan saraf,
pembuluh darah, tulang dan jaringan lunak lainnya serta ruang-ruang disekitarnya3,4.
Komplikasi yang berbahaya dan sulit untuk mengatasi adalah apabila telah terjadi
sepsis.
Banyaknya komplikasi di masa lalu telah berhasil diturunkan dengan temuan
modern di bidang mikrobiologi dan hematologi, alat diasnostik yang canggih seperti
CT, MRI dan efektivitas antibiotik yang luas dan perkembangan tatalaksana intensive
modern serta teknik-tenik operasi yang lebih baik2.
Berdasarkan hal tersebut diatas, maka tinjauan pustaka ini membahas
pemahaman mengenai anatomi ruang-ruang leher dalam, tanda dan gejala klinis serta
2

pemeriksaan penunjang yang diperlukan sehingga dapat menegakkan diagnostik lebih
tepat dan akurat serta penatalaksanaan yang lebih optimal.
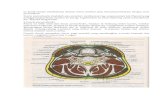
ANATOMI FASIA DAN SPASIA
Secara deskriptif leher dibagi menjadi tiga regio besar yang masing-masing
dapat dibagi lagi menjadi beberapa subdivisi 4,5,6 :
1. Regio anterior terletak antara kedua m. Sternokleidomastoideus
A. Ruang suprahioid terbagi menjadi daerah submental dan submaksila
( bersama-sama disebut daerah submandibula)
B. Ruang infrahioid terbagi menjadi daerah superfisial, laringotrakea, tiroid,
servikal, esofageal dan paravertebra
2. Regio lateral sebagian besar terletak di bawah m. Sternokleidomastoideus
A. daerah karotis
B. daerah supraclavikula
3. Regio posterior terletak di antara kedua m. Trapezeus
Fasia pada leher terbagi atas dua fasia utama yaitu4,5,6 :
1. Fasial servikal superficial
Merupakan jaringan subkutan yang menyelubungi leher di bagian superfisial
di bawah kulit. Terbentang dari kepala, leher, dada, bahu dan ketiak. Tersusun
dari otot platisma, saraf-saraf kutaneus, pembuluh darah, kelenjar limfatik, dan
lemak
2. Fasia servikal profunda, terbagi atas beberapa lapisan yaitu :
Lapisan selubung (Superficial deep cervical fascia, investing Fascia )
Fasia ini membungkus m. Sternokleidomastoideus, m. Trapezeus, kelenjar
parotis, kelenjar submandibula dan otot-otot pengunyah.
Lapisan tengah (Middle deep cervical fascia, viseral fascia )
Lapisan ini dibagi menjadi dua yaitu otot dan visceral. Bagian otot akan
menyelubungi otot-otot infrahioid ( sternohioid, sternotiroid, tirohioid,
omohioid). Sedangkan bagian visceral akan menyelubungi m. Konstriktor
faring dan esofagus untuk membentuk fasia bukofaringeal dan dinding depan
ruang retrofaring. Lapisan ini juga menyelubungi laring, trakea dan kelenjar
tiroid. Kedua lapisan ini akan membentuk carotid sheath/ selubung karotis.
Lapisan dalam (Deep leyer of the deep cervical fascia, prevertebra fascia )
3

Lapisan ini dibagi menjadi dua yaitu prevertebral dan alaris. Fasia
prevertebralis terletak tepat di depan korpus vertebra dari basis cranii sampai
dengan koksigeus dan sampai processus transversa di bagian lateral.
Sedangkan fasia alaris terletak antara prevertebralis dan lapisan viseral dari
lapisan tengah fasia servikalis profunda.
Carotid Sheath, terbentuk oleh kombinasi dari ketiga lapisan luar, tengah
dan dalam
Gambar penampang sagital spasia leher dalam2,5
Berdasarkan fasia-fasia leher, maka terbentuk spasia leher yang dapat
dikelompokkan sebagai berikut :
1. Spasia yang terletak di sepanjang leher
Spasia retrofaring (retroviseral, retroesofageal, viseral posterior)
Spasia bahaya
Spasia prevertebra
4

Spasia vaskular viseral
2. Spasia yang terbatas di atas os. Hioid
Spasia parafaring ( pharyngomaxillary, lateral pharyngeal,
peripharyngeal)
Spasia submandibula dan submental
Spasia parotis
Spasia masticator
Spasia peritonsil
Spasia temporal
3. Spasia yang terbatas di bawah os. Hioid
Spasia pretrakea
Spasia suprasternal
1. Spasia Retrofaring
Spasia ini terletak antara dinding posterior faring ( lapisan viseral dari fasia
servikal profunda) dan fasia alaris. Spasia ini terbentang antara basis cranii sampai
memasuki mediastinum setinggi bifurkasio trakea. Sebelah lateral berbatasan dengan
carotid sheath.
Spasia ini banyak mengandung kelenjar limfonodi ( nodus Rouviere ) serta
menerima aliran limfe dari kavum nasi, sinus paranasal, nasofaring dan palatum
molle. Sejumlah besar limfonodi didapatkan pada anak-anak di bawah umur 5 tahun
dan mengalami regresi setelah dewasa.
Apabila terjadi infeksi pada fasia ini dapat mengalami penyebaran ke dinding
posterior melalui fasia alaris, danger space dan fasia prevertebra. Penyebaran inferior
ke mediastinum menyebabkan mediastinitis. Penyebaran ke lateral dapat
menyebabkan perdarahan hebat jika meluas ke pembuluh darah besar leher.
2. Spasia Bahaya (Danger Space)
Spasia ini terletak antara fasia alaris di anterior dan fasia prevertebralis di
posterior. Spasia ini terbentang dari basis cranii sampai mediastinum bagian posterior
dan diafragma. Daerah ini resisten terhadap penjalaran infeksi. Fasia alaris dan
prevertebralis bersatu setinggi processus transversus membatasi spasia ini di sebelah
lateral.
5

3. Spasia prevertebra
Terletak antara fasia prevertebra dan korpus vertebra dari basis kranii sampai
os. Koksigeus.
4. Spasia Vaskuler Viseral
Merupakan spasia yang terletak di dalam carotid sheath, yang di dalamnya
terdapat arteri carotis, vena jugularis, nervus vagus dan saraf simpatis postganglioner.
Meluas dari dasar tengkorak ke ruang servikal visera.tiga lapisan dari fasia servikalis
profunda membungkus carotid sheath. Infeksi pada spasia parafaring dapat menyebar
secara tidak langsung ke spasia ini, sehingga menyebabkan terjadi trombophlebitis
vena jugularis dan terjadi ruptur arteri karotis.
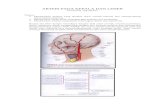
5. Spasia Parafaring
Merupakan ruang berbentuk piramidal terbalik. Terletak dari basis kranii
sampai pada tepi atas cornu mayus os. hioid. Batas medial adalah fasia viseral dari
lapisan tengah fasia servikalis profunda yang membungkus m.konstriktor faringeus.
Batas lateral fasia servikalis profunda lapisan superfisialis yang menutup mandibula,
m.pterigoid internal dan glandula parotis. Batas posterior dibentuk oleh fasia
prevertebra. Batas anterior adalah fasia interpterigoid dan raphe pterigomandibula.
Spasi ini dibagi menjadi dua bagian oleh processus styloid yaitu prestyloid yang berisi
a. Maksilaris interna, lemak, n. Alveolaris inferior, n. Lingualis dan sebagian lobus
parotis. Arti klinis posisi ini adalah apabila terjadi abses di bagian anterior akan
terdapat pendorongan tonsil ke medial tanpa tanda-tanda radang di tonsil dan dapat
terjadi trismus oleh karena peradangan pada m. Pterigoideus medialis. Sedangkan
bagian posterior disebut poststyloid yang berisi carotid sheath, N IX, X, XI, XII, saraf
simpatis dan limfonodi. Bila terjadi abses pada daerah ini maka akan menimbulkan
iritasi pada selubungnya yang selanjutnya akan menyebabkan perdarahan masif,
trombosis vena jugularis serta sepsis. Spasia ini ada hubungan dengan spasia
retrofaring di posteromedial dan dengan spasia mascinator di lateral serat terlibat
secara langsung pada penyebaran abses peritonsil.
6. Spasia Submandibularis
Spasia ini dibatasi sebelah inferior oleh lapisan superfisial fasia servikalis
profunda yang terbentang dari os. Hioid sampai mandibula. Sebelah lateral adalah
6

korpus mandibula dan superior adalah mukosa dasar mulut serta bagian posterior
adalah spasia parafaring. Dibagi menjadi dua bagian oleh m.Milohioid yaitu :
a. Spasia sublingual, di sebelah superior. Berisi kelenjar sublingual, N XII,
duktus Wharton
b. Spasia submandibula, terbagi lagi oleh m. Digastrikus venter anterior menjadi
dua bagian yaitu bagian tengah ( spasia submental) dan dua bagian lateral
( spasia submaksila)
7. Spasia Suprasternal
Spasia ini terbentuk oleh lapisan superfisial fasia servikalis profunda dibagian
depan leher dan melekat pada manubrium
8. Spasia Pretrakeal/ viseral anterior
Spasia ini ditutupi oleh bagian viseral dari lapisan tengah fasia servikalis
profunda. Terletak pada bagian anterior dari trakea mulai dari kartilago tiroid ke
mediastinum superior setinggi vertebra thorakalis IV, dekat arkus aorta. Spasia ini
berisi muskulus infrahioid ( strap muscle)
9. Spasia Peritonsil
Spasia ini dibatasi tonsil di sebelah medial dan m. Konstriktor superior di
sebelah lateral. Pilar anterior dan posterior tonsil juga membatasi spasia ini. Sehingga
jika terjadi abses peritonsil merupakan kelanjutan infeksi dari tonsil. Penyebaran
infeksi dari spasia ini dapat mengenai spasia parafaring.
10. Spasia Parotis
Spasia ini dibungkus oleh lapisan superfisial fasia servikalis profunda namun
fasia ini tidak membungkus sempurna sehingga spasia ini dapat berhubungan dengan
spasia parafaring. Spasia parotis dilewati a. Karotis eksterna, v. Fasial posterior dan n.
Fasialis.
11. Spasia Masticator
Spasia masticator terdiri dari m. Maseter, pterigoid, korpus dan ramus
mandibula, tendo temporalis, a. dan n. Alveolaris inferior. Spasia ini terletak di
sebelah anterior dan lateral dari spasia parafaring dan sebelah inferior spasia temporal.
7

Spasia ini dikelilingi oleh os sphenoid, bagian posterior mandibula dan arkus
zygomatikus. Infeksi di spasia ini dapat menyebar ke spasia parafaring, parotis dan
temporal.
12. Spasia Temporal
Spasia ini terletak di antara fasia temporalis di sebelah lateral dan periosteum
tulang di sebelah medial. Muskulus temporalis membagi spasia ini menjadi dua
bagian yaitu superfisial dan profunda. Spasia ini berisi arteri, vena dan nervus
maksilaris interna
Penampang axial spasia leher 5,6
8

ETIOLOGI
Secara garis besar penyebab infeksi rongga leher dalam antara lain 3,4,5,:
Infeksi tonsillar dan pharingeal, menyebabkan abses peritonsil, parafaring
Infeksi gigi, operasi gigi dan mulut, menyebabkan abses submandibula, parafaring
Infeksi atau obstruksi kelenjar saliva, menyebabkan abses submandibula
parafaring
Infeksi saluran nafas atas dan tonsil paling sering menyebabkan infeksi leher
dalam pada anak-anak
Trauma rongga mulut dan faring (termasuk luka tembak, tertusuk benda tajam
seperti pinsil, duri dan lainnya), trauma oleh prosedur esofagoskopi atau
bronkoskopi, menyebabkan abses retrofaring, parafaring
Intravenous drug abuse
Mastoiditis dgn perluasan ke petrosus dan Bezold abses, dapat menyebar ke ruang
parafaring
Dan sebanyak 20% tidak diketahui asal sumbernya
Faktor resiko terjadinya infeksi leher dalam dapat terjadi pada pasien dengan
kondisi immunosupresan seperti pada inveksi HIV, kemoterapi, obat
immunosuperesif untuk transplantasi.
Secara mikrobiologi kuman penyebab infeksi rongga leher dalam merupakan
gabungan kuman anaerob dan aerob, dimana predominan berasal dari flora rongga
mulut. Mungkin juga ditemukan kuman gram positif dan gram negatif dalam kultur.
Golongan streptococcus, yang dominan adalah Streptococcus viridans, β-hemolytic
streptococcal. Bakteri aerob yang lain seperti golongan staphylococcus, Kleibsella
pneumonia, Haemophilus influenzae, Neissera, Pseudomonas, Dephtheroid.5,7,8
Kebanyakan penyebab odontogenik disebabkan oleh bakteri anaero, seperti
Fusobacterium nucleatum, Bacteroides melaninogenicus, Bacteroides oralis,
Spirochaeta, Peptostreptococcus dan lain sebagainya. Secara klinis kecurigaan
keterlibatan bakteri anaerob apabila terdapat adanya nanah yang berbau busuk dan
adanya krepitasi. Peningkatan organisme penghasil b-laktamase menyebabkan
pemilihan antibiotik yang lebih kompeten yang dapat menghancurkan b laktamase 5,7.
Studi retrospektif pada pasien dengan abses leher dalam ditemukan kuman patogen
pada kultur yang paling banyak adalah Streptococcus viridans (39%), Staphylococcus
epidermidis (22%) dan Staphylococcus aureus (22%). 7,9
9

Tabel bakteriologi abses leher dalam 5
PATOFISIOLOGI
Infeksi rongga leher dalam dapat terjadi dari bermacam-macam penyebab.
Apapun pencetusnya, perkembangan menjadi proses infeksi rongga leher terjadi dari
satu dari beberapa jalur seperti 2,5,6:
Penyebaran infeksi dapat berasal dari rongga mulut, wajah, atau superfisial sampai
dengan rongga leher dalam melalui jalur sistem limfatik
Limfadenopati mungkin menyebabkan supurasi dan akhirnya menyebabkan
terbentuknya fokal abses
Infeksi dapat tersebar luas sepanjang rongga leher dalam melalui jalur hubungan
atar rongga
Infeksi langsung yang mungkin diakibatkan oleh trauma penetrasi.
Melalui patofisiologi tersebut maka menimbulkan tanda dan gejala klinik dari
terbentuknya abses rongga leher dalam yang disebabkan oleh :
Efek massa jaringan inflamasi yang dikelilingi oleh struktur-struktur leher
Keterlibatan secara langsung struktur disekitarnya dengan proses infeksi itu
sendiri
Pola alur penyebaran infeksi melalui spasia-spasia leher dalam5
Berdasarkan lokasi spasia maka abses leher dalam dapat berupa 4,5,6, :
1. Abses Peritonsil
10

Abses peritonsil ( quinsy abscess ) merupakan abses akut di dalam jaringan
peritonsil. Abses peritonsil merupakan kelanjutan dari infeksi tonsila palatina yang
berlanjut menjadi selulitis di daerah tonsila meluas sampai palatum mole. Kemudian
terbentuk abses diantara kapsul tonsil dengan dinding faring lateral. Pada penjelasan
lain dikatakan abses peritonsil terbentuk dari kelompok kelenjar di fossa supratonsil
yang terinfeksi. Kelenjar ini dikenal sebagai kelenjar Weber. Infeksi gigi dapat pula
merupakan faktor predisposisi infeksi peritonsil. Biasanya lebih banyak terjadi pada
dewasa, jarang terjadi pada anak-anak. Bakteri penyebab hampir sama dengan
tonsilitis, yaitu bakteri aerob dan anaerob. Bakteri aerob seperti Streptococcus, M.
Catarrhalis , H. influenzai, Staphylococcus, anaerob seperti : Bacteroides, Peptocci,
Fusobacteria.
Gejala klinik adalah odinofagia, demam, otalgia, disfagia, mulut berbau,
pembengkakan leher dan nyeri, perubahan suara ( hot potato voice), badan lemah.
Pemeriksaan klinik yang ditemukan adalah febris, takikardi, dehidrasi, trismus,
drolling, limfadenitis servikal pada segitiga anterior leher, pembengkakan tonsil dan
palatum mole unilateral, fluktuasi, eritema dan eksudat tonsil, pergeseran uvula ke
medial,. Nyeri adalah faktor predominan pada abses peritonsil dan terjadi bersama
dengan trismus dan odinofagia. Hal ini terjadi karena perluasan peradangan ke dalam
otot-otot faring. Diketahui bahwa batas lateral adalah pharyngomaxillary space dan
terjadi inflamasi otot pterigoideus medial. Odinofagia disebabkan oleh inflamasi otot
konstriktor faring superior yang membentuk dinding lateral tonsil. Karena beratnya
nyeri sehingga penderita takut untuk menelan, juga untuk menelan air liurnya
sehingga menyebabkan drolling serta intake oral yang kurang sehingga penderita
dalam kondisi dehidrasi dan lemah.
Diagnosis dapat ditegakkan melalui anamnesis, pemeriksaan fisik dan
pemeriksaan penunjang. Pemeriksaan laboratorium biasanya ditemukan leukositosis.
Pemeriksaan radiologi yang dapat dilakukan antara lain X foto servikal lateral, CT
Scan servikal dengan hasil adanya akumulasi cairan hipodens dan penyengatan pada
tepinya. Ultrasonografi intraoral juga dapat dilakukan untuk mengetahui abses
peritonsil. Metode ini mempunnyai sensitifitas 95,2% dan spesifitas 78,5% serta lebih
cepat dan efektif. Untuk mengetahui komplikasi ke paru-paru dapat dilakukan X foto
Thorak. Aspirasi dengan jarum dapat dilakukan untuk mengetahui apakah telah
terbentuk abses.11
11

Komplikasi yang menyebabkan ancaman jiwa seperti obstruksi jalan nafas,
ruptur spontan dengan pneumonitis aspirasi dan abses parafaring dengan trombosis
vena jugularis interna. Bila telah terjadi perluasan infeksi melalui sinus cavernosus
dengan trombosis retrograd vena jugularis pada leher dapat menembus dasar
tengkorak, mengakibatkan trombus sinus kavernosus, radang selaput otak dan abses
otak.
Penatalaksanaan pada abses peritonsil antara lain aspirasi jarum, incisi dan
drainase, antibiotik intravena dan tonsilektomi. Pertama yang perlu diperhatikan
adalah jalan nafas. Indikasi rawat inap disesuaikan dengan kondisi umum pasien.
Selama rawat inap perlu pengawasan balance cairan dan diet lunak atau cair TKTP.
Kemudian diberikan antipiretik, analgetik dan antibiotik sesuai hasil kultur. Pemilihan
antibiotik untuk abses peritonsil sangat bervariasi, dari penisilin hingga obat-abatan
dengan aktivitas luas gram positif dan negatif serta kuman anaerob. Penggunaan
antibiotik spektrum luas dimaksudkan karena terjadi resistensi bakteri, terutama
ditemukannya organisme penghasil β laktamase. Pilihan antibiotik dapat digunakan
golongan penicillin, atau jika alergi dapat diganti dengan eritromicin, selain itu juga
dapat dipakai klindamicin. Sehingga seyogyanya pemilihan antibiotik yang lebih
stabil terhadap penisilinase dan efektif terhadap kuman anaerob serta pemberiannya
secara intravena. Bila masih didapatkan trismus, sebaiknya diberikan antibiotik dan
analgetik terlebih dahulu kemudian dapat dilanjutkan dengan incisi dan drainase
segera setelah trismus berkurang. Pada stadium infiltrasi, diberikan antibiotik dosis
tinggi dan obat simtomatik.
Tindakan aspirasi jarum dapat dilakukan sebagai diagnostik dan terapeutik.
Hasil pus yang didapat kemudian dilakukan pemeriksaan kultur kuman dan
sensitivitas bakteri. Setelah tes aspirasi menunjukan hasil yang positif maka dapat
dilakukan insisi lebar untuuk drainase abses. Insisi dan drainase dapat dilakukan
12

dengan anestesi lokal dengan topikal spray atau infiltrasi. Insisi menggunakan pisau
tonsil no 12 atau 11 untuk mencegah penetrasi lebih dalam melalui mukosa dan
submukosa dekat kutub atas fosa tonsilaris atau titik paling menonjol ( punctum
maksimum) atau pertengahan garis antara dasar uvula dan gigi mlar tiga atas.
Hemostat tumpul dimasukkan melalui insisi ini dan dengan lembut direntangkan.
Pengisapan pus segera dilakukan untuk menampung pus yang keluar.
Aspirasi jarum ini dilakukan dengan jarum no 18, spuit 10 ml, pada punctum
maksimum atau beberapa titik yang berbeda, satu di sebelah lateral pole atas tonsil
sebagai titik awal dan aspirasi tambahan di inferior titik awal. Tindakan ini dilakukan
secara lokal yang sebelumnya diberikan anestesi lokal secara infiltrasi atau spray.
Tindakan aspirasi jarum mempunyai beberapa keuntungan yaitu antara lain tanpa
resiko aspirasi serta tekniknya lebih mudah pada pasien dengan trismus. Dari tindakan
aspirasi jarum tiga tempat ataupun tindakan insisi tidak berbeda bermakna dalam
tingkat keberhasilan penanganan abses peritonsil.11
Tindakan aspirasi dan insisi-drainase pada abses peritonsil akan meredakan
keluhan nyeri pasien. Jika telah terjadi penyebaran ke parafaring, maka diperlukan
insisi eksternal.5,6,11
Gambar posisi aspirasi jarum dan insisi drainase 2,11
Tonsilektomi bukan merupakan indikasi mutlak pada setiap abses peritonsil,
namun dilakukan pada abses peritonsil yang berulang. Tonsilektomi a choud
merupakan tonsilektomi yang dilakukan segera bersama-sama dengan drainase.
Keuntungannya adalah memberikan penyembuhan yang lebih cepat, menjamin
drainase yang sempurna dan menyingkirkan kebutuhan akan tonsilektomi berencana
yang dilakukan beberapa minggu kemudian, dimana saat itu telah terjadi fibrosis dan
jaringan parut disamping pasien akan mengalami odinofagi yang kedua kali.
Tonsilektomi ini memberikan resiko abses dapat pecah spontan selama intubasi dan
13

dapat diikuti inhalasi pus serta resiko perdarahan yang lebih banyak. Sehingga
prosedur ini lebih berbahaya daripada tonsilektomi interval. Tonsilektomi a tide
merupakan prosedur tonsilektomi setelah 3-4 hari pasca drainase, metode ini sering
dilakukan. Sedangkan tonsilektomi a froid dilakukan tonsilektomi 2-3 minggu setelah
drainase.
Setelah tanda dan gejala klinis mereda dan pasein dapat makan minum lewat
oral, maka dapat dilanjutkan dengan rawat jalan dengan pemberian antibiotik
peroral.1,5,6
2. Abses Retrofaring
Abses retrofaring adalah timbunan nanah pada ruang retrofaring. Penyakit ini
dapat terjadi pada semua umur, lebih sering terjadi anak-anak antar usia 3 bulan
sampai 5 tahun karena masih ditemukan kelenjar limfe retrofaring sedangkan pada
dewasa kelenjar ini sudah mengalami atrofi.
Abses retrofaring pada anak biasanya merupakan komplikasi dari infeksi
saluran nafas atas. Pada dewasa biasanya disebabkan oleh adanya trauma penetrasi
benda asing misalnya duri ikan atau tindakan medis seperti anestesi lokal (jarum tidak
steril), intubasi endotrakea dan tindakan endoskopi. Namun juga bisa merupakan
komplikasi dari spondilitis TB serta dipengaruhi keadaan penurunan imunitas.
Bakteri yang menyebabkan infeksi ini biasanya organisme aerob dan anaerob,
yang paling sering adalah Streptococcus β hemolitikus grup A, penyebab lainnya bisa
Staphylococcus aureus, Haemophylus parainfluensa. Anaerob seperti Bacteroides dan
Veilonella.9
Gejala klinik yang timbul antara lain demam, pada bayi didapatkan tidak mau
minum ASI dan anak rewel, odinofagia, disfagia, pembengkakan leher dan nyeri,
lemah dan dehidrasi karena intake yang kurang, riwayat ISPA atau trauma. Pada
keadaan lanjut keadaan umum anak menjadi kurang baik, terdapat kekakuan leher,
leher sedikit hiperekstensi disertai nyeri pada penekanan. Jika pembengkakan dinding
posterior faring semakin besar dapat timbul perubahan suara, hipersalivasi, sendi leher
menjadi kaku dan kesukaran bernafas, penderita akan lebih nyaman posisi berbaring
dengan leher ekstensi Keadaan diatas menjadi tanda kegawatan yang harus segera
ditangani. Pada pemeriksaan fisik didapatkan keadaan umum tampak sakit dan
irritable. Inspeksi tampak pergerakan leher yang terbatas dengan limfadenopati
servikal. Pada pemeriksaan tenggorok terlihat dinding faring menonjol ( bombans)
14

dan tampak berwarna merah, dengan palpasi akan didapatkan fluktuasi positif,
didapatkan pembengkakan limfonodi leher servikal, bisa unilateral atau bilatral. Bila
terjadi ruptur spontan dari abses tersebut akan terjadi sesak nafas berat oleh karena
aspirasi pus yang dapat menimbulkan pneumonia aspirasi, abses paru dan sepsis.
Pemeriksaan penunjang laboratorium, biasanya terdapat leukositosis.
Pemeriksaan radiologi antara lain X foto servikal lateral, CT Scan, MRI. Pada x foto
servikal lateral akan didapatkan gambaran pelebaran ruang retrofaring.
Pembengkakan jaringan lunak pada regio prevertebra dengan penebalan lebih dari 7
mm pada servikal II dan lebih dari 14 mm pada servikal VI pada anak dan lebih dari
22mm pada dewasa. Sedangkan CT Scan membantu dalam menentukan lokasi abses
dan keterlibatan struktur pembuluh darah leher dan struktur di sekitarnya, digunakan
sebagai panduan dalam insisi drainase. MRI lebih akurat dalam menggambarkan
jaringan lunak daripada CT Scan, namun perlunya pertimbangan biaya dalam
pemeriksaan ini, dimana lebih mahal daripada CT Scan. Arteriografi dapat dilakukan
apabila curiga penyebaran infeksi sampai ke pembuluh darah.5
Komplikasi yang dapat terjadi antara lain :
Pendesakan massa abses sehingga terjadi obstruksi jalan nafas
Pecah spontan sehingga dapat terjadi aspirasi atau pneumonia
Ke lateral : carotid sheath menyebabkan komplikasi vaskuler, seperti trombosis
vena juguler. Bila terjadi ruptur arteri carotis, ditandai dengan ekimosis daerah
leher, diikuti keluarnya darah dari hidung, mulut dan telinga
Ke posterior menyebabkan nyeri tulang servikal, osteomilitis, erosi ligamen yang
dapat menyebabkan subluxasi dan trauma saraf.
15

Ke inferior menyebabkan terjadi mediastinitis, perikarditis, perikardial
tamponade, broncial erosi, abses mediastinum, pleuritis, pyopneumothorax,
empyema. Mediastinitis merupakan komplikasi terbanyak menyebabkan kematian
(50%)
Sepsis
Penatalaksanaan penderita dengan abses retrofaring adalah :
Rawat inap. Monitoring ABC (airway, breathing, circulating)
Pemberian antibiotik parenteral secara adekuat sesuai hasil kultur dan
sensitivitas. Diberikan antibiotik secara empiris dengan spektrum luas. Pilihan
antibiotik : klindamicin, eritromisin, cefazolin, gentamicin, oxaciclin.9
McClay mengemukakan penanganan abses retrofaring pada anak yang tidak
memungkinkan dilakukan terapi bedah, dapat diberikan terapi antibiotik
intravena secara empirik (klindamisin dan cefuroxime), didapatkan rata-rata
lama rawat jalan 5 hari dengan kisaran 2 – 8 hari dan perbaikan gejala klinis
setelah 48 jam terapi.9
Aspirasi abses sebagai penegakan diagnostik
Intervensi bedah : insisi dan drainase intraoral. Insisi vertikal dilakukan pada
titik dimana terdapat pembengkakan yang paling menonjol secara transoral
atau eksternal pada posisi trendelenberg dan kepala ekstensi untuk mencegah
terjadi aspirasi, selanjutnya insisi diperlebar dengan hemostat. Insisi bisa
dilakukan di kamar tindakan dengan anestesi lokal, kepala menggantung
( hiperekstensi ) dengan laringoskopi mackintosch. Setelah insisi segera
dilakukan penghisapan pus. Pada absese retrofaring yang kronik umumnya
dilakukan insisi eksternal kemudian diberikan terapi spesifik dengan
tuberkulostik.
Gambar insisi drainase abses intraoral1
16

Pada abses yang mengalami penyebaran yang luas dapat dilakukan lewat
pendekatan transoral dan external. Terutama pada abses di daerah parafaring,
dibuat insisi di batas anterior m. Sternocleidomastoideus dengan
menyingkirkan carotid sheath, sehingga dapat mengevakuasi pus
Jika telah melibatkan mediastinum, maka perlu dilakukan insisi dan drainase
terbuka, atau jika perlu dilakukan thoracotomy.
Pengawasan post operasi sebaiknya di ICU untuk monitoring jalan nafas. Jika
diperlukan intubasi maka pemasangan harus hati-hati, atau dengan fiberoptic.
Jika terdapat obstruksi jalan nafas, dipersiapkan krikotiroidotomi atau
trakeostomi.
Pemberian diet pada awal post tindakan sebaiknya dilakukan parenteral
kemudian bertahap menjadi peroral mulai dari diet cair sampai padat. 9,13,14
3. Abses Parafaring
Abses parafaring dapat disebabkan oleh penyebaran infeksi dari tonsil, faring,
gigi, mastoid dan ruang potensial lainnya melalui pembuluh limfe, pembuluh darah
dan perkontinuitatum. Infeksi dapat menyebar dari anterior ke posterior, dengan
perluasan ke bawah sepanjang sarung pembuluh darah besar, disertai oleh trombosis
v. Jugularis atau mediastinitis. Infeksi dari bagian posterior dapat meluas ke atas
sepanjang pembuluh darah dan mengakibatkan infeksi intrakranial atau erosi a.
Karotis interna.10
Pada abses parafaring pada umumnya didapatkan spektrum kuman yang cukup
luas yang sebagian besar merupakan campuran kuman aerob dan anaerob. Kuman
aerob meliputi kelompok gram positif yaitu Streptococcus viridans, Staphylococcus
aureus dan kuman gram negatif yaitu Kliebsella sp., E. coli, Haemophyllus dan
Pseudomonas aeruginosa. Kuman anaerob seperti Peptostreptococcus, Bacteroides,
dan Fusobacter.7
Gambaran klinik pada abses parafaring adalah demam, anoreksia, sakit kepala,
otalgia, odinofagia, disfagia serta leher kaku. Terdapat trias tanda-tanda abses
parafaring adalah (1) trismus, karena iritasi pada m. Pterigoideus medialis, (2)
pembengkakan dan indurasi di belakang angulus mandibula atau di ujung bawah
glandula parotis, (3) prolaps tonsil dan fosa tonsilaris karena terdesak ke medial.5,6,10
Pemeriksaan laboratorium didapatkan leukositosis. Pemeriksaan radiologi
yang diperlukan adalah X foto servikal AP dan lateral, ditemukan pembengkakan
17

jaringan lunak lateral servikal, atau cairan, terdapat udara dalan jaringan subkutan,
deviasi trakea. Pemeriksaan X foto thorax untuk pementauan adanya komplikasi di
paru-paru. Pemeriksaan CT Scan lebih akurat untuk menentukan lokasi, besarnya
abses dan penyebaran ke struktur sekitarnya.5
Gambar ct scan dengan kontras pada abses parafaring dengan lesi hipodens dan penyengatan di tepi.2
Komplikasi abses parafaring antara lain dapat menyebar ke retrofaring yang
akhirnya ke mediastinum sehingga terjadi mediastinitis, abses paru, komplikasi
vaskular, aspirasi pneumonia. Komplikasi yang menyebabkan kematian adalah
perdarahan dan septikkemia.
Penatalaksanaan pada kasus abses parafaring pada umumnya dilakukan rawat
inap untuk memperbaiki keadaan umum dan melakukan insisi intra oral melalui m.
Konstriktor faring superior atau transfaringeal yang dilakukan bila pembengkakan
jelas ke arah faring dan teraba fluktuasinya. Penderita tidur atau duduk, mulut dibuka
dan insisi dibuat vertikal lebih kurang 2 cm pada dinding lateral faring ( tempat
fluktuasi yang jelas ). Insisi metode Mosher perlu dilakukan sebagai cara kedua
apabila didapatkan pembengkakan di belakang angulus mandibula dengan cara insisi
dilakukan mulai lebih kurang 1,25 cm di belakang angulus mandibula kemudian irisan
dilanjutkan lebih kurang 4 cm sejajar tepi bawah mandibula, bila irisan dianggap
kurang lebar untuk mengeluarkan pus, maka dibuat irisan kedua yang tegak lurus
dengan irisan yang pertama sepanjang tepi anterior m. Sternokleidomastoideus.
Bentuknya insisi T dilakukan dengan hati-hati karena berhadapan dengan pembuluh
darah. Kemudian dipasang drain selama 5-7 hari sampai pus benar-benar bersih.
Dengan irisan Mosher ini pus yang terletak pada spasium parafaring posterior dapat
dikeluarkan. Selanjutnya diikuti dengan pemberian antibiotik intravena sesuai kultur.
Menurut pedoman penggunaan antibiotik di RS dr Sutomo pada penderita dapat
18

diberiakn penisillin G kristal atau geentamisin dikombinasi dengan metronidazol atau
klindamisin.15
Gambar. Insisi transversal dua sampai tiga jari di bawah garis mandibual dibuat anterior terhadap batas
anterior m. Sternocleidomastoideus. Perluasan berbentuk huruf T seperti yang dijelaskan oleh Mosher,
jikaa untuk mengidentifikasi arteri karotis.10
4. Angina Ludwig
Angina Ludwig/ angina ludovici adalah peradangan selulitis atau phlegmon
pada ruang suprahioid dengan tanda khas pembengkakan seluruh ruang
submandibula, tidak membentuk abses, sehingga keras pada perabaan submandibula.1
Yang menjadi dasar pada infeksi dalam ruang sublingual adalah m. Milohioid yang
keras dan kaku, sehingga resistensi terlemah yang berhubungan dengan edema adalah
daerah superior dan posterior, dengan akibat penyumbatan jalan nafas.10
Etiologi terbanyak biasanya berasal dari infeksi gigi, terutama M2 dan M3
rahang bawah. Hal ini disebabkan adanya hubungan antara akar gigi tersebut
melampaui ke bagian bawah tempat insersi otot milohioid pada mandibula, yang
langsung berbatasan dengan ruang submaksilaris. Abses pada akar gigi tersebut dapat
menembus korteks lingualis yang relatif tipis di bawah garis insersi otot milohioid dan
menginfeksi ruang submaksilaris, kemudian dapat meluas ke ruang sublingualis.
Bakteri yang terlibat adalah kombinasi bakteri aerob dan anaerob.5,10
Dari anamnesis didapatkan odinofagi, trismus, drolling, hot potato voice,
bengkak dan nyeri pada leher atas, biasanya didahului riwayat infeksi gigi rahang
bawah atau riwayat penyabutan gigi dengan kebersihan gigi dan mulut yang kurang
baik. Pemeriksaan fisik didapatkan demam, pembengkakan daerah submandibula
seperti papan dan nyeri, lidah terangkat ke atas dan terdorong ke belakang, dapat
terjadi edema laring yang menyebabkan takipnea, dipsnea dan stridor yang
19

merupakan tanda obstruksi jalan nafas, keadaan ini berjalan sangat progresif sehingga
dapat menyebabkan kematian. Pada pseudo angina ludovici, dapat terjadi fluktuasi.1
gambar CT Scan abses submandibula
Komplikasi yang sering terjadi adalah sumbatan jalan nafas, penjalaran abses
ke spasia leher dalam ke ruang parafaring dan septikemia.
Bakteri penyebab pada anak sering ditemukan streptococci, S.aureus dan
kuman anaerob dalam kultur. Sedang pada orang dewasa tersering adalah aerobic
streptoccal species dan nonstreptococcal anaerobic. Eikenella corrodens merupakan
kuman pathogen deep neck infection pada penderita penyalah gunaan obat, dan sering
resisten terhadap clindamycin dan metronidazol. Kuman gram negative lebih sering
pada penderita diabetes, pengunaan immunosupresive, retradasi mental, dan pada
pasien dengan usia tua.16
Hasil sensitivitas antibiotik yang paling besar yaitu Amikasin, Cefipin ,
Cefotaksim dan Meropenem 100%, diikuti oleh cefpiron dan fosfomisin 80%,
gentamisin dan khloramphenikol 60 %, Ciprofloksasin ,Ampicillin dan Trimetropin
50%, Erytromisin, tetrasiklin 30%.16
Pengobatan deep neck infection biasanya diberikan antibiotik kombinasi
terhadap kuman aerob dan anaerob. Atau penggunan obat yang memiliki spektrum
yang luas.16
Pemeriksaan penunjang yang dapat dilakukan antara lain x foto servikal AP-
lateral, ct scan servikal, x foto panoramik untuk mengetahui fokal infeksi dari gigi.
20

Gambar insisi drainase angina ludwig1
Penatalaksanaan angina Ludwig memerlukan pengawasan jalan nafas sesering
mungkin, adanya tanda-tanda obstruksi jalan nafas seperti dispnea, stridor harus
segera dilakukan trakeostomi. Pemberian antibiotik secara agresif diperlukan sambil
menunggu hasil kultur dan sensitivitas. Antibiotik yang dipilih merupakan spektrum
luas dan juga mencangkup bakteri anaerob, diberikan intravena dengan dosis tinggi.
Eksplorasi pada ruang submandibula dengan anestesi lokal atau umum pada penyakit
yang berkembang menjadi abses atau tidak ada respon terhadap pengobatan
konservatif. Insisi dilakukan dengan pendekatan eksternal melalui irisan pada daerah
submandibula sampai menembus ruang submandibula, yaitu dilakukan di aris tengah
secara horisontal setinggi os. Hioid (3-4 jari di bawah mandibula), kemudian dipasang
drain. Insisi vertikal tambahan dapat dibuat di atas os. Hioid sampai batas bawah
dagu. Selama perawatan, penyebab fokal infeksi diatasi, sambil menunggu
penyembuhan luka. Setelah dilakukan insisi ruangan abses dilakukan irigasi,
debridemen dan dipasang drain agar tidak reakumulasi abses. Perawatan drain diganti
lebih sering minimal dua kali sehari. 4,9,15
RINGKASAN
Infeksi leher bagian dalam berkembang dalam ruang-ruang potensial leher.
Pasien dengan infeksi rongga leher dalam mempunyai gejala yang penting seperti :
odinofagia, demam, pembengkakan leher, lemah, dehidrasi, hipersalivasi, riwayat
pengobatan gigi, infeksi saluran nafas atas, trauma rongga leher dan mulut, kesulitan
bernafas, status immunosuppresan dan immunocompromised, pernah ada riwayat
serangan, dan lamanya gejala
Penegakan diagnosis abses leher dalam diperlukan anamnesis yang cermat,
pemeriksaan fisik, pemeriksaan radiologi, laboratorium dan aspirasi jarum untuk
21

kultur dan sensitivitas kuman jika telah terbentuk abses. Laboratorium biasanya
didapatkan leukositosis. Pemeriksaan radiologi yang dapat dilakukan yaitu X foto
servikal AP-lateral, foto panoramik, X foto thorax untuk mengetahui komplikasi ke
paru-paru, CT Scan dengan kontras, MRI, ultrasound, arteriography.
Komplikasi yang dapat terjadi secara umum antara lain obstruksi jalan nafas,
aspirasi dari ruptur spontan atau trauma pemasangan ET terhadap abses, komplikasi
vaskular ( trombosis vena jugularis interna, erosi dan ruptur arteri karotis, gangguan
neurologis, septik emboli,syok septik, osteomyelitis, komplikasi mediastinum dan
paru
Penatalaksanaan yang dilakukan adalah jalan nafas menjadi prioritas utama,
jika terjadi kegawatan nafas maka dapat dilakukan intubasi endotrakeal, krikotirotomi
atau trakeotomi. Kultur dan sensitivitas antibiotik dengan pesimen kultur dapat
diperoleh dari aspirasi jarum pada lokasi abses, leher dan darah. Sebaiknya pasien
dilakukan rawat inap untuk resusitasi volume dan metabolik. Pemberian antibiotik
intravena sesuai hasil kultur atau secara empirik yang meliputi kuman aerob dan
anaerob. Terapi bedah yang dilakukan antara lain aspirasi jarum dapat dilakukan
sebagai diagnostik atau terapeutik. Insisi dan drainase dapat dilakukan jika kondisi
jalan nafas stabil dengan pendekatan transservikal dan transoral dan didapatkan pus
saat aspirasi jarum.
DAFTAR PUSTAKA
1. Soepardi E. A. dkk.Abses Leher Dalam, Dalam : Buku Ajar Ilmu Penyakit
Telinga Hidung Tenggorok, Edisi 5 FKUI. 2001 : 187-9.
2. Ryan C. Cmejrek, MD. Presentation, diagnosis and management of deep neck
abscess in infant. Dec 2002. [online] http://www.archoto.com
3. Murray DA, MD. Deep neck infections. Mar 2008. [online]
http://www.emedicine.medscape.com/article/837048-overview
22

4. Ballenger JJ. Leher, Orofaring dan Nasofaring, Dalam: Penyakit Telinga
Hidung Tenggorok Kepala dan Leher. Alih Bahasa : staf ahli bagian THT
RSCM-FKUI. Edisi 13. Jilid 2. Bimarupa Aksara. Jakarta 1997 : 295-304.
5. Bailey BJ. Infections of The Deep Spaces of The Neck. Head and Neck
Surgery Otolaryngology. 3 th Edition. Philadelphia. Wolters Kluwer Company.
2001. p.701-15
6. Lee, K.J.MD. Otolaryngology and Head and Neck Surgery, Neck Space and
Fascial Planes, ed.8th, United States of America. McGraw-Hill company.
2003. p: 422-461.
7. Parhiscar A , Har-El G. Deep neck abscess: a retrospective review of 210
cases. Department of Otolaryngology. State Univercity of New York-Health
Science Center at Broklyn USA. 2001 Nov;110(11):1051-4
http://www.ncbi.nlm.nih.gov/pubmed/11713917
8. Lalwani AK. Parapharyngeal Space Neoplasma and Deep Neck Spaces
Infection. In : Lange Current Diagnosis and Tretment. Otolaryngology Head
and Neck Surgery. Second Edition. New York. The McGraw-Hill Companies.
2007.
9. Mclay JE, MD, Murray AD, MD, Booth T, MD. Intravenous antibiotik
therapy for deep neck abscesses defined by computed tomografy.2003.
[online] http://www.archoto.com
10. Adams GL : Penyakit-penyakit Nasofaring dan Orofaring, Dalam : Adams L.
R ; Hilger P. A. Edisi Boeis Buku Ajar Penyakit THT, Edisi 6. Terjemahan
oleh Caroline Wijaya; EGC, Jakarta 1997, 482-8.
11. Shah UK. Tonsilitis and Peritonsillar Abscess, Goldsmith AJ, Talavera F,
Allen CG, Meyers AD, editors (online).
http://www.emedicine.com/ent/topic314.htm
12. Hibbert J. Tonsil and Adenoid Pediatric Otolaryngology. In: Scoot Brown’s
Otolaryngology: Kerr AG, 5th ed London: Butterworth International editions;
p. 368-81
13. Pratiwi Sutji. Komplikasi Tonsilitis Kronik dengan Abses Retrofaring. Vol
21.No3, Kumpulan Jurnal Edisi Juli-September,2008.http://www.dexa-
medica.com.htm.
23

14. Evert EC, Echerverria J. Diseases of the pharyng and deep neck infection. In:
Paparella MM, Shumrick DA eds, Otolaryngology. 2nd ed. Philadelphia. WB
Saunder Company. 1980 : 2316-7
15. Suprodjo Dian, Surarso Bakti. Komplikasi fatal pada abses parafaring.
Kumpulan naskah ilmiah kongres nasional XII PERHATI. Semarang. 1999.
16. Rahmawati Novina, Suyitno Slamet. Penanganan abses submandibula di
SMFK THT RSUP dr. Kariadi Semarang tahun 2003-2007. Kumpulan Naskah
Ilmiah KONAS PERHATI. Bandung. 2008
24