3 Respon Inflamasi Jaringan Pulpa Dan Periapikal Akibat Infeksi Bakteri
Click here to load reader
-
Upload
sri-rahmawati -
Category
Documents
-
view
813 -
download
89
Transcript of 3 Respon Inflamasi Jaringan Pulpa Dan Periapikal Akibat Infeksi Bakteri

“RESPON INFLAMASI JARINGAN PULPA DAN
PERIAPIKAL AKIBAT INFEKSI BAKTERI”
(Tugas kelompok OB III)
Kelompok 3 :
Ameliza (04101004005)
Akmal Satibi (04101004058)
Sri Rahmawati (04101004059)
Martha D. Simarmata (04101004060)
Rillya Afriza (04101004062)
Vivi Fitria (04101004063)
Amira Shafuria (04101004064)
PROGRAM STUDI KEDOKTERAN GIGI
FAKULTAS KEDOKTERAN
UNIVERSITAS SRIWIJAYA
2012

I. Pendahuluan
Radang adalah suatu respon jaringan hidup terhadap cedera yang ditandai oleh
perubahan progresif suatu jaringan berupa kerusakan jaringan sampai ke
pemulihannya. Setelah email terbuka yang disebabkan oleh trauma atau infeksi
bakteri, maka jaringan dentin dan jaringan pulpa yang terlindung di dalamnya
menjadi peka terhadap jejas. Berbagai rangsangan dapat mengakibatkan cedera pada
jaringan pulpa, seperti rangsang fisik, rangsang kimia, dan rangsang jasad renik.
Jaringan yang berperan dalam proses radang pulpa adalah pulpodentinal complex.
Ketika pulpodentinal complex terbuka akibat rangsangan dari luar maka daerah
tersebut menjadi tempat berkembangbiaknya mikroorganisme sehingga
menimbulkan inflamasi pada pulpa. Komponen-komponen yang berperan dalam
proses pertahanan jaringan pulpa terhadap rangsangan dari luar, antara lain :
1. Perubahan hemodinamik
2. Perubahan pada permeabilitas darah
3. Perubahan sel darah putih serta sel jaringan
Jika tidak ditangani dengan baik maka peradangan akan meluas ke arah periapikal.
II.Agen Inflamasi Jaringan Pulpa
Iritasi pada jaringan pulpa dan jaringan periradikuler akan mengakibatkan
inflamasi. Iritan utama terhadap jaringan ini dibagi atas iritan hidup dan iritan tidak
hidup. Yang termasuk iritan hidup adalah berbagai mikroorganisme dan virus,
sedangkan iritan tidak hidup adalah iritan mekanik, suhu, dan kimia.
1. Iritan Mikroba
Sumber utama iritasi terhadap jaringan pulpa dan periradikuler adalah
mikroorganisme yang terdapat dalam karies. Pada email dan dentin yang karies
terdapat berbagai spesies bakteri seperti : streptococcus mutans, lactobacillus
actinomices. Mikroorganisme dalam jaringan karies akan memproduksi toksin yang
akan berpenetrasi ke dalam pulpa melalui tubulus. Mikroorganisme yang masuk ke
dalam dentin mengakibatkan jaringan pulpa akan terinfiltrasi secara lokal (pada

basis tubulus yang terkena karies) terutama oleh sel-sel inflamasi kronik seperti
makrofag, limfosit, dan sel plasma.
Pada saat pulpa terbuka, jaringan pulpa akan terinfiltrasi secara lokal oleh
leukosit polimorfonukleus (PMN) untuk membentuk suatu daerah nekrosis likuifaksi
pada lokasi terbukanya pulpa. Setelah pulpa terbuka, bakteri akan berkoloni dan
tetap tinggal di lokasi nekrosis. Jaringan pulpa bisa tetap terinflamasi untuk waktu
yang lama sampai akhirnya menjadi nekrosis.
2. Iritan Mekanik
Selain iritasi oleh bakteri, pulpa juga dapat teriritasi secara mekanik. Preparasi
kavitas yang dalam, pembuangan struktur gigi tanpa pendinginan yang memadai,
dampak trauma, trauma oklusal, kuretase periodontium yang dalam, dan gerakan
ortodonsia, ini merupakan iritan suhu dan fisik yang paling berperan terhadap
jaringan pulpa. Jika dibiarkan, preparasi kavitas atau preparasi mahkota akan
merusak odontoblas. Makin dekat ke pulpa, jumlah tubulus per unit permukaan serta
diameternya makin meningkat. Akibatnya permeabilitas dentin akan lebih besar di
daerah yang lebih dekat ke pulpa daripada daerah yang dekat dengan pertautan
antara email-dentin atau sementum-dentin. Oleh karena itu, jika preparasi yang
dalam potensi iritasi akan makin besar.
3. Iritan Kimia
Iritan kimia pulpa mencakup berbagai zat yang digunakan untuk desentisasi,
strelisisasi, pembersih dentin, dan zat yang terdapat pada tambalan sementara dan
permanen serta pelapik kavitas. Zat antibakteri seperti perak nitrat, fenol dengan
atau tanpa kamfer, dan eugenol dipakai dalam upaya untuk mensterilkan dentin
setelah preparasi kavitas. Iritan anti bakteri yang dipakai selama pembersihan dan
pembentukan saluran akar obat-obatan intrakanal, dan beberapa senyawa dalam
bahan obturasi adalah contoh dari iritan kimia yang potensial mengiritasi jaringan
periradikuler.

III.Proses Inflamasi Jaringan Pulpa
Mikroorganisme yang paling banyak berperan terhadap inflamasi pulpa adalah
alpha-hemolytic streptococcus yang anaerob fakultatif. Mikroorganisme lain yang
juga ikut berperan ialah enterococcus, diptheroid, staphylococcus, lactobasilus,
anaerobik streptococcus, candida, neisseria, dan jenis veillonella.
Mikroorganisme masuk ke dalam jaringan pulpa melalui 3 jalan :
1. Dentin
2. Periodontal
3. Darah
Dan melalui proses :
1. Karies, mekanik (preparasi kavitas, trauma)
2. Penyakit periodontal atau akibat manipulasi penyakit periodontal
3. Penyakit periapikal gigi yang berdekatan
4. Anachoresis
Pengaruh rangsangan melalui dentin akan menimbulkan berbagai perubahan
pada jaringan pulpa. Perubahan tersebut dapat terjadi sebagai akibat jenis serta besar
kecilnya rangsangan. Reaksi odontoblast yang paling tepi mulai timbul pada
rangsangan ringan dengan mengendapkan mineral dalam tubulus dentin, sehingga
tubulus tersebut menjadi lebih sempit atau buntu sama sekali. Gambaran klinisnya
dentin berwarna bening kecoklatan.
Reaksi radang pada jaringan pulpa berupa radang eksudatif, supuratif,
degenerasi pulpa, nekrosis pulpa atau kalsifikasi jaringan pulpa. Nekrosis jaringan
pulpa dapat mengakibatkan reaksi pada jaringan periapikal, meskipun jaringan pulpa
di dalam saluran akar dalam keadaan sehat. Hal ini mungkin terjadi karena toksin
kuman dan hasil pemecahan protein berhasil menembus jaringan pulpa sehat di
dalam saluran akar dan menyebabkan perubahan pada jaringan periapikal. Pada
gambaran radiografis terlihat radiolusen di sekitar ujung akar yang merupakan suatu
reaksi radang periapikal.

Sistem biologis seperti reaksi inflamasi nonspesifik yang diperantarai oleh
histamin, bradikinin, dan metabolit asam arakidonat diaktifkan pada saat adanya
iritasi dari pulpa dental. Produk granul lisosom PMN (elastase, katepsin G, dan
laktoferin), inhibitor protease seperti antitripsin, dan neuropeptid seperti calcitonin
generelated peptide (CGRP) serta substans (SP). Sel mast yang terdiri dari histamin,
leukotrien, dan faktor pengaktif platelet ditemukan pada pulpa yang terinflamasi.
Pentingnya histamin dalam inflamasi pulpa terlihat dari adanya histamin dalam
dinding pembuluh darah dan meningkatnya histamin secara nyata. Kinin yang
menimbulkan banyak tanda dan gejala inflamasi akut, dihasilkan ketika kalikrein
plasma atau kalikrein jaringan berkontak dengan kininogen. Berbagai prostaglandin,
tromboksan, dan leukotrien dihasilkan pada metabolisme asam arakidonat. Pada
pulpitis yang diinduksi secara eksperimental ditemukan berbagai metabolit asam
arakidonat.
Pelepasan histamin diakibatkan oleh adanya cedera fisik pada sel mast atau
menyatunya 2 molekul IgE oleh satu antigen pada permukaan selnya. Kinin
dihasilkan ketika kalikrein plasma atau kalikrein jaringan berkontak dengan
kininogen. Kinin menimbulkan banyak tanda dan gejala inflamasi akut. Metabolit
asam arakhidonat berpartisipasi dalam pulpa yang terinflamasi. Pembentukan
berbagai prostaglandin, tromboksan, dan leukotrien dihasilkan dari metabolisme
asam arakhidonat.
Jaringan pulpa memiliki persarafan serabut sensorik yang padat yang
mengandung neuropeptid yang bersifat imunomodulator seperti SP dan CGRP.
Cedera pulpa ringan dan sedang akan menyebabkan bertumbuhnya saraf sensorik
disertai dengan meningkatnya CGRP imunoreaktif (iCGRP). Sebaliknya cedera
parah pada pulpa menimbulkan efek yakni berkurangnya atau hilangnya saraf
iCGRP dan SP.
IV. Mikrosirkulasi pada Jaringan Pulpa
Pulpa merupakan organ yang sangat vaskuler. Pembuluh darah pada pulpa gigi
maupun jaringan periodonsium berasal dari arteri yang sama dan bermuara pada
vena yang sama baik pada maksila maupun mandibula. Namun demikian, cabang

arteri alveolar yang mensuplai pulpa gigi mempunyai struktur dinding lebih tipis
daripada jaringan periodonsium.
Sumber dan Sifat dari Pembuluh Darah
Pulpa gigi disuplai oleh arteri maksilaris. Arteri ini merupakan cabang
terminal dari arteri karotis eksterna. Arteri maksilaris dibagi menjadi 3 cabang
dalam hubungannya dengan otot pterigodeus lateral. Cabang dari arteri maksilaris
ini akan mensuplai darah ke gigi geligi maksila dan mandibula. Cabang maksilaris
pertama adalah arteri alveolaris inferior berfungsi mensuplai darah ke gigi geligi
mandibula. Cabang kedua adalah arteri alveolaris intraorbitalis, berfungsi mensuplai
darah ke gigi geligi anterior maksila. Cabang ketiga adalah arteri alveolaris superior-
posterior, berfungsi mensuplai darah ke gigi geligi posterior maksila.
Arteri alveolaris berjalan turun diantara permukaan dalam ramus mandibula
dan permukaan luar muskulus pterigodeus medialis, bersama-sama dengan nervus
alveolaris akan masuk ke foramen mandibula. Di dalam foramen mandibula, arteri
ini mengeluarkan percabangan ke muskulus milohioideus dan masuk ke kanalis
mandibula. Di dalam kanalis mandibula arteri ini mengeluarkan suatu jalinan atau
rami ascendens ke soket dan pulpa gigi mandibula, rami ke kavitas medularis corpus
mandibula dan rami ke tulang kanseolous dari ramus mandibula.
Arteri alveolaris intraorbitalis keluar pada bagian belakang maksila dan fossa
pterigopalatina. Pada saat arteri alveolaris infraorbitalis berjalan sepanjang dasar
orbita, akan keluar arteri alveolaris superior anterior dan arteri alveolaris superior
medius. Arteri ini akan berjalan menuju gigi geligi anterior maksila dan kanalis
neurovaskular yang terletak di dalam tulang dan membentuk fascies facialis maksila
dan membran mukosa sinus maksilaris yaitu tempat keluarnya cabang-cabang arteri.
Arteri alveolaris superior posterior juga berjalan pada bagian belakang
maksila dan fossa pterigopalatina. Arteri alveolaris superior posterior juga
merupakan cabang tunggal yang juga terbagi menjadi beberapa cabang kecil.
Beberapa cabang terus turun pada permukaan tulang untuk mensuplai darah ke gigi
geligi premolar dan molar maksila.

Perubahan Pada Mikrosirkulasi Pulpa Gigi Sehubungan Terjadinya Inflamasi
1. Perubahan Hemodinamik
Pada perubahan ini melibatkan dua faktor, yaitu tekanan osmotik koloid dan
hidrostatik. Tekanan osmotik koloid menarik cairan jaringan interstisial ke dalam
kapiler yang di imbangi dengan tekanan hidrostatik kapiler yang mendesak cairan
keluar dari kapiler. tekanan hidrostatik lebih tinggi dari tekanan osmotik koloid pada
kapiler ujung arteri, maka cairan mengalir keluar dari kapiler ke dalam darah.
Vasodilatasi adalah respon awal dari inflamasi, dimana dinding anterior dan
spingter prekapiler berdilatasi atau berelaksasi. Relaksasi ini menyebabkan
peningkatan tekanan hidrostatik di dalam anterior dan spingter prekapiler.
Penigkatan ini menyebabkan peningktan filtrasi cairan plasma dengan larutnya
elektrolita dan kristalloid dari darah ke jaringan interstisial.
Tekanan hidrostatik meningkat saat cairan plasma keluar dari pembuluh darah
menuju jaringan interstisial, dan terjadi peningkatan tekanan jaringan interstisial.
Aliran darah lambat menuju keadaaan statis, dimana sel darah berhenti mengalir di
dalam mikrosirkulasi yang disebabkan oleh peningkatan tekanan jaringan interstisial
dan keluarnya cairan plasma protein dari mikrosirkulasi ke jaringan interstisial
Karena dibatasi dinding pembuluh darah maka perubahan mikrodinamik pada
mikrosirkulasi pulpa gigi menyebabkan kemerahan (eritema), pembengkakan
(edema), disebabkan masuk nya jaringan plasma ke jaringan interstisial dan
kekakuan (indurasi) disebabkan jaringan plasma menumpuk dalam jaringan
interstisial .
2. Perubahan Permeabilitas
Peningkatan permeabilitas dinding pembuluh darah adalah respon cedera
selanjutnya. Perubahan ini juga melibatkan faktor yang sama dengan perubahan
hemodinamik, yaitu tekanan hidrostatis dan osmotik koloid.
Dinding pembuluh darah memiliki sifat permeabilitas, akan tetapi tidak bisa
dilewati protein. Tekanan osmotik akan menahan cairan tetap didalam pembuluh

darah yang diimbangi dengan tekanan hidrostatik yang mendorong (mendesak)
cairan keluar dari pembuluh darah ke jaringan interstisial pulpa.
Pada saat peningkatan permaebilitas dinding pembuluh darah kapiler, selain
cairan, protein plasma juga masuk ke dalam pembuluh darah kapiler melalui proses
diapedesis. Pada proses ini protein plasma dapat mengecilkan ukurannya sesuai
dengan pori–pori kapiler sehingga protein plasma dapat masuk dalam kapiler.
Konsenstrasi protein plasma didalam jaringan interstisial meningkat disebut edema
apabila protein plasma yang keluar dari kapiler melebihi kapasitas pembuluh
limfatik untuk menyerapnya.
Filtrasi cairan berlebihan melalui kapiler disebabkan peningkatan tekanan
hidrostatik kapiler. Pengurangan tekanan osmotik koloid plasma disebabkan oleh
penurunan konsentrasi protein plasma sehingga gagal menahan cairan plasma
protein di dalam kapiler. Peningkatan tekananan permeabilitas kapiler
memungkinkan cairan protein plasma merebes secara berlebihan ke jaringan
interstisial.
3. Perubahan Selular
Tampak neutrofil yang mengelompok sepanjang sel-sel endotel pembuluh
darah pada daerah cederayang disebut marginasi, pada saat inflamasi. Lalu
neurofil menyusup keluar dari pembuluh darah dan menyelinap diantara sel–sel
endotel. Neurofil muncul pada daerah cedera dan mengadakan emigrasi menuju
jaringan interstisial. Pergerakan ini adalah proses yang aktif karena adanya sinyal
kimia yang disebut kemotaksis. Bila pulpa terinflamasi, produk–produk yang dapat
menyebabkan kemotaksis adalah toksin bakteri dan jaringan cedara itu sendiri.
Neurofil dengan cara memfagositosis dan menghancurkan mikroorganisme
merupakan sel pertahanan pertama yang melawan mikroorganisme yang masuk.
Neurofil bergerak seperti amuba mendekati bakteri yang akan difagositosis,
kemudian mengaliri sitoplasmanya mengelilingi mikroorganisme, lalu mencernanya.
Mengubah pH dalam neurofil setelah fagositosis, membentuk zat antibakteri yang
hidrogen peroksida dan melepaskan zat tersebut merupakan cara neurofil mematikan
mikroorganisme.

Limfosit dan monosit muncul pada daerah cedera, setelah keluar dari
pembuluh darah jika respon inflamasi berjalan terus. Monosit memperbesar
pertahanan dengan menambah fungsi fagosit ke daerah cedera, sedangkan limfosit
membawa kemampuan imunologik untuk berespon dengan agen–agen inflamasi
dengan sistem humoral dan selular.Apabila inflamasi pulpa gigi melibatkan bahan–
bahan antigen, maka sistem humoral dan selular akan berperan didalamnya. Sistem
imun ini diperantarai oleh limfosit yang berfungsi menetralkan, menghancurkan atau
mengeluarkan mikroorganisme di daerah cedera.
V. Proses Inflamasi pada Jaringan Periapikal
Pulpa yang terbuka karena adanya karies atau trauma dapat terinfeksi karena
adanya mikroorganisme yang masuk dengan cepat ke dalam pulpa. Bakteri yang
masuk mengakibatkan jaringan pulpa terinflamasi. Reaksi inflamasi dan imunologi
terjadi sebagai respon terhadap mikroorganisme atau produk hasil bakteri, yang
menembus ke dalam jaringan pulpa melalui tubulus dentin (Bergenholtz1981,
Izumidkk.1995, Okijidkk.1997, Nanci2003, Costadkk. 2009).
Respon inflamasi terdiri dari non-spesifik dan mekanisme pertahanan
langsung, yang melibatkan fenomena vaskular-eksudatif, seperti vasodilatasi dan
peningkatan permeabilitas, serta infiltrasi dari sel inflamasi, seperti sel mast,
neutrofil, dan makrofag (Bergenholtz 1990, Izumi dkk. 1995, Avery 2002, Abbas &
Lichtman 2003). Selain berperan penting dalam pertahanan pulpa, sel-sel juga
berperan dalam degradasi matriks ekstraseluler dengan melepaskan matriks
metaloproteinase (Tja¨derhane et al. 2001, Gusman et al. 2002, Wahlgrenet al.
2002).

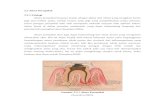
Figure 1 Dental pulp with intense inflammatory infiltrate and mild collagen deposition (a–c) and dental pulp with
scarce inflammatory infiltrate and intense collagen deposition (d–f). Preserved, dilated and congested blood
vessels (b and e – arrow), and calcifications (c and f – arrow). HE, Original Magnification: a,d, ·100; b,c,e,f,
·400.
Inflamasi periapikal disebabkan karena toksin bakteri dari pulpa nekrotik, zat-
zat kimia seperti bahan irigan, restorasi yang hiperoklusi, instrumentasi yang berlebihan,
dan keluarnya material obturasi ke jaringan periapeks. Respon jaringan periapikal
terhadap inflamasi terbatas pada ligamen periodonsium dan tulang alveolar. Hal ini
diawali oleh respon neuro-vaskular yang menyebabkan hiperemi, kongesti vaskular,
edema ligamen periodonsium dan ekstravasasi neutofil.Neuropeptid berperan penting
dalam patogenesis patosis periradikuler yaitu dengan menghubungkan aksi saraf
sensoris dan pembuluh darah. Ada dua jenis serabut saraf yaitu A-delta dan C yang
menginervasi jaringan periradikular. Ketika mengalami stimulasi, bagian terminal dari
serabut saraf ini akan melepaskan beberapa neuropeptid yaitu substansi P (SP),
calcitonin gene-related peptide (CGRP) dan neurokinin A (NKA).Selajutnya sel-sel
radang tertarik ke daerah radang karena adanya kerusakan jaringan, produk bakteri
berupa lipopolisakarida (LPS) dan faktor komplemen (C5a).

Ketika infeksi terlibat, neutrofil tidak hanya melawan mikoorganisme, tetapi
juga melepaskan leukotrien dan prostaglandin. Prostaglandin dihasilkan melalui aktivasi
jalur siklooksigenase metabolisme asam arakidonat. Proses selanjutnya adalah
pengaktifan osteoclast. Dalam beberapa hari, tulang disekitar periapeks diresorbsi dan
area radiolusen pada periapeks menjadi dapat terdeteksi.
Patosis jaringan periradikuler dapat terjadi akibat pulpa yang nekrosis. Berlainan
dengan jaringan pulpa, jaringan periradikuler memiliki sumber sel tak terdiferensiasi
yang jumlahnya hampir tak terbatas dan berpartisipasi baik dalam inflamasi maupun
perbaikan. Jaringan periradikuler mempunyai pasokan darah kolateral dan sistem
drainase limfa yang banyak. Interaksi antara iritan yang berasal dari ruang pulpa
dengan pertahanan pejamu akan mengaktifkan serangkaian reaksi untuk melindungi
pejamu. Akan tetapi, terdapat reaksi yang merusak seperti resorpsi tulang
periradikuler.
Interaksi antara iritan yang berasal dari ruang pulpa dengan pertahanan pejamu
akan mengaktifkan serangkain reaksi untuk melindungi pejamu. Namun, disamping
faktor yang menguntungkan ini, terdapat pula reaksi yang merusak, misalnya resorbsi
tulang periradikuler. Lesi yang muncul sangat kompleks dan biasanya diperantarai oleh
mediator inflamasi non spesifik atau reaksi imun spesifik.
Mediator non spesifik reaksi inflamasi adalah neouro-peptid, peptid fibrinolitik,
kinin, fragmen komplemen, amin vasoakttif, enzim lisosom, metabolit asam arakidonat
dan sitokinin. Sistem kinin dapat diaktifkan setelah adanya trauma selama perawatan
saluran akar. Sistem yang aktif dapat berperan dalam proses inflamasi dan
menyebabkan pembengkakan, nyeri, dan kerusakan jaringan. Pada lesi periradikuler
ditemukan fragmen komplemen C3. Neuro-peptid telah terbukti terdapat dalam
jaringan periapeks yang terinflamasi pada hewan percobaan; tampaknya zat ini berperan
penting dalam patogenesis patosis periradikuler.
Selain mediator non spesifik dalam reaksi inflamasi, reaksi imunologi juga
berpartisipasi dalam pembentukan dan kelanjutan patosis periradikuler. Banyak sekali
antigen potensial yang berakumulasi dalam pulpa nekrosis, yang terdiri atas sejumlah
spesies mikroorganisme beserta toksinnya, dan jaringan pulpa yang telah berubah.
Saluran akar merupakan jalur untuk sensitisasi. Adanya antigen potensial dalam saluran

akar dan imunoglobulin Ig E serta sel mast dalam pulpa yang mengalami kelainan
patologis serta lesi periradikuler, mengindikasikan terjadinya reaksi imunologi tipe 1.
Perbedaan respon radang pulpa dengan respon radang periapikal, yaitu :
1. Dinding dentin yang keras tidak lagi menahan secara langsung. Tulang alveolar
meskipun merupakan jaringan keras disekitar reaksi radang, namun mempunyai
kerentanan untuk mudah mengalami resorbsi selama proses radang.
2. Ligamen periodontal dengan sistem vaskularisasi yang kaya akan sistem kolateral
lebih memudahkan proses pemulihan jaringan dibandingkan dengan jaringan pulpa.
Komponen normal jaringan ikat yang dijumpai pada ligamen periodontium
normal dan lesi periradikuler adalah sel mast. Sel mast merupakan sel khusus yang
berisi bahan kimia vasoaktif. Degranulasi sel mast (proses pelepasan kandungan sel
mast) mengasilkan histamin, serotonin, dan bahan lain yang disintesis oleh sel mast.
Zat-zat tersebut merupakan penyebab vasodilatasi, peningkatan permeabilitas
kapiler, dan agen kemotaktik sel darah putih dan trombosit ke daerah radang.
Lepasnya amin vasoaktif seperti histamin disebabkan adanya cedera fisik atau
kimia. Amin vasoaktif tersebut dapat menarik leukosit dan makrofag.
Enzim lisosom dapat menyebabkan lepasnya C5 dan membentuk C5a. Hal
ini juga dapat membebaskan bradikinin aktif dari kininogen plasma. Prostaglandin
terlibat dalam patogenesis lesi periradikuler. Prostaglandin tersebut dirangsang
menggunakan indometasin, suatu inhibitor prostaglandin.
Mekanisme Terbentukya Pus pada Abses Periapikal dan Granuloma
Mekanisme terbentuknya pus pada abses periapikal
Saluran pulpa yang sempit menyebabkan drainase yang tidak sempurna pada
pulpa yang terinfeksi, namun dapat menjadi tempat berkumpulnya bakteri dan
menyebar kearah jaringan periapikal secara progresif (Topazian, 2002). Ketika
infeksi mencapai akar gigi, jalur patofisiologi proses infeksi ini dipengaruhi oleh
jumlah dan virulensi bakteri, ketahanan host, dan anatomi jaringan yang terlibat.

Abses merupakan rongga patologis yang berisi pus yang disebabkan oleh
infeksi bakteri campuran. Bakteri yang berperan dalam proses pembentukan abses
ini yaitu Staphylococcus aureus dan Streptococcus mutans. Staphylococcus aureus
dalam proses ini memiliki enzim aktif yang disebut koagulase yang fungsinya untuk
mendeposisi fibrin. Sedangkan Streptococcus mutans memiliki 3 enzim utama yang
berperan dalam penyebaran infeksi gigi, yaitu streptokinase, streptodornase, dan
hyaluronidase. Enzim ini berperan sebagai enzim pemecah jembatan antar sel yang
terbuat dari jaringan ikat (hyalin/hyaluronat). fungsi jembatan antar sel penting
adanya, sebagai transpor nutrisi antar sel, sebagai jalur komunikasi antar sel, juga
sebagai unsur penyusun dan penguat jaringan. Jika jembatan ini rusak dalam jumlah
besar, maka dapat diperkirakan, kelangsungan hidup jaringan yang tersusun atas sel-
sel dapat terancam rusak/mati/nekrosis.
Proses kematian pulpa, salah satu penyebabnya adalah enzim dari S.mutans
tadi, dan menjadi media perkembangbiakan bakteri yang baik, sebelum akhirnya
mereka mampu merambah ke jaringan yang lebih dalam, yaitu jaringan periapikal.
Kondisi abses kronis dapat terjadi apabila ketahanan host dalam kondisi yang tidak
terlalu baik, dan virulensi bakteri cukup tinggi. Yang terjadi dalam daerah periapikal
adalah pembentukan rongga patologis abses disertai pembentukan pus yang sifatnya
berkelanjutan apabila tidak diberi penanganan.
Adanya keterlibatan bakteri dalam jaringan periapikal, tentunya mengundang
respon keradangan untuk datang ke jaringan yang terinfeksi tersebut, namun apabila
kondisi hostnya tidak terlalu baik, dan virulensi bakteri cukup tinggi, ini justru
malah menciptakan kondisi abses yang merupakan hasil sinergi dari bakteri
S.mutans dan S.aureus. Tidak hanya proses destruksi oleh S.mutans dan produksi
membran abses saja yang terjadi pada peristiwa pembentukan abses , terdapat pula
pembentukan pus oleh bakteri pembuat pus (pyogenik), salah satunya adalah
S.aureus. jadi, rongga yang terbentuk oleh sinergi dua kelompok bakteri tadi, tidak
kosong, melainkan terisi oleh pus yang konsistensinya terdiri dari leukosit yang mati
(oleh karena itu pus terlihat putih kekuningan), jaringan nekrotik, dan bakteri dalam
jumlah besar.

Secara alamiah, sebenarnya pus yang terkandung dalam rongga rongga
patologis abses akan terus berusaha mencari jalan untuk keluar , namun pada
perjalanannya seringkali menimbulkan gejala-gejala seperti nyeri, demam, dan
malaise. Ini disebabkan karena pus dalam rongga patologis tersebut harus keluar,
baik dengan bantuan dokter gigi atau keluar secara alami.
Rongga patologis yang berisi pus (abses) ini terjadi dalam daerah periapikal,
yang di dalam tulang. Untuk dapat keluar dari tubuh, maka abses harus menembus
jaringan keras tulang, mencapai jaringan lunak dan keluar. Inilah yang disebut
dengan pola penyebaran abses. Pola penyebaran abses dipengaruhi oleh 3 kondisi,
yaitu virulensi bakteri, ketahanan jaringan, dan perlekatan otot. Virulensi bakteri
yang tinggi mampu menyebabkan bakteri bergerak secara leluasa ke segala arah,
ketahanan jaringan sekitar yang tidak baik menyebabkan jaringan menjadi rapuh dan
mudah dirusak, sedangkan perlekatan otot mempengaruhi arah gerak pus.
Sebelum keluar pus ini mengalami beberapa kondisi, mulai dari dalam
tulang melalui cancelous bone, pus bergerak menuju ke arah tepian tulang atau
lapisan tulang terluar (korteks tulang). Tulang yang dalam kondisi hidup dan
normal, selalu dilapisi oleh lapisan tipis yang tervaskularisasi dengan baik guna
menutrisi tulang dari luar, yang disebut periosteum. Karena memiliki vaskularisasi
yang baik ini, maka respon keradangan juga terjadi ketika pus mulai “mencapai”
korteks, dan melakukan eksudasinya dengan melepas komponen keradangan dan sel
plasma ke rongga subperiosteal (antara korteks dan periosteum) dengan tujuan
menghambat laju pus yang kandungannya berpotensi destruktif tersebut. Pada
keadaan ini pasien merasakan rasa sakit dan terasa hangat pada regio yang terlibat,
dan bisa timbul pembengkakan yang disebut periostitis/serous periostitis. Serous
periostitis disebabkan karena konsistensi eksudat yang dikeluarkan ke rongga
subperiosteal mengandung kurang lebih 70% plasma, dan tidak kental seperti pus
dan belum ada keterlibatan pus di rongga tersebut.
Apabila dalam rentang 2-3 hari ternyata respon keradangan diatas tidak
mampu menghambat aktivitas bakteri penyebab, maka dapat berlanjut ke kondisi
yang disebut abses subperiosteal. Abses subperiosteal terjadi di rongga yang sama,

yaitu di sela-sela antara korteks tulang dengan lapisan periosteum, bedanya adalah..
di kondisi ini pus sudah berhasil “menembus” korteks dan memasuki rongga
subperiosteal,. Karena lapisan periosteum adalah lapisan yang tipis, maka dalam
beberapa jam saja akan mudah tertembus oleh cairan pus yang kental, sebuah
kondisi yang sangat berbeda dengan peristiwa periostitis dimana konsistensi
cairannya lebih serous.
Jika periosteum sudah tertembus oleh pus yang berasal dari dalam tulang
tadi, maka dengan bebasnya, proses infeksi ini akan menjalar menuju fascial space
terdekat, karena telah mencapai area jaringan lunak. Apabila infeksi telah meluas
mengenai fascial spaces, maka dapat terjadi fascial abscess. Fascial spaces adalah
ruangan potensial yang dibatasi/ditutupi/dilapisi oleh lapisan jaringan ikat.
Mekanisme terbentuknya pus pada granuloma
Patogenesis yang mendasari granuloma periapikal adalah respon system
imun untuk mempertahankan jaringan periapikal terhadap berbagai iritan yang
timbul melalui pulpa, yang telah menjalar menuju jaringan periapikal. Terdapat
berbagai macam iritan yang dapat menyebabkan peradangan pada pulpa, yang
tersering adalah karena bakteri, proses karies yang berlanjut akan membuat jalan
masuk bagi bakteri pada pulpa, pulpa mengadakan pertahanan dengan respon
inflamasi.
Terdapat tiga karakteristik utama pulpa yang mempengaruhi proses
inflamasi. Pertama, pulpa tidak dapat mengkompensasi reaksi inflamasi secara
adekuat karena dibatasi oleh dinding pulpa yang keras. Inflamasi akan menyebabkan
dilatasi pembuluh darah dan meningkatnya volume jaringan karena transudasi
cairan. Kedua, meskipun pulpa memiliki banyak vaskularisasi, namun hanya
disuplai oleh satu pembuluh darah yang masuk melalui saluran sempit yang disebut
foramen apikal, dan tidak ada suplai cadangan lain. Edema dari jaringan pulpa akan
menyebabkan konstriksi pembuluh darah yang melalui foramen apikal, sehingga
jaringan pulpa tidak adekuat dalam mekanisme pertahanan, terlebih lagi edema
jaringan pulpa akan menyebabkan aliran darah terputus, menyebabkan pulpa

menjadi nekrosis. Ruangan pulpa dan jaringan pulpa yang nekrotik akan
memudahkan kolonisasi bakteri. Ketiga, karena gigi berada pada rahang, maka
bakteri akan menyebar melalui foramen apikal menuju jaringan periapikal.
Bagan 1. Patogenesis granuloma periapikal
Meskipun respon imun dapat mengeliminasi bakteri yang menyerang
jaringan periapikal, eradikasi bakteri pada saluran akar tidak dapat dilakukan,
sehingga saluran akar akan menjadi sumber infeksi bakteri. Infeksi yang persisten
dan reaksi imun yang terus menerus pada jaringan periapikal akan menyebabkan
perubahan secara histologis. Perubahan ini akan dikarakteristikkan dengan adanya
jaringan sel yang kaya granulasi, terinfiltrasi dengan makrofag, neutrofil, plasma sel
dan elemen fibrovaskular pada jumlah yang bervariasi. Kerusakan jaringan
periapikal akan tejadi bersamaan dengan resorbsi dari tulang alveolar.
Secara umum, proses resorbsi adalah pus dibentuk oleh pencairan jaringan yang
nekrosis oleh sel-sel inflamasi dipaksa oleh penekanan eksudat melalui medulla.
Osteoklas meresorbsi tulang membentuk sinus, dimana pus dapat keluar. Periosteum
mengembang oleh karena tekanan eksudat dan terlepas dari tulang yang suplai darahnya
berkurang akibat periosteum perforasi kemudian pus mencapai jaringan lunak
disekitarnya dan membentuk sinus pada kuliat atau membrane mukosa. Dipinggir dari
daerah yang terinfeksi dimana tulang yang mati masih berusaha untuk hidup, osteoklas
meresorbsi tulang sampai jangan mati dan akhirnya terpisah membentuk equester.

DAFTAR PUSTAKA
K. F. Bruno, J. A. Silva1, T. A. Silva, A. C. Batista, A. H. G. Alencar1 & C. Estrela.
Characterization of inflammatory cell infiltrate in human dental pulpitis. Vol. 43,
1013–1021, 2010.
Walton, Richard E. dan Mahmud Torabinejad. Prinsip dan Praktik Ilmu Endodonsia Ed.
3. 2008. Jakarta: EGC.
\
Akbar, Soerono S. M. Perawatan Endodontik Konvensional dan Proses
Penyembuhannya. 1989. Jakarta: Lembaga Penerbit Universitas Indonesia Fak.
Ekonomi.