-REFRAT-GANGGUAN-PENGHIDU 2
-
Upload
kusno-trianto -
Category
Documents
-
view
125 -
download
4
Transcript of -REFRAT-GANGGUAN-PENGHIDU 2
BAB I
PENDAHULUAN
1.1 Latar Belakang
Fungsi penghidu dan pengecapan yang normal sangat berperan dalam nutrisi dan
penting untuk mempertahankan gaya hidup yang sehat. Gangguan penciuman umumnya
sukar didiagnosa dan sukar untuk diobati biasanya karena kurangnya pengetahuan pada
individu. Gangguan penciuman bisa sekunder akibat proses perjalanan penyakit atau bisa
juga sebagai keluhan primer. Daya menghidu yang hilang atau berkurang terjadi pada
kira-kira 1% dari mereka yang berusia di bawah 60 tahun dan lebih dari 50 % pada
mereka yang berusia lebih dari 60 tahun.
Hilangnya fungsi pembauan dan/atau pengecapan dapat mengancam jiwa penderita
karena penderita tak mampu mendeteksi asap saat kebakaran atau tidak dapat mengenali
makanan yang telah basi. Karena sekitar 80% gangguan pengecapan merupakan kelainan
pembauan yang sejati maka referat ini terutama difokuskan pada fungsi pembauan dan
penurunannya.
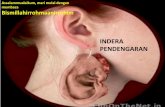
Indera penghidu yang merupakan fungsi nervus olfaktorius (N.I), sangat erat
hubungannya dengan indera pengecap yang dilakukan oleh saraf trigeminus (N.V),
karena seringkali kedua sensoris ini bekerja bersama-sama, sehingga gangguan pada
salah satu indera tersebut biasanya turut mengganggu fungsi indera yang satu lagi.
Reseptor organ penghidu terdapat di regio olfaktorius dihidung bagian sepertiga atas.
Serabut saraf olfaktorius berjalan melalui lubang-lubang pada lamina kribrosa os etmoid
menuju bulbus olfaktorius didasar fossa kranii anterior.
Partikel bau dapat mencapai reseptor penghidu bila menarik napas dengan kuat atau
partikel tersebut larut dalam lendir yang terdapat di daerah olfaktorius. Gangguan
penghidu akan terjadi bila ada yang menghalangi sampainya partikel bau ke reseptor
saraf atau ada kelainan pada N.olfaktorius, mulai dari reseptor sampai pusat olfaktorius.
Hasil survei tahun 1994 menunjukkan bahwa 2,7 juta penduduk dewasa Amerika
menderita gangguan penghidu, sementara 1,1 juta dinyatakan menderita gangguan
pengecapan. Penelitian yang dilakukan sebelumnya menemukan bahwa 66% penduduk
merasakan bahwa mereka pernah mengalami penurunan ketajaman pembauan.
1.2 Tujuan Penulisan
Mengetahui anatomi hidung, fisiologi penciuman, etiologi, diagnosis,
penatalaksanaan, dan prognosis gangguan penghidu.
2
BAB II
TINJAUAN PUSTAKA
2.1 Defenisi
Gangguan penghidu adalah gangguan dari saraf olfaktorius, yang merupakan saraf
untuk menghidu. Gangguan penghidu disebut dengan osmia. Gangguan pembauan dapat
bersifat total (seluruh bau), parsial (hanya sejumlah bau), atau spesifik (hanya satu atau
sejumlah kecil bau).
2.2 Anatomi Hidung
Hidung luar berbentuk piramid dengan bagian-bagiannya dari atas ke bawah adalah
pangkal hidung (bridge), dorsum nasi, puncak hidung, alar nasi, kolumela dan lubang
hidung (nares anterior). Hidung luar dibentuk oleh kerangka tulang dan tulang rawan
yang dilapisi oleh kulit, jaringan ikat dan beberapa otot kecil yang berfungsi untuk
melebarkan atau menyempitkan lubang hidung. Kerangka tulang terdiri dari tulang
hidung (os nasalis), prosesus frontalis os maksila dan prosesus nasalis os frontal,
sedangkan kerangka tulang rawan terdiri dari beberapa pasang tulang rawan yang
terletak di bagian bawah hidung, yaitu sepasang kartilago nasalis lateralis superior,
sepasang kartilago nasalis lateralis inferior yang disebut juga sebagai kartilago alar
mayor, beberapa pasang kartilago alar minor dan tepi anterior kartilago septum.
Gambar 1 :Anatomi Hidung Luar
Rongga hidung atau kavum nasi berbentuk terowongan dari depan ke belakang,
dipisahkan oleh septum nasi di bagian tengahnya menjadi kavum nasi kanan dan kiri.
Pintu atau lubang masuk kavum nasi bagian depan disebut nares anterior dan lubang
3
belakang disebut nares posterior (koana) yang menghubungkan kavum nasi dengan
nasofaring.
Di antara konka-konka dan dinding lateral hidung terdapat rongga sempit yang
disebut meatus. Tergantung dari letak meatus, ada tiga meatus yaitu meatus inferior,
medius dan superior. Meatus inferior terletak di antara konka inferior dengan dasar
hidung dan dinding lateral rongga hidung. Pada meatus inferior terdapat muara (ostium)
duktus nasolakrimalis.
Dinding inferior merupakan dasar rongga hidung dan dibentuk oleh os maksila dan os
palatum. Dinding superior atau atap hidung sangat sempit dan dibentuk oleh lamina
kribriformis, yang memisahkan rongga tengkorak dan rongga hidung.
Gambar 2: Kavum Nasi
2.2.1 Persarafan Hidung
Bagian depan dan atas rongga hidung mendapat persarafan sensoris dari n.etmoidalis
anterior, yang merupakan cabang dari n.nasosiliaris, yang berasal dan n.oftalmikus
(N.V-1). Nervus olfaktorius turun melalui lamina kribrosa dari permukaan bawah
bulbus olfaktorius dan kemudian berakhir pada sel-sel reseptor penghidu pada rnukosa
olfaktorius di daerah sepertiga atas hidung.
4
Gambar 3: Nervus olfaktorius
2.2.2 Mukosa Hidung
Rongga hidung dilapisi oleh mukosa yang secara histologik dan fungsional dibagi atas
mukosa pernapasan (mukosa respiratori) dan mukosa penghidu (mukosa olfaktorius).
Mukosa pernapasan terdapat pada sebagian besar rongga hidung dan permukaannya
dilapisi oleh epitel toraks berlapis semu (pseudostratified columnar epitelium) yang
mempunyai silia dan di antaranya terdapat sel-sel goblet.
Gambar 4 : Mukosa hidung
Hidung juga bekerja sebagai indra penghidu dengan adanya mukosa olfaktorius
pada atap rongga hidung, konka superior dan sepertiga bagian atas septum. Partikel bau
dapat mencapai daerah ini dengan cara difusi dengan palut lendir atau bila menarik
napas dengan kuat. Mukosa olfaktorius terdapat pada atap rongga hidung, konka
superior dan sepertiga bagian atas septum. Mukosa ini dilapisi oleh epitel torak berlapis
semu dan tidak bersilia (pseudostratified columnar non ciliated epithelium). Epitelnya
dibentuk oleh tiga macam sel yaitu sel penunjang, sel basal dan sel reseptor penghidu.
5
Daerah mukosa penghidu berwarna coklat kekuningan. Di antara sel-sel reseptor
(neuron) terdapat banyak kelenjar Bowman penghasil mukus (air, mukopolisakarida,
enzim, antibodi, garam-garam dan protein pengikat bau). Sejumlah besar kelenjar
Bowman terdapat dalam lamina propria pada region olfaktorius. Sel-sel reseptor bau
merupakan satu-satunya sistem saraf pusat yang dapat berganti secara regular (4-8
minggu).
Gambar 5: Mukosa penghidu
Sistem olfaktorius terdiri dari mukosa olfaktorius pada bagian atas kavum nasal, fila
olfaktoria, bulbus subkalosal pada sisi medial lobus orbitalis. Saraf ini merupakan saraf
sensorik murni yang serabut-serabutnya berasal dari membran mukosa hidung dan
menembus area kribriformis dari tulang etmoidal untuk bersinaps di bulbus olfaktorius,
dari sini, traktus olfaktorius berjalan dibawah lobus frontal dan berakhir di lobus
temporal bagian medial sisi yang sama. Neuroepitel olfaktorius terletak di bagian atas
rongga hidung di dekat cribiform plate, septum nasi superior dan dinding nasal
superolateral. Struktur ini merupakan neuroepitelium pseudostratified khusus yang
didalamnya terdapat reseptor olfaktorius utama.
Variasi menghidu pada individu mencirikan struktur region penghidu, perbedaan ini
berhubungan dengan ketebalan mukosa (biasanya sekitar 60 mikron), ukuran sel dan
vesikel olfaktorius. Epitelium olfaktorius terdiri atas tiga lapisan sel yaitu saraf bipolar
olfaktorius, sel sustentakular penyokong yang besar jumlahnya dan sejumlah sel basal.
Sel-sel olfaktorius merupakan suatu neuron bipolar. Ujung distal sel ini merupakan
suatu dendrit yang telah mengalami modifikasi yang menonjol di atas permukaan epitel
membentuk vesikel olfaktorius. Silia berdiri di atas tonjolan mukosa yang dinamakan
vesikel olfaktorius dan masuk ke dalam lapisan sel-sel reseptor olfaktoria. Pada
permukaan vesikel terdapat 10 sampai 15 silia nonmotil. Ujung proksimal sel
membentuk akson, di mana akson ini bergabung dengan akson lainnya membentuk
neuron olfaktorius.
6
Neuron olfaktorius mempunyai akson yang tidak bermielin, akson dari sensosel
dikumpulkan menjadi satu dalam bentuk serat saraf yang melalui lamina kribrosa ke
dalam bulbus olfaktorius. Bulbus olfaktorius terletak di basal lobus frontalis. Bulbus
olfaktorius terdiri atas beberapa lapisan ( dari luar ke dalam bulbus), yaitu lapisan
gromerular, lapisan pleksiformis eksternalis, lapisan sel mitral, lapisan pleksiformis
internal dan lapisan sel granula. Di dalam bulbus olfaktorius terjadi sinaps dengan
dendrit neuron kedua. Akson-akson neuron kedua membentuk traktus olfaktorius, yang
berjalan ke otak untuk berhubungan dengan sejumlah nuklei, fasikuli dan traktus
lainnya.
Gambar 6: Area olfaktorius
2.3 Fisiologi Penciuman
Sensasi penghidu diperantarai oleh stimulasi sel reseptor olfaktorius oleh zat - zat
kimia yang mudah menguap. Untuk dapat menstimulasi reseptor olfaktorius, molekul
yang terdapat dalam udara harus mengalir melalui rongga hidung dengan arus udara yang
cukup turbulen dan bersentuhan dengan reseptor. Faktor-faktor yang menentukan
efektivitas stimulasi bau meliputi durasi, volume dan kecepatan menghirup. Tiap sel
reseptor olfaktorius merupakan neuron bipolar sensorik utama.
Dalam rongga hidung rata-rata terdapat lebih dari 100 juta reseptor. Neuron
olfaktorius bersifat unik karena secara terus menerus dihasilkan oleh sel-sel basal yang
terletak dibawahnya. Sel-sel reseptor baru dihasilkan kurang lebih setiap 30-60 hari.
Pada inspirasi dalam, molekul udara lebih banyak menyentuh mukosa olfaktorius
sehingga sensasi bau bisa tercium. Terdapat beberapa syarat zat-zat yang dapat
menyebabkan perangsangan penghidu yaitu zat-zat harus mudah menguap supaya mudah
7
masuk ke dalam kavum nasi, zat-zat harus sedikit larut dalam air supaya mudah melalui
mukus dan zat-zat harus mudah larut dalam lemak karena sel-sel rambut olfaktoria dan
ujung luar sel-sel olfaktoria terdiri dari zat lemak.
Zat-zat yang ikut dalam udara inspirasi akan larut dalam lapisan mukus yang berada
pada permukaan membran. Molekul bau yang larut dalam mukus akan terikat oleh
protein spesifik (G-PCR). G-protein ini akan terstimulasi dan mengaktivasi enzim
Adenyl Siklase. Aktivasi enzim Adenyl Siklase mempercepat konversi ATP kepada
cAMP. Aksi cAMP akan membuka saluran ion Ca++, sehingga ion Ca++ masuk ke dalam
silia menyebabkan membran semakin positif, terjadi depolarisasi hingga menghasilkan
aksi potensial. Aksi potensial pada akson-akson sel reseptor menghantar sinyal listrik ke
glomeruli (bulbus olfaktorius). Di dalam glomerulus, akson mengadakan kontak dengan
dendrit sel-sel mitral. Akson sel-sel mitral kemudiannya menghantar sinyal ke korteks
piriformis (area untuk mengidentifikasi bau), medial amigdala dan korteks enthoris
(berhubungan dengan memori).
Gambar 7 :Transduksi sinyal olfaktori
8
Transmisi Sensasi Bau
2.4. Gangguan Penghidu
Macam-macam kelainan penghidu :
Agnosia : tidak bisa menyebutkan atau membedakan bau, walaupun penderita
dapat mendeteksi bau.
Anosmia : tidak bisa mendeteksi bau. Anosmia dapat timbul akibat trauma di
daerah frontal atau oksipital, setelah infeksi oleh virus, tumor, proses
degenerasi pada orang tua.
Hiposmia : penurunan kemampuan dalam mendeteksi bau
Hiperosmia : peningkatan sensistivitas mendeteksi bau
Disosmia : distorsi identifikasi bau
Parosmia : perubahan persepsi pembauan meskipun terdapat sumber bau, biasanya
bau tidak enak, biasanya disebabkan oleh trauma.
Kakosmia : timbul pada epilepsi unsinatus, lobus temporalis, kelainan psikologik
atau kelainan psikiatri seperti depresi dan psikosis
Phantosmia : persepsi bau tanpa adanya sumber bau
Presbiosmia : penurunan atau kehilangan persepsi pembauan yang terjadi pada orang
tua
9
2.5 Etiologi dan Patogenesis
2.5.1 Disfungsi pembauan
Gangguan pembauan dapat disebabkan oleh proses-proses patologis di sepanjang
jalur olfaktorius. Kelainan ini dianggap serupa dengan gangguan pendengaran yaitu
berupa defek konduktif atau sensorineural. Pada defek konduktif (transport) terjadi
gangguan transmisi stimulus bau menuju neuroepitel olfaktorius. Pada defek
sensorineural prosesnya melibatkan struktur saraf yang lebih sentral. Secara
keseluruhan, penyebab defisit pembauan yang utama adalah penyakit pada rongga
hidung dan/atau sinus, sebelum terjadinya infeksi saluran nafas atas karena virus; dan
trauma kepala.
1. Defek konduktif
a. Proses inflamasi/peradangan dapat mengakibatkan gangguan pembauan.
Kelainannya meliputi rhinitis (radang hidung) dari berbagai macam tipe,
termasuk rhinitis alergika, akut, atau toksik (misalnya pada pemakaian kokain).
Penyakit sinusitis kronik seringkali diikuti dengan penurunan fungsi pembauan
meski telah dilakukan intervensi medis, alergis dan pembedahan secara agresif.
b. Adanya massa/tumor dapat menyumbat rongga hidung sehingga menghalangi
aliran odorant ke epitel olfaktorius. Kelainannya meliputi polip nasal (paling
sering), inverting papilloma, dan keganasan.
c. Abnormalitas developmental (misalnya ensefalokel, kista dermoid) juga dapat
menyebabkan obstruksi.
d. Pasien pasca laringektomi atau trakeotomi dapat menderita hiposmia karena
berkurang atau tidak adanya aliran udara yang melalui hidung. Pasien anak
dengan trakeotomi dan dipasang kanula pada usia yang sangat muda dan dalam
jangka waktu yang lama kadang tetap menderita gangguan pembauan meski
telah dilakukan dekanulasi. Hal ini terjadi karena tidak adanya stimulasi sistem
olfaktorius pada usia yang dini.
2. Defek sentral/sensorineural
a. Proses infeksi/inflamasi menyebabkan defek sentral dan gangguan pada
transmisi sinyal. Kelainannya meliputi infeksi virus (yang merusak neuroepitel),
sarkoidosis (mempengaruhi stuktur saraf), Wegener granulomatosis, dan
sklerosis multipel.
10
b. Penyebab kongenital menyebabkan hilangnya struktur saraf. Kallman
syndrome ditandai oleh anosmia akibat kegagalan ontogenesis struktur
olfakorius dan hipogonadisme hipogonadotropik.
c. Gangguan endokrin (hipotiroidisme, hipoadrenalisme, DM) berpengaruh pada
fungsi pembauan.
d. Trauma kepala, operasi otak, atau perdarahan subarakhnoid dapat
menyebabkan regangan, kerusakan atau terpotongnya fila olfaktoria yang halus
dan mengakibatkan anosmia.
e. Disfungsi pembauan juga dapat disebabkan oleh toksisitas dari obat-obatan
sistemik atau inhalasi (aminoglikosida, formaldehid). Banyak obat-obatan dan
senyawa yang dapat mengubah sensitivitas bau, diantaranya alkohol, nikotin,
bahan terlarut organik, dan pengolesan garam zink secara langsung.
f. Defisiensi gizi (vitamin A, thiamin, zink) terbukti dapat mempengaruhi
pembauan.
g. Jumlah serabut pada bulbus olfaktorius berkurang dengan laju 1% per tahun.
Berkurangnya struktur bulbus olfaktorius ini dapat terjadi sekunder karena
berkurangnya sel-sel sensorik pada mukosa olfaktorius dan penurunan fungsi
proses kognitif di susunan saraf pusat.
h. Proses degeneratif pada sistem saraf pusat (penyakit Parkinson, Alzheimer
disease, proses penuaan normal) dapat menyebabkan hiposmia. Pada kasus
Alzheimer disease, hilangnya fungsi pembauan kadang merupakan gejala
pertama dari proses penyakitnya. Sejalan dengan proses penuaan, berkurangnya
fungsi pembauan lebih berat daripada fungsi pengecapan, dimana penurunannya
nampak paling menonjol selama usia dekade ketujuh.
2.6 Diagnosis
Tahapan pertama dalam mendiagnosis adalah melakukan anamnesis dan pemeriksaan
fisik secara menyeluruh. Berikan penekanan khusus pada riwayat ISPA, patologi hidung
atau sinus, riwayat trauma, masalah medis lainnya, dan obat-obatan yang diminum.
Lakukan CT scan jika dipandang perlu. Seringkali dianjurkan untuk melakukan
pemeriksaan MRI apabila riwayat penyakitnya tidak mendukung atau ditemukan gejala
dan tanda neurologis sekunder.
11
2.6.1 Tanda dan Gejala
Anosmia unilateral jarang menjadi keluhan. Anosmia hanya dapat dikenali dengan
menguji bau secara terpisah pada masing-masing lubang hidung. Anosmia bilateral, di
lain pihak, membuat pasien mencari pertolongan dokter. Pasien-pasien anosmik
biasanya mengeluhkan hilangnya kemampuan merasa meskipun ambang rasanya
mungkin berada pada kisaran normal. Pada kenyataannya, mereka mengeluhkan
hilangnya deteksi rasa, yang sebagian besar merupakan fungsi dari penciuman.
2.6.2 Pemeriksaan Fisik
Pemeriksaan fisik harus dilakukan secara teliti dan menyeluruh yang meliputi
pemeriksaan telinga, hidung, kepala dan leher. Pemeriksaan tersebut berguna untuk
mengidentifikasi jenis dan asal kelainan.
a. Konduktif
Pemeriksaan ini untuk menilai ada atau tidaknya massa atau polip, perdarahan
dan bekuan darah, deviasi septum atau adanya fraktur pada tulang kribriformis yang
biasa dijumpai pada trauma kepala yang menghalangi aliran udara ke sel epitel
olfaktori. Adanya inflamasi atau iritasi mukosa hidung yang bisa disebabkan oleh
allergen, bakteri, virus ataupun bahan iritan juga bisa mengakibatkan gangguan
konduktif
Selain pemeriksaan hidung, pemeriksaan telinga juga bisa dilakukan untuk
memastikan otitis media serosa yang menandakan adanya massa atau inflamasi pada
nasofaring. Massa nasofaring yang menonjol ke rongga mulut atau drainase purulen
di orofaring dapat ditemukan pada pemeriksaan mulut. Leher harus dipalpasi untuk
mencari massa atau pembesaran tiroid.
b. Sensorineural
Pemeriksaan sensorik fungsi penciuman dibutuhkan untuk (1) memastikan
keluhan pasien, (2) mengevaluasi kemanjuran terapi, dan (3) menentukan derajat
gangguan permanen.
1. Langkah pertama menentukan sensasi kualitatif. Langkah pertama dalam
pemeriksaan sensorik adalah menentukan derajat sejauh mana keberadaan
sensasi kualitatif. Beberapa metode sudah tersedia untuk pemeriksaan
penciuman diantaranya :
a) Tes Odor stix – Tes Odor stix menggunakan sebuah pena ajaib mirip spidol
yang menghasilkan bau-bauan. Pena ini dipegang dalam jarak sekitar 3-6
12
inci dari hidung pasien untuk memeriksa persepsi bau oleh pasien secara
kasar.
b) Tes alkohol 12 inci – Satu lagi tes yang memeriksa persepsi kasar terhadap
bau, tes alkohol 12 inci, menggunakan paket alkohol isopropil yang baru
saja dibuka dan dipegang pada jarak sekitar 12 inci dari hidung pasien.
c) Scratch and sniff card (Kartu gesek dan cium) – Tersedia scratch and sniff
card yang mengandung 3 bau untuk menguji penciuman secara kasar.
The University of Pennsylvania Smell Identification Test (UPSIT) – Tes
yang jauh lebih baik dibanding yang lain adalah UPSIT; ia sangat
dianjurkan untuk pemeriksaan pasien dengan gangguan penciuman. Tes ini
menggunakan 40 item pilihan-ganda yang berisi bau-bauan scratch and
sniff berkapsul mikro. Sebagai contoh, salah satu itemnya berbunyi “Bau
ini paling mirip seperti bau (a) coklat, (b) pisang, (c) bawang putih, atau (d)
jus buah,” dan pasien diharuskan menjawab salah satu dari pilihan jawaban
yang ada. Tes ini sangat reliabel (reliabilitas tes-retes jangka pendek r =
0,95) dan sensitif terhadap perbedaan usia dan jenis kelamin. Tes ini
merupakan penentuan kuantitatif yang akurat untuk derajat relatif defisit
penciuman. Orang-orang yang kehilangan seluruh fungsi penciumannya
akan mencapai skor pada kisaran 7-19 dari maksimal 40. Skor rata-rata
untuk pasien-pasien anosmia total sedikit lebih tinggi dibanding yang
diperkirakan menurut peluang saja karena dimasukannya sejumlah bau-
bauan yang beraksi melalui rangsangan trigeminal.
2. Langkah ke-dua menentukan ambang deteksi. Setelah dokter menentukan
derajat sejauh mana keberadaan sensasi kualitatif, langkah kedua pada
pemeriksaan sensorik adalah menetapkan ambang deteksi untuk bau alkohol
feniletil. Ambang ini ditetapkan menggunakan rangsangan bertingkat.
Sensitivitas untuk masing-masing lubang hidung ditentukan dengan ambang
deteksi untuk fenil-teil metil etil karbinol. Tahanan hidung juga dapat diukur
dengan rinomanometri anterior untuk masing-masing sisi hidung.Sebenarnya
pemeriksaan olfaktorius dapat juga terbagi menjadi 2 macam yaitu pemeriksaan
olfaktorius subjektif dan objektif. Pada pemeriksaan olfaktorius subjektif,
pelbagai bahan diletakkkan di depan hidung penderita secara terpisah antara
kedua lubang hidung sebelum dan setelah dekongesti dari mukosa hidung.
Beberapa jenis substansi digunakan, yaitu yang mempunyai bau yang akan
13
menstimulasi hanya nervus olfaktorius (kopi, coklat, vanilla, lavender),
substansi yang menstimulasi komponen trigeminal (menthol, asam asetat), serta
substansi yang turut mempunyai komponen pengecapan (kloroform piridine).
Pemeriksaan olfaktorius subjektif juga bisa dilakukan menggunakan alat test
yang siap pakai, misalnya Sniffin’ Sticks. Sniffin’ Sticks menggunakan
sejumlah stik n-butanol yang berbentuk seperti pen dan mengandung bau
dengan konsentrasi yang berbeda. Melalui penggunaan alat ini, kemampuan
mendeteksi bau, membedakan bau-bau yang berlainan serta kemampuan
mengidentifikasi bau dapat dinilai. Pasien yang dites akan ditutup matanya,
kemudian pemeriksa akan meminta pasien menghidu tiga stik, dimana antara
ketiga-tiga stik tersebut hanya satu stik yang mempunyai bau. Jika pasien tidak
bisa mendeteksi sembarang bau atau mengidentifikasi stik yang salah, maka
digunakan stik dengan konsentrasi yang lebih tinggi. Konsentrasi stik yang
diberikan akan terus meningkat sehingga pasien dapat mengidentifikasi dengan
benar paling kurang dua kali. Setelah itu dinilai pada konsentrasi yang mana
pasien bisa mendeteksi bau tersebut dengan benar. Tes ini hanya memerlukan
waktu 10 menit dan mudah dilakukan. Pemeriksaan olfaktorius objektif jauh
lebih mahal dibanding pemeriksaan subjektif dan biasanya dilakukan di pusat-
pusat yang lebih besar. Bau murni serta stimulan nervus trigeminus diberikan
kepada pasien secara terpisah, kemudian respon yang terjadi diukur dan
dianalisis menggunakan komputer. Pemeriksaan laboratorium yang biasa
dilakukan adalah tes gula darah, tes reduksi urin dan lain- lain.
2.6.3 Temuan Laboratorium
Walau tidak dianjurkan untuk melakukan pemeriksaan laboratorium standar namun
dapat dilakukan pemeriksaan alergi, DM, fungsi tiroid, fungsi ginjal dan hepar, fungsi
endokrin, dan defisiensi gizi berdasarkan hasil anamnesis dan pemeriksaan fisik. Telah
dikembangkan teknik-teknik untuk biopsi neuroepitelium olfaktorius. Namun, karena
degenerasi neuroepitelium olfaktorius yang luas dan interkalasi epitel pernapasan pada
daerah penciuman orang dewasa tanpa disfungsi penciuman yang jelas, material biopsi
harus diinterpretasikan dengan hati-hati.
Pencitraan
CT scan atau MRI kepala dibutuhkan untuk menyingkirkan neoplasma pada fossa
kranii anterior, fraktur fossa kranii anterior yang tak diduga sebelumnya, sinusitis
14
paranasalis, dan neoplasma pada rongga hidung dan sinus paranasalis. Kelainan tulang
paling bagus dilihat melalui CT, sedangkan MRI bermanfaat untuk mengevaluasi
bulbus olfaktorius, ventrikel, dan jaringan-jaringan lunak lainnya di otak. CT koronal
paling baik untuk memeriksa anatomi dan penyakit pada lempeng kribiformis, fossa
kranii anterior, dan sinus.
2.7 Penatalaksanaan
Hiposmia yang hilang timbul dan bervariasi derajatnya dapat disebabkan oleh rhinitis
vasomotor, rhinitis alergi atau sinusitis. Keluhan ini dapat hilang bila penyebabnya
diobati. Pada polip nasi, tumor hidung rhinitis kronis spesifik (rhinitis atrofi, sifilis, lepra,
skleroma, tuberkulosis) terjadi hiposmia akibat dari sumbatan, yang akan hilang bila
penyakitnya diobati.
Rinitis medikamentosa akibat dari pemakaian obat tetes hidung menyebabkan
hiposmia atau anosmia yang akan sembuh bila pemakaian obat-obatan penyebabnya
dihentikan.Tumor n.olfaktorius bentuknya mirip polip nasi. Diagnosis pasti berdasarkan
pemeriksaaan histologi dan diterapi dengan pembedahan.
Faktor usia lanjut dapat menyebabkan berkurang atau hilangnya daya penghidu,
terutamanya tidak mampu menghidu zat yang berbentuk gas. Kelainan ini tidak dapat
diobati.
Trauma kepala ringan atau berat dapat menimbulkan anosmia. Trauma dapat
mengenai daerah oksipital atau frontal. Pada pascatrauma, dapat terjadi parosmia, yaitu
penciuman bau sangat berbeda dengan yang seharusnya dan biasanya tercium bau yang
tidak enak dan kadang-kadang sensasi bau ini timbul secara spontan. Kelainan penghidu
ini mungkin dapat sembuh, yang akan terjadi dalam beberapa minggu setelah trauma.
Bila setelah tiga bulan tidak membaik, berarti prognosisnya buruk.
Tumor intrakranial yang menekan n.olfaktorius mula-mula akan menaikkan ambang
penghidu dan mungkin akan menimbulkan masa kelelahan penghidu yang makin lama
makin memanjang. Osteomata atau meningiomata di dasar tengkorak atau sinus
paranasalis dapat menimbulkan anosmia unilateral. Tumor lobus frontal selain
menyebabkan gangguan penghidu sering juga disertai dengan gejala lain, yaitu gangguan
penglihatan, sakit kepala dan kadang-kadang kejang lokal.
Epilepsi lobus temporal dapat didahului oleh aura penghidu. Seringkali halusinasi bau
yang timbul adalah bau busuk atau bau sesuatu yang terbakar, jarang yang bau wangi.
Gejala ini tidak menetap.
15
Kelainan psikologik seperti rendah diri mungkin menyebabkan merasa bau badan atau
bau napas sendiri. Pasien setelah diperiksa, bila ternyata tidak ada kelainan perlu
diyakinkan dan dihilangkan gangguan psikologiknya. Kelainan psikiatrik seperti depresi,
skizofrenia atau demensia senilis dapat menimbulkan halusinasi bau. Kasus demikian
perlu dirujuk ke seorang psikiater. Kadang-kadang ada keluhan hilangnya penghidu pada
pasien hysteria atau berpura-pura (malingering) pascaoperasi hidung atau trauma. Bila
diperiksa biasanya pasien mengatakan tidak dapat mendeteksi ammonia.
Terapi
1. Hiposmia Konduktif
Terapi bagi pasien-pasien dengan kurang penciuman hantaran akibat rinitis alergi,
rinitis dan sinusitis bakterial, polip, neoplasma, dan kelainan-kelainan struktural pada
rongga hidung dapat dilakukan secara rasional dan dengan kemungkinan perbaikan
yang tinggi. Terapi berikut ini seringkali efektif dalam memulihkan sensasi terhadap
bau yaitu pengelolaan alergi, terapi antibiotik, terapi glukokortikoid sistemik dan
topikal dan operasi untuk polip nasal, deviasi septum nasal, dan sinusitis hiperplastik
kronik.
2. Hiposmia Sensorineural
Tidak ada terapi dengan kemanjuran yang telah terbukti bagi kurang penciuman
sensorineural. Untungnya, penyembuhan spontan sering terjadi. Sebagian dokter
menganjurkan terapi zink dan vitamin. Defisiensi zink yang mencolok tidak diragukan
lagi dapat menyebabkan kehilangan dan gangguan sensasi bau, namun bukan
merupakan masalah klinis kecuali di daerah-daerah geografik yang sangat
kekurangan. Terapi vitamin sebagian besar dalam bentuk vitamin A. Degenerasi epitel
akibat defisiensi vitamin A dapat menyebabkan anosmia, namun defisiensi vitamin A
bukanlah masalah klinis yang sering ditemukan di negara-negara barat. Pajanan pada
rokok dan bahan-bahan kimia beracun di udara yang lain dapat menyebabkan
metaplasia epitel penciuman. Penyembuhan spontan dapat terjadi bila faktor
pencetusnya dihilangkan; karenanya, konseling pasien sangat membantu pada kasus-
kasus ini.
2.8 Prognosis
Hasil akhir disfungsi penciuman sebagian besar bergantung pada etiologinya.
Disfungsi penciuman akibat sumbatan yang disebabkan oleh polip, neoplasma,
pembengkakan mukosa, atau deviasi septum dapat disembuhkan. Bila sumbatan tadi
16
dihilangkan, kemampuan penciuman semestinya kembali. Sebagian besar pasien yang
kehilangan indra penciumannya selama menderita infeksi saluran napas bagian atas
sembuh sempurna kemampuan penciumannya; namun, sebagian kecil pasien tak pernah
sembuh setelah gejala-gejala ISPA lainnya membaik. Karena alasan-alasan yang belum
jelas, pasien-pasien ini sebagian besar adalah wanita pada dekade keempat, kelima, dan
keenam kehidupannya. Prognosis penyembuhannya biasanya buruk. Kemampuan dan
ambang pengenalan bau secara progresif turun seiring bertambahnya usia. Trauma
kepala di daerah frontal paling sering menyebabkan kurang penciuman, meskipun
anosmia total lima kali lebih sering terjadi pada benturan terhadap oksipital.
Penyembuhan fungsi penciuman setelah cedera kepala traumatik hanyalah 10% dan
kualitas kemampuan penciuman setelah perbaikan biasanya buruk. Pajanan terhadap
racun-racun seperti rokok dapat menyebabkan metaplasia epitel penciuman.
Penyembuhan dapat terjadi dengan penghilangan bahan penyebabnya.
17
BAB III
PENUTUP
3.1 Kesimpulan
Fungsi penghidu dan pengecapan yang normal sangat berperan dalam nutrisi dan
penting untuk mempertahankan gaya hidup yang sehat. Gangguan penciuman umumnya
sukar didiagnosa dan sukar untuk diobati biasanya karena kurangnya pengetahuan pada
individu.
Dalam menegakan diagnosis pasien dengan gangguan penghidu perlu dilakukan
anamnesis yang cermat untuk mencari lama keluhan, unilateral atau bilateral, riwayat
trauma, masalah medis lainnya, dan obat-obatan yang telah diminum. Pemeriksaan fisik
harus meliputi pemeriksaan lengkap pada telinga, saluran napas bagian atas, kepala, dan
leher.Kelainan pada masing-masing daerah kepala dan leher dapat menyebabkan
disfungsi penciuman. Pemeriksaan sensorik fungsi penciuman sangat penting guna
memastikan adanya keluhan gangguan penciuman sedangkan pencitraan lebih bersifat
penunjang untuk memastikan adanya gangguan anatomis atau keganasan. Semua
anamnesis dan pemeriksaan diatas dapat menolong kita dalam menyimpulkan penyebab
dari gangguan penghidu sehingga dapat ditatalaksana gangguan penghidu tersebut
berdasarkan penyebabnya.
18
DAFTAR PUSTAKA
1. Soepardi EA, Iskandar N, Buku Ajar Ilmu Kesehatan Telinga – Hidung- Tenggorok –
Kepala leher, 2007, Fakultas Kedokteran Universitas Indonesia : Jakarta.
2. Adams, Boeis, Higler, Buku Ajar Penyakit THT BOIES, Edisi ke – 6, 1997, Penerbit
Buku Kedokteran EGC : Jakarta.
3. Sylvia AP, Lorraine MW, Patofisiologi Konsep Klinis Prses-Proses Penyakit, Edisi ke-
6,Volume-2, 2006, Penerbit Buku Kedokteran EGC : Jakarta.
4. Guyton AC, Hall JE. Buku Ajar Fisiologi kedokteran. Edisi ke-11.2010.
19